INDICE
PRESENTAZIONE E RISORSE A CORREDO DEL MANUALE
2. Corso applicazioni Microsoft 365. 55 ore di videolezioni. Anteprima
3. Slides PowerPoint navigabili diritto pubblico e legislazione sanitaria
4. 15000 Quiz su Form Web per ogni argomento. Spiegazione risposte esatte.
5. Come sono strutturati i capitoli
6. Capitoli con un videotutorial per paragrafo in questa terza edizione (anteprima)
Capitolo 1 – ELEMENTI DI ANATOMIA E FISIOLOGIA UMANA
1. Struttura e funzioni del corpo umano
10. Sistema linfatico e immunitario
Capitolo 2 – ELEMENTI DI ASSISTENZA ALLA PERSONA
1. Importanza dell’igiene personale nell’assistenza
2. Procedure di igiene e cura quotidiana
3. Igiene dell’operatore e norme igieniche
Capitolo 3 – MOBILIZZAZIONE E COMPLICANZE DA IMMOBILIZZAZIONE
1. Tecniche di mobilizzazione del paziente
a) Posizioni e mobilizzazione a letto
b) Trasferimento dal letto alla posizione seduta e in piedi
2. Complicanze da immobilizzazione
c) Apparato muscolo-scheletrico
d) Cute e rischio di lesioni da decubito
g) Aspetti neurologici e psicologici
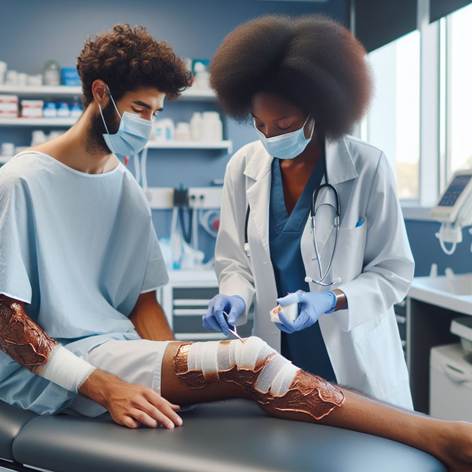
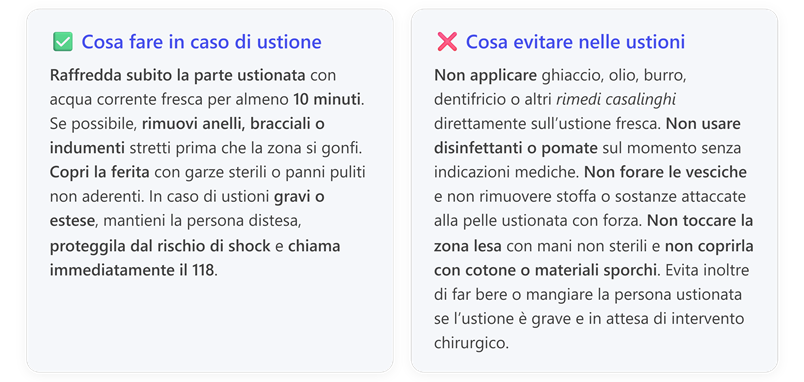
Capitolo 4 – ELEMENTI DI PRIMO SOCCORSO
1. Valutazione dei segni vitali
2. Tecniche di disostruzione delle vie aeree
6. Supporto in caso di crisi convulsive
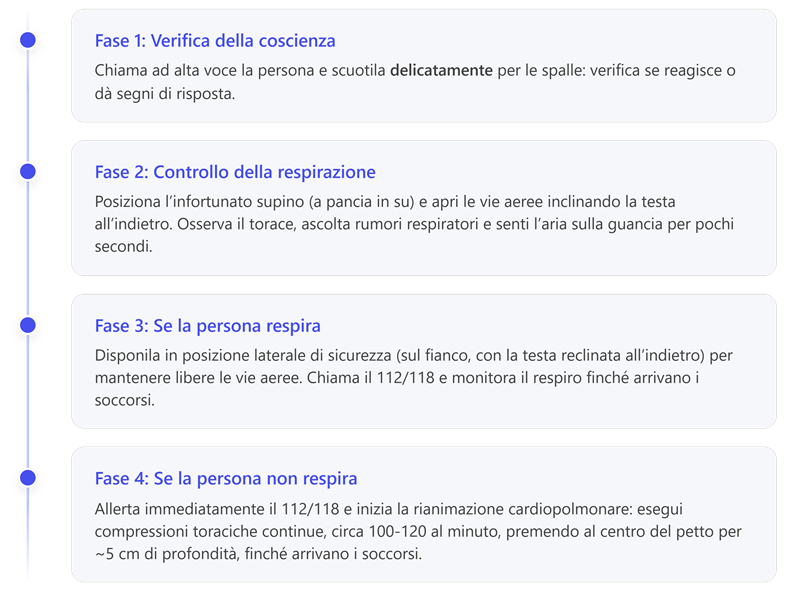
7. Assistenza in caso di perdita di coscienza
8. Riconoscimento e gestione di sintomi infettivi o febbrili
9. Supporto psicologico durante l’emergenza
10. Collaborazione con il personale sanitario
Capitolo 5 – COMUNICAZIONE E RELAZIONE CON L’UTENTE
1. Definizione e importanza della comunicazione
2. Elementi della comunicazione efficace
3. Barriere alla comunicazione e come superarle
4. Tipologie di utenti e adattamento della comunicazione
5. Esempi pratici di adattamento della comunicazione
6. Ascolto attivo, empatia e rispetto
Capitolo 6 – ELEMENTI DI ETICA PROFESSIONALE
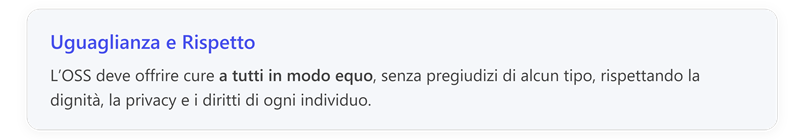
3. Rispetto e non discriminazione
5. Responsabilità professionale
Capitolo 7 – LA COSTITUZIONE DELLA REPUBBLICA
1. Principi fondamentali (Articoli 1–12)
2. Diritti e doveri dei cittadini (Titolo I e II della Parte I)
a) Titolo I – Rapporti civili (Articoli 13–28)
b) Titolo II – Rapporti etico-sociali (Articoli 29–34)
3. Articolo 32 – Il Diritto alla Salute
a) Salute: diritto individuale e interesse collettivo
b) Cure gratuite per gli indigenti
c) Obblighi sanitari e consenso: il “trattamento sanitario obbligatorio”
d) Il limite invalicabile: il rispetto della persona umana
4. Le istituzioni della repubblica
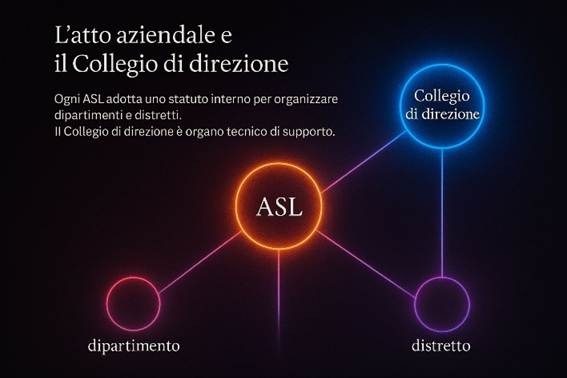
Capitolo 8 – IL SERVIZIO SANITARIO NAZIONALE ITALIANO
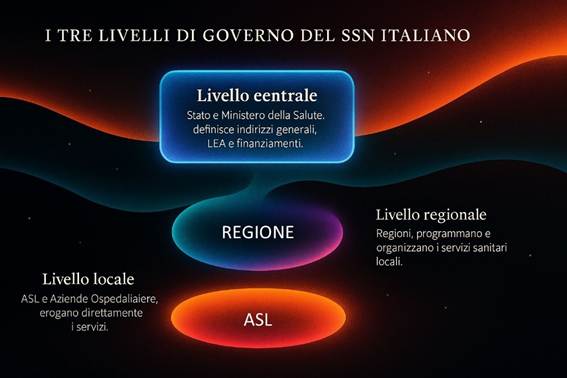
1. Struttura e Funzionamento del SSN
a) Origini e principi fondamentali del SSN
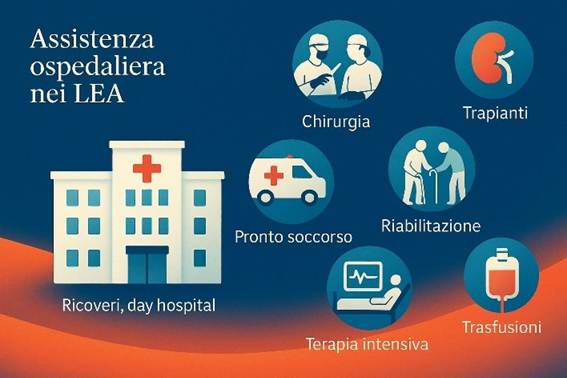
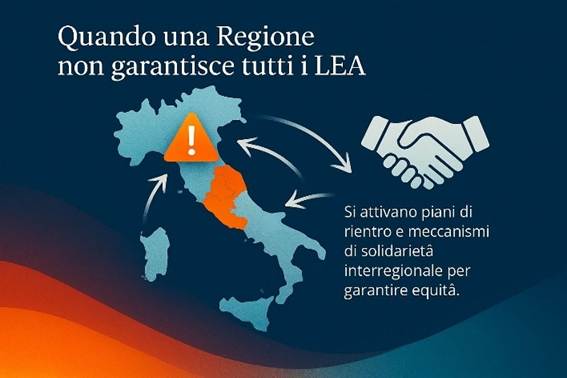
c) Livelli Essenziali di Assistenza (LEA)
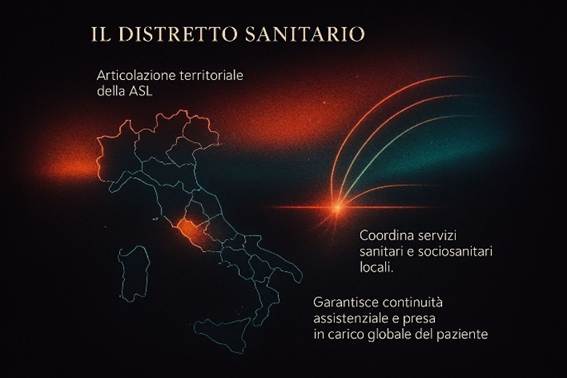
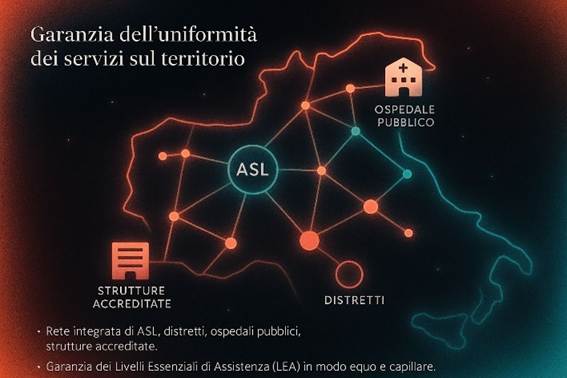
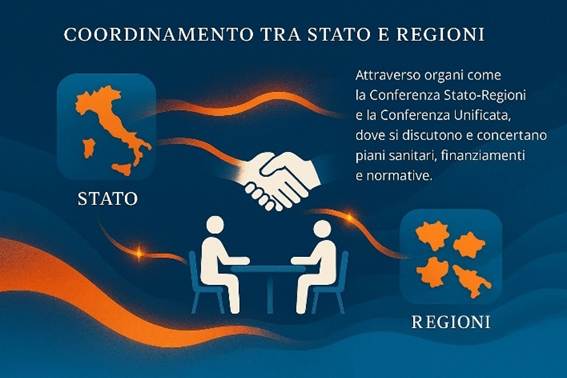
d) Ruolo delle Regioni nella gestione della sanità
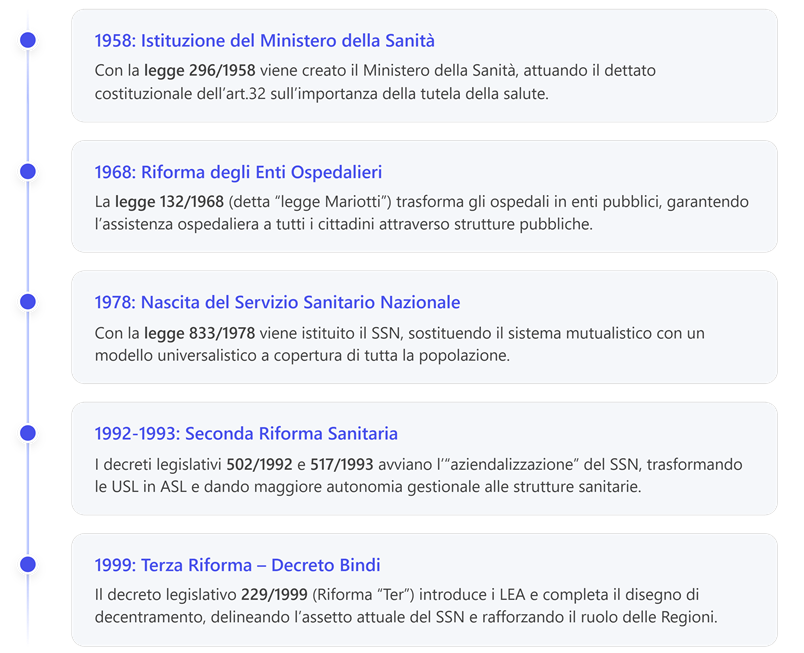
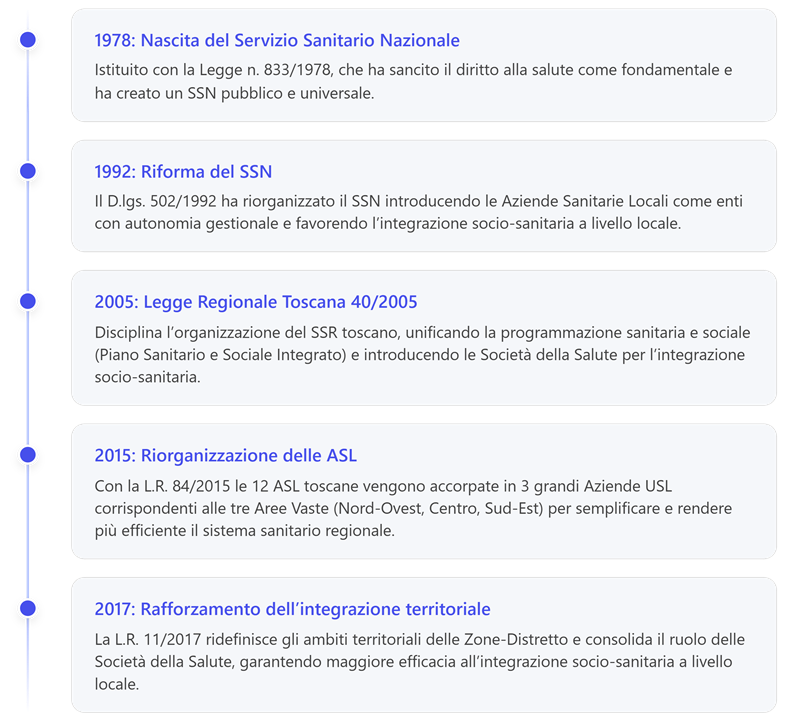
2. Legge 833/1978 – Istituzione del Servizio Sanitario Nazionale
3. Decreto legislativo 502/1992 (e successive modifiche del 1993)
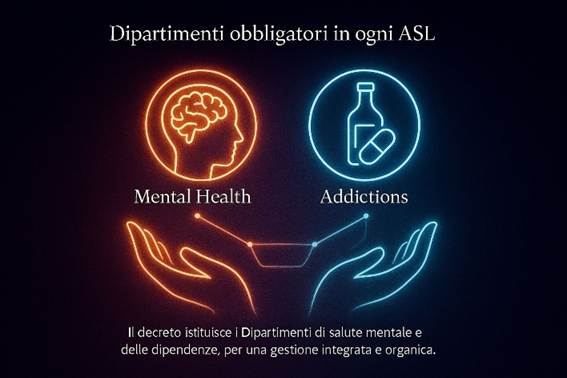
4. Decreto legislativo 229/1999 – Riforma ter (decreto Bindi)
Capitolo 9 – IL CONTESTO NORMATIVO DEI SERVIZI SOCIO-SANITARI
1. Situazione antecedente e motivi della svolta normativa
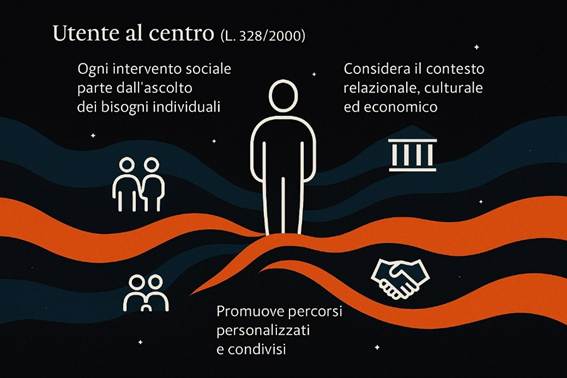
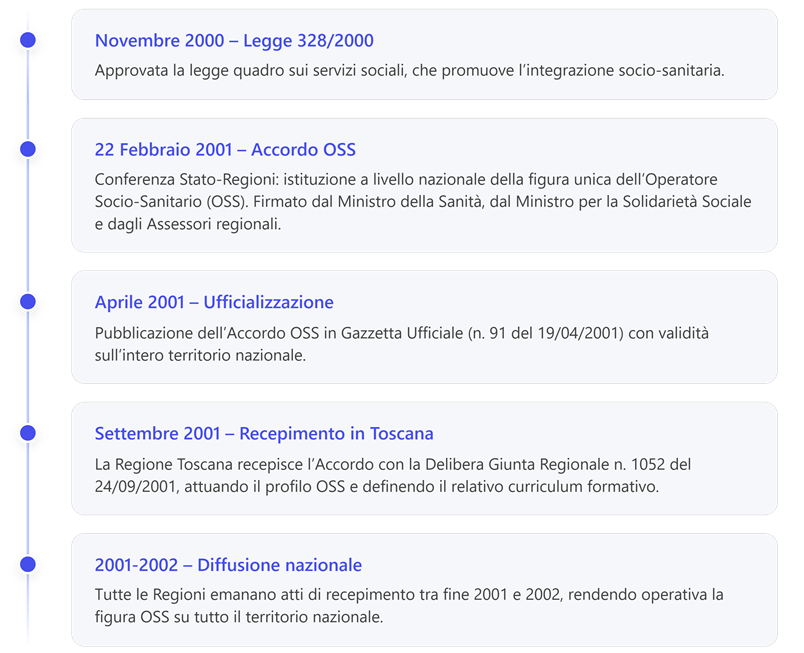
2. La legge 328 del 2000. Cenni
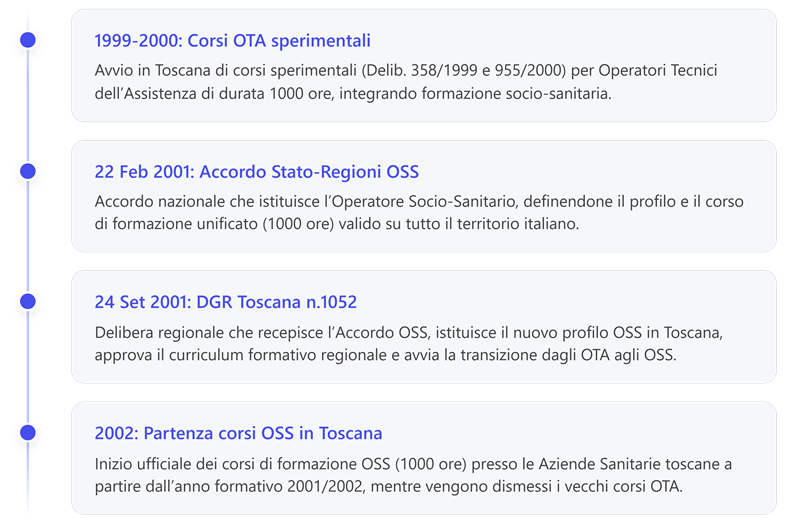
3. L’ Accordo Stato-Regioni del 22 febbraio 2001. Cenni
4. Delibera Giunta Regionale Toscana n.1052/2001. Cenni
Capitolo 10 – LA LEGGE 328/2000
2. Il principio dell’integrazione socio-sanitaria.
a) La centralità della persona nel percorso assistenziale
b) L’importanza dell’assistenza domiciliare
Capitolo 11 – L’ACCORDO STATO–REGIONI DEL 22 FEBBRAIO 2001.
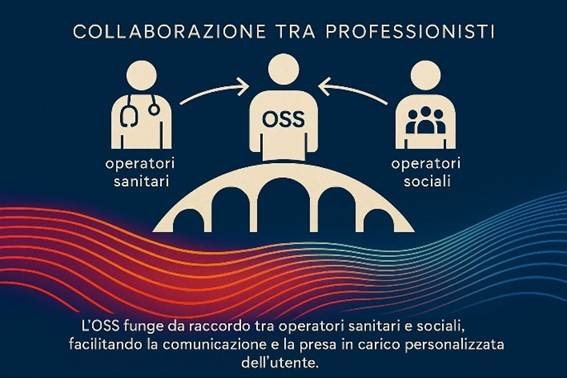
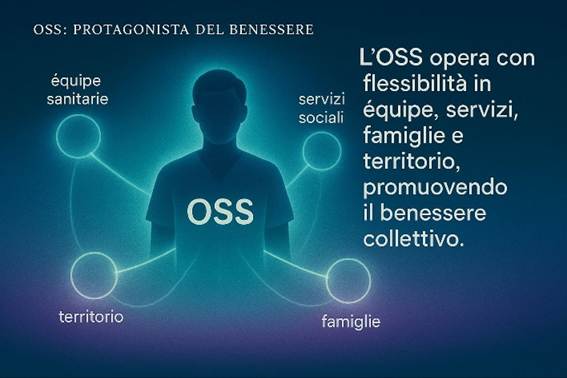
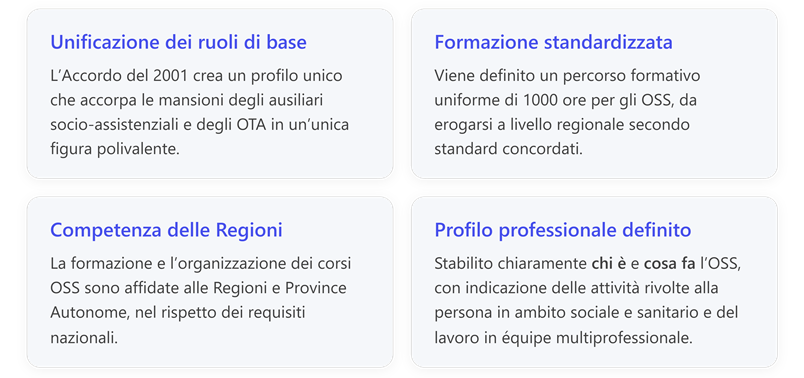
1. Contesto storico e istituzione dell’OSS (2001)
2. Definizione e missione della figura OSS
3. Formazione e ordinamento didattico dell’OSS
a) Durata e struttura del corso OSS
b) Aree disciplinari di insegnamento
4. Requisiti di ammissione al corso OSS
5. Esame finale e attestato di qualifica
6. Misure transitorie e riconoscimento di crediti formativi
7. Impatto e importanza dell’Accordo Stato-Regioni del 2001
8. Il caso della Regione Toscana: recepimento e particolarità
Capitolo 12 – DELIBERA DELLA GIUNTA REGIONALE TOSCANA N. 1052/2001
2. Contenuto della Delibera 1052/2001: recepimento e innovazioni
3. Integrazione Socio-Sanitaria e Profilo Multidisciplinare dell’OSS toscano
a) Il superamento della separazione tra area sanitaria e sociale
b) Le competenze multidisciplinari dell’OSS toscano
c) La centralità della persona assistita
d) L’unificazione delle figure di supporto preesistenti
4. Formazione Continua e Reti Formative
5. Impatti organizzativi e gestionali nei servizi
6. Implementazione: governance e partecipazione attiva
7. Conclusioni ed eredità della riforma OSS in Toscana
Capitolo 13 – ORGANIZZAZIONE SERVIZI SOCIO-SANITARI IN TOSCANA.
1. Struttura del Sistema Sanitario Regionale Toscano. Legge Reg. 40/2005.
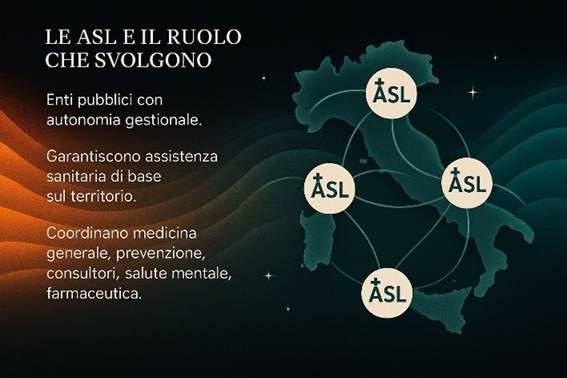
2. Il ruolo delle Aziende Sanitarie Locali (ASL)
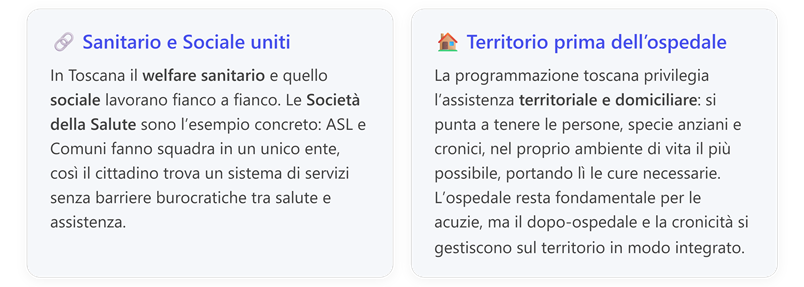
3. L’Integrazione Socio-Sanitaria in Toscana
5. I Servizi Socio-Sanitari Residenziali
6. Il Ruolo dell’Operatore Socio-Sanitario (OSS) nei diversi contesti
b) OSS nei servizi territoriali e a domicilio
c) OSS nelle strutture residenziali (RSA, comunità)
Capitolo 14 – LA LEGISLAZIONE SUCCESSIVA IN TOSCANA
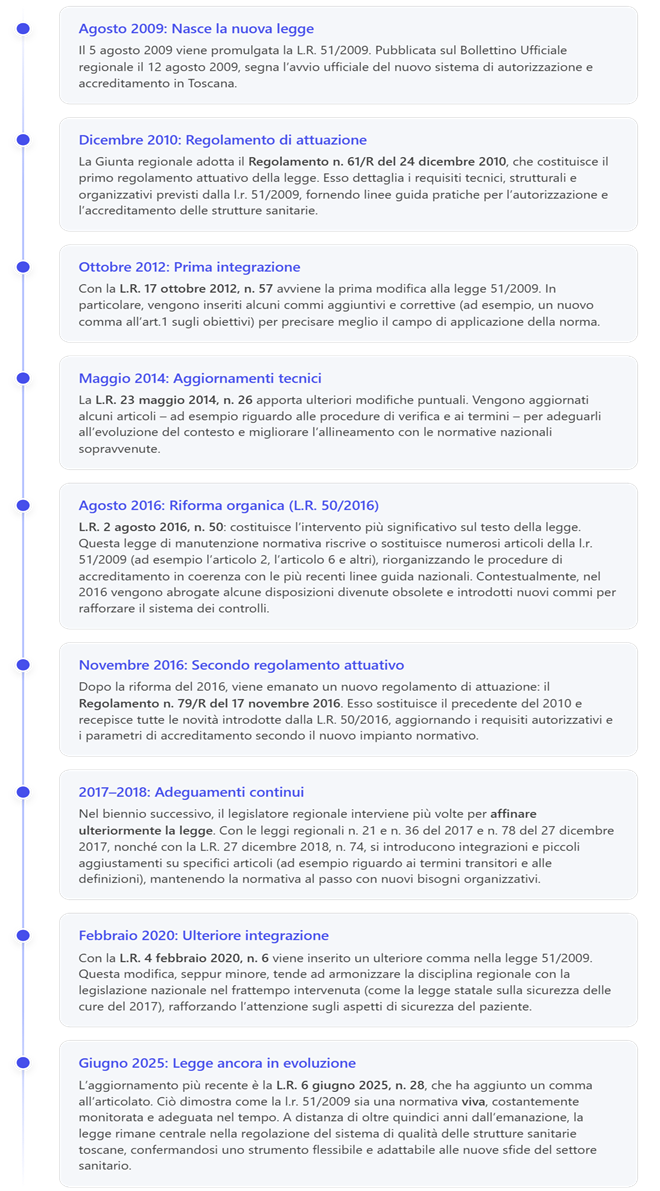
1. Legge Regionale Toscana 5 agosto 2009, n. 51
2. Legge regionale 28 dicembre 2009, n. 82
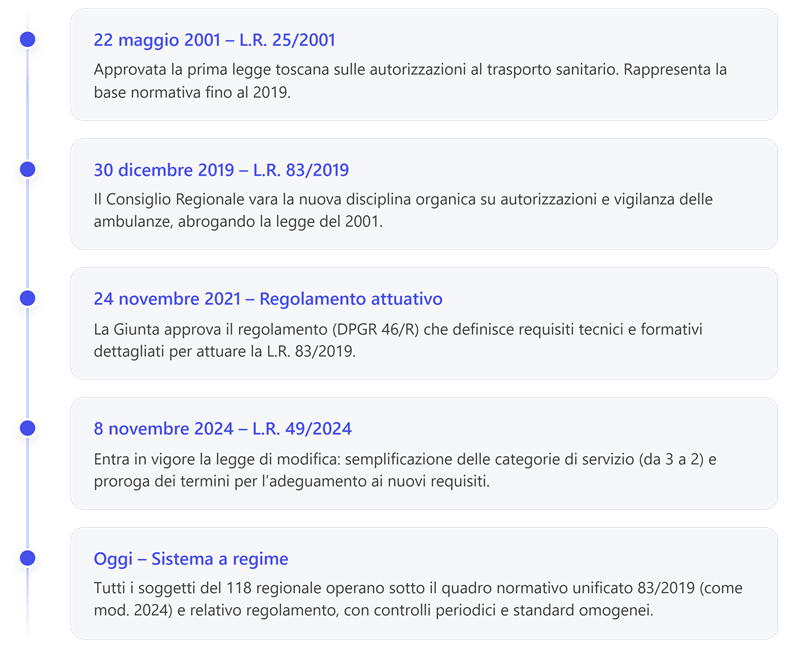
3. Legge Regionale Toscana 30 dicembre 2019, n. 83
Capitolo 15 – LE COMPETENZE DEGLI ENTI PUBBLICI IN TOSCANA
3. Assessore regionale alla salute
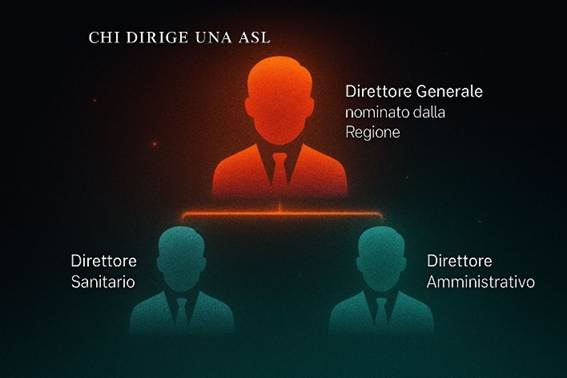
4. Direttore generale della ASL
Capitolo 16 – NORMATIVA SULLA SICUREZZA SUL LAVORO
1. Normativa sulla sicurezza nei luoghi di lavoro (D.Lgs. 81/2008)
2. Procedure di emergenza in strutture sanitarie e socio-assistenziali
3. Uso corretto dei dispositivi di protezione individuale (DPI)
4. Rischi biologici e ambientali durante il servizio dell’OSS
5. Rischi Ambientali (Chimici, Fisici ed Ergonomici)
6. Il ruolo dell’OSS nella prevenzione degli infortuni
Capitolo 17 – LA TUTELA DELLA PRIVACY
1. Trattamento dei Dati Personali degli Utenti: GDPR e Normative Italiane
a) Cosa sono i Dati Personali e i Dati Sensibili
b) Il Quadro Normativo: dal Codice Privacy al GDPR
c) I Diritti dell’Interessato (Utente/Paziente)
2. Riservatezza delle Informazioni Sanitarie
a) Il Valore della Riservatezza in Sanità
b) Situazioni comuni per l’OSS e rischio Privacy
3. Obblighi dell’OSS nella gestione dei dati sensibili
b) Responsabilità Condivise con la Struttura Sanitaria
4. Comportamenti Corretti in Situazioni di Rischio Privacy
a) Uso di Dispositivi Digitali (Smartphone, Tablet, PC)
b) Comunicazioni verbali in ambienti condivisi
c) Gestione di documentazione cartacea e digitale
Capitolo 18 – ELEMENTI DI INFORMATICA
4. La RAM (Random Access Memory)
11. L’installazione del Software
12. La disinstallazione del Software
14. L’organizzazione dei Files
16. Le funzioni di ricerca Files
23. L’organizzazione della posta elettronica
24. La sicurezza della posta elettronica
QUIZ SUGLI ELEMENTI DI INFOMATICA (1200)
QUIZ LOGICI SU FORM WEB – Risposta multipla e illustrazione risposte esatte
2. OPERAZIONI MATEMATICHE (345)
LINK SLIDES POWER POINT E DEFINZIONI (Diritto pubblico e legislazione sanitaria)
PRESENTAZIONE E RISORSE A CORREDO DEL MANUALE
1. Destinatari eBook
Questo eBook è pensato non solo per il concorso ma anche come compagno di viaggio durate il corso di OSS. Svolgendo pian piano gli argomenti e facendo i quiz mentre si fa il corso ci si trova subito preparati per il concorso.
I capitoli da 12 a 15 sono dedicati alla normativa delle Regione Toscana in materia di servizi socio sanitari. Tutti gli altri argomenti sono presenti in qualunque concorso di qualsiasi altra regione d’Italia.
2. Corso applicazioni Microsoft 365. 55 ore di videolezioni. Anteprima
Per il concorso non è ovviamente necessario svolgere il corso completo, ma solo gli argomenti richiesti. Ti fermerai alle conoscenze di base relative ad ogni applicazione come per esempio Microsoft Excel.
Trovi nozioni di tante APP, comprese Word, Excel, Access, PowerPoint anche per il loro utilizzo online per il lavoro simultaneo da remoto con i colleghi.
Potrai scaricare un sistema di slides PowerPoint navigabili a click che ti saranno utili in sede di ripasso e memorizzazione degli argomenti.
Per ogni applicazione sono presenti tantissimi Quiz da svolgere strutturati nello stesso modo di quelli presenti in questo eBook (si tratta di ulteriori quiz oltre i 15000 raggiungibili dai link di questo eBook).
Al corso rimarrai iscritto/a per sempre, magari potrà servire ai tuoi figli. La conoscenza di questi argomenti è molto richiesta nel mondo delle aziende.
VISUALIZZA PRESENTAZIONE, ELENCO LEZIONI E MATERIALE SCARICABILE - Click
3. Slides PowerPoint navigabili diritto pubblico e legislazione sanitaria
In fondo a questo eBook trovi i link alla slides e a tante definizioni sul diritto pubblico e la legislazione sanitaria.
4. 15000 Quiz su Form Web per ogni argomento. Spiegazione risposte esatte
· Struttura dei Quiz
Si svolgono su form Web adattato a PC, Tablet e Smartphone;
Restituiscono il punteggio totalizzato cliccando su “Invia”;
Segnalazione risposte esatte e sbagliate cliccando su “Invia”;
Visualizzazione della spiegazione delle risposte esatte dopo aver cliccato su “Invia”.
· Due tipi di Quiz: A risposta multipla; Con frasi da completare.
· Argomenti: tutti gli argomenti dell’eBook. Ogni paragrafo è riassunto in punti salienti da memorizzare. Per ogni punto è previsto un quiz di 15 domande a risposta multipla e un quiz con 10 frasi da completare. In ogni caso con la spiegazione delle risposte esatte.
ANTEPRIME QUIZ (click)
Funzioni degli organi e apparati del corpo umano
Supporto motivazionale all’assistito
Ascolto attivo ed empatia nella comunicazione con il paziente
Ruolo operativo dell’OSS in base all’art. 32 della Costituzione
5. Come sono strutturati i capitoli
Ciascun capitolo è strutturato in paragrafi talvolta articolati in sottoparagrafi. Per ogni paragrafo troverai:
- testo discorsivo;
- riassunto per punti salienti;
- 10 FAQ (domande e risposte sugli argomenti);
- 15 Quiz a risposte multipla per ogni punto saliente del riassunto;
- 10 Quiz con frasi da completare per ogni punto saliente del riassunto.
6. Capitoli con un videotutorial per paragrafo in questa terza edizione (anteprima)
- Capitolo 8: Il servizio sanitario nazionale (SSN);
- Capitolo 9: Il contesto normativo dei servizi socio-sanitari (situazione precedente al 2001 e cenni su: legge 328/2000, Accordo stato regioni del 2001, Delibera 1052/2001 della Giunta Regionale della Toscana di recepimento dell’accordo Stato-Regioni).
- Capitolo 10: La legge 328/2000 e i principio di integrazione dei servizi socio-sanitari.
**Un videotutorial per ogni paragrafo come da indice dell’eBook.
ESEMPIO DI VIDEOTUTORIAL E SLIDES A CORREDO DEL PARAGRAFO
(in ciascun paragrafo sono riportati gli screenshots delle slides visibili nei video)
VIDEOTUTORIAL SULLE DIAPOSITIVE
Capitolo 1 – ELEMENTI DI ANATOMIA E FISIOLOGIA UMANA
1. Struttura e funzioni del corpo umano
Il corpo umano è organizzato secondo una gerarchia di strutture sempre più complesse, e possiede meccanismi di regolazione interna che ne mantengono la stabilità. In questa sezione introduciamo i livelli di organizzazione – da cellule ad apparati – e il fondamentale concetto di omeostasi, cioè l’autoregolazione delle funzioni corporee.
a) Livelli di organizzazione: cellule, tessuti, organi, apparati
Il corpo umano presenta una struttura gerarchica a livelli organizzativi crescenti:
· Cellula: è la più piccola unità vivente, dotata di vita propria. Ogni cellula svolge funzioni specifiche ed è delimitata da una membrana. Le cellule contengono organuli (come nucleo, mitocondri, ecc.) e rappresentano il mattone fondamentale di tutti i tessuti.
· Tessuto: un insieme di cellule simili per struttura e funzione forma un tessuto. Ad esempio, cellule muscolari formano il tessuto muscolare, cellule nervose formano il tessuto nervoso, cellule epiteliali formano tessuti di rivestimento, ecc. Le cellule di un tessuto collaborano per una funzione comune (ad esempio contrarsi, condurre impulsi, proteggere superfici).
· Organo: è una struttura composta da più tipi di tessuti organizzati per svolgere una funzione specifica. Ad esempio, il cuore è un organo costituito da tessuto muscolare cardiaco, tessuto nervoso, tessuto connettivo e tessuto epiteliale, integrati per pompare il sangue. Ogni organo ha dunque una forma definita e compiti particolari (il polmone scambia gas respiratori, il rene filtra il sangue, ecc.).
· Sistema/Apparato: un insieme di organi che cooperano per funzioni comuni costituisce un livello ancora superiore. Si parla di sistemi quando gli organi hanno origine embrionale e struttura similare (ad es. sistema nervoso: encefalo, midollo spinale, nervi) e di apparati quando gli organi sono diversi per struttura/origine ma collaborano alla stessa funzione. Ad esempio, lo scheletro e i muscoli formano insieme l’apparato locomotore (organi differenti ma complementari per il movimento); bocca, stomaco, intestino, fegato, pancreas sono organi dell’apparato digerente (diversi ma cooperanti nella nutrizione). L’organismo nel suo insieme risulta dall’integrazione di tutti gli apparati e sistemi del corpo umano, che lavorano in sinergia.
b) Omeostasi e meccanismi di regolazione
Un concetto centrale della fisiologia umana è l’omeostasi, ossia il mantenimento di condizioni interne relativamente costanti. I parametri interni (temperatura corporea, pressione arteriosa, pH del sangue, glicemia, livello di ossigeno, ecc.) vengono mantenuti entro intervalli ristretti, adatti alla vita cellulare.
· Il corpo dispone di sistemi di controllo che rilevano ogni deviazione da questi intervalli e attivano risposte correttive. Ad esempio, se la temperatura interna tende a salire troppo, meccanismi omeostatici inducono la sudorazione e la vasodilatazione cutanea per disperdere calore; se scende troppo, provocano brividi e vasocostrizione per conservare calore. Analogamente, un aumento della glicemia dopo un pasto stimola il rilascio di insulina (ormone pancreatico) che favorisce l’assorbimento del glucosio dalle cellule, riportando lo zucchero nel sangue a livelli normali.
· L’omeostasi è quindi una condizione dinamica di equilibrio dell’ambiente interno. È resa possibile da meccanismi di feedback (retroazione): in genere feedback negativi, in cui la risposta a uno stimolo riduce lo stimolo stesso (come l’insulina che abbassa la glicemia elevata).
· Questo equilibrio omeostatico è fondamentale: il corretto funzionamento tra fisiologia e patologia dipende dalla capacità dell’organismo di autoregolarsi entro limiti normali. Quando i meccanismi omeostatici falliscono, si possono sviluppare condizioni patologiche (es. febbre alta prolungata, diabete mellito per alterata regolazione della glicemia, ecc.).
In sintesi, l’organizzazione strutturale va dalla cellula all’organismo intero, e a ogni livello corrispondono funzioni coordinate. L’omeostasi garantisce che tutte queste strutture lavorino in un ambiente interno stabile, permettendo al corpo di adattarsi ai cambiamenti esterni mantenendo l’equilibrio fisiologico.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il corpo umano è una complessa organizzazione gerarchica che va dalla cellula agli apparati, con funzioni integrate e meccanismi di regolazione interna che mantengono la stabilità dell'ambiente interno, essenziali per la vita e la salute.
· Livelli di organizzazione del corpo umano: Il corpo è strutturato in livelli crescenti di complessità: cellule, tessuti, organi e apparati o sistemi, ciascuno con funzioni specifiche e coordinate per garantire il funzionamento dell'organismo.
· Funzioni degli organi e apparati: Gli organi sono formati da tessuti diversi che collaborano per svolgere funzioni precise, mentre gli apparati sono insiemi di organi che cooperano per funzioni comuni, come l'apparato digerente o locomotore, integrando la struttura e la funzione a livello dell'organismo.
· Omeostasi e regolazione: L'omeostasi è il mantenimento dinamico di condizioni interne stabili tramite meccanismi di feedback, principalmente negativi, che correggono deviazioni di parametri vitali come temperatura, glicemia e pressione, garantendo l'equilibrio fisiologico e prevenendo malattie.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono i livelli di organizzazione del corpo umano?
Il corpo umano è organizzato in una gerarchia che include: cellule, tessuti, organi e apparati. Ogni livello ha funzioni specifiche e contribuisce all’omeostasi generale.
2. Che cos’è una cellula e qual è il suo ruolo?
La cellula è la più piccola unità vivente, dotata di vita propria. Contiene organuli e svolge funzioni specifiche, costituendo la base di tutti i tessuti.
3. Come si forma un tessuto?
Un tessuto è formato da cellule simili per struttura e funzione che collaborano per svolgere un compito comune, come contrazione, conduzione di impulsi o protezione.
4. Che cosa distingue un organo da un tessuto?
Un organo è composto da più tipi di tessuti organizzati per svolgere una funzione specifica, come il cuore che pompa il sangue o il polmone che scambia gas respiratori.
5. Qual è la differenza tra sistema e apparato?
I sistemi sono formati da organi simili per origine e struttura (es. sistema nervoso), mentre gli apparati includono organi diversi che collaborano per una funzione comune (es. apparato digerente).
6. Che cos’è l’omeostasi?
L’omeostasi è il mantenimento di condizioni interne stabili (temperatura, pH, glicemia, ecc.) grazie a meccanismi di regolazione che permettono l’adattamento ai cambiamenti esterni.
7. Come funziona il meccanismo di feedback negativo?
Il feedback negativo è un processo in cui la risposta a uno stimolo riduce lo stimolo stesso, come l’insulina che abbassa la glicemia elevata dopo un pasto.
8. Perché l’omeostasi è importante per la salute?
L’omeostasi garantisce l’equilibrio fisiologico. Se fallisce, possono insorgere patologie come febbre alta o diabete mellito.
9. Come reagisce il corpo a variazioni di temperatura?
Se la temperatura aumenta, il corpo attiva sudorazione e vasodilatazione; se diminuisce, provoca brividi e vasocostrizione per conservare calore.
10. Come collaborano gli apparati per il funzionamento dell’organismo?
Gli apparati lavorano in sinergia per mantenere l’equilibrio interno e permettere l’adattamento ai cambiamenti ambientali, garantendo la sopravvivenza dell’organismo.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Livelli di organizzazione del corpo umano
Funzioni degli organi e apparati
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Livelli di organizzazione del corpo umano
Funzioni degli organi e apparati
2. Apparato locomotore
L’apparato locomotore è l’insieme di organi che sostengono l’organismo e ne permettono il movimento. Comprende due componenti strettamente interconnesse: lo scheletro (struttura rigida passiva) e il sistema muscolare (struttura attiva). Ossa, muscoli e articolazioni lavorano in sinergia per consentire la postura eretta, la locomozione e i movimenti fini, oltre a proteggere gli organi interni.
a) Sistema scheletrico: ossa principali e articolazioni
Lo scheletro umano fornisce l’impalcatura rigida di sostegno del corpo. Esso svolge diverse funzioni:
· Sostegno e forma: sorregge i tessuti molli e dà forma al corpo.
· Protezione: molte ossa proteggono organi interni cruciali (es.: il cranio protegge l’encefalo; la colonna vertebrale racchiude il midollo spinale; la gabbia toracica protegge cuore e polmoni).
· Movimento: le ossa fungono da leve su cui i muscoli agiscono, permettendo il movimento delle varie parti corporee.
· Riserva di minerali: il tessuto osseo immagazzina minerali come calcio e fosfato, rilasciandoli secondo le necessità dell’organismo.
· Emopoiesi: nel midollo osseo rosso, contenuto in alcune ossa (es. ossa piatte come il bacino, lo sterno, le epifisi di femore e omero), avviene la produzione delle cellule del sangue.
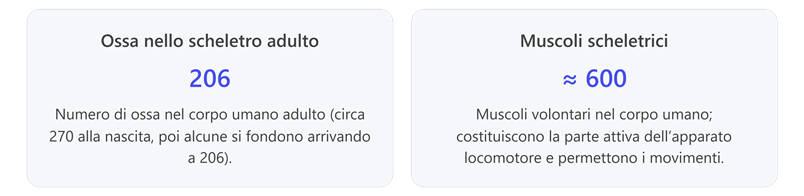
Composizione dello scheletro: nello scheletro adulto vi sono circa 206 ossa distinte collegate da articolazioni. In un neonato le ossa sono di più (circa 270) perché alcune devono ancora saldarsi tra loro. Lo scheletro può essere suddiviso in:
· Scheletro assile: comprende le ossa situate sulla linea mediana del corpo – cranio, colonna vertebrale, cassa toracica (sterno e costole). Ha funzione prevalentemente protettiva e di sostegno assiale.
· Scheletro appendicolare: comprende le ossa delle appendici, ovvero degli arti superiori e inferiori, e le ossa del cingolo scapolare (spalla) e cingolo pelvico (bacino) che collegano gli arti rispettivamente al tronco superiore e inferiore. È lo scheletro deputato principalmente al movimento e alla locomozione.
Tipi principali di ossa: in base alla forma, si distinguono:
· Ossa lunghe – prevale la lunghezza su larghezza e spessore; hanno una diafisi (parte centrale allungata) e due epifisi (estremità). Esempi: femore, omero.
· Ossa corte – dimensioni equivalenti in tutte le direzioni (cuboidali). Esempi: ossa del carpo nel polso, ossa del tarso nel piede, vertebre.
· Ossa piatte – sottili e piatte, con funzione protettiva. Esempi: ossa del cranio, scapola, ossa del bacino (iliache).
· Ossa irregolari – forme complesse che non rientrano nelle categorie precedenti. Esempi: vertebre (talvolta classificate fra le corte), alcune ossa del cranio base, mandibola.
Articolazioni: le ossa sono connesse tra loro tramite le articolazioni, che possono essere:
· Fisse (sinartrosi) – senza movimento (es. le suture tra le ossa del cranio).
· Semimobili (anfiartrosi) – con mobilità limitata (es. le vertebre della colonna, unite da dischi cartilaginei compressibili).
· Mobili (diartrosi) – permettono ampi movimenti, presenti tra la maggior parte delle ossa degli arti (es. spalla, gomito, anca, ginocchio). Le articolazioni mobili hanno superfici rivestite di cartilagine, capsule articolari con liquido sinoviale lubrificante e spesso legamenti di rinforzo.
Legamenti e tendini: per completare il sistema scheletrico:
· I legamenti sono bande di tessuto connettivo fibroso che collegano saldamente osso con osso, stabilizzando le articolazioni.
· I tendini collegano muscolo con osso, trasmettendo la forza di contrazione muscolare allo scheletro per generare movimento.
(Figura: Scheletro umano – Illustrazione frontale e posteriore con indicazione delle ossa principali: cranio, mandibola, clavicola, scapola, omero, radio, ulna, colonna vertebrale (cervicale, dorsale, lombare), bacino (ileo, ischio, pube), femore, tibia, perone, costole, sterno, ecc. Inserire immagine scheletro con didascalie.)
b) Sistema muscolare: tipi di muscoli e loro funzione
Il sistema muscolare è l’insieme dei muscoli del corpo. I muscoli sono organi attivi costituiti da tessuto muscolare, capaci di contrarsi e generare forza. Nel corpo umano ci sono circa 600 muscoli scheletrici volontari. Si distinguono tre tipi di tessuto muscolare:
· Muscolo striato scheletrico: è il muscolo attaccato alle ossa, controllato dalla volontà. Le sue cellule (fibre muscolari) appaiono striate al microscopio per l’organizzazione delle proteine contrattili. I muscoli scheletrici consentono i movimenti volontari, mantengono la postura e contribuiscono alla produzione di calore corporeo tramite il metabolismo e i brividi. Esempi: bicipite brachiale, quadricipite femorale, diaframma (muscolo respiratorio, striato ma a controllo involontario automatico).
· Muscolo liscio: è costituito da cellule prive di striature, sotto controllo involontario (sistema nervoso autonomo). Forma la tonaca muscolare di organi cavi e vasi sanguigni: si contrae lentamente e continuamente, regolando funzioni come la peristalsi nell’intestino, la vasocostrizione nei vasi, la contrazione dell’utero, ecc.
· Muscolo cardiaco: tessuto muscolare striato particolare che compone il cuore. Le cellule cardiache (miocardiociti) sono striate ma involontarie, interconnesse elettricamente in modo da contrarsi in modo sincronizzato per pompare il sangue. Il muscolo cardiaco funziona incessantemente per tutta la vita.
Muscoli scheletrici e movimento: nel contesto dell’apparato locomotore, i muscoli di interesse sono quelli scheletrici volontari. Essi sono fissati alle ossa tramite i tendini e contraendosi avvicinano o allontanano segmenti scheletrici generando movimenti. Spesso agiscono in coppie antagoniste:
· Muscoli flessori piegano un arto (es. bicipite flette il gomito) mentre i corrispondenti estensori lo raddrizzano (es. tricipite estende il gomito).
· Altri gruppi includono adduttori/ abduttori (avvicinano/allontanano un arto dal corpo), rotatori, elevatori/ depressori (sollevano/abbassano una parte), ecc., a seconda del movimento generato.
I muscoli volontari sono innervati da nervi motori somatici: l’impulso nervoso induce la contrazione delle fibre muscolari (accorciamento), che tirano sulle ossa producendo il movimento articolare. Durante la contrazione di un muscolo agonista, il muscolo antagonista opposto si rilascia per consentire il movimento fluido.
Tono muscolare e postura: anche a riposo, i muscoli scheletrici presentano un leggero tono (contrazione parziale continua) che mantiene la postura. Ad esempio, i muscoli paravertebrali tengono eretta la colonna, i muscoli del collo sostengono la testa. Quando il tono muscolare manca (come nell’incoscienza o in certe patologie neurologiche), il corpo collassa.
Calore muscolare: circa il 70% dell’energia consumata dai muscoli va dispersa in calore. Perciò l’attività muscolare contribuisce a mantenere la temperatura corporea. In caso di freddo intenso, i brividi muscolari (contrazioni rapide involontarie) generano calore per riscaldare il corpo.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'apparato locomotore è formato dallo scheletro e dal sistema muscolare, che insieme permettono il sostegno e il movimento del corpo umano. Lo scheletro offre struttura, protezione agli organi interni, supporto per il movimento e funzioni metaboliche come riserva minerale ed emopoiesi, mentre i muscoli generano forza e movimento attraverso la contrazione. Questi sistemi lavorano in sinergia per mantenere postura, locomozione e funzioni vitali.
· Funzioni dello scheletro: Lo scheletro umano sostiene i tessuti molli, protegge organi vitali come encefalo e cuore, consente il movimento tramite leve ossee e immagazzina minerali come calcio e fosfato; inoltre, alcune ossa contengono midollo osseo rosso per la produzione di cellule del sangue.
· Composizione e classificazione ossea: Lo scheletro adulto ha circa 206 ossa divise in scheletro assile (cranio, colonna vertebrale, cassa toracica) e appendicolare (arti e cingoli), con ossa classificate in lunghe, corte, piatte e irregolari in base alla forma.
· Articolazioni, legamenti e tendini: Le ossa sono connesse da articolazioni fisse, semimobili o mobili che permettono diversi gradi di movimento; i legamenti collegano osso a osso stabilizzando le articolazioni, mentre i tendini uniscono muscoli e ossa trasmettendo la forza muscolare.
· Sistema muscolare e movimento: Il sistema muscolare comprende muscoli scheletrici volontari che, tramite contrazioni, generano movimenti articolari lavorando spesso in coppie antagoniste; il tono muscolare mantiene la postura anche a riposo e l'attività muscolare contribuisce alla produzione di calore corporeo.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è l’apparato locomotore?
È l’insieme di organi che permettono il movimento e sostengono il corpo. Include lo scheletro (struttura passiva) e il sistema muscolare (struttura attiva).
2. Quali sono le funzioni principali dello scheletro umano?
Sostegno, protezione degli organi interni, movimento, riserva di minerali e produzione delle cellule del sangue (emopoiesi).
3. Come si suddivide lo scheletro umano?
In scheletro assile (cranio, colonna vertebrale, gabbia toracica) e scheletro appendicolare (arti superiori e inferiori, cingolo scapolare e pelvico).
4. Quali sono i principali tipi di ossa?
Ossa lunghe (es. femore), corte (es. carpo), piatte (es. scapola), irregolari (es. vertebre).
5. Che tipi di articolazioni esistono?
Fisse (es. cranio), semimobili (es. vertebre), mobili (es. spalla, ginocchio), con cartilagine, liquido sinoviale e legamenti.
6. Qual è la differenza tra legamenti e tendini?
I legamenti collegano osso con osso stabilizzando le articolazioni; i tendini collegano muscolo con osso trasmettendo la forza per il movimento.
7. Quali sono i tre tipi di tessuto muscolare?
Muscolo striato scheletrico (volontario), muscolo liscio (involontario), muscolo cardiaco (involontario e striato).
8. Come agiscono i muscoli scheletrici nel movimento?
Si contraggono per muovere le ossa, spesso in coppie antagoniste: flessori/estensori, adduttori/abduttori, rotatori, ecc.
9. Che cos’è il tono muscolare e perché è importante?
È una contrazione parziale continua che mantiene la postura anche a riposo. La sua assenza può causare collasso corporeo.
10. Come contribuiscono i muscoli alla regolazione della temperatura corporea?
Attraverso il metabolismo e i brividi muscolari, che generano calore e aiutano a mantenere la temperatura interna.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Composizione e classificazione ossea
Articolazioni, legamenti e tendini
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Composizione e classificazione ossea
Articolazioni, legamenti e tendini
3. Apparato cardiovascolare
a) Cuore: struttura e funzione
Il cuore umano è situato nella cavità toracica, tra i due polmoni, leggermente spostato a sinistra. Strutturalmente, è un muscolo cavo formato prevalentemente da tessuto muscolare cardiaco (miocardio). È rivestito esternamente da una membrana protettiva, il pericardio, e internamente da un sottile endocardio.
Anatomicamente, il cuore è diviso in quattro camere:
· Atrio destro e ventricolo destro (metà destra del cuore).
· Atrio sinistro e ventricolo sinistro (metà sinistra).
Tra atri e ventricoli e all’uscita dei ventricoli sono presenti valvole cardiache che assicurano il flusso unidirezionale del sangue:
· Valvole atrioventricolari: la tricuspide tra atrio destro e ventricolo destro; la bicuspide (o mitrale) tra atrio sinistro e ventricolo sinistro. Si aprono per far passare il sangue dall’atrio al ventricolo, e si chiudono durante la contrazione ventricolare per impedire il ritorno del sangue nell’atrio.
· Valvole semilunari: la polmonare all’uscita del ventricolo destro (verso l’arteria polmonare); l’aortica all’uscita del ventricolo sinistro (verso l’aorta). Prevengono il reflusso di sangue dai grossi vasi ai ventricoli dopo la contrazione.
b) Ciclo cardiaco e circolazione
Il funzionamento del cuore crea due circuiti:
· Circolazione polmonare (piccolo circolo): Il ventricolo destro pompa il sangue povero di ossigeno nell’arteria polmonare che lo conduce ai polmoni. Nei polmoni il sangue cede l’anidride carbonica e si carica di ossigeno (ematosi). Il sangue ossigenato torna al cuore tramite le vene polmonari nell’atrio sinistro.
· Circolazione sistemica (grande circolo): Il ventricolo sinistro, la camera più muscolosa, spinge con forza il sangue ossigenato nell’aorta, l’arteria principale che si dirama in arterie via via più piccole per raggiungere tutti gli organi del corpo. Nei tessuti periferici il sangue cede ossigeno e nutrienti alle cellule e raccoglie CO₂ e rifiuti metabolici. Il sangue “venoso” (desaturato di O₂) ritorna al cuore attraverso due grandi vene: la vena cava superiore (drena testa e arti superiori) e la vena cava inferiore (drena tronco e arti inferiori), che si immettono nell’atrio destro. Da lì, attraverso la valvola tricuspide, il sangue passa nel ventricolo destro pronto per essere di nuovo inviato ai polmoni, chiudendo il circuito.
Ogni ciclo completo (contrazione + rilassamento) costituisce il battito cardiaco. In condizioni di riposo normale, il cuore batte circa 60-80 volte al minuto (frequenza cardiaca) e ad ogni contrazione ventricolare spinge circa 70 mL di sangue (gittata sistolica). Ciò equivale a una gittata cardiaca di ~5 litri al minuto a riposo (che può aumentare fino a 20 litri/min o più sotto sforzo intenso). In una giornata, il cuore di un adulto medio compie circa 100.000 battiti, pompando oltre 7000 litri di sangue attraverso il corpo.
c) Circolazione sanguigna: arterie, vene, capillari
I vasi sanguigni sono le “tubazioni” attraverso cui il sangue circola. Si dividono in:
· Arterie: vasi efferenti, che portano il sangue dal cuore verso i tessuti periferici. Il sangue arterioso è tipicamente ricco di ossigeno e nutrienti (colore rosso vivo); l’unica eccezione, come detto, è l’arteria polmonare che trasporta sangue venoso. Le arterie hanno pareti robuste composte da tre strati (tonaca interna endoteliale, tonaca media muscolare elastica, tonaca esterna connettivale). La loro elasticità permette di smorzare la pressione generata dal cuore e mantenere un flusso continuo. Le arterie più piccole, chiamate arteriole, regolano l’afflusso di sangue ai vari distretti modulando la propria contrazione (vasocostrizione/vasodilatazione) sotto controllo nervoso e ormonale.
· Capillari: sono i vasi più microscopici, formati da un sottilissimo strato di cellule endoteliali. Rappresentano la rete di scambio tra sangue e tessuti. I capillari si trovano in ogni organo: qui il sangue arterioso cede ossigeno e sostanze nutritive alle cellule e riceve anidride carbonica e prodotti di rifiuto, trasformandosi in sangue venoso. La densità dei capillari è maggiore nei tessuti metabolicamente più attivi (muscoli, fegato, reni, cervello). Le ultime ramificazioni arteriose che alimentano i capillari sono dette capillari arteriosi, mentre le prime ramificazioni che raccolgono il sangue che sta uscendo sono i capillari venosi.
· Vene: vasi afferenti, riportano il sangue verso il cuore. Il sangue venoso è povero di O₂ e carico di CO₂ (colore rosso scuro); uniche eccezioni sono le vene polmonari che trasportano sangue ossigenato dei polmoni al cuore. Le vene hanno pareti più sottili e distensibili rispetto alle arterie, poiché il sangue in risalita è a pressione più bassa. Molte vene (specie negli arti inferiori) sono dotate di valvole a nido di rondine che assicurano che il sangue fluisca solo in direzione del cuore, prevenendo il reflusso verso il basso. Il ritorno venoso è aiutato dalla contrazione dei muscoli scheletrici (pompa muscolare) e dai movimenti respiratori (che creano variazioni pressorie). Le vene più piccole, prossime ai capillari, si chiamano venule e confluiscono in vene di calibro crescente.
Rete vascolare e circolazione sistemica: l’aorta e le sue diramazioni arteriose raggiungono ogni distretto corporeo. I capillari formano fitte reti in ciascun organo permettendo lo scambio capillare (nutrimento dei tessuti e raccolta scorie). Il sangue poi confluisce nelle venule e quindi nelle vene via via più grandi fino alle vene cave che entrano nel cuore. Esistono inoltre circolazioni specializzate, come:
· Circolo coronarico: arterie coronarie e vene cardiache che nutrono il muscolo cardiaco stesso.
· Circolo portale epatico: particolare via venosa che porta il sangue raccolto dall’intestino (ricco di nutrienti assorbiti) al fegato per un primo metabolismo, prima di rientrare nella circolazione generale.
· Circolo cerebrale: con vasi specializzati e barriere selettive (barriera emato-encefalica) a protezione del tessuto nervoso.
Pressione sanguigna: la forza esercitata dal sangue sulle pareti dei vasi è la pressione arteriosa, generata dalla contrazione cardiaca. Si misura in millimetri di mercurio (mmHg) e normalmente è circa 120 mmHg (sistolica, durante la contrazione ventricolare) e 80 mmHg (diastolica, durante il rilassamento) nei giovani adulti. La pressione cala man mano che il sangue passa da arterie a capillari a vene; nelle grandi vene la pressione è molto bassa, addirittura sub-atmosferica in ingresso al cuore.
Regolazione circolatoria: il sistema cardiovascolare risponde ai bisogni variabili dell’organismo: durante l’esercizio fisico, ad esempio, il cardio aumenta frequenza e gittata, i vasi muscolari si dilatano per incrementare il flusso ai muscoli attivi, mentre vasi in organi meno attivi si costringono. Riflessi nervosi (barocettori per la pressione), ormoni (adrenalina, sistema renina-angiotensina-aldosterone per la pressione) e fattori locali modulano continuamente il diametro dei vasi e l’attività cardiaca per mantenere un’adeguata perfusione di tutti i tessuti in ogni condizione, contribuendo all’omeostasi.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il sistema cardiovascolare umano è un complesso apparato che comprende cuore e vasi sanguigni, responsabile del trasporto continuo e chiuso di sangue in tutto il corpo per fornire ossigeno, nutrienti e ormoni e per rimuovere i prodotti di scarto. Il cuore, situato nella cavità toracica, è un muscolo cavo suddiviso in quattro camere e dotato di valvole che garantiscono il flusso unidirezionale del sangue. Il suo funzionamento genera due circuiti principali, la circolazione polmonare e quella sistemica, che assicurano l’ossigenazione del sangue e la sua distribuzione ai tessuti. I vasi sanguigni, costituiti da arterie, vene e capillari, svolgono ruoli specifici nel trasporto e nello scambio di sostanze tra sangue e cellule. La pressione arteriosa e la regolazione del flusso sanguigno sono fondamentali per mantenere l’omeostasi e rispondere alle esigenze variabili dell’organismo.
· Funzione del sistema cardiovascolare: Trasporta ossigeno, nutrienti e ormoni in tutto il corpo e rimuove i rifiuti metabolici tramite un sistema chiuso e continuo con circa 5 litri di sangue in circolo.
· Struttura del cuore: Muscolo cavo situato tra i polmoni, composto da quattro camere (due atri e due ventricoli) e rivestito da pericardio ed endocardio.
· Valvole cardiache: Le valvole atrioventricolari (tricuspide e mitrale) e semilunari (polmonare e aortica) assicurano il flusso unidirezionale del sangue durante il ciclo cardiaco.
· Circuiti circolatori: La circolazione polmonare ossigena il sangue nei polmoni, mentre la circolazione sistemica distribuisce sangue ossigenato ai tessuti e raccoglie sangue venoso per il ritorno al cuore.
· Battito cardiaco e portata: Il cuore batte 60-80 volte al minuto, pompando circa 70 mL di sangue per battito, con una gittata cardiaca di circa 5 litri al minuto a riposo.
· Vasi sanguigni: Arterie trasportano sangue dal cuore ai tessuti, capillari permettono scambi tra sangue e cellule, vene riportano sangue al cuore, con caratteristiche strutturali specifiche per ciascun tipo.
· Reti vascolari specializzate: Circolo coronarico per il cuore, circolo portale epatico per il fegato, e circolo cerebrale con barriere protettive per il cervello.
· Regolazione e pressione sanguigna: La pressione arteriosa, generata dal cuore, varia durante il ciclo cardiaco ed è regolata da riflessi nervosi, ormoni e fattori locali per garantire adeguata perfusione e omeostasi.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è l’apparato cardiovascolare?
È il sistema di trasporto del corpo umano, composto da cuore e vasi sanguigni (arterie, vene, capillari), che distribuisce ossigeno, nutrienti e ormoni e raccoglie i prodotti di scarto per l’eliminazione.
2. Qual è la funzione del cuore?
Il cuore è un muscolo cavo che pompa il sangue in due circuiti: uno verso i polmoni per l’ossigenazione (piccola circolazione) e uno verso il resto del corpo per la distribuzione delle sostanze vitali (grande circolazione).
3. Come è strutturato il cuore?
Il cuore ha quattro camere: atrio destro e sinistro, ventricolo destro e sinistro. È dotato di valvole che regolano il flusso unidirezionale del sangue e impediscono il reflusso.
4. Che cosa sono le valvole cardiache e a cosa servono?
Le valvole atrioventricolari (tricuspide e mitrale) e semilunari (polmonare e aortica) garantiscono che il sangue fluisca in una sola direzione, evitando il ritorno nelle camere precedenti.
5. Che cos’è il ciclo cardiaco?
È l’alternanza di contrazione e rilassamento del cuore che costituisce il battito cardiaco. In condizioni di riposo, il cuore batte circa 60-80 volte al minuto, pompando circa 5 litri di sangue al minuto.
6. Quali sono le differenze tra arterie, vene e capillari?
Le arterie portano sangue dal cuore ai tessuti, le vene lo riportano al cuore, e i capillari sono vasi microscopici dove avviene lo scambio di sostanze tra sangue e cellule.
7. Che cos’è la circolazione polmonare?
È il circuito che trasporta il sangue povero di ossigeno dal cuore ai polmoni per l’ossigenazione, e poi lo riporta al cuore.
8. Che cos’è la circolazione sistemica?
È il circuito che distribuisce il sangue ossigenato dal cuore a tutti i tessuti del corpo e raccoglie i prodotti di scarto per il ritorno al cuore.
9. Come viene regolata la pressione sanguigna?
La pressione arteriosa è generata dalla contrazione cardiaca e modulata da riflessi nervosi, ormoni e fattori locali per garantire una perfusione adeguata dei tessuti.
10. Esistono circolazioni speciali nel corpo?
Sì, come il circolo coronarico (nutre il cuore), il circolo portale epatico (porta sangue dall’intestino al fegato) e il circolo cerebrale (protegge il cervello con barriere selettive).
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzione del sistema cardiovascolare
Regolazione e pressione sanguigna
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzione del sistema cardiovascolare
Regolazione e pressione sanguigna
4. Apparato respiratorio
L’apparato respiratorio permette gli scambi gassosi tra l’organismo e l’ambiente esterno: rifornisce il sangue di ossigeno e libera l’anidride carbonica prodotta dal metabolismo cellulare. Esso include le vie aeree (strutture che convogliano l’aria) e i polmoni (organi dove avviene lo scambio gassoso vero e proprio). In questa sezione vedremo i principali organi respiratori – dal naso ai polmoni – e il meccanismo della respirazione, con le fasi di inspirazione ed espirazione e il processo di ossigenazione del sangue negli alveoli.
a) Organi respiratori: naso, trachea, polmoni
Le vie respiratorie possono essere divise in:
· Vie aeree superiori: comprendono naso (cavità nasali), bocca (cavità orale, che funge da via respiratoria supplementare), faringe e laringe.
· Vie aeree inferiori: comprendono trachea, bronchi (principali e ramificazioni bronchiali) e polmoni (con i bronchioli e alveoli).
Vediamone in sequenza:
Naso e cavità nasali: il naso è la principale porta d’ingresso dell’aria. Le cavità nasali interne, rivestite da mucosa ciliata e dotate di peli, hanno la funzione di filtrare, riscaldare e umidificare l’aria inspirata. Le mucose nasali intrappolano polvere, microbi e particelle grazie al muco viscoso e ai peli: l’aria che raggiunge la gola è quindi purificata in gran parte da impurità. Nel naso sono presenti anche i recettori olfattivi (organo dell’olfatto). La respirazione nasale è preferibile proprio perché l’aria viene meglio condizionata rispetto alla respirazione orale.
Faringe: è un condotto muscolo-membranoso che sta dietro al naso e alla bocca, comune sia alle vie respiratorie sia a quelle digestive. La faringe convoglia l’aria dalle cavità nasali verso la laringe e, in fase di deglutizione, convoglia il cibo dalla bocca verso l’esofago. Una struttura cartilaginea chiamata epiglottide funge da valvola: durante la deglutizione si abbassa a chiudere l’accesso della laringe, così che il cibo non imbocchi le vie aeree ma entri nell’esofago.
Laringe: è l’organo della voce e un passaggio obbligato dell’aria. Situata nella gola (tra faringe e trachea), è sostenuta da cartilagini (la principale è la cartilagine tiroidea che forma il cosiddetto pomo d’Adamo). All’interno contiene le corde vocali, pieghe mucose che vibrano al passaggio dell’aria, producendo suoni (fonazione). La laringe collega la faringe alla trachea e anch’essa è rivestita da mucosa ciliata per filtrare polveri residue.
Trachea: è un tubo fibro-cartilagineo lungo ~12 cm, situato davanti all’esofago. Le sue pareti sono sostenute da anelli di cartilagine a forma di “C” aperti posteriormente (per permettere all’esofago dietro di dilatarsi durante la deglutizione). La trachea è rivestita da epitelio ciliato con cellule mucipare: il muco intrappola impurità e i movimenti delle ciglia spingono il muco verso la faringe (meccanismo di pulizia mucociliare). Al limite inferiore del torace, la trachea si biforca nei bronchi principali.
Bronchi e albero bronchiale: i due bronchi principali (destro e sinistro) entrano rispettivamente nel polmone destro e sinistro. Il bronco destro è di calibro maggiore e più verticale (il che fa sì che corpi estranei inalati finiscano più spesso a destra). All’interno dei polmoni, i bronchi principali si suddividono in ramificazioni sempre più piccole: bronchi lobari (uno per ciascun lobo polmonare: 3 a destra e 2 a sinistra), poi bronchi segmentari, fino ai bronchioli terminali di piccolo calibro (<1 mm di diametro). L’insieme di trachea, bronchi e ramificazioni bronchiali forma l’albero respiratorio. Le pareti bronchiali contengono anelli/cartilagini nelle porzioni maggiori, mentre i bronchioli perdono le cartilagini e rimangono costituiti da muscolatura liscia: il loro calibro può variare (broncodilatazione o broncocostrizione) regolando il flusso d’aria. I bronchioli terminano negli alveoli.
Polmoni: sono due organi spugnosi ed elastici, posti nella cavità toracica, ai lati del cuore. Ogni polmone è avvolto da una doppia membrana sierosa, la pleura – uno strato pleurico aderente al polmone (pleura viscerale) e uno aderente alla parete toracica/diaframma (pleura parietale), con in mezzo un sottilissimo spazio contenente liquido pleurico lubrificante. Questo consente ai polmoni di espandersi e contrarsi senza attrito durante la respirazione.
Anatomicamente, i polmoni sono divisi in lobi separati da scissure:
· Polmone destro: 3 lobi (superiore, medio, inferiore).
· Polmone sinistro: 2 lobi (superiore e inferiore, poiché lo spazio del lobo medio è occupato dal cuore sporgente a sinistra, formando l’incisura cardiaca).
All’interno dei polmoni, i bronchioli terminali si diramano in bronchioli respiratori e infine in cluster di alveoli formando i dotti alveolari. Gli alveoli sono minuscole sacche d’aria (diametro ~0,2 mm) con pareti sottilissime (epitelio pavimentoso semplice) riccamente avvolte da capillari sanguigni. Ogni polmone contiene milioni di alveoli (in totale ~300 milioni nei due polmoni), il che fornisce una superficie di scambio enorme – circa 70-80 m² in totale1
– pur racchiusa nel volume relativamente compatto del torace. Questa superficie ampia è ciò che permette uno scambio efficiente di gas tra aria e sangue.
Negli alveoli avviene lo scambio gassoso: il sangue povero d’ossigeno proveniente dall’arteria polmonare circola nei capillari alveolari; qui la barriera tra sangue e aria è sottilissima (endotelio capillare fuso con epitelio alveolare). L’ossigeno diffonde dall’aria alveolare nel sangue, legandosi all’emoglobina dei globuli rossi, mentre l’anidride carbonica diffonde dal sangue all’interno degli alveoli per essere poi eliminata con l’aria espirata. Il sangue così ossigenato fluisce nelle venule che convergono nelle vene polmonari dirette al cuore (atrio sinistro). Questo processo di scambio alveolare prende il nome di ematosi.
(Figura: Apparato respiratorio – Illustrazione schematica che mostra le vie aeree (naso con cavità nasali, bocca, faringe, laringe, trachea, bronchi principali), la ramificazione bronchiale all’interno dei polmoni e un dettaglio ingrandito di un alveolo con capillari adiacenti dove avviene lo scambio di O₂/CO₂. Inserire immagini esplicative con didascalie: es. diagramma vie respiratorie e dettaglio alveoli.)
b) Meccanismo della respirazione
La respirazione comprende due fasi meccaniche alternate:
· Inspirazione (inhalazione): ingresso di aria nei polmoni.
· Espirazione (exhalation): uscita di aria dai polmoni.
Questi movimenti sono resi possibili dalla variazione di volume della cavità toracica tramite l’azione dei muscoli respiratori:
· Il diaframma, un ampio muscolo a forma di cupola che separa torace e addome.
· I muscoli intercostali esterni (e in parte i muscoli del collo come gli scaleni e sternocleidomastoidei per inspirazioni forzate).
Durante l’inspirazione: il diaframma si contrae e si abbassa appiattendosi, mentre i muscoli intercostali esterni sollevano le coste verso l’alto e l’esterno. Questo amplia il diametro verticale e laterale del torace, aumentando il volume intratoracico. L’aumento di volume crea una pressione inferiore nei polmoni rispetto all’esterno (pressione intrapolmonare < pressione atmosferica), quindi l’aria viene aspirata attraverso le vie aeree fino a riempire gli alveoli.
Durante l’espirazione a riposo: è in gran parte un processo passivo. Il diaframma si rilassa risollevandosi nella sua posizione a cupola, e i muscoli intercostali si rilassano abbassando le coste. Ciò riduce il volume toracico e aumenta la pressione intrapolmonare, spingendo l’aria fuori dai polmoni verso l’esterno (pressione intrapolmonare > atmosferica). In condizioni di riposo l’espirazione avviene per rimbalzo elastico dei polmoni e del torace (che ritornano alle dimensioni di partenza).
Durante respirazione forzata: entrano in gioco muscoli accessori. Un’espirazione forzata coinvolge i muscoli intercostali interni e i muscoli addominali, che si contraggono per ridurre più rapidamente e fortemente il volume toracico, espellendo più aria (ad esempio soffiare o durante uno sforzo fisico). Un’inspirazione forzata oltre ai diaframma e intercostali esterni recluta muscoli del collo per sollevare di più la gabbia toracica.
In un adulto, in condizioni di riposo si effettuano circa 12-18 atti respiratori al minuto. Il volume di aria mobilizzato in un singolo atto respiratorio tranquillo (Volume Corrente) è ~500 mL. Con atti profondi si può mobilizzare molta più aria: la capacità vitale (volume massimo espirabile dopo una inspirazione massima) è intorno a 4-5 litri per un adulto medio.
Controllo nervoso: la respirazione è regolata in maniera automatica dal centro respiratorio bulbare (nel tronco encefalico). Esso invia ritmicamente impulsi ai muscoli respiratori. Il ritmo base può essere modificato volontariamente (entro certi limiti, come durante il canto o il parlare) e adattato a diverse condizioni: per esempio aumenta la frequenza respiratoria durante l’esercizio o se diminuisce l’ossigeno nel sangue. Chemocettori nel bulbo e nei corpi carotidei/aortici rilevano i livelli di CO₂, O₂ e pH sanguigno, modulando di conseguenza la ventilazione (l’aumento di CO₂ nel sangue è il più potente stimolo che fa aumentare la profondità e frequenza respiratoria).
Scambi gassosi alveolari: come descritto, l’aria alveolare durante l’inspirazione è ricca di O₂ (~21%) e povera di CO₂ (0.04% in aria ambiente); il sangue che arriva ai capillari alveolari ha concentrazione opposta (povero di O₂, ricco di CO₂). Per diffusione (movimento di gas da zone ad alta pressione parziale a zone a bassa pressione parziale):
· L’ossigeno passa dagli alveoli al sangue: l’emoglobina nei globuli rossi si carica di O₂ (ogni molecola di emoglobina lega fino a 4 molecole di ossigeno).
· L’anidride carbonica passa dal sangue (dove è trasportata in soluzione plasmatica o come bicarbonato) all’aria alveolare per essere espulsa.
Il sangue che esce dai capillari polmonari, e che torna al cuore tramite le vene polmonari, ha ora un’alta saturazione di ossigeno (circa 95-100%) e una bassa concentrazione di CO₂, pronto per essere distribuito ai tessuti. Nel frattempo, l’aria alveolare si è arricchita di CO₂ (circa 4-5%) e impoverita di O₂ (~16%): questa è l’aria che viene espirata.
Importanza della respirazione: l’apporto costante di ossigeno è vitale perché l’O₂ è utilizzato dalle cellule nel processo di respirazione cellulare (nei mitocondri) per produrre energia (ATP) ossidando i nutrienti. La CO₂ prodotta come scarto deve essere eliminata perché un suo accumulo rende il sangue acido (abbassa il pH). Meccanismi polmonari assicurano quindi anche il controllo dell’equilibrio acido-base del sangue (attraverso la regolazione dell’eliminazione della CO₂, un acido volatile).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'apparato respiratorio è fondamentale per lo scambio di gas tra organismo e ambiente, fornendo ossigeno al sangue ed eliminando anidride carbonica. Comprende vie aeree superiori e inferiori e i polmoni, dove avviene la vera ossigenazione del sangue negli alveoli.
· Vie aeree superiori e inferiori: Le vie aeree superiori includono naso, bocca, faringe e laringe, mentre quelle inferiori comprendono trachea, bronchi e polmoni. Queste strutture convogliano e filtrano l'aria inspirata.
· Funzioni del naso: Il naso filtra, riscalda e umidifica l'aria grazie a mucosa ciliata e peli, oltre a ospitare i recettori olfattivi. La respirazione nasale è preferibile perché migliora la qualità dell'aria inspirata.
· Faringe e laringe: La faringe convoglia aria e cibo, mentre l'epiglottide impedisce al cibo di entrare nelle vie respiratorie. La laringe, organo della voce, contiene le corde vocali e filtra ulteriormente l'aria.
· Trachea e albero bronchiale: La trachea è un tubo sostenuto da anelli cartilaginei che si biforca nei bronchi principali, i quali si ramificano in bronchioli fino agli alveoli, regolando il flusso d'aria tramite muscolatura liscia.
· Struttura dei polmoni: I polmoni, avvolti dalla pleura, sono divisi in lobi (3 a destra, 2 a sinistra) e contengono milioni di alveoli, che offrono un'ampia superficie per lo scambio gassoso.
· Scambio gassoso negli alveoli: Negli alveoli avviene l'ematosi, con ossigeno che diffonde nell'emoglobina e anidride carbonica che passa nel lume alveolare per essere espulsa. Il sangue ossigenato torna al cuore per la distribuzione.
· Meccanismo respiratorio: La respirazione comprende inspirazione, con contrazione del diaframma e muscoli intercostali esterni che aumentano il volume toracico, ed espirazione, generalmente passiva, con rilassamento muscolare e riduzione del volume toracico.
· Controllo nervoso e importanza: Il centro respiratorio nel tronco encefalico regola automaticamente la respirazione in base a stimoli chimici come CO₂ e O₂ nel sangue, assicurando l'apporto di ossigeno necessario per la produzione di energia e il mantenimento dell'equilibrio acido-base.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è la funzione principale dell’apparato respiratorio?
Permette lo scambio di gas tra organismo e ambiente: fornisce ossigeno al sangue e rimuove l’anidride carbonica prodotta dal metabolismo cellulare.
2. Quali sono le vie aeree superiori e inferiori?
Le vie superiori includono naso, bocca, faringe e laringe; quelle inferiori comprendono trachea, bronchi e polmoni con bronchioli e alveoli.
3. Perché la respirazione nasale è preferibile a quella orale?
Perché le cavità nasali filtrano, riscaldano e umidificano l’aria, proteggendo meglio le vie respiratorie da impurità e agenti patogeni.
4. Che ruolo ha la laringe nella respirazione?
Oltre a essere un passaggio obbligato per l’aria, contiene le corde vocali e permette la fonazione. È anche coinvolta nella protezione delle vie aeree durante la deglutizione.
5. Come sono strutturati i polmoni?
I polmoni sono divisi in lobi (3 a destra, 2 a sinistra), avvolti dalla pleura, e contengono milioni di alveoli dove avviene lo scambio gassoso.
6. Che cosa sono gli alveoli e qual è la loro funzione?
Sono minuscole sacche d’aria con pareti sottili, circondate da capillari, dove avviene l’ematosi: l’ossigeno entra nel sangue e la CO₂ viene eliminata.
7. Come avviene la respirazione meccanica?
L’inspirazione è attiva (diaframma e muscoli intercostali si contraggono), l’espirazione a riposo è passiva (rilassamento muscolare e rimbalzo elastico del torace).
8. Quali muscoli sono coinvolti nella respirazione forzata?
Muscoli accessori come intercostali interni, addominali e muscoli del collo aumentano l’efficacia della ventilazione in caso di sforzo.
9. Come viene regolata la respirazione?
Dal centro respiratorio nel tronco encefalico, che invia impulsi ritmici ai muscoli respiratori. Chemocettori monitorano CO₂, O₂ e pH per adattare la frequenza respiratoria.
10. Perché è importante eliminare la CO₂?
Perché il suo accumulo rende il sangue acido. L’apparato respiratorio contribuisce al mantenimento dell’equilibrio acido-base eliminando la CO₂ in eccesso.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Vie aeree superiori e inferiori
Controllo nervoso e importanza
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Vie aeree superiori e inferiori
Controllo nervoso e importanza
5. Apparato digerente
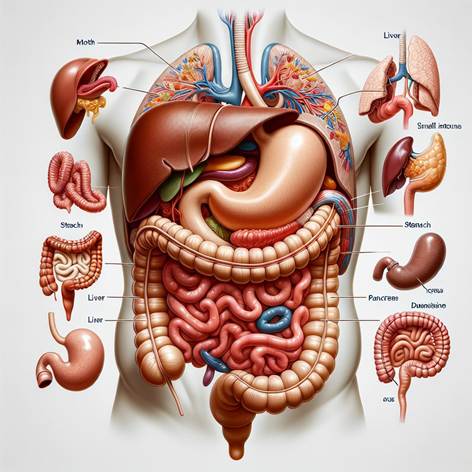
a) Organi principali del tubo digerente: bocca, stomaco, intestino
Approfondendo la struttura dei principali segmenti:
· Bocca (cavità orale): delimitata anteriormente da labbra, lateralmente dalle guance, superiormente dal palato. Contiene denti infissi nelle arcate alveolari (dentatura adulta: 32 denti, inclusi incisivi per tagliare, canini per lacerare, premolari e molari per triturare) e la lingua, un organo muscolare che manipola il cibo e ospita i recettori del gusto. La digestione inizia in bocca: la masticazione sminuzza il cibo e lo impasta con la saliva, secreta da tre paia di ghiandole salivari principali (parotidi, sottomandibolari, sottolinguali) e da numerose ghiandoline minori. La saliva contiene l’enzima ptialina (o amilasi salivare) che avvia la digestione dell’amido, oltre a mucina che lubrifica il bolo e anticorpi/ lisozima che aiutano a controllare i batteri. La formazione del bolo facilita la deglutizione.
· Faringe ed esofago: la deglutizione spinge il bolo nella faringe: da qui l’onda peristaltica lo trasferisce nell’esofago (un tubo muscolare lungo ~25 cm che attraversa il collo e il torace dietro la trachea). La parete dell’esofago è muscolare (inizialmente muscolo striato volontario nel terzo superiore, poi muscolo liscio involontario nei due terzi inferiori). Non avvengono digestione né assorbimento nell’esofago; la sua funzione è solamente propulsiva, grazie alle contrazioni peristaltiche coordinate. Lo sfintere esofageo inferiore (cardias) all’ingresso dello stomaco impedisce il reflusso del contenuto acido gastrico verso l’esofago.
· Stomaco: organo cavo a forma di sacco ricurvo, situato nella parte superiore sinistra dell’addome, immediatamente sotto il diaframma. È collegato all’esofago tramite il cardias e all’intestino tenue tramite il piloro (valvola pilorica). Le sue pareti muscolari (strato muscolare longitudinale, circolare e obliquo) rimescolano attivamente il cibo con i succhi gastrici. La mucosa gastrica possiede ghiandole gastriche che secernono:
· Acido cloridrico (HCl): rende il contenuto molto acido (pH ~1-2), uccidendo la maggior parte dei microbi ingeriti e attivando il pepsinogeno.
· Pepsinogeno: pro-enzima che in ambiente acido si trasforma nell’enzima pepsina, capace di scindere le proteine in catene più corte (peptidi).
· Muco: protegge la mucosa dello stomaco dall’aggressione dell’HCl e degli enzimi.
· Fattore intrinseco: glicoproteina che si lega alla vitamina B12 rendendone possibile l’assorbimento più avanti nell’ileo.
Lo stomaco funge da serbatoio temporaneo del cibo ingerito, rilasciandolo gradualmente nel duodeno. Oltre a rimescolare (movimenti di segmentazione) e avviare la digestione proteica, continua l’azione sull’amido fino a che il contenuto rimane neutro (all’inizio, prima che l’acidità inattivi l’amilasi salivare). La digestione dei lipidi nello stomaco è limitata (agisce un’enzima lipasi gastrica, ma la maggior parte della digestione dei grassi avverrà nel duodeno con la bile e lipasi pancreatica). Dal punto di vista dell’assorbimento, lo stomaco assorbe pochissime sostanze: qualche farmaco (es. aspirina), un po’ d’acqua, e alcool (che è assorbito in parte già a questo livello, motivo per cui un pasto nello stomaco rallenta l’ubriacatura). Il risultato dell’elaborazione gastrica è il chimo, alimento semidigerito acido e liquido che viene gradualmente spinto nel duodeno in piccole quantità regolato dallo sfintere pilorico.
· Intestino tenue: è un lungo tubo (6-7 metri circa) suddiviso in tre tratti:
· Duodeno (lungo ~25 cm): prima porzione fissa a ferro di cavallo, riceve il contenuto acido dallo stomaco e le secrezioni di fegato e pancreas. Nel duodeno avviene la neutralizzazione dell’acidità del chimo mediante gli ioni bicarbonato presenti nel succo pancreatico, portando il pH a valori alcalini adatti agli enzimi intestinali. Qui inizia la digestione chimica intensiva: la bile emulsiona i grassi; gli enzimi pancreatici (amilasi, lipasi, proteasi) e gli enzimi prodotti dalla mucosa duodenale completano la demolizione di carboidrati, protidi e lipidi.
· Digiuno (secondo tratto, ~2.5 m) e Ileo (terzo tratto, ~3.5 m): sono mobili nella cavità addominale, sospesi al mesentere. Insieme costituiscono la parte dell’intestino tenue deputata principalmente all’assorbimento dei nutrienti. Le loro pareti presentano:
· Pliche circolari (valvole conniventi): pieghe trasversali della mucosa che aumentano la superficie interna e rallentano il transito dando più tempo per l’assorbimento.
· Villi intestinali: minuscole protrusioni finger-like (da 0.5 a 1 mm) che rivestono interamente la mucosa, aumentando enormemente la superficie disponibile (diversi metri quadrati). Ogni villo ha al suo interno capillari sanguigni e un piccolo vaso linfatico (vaso chilifero).
· Microvilli: ulteriori estroflessioni microscopiche della membrana apicale delle cellule assorbenti dell’epitelio dei villi, creando il cosiddetto orletto a spazzola. I microvilli incrementano ancora la superficie (di circa 20 volte rispetto ai villi stessi) e presentano enzimi di membrana per completare la digestione (es. lattasi, maltasi, saccarasi per gli zuccheri, peptidasi per proteine).
Grazie a queste specializzazioni, l’intestino tenue ha una capacità di assorbimento altissima: praticamente tutti i nutrienti utili vengono assorbiti qui. Glucosio, aminoacidi, sali minerali e vitamine idrosolubili passano nel circolo sanguigno (vena porta → fegato), mentre acidi grassi e glicerolo (ricombinati in trigliceridi e avvolti in chilomicroni) entrano nei vasi linfatici e attraverso il dotto toracico rientreranno nel sangue venoso sistemico alla succlavia sinistra. L’ileo termina con la valvola ileocecale, che lo separa dal cieco del colon e impedisce il reflusso fecale verso il tenue. Nell’ileo terminale avviene l’assorbimento di vitamina B12 legata al fattore intrinseco e di sali biliari da riciclare al fegato.
· Intestino crasso: lungo circa 1.5 metri, circonda ad arco l’intestino tenue. Inizia con il cieco, una tasca da cui sporge l’appendice vermiforme (organo linfatico vestigiale). Segue il colon propriamente detto: ascendente (risale a destra), trasverso (passa orizzontalmente sotto lo stomaco), discendente (scende sul lato sinistro) e sigma (curvatura a forma di S che porta al retto). La parete del crasso non ha villi, poiché il suo ruolo assorbente è limitato a acqua e sali. Il contenuto che arriva dall’ileo è liquido; il colon lo trattiene per 12-24 ore, tempo durante il quale riassorbe acqua ed elettroliti (Na⁺, Cl⁻, ecc.). Ciò permette di concentrare il materiale di scarto in feci formate. Normalmente nella dieta occidentale il 90% circa dell’acqua è assorbito; se passa troppo velocemente (transito accelerato) non si assorbe abbastanza acqua → feci liquide (diarrea); se resta troppo a lungo (transito rallentato) si assorbe troppa acqua → feci troppo dure (stipsi).
Il colon ospita numerosissimi batteri intestinali (flora batterica), soprattutto nel colon ascendente e trasverso. Questi batteri simbionti fermentano i residui non digeriti (come la cellulosa) producendo gas (azoto, CO₂, idrogeno, metano, idrogeno solforato – responsabile dell’odore delle feci). Alcuni batteri sintetizzano vitamine utili, in particolare vitamina K (necessaria per la coagulazione del sangue) e vitamine del gruppo B, che vengono assorbite dal colon. La flora batterica inoltre tiene occupato l’ambiente, ostacolando la colonizzazione da parte di patogeni.
Le feci contengono le sostanze non assorbibili (fibre, bilirubina intestinale derivata dai pigmenti biliari, colesterolo, batteri morti, ecc.). Giunte nel retto, queste stimolano il riflesso della defecazione: la distensione rettale attiva recettori di stiramento che inviano impulsi al midollo spinale sacrale, da cui partono risposte motorie involontarie che contraggono la muscolatura del retto e rilassano lo sfintere anale interno. La persona percepisce lo stimolo e può decidere di assecondarlo rilassando volontariamente lo sfintere anale esterno, consentendo l’evacuazione, oppure di inibirlo temporaneamente contraendo lo sfintere esterno. L’evacuazione regolare delle feci permette all’organismo di eliminare scorie e mantenere l’equilibrio idrico.
b) Digestione e assorbimento dei nutrienti
La digestione è il processo combinato di trasformazione del cibo in sostanze assimilabili:
· Digestione meccanica: frammentazione fisica del cibo (masticazione, rimescolamento nello stomaco, segmentazione intestinale) che ne aumenta la superficie esposta e facilita l’azione enzimatica.
· Digestione chimica: scissione delle macromolecole in molecole più piccole per azione di enzimi idrolitici specifici:
· Carboidrati (polisaccaridi come l’amido, disaccaridi come il saccarosio) → convertiti in zuccheri semplici (glucosio, fruttosio, galattosio) grazie ad amilasi salivare e pancreatica, maltasi, saccarasi, lattasi e altri enzimi dell’orletto a spazzola.
· Proteine (catene polipeptidiche) → convertite in amminoacidi e dipeptidi da pepsina gastrica, pancreatina (tripsina, chimotripsina, carbossipeptidasi) e peptidasi intestinali.
· Lipidi (trigliceridi) → emulsionati dalla bile e scissi in acidi grassi e monogliceridi da lipasi pancreatica; questi prodotti vengono assorbiti e risintetizzati in trigliceridi nelle cellule intestinali, quindi rilasciati come chilomicroni (particelle lipoproteiche) nella linfa.
· Acidi nucleici (DNA/RNA) → scomposti in nucleotidi da nucleasi pancreatiche, e ulteriormente in basi azotate, zuccheri e fosfati da nucleotidasi e nucleosidasi intestinali; assorbiti nel sangue.
L’assorbimento avviene principalmente nell’intestino tenue (digiuno-ileo): le molecole nutrienti attraversano l’epitelio intestinale e raggiungono sangue o linfa. Il trasporto può essere:
· Attivo (richiede energia, es. assorbimento di glucosio e aminoacidi tramite co-trasporto con sodio).
· Passivo diffusivo per concentrazione (es. fruttosio per diffusione facilitata).
· Per via di solvente (l’acqua segue per osmosi).
· I lipidi attraversano per diffusione perché liposolubili (dopo essere stati ricomposti in trigliceridi e incapsulati nei chilomicroni, entrano nei vasi chiliferi).
Il fegato, raggiunto dal sangue portale, ha un ruolo chiave metabolico: rimuove dal sangue assorbito eventuali sostanze tossiche, immagazzina glucosio sotto forma di glicogeno, converte gli aminoacidi in eccesso in urea, produce proteine plasmatiche, ecc. Inoltre, produce la bile continuamente (circa 0.5-1 L al giorno); questa viene immagazzinata nella cistifellea e rilasciata nel duodeno durante la digestione dei grassi.
Il pancreas ha una fondamentale funzione esocrina: le sue cellule acinose producono 1-1.5 L al giorno di succo pancreatico ricco di enzimi e bicarbonato. Il rilascio di bile e succo pancreatico è regolato da ormoni intestinali (secretina, colecistochinina) e dal sistema nervoso enterico, in risposta alla presenza di cibo nel duodeno.
In sintesi, lungo ~9 metri di tubo digerente si svolge un vero “viaggio del cibo”: dalla frammentazione iniziale in bocca, passando per la digestione nello stomaco e soprattutto nell’intestino, fino all’assorbimento dei nutrienti essenziali e all’eliminazione dei residui come feci. Il corretto funzionamento di ogni tappa è fondamentale per la nutrizione dell’organismo. Alterazioni in un segmento (es. malassorbimento intestinale, insufficienza pancreatica, malattie infiammatorie intestinali) possono compromettere lo stato nutrizionale e la salute globale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'apparato digerente è un sistema complesso incaricato di assumere, digerire, assorbire nutrienti ed eliminare i residui non digeribili attraverso un lungo tubo digerente e ghiandole annesse come fegato e pancreas. Questo processo coinvolge diverse fasi e organi specializzati, ciascuno con funzioni specifiche fondamentali per la nutrizione e la salute dell'organismo.
· Funzioni principali dell'apparato digerente: Comprende l'assunzione del cibo, la digestione meccanica e chimica, l'assorbimento dei nutrienti e l'eliminazione dei residui non digeribili. È formato da un tubo digerente e ghiandole annesse come fegato e pancreas.
· Struttura e ruolo della bocca: La bocca contiene denti specializzati e la lingua; la saliva contiene enzimi come la ptialina che iniziano la digestione dell'amido, lubrifica il bolo e protegge dai batteri.
· Faringe ed esofago: La deglutizione spinge il bolo dalla faringe all'esofago, un tubo muscolare che propulsiona il cibo verso lo stomaco senza digestione o assorbimento. Uno sfintere impedisce il reflusso acido.
· Funzioni dello stomaco: Organo cavo che mescola il cibo con succhi gastrici contenenti acido cloridrico, pepsinogeno, muco e fattore intrinseco per la vitamina B12. Avvia la digestione proteica e rilascia gradualmente il chimo nel duodeno. Assorbe pochissime sostanze come alcool e alcuni farmaci.
· Intestino tenue e sue specializzazioni: Suddiviso in duodeno, digiuno e ileo, è il principale sito di digestione chimica e assorbimento. Presenta pliche circolari, villi e microvilli che aumentano enormemente la superficie di assorbimento.
· Assorbimento dei nutrienti: Glucosio, aminoacidi, sali minerali e vitamine idrosolubili passano nel sangue; acidi grassi e glicerolo entrano nei vasi linfatici sotto forma di chilomicroni. L’ileo assorbe vitamina B12 e sali biliari riciclabili.
· Intestino crasso e flora batterica: Lungo circa 1.5 metri, riassorbe acqua ed elettroliti per formare feci. Ospita batteri che fermentano residui, producono gas e vitamine utili (come vitamina K), e ostacolano patogeni.
· Defecazione: La distensione del retto attiva riflessi spinali che portano alla contrazione del retto e al rilassamento degli sfinteri anali, permettendo l’evacuazione volontaria delle feci.
· Digestione chimica e ruolo di fegato e pancreas: La digestione chimica scinde carboidrati, proteine, lipidi e acidi nucleici in molecole assorbibili. Il fegato metabolizza sostanze, immagazzina glicogeno e produce bile; il pancreas produce succo pancreatico ricco di enzimi e bicarbonato per neutralizzare l’acidità del chimo.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è la funzione principale dell’apparato digerente?
Assumere il cibo, digerirlo in molecole semplici, assorbirne i nutrienti ed eliminare i residui non digeribili sotto forma di feci.
2. Quali sono gli organi principali del tubo digerente?
Bocca, faringe, esofago, stomaco, intestino tenue (duodeno, digiuno, ileo) e intestino crasso (cieco, colon, retto, ano).
3. Cosa avviene nella bocca durante la digestione?
Il cibo viene masticato, impastato con la saliva (che contiene ptialina per iniziare la digestione dell’amido) e trasformato in bolo per la deglutizione.
4. Qual è il ruolo dello stomaco nella digestione?
Rimescola il cibo con i succhi gastrici (acido cloridrico, pepsina, muco) per iniziare la digestione delle proteine e trasformare il bolo in chimo.
5. Cosa succede nel duodeno?
Il chimo acido viene neutralizzato e inizia la digestione intensiva grazie alla bile (emulsiona i grassi) e agli enzimi pancreatici e intestinali.
6. Dove avviene l’assorbimento dei nutrienti?
Principalmente nel digiuno e nell’ileo, grazie a strutture specializzate come pliche, villi e microvilli che aumentano enormemente la superficie assorbente.
7. Qual è la funzione dell’intestino crasso?
Riassorbe acqua e sali, forma le feci e ospita la flora batterica intestinale che fermenta residui e produce vitamine (es. vitamina K).
8. Come avviene la digestione chimica dei macronutrienti?
Carboidrati → zuccheri semplici
Proteine → amminoacidi
Lipidi → acidi grassi e monogliceridi
Acidi nucleici → nucleotidi
9. Qual è il ruolo del fegato e del pancreas nella digestione?
Il fegato produce la bile e regola il metabolismo; il pancreas secerne enzimi digestivi e bicarbonato per neutralizzare l’acidità del chimo.
10. Come avviene l’evacuazione delle feci?
Le feci stimolano il riflesso della defecazione: il retto si contrae e, se lo sfintere anale esterno viene rilassato volontariamente, avviene l’evacuazione.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzioni principali dell'apparato digerente
Intestino tenue e sue specializzazioni
Intestino crasso e flora batterica
Digestione chimica e ruolo di fegato e pancreas
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzioni principali dell'apparato digerente
Intestino tenue e sue specializzazioni
Intestino crasso e flora batterica
Digestione chimica e ruolo di fegato e pancreas
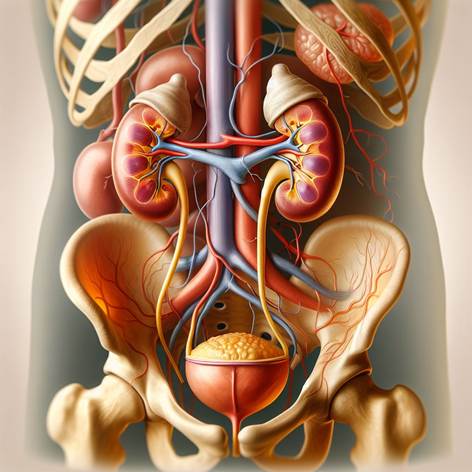
6. Apparato urinario
L’apparato urinario (o escretore) è il sistema deputato alla filtrazione del sangue e all’eliminazione dei prodotti di rifiuto tramite l’urina. Ha un ruolo essenziale nel mantenimento dell’equilibrio interno (omeostasi idro-salina e acido-base). Gli organi principali sono i reni (il “filtro biologico”), e le vie urinarie: ureteri, vescica urinaria e uretra, che trasportano ed espellono l’urina prodotta.
a) Reni, ureteri, vescica, uretra
Reni: sono due organi a forma di fagiolo, di colore rosso-bruno, posti nella regione lombare alta (ai lati della colonna vertebrale, retroperitoneali). Ciascun rene in un adulto misura ~12 cm di lunghezza. I reni sono gli organi filtranti principali: dal sangue ricavano l’urina, eliminando le sostanze di rifiuto e l’eccesso di acqua e sali. Inoltre regolano molte funzioni interne:
· Depurazione del sangue: rimuovono cataboliti (ad es. urea, creatinina), farmaci, tossine.
· Bilancio idrico e salino: controllano quanta acqua e quali elettroliti (Na⁺, K⁺, Cl⁻, Ca²⁺, ecc.) trattenere o eliminare, mantenendo costante la composizione dei liquidi interni.
· Equilibrio acido-base: modulano l’escrezione di ioni H⁺ e bicarbonato per mantenere il pH del sangue ~7.4.
· Funzione endocrina: producono ormoni come l’eritropoietina (stimola la produzione di globuli rossi) e la renina (regola la pressione arteriosa tramite il sistema RAA), convertono la vitamina D nella forma attiva (calcitriolo).
Internamente il rene presenta due regioni: corteccia renale (periferica, granulare, contiene i glomeruli) e midollare renale (centrale, striata, con le piramidi renali). L’unità funzionale del rene è il nefrone: ogni rene ne contiene circa 1 milione. Ogni nefrone consta di:
· Un glomerulo, rete di capillari che ricevono sangue dall’arteriola afferente. Nel glomerulo, per pressione, ultrafiltrato dal sangue esce plasma (acqua + soluti sotto una certa dimensione) nella capsula di Bowman, formando il filtrato glomerulare (circa 120 mL/min totale nei due reni, chiamato Filtrazione Glomerulare).
· Un tubulo renale che elabora il filtrato: suddiviso in tubulo prossimale, ansa di Henle (discendente e ascendente), tubulo distale e dotto collettore. Lungo il tubulo, la maggior parte dell’acqua e dei soluti utili (glucosio, aminoacidi, elettroliti) vengono riassorbiti dall’epitelio tubulare e ritornano nel sangue peritubulare; viceversa, alcune sostanze vengono secrete attivamente dal sangue nel tubulo (es. ioni H⁺, K⁺, farmaci).
Il risultato finale è che dal filtrato iniziale (circa 180 litri al giorno!) i reni restituiscono 99% di acqua e molti soluti utili, concentrando i rifiuti in ~1.5-2 litri di urina al giorno. L’urina definitiva (contenente urea, acido urico, ammoniaca, ioni in eccesso, acqua in eccesso, ecc.) defluisce dai nefroni nei dotti collettori, che convergono nelle papille renali (apici delle piramidi midollari). Da qui l’urina gocciola nei calici renali, poi nel bacinetto renale (pelvi renale), una cavità a imbuto all’ilo del rene, e si immette nell’uretere.
Ureteri: sono due condotti muscolari sottili (lunghi ~25-30 cm) che trasportano l’urina da ciascun rene alla vescica. La parete degli ureteri compie movimenti peristaltici ritmici che spingono l’urina verso il basso, impedendo ristagni o reflusso (aiutati anche da valvole nella giunzione uretere-vescica). Normalmente, il flusso urinario è continuo a piccoli getti che arrivano in vescica.
Vescica urinaria: è un organo cavo muscolare elastico situato nella pelvi (subito dietro la sinfisi pubica). Funziona da serbatoio per l’urina. Quando vuota ha spessore spesso e dimensioni ridotte; può gradualmente espandersi riempiendosi fino a contenere di norma 300-500 mL (anche oltre 1 L in condizioni estreme). Le pareti contengono muscolo liscio (muscolo detrusore) che si contrae durante la minzione per espellere l’urina. Internamente è rivestita da mucosa a epitelio di transizione, specializzato per distendersi senza perdere continenza. Nel trigono vescicale (regione triangolare sul fondo) si trovano gli orifizi di sbocco di entrambi gli ureteri e l’orifizio interno dell’uretra.
Uretra: è il condotto che porta l’urina dalla vescica all’esterno. Nell’uomo è lunga ~18-20 cm, passando attraverso la prostata (uretra prostatica), il pavimento urogenitale (uretra membranosa, circondata dallo sfintere uretrale esterno) e il pene (uretra spongiosa). Ha la doppia funzione di canale per l’urina e per il liquido seminale (apparato genitale maschile). Nella donna è molto più corta (~4 cm) e si apre nel vestibolo vulvare, davanti all’orifizio vaginale; trasporta solo urina. Questa brevità spiega la maggiore predisposizione delle donne a infezioni delle vie urinarie (i batteri risalgono più facilmente).
Alla base della vescica, intorno all’orifizio uretrale interno, c’è lo sfintere uretrale interno (muscolo liscio, involontario) che si rilassa durante la minzione; nel pavimento pelvico c’è lo sfintere uretrale esterno (muscolo scheletrico, volontario) che permette di controllare coscientemente l’atto minzionale (fino a un certo grado).
b) Funzione di filtrazione ed escrezione renale
I reni, attraverso i nefroni, eseguono un sofisticato processo in tre fasi:
1. Filtrazione glomerulare: pressione sanguigna spinge plasma fuori dai capillari glomerulari nel tubulo renale. Il filtrato glomerulare ha composizione simile a plasma senza proteine (contiene acqua, glucosio, sali, urea, aminoacidi, vitamine, ecc. in concentrazioni uguali a quelle plasmatiche).
2. Riassorbimento tubulare: lungo il tubulo, circa il 99% dell’acqua filtrata e la maggior parte dei soluti utili vengono recuperati e riportati nel sangue. Ad esempio, in condizioni normali il glucosio filtrato viene riassorbito al 100% nel tubulo prossimale, così come aminoacidi e altri nutrienti. Gran parte di sodio e cloro viene riassorbita attivamente, trascinando con sé l’acqua per osmosi. L’ansa di Henle crea un gradiente osmotico nella midollare renale permettendo la concentrazione dell’urina. Ormoni come aldosterone (risparmio di sodio e secrezione di potassio) e ormone antidiuretico (ADH) (risparmio di acqua aumentando la permeabilità dell’ultimo tratto del tubulo) modulano il riassorbimento finale secondo le necessità corporee.
3. Secrezione tubulare: il tubulo secerne attivamente dal sangue nel filtrato sostanze indesiderate aggiuntive, come ioni H⁺ per regolare il pH, ioni K⁺ in eccesso, ammonio, farmaci e metaboliti (ad es. penicillina, creatinina non filtrata).
Il liquido che giunge alla fine del nefrone, nel dotto collettore, è l’urina definitiva, composta principalmente da acqua (~95%) e soluti di scarto: urea (prodotto del catabolismo proteico), creatinina (dal metabolismo muscolare), acido urico (dal ricambio degli acidi nucleici), sali (Na⁺, Cl⁻, K⁺, Ca²⁺ in quantità variabile a seconda dell’introito e dei bisogni), e altre sostanze inorganiche e organiche. Glucosio e proteine normalmente non sono presenti nell’urina (la loro presenza indica rispettivamente condizioni patologiche come diabete mellito o danno glomerulare).
Concentrazione dell’urina: i reni possono produrre urina da molto diluita (p.es. dopo abbondante assunzione di acqua, fino a 50 mOsm/L) a molto concentrata (p.es. in condizioni di disidratazione, fino a 1200 mOsm/L), grazie all’azione dell’ADH e al controscorrente nell’ansa di Henle. In questo modo mantengono l’omeostasi idrica: se l’organismo ha acqua in eccesso, i reni eliminano più acqua (urine diluite e abbondanti); se l’organismo è disidratato, i reni conservano acqua (urine concentrate e scarse).
Minzione: quando la vescica si riempie (~200-300 mL) i recettori nella parete segnalano al midollo spinale, innescando il riflesso della minzione: il detrusore vescicale si contrae e lo sfintere interno si rilassa (risposta parasimpatica). La persona avverte lo stimolo urinario e può volontariamente decidere di aprire lo sfintere uretrale esterno (muscolo pubococcigeo) per permettere la fuoriuscita dell’urina attraverso l’uretra. In caso di impossibilità temporanea, la corticale cerebrale può inibire momentaneamente il riflesso contrarre lo sfintere esterno, ma con volumi crescenti nella vescica il riflesso diviene sempre più forte. Nei bambini piccoli il controllo volontario non è ancora sviluppato (continenti di solito dopo 2-3 anni).
Importanza clinica: l’apparato urinario è cruciale per la purificazione del sangue e la regolazione degli equilibri interni. Un malfunzionamento renale comporta accumulo di scorie azotate (uremia) e scompensi idro-elettrolitici potenzialmente fatali. Nelle malattie renali gravi si ricorre alla dialisi (una filtrazione artificiale del sangue). Le infezioni urinarie (cistiti, pielonefriti) sono comuni, specie nel sesso femminile. I calcoli renali (depositi solidi di sali cristallizzati nel rene o uretere) possono causare coliche dolorosissime. È importante per l’OSS conoscere le procedure di raccolta delle urine, la gestione di cateteri vescicali, l’osservazione della diuresi del paziente, ecc., in quanto parte dell’assistenza.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'apparato urinario è fondamentale per filtrare il sangue, eliminare i rifiuti tramite l'urina e mantenere l'equilibrio interno del corpo. Comprende i reni, gli ureteri, la vescica e l'uretra, ciascuno con funzioni specifiche che contribuiscono alla regolazione idro-salina, acido-base e alla produzione di ormoni essenziali.
· Funzione principale dell'apparato urinario: Filtra il sangue per rimuovere sostanze di scarto e regola l'equilibrio idrico, salino e acido-base del corpo.
· Struttura e ruolo dei reni: Due organi a forma di fagiolo che filtrano il sangue, producendo urina e regolando molte funzioni vitali come la depurazione, bilancio idrico, equilibrio acido-base e funzione endocrina.
· Anatomia interna del rene e nefrone: Il rene è diviso in corteccia e midollare; l'unità funzionale è il nefrone, che filtra il sangue attraverso il glomerulo e riassorbe o secerne sostanze lungo il tubulo renale.
· Formazione e percorso dell'urina: L'urina, concentrata dai reni, passa dai dotti collettori ai calici renali, bacinetto renale e infine all'uretere.
· Funzioni degli ureteri: Due condotti muscolari che trasportano l'urina dai reni alla vescica con movimenti peristaltici, prevenendo reflussi.
· Caratteristiche della vescica urinaria: Organo muscolare elastico che funge da serbatoio dell'urina, con capacità di espansione e muscolatura che facilita la minzione.
· Uretra e controllo della minzione: Condotto che espelle l'urina; differente tra uomo e donna per lunghezza e funzione. Il controllo della minzione avviene tramite sfinteri interni ed esterni.
· Processo di filtrazione e regolazione renale: La filtrazione glomerulare, il riassorbimento e la secrezione tubulare permettono di mantenere l'omeostasi, regolando composizione e concentrazione dell'urina.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è la funzione principale dell’apparato urinario?
Filtrare il sangue ed eliminare i prodotti di scarto tramite l’urina, contribuendo all’equilibrio idrico, salino e acido-base dell’organismo.
2. Quali organi compongono l’apparato urinario?
I reni, gli ureteri, la vescica urinaria e l’uretra.
3. Che ruolo svolgono i reni?
I reni filtrano il sangue, regolano la quantità di acqua e sali, mantengono il pH del sangue, producono ormoni (eritropoietina, renina) e attivano la vitamina D.
4. Cos’è il nefrone e qual è la sua funzione?
È l’unità funzionale del rene. Ogni nefrone filtra il sangue, riassorbe sostanze utili e secerne scarti, producendo l’urina definitiva.
5. Come si forma l’urina?
Attraverso tre fasi: filtrazione glomerulare, riassorbimento tubulare e secrezione tubulare. Da ~180 litri di filtrato si producono ~1.5-2 litri di urina al giorno.
6. Qual è il percorso dell’urina dopo la sua formazione?
Dai nefroni ai calici renali, poi al bacinetto renale, agli ureteri, alla vescica e infine all’esterno tramite l’uretra.
7. Qual è la funzione della vescica urinaria?
Funziona da serbatoio elastico per l’urina, che può contenere normalmente 300-500 mL. Durante la minzione, il muscolo detrusore si contrae per espellere l’urina.
8. Come avviene la minzione?
Quando la vescica è piena, si attiva un riflesso che rilassa lo sfintere interno. Il controllo volontario dello sfintere esterno permette di decidere quando urinare.
9. Perché le donne sono più soggette a infezioni urinarie?
Perché l’uretra femminile è più corta (~4 cm), facilitando la risalita dei batteri verso la vescica.
10. Quali sono le principali patologie dell’apparato urinario?
Infezioni (cistiti, pielonefriti), calcoli renali, insufficienza renale (che può richiedere dialisi), e alterazioni della diuresi osservabili anche in ambito assistenziale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzione principale dell'apparato urinario
Anatomia interna del rene e nefrone
Formazione e percorso dell'urina
Caratteristiche della vescica urinaria
Uretra e controllo della minzione
Processo di filtrazione e regolazione renale
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzione principale dell'apparato urinario
Anatomia interna del rene e nefrone
Formazione e percorso dell'urina
Caratteristiche della vescica urinaria
Uretra e controllo della minzione
Processo di filtrazione e regolazione renale
7. Apparato riproduttore
· Maschile: produce gameti maschili (spermatozoi) e li deposita nell’apparato femminile.
· Femminile: produce gameti femminili (ovociti) e fornisce l’ambiente per la fecondazione, l’impianto dell’embrione, la gestazione e infine il parto.
Tratteremo separatamente gli organi riproduttivi maschili e femminili, per poi descrivere il ciclo mestruale femminile e il processo della fecondazione.
a) Organi riproduttori maschili
Gli organi genitali maschili comprendono:
· Gonadi maschili: i testicoli.
· Vie spermatiche: epididimo, dotto deferente, dotti eiaculatori, uretra.
· Ghiandole annesse: vescicole seminali, prostata, ghiandole bulbouretrali.
· Organo copulatore: il pene.
Testicoli: sono le gonadi maschili, due organi ovoidali (4-5 cm) contenuti nello scroto (sacca cutanea esterna che li mantiene a temperatura ~2-3°C inferiore a quella corporea, ottimale per la spermatogenesi). Nel testicolo avviene:
· La spermatogenesi, produzione di spermatozoi. Nei testicoli vi sono tubuli seminiferi contorti, rivestiti da cellule germinali in proliferazione che maturano in spermatozoi (processo di ~64 giorni). Ogni giorno un uomo adulto produce centinaia di milioni di spermatozoi.
· La secrezione endocrina di testosterone (dalle cellule interstiziali di Leydig nel testicolo). Il testosterone è l’ormone sessuale maschile: determina la comparsa dei caratteri sessuali secondari alla pubertà (aumento massa muscolare, voce più grave, peli facciali e corporei, sviluppo organi genitali), ed è indispensabile per la spermatogenesi e la libido.
Gli spermatozoi sono cellule altamente specializzate: hanno una testa contenente il nucleo aploide (23 cromosomi) e l’acrosoma (vescicola con enzimi per penetrare l’ovulo), un collo con mitocondri (energia) e una lunga coda flagellare che consente il movimento attivo.
Dai tubuli seminiferi gli spermatozoi immaturi passano nell’epididimo (un dotto ripiegato lungo 6 metri appoggiato sul testicolo) dove maturano e diventano mobili. Gli spermatozoi possono essere immagazzinati nell’epididimo e nel dotto deferente fino all’eiaculazione.
Vie spermatiche: durante l’eiaculazione, gli spermatozoi vengono spinti dall’epididimo nel dotto deferente (un canale muscolare che risale nella cavità addominale attraverso il canale inguinale). I due dotti deferenti si dirigono posteriormente alla vescica; ciascuno si unisce al dotto della vescicola seminale formando il dotto eiaculatore che attraversa la prostata e sbocca nell’uretra prostatica.
· Vescicole seminali: sono due ghiandole poste dietro la vescica; secernono un liquido ricco di fruttosio (nutriente per gli spermatozoi) e prostaglandine. Costituisce circa il 60% del volume del liquido seminale.
· Prostata: ghiandola impari a forma di castagna, situata sotto la vescica e attorno all’uretra prostatica. Produce un liquido lattescente leggermente alcalino contenente enzimi e zinco, circa il 30% del liquido seminale. Contribuisce alla motilità e vitalità degli spermatozoi e neutralizza l’acidità residua uretrale/vaginale.
· Ghiandole bulbouretrali (del Cowper): due piccole ghiandole inferiori alla prostata, secernono un muco pre-eiaculatorio che lubrifica l’uretra e neutralizza tracce di urina acida prima del passaggio dello sperma.
Sperma (seme): è il fluido eiaculato durante l’orgasmo maschile, composto da spermatozoi (circa 10% del volume) sospesi nel liquido seminale prodotto da vescicole seminali, prostata e ghiandole bulbouretrali (90%). In un’eiaculazione media (~2-5 ml) possono esserci 200-400 milioni di spermatozoi. Il liquido seminale fornisce nutrimento, mezzo di trasporto e protezione (pH leggermente basico ~7.5 per contrastare l’acidità vaginale) agli spermatozoi.
Pene: è l’organo copulatorio maschile, che serve a depositare il seme nel tratto genitale femminile. È formato da tessuto erettile: due corpi cavernosi dorsali e un corpo spugnoso ventrale (attraversato dall’uretra). Durante l’eccitazione sessuale, l’afflusso di sangue arterioso nei corpi cavernosi aumenta e il deflusso venoso diminuisce, producendo l’erezione (ingrossamento e rigidità del pene). L’estremità del corpo spugnoso forma il glande, ricoperto dal prepuzio (retrattile). L’uretra maschile percorre il pene e funge sia per l’emissione di urina che per l’emissione di sperma (ma non simultaneamente: durante l’eiaculazione lo sfintere vescicale interno si chiude isolando la vescica). L’eiaculazione è l’espulsione forzata dello sperma dall’uretra, ottenuta per contrazione riflessa dei muscoli perineali e dei dotti durante l’orgasmo.
b) Organi riproduttori femminili
Gli organi genitali femminili comprendono:
· Gonadi femminili: le ovaie.
· Vie genitali interne: tube di Falloppio (dette anche salpingi o tube uterine), utero, vagina.
· Genitali esterni (vulva): costituiti da vestibolo vaginale, piccole e grandi labbra, clitoride, bulbi del vestibolo, ghiandole vestibolari.
· Ghiandole mammarie (seni) possono essere incluse come organi annessi con funzione nutritiva neonatale, benché non siano nel perineo.
Ovaie: sono le gonadi femminili, due organi a forma di mandorla (~3 cm) situati nella pelvi, sui lati dell’utero e fissati ad esso e alla parete pelvica tramite legamenti. Funzioni:
· Ovogenesi: maturazione dei gameti femminili. A differenza dei maschi, la gametogenesi femminile è ciclica e discontinua. Le ovaie contengono già alla nascita tutti gli ovociti primari “immagazzinati” (circa 1-2 milioni) arrestati in una fase della meiosi. Dalla pubertà (11-13 anni) alla menopausa (~50 anni) ogni mese alcune decine di questi ovociti riprendono lo sviluppo, ma di solito uno solo raggiunge la piena maturazione diventando ovulo pronto per l’ovulazione. Questo avviene all’interno di strutture chiamate follicoli ovarici: ogni follicolo contiene un ovocita circondato da cellule follicolari che lo proteggono e nutrono. Durante la prima metà del ciclo mestruale, sotto stimolo dell’FSH ipofisario, uno dei follicoli (follicolo “dominante”) cresce fino a maturazione (follicolo di Graaf) e giunge ad ovulazione, scoppia rilasciando l’ovulo nella tuba uterina. Gli altri follicoli attivati in quel ciclo degenerano (atresia).
· Funzione endocrina: le cellule follicolari e poi quelle del corpo luteo secernono gli ormoni sessuali femminili: estrogeni (prodotti dal follicolo in crescita, responsabili dello sviluppo dei caratteri femminili e della proliferazione dell’endometrio) e progesterone (prodotto dal corpo luteo post-ovulazione, indispensabile per mantenere l’endometrio adatto all’impianto embrionale).
Tube di Falloppio (tube uterine o salpingi): sono due condotti muscolari di ~10-12 cm che collegano ciascun ovaio all’utero. Il padiglione (infundibolo) della tuba, con frange dette fimbrie, accoglie l’ovulo liberato dall’ovaio durante l’ovulazione e, grazie al battito di ciglia e correnti di fluido, lo convoglia all’interno della tuba. Nella tuba l’ovulo viene spinto verso l’utero da contrazioni peristaltiche e dal movimento ciliare dell’epitelio tubarico. La fecondazione dell’ovulo da parte degli spermatozoi avviene di solito nel terzo laterale della tuba (ampolla tubarica) entro ~12-24 ore dall’ovulazione. L’uovo fecondato (zigote) viene poi trasportato in 3-5 giorni fino alla cavità uterina mentre inizia a dividersi.
Utero: organo cavo muscolare a forma di pera rovesciata, situato al centro della pelvi femminile, tra vescica (anteriormente) e retto (posteriormente). Lo scopo dell’utero è accogliere l’embrione/feto e sostenerne lo sviluppo fino al parto. Parti principali:
· Fondo: porzione superiore arrotondata, sopra l’attacco delle tube.
· Corpo uterino: porzione principale centrale.
· Collo dell’utero (cervice): porzione inferiore cilindrica che sporge nella vagina.
La parete uterina è formata da:
· Perimetrio: strato sieroso esterno (peritoneo viscerale).
· Miometrio: robusto strato muscolare liscio (il più spesso); le sue contrazioni consentono il parto e durante il ciclo contribuisce ai crampi mestruali.
· Endometrio: mucosa interna ricca di ghiandole e vasi. L’endometrio presenta due strati: uno funzionale superficiale che si ispessisce ciclicamente e poi si sfalda con le mestruazioni, ed uno basale più profondo che rigenera il funzionale dopo ogni mestruazione. In caso di gravidanza, l’embrione si impianta nell’endometrio e questo si trasforma in decidua per costituire la placenta.
Vagina: condotto elastico lungo ~8-10 cm che si estende dalla cervice uterina fino alla vulva (è l’organo copulatorio femminile e il canale del parto). Le sue pareti hanno muscolatura liscia e mucosa interna con epitelio stratificato, spesse e ricche di pieghe (rugiada vaginali) per consentire dilatazione. La mucosa vaginale mantiene un pH acido (~4) dovuto alla flora di lattobacilli che metabolizzano glicogeno in acido lattico: ciò aiuta a prevenire infezioni (molti patogeni non sopravvivono in ambiente acido). La vagina riceve il pene durante il rapporto sessuale e raccoglie lo sperma depositato presso il fornice vaginale davanti alla cervice.
Vulva (genitali esterni femminili): comprende:
· Monte di Venere: cuscinetto adiposo sopra la sinfisi pubica.
· Grandi labbra: pieghe cutanee esterne, omologhe allo scroto maschile, che racchiudono la rima vulvare.
· Piccole labbra: pieghe interne più sottili e vascolarizzate che contengono l’orifizio vaginale e l’uretrale.
· Clitoride: piccolo organo erettile omologo del pene (ricco di terminazioni nervose, sede principale del piacere femminile).
· Vestibolo vaginale: area tra le piccole labbra che include l’orifizio uretrale esterno (per l’urina) e subito sotto l’orifizio vaginale. Quest’ultimo può essere parzialmente coperto dall’imen (sottile membrana mucosa incompleta) nelle donne vergini.
· Ghiandole vestibolari maggiori (di Bartolini): ai lati dell’orifizio vaginale, secernono muco lubrificante durante l’eccitazione sessuale (omologhe delle bulbouretrali maschili).
Ghiandole mammarie: sono ghiandole esocrine modificate (sudoripare apocrine) situate nel seno, presenti in entrambi i sessi ma sviluppate funzionalmente solo nelle donne. Divengono attive in seguito al parto per produrre latte (l’allattamento è parte della funzione riproduttiva prolungata, per nutrire il neonato). Ogni mammella contiene 15-20 lobi ghiandolari, ciascuno con lobuli pieni di alveoli secernenti latte sotto stimolo ormonale (prolattina). I dotti lattiferi sboccano nel capezzolo. Durante la gravidanza gli estrogeni e progesterone stimolano lo sviluppo del tessuto ghiandolare, e dopo il parto la suzione del bambino stimola il rilascio di prolattina (produzione latte) e ossitocina (eiezione latte).
c) Ciclo mestruale e ovulazione
Il ciclo mestruale è il ciclo riproduttivo femminile, generalmente di 28 giorni (può variare da ~24 a 35). È controllato dall’interazione di ormoni ipotalamo-ipofisi-ovaio. Si divide in fase ovarica (ciclo ovarico) e fase uterina (ciclo endometriale), strettamente coordinate:
· Fase follicolare (ovario) / fase mestruale + proliferativa (utero): All’inizio di un nuovo ciclo (giorno 1) si presenta la mestruazione, ossia lo sfaldamento e la fuoriuscita dell’endometrio funzionale dell’utero accompagnato da sangue (durata ~3-5 giorni). Questo avviene perché nel ciclo precedente non c’è stata gravidanza, e quindi sono calati bruscamente gli ormoni ovarici (estrogeni e progesterone) da parte del corpo luteo regredito. Contemporaneamente, l’ipofisi anteriore aumenta la secrezione di FSH (Ormone Follicolo-Stimolante). L’FSH stimola la crescita di una coorte di follicoli ovarici. Le cellule follicolari producono estrogeni man mano che il follicolo cresce. Sul versante uterino, la fine della mestruazione (giorno ~5) segna l’inizio della fase proliferativa: sotto l’effetto degli estrogeni, l’endometrio basale rimasto prolifera, rigenerando uno strato funzionale nuovo e spesso. Le ghiandole endometriali proliferano e i vasi sanguigni (arterie spirali) si allungano. Questa fase va grossomodo dal giorno 5 al giorno 14, culminando con un endometrio rigenerato e ricco di ghiandole, pronto eventualmente ad accogliere un embrione.
· Ovulazione: intorno a metà ciclo (14° giorno in un ciclo di 28 gg) si verifica l’ovulazione. Il follicolo ovarico dominante è arrivato a maturazione e ha prodotto alti livelli di estrogeni; l’elevata concentrazione estrogenica causa un rapido picco di LH (Ormone Luteinizzante) dall’ipofisi. Il picco di LH causa la rottura del follicolo di Graaf e la liberazione dell’ovocita maturo dalla superficie dell’ovaio. L’ovocita (circondato dalle cellule del cumulo ooforo) viene catturato dalla fimbria della tuba. Questo è il momento fertile: l’ovulo sopravvive ~24 ore ed in questo intervallo può essere fecondato se incontra spermatozoi. Intanto, il follicolo rotto nell’ovaio si trasforma in corpo luteo (grazie all’LH), una struttura che inizia a secernere progesterone (e un po’ di estrogeno).
· Fase luteinica (ovario) / fase secretiva (utero): dal giorno 15 al 28 circa, il corpo luteo nell’ovaio produce quantità crescenti di progesterone (ormone pro-gestazione). L’endometrio uterino entra nella fase secretiva: sotto l’influsso del progesterone le ghiandole endometriali si dilatano e secernono glicogeno e sostanze nutritive, preparando un ambiente accogliente per un eventuale embrione. L’endometrio raggiunge lo spessore massimo e diventa edematoso, altamente vascolarizzato. Verso la fine di questa fase, se non è avvenuta fecondazione, il corpo luteo degenera (diventa corpo albicante) e cala nettamente la produzione di estrogeni e progesterone. La carenza ormonale provoca vasocostrizione delle arterie spirali dell’utero e necrosi dello strato funzionale endometriale, che si distacca iniziando la mestruazione successiva (giorno 1 del nuovo ciclo). Si chiude così il ciclo. In parallelo, senza il freno inibitore del progesterone, l’ipotalamo ricomincia a secernere GnRH e l’ipofisi FSH, reclutando nuovi follicoli—e il ciclo ricomincia.
· Se avviene la fecondazione (ad esempio al giorno 14-15), lo zigote inizia a dividersi mentre scende nella tuba e giunge nell’utero in ~5-6 giorni come blastocisti. Questa si annida nell’endometrio verso il giorno 21 del ciclo circa. L’embrione appena impiantato produce l’ormone hCG (gonadotropina corionica), il quale “salva” il corpo luteo impedendone la regressione. Il corpo luteo quindi continua a secernere progesterone (sostenuto dall’hCG) mantenendo alto lo spessore e la vascolarizzazione endometriale (niente mestruazione). In pratica, l’hCG (rilevabile nel sangue già 8-10 giorni dopo l’ovulazione, e nelle urine entro 2 settimane) è il segnale ormonale che conferma all’organismo la gravidanza in atto. Successivamente, dalla 8ª-10ª settimana, la placenta in formazione prende il posto del corpo luteo nella produzione ormonale per sostenere la gravidanza.
Il ciclo mestruale si ripete per circa 35-40 anni della vita femminile, tranne che in gravidanza e allattamento (quando è di norma soppresso), finché con la menopausa cessano definitivamente ovulazioni e mestruazioni a causa dell’esaurimento della riserva ovarica di ovociti e del calo estrogenico.
Sintesi ormonale e segni del ciclo: I periodi ovulatori sono accompagnati da variazioni ormonali misurabili (es. rialzo della temperatura corporea basale di circa 0,3-0,5 °C nella fase luteinica per effetto termogenico del progesterone) e da modificazioni del muco cervicale (diventa filante, chiaro e più permeabile agli spermatozoi in fase ovulatoria sotto estrogeni, mentre con il progesterone post-ovulatorio diventa denso, opaco, impenetrabile).
d) Fecondazione e inizio della gravidanza
La fecondazione è il processo di fusione di uno spermatozoo con l’ovulo, avviene tipicamente nella porzione ampollare della tuba uterina. Durante il rapporto sessuale, tramite l’eiaculazione nell’alta vagina vengono depositati milioni di spermatozoi. Da lì:
· Gli spermatozoi iniziano a risalire attraverso la cervice (che durante l’ovulazione è dilatata e con muco filante che favorisce il passaggio). Solo poche migliaia superano la cervice.
· Attraversano la cavità uterina nuotando grazie al flagello e spinti anche dalle contrazioni uterine orgastiche femminili e dal battito delle ciglia.
· Raggiungono l’ampolla tubarica; di quelli iniziali, solo alcune centinaia arrivano fino all’ovulo.
Gli spermatozoi devono subire la capacitazione (processo nelle vie femminili che li rende capaci di fecondare, alterando la membrana acrosomiale) e poi attraversare gli strati dell’ovocita: cellule del cumulo e zona pellucida. Grazie agli enzimi dell’acrosoma, uno spermatozoo penetrerà la zona pellucida e fonderà la sua membrana con quella dell’ovocita. Immediatamente dopo, si innescano reazioni (corticale) che rendono la zona pellucida impermeabile ad altri spermatozoi (per prevenire la polispermia). Il nucleo spermatico (aploide) entra nell’ovulo e si fonde col pronucleo femminile (che completa la meiosi II al momento della penetrazione), formando lo zigote (cellula fecondata diploide con 46 cromosomi).
Lo zigote inizia a dividersi (stadio di segmentazione) mentre viene trasportato lungo la tuba verso l’utero (ci vogliono ~3 giorni per raggiungere lo stadio di morula, e ~5 per arrivare a blastocisti). Circa 6-7 giorni dopo la fecondazione, la blastocisti si impianta nell’endometrio uterino ben preparato. L’ormone hCG prodotto dal trofoblasto della blastocisti segnala il successo dell’impianto e preserva il corpo luteo, come descritto sopra. Comincia quindi la gravidanza, che durerà ~38 settimane dalla fecondazione (~40 settimane contate dall’ultima mestruazione, metodo clinico).
Gravidanza e parto (cenni): durante la gestazione, l’embrione (poi feto) si sviluppa nell’utero, collegato alla madre tramite la placenta e il cordone ombelicale, attraverso cui riceve ossigeno e nutrienti e elimina CO₂ e scorie. La placenta produce alti livelli di progesterone ed estrogeni per mantenere la gestazione, e molti altri ormoni (hPL, relaxina, ecc.). L’utero cresce enormemente di dimensioni. Alla fine (~40ª settimana dall’ultima mestruazione) l’ipofisi fetale produce cortisolo che aiuta a innescare il parto: il collo uterino si dilata e le contrazioni miometriali (stimolate dall’ossitocina) spingono il feto attraverso il canale del parto (vagina) verso l’esterno.
Con la nascita si completa il ciclo riproduttivo, e con l’espulsione della placenta calano bruscamente i livelli ormonali placentari. Se la madre allatta, la prolattina e l’ossitocina manterranno la produzione di latte nei seni e al contempo inibiranno temporaneamente l’asse ipotalamo-ipofisi-ovaio (amenorrea lattazionale). Successivamente, riprenderà la normale ciclicità mestruale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'apparato riproduttore umano è costituito da organi distinti nei sessi maschile e femminile, responsabili della produzione di gameti e del supporto alla riproduzione. Questo sistema include strutture che consentono la fecondazione, la gestazione e il parto, regolati da complessi processi ormonali e ciclici.
· Funzione dell'apparato riproduttore: Permette la formazione di nuovi individui tramite la fecondazione dell'ovocita da parte dello spermatozoo, con apparati maschile e femminile distinti nelle loro funzioni.
· Organi maschili principali: Comprendono testicoli (gonadi), vie spermatiche (epididimo, dotto deferente, dotti eiaculatori, uretra), ghiandole annesse (vescicole seminali, prostata, bulbouretrali) e il pene come organo copulatore.
· Testicoli e spermatogenesi: Nei testicoli avviene la produzione di spermatozoi attraverso i tubuli seminiferi, e la secrezione di testosterone che regola i caratteri sessuali secondari e la spermatogenesi.
· Caratteristiche degli spermatozoi e vie spermatiche: Gli spermatozoi maturano nell'epididimo e sono trasportati attraverso il dotto deferente e dotti eiaculatori, mentre le ghiandole annesse producono il liquido seminale che nutre e protegge gli spermatozoi.
· Organi femminili principali: Comprendono ovaie (gonadi), tube di Falloppio, utero, vagina e genitali esterni (vulva), con ghiandole mammarie come organi annessi per la nutrizione neonatale.
· Ovaie e ciclo ovarico: Le ovaie contengono ovociti primari arrestati in meiosi dalla nascita; durante il ciclo mestruale un follicolo dominante matura e rilascia un ovulo tramite ovulazione, con produzione di estrogeni e progesterone da cellule follicolari e corpo luteo.
· Utero e vagina: L'utero accoglie e sostiene l'embrione/feto; la sua parete è formata da perimetrio, miometrio ed endometrio, quest'ultimo ciclicamente rigenerato e sfaldato con le mestruazioni. La vagina è il canale copulatorio e del parto, con un ambiente acido protettivo.
· Ciclo mestruale e ovulazione: Il ciclo di circa 28 giorni è regolato da ormoni ipotalamo-ipofisi-ovaio, con fasi follicolare, ovulazione e luteinica che coordinano lo sviluppo follicolare, la preparazione uterina e la possibilità di gravidanza.
· Fecondazione e gravidanza: La fecondazione avviene nella tuba uterina, con successiva divisione dello zigote e impianto nell'endometrio. L'ormone hCG mantiene il corpo luteo per sostenere la gravidanza, che si sviluppa fino al parto con il supporto della placenta e ormoni specifici.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
Qual è la funzione dell’apparato riproduttore?
Permette la riproduzione umana tramite la fecondazione dell’ovulo da parte dello spermatozoo, con sviluppo dell’embrione e nascita di un nuovo individuo.
Quali sono gli organi principali dell’apparato riproduttore maschile?
Testicoli, vie spermatiche (epididimo, dotto deferente, uretra), ghiandole annesse (vescicole seminali, prostata, ghiandole bulbouretrali) e pene.
Cosa avviene nei testicoli?
Produzione di spermatozoi (spermatogenesi) e secrezione di testosterone, l’ormone sessuale maschile responsabile dei caratteri sessuali secondari.
Com’è composto lo sperma?
Da spermatozoi (circa il 10%) e liquido seminale (circa il 90%) prodotto da vescicole seminali, prostata e ghiandole bulbouretrali.
Quali sono gli organi principali dell’apparato riproduttore femminile?
Ovaie, tube di Falloppio, utero, vagina, vulva e ghiandole mammarie.
Cosa succede durante il ciclo mestruale?
Si alternano fasi di maturazione follicolare, ovulazione e fase luteinica, coordinate da ormoni (FSH, LH, estrogeni, progesterone) e accompagnate da cambiamenti dell’endometrio.
Dove avviene la fecondazione?
Nella tuba di Falloppio, dove lo spermatozoo incontra l’ovulo e si forma lo zigote, che poi si impianta nell’endometrio uterino.
Qual è il ruolo dell’utero nella gravidanza?
Accoglie e nutre l’embrione/feto durante la gestazione, grazie all’endometrio e alla formazione della placenta.
Come funziona l’allattamento?
Dopo il parto, la prolattina stimola la produzione di latte nelle ghiandole mammarie, mentre l’ossitocina ne favorisce l’espulsione attraverso il capezzolo.
Cosa segnala l’ormone hCG?
La presenza di una gravidanza: è prodotto dalla blastocisti impiantata e mantiene attivo il corpo luteo per sostenere l’endometrio.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzione dell'apparato riproduttore.
Caratteristiche degli spermatozoi e vie spermatiche
Ruolo dell’utero nella gravidanza
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzione dell'apparato riproduttore
Caratteristiche degli spermatozoi e vie spermatiche
Ruolo dell’utero nella gravidanza
8. Sistema nervoso
Il sistema nervoso è il sistema di controllo e coordinazione rapida dell’organismo. Riceve continuamente informazioni dall’interno e dall’esterno (sensibilità), le elabora e genera risposte appropriate (motricità), oltre a essere la sede delle funzioni superiori come la coscienza, il pensiero, la memoria, le emozioni.
Strutturalmente si divide in:
· Sistema Nervoso Centrale (SNC): composto dall’encefalo (cervello, tronco encefalico, cervelletto) e dal midollo spinale. È il centro integratore principale: analizza gli stimoli e decide le risposte.
· Sistema Nervoso Periferico (SNP): composto dai nervi (raggruppi di fibre nervose) che collegano il SNC al resto del corpo e dai gangli (raggruppi di neuroni periferici). Include 12 paia di nervi cranici (che originano dall’encefalo) e 31 paia di nervi spinali (che originano dal midollo spinale).
· Funzionalmente, si distingue anche un Sistema Nervoso Autonomo (SNA), parte del SNP, che controlla in modo involontario le funzioni viscerali (attività di organi interni, ghiandole, vasi), suddiviso in ortosimpatico e parasimpatico.
a) Struttura: cervello, midollo spinale, nervi
Encefalo: situato all’interno del cranio, è formato da:
· Cervello (telencefalo): la parte più voluminosa, composta da due emisferi cerebrali. La superficie presenta pieghe (circonvoluzioni) separate da solchi, ed è rivestita di corteccia cerebrale (sostanza grigia, corpi neuronali) sede delle funzioni coscienti superiori. Il cervello è suddiviso in lobi (frontale, parietale, temporale, occipitale) con specifiche aree funzionali: motorie, sensoriali, associative. Profondamente, c’è la sostanza bianca (fibre mieliniche) e nuclei profondi (es. gangli della base).
· Diencefalo: porzione centrale che include il talamo (smista le informazioni sensoriali al cervello) e l’ipotalamo (centro di controllo neuroendocrino, regola omeostasi e funzioni autonome, controlla l’ipofisi).
· Tronco encefalico: la parte inferiore dell’encefalo che collega al midollo spinale. Composto da mesencefalo, ponte e bulbo o midollo allungato. Contiene nuclei vitali (controllo di respiro, cuore, pressione nel bulbo) e nuclei di nervi cranici.
· Cervelletto: situato posteriormente sotto i lobi occipitali, responsabile del coordinamento motorio, equilibrio e tono muscolare.
Midollo spinale: è la porzione di SNC contenuta nel canale vertebrale della colonna. Si estende dal bulbo (forame magno occipitale) fino circa alla vertebra L1-L2 nell’adulto. Da esso originano i nervi spinali che innervano tronco e arti. Internamente, ha sostanza grigia a forma di “H” (corna anteriori motorie, corna posteriori sensoriali) e sostanza bianca attorno (fibre ascendenti e discendenti). Il midollo è il centro di molti riflessi spinali (es. riflesso rotuleo) e trasmette impulsi da/per l’encefalo.
Nervi periferici: I nervi cranici (I-XII) innervano principalmente testa e collo (tranne il X vago che si spinge fino agli organi toracoaddominali); includono nervi puramente sensoriali (olfattivo I, ottico II, vestibolococleare VIII), motori (oculomotore III, trocleare IV, abducente VI, accessorio XI, ipoglosso XII) o misti (trigemino V, facciale VII, glossofaringeo IX, vago X). I nervi spinali (31 paia, uno per segmento midollare) sono tutti nervi misti (contengono fibre sensitive afferenti e motorie efferenti). Ogni nervo spinale nasce da due radici: radice posteriore sensitiva (con ganglio spinale contenente i corpi dei neuroni sensitivi) e radice anteriore motoria; si uniscono formando il nervo misto. I nervi spinali, dopo breve percorso, si dividono in rami che formano plessi (es. plesso brachiale per gli arti superiori, plesso lombosacrale per arti inferiori) oppure nervi intercostali.
Sistema nervoso autonomo (vegetativo): parte del SNP regolata dal SNC ipotalamico e troncoencefalico. Diviso in:
· Ortosimpatico (simpatico): prepara all’azione e allo stress (“lotta o fuga”): aumenta la frequenza cardiaca, dilata i bronchi, rilascia adrenalina, vasocostringe i vasi cutanei (pallore), dilata pupille, inibisce la digestione, ecc. Origina dai segmenti toraco-lombari del midollo (T1-L2).
· Parasimpatico: favorisce il riposo e le funzioni vegetative (“riposo e digestione”): rallenta il cuore, restringe i bronchi, stimola la digestione e le secrezioni, contrazione vescica, ecc. Origina dal tronco encefalico (alcuni nervi cranici come il vago X) e dai segmenti sacrali S2-S4.
· Questi due sistemi hanno in genere effetti opposti sugli stessi organi, mantenendo l’omeostasi tramite equilibrio dinamico.
A livello strutturale, entrambi i sistemi autonomi hanno una via a due neuroni: un neurone pregangliare (con corpo nel SNC) che fa sinapsi in un ganglio autonomo con un neurone postgangliare che innerva l’organo effettore.
b) Neuroni e trasmissione dell’impulso nervoso
L’unità fondamentale del tessuto nervoso è il neurone, una cellula altamente specializzata nella comunicazione:
· Corpo cellulare (soma): contiene nucleo e organuli; è il centro metabolico.
· Dendriti: prolungamenti corti e ramificati che ricevono segnali da altri neuroni o dall’ambiente.
· Assone: prolungamento unico, spesso lungo, che conduce l’impulso nervoso in uscita dal corpo cellulare verso altre cellule. Può essere rivestito da guaina mielinica (formata da cellule di Schwann nel SNP o oligodendrociti nel SNC) che isola elettricamente e aumenta la velocità di conduzione (conduzione saltatoria)12
. I segmenti scoperti tra le cellule di Schwann sono i nodi di Ranvier.
· Bottoni sinaptici (terminazioni sinaptiche): estremità ramificate dell’assone, fanno sinapsi con dendriti o corpo di altri neuroni o con cellule effettrici (muscolari/ghiandolari).
I neuroni generano e conducono segnali elettrochimici detti impulsi nervosi (potenziali d’azione). A riposo, la membrana neuronale è polarizzata (interno negativo rispetto all’esterno). Quando un neurone riceve uno stimolo sufficiente:
· Si genera un potenziale d’azione nel suo assone: rapido ingresso di Na⁺ (depolarizzazione) seguito da uscita di K⁺ (ripolarizzazione). Questo voltaggio viaggia lungo l’assone.
· L’impulso raggiunge i bottoni sinaptici e induce il rilascio di neurotrasmettitori (molecole segnale) nello spazio sinaptico.
· I neurotrasmettitori (es. acetilcolina, noradrenalina, dopamina, serotonina, glutammato, GABA, ecc.) diffondono e legano recettori sulla cellula successiva, generando un nuovo segnale (eccitatorio o inibitorio).
Questo meccanismo sinaptico permette la comunicazione unidirezionale fra neuroni in circuiti complessi. Ciascun neurone può ricevere migliaia di sinapsi in ingresso e la somma dei segnali eccitatori/inibitori su dendriti e soma determinerà se scatenare un impulso lungo il suo assone. Così, i neuroni elaborano le informazioni.
Tipi di neuroni per funzione:
· Neuroni sensoriali (afferenti): trasportano impulsi dai recettori (p.es. pelle, organi di senso, viscere) al SNC. Il loro corpo cellulare risiede spesso in gangli (es. ganglio spinale). Esempio: neuroni che dal polpastrello portano al midollo spinale la sensazione di calore.
· Neuroni motori (efferenti): conducono impulsi dal SNC agli organi effettori (muscoli o ghiandole) per eseguire una risposta. Esempio: motoneurone del midollo che stimola il muscolo bicipite a contrarsi.
· Interneuroni (neuroni di associazione): confinati nel SNC, collegano tra loro altri neuroni. Rappresentano la maggior parte dei neuroni e sono la base delle reti neurali complesse. Mediando i collegamenti, partecipano alle funzioni cognitive (logica, memoria, ecc.). Es: interneuroni spinali possono connettere neuroni sensori e motori per riflessi, interneuroni corticali connettono diverse aree cerebrali per integrare informazioni.
Organizzazione funzionale: Un esempio semplice è l’arco riflesso spinale. Esempio: riflesso rotuleo (tocco del tendine rotuleo):
1. Il recettore tendineo sente lo stiramento e attiva il neurone sensitivo (afferente) che entra nel midollo.
2. Nel midollo, il neurone sensitivo fa sinapsi diretta con un motoneurone (reflex monosinaptico) e in parallelo con un interneurone inibitorio che modula i muscoli antagonisti.
3. Il motoneurone efferente esce dal midollo e arriva al muscolo quadricipite, facendolo contrarre (scatto della gamba). Intanto l’interneurone inibisce il motoneurone del bicipite femorale per favorire l’estensione. Tutto ciò avviene senza intervento cosciente (riflesso involontario).
Gli archi riflessi sono alla base di molte reazioni rapide e protettive (riflesso di allontanare la mano da una fiamma, riflessi posturali, ecc.), mostrando la circuiteria di base: sensore → centro integratore (spesso con interneurone) → effettore.
Funzioni cognitive superiori: Nel cervello umano, miliardi di interneuroni (circa 86 miliardi di neuroni nel cervello) formano reti incredibilmente complesse. La corteccia cerebrale è sede delle percezioni consce (es: area visiva occipitale, area uditiva temporale, area somatosensoriale parietale), delle aree motorie (corteccia motoria frontale) e di ampie aree associative che integrano informazioni e realizzano funzioni come linguaggio (es: area di Broca per produzione linguaggio, area di Wernicke per comprensione), memoria (ippocampo e corteccia associativa), emozioni (sistema limbico, amigdala), ragionamento e pianificazione (lobi frontali prefrontali), attenzione, coscienza, ecc. Tali funzioni emergono dall’attività sincronizzata di popolazioni neuronali. Ad esempio, la memoria a lungo termine implica cambiamenti nelle sinapsi (plasticità sinaptica) e coinvolge aree come l’ippocampo e la neocorteccia. Il linguaggio richiede l’integrazione di aree uditive/visive (per capire parole o leggere) con aree motorie fonatorie, mediate da interneuroni specializzati.
Cellule gliali: oltre ai neuroni, il sistema nervoso contiene le neuroglia (cellule gliali) che sostengono e proteggono i neuroni. Nel SNC: astrociti (sostegno, nutrimento neuroni, barriera emato-encefalica), oligodendrociti (formano mielina nel SNC), microglia (fagociti difensivi), cellule ependimali (rivestono i ventricoli e producono liquor). Nel SNP: cellule di Schwann (mielina periferica) e cellule satelliti (supporto nei gangli).
Meningi e liquido cerebrospinale: SNC è protetto da ossa (cranio e vertebre) e da tre membrane dette meningi: dura madre (esterna, resistente), aracnoide (intermedia con spazio subaracnoideo contenente liquido cerebrospinale), pia madre (interna aderente al tessuto nervoso). Il liquor cerebrospinale (liquido cefalorachidiano) circola nei ventricoli cerebrali, nel canale centrale del midollo e nello spazio subaracnoideo; funge da cuscinetto idraulico, mantiene costante l’ambiente chimico e nutre il SNC. Viene prodotto dai plessi coroidei e riassorbito nelle granulazioni aracnoidee.
Sistema nervoso e OSS: Per l’Operatore Socio-Sanitario è importante conoscere a grandi linee l’anatomia e le funzioni del sistema nervoso per comprendere condizioni come paralisi, paresi, neuropatie, demenze, ictus cerebrale e relativi deficit (ad es. emiplegia, afasia), lesioni spinali e relative implicazioni (paraplegia/quadriplegia), controlli dei parametri neurologici (pupille, Glasgow Coma Scale), dolore neuropatico, riflessi, ecc. Questo consente di assistere correttamente pazienti con patologie neurologiche, interagire con infermieri e medici nel monitoraggio, e capire l’importanza della prevenzione (es. prevenire traumi cranici e spinali, controllare fattori di rischio cardiovascolari per prevenire ictus, ecc.).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il sistema nervoso è l'apparato di controllo e coordinazione dell'organismo, responsabile della ricezione, elaborazione delle informazioni e generazione delle risposte, oltre a funzioni superiori come coscienza e memoria.
· Divisione strutturale: Il sistema nervoso si divide in Sistema Nervoso Centrale (encefalo e midollo spinale) e Sistema Nervoso Periferico (nervi e gangli).
· Sistema Nervoso Autonomo: Parte del SNP che regola le funzioni viscerali involontarie, suddiviso in ortosimpatico e parasimpatico con azioni opposte per mantenere l’omeostasi.
· Struttura encefalica: L’encefalo comprende cervello (emisferi con corteccia e lobi funzionali), diencefalo (talamo e ipotalamo), tronco encefalico (mesencefalo, ponte, bulbo) e cervelletto (coordinazione motoria).
· Midollo spinale: Porzione del SNC nel canale vertebrale, con sostanza grigia e bianca, centro di riflessi spinali e origine dei nervi spinali.
· Nervi periferici: I nervi cranici innervano testa e collo, mentre i nervi spinali sono misti e formano plessi per arti e tronco.
· Neuroni e impulso nervoso: I neuroni comunicano tramite impulsi elettrochimici, con potenziali d’azione e rilascio di neurotrasmettitori nelle sinapsi per trasmettere segnali unidirezionali.
· Tipi di neuroni: sensoriali (afferenti), motori (efferenti) e interneuroni (di associazione nel SNC) che elaborano e collegano le informazioni.
· Arco riflesso spinale: Circuito semplice con recettore, neurone sensitivo, interneurone e motoneurone che produce risposte rapide e involontarie come il riflesso rotuleo.
· Funzioni cognitive superiori e supporto: La corteccia cerebrale e reti neuronali complesse gestiscono percezione, linguaggio, memoria, emozioni e ragionamento; le cellule gliali supportano i neuroni.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono le principali suddivisioni del sistema nervoso?
Il sistema nervoso si divide in:
· Sistema Nervoso Centrale (SNC): encefalo e midollo spinale.
· Sistema Nervoso Periferico (SNP): nervi cranici e spinali, gangli.
· Sistema Nervoso Autonomo (SNA): ortosimpatico e parasimpatico.
2. Quali sono le funzioni dell’encefalo?
L’encefalo elabora informazioni sensoriali, coordina movimenti, regola funzioni vitali e ospita le funzioni superiori come pensiero, memoria, emozioni e coscienza.
3. Che ruolo ha il midollo spinale?
Trasmette impulsi tra encefalo e corpo, ed è sede di riflessi spinali (es. riflesso rotuleo), con sostanza grigia centrale e bianca periferica.
4. Cosa sono i nervi cranici e spinali?
I nervi cranici (12 paia) innervano testa e collo; i nervi spinali (31 paia) sono misti e innervano tronco e arti, originando dal midollo spinale.
5. Qual è la differenza tra sistema ortosimpatico e parasimpatico?
· Ortosimpatico: attiva risposte di stress (es. aumento battito, dilatazione pupille).
· Parasimpatico: favorisce il riposo e la digestione (es. rallenta il cuore, stimola secrezioni).
6. Come funziona un neurone?
Il neurone riceve segnali tramite dendriti, li elabora nel soma e li trasmette lungo l’assone. Alla fine, rilascia neurotrasmettitori che comunicano con altre cellule.
7. Cosa sono i neurotrasmettitori?
Molecole chimiche (es. acetilcolina, dopamina, serotonina) che trasmettono segnali tra neuroni o verso cellule effettrici (muscoli, ghiandole).
8. Quali tipi di neuroni esistono?
· Sensoriali (afferenti): portano stimoli al SNC.
· Motori (efferenti): inviano comandi dal SNC agli organi.
· Interneuroni: collegano neuroni tra loro, elaborano informazioni complesse.
9. Che cos’è un arco riflesso?
È un circuito nervoso che genera una risposta automatica e rapida a uno stimolo, senza coinvolgimento cosciente (es. allontanare la mano da una fiamma).
10. Quali strutture proteggono il sistema nervoso centrale?
Ossa (cranio e vertebre), meningi (dura madre, aracnoide, pia madre) e liquido cerebrospinale, che ammortizza e nutre il SNC.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzioni cognitive superiori e supporto
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzioni cognitive superiori e supporto
9. Il Sistema endocrino
Il sistema endocrino è costituito da tutte le ghiandole endocrine del corpo, ossia gli organi che producono ormoni e li rilasciano nel sangue. Gli ormoni sono molecole segnale che circolano nell’organismo e regolano numerose funzioni a distanza, agendo su organi bersaglio specifici. Il sistema endocrino, insieme al sistema nervoso, coordina e controlla le funzioni corporee, ma con effetti generalmente più lenti e prolungati (su scala di minuti, ore o giorni, anziché millisecondi come i nervi).
Principali ghiandole endocrine (e alcuni dei loro ormoni chiave):
· Ipotalamo: (nel cervello diencefalo) produce ormoni di controllo sull’ipofisi (es. GnRH, CRH, TRH, GHRH) e due ormoni che vengono immagazzinati nell’ipofisi posteriore (ADH e ossitocina).
· Ipofisi (ghiandola pituitaria): piccola ghiandola (grande come un pisello) alla base dell’encefalo, appesa all’ipotalamo. È considerata la “ghiandola maestra” perché secerne ormoni che a loro volta regolano altre ghiandole endocrine. Si divide in:
· Adenoipofisi (lobo anteriore): produce GH (ormone della crescita), TSH (tireotropina stimola tiroide), ACTH (corticotropina stimola surreni), FSH e LH (gonadotropine stimolano gonadi), PRL (prolattina stimola lattazione).
· Neuroipofisi (lobo posteriore): rilascia ossitocina (contrazioni uterine e eiezione latte) e ADH (vasopressina, antidiuretico che riduce l’escrezione di acqua dai reni), sintetizzati dall’ipotalamo.
· Tiroide: ghiandola a forma di farfalla situata nel collo, davanti alla trachea. Produce gli ormoni tiroidei T3 (triiodotironina) e T4 (tiroxina) contenenti iodio, che regolano il metabolismo basale, la crescita e lo sviluppo dei tessuti. La tiroide secerne anche calcitonina, ormone che abbassa la calcemia favorendo l’ingresso di calcio nelle ossa. Dietro alla tiroide ci sono 4 piccole paratiroidi che secernono PTH (paratormone), che al contrario aumenta la calcemia (mobilita Ca dalle ossa, aumenta riassorbimento renale e assorbimento intestinale di Ca).
· Pancreas endocrino: il pancreas (organo posto nell’addome, dietro lo stomaco) ha una parte esocrina digestiva e isole endocrine (isole di Langerhans). Le cellule beta delle isole secernono insulina (abbassa la glicemia facendo entrare glucosio nelle cellule e favorendo l’anabolismo di glicogeno, proteine e grassi), le cellule alfa secernono glucagone (innalza la glicemia stimolando il rilascio di glucosio dal fegato)
. L’equilibrio insulina/glucagone mantiene stabile il livello di glucosio nel sangue. Il diabete mellito è la malattia dovuta a carenza o inefficacia dell’insulina.
· Ghiandole surrenali (capsule surrenali): poste al polo superiore di ciascun rene. Ogni surrene ha due parti:
· Corticale surrenale (strato esterno): produce corticosteroidi tra cui cortisolo (glucocorticoide, ormone dello stress, aumenta glicemia, ha effetti antinfiammatori, mobilita energie), aldosterone (mineralcorticoide che fa trattenere sodio e acqua nei reni, regolando pressione sanguigna e equilibrio idro-salino), e androgeni surrenali (deboli ormoni sessuali).
· Midollare surrenale (interna): è parte del sistema simpatico, secerne catecolamine – adrenalina e noradrenalina – che preparano all’azione (aumentano frequenza cardiaca, pressione, dilatano bronchi, mobilitano glucosio, ecc.), potenziando la risposta “lotta o fuga”.
· Gonadi:
· Testicoli (nel maschio): secernono testosterone (sviluppo caratteri sessuali maschili, spermatogenesi, libido).
· Ovaie (nella femmina): secernono estrogeni (sviluppo caratteri femminili, proliferazione endometrio) e progesterone (prepara e mantiene l’endometrio per gravidanza), in cicli mensili sincronizzati all’FSH/LH ipofisari.
· Altre ghiandole/endocrine minori:
· Epifisi (ghiandola pineale): nell’encefalo (epitalamo), produce melatonina che regola i ritmi circadiani (sonno-veglia) e altre funzioni cronobiologiche.
· Timo: organo linfatico-endocrino nel mediastino anteriore (involuto nell’adulto), produce timosina e altri fattori per la maturazione dei linfociti T (sistema immunitario). Può essere considerato endocrine minore.
· Reni: producono eritropoietina (stimola midollo a produrre globuli rossi) e renina (ruolo ormonale nel sistema RAA).
· Cuore: produce peptide natriuretico atriale (riduce la pressione sanguigna causando escrezione di sodio).
· Tratto gastrointestinale: cellule endocrine producono gastrina, secretina, CCK e molte altre, per regolare digestione e appetito.
· Tessuto adiposo: secerne leptina (regola sazietà), adiponectina, ecc.
· Placenta in gravidanza produce hCG, estrogeni, progesterone, HPL, ecc., fondamentali per sostenere la gestazione.
Ormoni e loro effetti: gli ormoni agiscono legandosi a recettori sulle cellule bersaglio:
· Ormoni steroidei (derivati dal colesterolo: es. testosterone, estrogeni, cortisolo, aldosterone) attraversano le membrane cellulari e legano recettori intracellulari modulando l’espressione genica.
· Ormoni peptidici/proteici (es. insulina, GH, ossitocina) e ammine (derivati da aminoacidi, es. adrenalina, tiroxina) in genere legano recettori di membrana e attivano secondi messaggeri intracellulari.
Gli effetti ormonali sono molteplici: il GH stimola la crescita corporea (agendo su fegato e tessuti per produrre IGF-1), la tiroxina incrementa il metabolismo cellulare (aumentando consumo di ossigeno e produzione di calore), la prolattina stimola la ghiandola mammaria a produrre latte, l’ADH fa riassorbire acqua nei reni (concentrando l’urina), l’ossitocina induce contrazioni del parto e l’eiezione del latte, ecc.
Regolazione ormonale: principalmente a feedback negativo. Esempio: l’ipofisi rilascia TSH → la tiroide secerne tiroxina → l’eccesso di tiroxina in circolo inibisce l’ulteriore rilascio di TSH (inibizione su ipotalamo e ipofisi). Questo mantiene i livelli ormonali entro range appropriati. Ci sono anche rari feedback positivi (es. il picco estrogenico pre-ovulatorio stimola rilascio di LH, che porta ovulazione).
Disfunzioni endocrine causano malattie: ipertiroidismo (eccesso di ormoni tiroidei → metabolismo accelerato, dimagrimento, tachicardia), ipotiroidismo (insufficienza → metabolismo rallentato, ingrassamento, stanchezza), diabete mellito (mancanza di insulina → iperglicemia cronica), morbo di Cushing (eccesso di cortisolo), morbo di Addison (carenza corticosurrenalica), gigantismo/acromegalia (eccesso GH), nanismo ipofisario (GH insufficiente in infanzia), infertilità endocrina ecc.
Per l’OSS è utile riconoscere pazienti con segni di squilibri ormonali – ad esempio, pazienti diabetici (gestione della glicemia, dieta, insulina), pazienti tiroidei (monitorare sintomi di ipo/iper), persone sotto terapia ormonale, gestanti (sbalzi ormonali), ecc. – e collaborare nell’assistenza (ad es. attenzione ai farmaci ormonali da somministrare, ai controlli glicemici, ai segni di crisi ipoglicemiche o scompensi, etc.).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il sistema endocrino è un complesso insieme di ghiandole che producono ormoni per regolare funzioni corporee a distanza, agendo in modo più lento e duraturo rispetto al sistema nervoso. Questi ormoni influenzano metabolismo, crescita, equilibrio idro-salino, riproduzione e risposta allo stress, coordinando numerose attività vitali.
· Principali ghiandole endocrine: Comprendono l’ipotalamo, l’ipofisi (con l’adenoipofisi e la neuroipofisi), la tiroide con le paratiroidi, il pancreas endocrino, le ghiandole surrenali e le gonadi, ognuna con funzioni e ormoni specifici fondamentali per il corpo.
· Altre ghiandole e tessuti endocrini: Epifisi, timo, reni, cuore, tratto gastrointestinale, tessuto adiposo e placenta producono ormoni minori ma importanti per funzioni come il ritmo circadiano, la maturazione immunitaria, la regolazione della pressione sanguigna e la gravidanza.
· Tipologie e meccanismi ormonali: Gli ormoni steroidei attraversano le membrane cellulari e agiscono a livello genico, mentre quelli peptidici e le ammine si legano a recettori di membrana attivando secondi messaggeri, determinando molteplici effetti fisiologici.
· Regolazione e disfunzioni endocrine: La regolazione avviene principalmente tramite feedback negativo per mantenere l’equilibrio ormonale, mentre disfunzioni come ipertiroidismo, diabete, morbo di Cushing e altre malattie derivano da squilibri ormonali, richiedendo attenzione clinica e assistenza specifica.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos'è il sistema endocrino e qual è la sua funzione principale?
Il sistema endocrino è composto da ghiandole che producono ormoni e li rilasciano nel sangue per regolare funzioni corporee a distanza, come crescita, metabolismo e riproduzione.2. Quali sono le principali ghiandole endocrine del corpo umano?
Le principali ghiandole endocrine includono: ipotalamo, ipofisi, tiroide, paratiroidi, pancreas endocrino, surreni, gonadi, epifisi, timo, reni, cuore, tratto gastrointestinale, tessuto adiposo e placenta.3. Qual è il ruolo dell’ipofisi e come si suddivide?
L’ipofisi è la “ghiandola maestra” che regola altre ghiandole endocrine. Si divide in adenoipofisi (produce GH, TSH, ACTH, FSH, LH, PRL) e neuroipofisi (rilascia ADH e ossitocina).4. Come agiscono gli ormoni sul corpo umano?
Gli ormoni si legano a recettori specifici sulle cellule bersaglio. Gli ormoni steroidei agiscono all’interno della cellula, mentre quelli peptidici e amminici agiscono su recettori di membrana.5. Quali ormoni produce la tiroide e qual è la loro funzione?
La tiroide produce T3 e T4 (regolano metabolismo, crescita e sviluppo) e calcitonina (abbassa la calcemia). Le paratiroidi producono PTH (aumenta la calcemia).6. Qual è la funzione del pancreas endocrino?
Il pancreas endocrino regola la glicemia tramite insulina (abbassa la glicemia) e glucagone (la aumenta). Il loro equilibrio è fondamentale per mantenere stabile il glucosio nel sangue.7. Cosa producono le ghiandole surrenali?
La corticale produce cortisolo, aldosterone e androgeni; la midollare secerne adrenalina e noradrenalina, coinvolte nella risposta “lotta o fuga”.8. Quali ormoni sono coinvolti nella riproduzione?
Le gonadi producono testosterone (maschio), estrogeni e progesterone (femmina), regolati da FSH e LH dell’ipofisi.9. Come viene regolata la produzione ormonale?
Principalmente tramite feedback negativo: l’eccesso di un ormone inibisce la sua ulteriore produzione. Esistono anche rari feedback positivi (es. ovulazione).10. Quali sono alcune malattie endocrine comuni?
Diabete mellito, ipotiroidismo, ipertiroidismo, morbo di Cushing, morbo di Addison, gigantismo, nanismo ipofisario, infertilità endocrina.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Principali ghiandole endocrine
Altre ghiandole e tessuti endocrini
Tipologie e meccanismi ormonali
Regolazione e disfunzioni endocrine
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Principali ghiandole endocrine
Altre ghiandole e tessuti endocrini
Tipologie e meccanismi ormonali
Regolazione e disfunzioni endocrine
10. Sistema linfatico e immunitario
Il sistema linfatico e immunitario è la difesa dell’organismo contro le malattie. Comprende una rete di vasi linfatici e organi linfatici (linfonodi, milza, timo, tonsille, tessuto linfoide diffuso) che cooperano con le cellule dell’immunità per proteggere il corpo da agenti esterni (batteri, virus, parassiti) e interni (cellule tumorali). Vedremo le componenti anatomiche – linfonodi, milza, timo – e i meccanismi delle difese immunitarie e della risposta infiammatoria.
a) Sistema linfatico: linfonodi, milza, timo
Vasi linfatici: il sistema linfatico è un sistema circolatorio a senso unico parallelo a quello venoso. Origina dai capillari linfatici nei tessuti: minuscoli vasi chiusi a fondo cieco, estremamente permeabili, che assorbono il liquido interstiziale (il fluido presente negli spazi tra le cellule) quando questo eccede. Una volta entrato nei capillari linfatici, il fluido prende il nome di linfa. La linfa scorre in vasi sempre più grandi (vasi linfatici, dotati di valvole come le vene) e attraversa durante il percorso vari linfonodi. Infine, la linfa converge in due grossi dotti:
· Dotto toracico: drena la linfa da tutto il corpo inferiore e dal lato sinistro di torace, testa e arto superiore sinistro; sbocca nella vena succlavia sinistra.
· Dotto linfatico destro: drena la linfa dall’emisoma destro superiore (torace destro, braccio destro, lato destro testa/collo); sbocca nella vena succlavia destra.
Così la linfa viene restituita al circolo sanguigno (nella vena cava superiore). Ogni giorno ~3 litri di liquido interstiziale vengono recuperati dai vasi linfatici e riportati nel sangue, prevenendo edemi e mantenendo il bilancio dei fluidi.
Composizione della linfa: simile al plasma, ma con meno proteine. Contiene acqua, elettroliti, e prodotti di scarto metabolico dalle cellule. Inoltre, la linfa proveniente dall’intestino (chilo) è ricca di grassi (chilomicroni assorbiti dai villi intestinali). Elementi figurati: la linfa contiene molti linfociti (globuli bianchi del sistema immunitario) e occasionalmente altri leucociti. I vasi linfatici fungono anche da via di trasporto per cellule immunitarie e purtroppo anche per cellule tumorali (che possono metastatizzare attraverso la linfa).
Linfonodi: piccoli organi a forma di fagiolo disseminati lungo i vasi linfatici (specialmente concentrati in certe zone: collo, ascelle, inguine, mediastino, addome). Il corpo umano ha centinaia di linfonodi. Ogni linfonodo è una “stazione di filtro immunitario”: la linfa vi entra attraverso vasi afferenti, attraversa un reticolo di tessuto linfatico e fuoriesce da vasi efferenti. Nel linfonodo sono presenti fitte concentrazioni di linfociti B e T e macrofagi. Qui:
· I linfociti possono incontrare antigeni patogeni trasportati dalla linfa e attivarsi, innescando una risposta immunitaria specifica (produzione di anticorpi da parte dei linfociti B, attivazione di linfociti T citotossici, etc.).
· I macrofagi fagocitano detriti e microorganismi presenti nella linfa, “purificandola”.
Quando c’è un’infezione in una zona, i linfonodi di drenaggio locale spesso si infiammano e aumentano di volume (linfoadenite reattiva, colloquialmente “ghiandole ingrossate”). I linfonodi sono anche stazioni di diffusione tumorale: cellule maligne in transito possono colonizzarli (metastasi linfonodali).
Milza: è il più grande organo linfatico, situato nell’ipocondrio sinistro dell’addome, sotto il diaframma. La milza ha due tipi di tessuto:
· Polpa bianca: ricca di linfociti, funziona come un grosso linfonodo filtrando il sangue (non la linfa) alla ricerca di antigeni. La milza esegue un controllo immunitario sul sangue e attiva risposte contro patogeni ematici.
· Polpa rossa: ricca di sinusoidi pieni di sangue e macrofagi. Svolge una funzione di filtrazione meccanica del sangue: rimuove e distrugge i globuli rossi invecchiati o difettosi (emocateresi), recuperando ferro ed emoglobina. Inoltre funge da riserva di sangue (specialmente di piastrine) e durante la vita fetale produce globuli rossi (emopoiesi extramidollare).
Una milza sana non è palpabile; se ingrossata (splenomegalia) può indicare infezioni, malattie ematologiche o ipertensione portale.
Timo: organo linfoide situato dietro lo sterno (mediastino anteriore superiore). È grande e attivo nei bambini, poi subisce involuzione nell’adulto. Il timo è essenziale nel sistema immunitario adattivo: è il luogo di maturazione dei linfociti T. I precursori dei linfociti T, prodotti nel midollo osseo, migrano nel timo dove proliferano e subiscono un’“educazione”: solo quelli capaci di riconoscere antigeni estranei ma non attaccare i tessuti propri vengono selezionati (tolleranza immunitaria). I linfociti T maturi (T helper CD4+ e T citotossici CD8+) poi colonizzano linfonodi, milza e circolo sanguigno e sono pronti a rispondere quando necessario. L’assenza di timo (esempio: sindrome di DiGeorge) causa immunodeficienza grave per mancanza di linfociti T competenti.
Tessuto linfoide associato alle mucose (MALT): aggregati di tessuto linfatico presenti nelle mucose di vari sistemi, per intercettare subito i patogeni in ingresso:
· Tonsille: anelli di tessuto linfatico attorno alla faringe (tonsille palatine “gola”, tonsilla faringea “adenoidi”, tonsille linguali) monitorano microbi di aria e cibo.
· Placche di Peyer: agglomerati linfatici nella parete dell’ileo intestinale, vigilano sul contenuto intestinale.
· Appendice vermiforme: nel cieco intestinale, con funzione immunitaria.
· Aggregati nel tratto respiratorio, genitourinario, ecc. Tutti questi costituiscono il MALT, parte dell’immunità locale.
b) Difese immunitarie e risposta infiammatoria
Il sistema immunitario protegge l’organismo con due linee di difesa: l’immunità innata (aspecifica) e l’immunità adattativa (specifica).
Immunità innata (aspecifica): è la difesa generale presente fin dalla nascita, pronta a intervenire rapidamente contro qualsiasi agente estraneo:
· Barriere fisiche e chimiche: pelle integra (blocco fisico + secrezioni sebacee acide), mucose con muco intrappolante e ciglia (es. nell’apparato respiratorio), acidità gastrica che uccide molti germi, lisozima antimicrobico nella saliva e lacrime, flora batterica normale che compete con i patogeni.
· Fagociti: neutrofili e macrofagi che fagocitano e distruggono qualsiasi microbo riconosciuto come estraneo. I macrofagi si trovano in vari tessuti (cellule di Kupffer nel fegato, microglia nel SNC, ecc.) e derivano dai monociti del sangue.
· Cellule NK (Natural Killer): linfociti innate capaci di uccidere cellule infettate da virus o tumorali riconoscendo variazioni nelle molecole di superficie (senza presentazione di antigene specifico).
· Proteine del complemento: serie di proteine plasmatiche che, attivate a cascata, possono lisare direttamente batteri perforandone la membrana, opsonizzare patogeni (marcandoli per i fagociti) e promuovere l’infiammazione.
· Interferoni: citochine rilasciate da cellule infettate da virus, che segnalano alle cellule vicine di avviare meccanismi antivirali e attivano NK.
· Risposta infiammatoria: è una reazione locale immediata a un’infezione o danno tissutale. I mastociti e macrofagi del tessuto rilasciano mediatori chimici (es. istamina, prostaglandine, leucotrieni, citochine) in risposta a lesioni o invasioni. Ciò causa:
· Vasodilatazione delle arteriole locali → aumento del flusso sanguigno (segno: calore e rossore).
· Aumento della permeabilità capillare → fuoriuscita di fluido nel tessuto (edema, gonfiore) e reclutamento di proteine plasmatiche (es. complemento, anticorpi). L’edema e mediatori stimolano i recettori del dolore (dolore).
· Diapedesi leucocitaria: i neutrofili e poi monociti aderiscono all’endotelio e migrano fuori dai capillari verso il sito danneggiato attratti da segnali chimici (chemiotassi).
· I leucociti fagocitano batteri e detriti; i macrofagi secernono citochine pro-infiammatorie (es. IL-1, TNFα) che inducono febbre a livello sistemico e richiamano altre cellule immunitarie.
I segni cardinali dell’infiammazione acuta sono: calor, rubor, tumor, dolor (calore, arrossamento, gonfiore, dolore), a cui si aggiunge functio laesa (perdita di funzione). L’infiammazione serve ad isolare e distruggere gli agenti lesivi e ad avviare la riparazione tissutale. Tuttavia se esagerata o cronica può danneggiare i tessuti (es. malattie autoimmuni o allergie sono infiammazioni inappropriate).
Immunità adattativa (specifica): entra in gioco se l’innata non è sufficiente. È caratterizzata da specificità per uno specifico antigene e memoria immunologica (risposte più rapide a esposizioni successive allo stesso patogeno). Le componenti principali:
· Linfociti B: prodotti nel midollo osseo, maturano lì, poi migrano in linfonodi, milza e circolo. Quando un linfocita B vergine incontra il suo antigene specifico (ad esempio una proteina di rivestimento di un virus) con l’aiuto dei T helper, si attiva, prolifera e si differenzia in plasmacellula. Le plasmacellule producono enormi quantità di anticorpi (immunoglobuline) specifici per quell’antigene. Gli anticorpi si legano all’antigene marcando il patogeno per la fagocitosi (opsonizzazione) e neutralizzandolo (bloccando le parti patogene). Esistono vari tipi di Ig: IgM, IgG, IgA, IgE, ognuna con ruoli specifici. Alcuni linfociti B diventano cellule memoria di lunga vita, pronte a riattivarsi rapidamente in futuro.
· Linfociti T: originano nel midollo ma maturano nel timo (da cui “T”) dove imparano a distinguere self da non-self. Ce ne sono di due principali sottotipi:
· T helper (CD4+): coordinano le risposte immunitarie. Si attivano quando una cellula presentante l’antigene (APC, es. un macrofago o cellula dendritica) presenta un frammento di antigene ai loro recettori (complessi MHC II + peptide). Un T helper attivato secerne citochine che aiutano ad attivare linfociti B e T citotossici e macrofagi. I T helper sono bersaglio dell’HIV (AIDS è devastante perché senza T helper funzionali l’immunità specifica collassa).
· T citotossici (CD8+): riconoscono su praticamente tutte le cellule nucleate i complessi MHC I che presentano peptidi “anormali” (es. proteine virali se la cellula è infettata, o antigeni tumorali se la cellula è cancerosa). Se un T citotossico identifica un bersaglio con antigene specifico, lo uccide rilasciando perforine e granzimi che causano apoptosi della cellula malata. Sono i killer delle cellule infette o tumorali, complementari alle NK innate ma con specificità acquisita.
· Anche i T generano cellule memoria di lunga durata.
· Cellule presentanti l’antigene (APC): come le cellule dendritiche (presenti nei tessuti, catturano gli antigeni e migrano nei linfonodi per presentarli ai linfociti T) e i macrofagi, ingestano i patogeni, ne frammentano le proteine e espongono i peptidi non-self su molecole MHC-II per mostrarli ai T helper, attivando così la risposta adattativa.
L’immunità adattativa, una volta attivata, può eliminare patogeni specifici in modo molto efficace. Es. se si contrae il morbillo, i linfociti B producono anticorpi anti-morbillo e i T eliminano cellule infette: dopo guarigione rimangono cellule memoria e in genere non ci si riammala (immunità permanente). Questo è il principio dei vaccini: esporre il sistema immunitario a un antigene attenuato/inattivo in modo da sviluppare memoria immunitaria senza subire la malattia, cosicché al vero incontro patogeno la risposta sia immediata.
Interazione immunità innata e adattativa: i due sistemi collaborano strettamente. L’infiammazione innata crea l’ambiente per attivare l’adattativa (es. le APC nei tessuti infiammati presentano antigeni ai T). Gli anticorpi migliorano la fagocitosi da parte di neutrofili e macrofagi (opsonizzazione) e attivano il complemento. I T helper potenziano le funzioni fagocitiche (macrofagi attivati) e modulano l’infiammazione via citochine.
c) Disturbi del sistema immunitario:
· Immunodeficienze: congenite (es. deficit di linfociti B o T) o acquisite (es. AIDS); comportano suscettibilità a infezioni opportunistiche.
· Malattie autoimmuni: il sistema immunitario reagisce contro tessuti propri (es. Artrite Reumatoide contro membrane sinoviali, Diabete tipo I contro cellule beta pancreatiche, Sclerosi Multipla contro mielina, Lupus contro molti autoantigeni). L’OSS potrebbe assistere pazienti con tali malattie, che richiedono terapie immunosoppressive.
· Allergie: reazioni immunitarie eccessive verso antigeni ambientali innocui (allergeni). Tipicamente mediate da IgE e mastociti che rilasciano istamina (vedi asma, rinite allergica, orticaria, anafilassi sistemica se grave). L’OSS deve saper riconoscere segni di reazione allergica, fino allo shock anafilattico (emergenza medica: ipotensione grave, broncospasmo).
· Trapianti: in caso di organi trapiantati, il sistema immunitario può rigettare l’organo riconoscendolo come estraneo, per questo il paziente è posto sotto immunosoppressori.
· Infiammazione cronica: cause persistenti (infezioni croniche, irritanti, obesità, stress) possono portare a infiammazione di basso grado costante, implicata in patologie croniche (aterosclerosi, diabete tipo II, morbo di Crohn, ecc.).
· Tumori e immunosorveglianza: normalmente le cellule NK e i T citotossici eliminano cellule cancerose nascenti, ma se questo fallisce, i tumori possono crescere. Nuove terapie (immunoterapia) mirano a potenziare la risposta immunitaria contro i tumori (es. inibitori dei checkpoint immunitari per “togliere i freni” ai linfociti T contro il cancro).
In conclusione, il sistema linfatico garantisce il drenaggio dei fluidi e filtra i patogeni attraverso i linfonodi, mentre il sistema immunitario (innato e adattativo) rappresenta l’esercito difensivo dell’organismo, con soldati generici (fagociti, NK, complemento) e forze speciali addestrate (linfociti con anticorpi e recettori specifici). La risposta infiammatoria è spesso la prima manifestazione locale della battaglia tra sistema immunitario e agenti lesivi, e il suo segno clinico (calor, rubor, tumor, dolor) è ben noto anche a livello di assistenza di base. Per l’OSS, conoscere queste basi aiuta a comprendere perché si fa ad esempio la prevenzione delle infezioni (asepsi, igiene), l’importanza delle vaccinazioni, come trattare pazienti immunodepressi con precauzioni (isolamento protettivo) o come riconoscere i sintomi di un’infezione (febbre, linfonodi ingrossati, segni infiammatori) per riferirli tempestivamente.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il sistema linfatico e immunitario è fondamentale per la difesa dell'organismo contro agenti patogeni e cellule tumorali, tramite una rete di vasi, organi e cellule specializzate. Esso integra meccanismi di difesa innata e adattativa, garantendo il mantenimento dell'omeostasi e la risposta immunitaria specifica.
· Funzione del sistema linfatico: Drena il liquido interstiziale in eccesso, trasformandolo in linfa che attraversa linfonodi e viene restituita al circolo sanguigno, prevenendo edemi e mantenendo il bilancio dei fluidi.
· Composizione della linfa: Simile al plasma ma con meno proteine, contiene linfociti e occasionalmente altri leucociti, oltre a prodotti di scarto e grassi intestinali (chilomicroni).
· Linfonodi: Piccoli organi a forma di fagiolo che filtrano la linfa, ospitando linfociti B e T e macrofagi che attivano risposte immunitarie specifiche e purificano la linfa da microorganismi.
· Milza: Il più grande organo linfatico, con polpa bianca che filtra il sangue per antigeni e polpa rossa che rimuove globuli rossi invecchiati, funge anche da riserva di sangue e produce globuli rossi nel feto.
· Timo: Organo essenziale per la maturazione dei linfociti T, dove avviene la selezione per la tolleranza immunitaria; la sua assenza comporta immunodeficienza grave.
· Immunità innata: Difesa aspecifica presente dalla nascita, comprende barriere fisiche, fagociti, cellule NK, proteine del complemento e interferoni, con una risposta infiammatoria immediata che isola e combatte agenti lesivi.
· Immunità adattativa: Specifica e con memoria immunologica, coinvolge linfociti B che producono anticorpi e linfociti T helper e citotossici che coordinano e attaccano cellule infette o tumorali.
· Interazione tra immunità innata e adattativa: L’infiammazione innata attiva la risposta adattativa, mentre anticorpi e citochine potenziano le funzioni dei fagociti e modulano l’infiammazione.
· Disturbi immunitari: Immunodeficienze, malattie autoimmuni, allergie, rigetto nei trapianti, infiammazione cronica e tumori sono condizioni legate a disfunzioni del sistema immunitario, con terapie specifiche come immunosoppressori e immunoterapia.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è la funzione principale del sistema linfatico?
Drenare il liquido interstiziale in eccesso dai tessuti, filtrarlo attraverso i linfonodi e restituirlo al sangue, contribuendo all’equilibrio dei fluidi e alla difesa immunitaria.
2. Cosa sono i linfonodi e a cosa servono?
Sono piccoli organi che filtrano la linfa, intercettano agenti patogeni e attivano la risposta immunitaria grazie alla presenza di linfociti e macrofagi.
3. Qual è il ruolo della milza?
Filtra il sangue, rimuove globuli rossi vecchi, immagazzina piastrine e partecipa alla risposta immunitaria contro patogeni ematici.
4. Cosa fa il timo nel sistema immunitario?
È il sito di maturazione dei linfociti T, fondamentali per l’immunità adattativa. Se assente o non funzionante, può causare immunodeficienza.
5. Cos’è il MALT e dove si trova?
È il tessuto linfoide associato alle mucose, presente in tonsille, intestino (placche di Peyer, appendice), vie respiratorie e genitourinarie, per intercettare patogeni in ingresso.
6. Qual è la differenza tra immunità innata e adattativa?
Innata: risposta rapida e aspecifica (barriere, fagociti, NK, complemento).
Adattativa: risposta specifica e con memoria (linfociti B e T, anticorpi).
7. Cosa succede durante una risposta infiammatoria?
Si attivano vasodilatazione, edema, dolore e richiamo di leucociti per eliminare l’agente lesivo e avviare la riparazione tissutale.
8. Come agiscono i linfociti B e T?
I B producono anticorpi specifici.
I T helper coordinano la risposta immunitaria.
I T citotossici uccidono cellule infette o tumorali.
9. Cosa sono le cellule presentanti l’antigene (APC)?
Sono cellule (es. macrofagi, cellule dendritiche) che espongono frammenti di patogeni ai linfociti T per attivare l’immunità adattativa.
10. Quali sono i principali disturbi del sistema immunitario?
Immunodeficienze (es. AIDS), malattie autoimmuni (es. lupus), allergie, rigetto da trapianto, infiammazione cronica e fallimento dell’immunosorveglianza contro i tumori.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Funzione del sistema linfatico
Interazione tra immunità innata e adattativa
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Funzione del sistema linfatico
Interazione tra immunità innata e adattativa
Capitolo 2 – ELEMENTI DI ASSISTENZA ALLA PERSONA
L’Operatore Socio-Sanitario (OSS) è una figura fondamentale nell’assistenza alla persona, in grado di offrire supporto quotidiano sia sanitario sia sociale, migliorando la qualità di vita di anziani, malati e persone fragili. Oltre alle cure dirette, l’OSS fornisce anche sostegno emotivo e relazionale, contribuendo al benessere complessivo degli assistiti. Le competenze di base dell’OSS includono l’aiuto nelle attività quotidiane come l’igiene personale, l’alimentazione assistita e la mobilizzazione, favorendo l’autonomia e la dignità della persona. In questo capitolo verranno forniti elementi teorici sui principali aspetti dell’assistenza alla persona: igiene e cura della persona, alimentazione assistita, comunicazione e relazione con l’assistito, e sicurezza e prevenzione. Lo stile è discorsivo ma semplice, pensato per chi studia per il concorso OSS, con paragrafi tematici e schemi riassuntivi. Ogni sezione contiene anche note didattiche visive (schemi e diagrammi testuali) per facilitare la comprensione dei concetti chiave.
Prendersi cura dell’igiene e dell’aspetto della persona assistita è una delle mansioni principali dell’OSS. Garantire una corretta igiene quotidiana al paziente non autosufficiente serve non solo a mantenerlo pulito e confortevole, ma anche a prevenire complicanze sanitarie (come infezioni o lesioni cutanee) e a sostenere la sua dignità e autostima. In questa sezione vedremo l’importanza dell’igiene personale e le procedure fondamentali per la cura quotidiana della persona, includendo anche l’igiene dell’operatore e alcuni accorgimenti da seguire.
1. Importanza dell’igiene personale nell’assistenza
a) Benessere fisico
Mantenere una corretta igiene personale è fondamentale per il benessere fisico della persona assistita, poiché contribuisce a ridurre il rischio di infezioni, infiammazioni e altre complicanze che possono compromettere la salute generale. Un corpo pulito permette di osservare eventuali segni di malessere, come arrossamenti o lesioni cutanee, che possono essere così trattati tempestivamente. La pulizia regolare della pelle, dei capelli e delle unghie non solo evita la proliferazione di batteri e funghi, ma favorisce anche la circolazione sanguigna grazie ai delicati massaggi durante il lavaggio. L’igiene personale sostiene inoltre la funzionalità degli organi sensoriali come vista, olfatto e tatto, promuovendo il comfort e la percezione positiva del proprio corpo. Prendersi cura della pulizia quotidiana aiuta a ridurre le possibilità di trasmissione di patologie all’interno degli ambienti condivisi, delineando così la base per uno stile di vita più sano anche per chi si prende cura degli altri. Infine, una buona igiene rafforza il sistema immunitario della persona assistita, migliora la qualità del riposo e contribuisce a mantenere alto il livello di energia durante la giornata. In sintesi, curare l’igiene personale è un gesto semplice ma potente che incide profondamente sulla salute fisica e sul benessere complessivo della persona fragile o non autosufficiente.
b) Comfort quotidiano
Quando la persona assistita si sente fresca e pulita, non trae beneficio soltanto dal punto di vista fisico ma anche psicologico ed emotivo. L’assenza di sudorazione e di odori sgradevoli riduce notevolmente la sensazione di disagio e permette di vivere i momenti della giornata con maggiore serenità e relax. Vestire abiti puliti, avere una pelle liscia e capelli ordinati rafforza la percezione positiva di sé e contribuisce a mantenere il buonumore, anche in situazioni di fragilità o malattia. La cura dell’igiene personale migliora inoltre la vivibilità degli ambienti, rendendo lo spazio domestico o di cura più accogliente e meno fonte di stress sia per l’assistito sia per chi lo assiste o lo va a trovare. Un ambiente profumato e ordinato favorisce il riposo, la socializzazione e il benessere complessivo della persona, prevenendo l’isolamento e l’imbarazzo. Il comfort quotidiano, quindi, non è solo risultato di pulizia, ma nasce dall’attenzione a tutti quei piccoli gesti che fanno sentire la persona protetta, rispettata e valorizzata nella propria unicità. In tal modo, anche un’azione apparentemente semplice come il lavaggio del viso o delle mani può trasformarsi in un momento prezioso di cura e attenzione, capace di migliorare la qualità della vita giorno dopo giorno.
c) Prevenzione delle infezioni
La prevenzione delle infezioni rappresenta una delle priorità fondamentali nell’assistenza alla persona, specialmente in contesti sanitari e socio-assistenziali. L’igiene personale svolge un ruolo cruciale nel limitare la diffusione di microorganismi patogeni che possono causare malattie, talvolta molto gravi. Una corretta pulizia del corpo, delle mani e delle superfici di contatto riduce drasticamente la carica batterica e virale, impedendo il passaggio di agenti infettivi tra persone e ambienti. Per l’OSS, agire con scrupolo significa non solo lavare accuratamente la persona assistita, ma anche indossare dispositivi di protezione (guanti, mascherina) e curare la propria igiene prima e dopo ogni attività. La gestione attenta di strumenti e materiali, con la loro disinfezione dopo l’uso, è fondamentale per evitare contaminazioni crociate. Inoltre, coinvolgere l’assistito nella cura della propria igiene rafforza la consapevolezza dei rischi e favorisce l’adozione di comportamenti protettivi. Un ambiente pulito e ordinato crea condizioni favorevoli alla salute, riducendo la probabilità che batteri e virus trovino terreno fertile. La prevenzione delle infezioni, quindi, passa attraverso piccoli gesti quotidiani, ma richiede attenzione costante, aggiornamento sulle procedure e rispetto delle norme igienico-sanitarie. In sintesi, la salvaguardia della salute di tutti dipende da un’igiene personale fatta con attenzione e professionalità.
d) Salute della pelle
Una detersione regolare e accurata è essenziale per mantenere la pelle sana e funzionale, soprattutto nelle persone fragili o non autosufficienti. La pulizia quotidiana elimina residui di sudore, secrezioni e impurità, riducendo il rischio di irritazioni e infezioni. Lavare delicatamente la pelle favorisce il rinnovamento cellulare, mantenendo l’epidermide morbida, elastica e capace di respingere gli agenti esterni, come batteri e sostanze chimiche. Utilizzare prodotti neutri e non aggressivi, asciugare con attenzione senza sfregare e idratare con creme specifiche sono gesti che proteggono la barriera cutanea. Grazie a queste pratiche, si previene la comparsa di arrossamenti e screpolature, fenomeni frequenti in chi è costretto a stare a letto o in carrozzina. Una pelle ben curata è meno soggetta a lesioni, come le piaghe da decubito, e mantiene una buona capacità di termoregolazione. Inoltre, la cura della pelle ha un impatto positivo sulla percezione di sé e sull’umore della persona assistita, rafforzando la fiducia nei confronti dell’operatore. In sintesi, l’attenzione all’igiene cutanea è un atto di prevenzione, protezione e rispetto che contribuisce a preservare la salute generale dell’organismo.
e) Prevenzione delle piaghe da decubito
La prevenzione delle piaghe da decubito rappresenta una delle sfide più delicate nell’assistenza ai soggetti allettati o con ridotta mobilità. Un’igiene frequente, attenta e personalizzata consente di mantenere la pelle pulita, asciutta e integra, riducendo sensibilmente il rischio di insorgenza di lesioni da pressione. È fondamentale controllare quotidianamente lo stato della cute, soprattutto nelle zone maggiormente esposte (sacrale, talloni, gomiti, anche), per individuare tempestivamente arrossamenti, piccole ferite o segni di sofferenza cutanea. L’utilizzo di prodotti delicati, la corretta idratazione della pelle, il cambio regolare della biancheria e l’attenzione a evitare pieghe nei lenzuoli contribuiscono a creare un ambiente favorevole alla salute cutanea. Piccoli gesti, come il riposizionamento frequente della persona, prevengono il prolungato contatto tra pelle e superfici dure che favorisce la comparsa delle piaghe. L’OSS svolge inoltre un ruolo educativo, coinvolgendo la persona assistita e i familiari nell’adozione di buone pratiche igieniche. La prevenzione delle piaghe non si limita dunque alla sola igiene, ma comprende una visione d’insieme basata su attenzione, sensibilità e cura costante.
f) Supporto psicologico
La cura dell’igiene personale svolge un ruolo fondamentale anche nell’equilibrio emotivo e psicologico della persona assistita. Sentirsi puliti e curati migliora l’umore, riduce la sensazione di vulnerabilità e contribuisce a rafforzare il senso di identità, spesso messo in discussione in situazioni di fragilità. Un’igiene attenta trasmette rispetto e attenzione, aiutando chi riceve assistenza a percepirsi ancora protagonista della propria quotidianità. La routine del lavaggio può diventare un momento rassicurante, capace di rompere la monotonia, creare una sensazione di benessere e stimolare ricordi legati alla propria autonomia. Prendersi cura del corpo favorisce inoltre una migliore accettazione dei cambiamenti fisici e rafforza la resilienza psicologica di fronte alle difficoltà. Il supporto dell’OSS, fatto di parole gentili e gesti delicati, offre conforto, attenua la solitudine e incoraggia la comunicazione. L’attenzione all’aspetto esteriore aiuta a preservare tracce di normalità e dignità, riducendo ansia e tristezza. In questo modo, la cura dell’igiene personale si rivela un importante strumento di sostegno che promuove il benessere globale della persona, abbracciando mente e corpo in un unico gesto di cura.
g) Salvaguardia della dignità
Salvaguardare la dignità della persona assistita durante le pratiche d’igiene significa riconoscere e rispettare il suo valore intrinseco, indipendentemente dal grado di autonomia residua. Ogni gesto, anche il più semplice, dev’essere compiuto con attenzione, tatto e discrezione, affinché chi riceve aiuto non si senta mai oggetto di cure meccaniche, ma protagonista della propria cura. Il coinvolgimento attivo, la spiegazione delle azioni e il rispetto delle preferenze individuali sono elementi fondamentali che contribuiscono a non far percepire la dipendenza come una perdita di sé. L’OSS, con la propria presenza rassicurante, protegge la privacy e assicura che ogni intervento sia svolto lontano da sguardi indiscreti, utilizzando teli e coperture adeguate. Mantenere la persona pulita, ordinata e curata non solo previene il disagio fisico, ma infonde sicurezza, rafforza l’autostima e permette di preservare la propria identità anche nei momenti di maggiore fragilità. Sentirsi ancora visti, ascoltati e rispettati significa poter affrontare la dipendenza con maggiore serenità, senza rinunciare alla propria dignità e unicità. Così, la cura quotidiana si trasforma in un atto di profondo rispetto verso chi si affida alle mani dell’operatore, restituendo valore e centralità alla persona.
h) Promozione dell’autostima
Un aspetto curato rappresenta molto più di una semplice questione estetica: è uno strumento potente che contribuisce a rafforzare l’autostima della persona assistita, anche nelle fasi di maggiore fragilità. Capelli puliti, abiti freschi e ordine personale trasmettono una sensazione di dignità, aiutando chi riceve assistenza a percepirsi ancora protagonista della propria vita quotidiana. Mantenere queste abitudini, magari con il sostegno discreto dell’OSS, favorisce una percezione positiva di sé, che si riflette in una maggiore sicurezza nei rapporti con gli altri e in una migliore disposizione d’animo. La cura dell’aspetto esteriore diventa un messaggio silenzioso di rispetto e attenzione, capace di illuminare anche le giornate più difficili. Sentirsi valorizzati attraverso piccoli gesti quotidiani contribuisce a combattere il senso di vulnerabilità, stimolando il desiderio di partecipazione attiva. In questo modo, l’igiene personale non solo previene problemi fisici, ma sostiene il benessere psicologico, rafforzando la fiducia nelle proprie capacità e la volontà di affrontare nuove sfide. La promozione dell’autostima passa dunque dalla cura amorevole del dettaglio, restituendo valore e centralità alla persona in ogni circostanza.
i) Relazione tra OSS e assistito
L’igiene quotidiana diventa così un momento di incontro autentico, in cui la presenza dell’OSS va ben oltre la semplice esecuzione di compiti pratici. Attraverso uno sguardo attento, una parola rassicurante o un piccolo gesto gentile, si crea uno spazio protetto dove la persona si sente ascoltata, sostenuta e riconosciuta nella propria unicità. La routine del lavaggio, spesso vissuta con disagio o pudore, si trasforma in un’occasione di dialogo e di vicinanza emotiva, in cui si rafforza la fiducia reciproca. L’OSS, adattando le proprie azioni alle necessità e alle preferenze dell’assistito, trasmette rispetto per la sua storia e i suoi desideri, favorendo l’emergere di una relazione di alleanza. Il contatto fisico, se svolto con delicatezza e sensibilità, può diventare fonte di conforto e di sicurezza, contribuendo a ridurre ansia, solitudine e senso di isolamento. Spesso, durante l’igiene, emergono racconti, ricordi o piccoli bisogni che solo in un clima di confidenza possono affiorare, permettendo di cogliere segnali preziosi sullo stato emotivo e di salute. L’OSS diventa quindi una figura di riferimento, capace di accompagnare la persona non solo nella cura quotidiana, ma anche nel percorso di adattamento alla fragilità, valorizzando ogni gesto come occasione di condivisione e di crescita relazionale. In questo modo, il tempo dedicato all’igiene acquisisce un valore profondamente umano, generando benessere, serenità e un senso di appartenenza che sostiene sia chi assiste sia chi viene assistito.
j) Sicurezza e salute generale
Un’adeguata igiene personale rappresenta un pilastro fondamentale per la prevenzione delle infezioni, limitando la proliferazione di batteri e virus che possono causare complicanze anche gravi, come le infezioni delle vie urinarie, polmoniti o dermatiti. Mantenere pulito il corpo e l’ambiente consente di ridurre la diffusione di agenti patogeni, tutelando così la salute non solo della persona assistita, ma anche di chi entra in contatto con essa. La cura attenta della persona favorisce una pronta individuazione di eventuali segni di malessere che, se trascurati, potrebbero aggravarsi, mentre il controllo regolare delle condizioni igieniche permette di intervenire tempestivamente. Spazi ordinati e sanificati migliorano il comfort abitativo, riducono il rischio di cadute o incidenti e promuovono una sensazione generale di benessere e sicurezza. Inoltre, una buona igiene rafforza la fiducia tra operatore, assistiti e familiari, generando un clima di collaborazione e serenità. La condivisione di ambienti puliti, infine, favorisce relazioni più armoniose e un migliore equilibrio psicofisico per chi vive e lavora nello stesso contesto, contribuendo al benessere collettivo.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Una corretta igiene personale è essenziale per il benessere fisico e la prevenzione di infezioni nelle persone assistite, specialmente quelle fragili o non autosufficienti. Essa contribuisce a mantenere la pelle sana, protegge dagli agenti patogeni e migliora la qualità della vita, creando un ambiente più sicuro e confortevole.
· Importanza dell'igiene per il benessere fisico: La pulizia regolare riduce il rischio di infezioni e infiammazioni, favorisce la circolazione sanguigna e sostiene la funzionalità degli organi sensoriali, migliorando il riposo e il livello di energia.
· Ruolo dell'OSS nella prevenzione delle infezioni: L'operatore socio-sanitario deve garantire una pulizia accurata, usare dispositivi di protezione e disinfettare strumenti per evitare contaminazioni, coinvolgendo anche la persona assistita nelle buone pratiche igieniche.
· Cura della pelle e prevenzione delle lesioni: Una detersione delicata con prodotti neutri aiuta a mantenere l'epidermide elastica e integra, prevenendo arrossamenti, screpolature e piaghe da decubito, soprattutto in persone con mobilità ridotta.
· Prevenzione delle piaghe da decubito: L'igiene frequente e personalizzata, il controllo quotidiano della pelle e il riposizionamento regolare sono fondamentali per evitare lesioni da pressione, con un ruolo educativo svolto dall'OSS verso assistiti e familiari.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché l’igiene personale è fondamentale per il benessere fisico della persona assistita?
Una corretta igiene riduce il rischio di infezioni, migliora la circolazione, sostiene gli organi sensoriali e rafforza il sistema immunitario, contribuendo al benessere generale.
2. In che modo l’igiene personale influisce sul comfort quotidiano della persona assistita?
Sentirsi puliti migliora il buonumore, riduce il disagio e rende gli ambienti più accoglienti, favorendo relax, socializzazione e qualità della vita.
3. Qual è il ruolo dell’igiene personale nella prevenzione delle infezioni?
L’igiene limita la diffusione di agenti patogeni, riduce la carica batterica e virale, e protegge sia l’assistito che l’operatore attraverso pratiche corrette e l’uso di dispositivi di protezione.
4. Come si può mantenere la salute della pelle nelle persone fragili?
Attraverso una detersione delicata, l’uso di prodotti neutri, idratazione regolare e attenzione alle zone a rischio, si preserva l’integrità cutanea e si prevengono irritazioni e lesioni.
5. Quali pratiche aiutano a prevenire le piaghe da decubito?
Igiene frequente, controllo quotidiano della pelle, cambio della biancheria, riposizionamento e coinvolgimento dell’assistito sono essenziali per evitare lesioni da pressione.
6. In che modo l’igiene personale supporta il benessere psicologico?
Favorisce l’autonomia, migliora l’umore, riduce la vulnerabilità e crea momenti rassicuranti che rafforzano la resilienza emotiva e la comunicazione.
7. Come si tutela la dignità della persona assistita durante le pratiche igieniche?
Attraverso gesti rispettosi, discrezione, coinvolgimento attivo e protezione della privacy, si preserva l’identità e si evita la percezione di dipendenza.
8. Qual è il legame tra igiene personale e autostima?
Un aspetto curato rafforza la percezione positiva di sé, stimola la partecipazione attiva e trasmette rispetto, contribuendo alla fiducia e al benessere psicologico.
9. Che ruolo ha l’OSS nella relazione con l’assistito durante l’igiene?
L’OSS crea un clima di fiducia e ascolto, trasforma la routine in un momento di dialogo e conforto, e coglie segnali emotivi e di salute importanti.
10. In che modo l’igiene personale contribuisce alla sicurezza e alla salute generale?
Previene complicanze gravi, favorisce l’individuazione precoce di malesseri, migliora l’ambiente abitativo e promuove relazioni armoniose e benessere collettivo.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Importanza dell'igiene per il benessere fisico
Ruolo dell'OSS nella prevenzione delle infezioni
Cura della pelle e prevenzione delle lesioni
Prevenzione delle piaghe da decubito
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Importanza dell'igiene per il benessere fisico
Ruolo dell'OSS nella prevenzione delle infezioni
Cura della pelle e prevenzione delle lesioni
Prevenzione delle piaghe da decubito
2. Procedure di igiene e cura quotidiana
L’OSS applica procedure standardizzate per svolgere in modo efficace e sicuro l’igiene della persona, specialmente quando l’assistito è parzialmente o totalmente non autosufficiente (ad esempio una persona anziana allettata). Vediamo i principali passi procedurali e accorgimenti per l’igiene quotidiana:
· Preparazione e comunicazione: prima di iniziare, è fondamentale coinvolgere la persona spiegandole cosa si sta per fare. L’OSS parla con l’assistito per metterlo a proprio agio e ottenere la sua collaborazione, nel rispetto della sua dignità. Si raccolgono tutti i materiali necessari (es. bacinella con acqua tiepida, sapone neutro per la pelle, spugne, asciugamani, guanti monouso, biancheria pulita, pettine, rasoio se necessario, crema protettiva, ecc.). Questo evita interruzioni durante la procedura. Importante è anche preparare l’ambiente: chiudere porte e finestre per assicurare privacy ed evitare correnti d’aria fredda.
· Sequenza del bagno a letto (igiene totale): se la persona non può deambulare per andare in bagno/doccia, l’OSS esegue il bagno a letto lavando una zona del corpo alla volta. Si procede dall’alto verso il basso: prima il viso e il collo, poi il torace e le braccia, quindi l’addome e la schiena, a seguire gambe e piedi, e infine le parti intime. Durante la pulizia, le parti non interessate devono restare coperte con un lenzuolo o un asciugamano, per mantenere il calore corporeo e la riservatezza della persona. Per ogni distretto corporeo si usa preferibilmente una diversa spugna o panno, evitando di usare la stessa per viso e parti intime, ad esempio, per prevenire contaminazioni.
· Igiene del viso: Si inizia detergendo il viso con acqua tiepida (senza sapone diretto sugli occhi per non irritare). Si possono usare garze o spugnette morbide inumidite. Per la pulizia degli occhi, un principio importante è pulire dall’angolo interno verso quello esterno di ciascun occhio, usando garze diverse per occhio, così da non diffondere eventuali infezioni.
· Igiene del corpo: Dopo il viso, si passa al resto del corpo. Si insapona delicatamente il collo e il petto, quindi si risciacqua e asciuga, tenendo un asciugamano sul tronco mentre si lavano le braccia. Le braccia si detergono dalla mano verso l’ascella (dal basso verso l’alto per favorire la circolazione di ritorno). Se il paziente può collaborare girandosi su un fianco, si lava anche la schiena; altrimenti, l’OSS lo aiuta a voltarsi con cautela per lavare la schiena e i glutei. Successivamente si lavano le gambe iniziando dai piedi risalendo verso le cosce. Durante queste fasi, l’OSS verifica la condizione della cute: la presenza di arrossamenti, zone aride o piaghe da decubito già formate, e in tal caso lo riferisce ai sanitari e applica creme protettive o talco se indicato. Le unghie (soprattutto dei piedi) vanno tenute corte e pulite: l’OSS può occuparsi di tagliare le unghie delle mani e, con formazione adeguata e seguendo protocolli, anche quelle dei piedi (spesso in collaborazione con il personale infermieristico o podologico se necessario).
· Igiene orale: Dopo aver finito la detersione di viso e corpo, si passa all’igiene del cavo orale. Idealmente i denti andrebbero lavati almeno tre volte al giorno, dopo i pasti principali. L’OSS invita o aiuta il paziente nel lavarsi i denti o la dentiera. In caso di persona non collaborante o incosciente, l’OSS effettua la pulizia orale con spazzolino o garze imbevute di collutorio seguendo le linee guida (facendo attenzione a non provocare il riflesso del vomito). Se l’assistito porta una dentiera, questa va rimossa la sera, pulita accuratamente e lasciata in un contenitore con soluzione disinfettante specifica durante la notte. La dentiera va risciacquata e reinserita al mattino, e comunque sciacquata dopo ogni pasto per eliminare residui di cibo e prevenire la placca.
· Igiene intima e cambio del pannolone: La pulizia dei genitali e del perineo è un momento delicato. Se l’assistito è incontinente o porta il pannolone, questa operazione va fatta almeno tre volte al giorno (mattina, pomeriggio, sera) o più spesso in caso di necessità. L’OSS indossa i guanti monouso e utilizza una traversa impermeabile sotto il paziente per non bagnare il letto. Si lava con una spugna imbevuta d’acqua e sapone neutro, dall’alto verso il basso (dalla regione pubica verso l’ano). Nella donna, va seguita rigorosamente la direzione davanti-indietro (dall’area genitale verso quella anale) e dall’interno verso l’esterno, per evitare di trasportare batteri intestinali verso la vagina. Nell’uomo si deterge l’area genitale avendo cura, se necessario, di retrarre e riposizionare il prepuzio. Dopo un accurato risciacquo con acqua pulita, la zona va tamponata (non strofinata) con un asciugamano per asciugare bene la pelle. Infine, è buona pratica applicare una crema barriera o lenitiva (ad es. ossido di zinco) sulle zone esposte all’azione irritante di urine e feci, per prevenire arrossamenti e piaghe. Si mette infine il pannolone pulito, se necessario, e si sistema la biancheria.
· Vestizione e cura dell’aspetto: Dopo l’igiene, l’OSS aiuta la persona a indossare biancheria e abiti puliti, adeguati alla stagione e alla temperatura dell’ambiente. Anche pettinare i capelli e, per gli uomini, fare la barba o regolarla, rientra nella cura quotidiana: sono piccoli gesti che contribuiscono alla dignità e al decoro personale. Se necessario, l’OSS può aiutare nella rasatura, utilizzando il rasoio elettrico (preferibile per sicurezza) o la lametta con schiuma da barba, prestando attenzione a non provocare lesioni.
· Igiene ambientale e comfort: Durante e dopo l’igiene della persona, l’OSS cura anche l’ambiente immediato in cui l’assistito vive. Ad esempio, provvede al cambio della biancheria del letto (lenzuola pulite) se sono sporche o bagnate, smaltendo quelle sporche secondo le procedure igieniche. Un ambiente pulito, ordinato e sicuro fa parte integrante dell’assistenza: riduce il rischio di infezioni (meno germi in giro) e rende la stanza più confortevole. L’OSS verifica che il letto sia asciutto e comodo, che non vi siano briciole o materiali umidi che possano causare irritazioni cutanee al paziente, e riposiziona il campanello di chiamata a portata di mano dell’assistito.
· Osservazione e segnalazione: Mentre esegue l’igiene, l’OSS osserva attentamente lo stato della pelle (eventuali rossori, lividi, lesioni, aree dolenti), lo stato di idratazione (pelle secca o segni di disidratazione), e l’eventuale presenza di secrezioni anomale. Qualsiasi anomalia riscontrata (ad esempio l’inizio di una piaga da decubito, un arrossamento persistente, segni di infezione cutanea, dolore riferito dall’assistito) va riferita tempestivamente al personale infermieristico o medico. In questo modo si possono attivare per tempo interventi preventivi o curativi (come applicare medicazioni, cambiare postura al paziente più spesso, ecc.).
In tutte queste operazioni, l’OSS bilancia autonomia e assistenza: incoraggia il paziente a fare da sé tutto ciò che può (ad esempio lavarsi alcune parti se è in grado, o partecipare alla propria igiene), intervenendo dove l’autonomia è limitata. Ciò è importante per mantenere attive le abilità residue della persona e non farla sentire totalmente passiva.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le procedure di igiene e cura quotidiana svolte dall'Operatore Socio Sanitario (OSS) sono fondamentali per garantire sicurezza, comfort e dignità alle persone parzialmente o totalmente non autosufficienti. Queste procedure comprendono una serie di passaggi metodici volti a mantenere l'igiene personale e l'osservazione dello stato di salute della cute e del benessere generale.
· Preparazione e comunicazione: Prima di iniziare, l'OSS coinvolge la persona spiegando la procedura per favorire collaborazione e rispetto della dignità, raccogliendo tutti i materiali necessari e assicurando la privacy e il comfort ambientale.
· Bagno a letto e igiene del corpo: L'igiene si esegue seguendo una sequenza dall'alto verso il basso, utilizzando spugne diverse per ogni zona per evitare contaminazioni, mantenendo le parti non lavate coperte e verificando lo stato della pelle per eventuali problematiche.
· Igiene orale e intima: L'OSS assiste o aiuta nella pulizia orale quotidiana, cura la dentiera se presente, e gestisce l'igiene intima con attenzione alle tecniche corrette per prevenire infezioni, applicando creme protettive e cambiando il pannolone se necessario.
· Cura dell'aspetto e ambiente: Dopo l'igiene, si aiuta la persona a vestirsi con abiti adeguati, si cura l'aspetto personale come pettinare o radere, e si mantiene pulito e confortevole l'ambiente circostante, garantendo un letto asciutto e sicuro e la disponibilità del campanello per chiamate.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono i passaggi iniziali da seguire prima di iniziare l’igiene quotidiana della persona assistita?
L’OSS deve comunicare con l’assistito per metterlo a proprio agio, raccogliere tutti i materiali necessari e preparare l’ambiente per garantire privacy e comfort.
2. Come si svolge correttamente il bagno a letto per una persona non autosufficiente?
Si procede lavando una zona del corpo alla volta, dall’alto verso il basso, mantenendo coperte le parti non interessate e utilizzando spugne diverse per ogni distretto corporeo per evitare contaminazioni.
3. Quali accorgimenti sono necessari per l’igiene del viso e degli occhi?
Si usa acqua tiepida e garze morbide, evitando il sapone sugli occhi. Gli occhi si puliscono dall’angolo interno verso quello esterno, con garze diverse per ciascun occhio per prevenire infezioni.
4. Come si effettua l’igiene del corpo rispettando la sicurezza e la dignità dell’assistito?
Si lava delicatamente ogni parte, favorendo la circolazione, osservando la condizione della pelle e proteggendo la privacy. Le unghie vanno mantenute corte e pulite, con attenzione particolare a quelle dei piedi.
5. Quali sono le procedure corrette per l’igiene orale, soprattutto in caso di dentiera o assistito non collaborante?
L’OSS aiuta o effettua la pulizia con spazzolino o garze imbevute di collutorio, rimuove e disinfetta la dentiera durante la notte e la reinserisce al mattino, seguendo le linee guida.
6. Come si esegue l’igiene intima e il cambio del pannolone in modo sicuro e rispettoso?
Si lava con movimenti dall’alto verso il basso, usando guanti e traversa impermeabile. Si applicano creme protettive e si cambia il pannolone almeno tre volte al giorno o più spesso se necessario.
7. Quali gesti rientrano nella cura dell’aspetto e della vestizione della persona assistita?
L’OSS aiuta a indossare abiti puliti e adeguati, pettina i capelli e, se necessario, effettua la rasatura con strumenti sicuri, contribuendo alla dignità e al decoro personale.
8. In che modo l’OSS garantisce l’igiene ambientale e il comfort della stanza?
Cambia la biancheria sporca, sanifica l’ambiente, verifica che il letto sia asciutto e comodo, e riposiziona il campanello di chiamata a portata dell’assistito.
9. Quali osservazioni deve fare l’OSS durante l’igiene quotidiana?
Deve monitorare lo stato della pelle, l’idratazione, eventuali secrezioni o dolori, e segnalare tempestivamente anomalie al personale sanitario per attivare interventi adeguati.
10. Perché è importante bilanciare assistenza e autonomia durante l’igiene?
Incoraggiare l’assistito a partecipare alla propria igiene aiuta a mantenere attive le abilità residue, rafforzando il senso di autonomia e riducendo la passività.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Bagno a letto e igiene del corpo
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Bagno a letto e igiene del corpo
3. Igiene dell’operatore e norme igieniche
a) Igiene delle mani: fondamento della prevenzione
L’igiene delle mani rappresenta il primo e più importante gesto di prevenzione per l’OSS. Le mani sono il principale veicolo di trasmissione di agenti patogeni, e per questo devono essere lavate prima e dopo ogni procedura, ogni volta che si entra in contatto con liquidi biologici, mucose, oggetti contaminati o superfici sporche. Il lavaggio può avvenire con acqua e sapone oppure con gel alcolico, seguendo le linee guida ospedaliere note come i “5 momenti dell’igiene delle mani”. Questi momenti indicano con precisione quando è necessario igienizzare le mani per proteggere sé stessi e gli altri: prima del contatto con il paziente, prima di una manovra asettica, dopo l’esposizione a fluidi corporei, dopo il contatto con il paziente e dopo il contatto con l’ambiente circostante. Questo protocollo non è solo una regola, ma un vero e proprio atto di responsabilità professionale.
b) Uso dei guanti monouso: protezione e prevenzione
I guanti monouso sono un dispositivo di protezione fondamentale per l’OSS, ma non sostituiscono il lavaggio delle mani. Devono essere indossati durante tutte le pratiche igieniche, in particolare quando si trattano le parti intime o si ha rischio di contatto con sangue, urine, feci o altri fluidi biologici. È essenziale cambiarli tra un paziente e l’altro, e anche durante la stessa procedura se si passa da una zona sporca a una pulita, per evitare contaminazioni incrociate. I guanti sporchi vanno smaltiti nei contenitori per rifiuti sanitari, secondo le normative vigenti. L’uso corretto dei guanti è un segno di rispetto verso la persona assistita e di attenzione verso la propria salute.
c) Divisa e abbigliamento professionale: igiene visibile
L’abbigliamento dell’OSS deve essere sempre pulito, ordinato e riservato all’ambiente di lavoro. Le divise vanno lavate regolarmente e cambiate se si sporcano o si contaminano. In molte strutture sanitarie, le divise vengono fornite e lasciate in reparto, proprio per evitare che agenti patogeni vengano portati a casa. Anche le calzature devono essere dedicate esclusivamente al lavoro, antiscivolo e facili da pulire. Un abbigliamento curato non è solo una questione estetica, ma una misura concreta di prevenzione e professionalità.
d) Cura personale dell’operatore: esempio e responsabilità
L’OSS deve presentarsi in modo impeccabile: mani pulite, unghie corte e senza smalto, capelli raccolti, assenza di gioielli (anelli, orologi, bracciali) durante l’assistenza, e uso della mascherina se richiesto dai protocolli. Questi accorgimenti non sono opzionali, ma obbligatori per chi lavora con persone fragili. La frase “la mancanza di cura personale è incompatibile con ogni altra forma di cura” racchiude il senso profondo di questa responsabilità: non si può assistere adeguatamente qualcuno se non si rispettano prima le norme igieniche su sé stessi. L’OSS deve essere il primo esempio di igiene e rispetto.
e) Sanificazione degli strumenti: sicurezza condivisa
Tutti gli strumenti utilizzati (bacinelle, pettini, forbici, padelle, ecc.) devono essere puliti e disinfettati dopo ogni uso, seguendo i protocolli aziendali. Questo include l’utilizzo di soluzioni disinfettanti, lavatrici termodisinfettatrici o altri sistemi previsti dalla struttura. Gli strumenti non devono mai essere riutilizzati su un altro paziente senza essere stati sanificati. La corretta gestione degli strumenti è essenziale per evitare contaminazioni e garantire un’assistenza sicura.
f) Gestione dei rifiuti sanitari: tutela ambientale e salute
I rifiuti prodotti durante l’assistenza (guanti, pannoloni, garze, ecc.) devono essere smaltiti nei contenitori appositi per rifiuti sanitari, mai lasciati incustoditi o in ambienti comuni. Devono essere etichettati e sigillati secondo le normative, per evitare rischi di contaminazione. Una corretta gestione dei rifiuti è parte integrante dell’igiene professionale e contribuisce alla sicurezza dell’intera comunità assistenziale.
g) Consapevolezza del rischio: cultura della prevenzione
L’OSS deve essere consapevole che ogni negligenza nella propria igiene può mettere a rischio la salute dell’assistito. L’igiene personale è parte della deontologia professionale e deve essere mantenuta con rigore. La formazione continua, l’aggiornamento sui protocolli e la partecipazione attiva alla cultura della prevenzione sono elementi chiave per garantire un’assistenza di qualità.
h) Integrazione con i protocolli aziendali: coerenza operativa
Ogni OSS deve conoscere e applicare i protocolli igienico-sanitari della struttura in cui opera. Questo include le procedure di sanificazione, l’uso dei dispositivi di protezione, la gestione dei rifiuti e l’igiene personale. La coerenza tra comportamento individuale e norme aziendali è fondamentale per creare un ambiente sicuro e professionale.
i) Ruolo educativo dell’OSS: promozione delle buone pratiche
Con il proprio comportamento, l’OSS educa anche i colleghi, i familiari dell’assistito e l’assistito stesso. Mostrare attenzione all’igiene personale e ambientale significa promuovere una cultura del rispetto e della prevenzione, che si riflette positivamente su tutto il contesto assistenziale.
j) Conclusione: igiene come atto di cura
L’igiene dell’operatore non è solo una norma tecnica, ma un gesto di rispetto verso la persona fragile. È un prerequisito per ogni intervento assistenziale e un segno tangibile di professionalità, attenzione e responsabilità. L’OSS, con la sua presenza pulita e ordinata, trasmette sicurezza, fiducia e cura, contribuendo al benessere globale dell’assistito.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'igiene personale e professionale dell'Operatore Socio Sanitario (OSS) è fondamentale per garantire la sicurezza e la qualità dell'assistenza alle persone fragili. Essa coinvolge pratiche rigorose come il lavaggio delle mani, l'uso corretto dei dispositivi di protezione, la cura dell'abbigliamento e degli strumenti, oltre alla gestione responsabile dei rifiuti sanitari. L'OSS deve inoltre essere un esempio di comportamento igienico e promuovere una cultura della prevenzione in tutto l'ambiente assistenziale.
· Importanza dell'igiene delle mani: Le mani sono il principale veicolo di trasmissione di agenti patogeni e devono essere lavate prima e dopo ogni procedura secondo i "5 momenti dell’igiene delle mani" per proteggere pazienti e OSS.
· Uso corretto dei guanti monouso: I guanti sono dispositivi di protezione essenziali ma non sostituiscono il lavaggio delle mani. L’OSS li deve cambiare tra pazienti e durante le procedure per evitare contaminazioni incrociate, e smaltiti secondo le normative.
· Abbigliamento e cura personale: La divisa dell’OSS deve essere pulita, dedicata esclusivamente al lavoro e accompagnata da una cura personale rigorosa, compresi mani pulite, unghie corte, capelli raccolti e assenza di gioielli durante l'assistenza.
· Sanificazione e gestione rifiuti: Tutti gli strumenti che utilizza l’OSS devono essere disinfettati dopo ogni uso per evitare contaminazioni, mentre i rifiuti sanitari devono essere smaltiti in contenitori appropriati, sigillati ed etichettati per tutelare salute e ambiente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché l’igiene delle mani è considerata il gesto più importante nella prevenzione delle infezioni?
Le mani sono il principale veicolo di trasmissione di agenti patogeni. L’OSS deve lavarle prima e dopo ogni procedura, seguendo i “5 momenti dell’igiene delle mani” per proteggere sé stesso e l’assistito.
2. I guanti monouso sostituiscono il lavaggio delle mani?
No. I guanti sono un dispositivo di protezione, ma non sostituiscono l’igiene delle mani. Devono essere cambiati tra un paziente e l’altro e durante la stessa procedura se si passa da una zona sporca a una pulita.
3. Quali caratteristiche deve avere l’abbigliamento professionale dell’OSS?
La divisa deve essere pulita, ordinata e riservata all’ambiente di lavoro. Le calzature devono essere antiscivolo e facili da pulire. In molte strutture, le divise vengono lasciate in reparto per evitare contaminazioni esterne.
4. Quali sono le regole di cura personale che l’OSS deve rispettare?
L’OSS deve avere mani pulite, unghie corte e senza smalto, capelli raccolti, non indossare gioielli durante l’assistenza e usare la mascherina se richiesto. Questi accorgimenti sono obbligatori per garantire sicurezza e rispetto.
5. Come devono essere gestiti gli strumenti utilizzati durante l’assistenza?
Strumenti come bacinelle, pettini, forbici e padelle devono essere puliti e disinfettati dopo ogni uso, seguendo i protocolli aziendali. Non devono mai essere riutilizzati su un altro paziente senza sanificazione.
6. Dove vanno smaltiti i rifiuti sanitari prodotti durante l’assistenza?
Guanti, pannoloni, garze e altri materiali contaminati devono essere smaltiti nei contenitori appositi per rifiuti sanitari, etichettati e sigillati secondo le normative vigenti.
7. Qual è il ruolo della consapevolezza del rischio nell’igiene dell’operatore?
L’OSS deve essere consapevole che ogni negligenza può mettere a rischio la salute dell’assistito. L’igiene personale è parte della deontologia professionale e richiede formazione continua e aggiornamento.
8. Perché è importante seguire i protocolli igienico-sanitari aziendali?
Conoscere e applicare i protocolli garantisce coerenza operativa e sicurezza. Include la sanificazione degli strumenti, l’uso dei dispositivi di protezione e la corretta gestione dei rifiuti.
9. In che modo l’OSS promuove le buone pratiche igieniche?
Attraverso il proprio comportamento, l’OSS educa colleghi, familiari e assistiti, promuovendo una cultura del rispetto e della prevenzione che migliora l’intero contesto assistenziale.
10. Qual è il significato dell’igiene come atto di cura?
L’igiene dell’operatore è un gesto di rispetto verso la persona fragile. È un prerequisito per ogni intervento assistenziale e trasmette sicurezza, fiducia e attenzione, contribuendo al benessere globale dell’assistito.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Importanza dell'igiene delle mani
Uso corretto dei guanti monouso
Abbigliamento e cura personale
Sanificazione e gestione rifiuti
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Importanza dell'igiene delle mani
Uso corretto dei guanti monouso
Abbigliamento e cura personale
Sanificazione e gestione rifiuti
4. Alimentazione assistita
L’alimentazione è un altro bisogno fondamentale della persona, necessario per mantenere la vita, la salute e le energie. Nel contesto socio-sanitario, l’OSS ha un ruolo chiave nell’assistenza durante i pasti, soprattutto con persone anziane, non autosufficienti o allettate che possono avere difficoltà a mangiare in autonomia. Fornire un’alimentazione adeguata implica non solo dare cibo, ma anche assicurarsi che la dieta sia corretta per le specifiche condizioni del paziente, che il momento del pasto avvenga in sicurezza e serenità, e che siano rispettate le norme di igiene alimentare. In questa sezione vedremo i principi nutritivi di base, come l’OSS assiste la persona durante i pasti quotidiani, e quali accorgimenti particolari adottare in caso di problemi di deglutizione o altre esigenze dietetiche.
a) PRINCIPI NUTRITIVI DI BASE E DIETE EQUILIBRATE
Una corretta alimentazione è alla base del benessere. L’OSS, pur non essendo un nutrizionista, deve conoscere i concetti fondamentali di una dieta equilibrata per assistere al meglio l’utente in collaborazione con il team sanitario. I principali principi nutritivi (componenti degli alimenti) sono:
· Proteine: costruiscono e riparano i tessuti dell’organismo. Fonti proteiche sono carne, pesce, uova, latticini, legumi. Sono essenziali soprattutto per anziani (che tendono a perder massa muscolare) e per favorire la guarigione di ferite.
· Carboidrati: rappresentano la fonte primaria di energia. Si dividono in semplici (zuccheri) e complessi (pane, pasta, riso, patate, cereali). Una dieta bilanciata privilegia carboidrati complessi ricchi di fibre e limita gli zuccheri semplici.
· Grassi (lipidi): forniscono energia concentrata e veicolano vitamine liposolubili. Ci sono grassi saturi (per lo più di origine animale, da limitare) e insaturi (olio d’oliva, oli vegetali, pesce, frutta secca, più salutari).
· Vitamine e minerali: micronutrienti indispensabili per funzioni vitali (es. la vitamina C per le difese immunitarie, il calcio per ossa e muscoli, il ferro per il sangue, ecc.). Frutta e verdura ne sono ricche e vanno assicurate nella dieta quotidiana.
· Fibre: non nutrienti in senso stretto, ma fondamentali per la salute intestinale e il senso di sazietà. Si trovano in verdura, frutta, cereali integrali e legumi.
Un pasto equilibrato per un assistito fragile dovrebbe quindi contenere una quota di proteine (es. carne, formaggio o legumi), una di carboidrati (pane, pasta o patate), verdure cotte o crude, frutta, e quantità moderate di grassi. Naturalmente, le proporzioni e gli alimenti specifici vanno personalizzati in base alle indicazioni del medico o dietista, soprattutto se l’assistito ha patologie (es. diabete, insufficienza renale, problemi cardiovascolari) che richiedono diete particolari (ipo-sodica, controllo degli zuccheri, controllo dei liquidi, ecc.).
L’OSS collabora strettamente con gli infermieri e dietisti in merito alla nutrizione: ad esempio, verifica che il vassoio pasto corrisponda alla dieta prescritta (controllando che il tipo di dieta e quantità siano corrette per quel paziente). Se nota discrepanze (pasto inadatto o cibi vietati), lo segnala. Prima di iniziare l’alimentazione assistita, è buona norma accertarsi se il paziente ha restrizioni o bisogni speciali: ad esempio una persona diabetica avrà dolcificante al posto dello zucchero; un paziente con disfagia avrà cibi tritati; un insufficiente renale avrà acqua controllata, ecc. Queste informazioni vengono dal piano assistenziale individuale predisposto dall’équipe sanitaria.
b) ASSISTENZA DELL’OSS DURANTE I PASTI
Mangiare dovrebbe essere, per quanto possibile, un momento piacevole e sociale anche per chi è malato. L’OSS svolge diverse attività prima, durante e dopo i pasti per assicurare che l’assistito si nutra adeguatamente e in sicurezza.
PRIMA DEL PASTO: l’OSS prepara tutto il necessario e mette l’assistito nelle condizioni ottimali per mangiare. In particolare:
Ø Igiene e preparazione personale: aiuta la persona a lavarsi le mani e, se necessario, a fare un po’ di igiene orale prima di mangiare. Avere la bocca pulita migliora la percezione del gusto e l’appetibilità del cibo (alcuni farmaci lasciano un sapore amaro in bocca che riduce l’appetito, una sciacquata aiuta)
Ø Ambiente confortevole: prepara l’area dove la persona mangerà. Se è a letto, alza lo schienale del letto o posiziona cuscini per mettere l’assistito in posizione semiseduta o seduta; se possibile lo aiuta a sedersi su una poltrona o sedia. Una postura eretta è fondamentale per prevenire il rischio di aspirazione di cibo nelle vie aeree. L’OSS inoltre sparecchia e pulisce il tavolino o il vassoio da eventuali oggetti o sporco, e ventila la stanza per avere aria fresca. Elimina fonti di disturbo (TV a volume alto, odori sgradevoli, ecc.) per creare un contesto tranquillo e invitante.
Ø Sicurezza e ausili: controlla che la sedia o il letto siano stabili e con freni bloccati. Dispone sul paziente un tovagliolo o bavaglio impermeabile per non bagnarlo/sporcarlo, se opportuno. Verifica che gli ausili per mangiare siano pronti: ad esempio posate adattate con impugnatura comoda se la persona ha difficoltà motorie alle mani, oppure piatti con bordo rialzato, bicchieri con beccuccio o manici. Questi strumenti possono rendere il paziente più autonomo durante il pasto.
DURANTE IL PASTO: l’OSS può avere due ruoli a seconda del grado di autosufficienza del paziente: solo sorvegliare/assistere oppure imboccare attivamente l’assistito. In entrambi i casi:
Ø Rispetto dell’autonomia: incoraggia la persona a mangiare da sola ciò che riesce. Ad esempio, l’OSS dispone il cibo e le stoviglie in modo accessibile: mette piatti e bicchiere dove la persona li può raggiungere facilmente (tenendo conto se ha un lato debole per paralisi, problemi di vista, ecc.). Taglia in anticipo i cibi a pezzi piccoli, apre confezioni difficili (yogurt, succhi) e versa l’acqua nel bicchiere. In questo modo elimina gli ostacoli pratici e la persona può provare a mangiare autonomamente con minore fatica. Se l’assistito ha problemi di vista o cognizione, l’OSS spiega quali alimenti sono nel piatto e dove si trovano (“davanti a te c’è la carne, a destra le verdure” etc.) evitando però di mescolare tutto insieme per non confondere sapori e presentazione.
Ø Assistenza attiva (imboccare): quando il paziente non è in grado di portare il cibo alla bocca, l’OSS lo imbocca con calma e attenzione. Si utilizzano preferibilmente posate piccole, ad esempio un cucchiaio (più facile da gestire rispetto alla forchetta e si adatta sia a cibi solidi morbidi che liquidi). L’OSS offre bocconi di piccole dimensioni, facili da masticare e deglutire. Alterna cibi solidi e qualche sorso di liquido per facilitare la deglutizione e pulire la bocca. Fondamentale è rispettare i tempi del paziente: alcuni impiegano più tempo a masticare o deglutire, quindi non bisogna affrettarli né sovrapporre un boccone al precedente. Un modo per cadenzare il ritmo è conversare con l’assistito tra un boccone e l’altro: questo gli dà il tempo di masticare bene e rilassarsi. Mantenere una conversazione tranquilla aiuta anche a ridurre l’imbarazzo o il disagio di chi dipende dall’operatore per mangiare, facendo sentire il momento del pasto più normale e meno “meccanico”. L’OSS osserva continuamente se la persona mostra segni di difficoltà a deglutire (colpi di tosse, voce gorgogliante, accumulo di cibo in bocca) e in tal caso interrompe e fa prendere fiato, eventualmente allertando il personale sanitario se c’è rischio di soffocamento.
Ø Supporto e stimolo: l’OSS durante il pasto incoraggia positivamente l’assistito a mangiare, soprattutto se ha inappetenza. Senza forzare, può ricordare gentilmente l’importanza di “fare un altro boccone”, provare anche l’altro contorno, bere un sorso d’acqua in più, etc., lodando quando finisce qualcosa. L’atteggiamento deve essere paziente ma fermo se la persona tende a trascurare di nutrirsi. Inoltre l’OSS rispetta le preferenze alimentari del paziente per quanto possibile, compatibilmente con la dieta prescritta: ad esempio, se al paziente non piace un cibo e c’è un’alternativa disponibile, cercherà di assecondarlo, poiché il piacere nel cibo aiuta l’appetito.
DOPO IL PASTO: completato il pasto, l’OSS:
Ø Aiuta l’assistito a pulirsi la bocca e le mani (di nuovo, igiene orale se necessario).
Ø Sistema il paziente in una posizione comoda e sicura se era stato mosso (riabbassare il letto se necessario, assicurarsi che sia in posizione di riposo confortevole).
Ø Raccoglie dati sull’assunzione: verifica quanto cibo e liquidi sono stati effettivamente consumati. Questo è importante perché un apporto inadeguato prolungato può portare a malnutrizione o disidratazione. L’OSS riferisce all’infermiere o annota in cartella se il paziente ha mangiato poco o nulla, o se ha avuto difficoltà (es. ha lasciato tutta la carne perché non riusciva a masticarla, oppure ha tossito bevendo). Queste informazioni servono a valutare eventuali interventi (diete alternative, integrazioni, consulto logopedista per disfagia, etc.).
Ø Riordina e igienizza l’area: rimuove il vassoio, butta residui e rifiuti, pulisce il tavolino. Aiuta eventualmente il paziente se deve andare in bagno dopo mangiato (caso frequente nelle routine).
c) PREVENZIONE DELLA MALNUTRIZIONE E ADATTAMENTI ALIMENTARI
Un aspetto critico nell’assistenza alla nutrizione è la prevenzione della malnutrizione. In molti contesti, specie con anziani fragili, la malnutrizione è frequente ma sottovalutata. Può essere presente già al ricovero e aggravarsi durante la degenza se il paziente non mangia a sufficienza5. Studi citati dal Ministero della Salute indicano percentuali preoccupanti di malnutrizione negli anziani: dal 4 al 10% a domicilio, ma fino al 20% nelle case di riposo e al 40% nei reparti ospedalieri, salendo addirittura al 70% in lungodegenza5. Ciò rende chiaro perché l’OSS debba porre grande attenzione all’alimentazione di ogni giorno.
Cause di malnutrizione: l’età avanzata comporta riduzione dell’appetito, problemi dentari, difficoltà di deglutizione, malattie croniche, depressione – tutti fattori che possono portare a insufficiente nutrizione. Anche le inabilità fisiche (es. non riuscire a usare le posate) o cognitive (demenza) e alcune terapie influiscono negativamente sull’alimentazione. L’OSS deve essere consapevole di questi rischi e mettere in atto misure per contrastarli: segnalare cali di peso, incoraggiare a mangiare, e personalizzare l’assistenza ai pasti.
Adattamenti per disfagia (difficoltà a deglutire): un problema comune in molti pazienti (post-ictus, con malattie neurodegenerative, patologie del cavo orale, etc.) è la disfagia, ovvero la difficoltà nel deglutire cibi solidi, liquidi o entrambi. La disfagia è pericolosa perché può causare aspirazione di cibo nei polmoni e polmoniti ab ingestis, oltre a portare a malnutrizione per scarso introito. Se un paziente è disfagico, l’OSS deve:
· Seguire rigorosamente la dieta apposita prescritta. In genere si utilizzano diete semisolide o morbide: ad esempio creme, passati, purè, omogeneizzati, yogurt, budini, semolino, biscotti che si sciolgono facilmente (tipo biscotti per l’infanzia). Questi cibi hanno consistenza tale da essere deglutiti più facilmente.
· Evitare assolutamente alimenti a rischio soffocamento: cibi duri, secchi o fibrosi (es. pane secco, carne fibrosa), frutta secca, alimenti con doppia consistenza (brodino con pasta in pezzi, minestra con pezzi interi) e ovviamente i liquidi liberi, perché un liquido sottile è difficile da controllare per chi ha disfagia. Utilizzare addensanti per liquidi: dato che i liquidi normali vanno evitati, l’acqua e altre bevande vengono addensate (gelificate) con polveri apposite, ottenendo una consistenza viscosa tipo gelatina che può essere deglutita in sicurezza. L’OSS prepara l’acqua gelificata o utilizza prodotti già gelificati secondo le indicazioni.
· Assistere il pasto con massima prudenza: il paziente va messo ben seduto, e l’OSS gli dà da mangiare molto lentamente, assicurandosi che abbia completamente deglutito ogni boccone prima di procedere. Va vigilato per cogliere segnali di aspirazione (tosse, difficoltà respiratoria) e nel caso interrompere subito e chiamare aiuto.
In presenza di disfagia, spesso l’équipe coinvolge un logopedista o un infermiere specializzato che istruisce l’OSS sulle manovre specifiche (come stimolare la deglutizione, esercizi per rinforzare i muscoli faringei, posizionamento della testa durante l’atto di deglutire, ecc.). L’OSS deve essere a conoscenza di tali indicazioni personalizzate per quel paziente.
Adattamenti per altre esigenze:
· Nel paziente con demenza avanzata, che può dimenticare di mangiare o non riconoscere il cibo, l’OSS deve avere particolare pazienza e creatività. Spesso si suggerisce di offrire un cibo per volta (per non confondere la persona con troppi elementi nel piatto). Possono essere utilizzati cibi che si mangiano facilmente con le mani (finger food sicuri) se il paziente rifiuta posate. L’OSS mantiene un approccio calmo e rassicurante, magari mimando egli stesso l’azione di portare il cucchiaio alla bocca per stimolare l’imitazione. Si incoraggia l’uso del tovagliolo e si accetta che l’anziano faccia pasticci: l’importante è che assuma cibo sufficiente in un ambiente sereno.
· Nel paziente anziano con stitichezza cronica, problema molto diffuso, l’OSS collabora nel favorire un’alimentazione ricca di fibre e idratazione. Ad esempio, se consentito, porterà al paziente frutta, verdura, cereali integrali, legumi e molti liquidi, limitando cibi astringenti come riso, formaggi stagionati o dolciumi. Un’alimentazione ricca di fibre aiuta la funzione intestinale. L’OSS dovrebbe segnalare all’équipe se il paziente è stitico da giorni per attivare altri interventi (lassativi su prescrizione, mobilizzazione, ecc.).
· In generale, l’OSS deve ricordare che l’alimentazione fa parte della terapia. La preparazione e somministrazione dei pasti all’interno di strutture sanitarie avviene sotto la responsabilità dell’infermiere e del dietista, che stabiliscono dieta e consistenza dei cibi. L’OSS quindi esegue le indicazioni avute e, pur potendo avere buone conoscenze nutrizionali, deve sempre confrontarsi con il personale infermieristico nelle decisioni (ad esempio non dare di propria iniziativa cibi extra non consentiti dalla dieta, ecc.).
Igiene alimentare: infine, è importante un cenno alle norme di sicurezza alimentare. L’OSS che prepara o maneggia alimenti (tipicamente in case di riposo o a domicilio) deve seguire regole igieniche per evitare contaminazioni o intossicazioni alimentari: lavare bene le mani prima di toccare cibo, utilizzare utensili puliti, conservare gli alimenti alla giusta temperatura (cibi deperibili in frigorifero), rispettare le date di scadenza, riscaldare bene le pietanze che lo richiedono e mantenere le superfici di cucina pulite. Inoltre, fare attenzione alla dieta a temperatura adeguata (né cibi bollenti che possano ustionare, né troppo freddi se non graditi), e controllare che i cibi non siano avariati (odore, aspetto). Queste attenzioni rientrano nei compiti di un’assistenza alimentare corretta e professionale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Una corretta alimentazione è essenziale per il benessere e la salute, soprattutto per persone anziane o non autosufficienti. L'Operatore Socio Sanitario (OSS) ha un ruolo fondamentale nell'assistere durante i pasti, garantendo sicurezza, igiene e rispetto delle diete personalizzate.
· Principi nutritivi essenziali: L’OSS verifica. Proteine, carboidrati, grassi, vitamine, minerali e fibre costituiscono la base di una dieta equilibrata, che deve essere adattata in base alle condizioni cliniche del paziente.
· Ruolo dell'OSS nel controllo della dieta: L'OSS verifica che il pasto corrisponda alla dieta prescritta e segnala eventuali discrepanze, tenendo conto delle necessità speciali come diabete o disfagia.
· Preparazione al pasto: L'OSS assicura igiene personale, ambiente confortevole e postura corretta per prevenire rischi durante il pasto, oltre a predisporre eventuali ausili per facilitare l'autonomia.
· Assistenza durante il pasto: L'OSS incoraggia l'autonomia del paziente, assiste attivamente se necessario imboccando con calma, rispettando i tempi e monitorando eventuali difficoltà di deglutizione.
· Supporto motivazionale: L'OSS stimola con pazienza l'assunzione del cibo, rispettando le preferenze alimentari compatibilmente con la dieta prescritta, per favorire l'appetito.
· Attività post-pasto: L’OSS Aiuta con l'igiene orale, sistema il paziente in posizione comoda, registra l'assunzione di cibo e liquidi e pulisce l'area, segnalando eventuali problemi.
· Prevenzione della malnutrizione: L'OSS deve essere attento ai rischi di malnutrizione, frequenti negli anziani, segnalando cali di peso e personalizzando l'assistenza in collaborazione con l'équipe sanitaria.
· Adattamenti alimentari specifici: Per la disfagia si adottano diete semisolide e addensanti per liquidi con assistenza attenta; nei pazienti con demenza si privilegiano cibi facili da mangiare e un approccio paziente; per la stitichezza si favoriscono fibre e idratazione. L'OSS segue sempre le indicazioni infermieristiche e dietetiche, rispettando norme igieniche rigorose.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo dell’OSS nell’assistenza alimentare?
L’OSS assiste la persona durante i pasti, garantendo che l’alimentazione avvenga in sicurezza, serenità e nel rispetto delle esigenze dietetiche individuali, collaborando con infermieri e dietisti.
2. Quali sono i principali principi nutritivi che l’OSS deve conoscere?
Proteine, carboidrati, grassi, vitamine, minerali e fibre sono i componenti fondamentali di una dieta equilibrata. L’OSS deve saperli riconoscere per supportare una corretta alimentazione.
3. Come si prepara l’assistito prima del pasto?
L’OSS cura l’igiene personale (mani e bocca), prepara l’ambiente in modo confortevole e sicuro, e verifica la disponibilità di ausili per facilitare l’autonomia durante il pasto.
4. In che modo l’OSS assiste attivamente durante il pasto?
Se l’assistito non è autonomo, l’OSS lo imbocca con calma, usando posate adeguate, offrendo bocconi piccoli e alternando cibo e liquidi, rispettando i tempi di masticazione e deglutizione.
5. Cosa fa l’OSS dopo il pasto?
Aiuta l’assistito a pulirsi, lo sistema in posizione comoda, verifica quanto ha mangiato e segnala eventuali difficoltà o rifiuti alimentari, contribuendo al monitoraggio nutrizionale.
6. Quali sono i segnali di malnutrizione che l’OSS deve osservare?
Calo di peso, inappetenza, difficoltà a masticare o deglutire, rifiuto del cibo e consumo insufficiente sono segnali che l’OSS deve segnalare per prevenire la malnutrizione.
7. Come si adatta l’alimentazione in caso di disfagia?
L’OSS segue diete morbide o semisolide, evita cibi a rischio soffocamento, utilizza addensanti per liquidi e assiste il pasto con estrema prudenza, vigilando su eventuali segni di aspirazione.
8. Quali strategie usa l’OSS con pazienti con demenza?
Offre un cibo per volta, usa finger food sicuri, stimola l’imitazione, mantiene un ambiente sereno e accetta che il paziente possa mangiare in modo disordinato, purché si nutra adeguatamente.
9. Come l’OSS contribuisce alla regolarità intestinale dell’assistito?
Favorisce una dieta ricca di fibre e liquidi, limitando cibi astringenti, e segnala eventuali episodi di stitichezza per attivare interventi sanitari.
10. Quali norme igieniche deve rispettare l’OSS nella gestione degli alimenti?
L’OSS deve lavare le mani, usare utensili puliti, conservare correttamente i cibi, rispettare le scadenze, controllare la temperatura e l’aspetto degli alimenti, evitando contaminazioni e intossicazioni.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ruolo dell'OSS nel controllo della dieta
Prevenzione della malnutrizione
Adattamenti alimentari specifici
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Ruolo dell'OSS nel controllo della dieta
Prevenzione della malnutrizione
Adattamenti alimentari specifici
Capitolo 3 – MOBILIZZAZIONE E COMPLICANZE DA IMMOBILIZZAZIONE
La mobilizzazione del paziente comprende l’insieme di tecniche e manovre utilizzate per spostare o posizionare in sicurezza una persona con ridotta mobilità. In ambito socio-sanitario, un Operatore Socio Sanitario (OSS) addestrato svolge un ruolo cruciale in queste attività, assicurando trasferimenti sicuri e rispettosi dell’autonomia e della dignità del paziente. Una movimentazione corretta non solo contribuisce al comfort e al benessere fisico della persona assistita, ma ha un ruolo essenziale nella prevenzione delle complicanze legate all'immobilità, come ad esempio le piaghe da decubito e le infezioni polmonari.
Quando un paziente è costretto a letto o su sedia a rotelle per periodi prolungati, possono insorgere una serie di problemi noti come sindrome da immobilizzazione, un complesso di segni e sintomi che interessano vari apparati dell’organismo. Per questo motivo, gli OSS devono conoscere sia le tecniche di mobilizzazione più efficaci sia le principali complicanze derivanti dall’allettamento prolungato. Nelle sezioni seguenti verranno descritte le tecniche di mobilizzazione del paziente e le complicanze da immobilizzazione, con un linguaggio didattico e accessibile, adatto alla preparazione al concorso OSS.
1. Tecniche di mobilizzazione del paziente
Un principio chiave è l’uso corretto degli ausili e attrezzature disponibili. Dispositivi come sollevatori meccanici, cinture di trasferimento, traverse da spostamento e supporti per la deambulazione possono facilitare enormemente la movimentazione, riducendo il rischio di infortuni sia per il paziente sia per l’operatore. Ad esempio, l’uso di una traversa (lenzuolo cerato) arrotolata sotto il paziente permette di ruotarlo e spostarlo sul letto con minor sforzo. Allo stesso modo, cuscini aggiuntivi, materassi antidecubito, pedane e altri ausili vanno utilizzati per garantire un posizionamento confortevole e sicuro.
La postura corretta dell’operatore durante le manovre è altrettanto fondamentale: l’OSS deve flettersi sulle ginocchia e mantenere la schiena dritta, evitando di sovraccaricare la colonna vertebrale, in modo da minimizzare il rischio di lesioni muscolo-scheletriche. La comunicazione con il paziente è un altro elemento cruciale: spiegare con calma cosa si sta per fare, ottenere il consenso e incoraggiare il paziente a partecipare attivamente (se possibile) rendono l’operazione più fluida e rassicurano la persona.
a) Posizioni e mobilizzazione a letto
Un paziente costretto a letto deve essere regolarmente riposizionato per garantirne il comfort e prevenire complicanze. Variare la posizione nell’arco della giornata è fondamentale; in genere si raccomanda di cambiare postura almeno ogni 2 ore nei pazienti totalmente allettati. L’OSS deve assicurarsi che il corpo del paziente sia sempre ben allineato e sostenuto dove necessario da cuscini o altri supporti. Di seguito, alcune delle principali posizioni terapeutiche utilizzate e i loro benefici:
· Supina: il paziente è disteso sulla schiena, con il volto rivolto verso l’alto. È una posizione di riposo comune, indicata per molti pazienti, ad eccezione di quelli con problemi respiratori o rischio di aspirazione (in cui stare completamente supini potrebbe aggravare la respirazione). Per i pazienti con mobilità ridotta, si possono mettere piccoli cuscini sotto spalle, collo e testa, un cuscino laterale all’altezza dei fianchi (trocantere) e sostegni sotto le caviglie, prevenendo pressioni e rotazioni anomale.
· Laterale: il paziente giace sul fianco destro o sinistro. È anch’essa una posizione di riposo, utilizzata soprattutto per alleviare la pressione su alcune aree del corpo e quindi prevenire le piaghe da decubito , alternandola alla supina. Spesso vi si ricorre durante i cambi posturali notturni.
· Prona: il paziente è disteso a pancia in giù. Questa posizione permette la completa estensione delle anche e delle ginocchia, aiutando a prevenire contratture in flessione di queste articolazioni. Inoltre favorisce il drenaggio delle secrezioni bronchiali e può dare sollievo in caso di lesioni da decubito posteriori, distribuendo il peso in modo differente. Non tutti i pazienti tollerano bene la posizione prona; in alternativa si può usare la semiprona.
· Semiprona (posizione di Sims): è una via di mezzo tra la laterale e la prona. Il paziente è adagiato su un fianco con il tronco leggermente inclinato in avanti. Il peso è distribuito sull’ileo (anca) e sulla clavicola del lato inferiore; un cuscino sostiene la testa e mantiene allineata la colonna cervicale. Un cuscino va posto anche sotto il braccio superiore e tra le gambe per sostenere l’arto inferiore sopraelevato. La semiprona è utile per quei pazienti che non sopportano a lungo la postura completamente prona, offrendo benefici simili in termini di prevenzione di contratture e ulcere.
· Posizione seduta (Fowler): il paziente è semi-seduto sul letto, con la testiera alzata ~80-90° (quasi in verticale). Questa posizione migliora la espansione polmonare e la respirazione, è indicata per pazienti con problemi cardiaci o respiratori e facilita le attività come l’alimentazione e la comunicazione. Spesso è utilizzata durante il giorno per pazienti che non possono lasciare il letto. L’OSS deve assicurarsi che il paziente sia ben sostenuto (cuscini dietro la schiena, sotto le braccia, un appoggio per i piedi) in modo da mantenere un allineamento confortevole.
· Posizione semi-seduta (Semi-Fowler): simile alla precedente ma con un’inclinazione più moderata (testiera sollevata 30-45° circa). Ha indicazioni analoghe alla posizione seduta ed è frequentemente usata come posizione intermedia, ad esempio dopo un pasto o in pazienti che devono rimanere con il busto sollevato ma non tollerano l’angolo completo di 90°.
Durante la mobilizzazione a letto, l’OSS può dover spostare il paziente da solo o con aiuto. Per esempio, mobilizzare un paziente in posizione laterale o prona (girarlo su un fianco o a pancia in giù) si effettua ponendosi dal lato verso cui si vuole girare il paziente, posizionando una mano sotto l’anca e l’altra sotto la spalla del lato opposto, e ruotando delicatamente il corpo verso di sé. Se il paziente è pesante o totalmente incapace di aiutare, è opportuno che due operatori eseguano insieme la manovra, coordinandosi: entrambi si posizionano dallo stesso lato del letto, infilando le braccia sotto il paziente (ad esempio a livello di scapole, schiena e cosce) e tirandolo verso di sé in modo sincrono. In alternativa, come già accennato, si può utilizzare un lenzuolo traversa ben teso sotto il paziente: afferrando i lembi del lenzuolo, gli operatori possono tirare e girare il paziente con minor sforzo, mantenendo il corpo allineato. Queste tecniche riducono il rischio di strattonare direttamente il paziente evitando traumi cutanei o muscolari.
Dopo ogni cambio di posizione, è importante verificare che il paziente sia ben posizionato, confortevole e che le articolazioni siano supportate. Inoltre, l’OSS controlla la cute nei punti di pressione (sacro, talloni, gomiti, ecc.) per identificare tempestivamente arrossamenti o segni di lesione da decubito.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La mobilizzazione del paziente richiede una valutazione attenta delle sue condizioni cliniche e l'uso corretto di ausili per garantire sicurezza e comfort. Le posizioni a letto devono essere variate regolarmente per prevenire complicanze e mantenere un buon allineamento corporeo.
· Valutazione preliminare e pianificazione: Prima dello spostamento, è essenziale che l’OSS valuti lo stato clinico, la forza muscolare e la collaborazione del paziente, pianificando il movimento e coinvolgendo un secondo operatore se necessario.
· Uso corretto degli ausili: Dispositivi come sollevatori meccanici, cinture di trasferimento e traverse facilitano la movimentazione riducendo il rischio di infortuni per paziente e OSS.
· Postura operatore e comunicazione: L’OSS deve mantenere una postura corretta per evitare lesioni e comunicare chiaramente con il paziente per rendere la manovra più sicura e rassicurante.
· Posizioni terapeutiche a letto: Le principali posizioni (supina, laterale, prona, semiprona, seduta e semi-seduta) sono utilizzate dall’OSS per migliorare comfort, prevenire piaghe da decubito e favorire la respirazione, con tecniche specifiche per il cambio di posizione in sicurezza.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché è importante valutare le condizioni del paziente prima di ogni mobilizzazione?
Una valutazione preliminare consente di scegliere la tecnica più adeguata, ridurre i rischi e pianificare l’intervento in modo sicuro, tenendo conto di fattori come forza muscolare, collaborazione, dolore o vertigini.
2. Quali ausili possono essere utilizzati per facilitare la mobilizzazione del paziente?
Sollevatori meccanici, cinture di trasferimento, traverse, cuscini, materassi antidecubito e supporti per la deambulazione aiutano a spostare il paziente in sicurezza, riducendo lo sforzo dell’operatore.
3. Qual è la postura corretta che l’OSS deve mantenere durante le manovre?
L’OSS deve flettersi sulle ginocchia, mantenere la schiena dritta e distribuire il peso in modo equilibrato per evitare lesioni muscolo-scheletriche.
4. Perché è fondamentale comunicare con il paziente durante la mobilizzazione?
Spiegare le azioni, ottenere il consenso e coinvolgere il paziente favorisce la collaborazione, riduce l’ansia e rende la manovra più fluida e rispettosa.
5. Quali sono le principali posizioni terapeutiche utilizzate a letto?
Supina, laterale, prona, semiprona (Sims), seduta (Fowler) e semi-seduta (Semi-Fowler), ciascuna con benefici specifici per respirazione, prevenzione delle piaghe da decubito e comfort.
6. Ogni quanto tempo va cambiata la posizione di un paziente allettato?
In genere, ogni 2 ore per prevenire complicanze come le lesioni da decubito e garantire il comfort del paziente.
7. Come si effettua correttamente il cambio di posizione laterale o prona?
L’OSS si posiziona dal lato verso cui girare il paziente, usa le mani sotto anca e spalla opposta, e ruota delicatamente. Se il paziente è pesante, si richiede l’aiuto di un secondo operatore o l’uso di una traversa.
8. Quali accorgimenti vanno adottati dopo ogni cambio di posizione?
Verificare l’allineamento del corpo, il comfort, il supporto delle articolazioni e controllare la cute nei punti di pressione per rilevare eventuali arrossamenti o lesioni.
9. Quali benefici offre la posizione di Fowler?
Favorisce la respirazione, è indicata per pazienti con problemi cardiaci o respiratori, e facilita attività come alimentazione e comunicazione.
10. Quando è indicata la posizione semiprona?
È utile per pazienti che non tollerano la posizione prona, offrendo benefici simili per la prevenzione di contratture e ulcere, con una distribuzione del peso più confortevole.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Valutazione preliminare e pianificazione
Postura operatore e comunicazione
Posizioni terapeutiche a letto
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Valutazione preliminare e pianificazione
Postura operatore e comunicazione
Posizioni terapeutiche a letto
b) Trasferimento dal letto alla posizione seduta e in piedi
Di seguito sono illustrate le principali fasi del trasferimento di un paziente dal letto a una sedia.
In caso di pazienti che iniziano a recuperare la capacità di camminare, l’OSS può suggerire e utilizzare ausili per la deambulazione come bastoni, deambulatori (girelli) o stampelle, secondo quanto indicato dal personale infermieristico o fisioterapico. Tutte queste attività vanno svolte rispettando i tempi del paziente, adattandosi alle sue capacità giornaliere e incoraggiandolo, poiché riprendere mobilità è un processo graduale che richiede sicurezza e fiducia.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
· Il trasferimento dal letto alla posizione seduta e in piedi da parte dell’OSS deve essere graduale e attento per prevenire cadute e ipotensione ortostatica.
· L’OSS deve proteggere sempre il paziente, usare correttamente la cintura di sicurezza e adattare l’assistenza ai rischi individuali.
· L’uso di ausili e il rispetto dei tempi e delle capacità del paziente da parte dell’OSS sono fondamentali per favorire un recupero sicuro e fiducioso della mobilità.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché è importante valutare le condizioni del paziente prima di ogni mobilizzazione?
Per scegliere la tecnica più adeguata e sicura, l’OSS deve considerare lo stato clinico, la forza muscolare, la capacità di collaborare e la presenza di limitazioni come dolore, vertigini o paralisi.
2. Quali ausili possono essere utilizzati per facilitare la mobilizzazione?
Sollevatori meccanici, cinture di trasferimento, traverse, cuscini, materassi antidecubito e supporti per la deambulazione aiutano a spostare il paziente riducendo il rischio di infortuni.
3. Qual è la postura corretta che l’OSS deve mantenere durante le manovre?
L’OSS deve flettersi sulle ginocchia, mantenere la schiena dritta e distribuire il peso in modo equilibrato per evitare lesioni muscolo-scheletriche.
4. Perché è fondamentale comunicare con il paziente prima della mobilizzazione?
Spiegare le azioni, ottenere il consenso e coinvolgere il paziente favorisce la collaborazione, riduce l’ansia e rende la manovra più fluida e rispettosa.
5. Ogni quanto tempo va cambiata la posizione di un paziente allettato?
In genere, ogni 2 ore, per prevenire complicanze come le lesioni da decubito e garantire il comfort del paziente.
6. Quali sono le principali posizioni terapeutiche utilizzate a letto?
Supina, laterale, prona, semiprona (Sims), seduta (Fowler) e semi-seduta (Semi-Fowler), ciascuna con benefici specifici per respirazione, prevenzione delle piaghe da decubito e comfort.
7. Come si effettua correttamente il cambio di posizione laterale o prona?
L’OSS si posiziona dal lato verso cui girare il paziente, usa le mani sotto anca e spalla opposta, e ruota delicatamente. Se il paziente è pesante, si richiede l’aiuto di un secondo operatore o l’uso di una traversa.
8. Quali benefici offre la posizione di Fowler?
Favorisce la respirazione, è indicata per pazienti con problemi cardiaci o respiratori, e facilita attività come alimentazione e comunicazione.
9. Quando è indicata la posizione semiprona (Sims)?
È utile per pazienti che non tollerano la posizione prona, offrendo benefici simili per la prevenzione di contratture e ulcere, con una distribuzione del peso più confortevole.
10. Cosa deve fare l’OSS dopo ogni cambio di posizione?
Verificare l’allineamento del corpo, il comfort, il supporto delle articolazioni e controllare la cute nei punti di pressione per rilevare eventuali arrossamenti o lesioni da decubito.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Il trasferimento dal letto alla posizione seduta e in piedi
L’OSS deve proteggere sempre il paziente
L’uso di ausili e il rispetto dei tempi e delle capacità del paziente
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Il trasferimento dal letto alla posizione seduta e in piedi
L’OSS deve proteggere sempre il paziente
L’uso di ausili e il rispetto dei tempi e delle capacità del paziente
2. Complicanze da immobilizzazione
L’immobilità prolungata ha effetti negativi su quasi tutti gli apparati del corpo umano. La cosiddetta sindrome da immobilizzazione si manifesta con conseguenze patologiche a carico del sistema respiratorio, cardiovascolare, muscolo-scheletrico, cutaneo, e anche dell’apparato digerente e urinario, oltre ad avere impatto sulla sfera neurologica e psicologica. Di seguito sono elencate le principali complicanze da immobilizzazione suddivise per ambito:
Apparato
Complicanze principali da immobilità prolungata
Respiratorio
Ridotta espansione polmonare; ristagno di secrezioni con rischio di infezioni polmonari (broncopolmonite da stasi) e atelettasie.
Cardio-circolatorio
Ipotensione ortostatica (caduta della pressione al passaggio a posizione eretta); aumento della frequenza cardiaca; stasi venosa con possibile formazione di trombi (trombosi venosa profonda) ed embolie.
Muscolo-scheletrico
Atrofia muscolare (perdita di massa e forza nei muscoli); contratture muscolari e rigidità articolare (dovute al mancato movimento); osteoporosi da disuso con aumentato rischio di fratture ossee.
Tegumentario (Cute)
Lesioni da pressione (piaghe da decubito) causate da ischemia dei tessuti compressi a lungo; cute fragile e macerazioni nelle aree di contatto prolungato.
Digerente
Stipsi (costipazione) per rallentata motilità intestinale; possibile formazione di fecalomi (accumuli di feci indurite) per il protrarsi della stitichezza.
Urinario
Stasi urinaria in vescica (difficoltà a svuotare la vescica completamente); predisposizione a infezioni urinarie; possibile incontinenza da indebolimento del tono vescicale; incremento del rischio di calcoli renali.
Neurologico/Psichico
Disorientamento spazio-temporale, apatia e riduzione degli stimoli sensoriali; disturbi del sonno; nelle persone anziane allettate a lungo possono comparire confusione mentale fino al delirium, deficit cognitivi (es. perdita di memoria) e depressione o isolamento sociale.
a) Apparato respiratorio
L’allettamento prolungato compromette la normale funzione respiratoria. In posizione supina e senza movimento, i polmoni si espandono di meno, soprattutto nelle zone inferiori: ciò favorisce il ristagno di muco e secrezioni nelle vie aeree. La scarsa aerazione può portare a atelettasia (collasso di alveoli polmonari) e predisporre a bronco-polmoniti da stasi, ovvero infezioni polmonari dovute all’accumulo di secrezioni non drenate. Il paziente immobilizzato può presentare respirazione superficiale e meno efficace, con ridotta ossigenazione del sangue. Per prevenire queste complicanze, il personale incoraggia esercizi di respiro profondo, cambi posturali frequenti e utilizza se necessario tecniche di drenaggio posturale delle secrezioni.
b) Apparato cardiovascolare
L’assenza di movimento fisico ha un impatto significativo sulla circolazione sanguigna. Una delle complicanze più comuni è l’ipotensione ortostatica, cioè un brusco calo della pressione arteriosa quando il paziente passa dalla posizione sdraiata a quella seduta o in piedi. Ciò avviene perché, restando a letto a lungo, i meccanismi che regolano la pressione in posizione eretta si “impigriscono”; il paziente può quindi avvertire vertigini o svenire quando tenta di alzarsi. Inoltre, l’immobilità determina un rallentamento del ritorno venoso dagli arti inferiori: il sangue tende a ristagnare nelle vene delle gambe, favorendo la formazione di trombi (coaguli) nelle vene profonde. Questa condizione, detta trombosi venosa profonda, è pericolosa perché i coaguli possono staccarsi e viaggiare fino ai polmoni causando embolie polmonari. Spesso, per ridurre questi rischi, ai pazienti immobilizzati vengono fatte indossare calze elastiche a compressione graduata e, quando indicato dal medico, somministrate terapie anticoagulanti a scopo profilattico. Anche il cuore subisce adattamenti: la frequenza cardiaca a riposo aumenta poiché il cuore deve lavorare di più per pompare il sangue attraverso vasi meno attivi.
c) Apparato muscolo-scheletrico
In carenza di movimento, i muscoli si atrofizzano rapidamente: già dopo pochi giorni di immobilità forzata si osserva una riduzione del trofismo muscolare e della forza. I muscoli, non essendo sollecitati, perdono massa e tendono a “accorciarsi”, contribuendo alla comparsa di contratture muscolari permanenti. Anche le articolazioni diventano rigide perché la mancanza di movimento limita la lubrificazione articolare (dato dal liquido sinoviale) e può causare retrazioni di tendini e legamenti. Il paziente immobilizzato può sviluppare deformità articolari e provare dolore quando, dopo lunga inattività, tenta di muovere un arto. Inoltre, l’osso in inattività va incontro a demineralizzazione: la mancanza di carico e di sollecitazioni meccaniche causa una perdita di calcio dall’osso e una diminuzione della densità ossea (osteoporosi da disuso). Ciò rende le ossa più fragili; un trauma minimo o uno sforzo eccessivo possono provocare fratture in un paziente immobilizzato da molto tempo. Per mitigare questi effetti, è fondamentale, quando possibile, attuare programmi di mobilizzazione precoce (anche passiva, con l’aiuto del fisioterapista o dell’OSS che mobilizza gli arti del paziente) e esercizi isometrici per mantenere un minimo di tono muscolare. Nei limiti del possibile, anche solo far sedere il paziente con le gambe a penzoloni dal letto o utilizzare letti inclinabili (lettini rotanti) aiuta a stimolare il sistema muscolo-scheletrico e contrastare l’atrofia.
d) Cute e rischio di lesioni da decubito
La pelle è l’organo più esteso del corpo e soffre molto l’immobilità. La pressione prolungata di alcune parti del corpo contro il materasso o la sedia ostacola la circolazione sanguigna in quei punti: i tessuti ricevono meno ossigeno e nutrimento, andando incontro a ischemia locale. Se la pressione non viene alleviata periodicamente, si formano prima arrossamenti cutanei e poi lesioni sempre più profonde, note come piaghe da decubito o ulcere da pressione. Le sedi più a rischio sono quelle dove l’osso è vicino alla pelle e il peso preme sul supporto: il sacro (base della colonna vertebrale), i glutei, i talloni, i gomiti, la colonna vertebrale, le scapole e i malleoli alle caviglie. Le piaghe da decubito sono dolorose, difficili da guarire e costituiscono porte d’ingresso per infezioni. Per prevenirle, oltre ai cambi posturali frequenti (almeno ogni 2 ore), si utilizzano materassi antidecubito (come quelli a pressione alternata) che ridistribuiscono periodicamente i punti di appoggio. Anche cuscini e altri supporti morbidi vengono posizionati sotto le prominenze ossee (ad esempio sotto i talloni o tra le ginocchia) per ridurre la pressione. L’igiene della cute va curata attentamente, mantenendo la pelle pulita e asciutta (il sudore e l’umidità da incontinenza, combinati alla pressione, aggravano il rischio di piaghe). L’OSS, durante l’assistenza quotidiana, controlla lo stato della cute e segnala immediatamente all’infermiere arrossamenti sospetti, affinché si intervenga prima che si sviluppi un’ulcera.
e) Apparato digerente
La mancanza di mobilità influisce anche sul funzionamento dell’apparato gastrointestinale. L’inattività porta a un rallentamento della peristalsi intestinale, cioè dei movimenti con cui l’intestino trasporta il contenuto alimentare. Di conseguenza, l’assorbimento dei liquidi aumenta e le feci tendono a indurirsi, causando stipsi (stitichezza). Un paziente immobilizzato può restare diversi giorni senza evacuare, e questo può portare all’accumulo di feci compatte nel retto, formando i cosiddetti fecalomi. I fecalomi possono dare occlusioni intestinali parziali, dolore addominale e perdita di appetito. Inoltre, stare sempre sdraiati può provocare difficoltà digestive e reflusso gastroesofageo in alcuni pazienti. Per prevenire la stitichezza da allettamento si interviene con idratazione adeguata, dieta ricca di fibre (se consentita) e, se necessario, lassativi o clisteri sotto indicazione medica. Favorire, quando possibile, la posizione seduta durante i pasti e stimolare il movimento (anche solo alzarsi in poltrona) aiuta a mantenere una migliore motilità intestinale.
f) Apparato urinario
Nei pazienti costretti a letto si osservano modificazioni anche nella funzione urinaria. La posizione supina prolungata può causare difficoltà nello svuotare completamente la vescica: il flusso di urina può essere ostacolato e residui urinari rimangono in vescica (situazione detta stasi urinaria). L’urina stagnante costituisce un terreno fertile per i batteri, aumentando il rischio di infezioni delle vie urinarie (come cistiti). Alcuni pazienti allettati, specialmente anziani, possono sviluppare incontinenza urinaria: l’immobilità e eventuali deficit neurologici fanno perdere il normale stimolo o la capacità di trattenere l’urina. D’altro canto, in altri casi si ha il problema opposto, cioè una ritenzione urinaria con necessità di cateterizzazione. La prolungata posizione sdraiata e la demineralizzazione ossea citata prima favoriscono anche la formazione di calcoli renali (per maggiore eliminazione di calcio attraverso i reni e ristagno urinario). Per prevenire complicanze urinarie, è utile incoraggiare un’adeguata assunzione di liquidi (se non controindicata) e, quando possibile, posizionare regolarmente il paziente seduto o in piedi per favorire la minzione. In molti casi, soprattutto in strutture, si ricorre al catetere vescicale a permanenza per gestire l’eliminazione urinaria; ciò risolve temporaneamente il problema dello svuotamento ma aumenta il rischio di infezioni, per cui va utilizzato con giudizio e mantenuto con attenta igiene.
g) Aspetti neurologici e psicologici
L’immobilizzazione prolungata può avere pesanti ripercussioni sulla psiche e sul sistema nervoso del paziente. Le persone costrette a letto spesso sperimentano una riduzione degli stimoli: l’ambiente confinato, la monotonia della routine assistenziale e l’isolamento dalle usuali attività possono portare ad apatia e depressione. Negli anziani allettati a lungo in ospedale si descrive frequentemente la “sindrome da ospedalizzazione”, con confusione mentale, disorientamento temporo-spaziale, inversione del ciclo sonno-veglia e declino cognitivo. Il paziente può apparire inizialmente solo svogliato, con scarso interesse per ciò che accade intorno, per poi sviluppare sintomi più gravi come allucinazioni o agitazione psicomotoria nei casi estremi. Inoltre, l’immobilità forzata e la dipendenza dall’aiuto altrui per ogni attività possono minare l’autostima e il senso di autonomia della persona, contribuendo a ansia e sentimenti di frustrazione.
Per mitigare queste conseguenze, è importante che l’OSS, in collaborazione con il resto dell’équipe, stimoli il paziente sul piano cognitivo e relazionale: conversare con lui, coinvolgerlo nelle scelte quotidiane (come il menu, l’orario della toeletta), incoraggiarlo ad eseguire anche piccoli compiti autonomamente (come pettinarsi, se possibile) aiuta a mantenere attive le sue capacità e a dargli un senso di controllo. Quando appropriato, far visita o mettere in contatto il paziente con familiari e amici, fornire distrazioni piacevoli (TV, radio, letture) contribuisce a ridurre il senso di isolamento. La mobilizzazione precoce, appena le condizioni cliniche lo consentono, è comunque uno degli interventi più efficaci anche per prevenire il declino cognitivo: riprendere a muoversi, sia pure in modo assistito, migliora l’umore, la qualità del sonno e restituisce al paziente uno scopo quotidiano, interrompendo il circolo vizioso dell’immobilità.
In conclusione, il capitolo ha fornito una panoramica delle procedure di mobilizzazione del paziente e delle complicanze legate all’immobilità. Per un OSS in preparazione al concorso, è fondamentale padroneggiare questi concetti: saper garantire una mobilizzazione sicura ed efficace significa non solo migliorare la qualità di vita del paziente, ma anche prevenire attivamente una serie di complicanze potenzialmente molto gravi. Una buona assistenza passa attraverso piccole azioni come girare un paziente nel letto ogni due ore, utilizzare correttamente un sollevatore, o semplicemente scambiare qualche parola durante la mobilizzazione: tutti gesti che contribuiscono al recupero fisico e al benessere psicologico della persona assistita. Con competenza tecnica e sensibilità umana, l’OSS può fare la differenza nel percorso di cura, aiutando il paziente immobilizzato a mantenere dignità, salute e speranza di miglioramento.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'immobilità prolungata provoca numerose complicanze che interessano vari apparati del corpo umano, influenzando negativamente la salute fisica e psicologica del paziente. La gestione attenta e la mobilizzazione precoce sono fondamentali per prevenire queste problematiche e migliorare la qualità di vita.
· Complicanze respiratorie: L’immobilità riduce l’espansione polmonare, favorendo il ristagno di secrezioni, atelettasie e infezioni polmonari come bronco-polmoniti da stasi. Si raccomandano all’OSS esercizi di respiro profondo e cambi posturali frequenti.
· Effetti cardiovascolari: L’assenza di movimento causa ipotensione ortostatica, rallentamento del ritorno venoso e rischio di trombosi venosa profonda con possibile embolia polmonare. L’OSS deve usare calze elastiche e terapie anticoagulanti per prevenire complicanze.
· Atrofia muscolo-scheletrica: I muscoli si atrofizzano e si contraggono, le articolazioni diventano rigide e l’osso si demineralizza, aumentando il rischio di fratture. La mobilizzazione precoce da parte dell’OSS e gli esercizi isometrici sono essenziali per contrastare questi effetti.
· Lesioni cutanee da pressione: La pressione prolungata causa ischemia locale e piaghe da decubito, specialmente in aree ossee prominenti. Prevenzione da parte dell’OSS include cambi posturali frequenti, materassi antidecubito e cura dell’igiene cutanea.
· Complicanze digestive: L’immobilità rallenta la peristalsi intestinale, causando stitichezza e fecalomi, con possibili occlusioni e dolore addominale. Idratazione, dieta ricca di fibre e stimolo al movimento da parte dell’OSS aiutano a prevenire questi problemi.
· Alterazioni urinarie: La posizione supina può causare stasi urinaria, infezioni delle vie urinarie, incontinenza o ritenzione urinaria, e favorire la formazione di calcoli renali. È importante da parte dell’OSS favorire l’idratazione e la posizione seduta per facilitare la minzione.
· Impatto neurologico e psicologico: L’immobilità riduce gli stimoli cognitivi e sociali, causando apatia, depressione, confusione mentale e declino cognitivo, soprattutto negli anziani. L’OSS deve stimolare il paziente con relazioni, attività e mobilizzazione precoce è fondamentale per il benessere psicologico.
· Ruolo dell’OSS nella prevenzione: L’Operatore Socio Sanitario deve garantire una mobilizzazione sicura, cambi posturali regolari, uso corretto di ausili e supporto psicologico, contribuendo significativamente alla prevenzione delle complicanze da immobilizzazione e al recupero del paziente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono le principali complicanze causate dall’immobilizzazione prolungata?
Le complicanze riguardano diversi apparati: respiratorio, cardiovascolare, muscolo-scheletrico, cutaneo, digerente, urinario, neurologico e psicologico.
2. Come l’immobilità influisce sulla respirazione del paziente?
Favorisce il ristagno di muco, riduce l’espansione polmonare e può causare atelettasia e broncopolmoniti da stasi. Si consiglia il respiro profondo e il drenaggio posturale.
3. Quali rischi cardiovascolari comporta l’allettamento?
Può causare ipotensione ortostatica, trombosi venosa profonda ed embolie polmonari. Si utilizzano calze elastiche e terapie anticoagulanti per la prevenzione.
4. Cosa succede al sistema muscolo-scheletrico durante l’immobilità?
I muscoli si atrofizzano, le articolazioni si irrigidiscono e le ossa si demineralizzano, aumentando il rischio di fratture. È utile la mobilizzazione precoce e gli esercizi isometrici.
5. Come si formano le piaghe da decubito e come prevenirle?
Sono causate dalla pressione prolungata su punti ossei. Si prevengono con cambi posturali frequenti, materassi antidecubito, cuscini di supporto e igiene accurata della pelle.
6. Quali problemi digestivi può causare l’immobilità?
Può provocare stipsi, fecalomi, occlusioni intestinali e reflusso. Si consiglia una dieta ricca di fibre, idratazione e, se necessario, lassativi o clisteri.
7. Quali complicanze urinarie sono comuni nei pazienti allettati?
Stasi urinaria, infezioni, incontinenza o ritenzione urinaria. Si favorisce la minzione con idratazione, posizione seduta e, se necessario, cateteri gestiti con igiene.
8. Quali effetti ha l’immobilità sulla sfera psicologica e neurologica?
Può causare apatia, depressione, disorientamento, insonnia e declino cognitivo. È importante stimolare il paziente cognitivamente e relazionalmente.
9. Quali interventi può attuare l’OSS per prevenire le complicanze?
Mobilizzazione sicura, cambi posturali, esercizi assistiti, controllo della cute, stimolazione cognitiva e relazionale, e collaborazione con l’équipe.
10. Perché è fondamentale la mobilizzazione precoce?
Perché migliora la respirazione, la circolazione, il tono muscolare, la digestione, la minzione e il benessere psicologico, prevenendo complicanze gravi.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Impatto neurologico e psicologico
Ruolo dell’OSS nella prevenzione
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Impatto neurologico e psicologico
Ruolo dell’OSS nella prevenzione
Capitolo 4 – ELEMENTI DI PRIMO SOCCORSO
Il primo soccorso comprende una serie di interventi immediati e fondamentali per preservare la vita e la salute di una persona colpita da malore o trauma, in attesa dell’arrivo di soccorsi qualificati. Tra gli elementi chiave del primo soccorso vi sono la rapida valutazione dei segni vitali e l’applicazione delle tecniche di disostruzione delle vie aeree in caso di soffocamento. Queste competenze sono essenziali per gli operatori socio-sanitari (OSS) e per chiunque presti assistenza, poiché permettono di riconoscere tempestivamente situazioni critiche e di intervenire in modo appropriato. In questo capitolo forniremo una panoramica teorica discorsiva su tali aspetti, con un linguaggio semplice ma accurato, adatto alla preparazione al concorso OSS.
1. Valutazione dei segni vitali
I segni vitali (o parametri vitali) sono indicatori fondamentali dello stato di salute di un individuo. Essi riflettono il funzionamento dei principali sistemi fisiologici e includono, in particolare, la temperatura corporea, la frequenza cardiaca (polso), la frequenza respiratoria, la pressione arteriosa e la saturazione dell’ossigeno nel sangue. La rilevazione di questi parametri fornisce informazioni cruciali sullo stato clinico del paziente e guida le decisioni sugli interventi da effettuare.
Nel contesto del primo soccorso, la valutazione dei segni vitali avviene spesso in due fasi: un’valutazione primaria, immediata e sommaria (ad esempio verificando se la persona respira o se il cuore batte), e una valutazione secondaria più accurata, da eseguire quando possibile con strumenti adeguati. L’OSS, pur non essendo un infermiere, è spesso incaricato di misurare e monitorare tali parametri sotto supervisione, e deve quindi conoscerne i valori normali e le tecniche di rilevazione. Di seguito passeremo in rassegna i principali segni vitali, le modalità con cui vengono valutati e il loro significato.
a) Temperatura corporea
La temperatura corporea indica il bilancio tra la produzione e la dispersione di calore nell’organismo. Si misura comunemente con termometri digitali (in sede ascellare, orale o rettale) o dispositivi a infrarossi (es. a livello della fronte o timpano). In condizioni normali la temperatura centrale di un adulto è compresa tra circa 36°C e 37,5°C. Valori superiori indicano ipertermia o febbre (generalmente si considera febbre una temperatura >37,5°C), spesso segno di infezione o infiammazione; valori inferiori a 35°C definiscono ipotermia, che può risultare da esposizione al freddo, shock o altre condizioni cliniche. Durante la misurazione, è importante considerare la sede: la temperatura rettale (interna) tende ad essere di circa 0,5 °C più alta di quella ascellare (esterna).
b) Frequenza cardiaca (Polso)
La frequenza cardiaca (FC) corrisponde al numero di battiti del cuore al minuto, ed è misurabile percependo il polso arterioso. L’OSS può rilevare il polso appoggiando due dita (indice e medio) su un’arteria superficiale, tipicamente sull’arteria radiale al polso o sulla carotide nel collo, contando i battiti per 60 secondi (o 30 secondi moltiplicando poi per due). In un adulto a riposo, la frequenza cardiaca normale varia tra 60 e 100 battiti per minuto (bpm). Valori più bassi (bradicardia, <60 bpm) possono essere normali in individui ben allenati ma anche indicare problemi come blocchi cardiaci; valori più alti (tachicardia, >100 bpm) possono manifestarsi in caso di sforzo, stress, febbre, dolore oppure indicare condizioni patologiche (es. aritmie, anemia). Oltre alla frequenza, si valuta il ritmo (regolare o irregolare) e la forza del polso (debole o forte), che offrono ulteriori informazioni sulla perfusione e lo stato circolatorio del paziente.
c) Frequenza respiratoria
La frequenza respiratoria (FR) è il numero di atti respiratori (respiri completi) in un minuto. Si misura osservando i movimenti del torace o dell’addome del soggetto e contando quante inspirazioni vengono effettuate in 60 secondi (spesso l’operatore fa finta di controllare il polso mentre in realtà conta i respiri, per non influenzare il ritmo respiratorio della persona). Nel adulto il valore normale a riposo si aggira su 12-18 atti respiratori al minuto. Una frequenza respiratoria inferiore a 12 (bradipnea) può indicare depressione del sistema nervoso centrale o effetti di farmaci oppioidi, mentre una superiore a 20 (tachipnea) può manifestarsi in caso di stress, dolore, febbre, insufficienza respiratoria o altre patologie (es. infezioni polmonari, acidosi metabolica). Oltre alla frequenza, l’OSS osserva la profondità e l’eventuale difficoltà respiratoria (es. la presenza di respiro affannoso, sibilante o utilizzo dei muscoli accessori), segnali che potrebbero indicare condizioni acute come asma, ostruzioni oppure shock.
d) Pressione arteriosa
La pressione arteriosa (PA) esprime la forza esercitata dal sangue sulle pareti delle arterie. Si compone di due valori: la pressione sistolica (massima), misurata durante la contrazione cardiaca, e la pressione diastolica (minima), misurata durante il rilassamento del cuore. L’unità di misura è il millimetro di mercurio (mmHg). La rilevazione si effettua con lo sfigmomanometro (manuale a colonnina di mercurio o aneroide, oppure elettronico) posizionando un bracciale gonfiabile attorno al braccio all’altezza del cuore. Nell’adulto, i valori considerati ottimali sono circa 120/80 mmHg. Letture costantemente elevate (es. ≥140/90 mmHg) indicano ipertensione arteriosa, un fattore di rischio per ictus, infarti e danni renali. Viceversa, valori molto bassi (es. ≤90/60 mmHg) denotano ipotensione, che può causare sintomi come capogiri e segnalare condizioni come disidratazione o shock circolatorio. Durante il primo soccorso è essenziale identificare segni di ipotensione grave (pressione molto bassa, polso debole e filiforme, cute pallida/fredda) poiché possono indicare uno stato di shock che richiede intervento immediato (come ad esempio adagiare il paziente supino con arti sollevati e attivare i soccorsi avanzati).
e) Saturazione dell’ossigeno
La saturazione di ossigeno (SpO₂) esprime la percentuale di emoglobina nel sangue che è legata all’ossigeno. Si misura con un apposito sensore chiamato pulsossimetro (o saturimetro), posizionato di solito su un dito (o lobo dell’orecchio), che emette una luce e stima la saturazione in base all’assorbimento luminoso. In condizioni normali, la saturazione di O₂ nei soggetti sani è compresa tra 97% e 100%. Valori inferiori a 94-90% indicano una ossigenazione insufficiente (ipossiemia); sotto il 90% si parla di ipossia grave, situazione pericolosa che richiede supporto immediato (somministrazione di ossigeno e ventilazione assistita). Il rilevamento della saturazione è particolarmente utile in caso di patologie respiratorie (come broncopneumopatie, asma, COVID-19) o nei traumi, per valutare se il paziente sta ricevendo abbastanza ossigeno. Bisogna tenere presente che alcuni fattori possono interferire con la lettura del saturimetro, ad esempio mani molto fredde, presenza di smalto sulle unghie o scarsa perfusione periferica.
Nota: Oltre ai parametri sopra elencati, in ambito sanitario vengono considerati importanti anche il livello di dolore riferito dal paziente e lo stato di coscienza. Il dolore, sebbene soggettivo, viene valutato con scale specifiche (es. Scala VAS 0-10) per guidarne il trattamento. Lo stato di coscienza si valuta attraverso la responsività del paziente agli stimoli e, se necessario, con scale come la Glasgow Coma Scale (GCS). In fase di primo soccorso, verificare se la persona è cosciente, confusa o incosciente fa parte della valutazione primaria (la A di Alert nell’acronimo AVPU, o la D di Disability nell’ABCDE), perché un’alterazione dello stato mentale può indicare ipossia, trauma cranico, shock o altre emergenze.
Di seguito è riportata una tabella riepilogativa dei principali parametri vitali con i relativi valori normali e le alterazioni più comuni:
Parametro vitale
Valori normali
Alterazioni (valori anomali)
Temperatura corporea (TC)
36°–37,5 °C
>37,5 °C febbre (ipertermia); <35 °C ipotermia
Frequenza cardiaca (FC)
60–100 bpm
<60 bpm bradicardia; >100 bpm tachicardia
Frequenza respiratoria (FR)
12–18 atti/min
<12 bradipnea; >20 tachipnea
Pressione arteriosa (PA)
~120/80 mmHg
≥140/90 mmHg ipertensione; ≤90/60 mmHg ipotensione
Saturazione O₂ (SpO₂)
97%–100%
<94% ipossiemia; <90% ipossia grave
Tabella 1 – Valori di riferimento dei principali segni vitali in un adulto.
Come si evince, mantenere i parametri vitali entro i range fisiologici è fondamentale per il buon funzionamento dell’organismo. L’OSS deve saper misurare correttamente questi parametri (seguendo protocolli e usando strumenti appropriati) e riconoscere prontamente eventuali anomalie, riferendole al personale infermieristico o medico. Ad esempio, rilevare una pressione molto bassa con tachicardia potrebbe segnalare uno shock ipovolemico, mentre una saturazione in caduta con respiro difficoltoso può indicare un’insufficienza respiratoria acuta: in entrambi i casi è necessario allertare subito il medico e predisporre gli interventi di emergenza adeguati. Una misurazione accurata e un monitoraggio regolare dei segni vitali permettono inoltre di seguire l’evoluzione della condizione del paziente nel tempo e valutare l’efficacia delle cure in atto.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La valutazione dei segni vitali è essenziale per monitorare lo stato di salute di un individuo e guidare gli interventi clinici, specialmente in contesti di primo soccorso. Questi parametri includono temperatura corporea, frequenza cardiaca, frequenza respiratoria, pressione arteriosa e saturazione dell’ossigeno, ognuno con valori normali e segni di alterazione specifici da riconoscere tempestivamente.
· Importanza dei segni vitali: I segni vitali riflettono il funzionamento dei principali sistemi fisiologici e la loro rilevazione è cruciale per valutare lo stato clinico e indirizzare le cure.
· Temperatura corporea: Misurata con termometri digitali o a infrarossi, la temperatura normale è tra 36°C e 37,5°C; valori sopra indicano febbre, sotto ipotermia, con differenze a seconda della sede di misurazione.
· Frequenza cardiaca: Il polso, misurato su arterie superficiali, varia normalmente tra 60 e 100 bpm; bradicardia e tachicardia indicano possibili condizioni patologiche o fisiologiche.
· Frequenza respiratoria: Normale tra 12 e 18 atti respiratori al minuto, deviazioni indicano problemi respiratori o metabolici; si valuta anche la profondità e difficoltà del respiro.
· Pressione arteriosa: Valori ottimali intorno a 120/80 mmHg; ipertensione e ipotensione sono segni di rischio e possono indicare condizioni critiche come shock.
· Saturazione dell’ossigeno: Misurata con pulsossimetro, valori normali sono 97%-100%; valori inferiori indicano ipossiemia o ipossia grave che richiedono interventi immediati.
· Valutazioni aggiuntive: Oltre ai parametri vitali, è importante considerare il dolore riferito e lo stato di coscienza per una valutazione completa del paziente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa sono i segni vitali e perché sono importanti?
I segni vitali sono parametri fisiologici fondamentali che indicano lo stato di salute di una persona. Servono a monitorare il funzionamento dei principali sistemi corporei e guidano le decisioni cliniche.
2. Quali sono i principali segni vitali da valutare?
I principali segni vitali sono: temperatura corporea, frequenza cardiaca (polso), frequenza respiratoria, pressione arteriosa e saturazione dell’ossigeno nel sangue.
3. Quali sono i valori normali della temperatura corporea?
La temperatura centrale normale di un adulto varia tra 36°C e 37,5°C. Valori superiori indicano febbre, mentre inferiori a 35°C indicano ipotermia.
4. Come si misura correttamente la frequenza cardiaca?
Si misura appoggiando due dita su un’arteria superficiale (radiale o carotide) e contando i battiti per 60 secondi. Il valore normale è tra 60 e 100 bpm.
5. Qual è la frequenza respiratoria normale in un adulto?
A riposo, un adulto respira tra 12 e 18 atti respiratori al minuto. Valori inferiori o superiori possono indicare condizioni cliniche da monitorare.
6. Come si rileva la pressione arteriosa e quali sono i valori ottimali?
Si usa uno sfigmomanometro posizionato sul braccio. I valori ottimali sono circa 120/80 mmHg. Valori ≥140/90 indicano ipertensione, ≤90/60 ipotensione.
7. Cos’è la saturazione dell’ossigeno e come si misura?
È la percentuale di emoglobina legata all’ossigeno nel sangue. Si misura con un pulsossimetro. I valori normali sono tra 97% e 100%.
8. Quali alterazioni dei segni vitali richiedono intervento immediato?
Ipotensione grave, tachicardia, ipossia (<90% SpO₂), respiro affannoso o stato di coscienza alterato possono indicare shock o insufficienza respiratoria.
9. Qual è il ruolo dell’OSS nella valutazione dei segni vitali?
L’OSS, sotto supervisione, può misurare e monitorare i segni vitali, riconoscere anomalie e riferirle al personale sanitario.
10. Oltre ai segni vitali, quali altri parametri sono importanti?
Anche il dolore (valutato con scale come VAS) e lo stato di coscienza (es. scala AVPU o Glasgow) sono fondamentali nel primo soccorso.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
2. Tecniche di disostruzione delle vie aeree
L’ostruzione delle vie aeree da corpo estraneo (ovvero il blocco parziale o totale di trachea e bronchi da parte di cibo, oggetti o altro) è un evento potenzialmente letale, che richiede un intervento di primo soccorso immediato. Il caso tipico è il soffocamento causato da un boccone di cibo “andato di traverso”, ma soprattutto nei bambini piccoli non sono rari gli incidenti dovuti all’inalazione di piccoli oggetti (giocattoli, monete, ecc.). Negli adulti l’ostruzione grave è meno frequente ed è spesso causata da cibo; quando accade, di solito è un evento improvviso a cui assistono altre persone, il che rende possibile un intervento tempestivo e risolutivo nella maggior parte dei casi. Tuttavia, in assenza di soccorso adeguato, l’asfissia da ostruzione completa può causare ipossia cerebrale in pochi minuti e portare alla morte o a danni neurologici permanenti. Ogni anno le cronache riportano episodi di decessi per soffocamento che potrebbero essere evitati grazie all’esecuzione corretta delle manovre di disostruzione: per questo, tali tecniche sono considerate manovre salvavita fondamentali e fanno parte del bagaglio formativo di ogni operatore sanitario e di chiunque pratichi il primo soccorso.
a) Riconoscimento dell’ostruzione: parziale vs completa
È fondamentale saper riconoscere prontamente se un’ostruzione delle vie aeree è parziale o completa, poiché da ciò dipende la scelta dell’azione di soccorso. In generale, se la persona è in grado di tossire, parlare o piangere (nel caso di un bambino) e ha ancora scambio d’aria, significa che vi è un’ostruzione parziale. La tosse rappresenta il meccanismo di difesa più efficace che l’organismo abbia a disposizione per liberare le vie aeree, quindi in questo scenario la prima cosa da fare è incoraggiare la vittima a tossire con forza. Si deve permettere alla persona di assumere la posizione che trova più confortevole (spesso chinata in avanti) e monitorare costantemente la situazione, pronta a intervenire se i segni peggiorano. Non bisogna mai tentare di rimuovere il corpo estraneo infilando le dita in gola alla cieca, poiché si rischia di spingerlo più in profondità o di provocare lesioni.
Se invece la persona non riesce a parlare, non emette suoni, la tosse è assente o molto debole, e mostra segni di grave difficoltà respiratoria (come portare le mani alla gola, sguardo terrorizzato, colorito bluastro di viso e labbra – cianosi), ci si trova di fronte a un’ostruzione completa delle vie aeree. In tal caso la vittima non riesce a respirare efficacemente e può perdere conoscenza rapidamente: è una situazione critica che richiede un intervento di disostruzione immediato. Spesso si può fare una semplice verifica: chiedere alla persona “Stai soffocando?”. Se riesce a rispondere verbalmente, l’ostruzione di solito non è totale; se non può rispondere, è probabile che le vie aeree siano completamente bloccate. Nell’ostruzione completa, ogni secondo conta per evitare il soffocamento: non aspettare che la situazione si risolva da sola, bisogna agire senza indugio con le manovre di primo soccorso appropriate.
b) Manovre di disostruzione nelle persone coscienti (adulto o bambino ≥1 anno)
Quando un adulto o un bambino di età superiore a 1 anno presenta segni di ostruzione grave (completa) delle vie aeree da cosciente, occorre eseguire immediatamente le manovre di disostruzione di base. Le linee guida internazionali (ILCOR/ERC) raccomandano una sequenza di intervento in 3 fasi, riassumibile come “Tosse – Colpi dorsali – Compressioni addominali”:
1. Incoraggiare la tosse: se la vittima è cosciente ma ha un’ostruzione, inizialmente incoraggiarla a tossire con tutte le sue forze. La tosse efficace può spesso espellere il corpo estraneo senza bisogno di ulteriori manovre. Durante questa fase, sorreggere e rassicurare la persona, spronandola a continuare a tossire. (Nota: In caso di ostruzione parziale con tosse valida, limitarsi a incoraggiare la tosse e non colpire la schiena, perché un colpo potrebbe spostare l'oggetto da parziale a totale o causare altri danni.).
2. Colpi interscapolari (colpi dorsali): se la tosse non è efficace o la persona non riesce a tossire, procedere con 5 colpi interscapolari vigorosi. Posizionarsi di fianco e leggermente dietro la persona; con una mano sostenere il torace del soggetto, aiutandolo a piegarsi in avanti (in modo che eventuali oggetti espulsi escano dalla bocca e non vengano respirati di nuovo). Con l'altra mano aperta, dare cinque colpi secchi tra le scapole, usando il palmo (la base della mano, vicino al polso, colpisce zona interscapolare) e direzionando il colpo leggermente verso l’alto. Dopo ogni colpo, verificare se l’ostruzione si è risolta; interrompere i colpi non appena l’oggetto è espulso. Nei bambini, può essere più efficace inginocchiarsi dietro di loro o tenerli appoggiati con il busto inclinato in avanti sulle proprie ginocchia, adattando la forza dei colpi all’età e corporatura del bambino.
3. Compressioni addominali (Manovra di Heimlich): se i colpi dorsali non hanno successo nel rimuovere l’ostruzione, occorre passare alle compressioni addominali. Questa è la classica manovra di Heimlich, dal nome del medico che l’ha ideata. Posizionarsi in piedi dietro la persona ormai in grave difficoltà, avvolgendo con le braccia la sua vita. Far piegare leggermente in avanti il soggetto. Quindi, chiudere una mano a pugno e posizionarla tra l’ombelico e lo sterno (all'incirca a metà strada, appena sopra l’ombelico); afferrare il pugno con l’altra mano e compiere una rapida spinta verso l’interno e verso l’alto, esercitando una forte pressione sul diaframma, come se si volesse “sollevare” la persona. Tale manovra comprime bruscamente i polmoni spingendo l’aria residua verso l’esterno, servendosi del diaframma come pistone: l’aumento improvviso della pressione intratoracica genera un violento colpo di tosse artificiale che può dislocare il corpo estraneo facendolo uscire. Le spinte addominali vanno effettuate fino a 5 volte in successione, controllando dopo ciascuna se il corpo estraneo è stato espulso.
4. Cicli alternati: se l’ostruzione persiste nonostante l’esecuzione delle 5 compressioni addominali, alternare nuovamente 5 colpi interscapolari e 5 spinte addominali in sequenza, continuando a ripetere il ciclo 5 + 5. È importante mantenere il ritmo e non fermarsi finché l’ostruzione non viene risolta o finché la persona non perde coscienza.
Durante queste manovre, allertare i soccorsi di emergenza (112): idealmente un’altra persona dovrebbe chiamare l’ambulanza mentre il soccorritore esegue le manovre di disostruzione. Se si è soli con la vittima e i primi tentativi di colpi e spinte non hanno successo, è raccomandabile chiamare il 112 al più presto, attivando il vivavoce, per ottenere assistenza il prima possibile. In ogni caso, se la persona perde coscienza bisogna interrompere immediatamente le manovre attive e passare alla gestione dell’arresto (come descritto più avanti).
Va notato che la manovra di Heimlich può essere eseguita, con qualche adattamento, anche su sé stessi in caso di necessità (auto-Heimlich) o su persone con caratteristiche particolari: ad esempio, per obesi o donne in gravidanza le spinte vanno applicate più in alto, a livello del petto, data l’impossibilità di cingere l’addome. Tuttavia, nel contesto di questo capitolo focalizzato sugli elementi di primo soccorso generali, non entreremo nel dettaglio di tutte le varianti.
c) Manovre di disostruzione nel lattante (<1 anno)
Le procedure di disostruzione per i lattanti (bambini sotto i 12 mesi di età) seguono lo stesso principio di base – rimuovere l’ostruzione attraverso colpi dorsali e pressioni – ma vengono eseguite con modalità diverse e non prevedono le spinte addominali, che sarebbero pericolose in un bebè. Se un lattante mostra segni di ostruzione completa (non piange, non respira, colorito cianotico), intervieni così:
· 5 colpi interscapolari sul lattante: posiziona il lattante a pancia in giù, in posizione prona, sull’avambraccio del soccorritore, sostenendo testa e collo con la mano (afferra la mandibola del piccolo tra pollice e indice a formare una “C”). Appoggia l’avambraccio su coscia per maggiore stabilità, tenendo il bimbo con la testa più in basso rispetto al tronco. Con il palmo dell’altra mano, dai 5 pacche vigorose tra le scapole, indirizzando il colpo verso l’alto. Mantieni sempre una presa sicura del bambino.
· 5 compressioni toraciche: se i colpi dorsali non hanno liberato le vie aeree, gira gentilmente il lattante in posizione supina (a pancia in su) sul tuo avambraccio o sulle tue cosce, sostenendo sempre il capo. Individua il punto di compressione toracica (un dito appena sotto la linea intermamillare, al centro dello sterno) e applica 5 spinte rapide verso il basso con due dita (indice e medio). Queste compressioni toraciche, analoghe a quelle della rianimazione cardiopolmonare ma eseguite con minore profondità, possono aiutare a spostare il corpo estraneo.
· Alternanza colpi/compressioni: continua ad alternare 5 colpi interscapolari e 5 compressioni toraciche finché l’oggetto non viene espulso o finché il lattante non perde coscienza. Assicurati di chiamare i soccorsi (112) il prima possibile durante la procedura, se non lo hai già fatto.
Durante le manovre sul lattante, non cercare mai di estrarre un oggetto con le dita a meno che non sia chiaramente visibile in bocca e afferrabile con facilità: manovre manuali improprie possono causare traumi o spingere l’ostruzione più in basso.
d) Caso di perdita di coscienza e rianimazione
Se la persona che sta soffocando diventa incosciente nonostante i tentativi di disostruzione (scenario di arresto respiratorio da corpo estraneo), occorre passare immediatamente alle manovre di rianimazione cardiopolmonare. Interrompere qualsiasi manovra di Heimlich o colpo e posizionare delicatamente la vittima supina a terra. Se non è già stato fatto, chiamare (o far chiamare) urgentemente il 112 indicando che si tratta di un soffocamento con persona incosciente.
A questo punto, seguire il protocollo BLS (Basic Life Support) per adulti o PBLS (Pediatric Basic Life Support) per bambini/lattanti, integrando i passaggi specifici per l’ostruzione:
1. Apertura vie aeree e ventilazioni di soccorso: Eseguire la manovra di apertura delle vie aeree (iperestensione del capo sollevando il mento) e controllare visivamente il cavo orale: se il corpo estraneo è visibile, provare a rimuoverlo con un dito a uncino (solo in questo caso, poiché si vede l’oggetto). Quindi tentare 2 insufflazioni di aria nella bocca (o nel naso/bocca per un lattante), osservando se il torace si espande. Se l’aria non entra (torace non si alza), presumibilmente l’ostruzione è ancora presente.
2. Compressioni toraciche (RCP): Avviare immediatamente le compressioni toraciche esterne come nella rianimazione cardiopolmonare standard. Per l’adulto, posizionare il palmo di una mano (con l’altra sovrapposta) al centro del torace, tra i capezzoli, e comprimere con forza e rapidità (circa 30 compressioni); nel lattante o bambino piccolo usare due dita o una mano sola rispettivamente. In caso di ostruzione, le linee guida enfatizzano che lo scopo primario delle compressioni in questa fase è cercare di disostruire le vie aeree spingendo l’oggetto verso l’esterno, e secondariamente mantenere un minimo di circolazione.
3. Continuare RCP con ventilazioni alternate: Dopo 30 compressioni, tornare a fornire 2 ventilazioni di soccorso e proseguire con il ciclo 30:2 (come da protocollo RCP). Ad ogni ciclo, controllare se il corpo estraneo è risalito in bocca e diventato visibile: in tal caso rimuoverlo delicatamente. Proseguire con RCP finché: l’ostruzione non viene eliminata e il paziente ricomincia a respirare da solo; oppure finché arriva il soccorso avanzato che subentra; oppure finché si è esausti. L’arrivo tempestivo di personale sanitario con strumenti avanzati (come laringoscopio e aspiratore) aumenterà le possibilità di rimuovere il corpo estraneo e salvare la persona.
Se la manovra di disostruzione ha successo (il corpo estraneo viene espulso e la persona può respirare), è fondamentale valutare le condizioni generali della vittima dopo l’episodio. Anche se la ripresa appare completa, andrebbe sempre consigliato un controllo medico: parti dell’oggetto inalato potrebbero essere ancora rimaste nelle vie aeree (rischiando complicazioni come infezioni o ostruzioni parziali residue), oppure la persona potrebbe avere lesioni interne causate dalle manovre stesse (ad esempio fratture costali o vomito con conseguente aspirazione). Nel caso di un bambino, portarlo in pronto soccorso per accertamenti è opportuno. Mantenere la persona sotto osservazione, rassicurarla e tenerla a riposo fino all’arrivo dei sanitari.
Infine, la prevenzione è la migliore arma contro il soffocamento: tagliare i cibi dei bambini in pezzi adeguati, sorvegliarli durante i pasti e quando giocano con oggetti piccoli, e per gli adulti masticare lentamente e non parlare o ridere con la bocca piena sono accorgimenti semplici ma importanti. In ogni caso, la formazione è cruciale: frequentare corsi di primo soccorso e manovre di disostruzione (come il corso BLS-D per adulti e PBLS-D per pediatrico) permette a chiunque di acquisire sicurezza nell’esecuzione di queste tecniche salvavita. Un OSS, in particolare, deve mantenere aggiornate le proprie competenze tramite formazione continua, pronto a intervenire efficacemente nelle situazioni di emergenza che possono presentarsi durante l’attività assistenziale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'ostruzione delle vie aeree da corpo estraneo è un'emergenza potenzialmente letale che richiede un intervento immediato di primo soccorso. Riconoscere correttamente se l'ostruzione è parziale o completa è fondamentale per adottare la manovra più adeguata e salvare la vita della persona coinvolta.
· Riconoscere ostruzione parziale o completa: Se la vittima riesce a tossire, parlare o piangere, l'ostruzione è parziale e va incoraggiata la tosse; se non emette suoni e mostra segni di grave difficoltà respiratoria, l'ostruzione è completa e necessita intervento immediato.
· Manovre per adulti e bambini sopra 1 anno: La sequenza consigliata è tosse vigorosa, 5 colpi dorsali e 5 compressioni addominali (manovra di Heimlich), da alternare fino alla risoluzione o perdita di coscienza.
· Chiamata ai soccorsi: Durante le manovre è importante allertare il 112, preferibilmente con una seconda persona, o attivare il vivavoce se si è soli.
· Adattamenti manovre speciali: Per donne in gravidanza o persone obese, le spinte vanno eseguite più in alto sul torace; esiste anche la possibilità di auto-Heimlich.
· Disostruzione nel lattante ( Si alternano 5 colpi interscapolari con 5 compressioni toraciche, evitando le spinte addominali per la delicatezza del bambino.
· Perdita di coscienza: Se la vittima perde conoscenza, si passa alla rianimazione cardiopolmonare (RCP) con apertura vie aeree, tentativo di rimozione visiva del corpo estraneo, ventilazioni di soccorso e compressioni toraciche secondo protocollo BLS o PBLS.
· Valutazione post-episodio: Anche dopo il successo della disostruzione, è consigliato un controllo medico per escludere residui di corpo estraneo o lesioni interne causate dall'ostruzione o dalle manovre.
· Prevenzione e formazione: La prevenzione è essenziale, soprattutto nei bambini, e la formazione alle manovre di disostruzione è fondamentale per operatori sanitari e chiunque pratichi il primo soccorso.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è l’ostruzione delle vie aeree e perché è pericolosa?
L’ostruzione delle vie aeree è il blocco parziale o totale di trachea e bronchi da parte di cibo, oggetti o altro. Può causare asfissia e danni cerebrali in pochi minuti se non trattata tempestivamente.
2. Come si distingue un’ostruzione parziale da una completa?
Se la persona riesce a tossire, parlare o piangere, l’ostruzione è parziale. Se non riesce a emettere suoni, ha difficoltà respiratorie gravi e mostra cianosi, l’ostruzione è completa e richiede intervento immediato.
3. Qual è la prima cosa da fare in caso di ostruzione parziale?
Incoraggiare la persona a tossire con forza, monitorando la situazione. Non bisogna mai infilare le dita in gola alla cieca.
4. Quali sono le manovre di disostruzione per adulti e bambini sopra 1 anno?
La sequenza raccomandata è: 1) Incoraggiare la tosse, 2) 5 colpi dorsali tra le scapole, 3) 5 compressioni addominali (manovra di Heimlich), 4) Alternare colpi e compressioni finché l’ostruzione non si risolve o la persona perde coscienza.
5. Come si esegue correttamente la manovra di Heimlich?
Posizionarsi dietro la persona, chiudere una mano a pugno sopra l’ombelico, afferrarla con l’altra e spingere con forza verso l’interno e verso l’alto per generare un colpo di tosse artificiale.
6. Quali manovre si usano per disostruire le vie aeree nel lattante (<1 anno)?
Si alternano 5 colpi dorsali con il palmo tra le scapole e 5 compressioni toraciche con due dita al centro dello sterno. Non si eseguono compressioni addominali nei lattanti.
7. Cosa fare se la persona perde coscienza durante il soffocamento?
Interrompere le manovre attive e iniziare la rianimazione cardiopolmonare (RCP), seguendo il protocollo BLS/PBLS con compressioni toraciche e ventilazioni di soccorso.
8. Quando chiamare il 112 durante un episodio di soffocamento?
Il prima possibile. Se si è soli, attivare il vivavoce durante le manovre. Se c’è un’altra persona, farla chiamare mentre si interviene.
9. Cosa fare dopo la disostruzione riuscita?
Valutare le condizioni generali della vittima e consigliare un controllo medico, soprattutto nei bambini, per escludere lesioni o residui nelle vie aeree.
10. Come prevenire il soffocamento?
Sorvegliare i bambini durante i pasti e il gioco, tagliare i cibi in pezzi piccoli, evitare di parlare o ridere con la bocca piena. La formazione è fondamentale: frequentare corsi BLS-D e PBLS-D è raccomandato per tutti, in particolare per l’OSS.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Riconoscere ostruzione parziale o completa
Manovre per adulti e bambini sopra 1 anno
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Riconoscere ostruzione parziale o completa
Manovre per adulti e bambini sopra 1 anno
3. Gestione dello shock
Lo shock in termini medici è uno stato di insufficienza circolatoria acuta, in cui il sangue non riesce a trasportare un adeguato apporto di ossigeno agli organi e ai tessuti. Da non confondere con il termine “shock” usato nel linguaggio comune per indicare uno spavento o trauma emotivo, lo shock clinico è una condizione potenzialmente mortale se non riconosciuta e trattata tempestivamente. Le cause possono essere diverse: la più frequente è una significativa perdita di sangue o di fluidi (shock ipovolemico, ad es. per emorragie interne/esterne o disidratazione grave), ma si possono verificare anche shock cardiogeni (da insufficienza acuta della pompa cardiaca, ad es. infarto), shock settici (da infezioni sistemiche gravi con vasodilatazione) e shock anafilattici (da reazione allergica acuta sistemica). In ogni caso, il risultato è un collasso della perfusione sanguigna ai tessuti. Importante: Se una persona mostra segni di shock senza ferite visibili, bisogna sospettare la presenza di un’emorragia interna non evidente (ad esempio emorragia addominale o toracica), perché questo tipo di sanguinamento occulto è spesso alla base di shock in assenza di perdite esterne.
Segni e sintomi dello shock. Indipendentemente dalla causa, il quadro clinico dello shock presenta segni caratteristici legati alla risposta del corpo alla ipoperfusione. I sintomi precoci includono in genere: pallore cutaneo associato a cute fredda e sudata (sudorazione fredda); tachicardia (polso rapido e debole); tachipnea (respiro accelerato e superficiale); sensazione di debolezza, capogiri; agitazione o confusione mentale. Se lo stato di shock progredisce, possono comparire cianosi (colorazione blu delle labbra e delle estremità), ipotensione marcata (pressione arteriosa molto bassa, difficile da rilevare il polso periferico) e alterazione del livello di coscienza, fino alla perdita di coscienza. Questi segni indicano che organi vitali come cervello e cuore non ricevono abbastanza ossigeno. Riconoscerli prontamente è fondamentale: un intervento tempestivo può fare la differenza tra la vita e la morte della persona colpita.
1. Mettere in sicurezza e valutare la persona: In presenza di sospetto shock, agire in fretta mantenendo la calma. Se possibile, eliminare o attenuare la causa dello shock: ad esempio, controllare eventuali emorragie gravi sul momento (come descritto più avanti), o allontanare la persona da una fonte di trauma continuo. Valutare rapidamente stato di coscienza, respiro e polso (ABC del primo soccorso) e chiamare immediatamente il 112/118 (numero di emergenza) o far chiamare qualcuno, descrivendo la situazione (es. “persona in possibile stato di shock”).
2. Posizione anti-shock (autotrasfusione): Adagiare la persona sdraiata supina (a pancia in su) su una superficie piana. Se non ci sono traumi a carico di testa, collo o colonna vertebrale, sollevare e sostenere le gambe a circa 30 cm dal suolo, ad esempio appoggiandole su una sedia, cuscino o sulle ginocchia del soccorritore. Questa manovra (detta anche posizione Trendeleburg modificata) favorisce il ritorno di sangue verso il cuore e il cervello, aiutando temporaneamente la perfusione degli organi vitali. Attenzione: in caso di sospetta lesione spinale o cranica (es. incidente d’auto), non muovere la persona; in caso di difficoltà respiratorie o vomito, mantenere il busto leggermente sollevato o ruotare la testa di lato per mantenere vie aeree aperte. Se la persona è incosciente ma respira, va posizionata in posizione laterale di sicurezza (per prevenire ostruzione delle vie aeree da lingua o vomito).
3. Supporto termico e psicologico: Proteggere dal freddo: coprire l’infortunato con una coperta o giacca per mantenere il calore corporeo, perché nello shock la termoregolazione è compromessa e la persona tende ad avere brividi e ipotermia che aggravano lo stato di shock. Evitare però di surriscaldare (non mettere borse d’acqua calda direttamente, che potrebbero causare vasodilatazione). Allentare vestiti stretti (cinture, colli di camicia, bottoni) per favorire la circolazione e la respirazione. Parlare con calma e rassicurare la persona, che potrebbe essere spaventata e confusa: un supporto psicologico aiuta a ridurre lo stress e il consumo di ossigeno, facilitando le operazioni di soccorso.
4. Monitoraggio costante: Tenere sotto controllo i parametri vitali in attesa dei soccorsi: controllare frequenza del polso e respiro ad intervalli regolari, osservare il colorito (cianosi peggiorativa), lo stato di coscienza (se risponde a domande). Un OSS, se presente, deve saper rilevare rapidamente questi segni e riferire eventuali peggioramenti al personale sanitario avanzato. Preparare anche il paziente al trasporto: assicurarsi che rimanga sdraiato e fermo.
5. Divieto di cibo e bevande: Non somministrare cibi o liquidi alla persona in shock, nemmeno se lamenta sete. Nel caso lo shock evolva e richieda interventi medici invasivi (es. anestesia generale per chirurgia d’urgenza), lo stomaco dev’essere vuoto; inoltre c’è rischio di aspirazione (ingoiare liquidi può portare a vomito e ingresso di materiale nei polmoni). L’unica eccezione può riguardare lo shock ipoglicemico (da basso livello di zuccheri nel sangue), dove se la persona è cosciente e in grado di deglutire si può somministrare qualcosa di zuccherato. In tutti gli altri casi, astenersi dal dare qualsiasi cosa per bocca fino a valutazione medica.
6. Interventi specifici se possibili: Se si riconosce il tipo di shock e si dispone delle competenze/mezzi per intervenire sulla causa, farlo prontamente: ad esempio, in caso di shock anafilattico (allergia grave) con disponibilità di un autoiniettore di adrenalina (EpiPen) e personale addestrato, questo va utilizzato immediatamente, perché è l’unica terapia risolutiva in acuto nell’attesa dell’ambulanza. In caso di shock cardiogeno sospetto (es. infarto miocardico), far assumere la posizione semi-seduta (mezzo seduto, non orizzontale) che allevia l’affanno, e allentare indumenti; se disponibile e non allergico, si può somministrare aspirina a basso dosaggio (su indicazione del 118). Tuttavia, gran parte delle misure specifiche (farmaci, infusioni endovenose, ecc.) spetta ai soccorritori avanzati; il compito di chi presta il primo soccorso (OSS o laico) è principalmente di riconoscere lo shock e attuare le misure di supporto generali sopra descritte, senza ritardo.
In sintesi, di fronte a un paziente in stato di shock il soccorritore deve riconoscere rapidamente i segni, sdraiare la persona con le gambe sollevate, controllare eventuali emorragie evidenti, mantenerla al caldo e tranquilla, e attivare immediatamente la catena dei soccorsi. Ogni minuto è prezioso: una gestione adeguata dello shock nelle fasi iniziali può evitare evoluzioni fatali o danni d’organo permanenti.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Lo shock è una condizione medica grave caratterizzata da insufficiente circolazione sanguigna che compromette l’apporto di ossigeno agli organi vitali, richiedendo un intervento rapido e mirato per prevenire danni permanenti o la morte.
· Definizione e cause dello shock: Lo shock è uno stato di insufficienza circolatoria acuta con ridotto apporto di ossigeno ai tessuti; le cause più comuni includono perdita significativa di sangue o fluidi (shock ipovolemico), insufficienza cardiaca acuta (shock cardiogeno), infezioni gravi (shock settico) e reazioni allergiche sistemiche (shock anafilattico). In assenza di ferite visibili, può indicare emorragie interne non evidenti.
· Segni e sintomi principali: I sintomi iniziali comprendono pallore, cute fredda e sudata, tachicardia, tachipnea, debolezza, agitazione o confusione; in fase avanzata possono manifestarsi cianosi, ipotensione marcata e perdita di coscienza, segni di grave compromissione degli organi vitali.
· Interventi di primo soccorso: È fondamentale mettere in sicurezza la persona, controllare ferite emorragiche evidenti, posizionarla supina con gambe sollevate (se non ci sono traumi spinali), proteggerla dal freddo, rassicurarla, monitorare costantemente i parametri vitali e chiamare immediatamente i soccorsi. Non somministrare cibo o bevande, salvo eccezioni specifiche.
· Interventi specifici e considerazioni: Se possibile e in presenza di competenze, intervenire sulla causa specifica dello shock, come somministrare adrenalina in caso di shock anafilattico o aspirina in caso di sospetto infarto; tuttavia, la priorità del primo soccorso è il riconoscimento rapido e il supporto generale in attesa dei soccorsi avanzati.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è lo shock in medicina?
Lo shock è una condizione di insufficienza circolatoria acuta in cui il sangue non riesce a trasportare abbastanza ossigeno agli organi e tessuti. È una situazione potenzialmente mortale che richiede intervento immediato.
2. Quali sono le principali cause di shock?
Le cause includono:
· Shock ipovolemico (perdita di sangue o liquidi),
· Shock cardiogeno (infarto o insufficienza cardiaca),
· Shock settico (infezioni gravi),
· Shock anafilattico (reazione allergica acuta).
3. Quali sono i sintomi iniziali dello shock?
I sintomi precoci includono:
· Pallore e sudorazione fredda,
· Tachicardia e tachipnea,
· Debolezza, capogiri,
· Confusione o agitazione mentale.
4. Come si riconosce uno shock grave?
Segni di shock avanzato sono:
· Cianosi (labbra blu),
· Ipotensione marcata,
· Alterazione o perdita di coscienza.
5. Qual è la posizione corretta da adottare?
Se non ci sono traumi, la persona va sdraiata supina con le gambe sollevate di circa 30 cm (posizione anti-shock). In caso di vomito o difficoltà respiratorie, sollevare leggermente il busto o ruotare la testa di lato.
6. Cosa fare per proteggere la persona dallo shock?
· Coprire la persona per evitare ipotermia,
· Allentare indumenti stretti,
· Rassicurare verbalmente per ridurre lo stress.
7. Cosa deve monitorare l’OSS?
L’OSS deve:
· Controllare polso e respiro regolarmente,
· Osservare il colorito e lo stato di coscienza,
· Riferire eventuali peggioramenti al personale sanitario.
8. Si possono somministrare cibi o bevande?
No, è vietato somministrare cibo o liquidi. L’unica eccezione è lo shock ipoglicemico, dove si può dare qualcosa di zuccherato solo se la persona è cosciente e può deglutire.
9. Quali interventi specifici si possono fare?
Se si riconosce il tipo di shock e si dispone dei mezzi:
· In caso di shock anafilattico, usare l’autoiniettore di adrenalina (EpiPen),
· In caso di infarto, posizione semi-seduta e aspirina se indicata.
10. Qual è il ruolo dell’OSS nella gestione dello shock?
L’OSS deve:
· Riconoscere i segni di shock
· Attuare le misure di supporto (posizione, protezione termica, monitoraggio)
· Attivare i soccorsi senza ritardo
· Mantenere aggiornate le competenze tramite formazione continua.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione e cause dello shock
Segni e sintomi principali dello shock
Interventi di primo soccorso in caso di shock
Interventi specifici in caso di shock
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione e cause dello shock
Segni e sintomi principali dello shock
Interventi di primo soccorso in caso di shock
Interventi specifici in caso di shock
4. Controllo delle emorragie
Tipi di emorragia esterna
Le emorragie esterne (visibili all’esterno del corpo) vengono classificate in base al tipo di vaso lesionato e al flusso di sangue che ne deriva. Conoscere la differenza aiuta a valutare la gravità e ad applicare le manovre più adatte.
Oltre a questa classificazione, si distinguono le emorragie esterne (visibili, trattate direttamente con manovre locali) dalle emorragie interne (quando il sangue si accumula dentro il corpo, in cavità o organi, senza fuoriuscire all’esterno). Le emorragie interne non sono gestibili con mezzi di fortuna: vanno intuite dai segni indiretti (shock, gonfiore o ecchimosi in zone specifiche, traumi penetranti) e trattate in ospedale. In caso di sospetto sanguinamento interno, l’unica azione di primo soccorso possibile è allertare immediatamente il 112/118, mettere la persona a riposo e tenerla sotto controllo, pronti a gestirne lo stato di shock (come visto prima).
Continuando la procedura di primo soccorso per arrestare un’emorragia, segui questi passaggi fondamentali, comunemente raccomandati dai manuali e linee guida di primo soccorso:
1. Allertare i soccorsi e proteggersi: chiama immediatamente il 112/118 (o fai chiamare da qualcuno presente) per attivare i soccorsi avanzati, segnalando chiaramente che c’è un’emorragia grave e fornendo le informazioni essenziali (luogo, condizioni della persona). Nel frattempo, indossa guanti monouso o proteggi le mani con qualunque barriera disponibile (es. sacchetto di plastica, stoffa pulita) per evitare il contatto diretto con il sangue. Questo ti tutela da infezioni e consente un intervento più sicuro.
2. Compressione diretta sulla ferita: applica subito una pressione diretta sulla fonte del sanguinamento. Usa una garza sterile, un panno pulito, un asciugamano o, in mancanza d’altro, anche le tue mani (protette). Premi con fermezza esattamente sopra la ferita, in modo da comprimere i vasi sanguinanti e rallentare/fermare la perdita di sangue. Mantieni una pressione costante e continua per almeno 5-10 minuti senza controllare continuamente la ferita (evita di staccare il tampone per “vedere se smette”, poiché interrompere la pressione vanifica la coagulazione). Se possibile, chiedi alla persona ferita di comprimere direttamente la sua ferita mentre tu prepari bende o chiami aiuto, altrimenti occupatene tu immediatamente. Importante: se nella ferita è presente un corpo estraneo conficcato (es. un pezzo di vetro, un coltello), non rimuoverlo assolutamente. Togliere un oggetto infilato potrebbe aggravare l’emorragia; limita invece l’intervento a comprimere intorno all’oggetto, creando una sorta di anello con garze o panni per fare pressione sui bordi della ferita senza spingere il corpo estraneo all’interno.
3. Sollevamento dell’arto ferito: se l’emorragia proviene da un arto (braccio o gamba), ed NON sono presenti sospette fratture, solleva l’arto ferito sopra il livello del cuore. Adagia l’infortunato a terra in posizione supina e, continuando a tenere il tampone sulla ferita, solleva delicatamente il braccio o la gamba colpita poggiandola ad esempio su un cuscino, una coperta arrotolata o sulle tue ginocchia. La forza di gravità aiuta a ridurre il flusso di sangue verso la ferita. Nota: in caso di amputazione traumatica parziale o completa di un arto, dopo aver applicato la pressione, solleva il moncone emorragico e, se possibile, recupera la parte amputata avvolgendola in garze pulite e sacchetti (senza metterla a diretto contatto col ghiaccio, ma tenendola al fresco) per favorire un futuro reimpianto.
4. Mantenimento della pressione e fasciatura compressiva: dopo alcuni minuti di pressione manuale, se il sanguinamento rallenta, applica una fasciatura compressiva per mantenere il tampone in sede. Senza mai rimuovere il panno/garza iniziale sulla ferita, aggiungi eventualmente altro materiale assorbente sopra quello già impegnato (se si è imbevuto di sangue). Quindi fissa il tutto con una benda stretta a sufficienza da esercitare pressione, ma senza bloccare completamente la circolazione a valle (il dito di una mano dovrebbe passare sotto la fasciatura). In mancanza di bendaggi pronti, vanno bene anche cinture, cravatte, strisce di stoffa pulita o indumenti strappati a mo’ di benda. Non togliere mai la prima fasciatura anche se si bagna di sangue, perché rimuoverla può riaprire la ferita: limita a sovrapporre altro tessuto pulito e continuare a premere. Se disponibile, immobilizza l’arto colpito (con stecche di fortuna, assi di legno, etc.) per prevenire movimenti che possano riattivare l’emorragia, soprattutto se si sospetta anche una frattura concomitante.
5. Pressione su punti arteriosi (se necessario): se l’emorragia è molto severa e non si arresta nonostante la pressione diretta e la fasciatura, può essere utile comprimere manualmente l’arteria principale che porta sangue alla regione ferita, a monte della lesione. Questa manovra, da eseguire contemporaneamente alla pressione diretta, aiuta a ridurre drasticamente l’afflusso di sangue locale. Ad esempio, per emorragie a livello di braccio/avambraccio, si può comprimere l’arteria omerale premendo con decisione sull’interno del braccio, tra bicipite e tricipite, circa a metà strada tra spalla e gomito. Per emorragie alla gamba, si può esercitare pressione sull’arteria femorale nell’inguine (pressione verso il femore). Al collo (arteria carotide) e in aree dove non è praticabile la compressione indiretta, non tentare punti di pressione complessi; concentrarsi sulla pressione diretta e fasciatura. Queste compressioni arteriose richiedono una certa pratica (vengono insegnate nei corsi di primo soccorso) e vanno dosate con cautela: non mantenere una compressione arteriosa prolungata (oltre ~10 minuti) senza allentare, perché si rischiano danni ai tessuti a valle. L’obiettivo è guadagnare tempo finché l’emorragia rallenta o arrivano i soccorsi.
6. Uso del laccio emostatico (torniquet) – solo in casi estremi: ** il ricorso al laccio emostatico è indicato soltanto di fronte a emorragie di un arto inarrestabili con i metodi sopra descritti oppure in scenari con molteplici feriti dove non è possibile mantenere la pressione manuale su tutti. Se sei addestrato al suo utilizzo, applica una fascia robusta (dispositivo emostatico, cintura larga, striscia di tessuto spesso) qualche centimetro a monte della ferita (sempre tra la ferita e il cuore, il più vicino possibile alla lesione ma non sopra un’articolazione). Stringi il laccio fino a quando il sanguinamento si riduce drasticamente o cessa, e annota l’ora esatta di applicazione (i soccorritori dovranno saperlo, perché dopo ~1-2 ore il ridotto afflusso sanguigno può causare danni permanenti all’arto). Una volta applicato correttamente, non allentare più il laccio fino all’arrivo dei sanitari, a meno che non sia disponibile un secondo laccio da applicare più a monte: allentare può causare un improvviso flusso di sangue difficile da controllare. Attenzione: l’uso improprio del laccio emostatico può causare gravi complicanze, quindi ribadiamo – va usato solo in situazioni disperate, quando la scelta è tra perdere l’arto o perdere la vita, e preferibilmente da personale formato.
7. Monitoraggio e trattamento anti-shock: dopo aver controllato (o tentato di controllare) l’emorragia, osserva attentamente la persona ferita per cogliere segni di shock (pallore, sudorazione fredda, polso debole, respiro rapido, confusione). Mantieni l’infortunato sdraiato, con eventuali gambe sollevate se sospetti uno shock ipovolemico (compatibilmente con le lesioni), e coprilo con una coperta o indumento per conservarne il calore corporeo. Rassicurarlo e invitalo a non muoversi. Controlla periodicamente lo stato di coscienza e la respirazione. Non dare da bere o da mangiare (in caso di interventi chirurgici urgenti, lo stomaco dev’essere vuoto, inoltre cibo e liquidi potrebbero causare vomito in stato di shock). Prepara, se possibile, tutto il necessario per i soccorsi in arrivo: ad esempio, rendi facilmente visibile la sede della ferita rimuovendo o tagliando gli indumenti attorno (se non già fatto), ma copri nuovamente con il panno pulito per mantenere la pressione. Se l’emorragia si arresta e le condizioni lo permettono, non interrompere la sorveglianza: anche un sanguinamento che sembrava controllato può riprendere. Rimani con la persona fino all’arrivo dei soccorritori, ai quali riferirai dettagli utili (causa della ferita, quantità di sangue persa, tempo di applicazione del laccio, etc.).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Gestire un’emorragia in modo tempestivo è fondamentale per prevenire il dissanguamento e lo shock ipovolemico, condizioni potenzialmente letali. Le tecniche di primo soccorso si focalizzano sul controllo del sanguinamento esterno attraverso metodi efficaci e sicuri, in attesa dell’arrivo di soccorsi medici qualificati.
· Tipi di emorragie esterne: Le emorragie si classificano in arteriose, venose e capillari, con gravità e caratteristiche diverse che influenzano l’intervento necessario. Le arteriose sono le più urgenti da trattare a causa della pressione e rapidità del sanguinamento.
· Differenza tra emorragie esterne e interne: Le emorragie interne non sono visibili e richiedono l’allerta immediata dei soccorsi, mantenendo la persona a riposo e monitorando i segni di shock.
· Allertare e proteggersi: Il primo passo è chiamare il 112/118 e proteggere le mani con guanti o barriere per evitare il contatto diretto con il sangue.
· Compressione diretta sulla ferita: Applicare pressione continua e decisa con garze o panni puliti per almeno 5-10 minuti senza interrompere la pressione, evitando di rimuovere corpi estranei eventualmente presenti.
· Sollevamento dell’arto ferito: Se possibile e senza sospette fratture, sollevare l’arto sopra il livello del cuore per ridurre il flusso sanguigno. In caso di amputazione, conservare la parte amputata in modo adeguato per un possibile reimpianto.
· Fasciatura compressiva e immobilizzazione: Dopo la pressione manuale, applicare una fasciatura che mantenga la compressione senza bloccare la circolazione, aggiungendo materiale assorbente se necessario e immobilizzando l’arto per evitare movimenti che riattivino l’emorragia.
· Uso di punti di pressione e laccio emostatico: In caso di emorragie gravi non controllabili, si possono comprimere le arterie principali o, solo se addestrati, applicare un laccio emostatico a monte della ferita, annotando l’ora di applicazione e non allentandolo fino all’arrivo dei soccorsi.
· Monitoraggio e trattamento anti-shock: Osservare la persona per segni di shock, mantenendola a riposo e al caldo, senza somministrare cibo o bevande, e prepararsi a fornire informazioni dettagliate ai soccorritori all’arrivo.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è un’emorragia e perché è pericolosa?
Un’emorragia è la fuoriuscita di sangue dai vasi sanguigni, causata da traumi o patologie. Se non controllata, può portare a shock ipovolemico e morte in pochi minuti.
2. Quali sono i principali tipi di emorragia esterna?
· Arteriosa: sangue a spruzzi, molto pericolosa.
· Venosa: sangue a flusso continuo, da controllare rapidamente.
· Capillare: sangue che cola lentamente, di solito gestibile con disinfezione e copertura.
3. Come si distingue un’emorragia interna da una esterna?
L’emorragia esterna è visibile e trattabile localmente. Quella interna non si vede e si sospetta da segni indiretti (shock, gonfiore, ecchimosi). Va trattata in ospedale.
4. Qual è la prima cosa da fare in caso di emorragia grave?
Allertare subito il 112/118 e proteggersi con guanti o barriere per evitare il contatto diretto con il sangue.
5. Come si applica la compressione diretta sulla ferita?
Premere con forza sulla ferita usando garze, panni puliti o le mani protette. Mantenere la pressione costante per almeno 5-10 minuti senza sollevare il tampone.
6. Cosa fare se c’è un corpo estraneo nella ferita?
Non rimuoverlo. Comprimere intorno all’oggetto creando un anello con garze per evitare di spingerlo più in profondità.
7. Quando sollevare l’arto ferito?
Se non ci sono sospette fratture, sollevare l’arto sopra il livello del cuore per ridurre il flusso sanguigno verso la ferita.
8. Come si realizza una fasciatura compressiva?
Senza rimuovere il primo tampone, aggiungere altro materiale assorbente e fissare con una benda stretta ma non troppo, per non bloccare la circolazione.
9. Quando usare la pressione su punti arteriosi?
Se l’emorragia non si arresta, comprimere l’arteria principale a monte della ferita (es. omerale per il braccio, femorale per la gamba) per ridurre l’afflusso di sangue.
10. Il laccio emostatico è sempre consigliato?
No. Va usato solo in casi estremi, quando le altre tecniche non funzionano e c’è rischio di vita. Deve essere applicato da personale formato e con attenzione.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Differenza tra emorragie esterne e interne
Compressione diretta sulla ferita
Fasciatura compressiva e immobilizzazione
Uso di punti di pressione e laccio emostatico
Monitoraggio e trattamento anti-shock
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Differenza tra emorragie esterne e interne
Compressione diretta sulla ferita
Fasciatura compressiva e immobilizzazione
Uso di punti di pressione e laccio emostatico
Monitoraggio e trattamento anti-shock
5. Trattamento delle ustioni
Classificazione delle ustioni per gravità
Le ustioni sono classificate in tre gradi principali in base alla profondità del danno e agli strati di pelle coinvolti. Questa classificazione aiuta a valutare la severità dell’infortunio e a decidere il tipo di intervento necessario:
Grado
Estensione del Danno
Segni e Sintomi Tipici
Primo grado
Coinvolge solo l’epidermide (strato più esterno della pelle).
Pelle arrossata, secca e dolorante, con possibile lieve gonfiore. Non sono presenti vesciche visibili (esempio tipico: scottatura solare).
Secondo grado
Colpisce epidermide e derma (secondo strato cutaneo).
Pelle molto arrossata, gonfia, con bolle (vesciche); dolore intenso e acuto. Le vesciche possono rompersi lasciando l’area umida e a rischio infezione.
Terzo grado
Danno a tutti gli strati della pelle; può estendersi a tessuto sottocutaneo, muscoli o ossa.
Pelle ustionata in profondità, di aspetto carbonizzato (nera) o biancastro; possono essere visibili tessuti sottostanti. Poco o nessun dolore se le terminazioni nervose sono distrutte. È un’ustione grave, potenzialmente life-threatening.
Nota: Esiste anche un eventuale quarto grado (talvolta menzionato in letteratura medica) in cui l’ustione coinvolge tessuti ancora più profondi (muscoli, tendini, ossa), ma per scopi di primo soccorso generalmente si considerano i tre livelli sopra descritti.
Primo soccorso nelle ustioni: cosa fare
In caso di ustione, un intervento immediato e corretto può ridurre il danno tissutale e prevenire complicazioni come infezioni o shock. Di seguito sono elencati i passi principali che l’OSS dovrebbe seguire nel trattare un’ustione:
1. Mettere in sicurezza la scena e la persona ustionata: Allontana la persona dalla fonte di calore o dal pericolo se è ancora presente, facendo attenzione a non mettere in pericolo te stesso durante l’operazione. Ad esempio, spegni le fiamme (usando acqua o coperte anti-fuoco se disponibili) e togli la vittima dal contatto con l’agente ustionante (fuoco, sostanza chimica, elettricità) appena possibile. NON toccare la persona se è sotto corrente elettrica senza prima aver interrotto l’elettricità (rischio folgorazione per il soccorritore).
2. Valutare le condizioni generali (ABC): Se l’ustione è conseguenza di un incidente maggiore (incendio, scossa elettrica, esplosione), prima di tutto verifica lo stato di coscienza, respirazione e circolazione (Airway, Breathing, Circulation). In casi estremi potrebbe essere necessario iniziare manovre rianimatorie se la persona non respira o non ha polso, ma solo dopo averla allontanata dal pericolo immediato e se hai formazione in Basic Life Support. Nella maggior parte dei casi di ustione localizzata, la persona sarà cosciente ma in dolore; assicurati comunque che le vie aeree siano libere e la respirazione adeguata.
3. Rimuovere con cautela indumenti e oggetti attorno all’area ustionata: Togli immediatamente gioielli, orologi, anelli, cinture o indumenti stretti presenti vicino alla zona ustionata prima che sopraggiunga il gonfiore. Se pezzi di vestiti o materiale (es. plastica fusa) sono attaccati alla pelle bruciata, non tentare di staccarli con forza– taglia eventuali vestiti intorno alla lesione, lasciando intatto ciò che è aderente alla pelle, per non causare ulteriori danni.
4. Raffreddare immediatamente la zona ustionata: Questo è l’intervento chiave in caso di ustione termica. Passa la parte colpita sotto acqua corrente fredda (15-25 °C) o immergila in acqua fresca non gelata, per almeno 10 minuti o finché il dolore si attenua. Il raffreddamento con acqua riduce la progressione del danno nei tessuti e dà sollievo al dolore. Non usare ghiaccio diretto sull’ustione, perché un freddo eccessivo può aggravare la lesione. Durante il raffreddamento, evita che l’acqua sia troppo fredda e non applicare il ghiaccio spray sulle ferite aperte.
5. Proteggere la zona ustionata: Dopo aver raffreddato, copri l’ustione con materiali sterili. Ideale utilizzare una garza sterile asciutta e non aderente, da fissare solo leggermente. In mancanza di garze sterili, puoi impiegare un panno pulito, meglio se non peloso (che non lasci pelucchi sulla ferita). Non applicare in questa fase cotone idrofilo o tessuti che possano attaccarsi alla lesione. Benda la zona in modo morbido e senza stringere troppo: lo scopo è proteggerla da infezioni e agenti esterni, non fare pressione. Esistono anche garze specifiche per ustioni impregnate di sostanze che favoriscono la rigenerazione cutanea (es. acido ialuronico), utili se disponibili. Se l’ustione interessa mani o piedi, applica le garze fra le dita affinché non rimangano attaccate tra loro. Se vi sono ustioni chimiche agli occhi, risciacqua con acqua o soluzione fisiologica e copri gli occhi con garze sterili inumidite, senza premere.
6. Alleviare il dolore e monitorare l’infortunato: Se l’ustione è di primo grado o di secondo grado superficiale, dopo il raffreddamento può essere utile applicare una pomata specifica per ustioni o una crema antibiotica consigliata da personale sanitario. Tuttavia, non applicare pomate o rimedi non prescritti su ustioni più gravi nell’immediato soccorso. Può essere somministrato un analgesico (es. paracetamolo o ibuprofene) solo se espressamente previsto dai protocolli o su consiglio medico (in genere l’OSS non somministra farmaci di propria iniziativa). Intanto, osserva attentamente la persona ustionata: verifica lo stato di coscienza, i parametri vitali se possibile (frequenza cardiaca, respiro), e prepara una relazione sommaria per quando arriveranno i soccorsi (spiega come è avvenuta l’ustione, da quanto tempo, estensione, etc.).
7. Valutare la gravità ed eventualmente allertare i soccorsi: Mentre presti le prime cure, valuta l’estensione e profondità dell’ustione. Chiama il 118 (emergenza sanitaria) immediatamente se: l’ustione è di terzo grado o di secondo grado estesa, se coinvolge faccia, mani, piedi, articolazioni maggiori o genitali, oppure se copre un’area ampia del corpo. Anche ustioni di grado minore su persone molto vulnerabili (bambini piccoli, anziani, malati) richiedono comunque valutazione medica. Segni di allarme sono: pelle carbonizzata, insensibilità al dolore, difficoltà respiratorie (possibile inalazione di fumo), o segni di shock (pallore, sudorazione fredda, confusione, polso debole). Attiva i soccorsi senza indugio in queste situazioni critiche.
8. Prevenire e trattare lo shock (per ustioni estese): Le ustioni gravi e diffuse possono causare shock ipovolemico a causa della perdita di liquidi e plasma attraverso la pelle lesa. Se sospetti rischio di shock (ustione su vasta area, soprattutto in bambini o anziani), adagia la persona in posizione antishock: distesa supina con le gambe leggermente sollevate, salvo traumi concomitanti che lo impediscano. Mantieni il paziente al caldo, coprendolo con un telo pulito, per evitare l’ipotermia, ma non riscaldarlo eccessivamente (la termoregolazione è alterata, vanno evitati sia freddo che caldo estremo). Se è cosciente e lontano dai soccorsi (tempi lunghi di attesa), si può somministrare piccole quantità d’acqua a temperatura ambiente con un pizzico di sale e zucchero per reidratare. Non dare da bere nulla al ferito se c’è possibilità che debba essere anestetizzato a breve per interventi (un intervento chirurgico urgente richiede lo stomaco vuoto). Monitorare costantemente fino all’arrivo dell’ambulanza, pronti a praticare RCP se la persona dovesse perdere conoscenza e arrestare il respiro o il battito.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le ustioni sono lesioni causate da calore, sostanze chimiche, elettricità o radiazioni, con gravità variabile da lievi a potenzialmente letali. Il riconoscimento tempestivo e l’intervento di primo soccorso sono essenziali per limitare danni e complicanze.
· Classificazione delle ustioni: Le ustioni si dividono in primo, secondo e terzo grado, a seconda della profondità e degli strati cutanei coinvolti, con un possibile quarto grado che interessa anche muscoli e ossa. I sintomi variano da arrossamento e dolore a tessuti carbonizzati e assenza di dolore per danno nervoso.
· Sicurezza e valutazione iniziale: È fondamentale allontanare la persona dal pericolo senza rischiare per sé, interrompendo fonti elettriche se necessario, e valutare le condizioni generali (coscienza, respirazione, circolazione) prima di intervenire.
· Primo soccorso immediato: Rimuovere con cautela gioielli e indumenti stretti intorno all’ustione, raffreddare la zona con acqua fresca per almeno 10 minuti senza usare ghiaccio diretto, e coprire con garze sterili asciutte per proteggere la ferita.
· Monitoraggio e allerta soccorsi: Valutare l’estensione e la gravità, somministrare analgesici solo se indicato, prevenire lo shock posizionando correttamente il paziente e mantenendolo al caldo, e chiamare immediatamente i soccorsi in caso di ustioni gravi o in aree critiche come volto, mani o genitali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è un’ustione e quali sono le cause principali?
Un’ustione è una lesione dei tessuti causata da calore, sostanze chimiche, elettricità o radiazioni. Può variare da una scottatura lieve a danni gravi e permanenti.
2. Come si classificano le ustioni per gravità?
· Primo grado: coinvolge solo l’epidermide, pelle arrossata e dolorante.
· Secondo grado: coinvolge epidermide e derma, con vesciche e dolore intenso.
· Terzo grado: danneggia tutti gli strati cutanei, pelle carbonizzata o biancastra, spesso senza dolore.
3. Qual è la prima cosa da fare in caso di ustione?
Allontanare la persona dalla fonte di calore o pericolo, spegnere eventuali fiamme e mettere in sicurezza la scena senza rischiare il proprio infortunio.
4. Quando bisogna valutare le condizioni generali della persona?
Sempre, soprattutto se l’ustione è causata da incidenti gravi (esplosioni, elettricità). Verificare coscienza, respirazione e circolazione (ABC).
5. Cosa fare con indumenti e oggetti vicino alla zona ustionata?
Rimuovere gioielli e vestiti stretti prima che sopraggiunga il gonfiore. Non staccare materiali fusi o aderenti alla pelle: taglia intorno e lascia ciò che è attaccato.
6. Come si raffredda correttamente una zona ustionata?
Immergere o sciacquare con acqua fresca (15–25 °C) per almeno 10 minuti. Non usare ghiaccio diretto o spray su ferite aperte.
7. Come si protegge la zona ustionata dopo il raffreddamento?
Coprirla con garze sterili non aderenti o panni puliti. Non usare cotone idrofilo. Benda in modo morbido, senza stringere troppo.
8. Quando è necessario chiamare i soccorsi?
Se l’ustione è di terzo grado, estesa, coinvolge zone delicate (viso, mani, piedi, genitali), o se la persona mostra segni di shock o difficoltà respiratorie.
9. Come si previene lo shock in caso di ustioni gravi?
Adagiare la persona in posizione antishock (supina con gambe sollevate), coprirla per mantenere il calore, monitorare costantemente coscienza e respiro.
10. L’OSS può somministrare farmaci o pomate?
Solo se previsto dai protocolli o su indicazione medica. In generale, l’OSS non somministra farmaci di propria iniziativa.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Sicurezza e valutazione iniziale
Monitoraggio e allerta soccorsi
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Sicurezza e valutazione iniziale
Monitoraggio e allerta soccorsi
6. Supporto in caso di crisi convulsive
a) Definizione e cause delle crisi convulsive
Le crisi convulsive (comunemente chiamate convulsioni) sono episodi di violente contrazioni muscolari involontarie che possono generare perdita di coscienza. Rappresentano un sintomo tipico dell’epilessia, ma possono insorgere anche in altre circostanze patologiche: ad esempio a seguito di traumi cranici, insufficiente apporto di ossigeno al cervello (ipossia), emorragie cerebrali, ipoglicemia (calo di zuccheri nel sangue) o per l’abuso di sostanze tossiche. Dal punto di vista clinico, una crisi convulsiva generalizzata (il cosiddetto “grande male” epilettico) si sviluppa in più fasi successive. Nella fase tonica iniziale il soggetto perde conoscenza bruscamente, cade a terra se era in piedi e il corpo si irrigidisce; può verificarsi un blocco respiratorio temporaneo durante questa fase. Segue la fase clonica, caratterizzata da scosse convulsive ritmiche e violente di tutto il corpo, spesso accompagnate da eccessiva salivazione e talvolta perdita involontaria di urine o feci. Infine subentra la fase post-critica, in cui le convulsioni cessano lasciando il paziente in uno stato di confusione, spossatezza e talvolta cefalea (mal di testa) che può persistere per decine di minuti. Nella maggior parte dei casi una convulsione termina spontaneamente entro 1-2 minuti e durante l’episodio la persona non prova dolore. Se però le convulsioni si protraggono oltre 5 minuti senza interruzione, la condizione viene definita stato epilettico, un’emergenza medica che richiede un intervento immediato dei soccorsi avanzati.
b) Cosa fare in caso di crisi convulsiva
Di fronte a una persona che sta avendo convulsioni, l’operatore dovrà adottare alcune misure di primo soccorso fondamentali, mirate a proteggere il soggetto da traumi in attesa che la crisi si risolva spontaneamente. Ecco le azioni raccomandate:
Ø Mantenere la calma e osservare la situazione: non farsi prendere dal panico, ma agire con lucidità. Osservare attentamente ciò che accade, registrando l’ora di inizio della crisi per tenerne conto della durata. (Se possibile, utilizzare un orologio per misurare i minuti di convulsione).
Ø Allertare i soccorsi se necessario: se si è in presenza di altri, chiedere subito a qualcuno di chiamare aiuto (112 o 118); se si è soli, attivare i soccorsi non appena possibile. In particolare, chiamare immediatamente il 112/118 se la crisi dura più di 5 minuti, se la persona si è gravemente ferita cadendo, se dopo la crisi non riprende conoscenza, oppure se non ha una diagnosi nota di epilessia (prima crisi convulsiva). Queste condizioni indicano un’emergenza che richiede l’intervento di personale medico.
Ø Proteggere la testa e rimuovere pericoli circostanti: durante le convulsioni, mettere delicatamente qualcosa di morbido (ad esempio un indumento piegato, una giacca o un cuscino improvvisato) sotto la testa della persona. Ciò aiuta a prevenire traumi cranici causati da urti sul pavimento. Allo stesso tempo, allontanare oggetti duri o taglienti nei dintorni che potrebbero causare lesioni (mobili, spigoli, oggetti appuntiti).
Ø Allentare gli indumenti stretti: se la persona indossa cravatte, colletti chiusi, sciarpe o altri indumenti che potrebbero ostacolare la respirazione o il flusso sanguigno, è opportuno slacciare o rimuovere questi capi. Se la persona porta occhiali, vanno rimossi per evitare che si rompano o provochino ferite.
Ø Non bloccare le convulsioni con la forza: non cercare di fermare i movimenti convulsivi tenendo ferma la persona (vedi Cosa non fare più avanti). Limitarsi a vigilare che non urti contro oggetti pericolosi, senza mai esercitare pressione per immobilizzarla completamente: cercare di bloccare le convulsioni può causare ulteriori traumi a chi è in crisi e mettere in pericolo anche il soccorritore.
Ø Attendere la fine della crisi accanto alla persona: nella maggior parte dei casi le convulsioni cesseranno spontaneamente dopo pochi minuti. Non abbandonare mai la persona durante la crisi; rimanere al suo fianco monitorando, per quanto possibile, le funzioni vitali (in particolare la respirazione).
Ø Dopo la crisi, assicurare la pervietà delle vie aeree: appena le convulsioni terminano, controllare rapidamente se la persona respira. Posizionarla delicatamente su un fianco in posizione laterale di sicurezza, mantenendo la testa leggermente estesa all’indietro. Questa posizione favorisce la respirazione e permette a saliva o eventuali vomiti di defluire dalla bocca, prevenendo il rischio di ostruzione delle vie aeree.
Ø Assistere la persona durante la fase post-critica: al termine dell’episodio convulsivo, il soggetto si presenterà spesso confuso, stanco e disorientato. Mantenere la persona sdraiata su un fianco al sicuro e sorvegliarla fino a quando non recupera pienamente conoscenza. Durante questo periodo, parlare in modo calmo e rassicurante, spiegando brevemente cosa è successo appena possibile. Non forzare un immediato ritorno alla normalità: spesso dopo una crisi epilettica la persona necessita di diversi minuti (a volte più di mezz’ora) per ristabilirsi. Offrire conforto e assistenza, aiutandola a ri-orientarsi nell’ambiente una volta che inizia a riprendere lucidità.
c) Cosa non fare durante una crisi convulsiva
È altrettanto importante conoscere le azioni da evitare assolutamente in caso di convulsioni, poiché alcuni interventi istintivi possono risultare dannosi. Di seguito le principali cose da non fare:
Ø Non tentare di aprire la bocca della persona con le mani o con oggetti. Durante una convulsione i muscoli della mandibola sono contratti rigidamente: cercare di forzare l’apertura può causare gravi lesioni, ad esempio la frattura dei denti o della mandibola.
Ø Non inserire nulla in bocca: è una falsa credenza che si debba impedire al soggetto di “ingoiare la lingua”. In realtà, non va messo alcun oggetto in bocca, né cucchiai, né dita, né altri strumenti. Inserire oggetti può provocare soffocamento o traumi a denti e bocca, e durante la crisi la persona non è in grado di deglutire.
Ø Non trattenere con la forza la persona: non cercare di bloccare braccia o gambe durante le convulsioni. Immobilizzare a forza il soggetto convulsivo non interrompe la crisi e rischia anzi di causare strappi muscolari o fratture, oltre a mettere il soccorritore in pericolo di essere ferito dai movimenti bruschi.
Ø Non somministrare cibo, bevande o farmaci durante la crisi: mentre la persona è incosciente o in preda alle convulsioni è impossibile deglutire in sicurezza. Non provare a far bere acqua o a dare medicinali finché non avrà recuperato pienamente coscienza e capacità di deglutire (anche dopo la crisi convulsiva, attendere che sia del tutto vigile prima di offrire piccoli sorsi d’acqua).
Ø Non abbandonare la persona né creare caos intorno a lei: rimanere sempre vicino all’infortunato fino all’arrivo dei soccorsi o finché si riprende. Evitare nel frattempo che si formi capannello di curiosi intorno: troppe persone attorno possono ostacolare il ricambio d’aria e aumentare confusione al risveglio.
Ricordiamo, infine, che mantenere la lucidità è fondamentale: non farsi prendere dal panico. Le convulsioni possono sembrare molto drammatiche, ma se si applicano correttamente queste misure di primo soccorso, nella maggioranza dei casi la crisi si risolverà senza complicazioni e la persona potrà riprendersi in sicurezza.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le crisi convulsive sono episodi caratterizzati da contrazioni muscolari violente e perdita di coscienza, tipiche dell’epilessia ma anche causate da traumi o altre condizioni mediche. Il soccorso tempestivo e corretto è fondamentale per prevenire complicazioni e garantire la sicurezza della persona colpita.
· Definizione e cause delle crisi convulsive: Le convulsioni possono derivare da epilessia, traumi cranici, ipossia, emorragie cerebrali, ipoglicemia o abuso di sostanze; si sviluppano in fasi tonica, clonica e post-critica, con durata solitamente di 1-2 minuti. Se superano i 5 minuti si configura uno stato epilettico, emergenza medica.
· Misure di primo soccorso da adottare: È importante mantenere la calma, proteggere la testa con oggetti morbidi, rimuovere pericoli, allentare indumenti stretti, non bloccare i movimenti convulsivi e monitorare la durata della crisi. In caso di crisi prolungata o gravi condizioni, chiamare immediatamente i soccorsi.
· Assistenza post-crisi: Dopo la fine delle convulsioni, verificare la respirazione, posizionare la persona in posizione laterale di sicurezza e sorvegliarla durante la fase di confusione e disorientamento, offrendo rassicurazioni e supporto fino al completo recupero.
· Cosa evitare durante una crisi: Non aprire la bocca o inserire oggetti, non trattenere con forza la persona, non somministrare cibo o farmaci durante la crisi e non abbandonare mai il soggetto, mantenendo la calma e limitando il numero di persone attorno.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è una crisi convulsiva?
Una crisi convulsiva è un episodio di contrazioni muscolari involontarie, spesso accompagnato da perdita di coscienza. Può essere causata da epilessia, traumi cranici, ipossia, ipoglicemia o abuso di sostanze.
2. Quali sono le fasi di una crisi convulsiva generalizzata?
· Fase tonica: perdita di coscienza e irrigidimento del corpo.
· Fase clonica: scosse ritmiche, salivazione, possibile perdita di urine/feci.
· Fase post-critica: confusione, spossatezza, possibile mal di testa.
3. Quando una crisi convulsiva è considerata un’emergenza?
Se dura più di 5 minuti, se la persona si ferisce gravemente, non riprende coscienza dopo la crisi o se è la prima crisi mai avuta, è necessario chiamare subito il 112/118.
4. Cosa deve fare l’OSS durante una crisi convulsiva?
· Mantenere la calma.
· Proteggere la testa con qualcosa di morbido.
· Allontanare oggetti pericolosi.
· Allentare indumenti stretti.
· Monitorare la durata della crisi.
5. Cosa fare dopo la fine della crisi?
· Verificare la respirazione.
· Posizionare la persona su un fianco (posizione laterale di sicurezza).
· Rassicurare e assistere durante la fase post-critica.
6. Cosa non bisogna mai fare durante una crisi convulsiva?
· Non aprire la bocca con forza.
· Non inserire oggetti in bocca.
· Non trattenere la persona con la forza.
· Non somministrare cibo, bevande o farmaci.
· Non abbandonare la persona.
7. Perché non si deve inserire nulla in bocca durante una crisi?
Perché può causare soffocamento o lesioni. È un falso mito che si debba impedire alla persona di “ingoiare la lingua”.
8. Come si protegge la persona da traumi durante la crisi?
Si posiziona qualcosa di morbido sotto la testa e si allontanano oggetti duri o appuntiti nelle vicinanze.
9. Qual è il ruolo dell’OSS nella fase post-critica?
Sorvegliare la persona, parlare con calma, aiutare a ri-orientarsi e riferire ai soccorsi le informazioni sull’episodio.
10. Le crisi convulsive sono sempre pericolose?
Non sempre. Molte si risolvono spontaneamente in pochi minuti. Tuttavia, è fondamentale applicare correttamente le misure di primo soccorso per evitare complicazioni.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione e cause delle crisi convulsive
Misure di primo soccorso da adottare
Cosa evitare durante una crisi
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione e cause delle crisi convulsive
Misure di primo soccorso da adottare
Cosa evitare durante una crisi
7. Assistenza in caso di perdita di coscienza
a) Definizione e possibili cause della perdita di coscienza
Perdita di coscienza significa che una persona non risponde ad alcuno stimolo – verbale, tattile o doloroso – ed appare priva di conoscenza (incosciente). In tale condizione, il tono muscolare si riduce e la persona colpita spesso cade a terra se era in piedi. Le cause di uno svenimento o stato di incoscienza possono essere diverse e più o meno gravi. Ad esempio, una sincope (svenimento) può derivare da un improvviso calo di pressione arteriosa con ridotto afflusso di sangue al cervello, situazione che può verificarsi per forti emozioni, dolore intenso, prolungata permanenza in ambienti caldi o affollati, digiuno, ecc. Altre possibili cause includono traumi cranici (ad esempio una caduta con colpo alla testa), condizioni mediche come un arresto cardiaco, un soffocamento per ostruzione delle vie aeree, una crisi epilettica importante, una folgorazione elettrica, o gravi squilibri metabolici (ad es. ipoglicemia in un paziente diabetico). In tutti i casi di perdita di coscienza, la situazione è potenzialmente critica perché vengono meno i normali riflessi di protezione delle vie aeree: l’individuo incosciente non è in grado di tossire o deglutire. Ciò comporta un elevato rischio che la lingua cada all’indietro o che eventuali materiali (vomito, sangue, corpi estranei) ostruiscano la trachea, causando soffocamento. Per questo motivo, il soccorritore deve intervenire tempestivamente per assicurare che la vittima incosciente continui a respirare e che le sue vie aeree rimangano libere.
b) Procedura di primo soccorso per persona incosciente
Di seguito sono illustrate le fasi fondamentali del soccorso a una persona priva di coscienza. Tali operazioni seguono la sequenza ABC tipica del primo soccorso: Airway (vie aeree), Breathing (respirazione), Circulation (circolazione). In termini pratici: valutare rapidamente lo stato di coscienza e la respirazione, poi agire in base alla presenza o assenza di respiro spontaneo.
1. Verifica dello stato di coscienza: la prima azione è accertare se la persona risponde. Avvicinarsi in sicurezza, chiamarla ad alta voce (es. “Mi sente? Sta bene?”) e scuoterla leggermente per le spalle. Questa stimolazione serve a verificare se vi è reattività: una persona semplicemente svenuta potrebbe riprendere conoscenza o dare segni di ripresa grazie a uno stimolo verbale/tattile energico ma gentile. Attenzione: evitare manovre brusche o violente – non schiaffeggiare la persona e non scuoterla con forza eccessiva, poiché ciò può causare ulteriori danni (soprattutto se vi fosse un trauma) e non aiuta a far rinvenire più in fretta. Se la persona non reagisce in alcun modo (nessun movimento, occhi chiusi, nessuna risposta verbale) si conferma lo stato di incoscienza. A questo punto bisogna procedere immediatamente a controllare se la persona sta respirando.
2. Controllo delle vie aeree e della respirazione: una volta appurato che l’infortunato è incosciente, va assicurata la pervietà delle vie aeree e verificata la presenza del respiro. Bisogna posizionare la persona supina (sdraiata sulla schiena) se non lo è già, con cautela. Quindi aprire le vie aeree mediante la manovra di iperestensione del capo: posizionare una mano sulla fronte della persona e due dita dell’altra mano sotto il mento, inclinando delicatamente la testa all’indietro e sollevando il mento verso l’alto. Ciò sposta in avanti la lingua, liberando la gola. In caso si sospetti un trauma al collo, questa manovra va eseguita con estrema attenzione per non aggravare possibili lesioni spinali; se il soccorritore ha formazione specifica, si può usare una sublussazione della mandibola (jaw-thrust) come alternativa, ma la priorità rimane garantire un’apertura delle vie aeree per poter valutare il respiro.
A questo punto, mantenendo la testa inclinata, controllare se la persona respira: avvicinare il proprio viso alla bocca e al naso dell’infortunato, guardando simultaneamente il suo torace. Aplicare la tecnica “GAS” (Guarda, Ascolta, Senti):
Ø Guardare se il torace si alza e si abbassa con i movimenti respiratori.
Ø Ascoltare eventuali suoni di respirazione avvicinando l’orecchio alla bocca della persona.
Ø Sentire sulla propria guancia il flusso di aria in uscita dal naso o dalla bocca.
Questa verifica del respiro non dovrebbe durare più di 5-10 secondi: se in questo lasso di tempo non si percepisce alcun movimento toracico né rumore o flusso d’aria, si deve presumere che la respirazione sia assente. Se invece si riscontrano movimenti respiratori efficaci (la persona sta respirando normalmente), si procede come descritto nel caso 3 qui sotto.
3. Se la persona respira spontaneamente: in presenza di respiro, la priorità diventa mantenere pervie le vie aeree e prevenire il soffocamento. Per prima cosa, allertare immediatamente i soccorsi medici se non lo si è ancora fatto: chiamare il 112 (Numero Unico di Emergenza) o il 118 e riferire che si ha a che fare con una persona incosciente che però respira. Anche se la respirazione è presente, l’incoscienza è sempre una condizione grave che richiede assistenza sanitaria urgente.
Successivamente, occorre posizionare l’infortunato su un fianco in posizione laterale di sicurezza (PLS). Questa manovra va eseguita con attenzione: allineare braccia e gambe della persona, piegare un braccio (quello che resterà sotto) a 90° rispetto al corpo, posizionare l’altro braccio con la mano sotto la guancia opposta, piegare il ginocchio della gamba opposta e quindi ruotare delicatamente il corpo su un lato, verso di sé, utilizzando il ginocchio piegato come leva. Assicurarsi che la testa sia estesa all’indietro anche in posizione laterale, per mantenere aperte le vie aeree. La posizione laterale di sicurezza ha lo scopo di prevenire l’ostruzione delle vie aeree: facendo giacere la persona su un fianco, si evita che la lingua cada all’indietro e, nel caso di vomito, i fluidi possano defluire fuori dalla bocca invece di essere inalati nei polmoni.
Una volta messa in PLS, sorvegliare costantemente la vittima fino all’arrivo dei soccorsi. Controllare che continui a respirare regolarmente, monitorando il movimento del torace e il flusso d’aria. È importante anche proteggerla da eventuali fattori ambientali (tenerla al caldo se fa freddo, allentare vestiti stretti come cinture o colletti se non lo si è già fatto). Non lasciare mai incustodita una persona incosciente che respira: potrebbe smettere di respirare all’improvviso o altre complicazioni potrebbero insorgere, quindi va tenuta sotto controllo continuo. Se vi sono più soccorritori, uno rimane accanto all’infortunato mentre un altro attende e guida i servizi di emergenza all’arrivo.
4. Se la persona non respira (arresto respiratorio): se la verifica del respiro indica assenza di respirazione, ci si trova in una situazione di estrema urgenza. Bisogna presumere che la circolazione sanguigna possa essere compromessa (possibile arresto cardiaco) e agire immediatamente per tentare di ripristinare le funzioni vitali. I passi da compiere sono:
· Allarme immediato: chiamare (o far chiamare) subito il 112/118 comunicando che la persona è incosciente e non respira. Questo allerta i servizi di emergenza avanzata (ambulanze con defibrillatore e personale sanitario). Se si è soli con la vittima, effettuare rapidamente la chiamata in vivavoce sul cellulare in modo da poter iniziare subito le manovre rianimatorie mentre si parla con l’operatore.
· Rianimazione Cardio-Polmonare (RCP): iniziare immediatamente le manovre di RCP. In assenza di respiro, la procedura standard per un soccorritore formato (come un OSS) consiste nelle compressioni toraciche esterne combinate, se possibile, a ventilazioni di soccorso. In mancanza di dispositivi di protezione o di addestramento avanzato del soccorritore la linea guida internazionale suggerisce di praticare solo le compressioni continue (Hands-Only CPR).
Cominciare dalle compressioni toraciche: posizionare il palmo di una mano al centro del torace della persona, esattamente sulla metà inferiore dello sterno (al centro del petto, tra i capezzoli). Porre l’altra mano sopra la prima intrecciando le dita. Tenere le braccia tese, perpendicolari al torace dell’infortunato, e comprimere con decisione verso il basso deprimendo lo sterno di circa 5-6 cm. Le compressioni devono essere eseguite ad un ritmo sostenuto, circa 100-120 compressioni al minuto (una velocità simile al ritmo della canzone “Stayin’ Alive”). Dopo ogni spinta, rilasciare la pressione, permettendo al torace di riespandersi completamente, ma senza staccare le mani dal punto di compressione.
Se il soccorritore è addestrato alla ventilazione artificiale (respirazione bocca-a-bocca) e dispone eventualmente di una barriera protettiva (come una mascherina tascabile), può alternare 30 compressioni con 2 insufflazioni di aria nei polmoni della vittima. In caso contrario, è accettabile praticare solo compressioni continue. L’importante è non perdere tempo: la circolazione del sangue ossigenato deve essere ristabilita il prima possibile per prevenire danni cerebrali.
Continuare il ciclo di rianimazione senza interruzioni fino all’arrivo dei soccorritori qualificati o finché la persona non mostra chiari segni di ripresa (riprende a respirare normalmente o si risveglia). Se disponibile, far predisporre un defibrillatore (DAE) da un altro soccorritore: nel caso di arresto cardiaco, l’utilizzo precoce del defibrillatore automatico accresce notevolmente le probabilità di sopravvivenza. Un OSS addestrato all’uso del DAE dovrebbe applicarlo appena possibile seguendo le istruzioni vocali dell’apparecchio, continuando le compressioni fino al momento dell’analisi e riprendendole subito dopo eventuale erogazione dello shock.
Durante tutto l’iter di soccorso mantenere se possibile la scena sicura: ad esempio, se l’evento è avvenuto in mezzo alla strada, assicurarsi di spostare (se fattibile) l’infortunato in una zona sicura per evitare ulteriori incidenti, oppure far segnalare la vostra presenza ad altri automobilisti. Proteggere se stessi e la vittima è sempre il primo principio in ogni scenario di primo soccorso.
c) Cosa fare dopo
Se l’intervento è andato a buon fine e la persona incosciente riprende conoscenza prima dell’arrivo dell’ambulanza, occorre assisterla nell’attesa dei soccorsi. Non permetterle di alzarsi immediatamente: tenerla sdraiata, in posizione di sicurezza se continua a respirare, oppure supina se si è proceduto a RCP (ma pronti a metterla sul fianco non appena riprende a respirare da sola). Rimanere accanto a lei, identificarsi e spiegare con tono rassicurante che ha avuto un malore ma che ora è al sicuro. Anche se la persona si sente meglio, deve comunque essere valutata dal personale sanitario per capire la causa della perdita di coscienza e ricevere eventuali cure (ad esempio, può esserci stato un problema cardiaco, neurologico o altro che necessita di accertamenti).
Nel caso invece la persona non abbia ripreso conoscenza al momento dell’arrivo dei sanitari, riportare dettagli utili ai soccorritori: il tempo stimato in cui la vittima è rimasta incosciente, se ha avuto convulsioni, se ha mostrato attività respiratoria o meno durante il soccorso, e qualsiasi altro particolare (es. possibili cause scatenanti riferite da testimoni, medicinali o condizioni note della vittima, etc.). Queste informazioni aiuteranno il personale di emergenza nel trattamento avanzato.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La perdita di coscienza è una condizione critica in cui una persona non risponde a stimoli e rischia l’ostruzione delle vie aeree. Il soccorso tempestivo segue la sequenza ABC: vie aeree, respirazione, circolazione, per garantire la sopravvivenza e prevenire complicazioni fino all’arrivo dei soccorsi.
· Definizione e cause della perdita di coscienza: La perdita di coscienza implica assenza di risposta a stimoli e riduzione del tono muscolare, con possibili cause come sincope, traumi cranici, arresto cardiaco, soffocamento, crisi epilettica, folgorazione o squilibri metabolici. Il rischio principale è l’ostruzione delle vie aeree.
· Verifica dello stato di coscienza: Il primo passo è verificare la reattività della persona chiamandola e scuotendola delicatamente; assenza di risposta indica incoscienza e richiede controllo immediato della respirazione.
· Controllo delle vie aeree e respirazione: Posizionare la persona supina, aprire le vie aeree con la manovra di iperestensione del capo (con cautela in caso di sospetto trauma cervicale) e verificare la respirazione con la tecnica “GAS” (Guardare, Ascoltare, Sentire) per non più di 10 secondi.
· Persona che respira spontaneamente: Se la respirazione è presente, chiamare i soccorsi e mettere la persona in posizione laterale di sicurezza per mantenere libere le vie aeree e prevenire soffocamento da lingua o vomito, sorvegliandola fino all’arrivo degli operatori.
· Persona che non respira: In assenza di respirazione, chiamare immediatamente il 112/118 e iniziare la Rianimazione Cardio-Polmonare (RCP) con compressioni toraciche continue o combinate a ventilazioni se addestrati, mantenendo un ritmo di 100-120 compressioni al minuto.
· Uso del defibrillatore: Se disponibile, un defibrillatore automatico esterno (DAE) deve essere utilizzato seguendo le istruzioni vocali, per aumentare le probabilità di sopravvivenza in caso di arresto cardiaco.
· Sicurezza della scena: È fondamentale mantenere la scena sicura per proteggere la vittima e il soccorritore, spostando la persona in luogo sicuro se possibile e segnalando la presenza ad altri.
· Dopo il soccorso: Se la persona riprende conoscenza, va assistita senza farla alzare, mantenendola in posizione di sicurezza e aspettando i soccorsi. Se rimane incosciente, fornire ai sanitari informazioni dettagliate sull’evento e sul soccorso effettuato.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa perdita di coscienza?
La perdita di coscienza è una condizione in cui una persona non risponde a stimoli verbali, tattili o dolorosi, e può presentare riduzione del tono muscolare e caduta a terra.
2. Quali sono le cause più comuni della perdita di coscienza?
Le cause includono sincope (svenimento), traumi cranici, arresto cardiaco, crisi epilettiche, soffocamento, folgorazione elettrica e squilibri metabolici come l’ipoglicemia.
3. Quali rischi comporta l’incoscienza?
Il rischio principale è l’ostruzione delle vie aeree, poiché la persona non può tossire o deglutire, aumentando la possibilità di soffocamento.
4. Qual è la prima cosa da fare con una persona incosciente?
Verificare lo stato di coscienza chiamando la persona e scuotendola delicatamente. Se non risponde, controllare immediatamente se respira.
5. Come si controlla se una persona incosciente respira?
Utilizzare la tecnica “GAS”: Guardare il torace, Ascoltare suoni respiratori, Sentire il flusso d’aria sulla guancia. La verifica non deve durare più di 10 secondi.
6. Cosa fare se la persona respira spontaneamente?
Chiamare i soccorsi e posizionare la persona in posizione laterale di sicurezza (PLS) per mantenere le vie aeree libere e prevenire il soffocamento.
7. Cosa fare se la persona non respira?
Chiamare immediatamente il 112/118 e iniziare la rianimazione cardio-polmonare (RCP) con compressioni toraciche, eventualmente alternate a ventilazioni se si è addestrati.
8. Come si eseguono correttamente le compressioni toraciche?
Posizionare le mani al centro del torace, comprimere con forza per 5–6 cm a ritmo di 100–120 compressioni al minuto, lasciando il torace riespandersi dopo ogni spinta.
9. Quando usare il defibrillatore (DAE)?
Appena disponibile, se si sospetta un arresto cardiaco. L’OSS addestrato deve applicarlo seguendo le istruzioni vocali del dispositivo.
10. Cosa fare dopo che la persona riprende coscienza?
Non farla alzare subito, mantenerla sdraiata e rassicurarla. Anche se si sente meglio, deve essere valutata dai sanitari. Se resta incosciente, fornire ai soccorritori tutte le informazioni utili.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione e cause della perdita di coscienza
Verifica dello stato di coscienza
Controllo delle vie aeree e respirazione
Persona che respira spontaneamente
Comportamento dopo il soccorso
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione e cause della perdita di coscienza
Verifica dello stato di coscienza
Controllo delle vie aeree e respirazione
Persona che respira spontaneamente
Comportamento dopo il soccorso
8. Riconoscimento e gestione di sintomi infettivi o febbrili
a) Febbre e sintomi infettivi: definizioni e segni clinici
La febbre è uno dei segnali più comuni di un processo infettivo in atto. Si definisce febbre un aumento della temperatura corporea al di sopra dei valori normali fisiologici (generalmente >37–37,5 °C se misurata oralmente, >38 °C se rettale) dovuto a un rialzo della “termoregolazione” interna dell’organismo. Dal punto di vista fisiologico, la febbre è un meccanismo di difesa: il corpo alza la temperatura per ostacolare la replicazione di microbi patogeni e stimolare la risposta immunitaria. Tuttavia, febbri molto alte possono esse stesse causare problemi (disidratazione, delirio febbrile, convulsioni febbrili in età pediatrica, etc.), quindi vanno sempre monitorate. Oltre alla febbre, un OSS deve saper riconoscere altri sintomi infettivi generali e locali. In generale, i segnali di un’infezione includono: ipertermia (febbre), arrossamento e gonfiore di una parte del corpo (segni tipici di infiammazione locale), dolore spontaneo o alla palpazione, e secrezioni anomale come pus o essudato dalla zona infetta. Ad esempio, una ferita infetta può presentare cute arrossata, edema (gonfiore), calore locale e fuoriuscita di materiale purulento. In un’infezione sistemica (come un’influenza o altra malattia infettiva generalizzata) oltre alla febbre possono manifestarsi brividi (senso di freddo intenso con tremori muscolari), sudorazione e sensazione di malessere generale. In alcuni casi subentrano sintomi specifici: tosse con catarro in un’infezione bronchiale o polmonare, macchie o eruzioni cutanee in malattie esantematiche di origine virale, nausea, vomito o diarrea in gastroenteriti infettive, etc. L’OSS deve prestare attenzione a questi segni, in modo da segnalarli tempestivamente agli infermieri o al medico di riferimento e attuare le misure assistenziali adeguate.
b) Assistenza di base al paziente con febbre
Di fronte a un paziente con febbre o sospetta infezione, l’operatore socio-sanitario svolge un ruolo importante di monitoraggio e comfort, in stretta collaborazione con l’équipe infermieristica. Ecco i principali interventi assistenziali che un OSS può attuare in caso di stato febbrile:
· Misurazione dei parametri vitali: La prima cosa da fare è misurare la temperatura corporea con un termometro (orale, ascellare, auricolare secondo le disponibilità e protocolli) e registrare il valore. Contestualmente, controllare gli altri parametri vitali che possono essere alterati dalla febbre: la frequenza cardiaca e la frequenza respiratoria tendono ad aumentare quando la temperatura sale, e in alcuni casi anche la pressione arteriosa può subire variazioni. Questi dati vanno comunicati all’infermiere, soprattutto se fuori range di normalità.
· Riposo e sicurezza: La febbre alta debilita il paziente; è opportuno farlo stendere a letto, assicurandosi che sia in un ambiente sicuro. Favorire il riposo significa anche ridurre gli stimoli ambientali: mantenere la stanza quieta, con luci soffuse e poco rumore. L’OSS può aiutare a trovare una posizione comoda, sistemare i cuscini e assicurarsi che il paziente non rischi di cadere se si sente debole nel rialzarsi (valutare se mettere sponde al letto, se previste e autorizzate).
· Termoregolazione ambientale e fisica: Se il paziente sente brividi di freddo nella fase di elevazione della febbre (tipicamente all’inizio, quando la temperatura corporea sta salendo), può essere utile coprirlo con coperte leggere o aggiungere indumenti per farlo sentire al caldo. Al contrario, se la temperatura è già molto alta ed è in fase di plateau, bisogna favorire la dispersione del calore in eccesso: allentare o rimuovere le coperte pesanti, evitare che il paziente sia troppo vestito e mantenere la stanza fresca (idealmente intorno ai 18–20°C, ben arieggiata). Queste misure aiutano l’organismo a perdere calore per conduzione e convezione. Non esporre il paziente a correnti d’aria fredda dirette, per evitare disagi; basta garantire un ambiente moderatamente fresco e ventilato.
· Metodi fisici di raffreddamento: In presenza di febbre alta (ad es. ≥39°C), se indicato dalle procedure o su consiglio infermieristico/medico, l’OSS può applicare alcuni metodi semplici per aiutare ad abbassare la temperatura: ad esempio effettuare spugnature con acqua tiepida sulla fronte, sulle braccia e sulle gambe. L’evaporazione dell’acqua dalla pelle ha un effetto rinfrescante. Un altro intervento possibile, solo se espressamente indicato dal protocollo sanitario, è applicare un impacco freddo (come una borsa di ghiaccio avvolta in un panno) su zone con grandi vasi sanguigni superficiali – tipicamente sulle arterie femorali, carotidi, ascellari o temporali – per contribuire a dissipare calore dal sangue. Tali manovre vanno eseguite con cautela e sempre evitando di causare brividi (le spugnature non devono essere con acqua gelida, ma tiepida, altrimenti un raffreddamento eccessivo della pelle potrebbe indurre vasocostrizione e brivido, controproducenti).
· Idratazione e nutrizione: La febbre provoca perdita di liquidi (tramite sudorazione e aumento della frequenza respiratoria), con rischio di disidratazione. L’OSS deve quindi assicurare un’adeguata idratazione, compatibilmente con lo stato di coscienza e le indicazioni cliniche: offrire da bere al paziente ad intervalli regolari, preferendo acqua, tisane, succhi di frutta o bevande zuccherate non gasate. Bevande leggermente zuccherate apportano sia liquidi sia energia sotto forma di carboidrati, utili perché il metabolismo basale è aumentato con la febbre. Monitorare la quantità di liquidi assunti e verificare la diuresi (quantità di urine emesse): una diuresi scarsa, urine molto concentrate (scure) o mucose orali asciutte sono segni di disidratazione in atto, da riferire all’infermiere. Per quanto riguarda l’alimentazione, spesso l’appetito è ridotto in fase acuta febbrile; l’OSS può invitare ad assumere cibi leggeri e graditi, privilegiando alimenti ricchi di carboidrati e proteine facilmente digeribili (es. passati di verdura, semolini, yogurt), senza forzare il paziente a mangiare se proprio non ne ha voglia nell’immediato.
· Comfort, igiene e sorveglianza generale: Un paziente con febbre va controllato a vista con regolarità. È importante assicurare il comfort: ad esempio cambiare la biancheria del letto e gli indumenti umidi di sudore per mantenerlo asciutto e pulito. Curare l’igiene orale e corporea aiuta a far sentire la persona meglio (anche solo rinfrescare il viso e le mani con acqua tiepida può dare sollievo). Infondere tranquillità: la febbre può provocare sensazione di debolezza e preoccupazione; l’OSS deve spiegare con calma al paziente (se lucido) che le misure adottate servono ad aiutarlo e che non è solo. Mantenere un ambiente sereno attorno a lui è utile: evitare rumori forti, limitare le visite se il riposo è necessario. Inoltre, l’operatore osserva attentamente l’evoluzione: ad esempio se la febbre sta salendo o scendendo, se compaiono nuovi sintomi (es. macchie cutanee, tosse, vomito) o cambiamenti dello stato mentale (es. agitazione, confusione). Ogni variazione significativa va riferita prontamente al personale sanitario di competenza.
In caso di febbre molto alta refrattaria (che non scende nonostante i suddetti interventi di base e l’eventuale antipiretico somministrato dall’infermiere) o se il paziente manifesta segni di peggioramento (es. difficoltà respiratorie, forte cefalea con rigidità del collo, stato soporoso, convulsioni), l’OSS deve allertare immediatamente il medico di guardia o chiamare i servizi di emergenza, seguendo le procedure previste. Infine, un aspetto da non dimenticare: nell’assistere pazienti con sospetta infezione contagiosa (es. influenza, COVID-19, gastroenterite virale) l’operatore deve proteggere sé stesso e gli altri dal rischio biologico. Ciò significa usare i DPI appropriati (mascherina chirurgica o FFP2 se necessario, guanti monouso, camice monouso in caso di contatto con fluidi corporei) e curare scrupolosamente l’igiene delle mani prima e dopo ogni contatto col paziente. Queste precauzioni servono sia a tutelare la propria salute sia a prevenire la trasmissione di agenti infettivi ad altri degenti o colleghi.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La febbre è un segno comune di infezione e rappresenta un meccanismo di difesa del corpo umano. La sua gestione richiede un'attenta osservazione dei sintomi e un'assistenza mirata per garantire il benessere del paziente e prevenire complicazioni.
· Definizione e segni della febbre: La febbre è un aumento della temperatura corporea oltre i valori normali, causato da un rialzo della termoregolazione interna, e può essere accompagnata da segni locali di infiammazione come arrossamento, gonfiore e dolore, oltre a sintomi sistemici come brividi e sudorazione.
· Monitoraggio dei parametri vitali: È fondamentale misurare la temperatura corporea e controllare frequenza cardiaca, respiratoria e pressione arteriosa, comunicando ogni anomalia all'infermiere.
· Riposo e sicurezza del paziente: Il paziente con febbre alta deve essere mantenuto a riposo in un ambiente sicuro, con riduzione degli stimoli esterni e adeguata posizione per prevenire cadute.
· Termoregolazione ambientale: Durante i brividi si consiglia di coprire il paziente, mentre in fase di febbre alta si favorisce la dispersione del calore con ambiente fresco e abbigliamento leggero, evitando correnti d’aria dirette.
· Metodi fisici di raffreddamento: In caso di febbre elevata, si possono applicare spugnature tiepide o impacchi freddi su zone con grandi vasi sanguigni, sempre evitando di causare brividi.
· Idratazione e alimentazione: È importante garantire un’adeguata assunzione di liquidi e offrire cibi leggeri e nutrienti, monitorando segni di disidratazione e adattando l’alimentazione alle condizioni del paziente.
· Comfort, sorveglianza e precauzioni: L’OSS deve assicurare igiene, tranquillità e osservare l’evoluzione dei sintomi, segnalando tempestivamente ogni peggioramento o comparsa di nuovi segnali, oltre a utilizzare dispositivi di protezione individuale per prevenire la trasmissione di infezioni.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quando si può parlare di febbre?
Si parla di febbre quando la temperatura corporea supera i valori normali: >37–37,5 °C se misurata oralmente, >38 °C se rettale.
2. Perché la febbre è considerata un meccanismo di difesa?
La febbre ostacola la replicazione dei microbi patogeni e stimola la risposta immunitaria, aiutando l’organismo a combattere l’infezione.
3. Quali sono i sintomi comuni di un’infezione?
Oltre alla febbre: arrossamento, gonfiore, dolore, secrezioni anomale (pus), brividi, sudorazione, malessere generale, tosse, vomito, diarrea, eruzioni cutanee.
4. Qual è il ruolo dell’OSS nella gestione della febbre?
L’OSS monitora i parametri vitali, assicura il comfort del paziente, favorisce il riposo, gestisce la termoregolazione ambientale e collabora con l’équipe infermieristica.
5. Come si misura correttamente la temperatura corporea?
Con termometri orali, ascellari, auricolari o rettali, secondo protocolli. I valori vanno registrati e comunicati all’infermiere.
6. Cosa fare se il paziente ha brividi o sente freddo?
Coprirlo con coperte leggere e mantenere l’ambiente caldo. Se la febbre è alta, favorire la dispersione del calore riducendo gli indumenti e ventilando la stanza.
7. Quali metodi fisici può usare l’OSS per abbassare la febbre?
Spugnature con acqua tiepida e impacchi freddi su zone vascolari (solo se indicato). Evitare acqua gelida o ghiaccio diretto sulla pelle.
8. Come garantire una corretta idratazione durante la febbre?
Offrire liquidi regolarmente (acqua, tisane, succhi), monitorare la diuresi e segnalare segni di disidratazione come urine scure o mucose asciutte.
9. Quali misure igieniche e di comfort deve garantire l’OSS?
Cambiare biancheria e indumenti umidi, curare l’igiene orale e corporea, mantenere un ambiente tranquillo e rassicurante, osservare l’evoluzione dei sintomi.
10. Quali precauzioni deve adottare l’OSS in caso di infezione contagiosa?
Usare DPI (mascherina, guanti, camice), igienizzare le mani prima e dopo il contatto, e seguire le procedure per prevenire la trasmissione ad altri pazienti o colleghi.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione e segni della febbre
Monitoraggio dei parametri vitali
Riposo e sicurezza del paziente
Metodi fisici di raffreddamento
Comfort, sorveglianza e precauzioni
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione e segni della febbre
Monitoraggio dei parametri vitali
Riposo e sicurezza del paziente
Metodi fisici di raffreddamento
Comfort, sorveglianza e precauzioni
9. Supporto psicologico durante l’emergenza
a) Importanza del primo soccorso psicologico
In una situazione di emergenza sanitaria non è coinvolto solo il corpo, ma anche la psiche della persona colpita. Un evento improvviso (come un incidente, un malore grave, un disastro) genera tipicamente panico, paura, confusione sia nella vittima diretta sia in chi le sta attorno. Oltre alle cure fisiche urgenti, è quindi fondamentale prestare attenzione al supporto psicologico immediato, spesso definito “primo soccorso psicologico”. Lo scopo è aiutare la persona a sentirsi al sicuro, protetta e compresa durante i momenti critici, riducendo il rischio di traumi psicologici duraturi e facilitando una migliore collaborazione con i soccorritori. Secondo l’Organizzazione Mondiale della Sanità e vari enti di psicologia dell’emergenza, un intervento psicologico tempestivo in fase acuta può attenuare lo stress e prevenire evoluzioni negative come shock emotivi o blocchi psicologici. Per un OSS, che spesso si trova a stretto contatto con pazienti spaventati o doloranti, saper fornire questo tipo di sostegno emotivo fa parte integrante del primo soccorso: significa prendersi cura della persona a 360 gradi, non solo dal punto di vista fisico ma anche umano.
b) Tecniche e atteggiamenti per il supporto emotivo
Le “fasi” schematiche illustrate nello schema temporale sopra descrivono un possibile approccio graduale al supporto psicologico in emergenza, ispirato ai protocolli di Psychological First Aid (PFA). Vediamoli più in dettaglio:
· Contatto calmo e rassicurante: La primissima cosa da fare è approcciarsi in modo calmo e controllato. L’OSS (o chi presta soccorso) deve controllare le proprie emozioni per quanto possibile – mostrarsi agitati o nel panico peggiora lo stato d’ansia di chi già sta male. Meglio fare un bel respiro e poi avvicinarsi con volto e voce rassicuranti. Presentarsi con il nome e il ruolo (“Sono un operatore sanitario, adesso ti aiuto io”) crea un primo legame di fiducia. Importante anche il contatto fisico adeguato: se la situazione lo consente, un leggero tocco su una spalla o tenere la mano (chiedendo permesso con lo sguardo) può comunicare presenza e vicinanza umana.
· Trasmettere sicurezza e protezione: La persona in emergenza deve percepire di essere in mani sicure. L’OSS verifica innanzitutto che non vi siano pericoli imminenti (ad es. allontana curiosi se creano confusione, o rimuove oggetti pericolosi intorno). Quindi può dire frasi di conforto come: “Sono qui con te, non ti preoccupare, ti proteggo io adesso” – purché siano affermazioni sincere e realistiche. Evitare assolutamente di fare promesse che non si è sicuri di mantenere (“Andrà tutto bene” non è garantito, meglio dire “faremo tutto il possibile per aiutarti”). Spesso basta la presenza calma del soccorritore accanto alla vittima per farla sentire meno impotente. Ad esempio, se la persona è intrappolata nell’auto in attesa dei vigili del fuoco, restare vicino a parlarle e tenerle una mano è un enorme aiuto a livello psicologico. Garantire sicurezza significa anche creare un ambiente emotivo protetto: allontanare eventuali scene caotiche, coprire la persona se è esposta (per evitare anche il disagio di sentirsi osservata da tutti), e mantenere comunicazione costante su ciò che sta succedendo (“Sto chiamando l’ambulanza, arriverà tra poco, io resto qui con te intanto”).
· Ascolto attivo e raccolta delle necessità: Mentre si stabilizza la situazione fisica, è importante dare voce alla persona, se è in grado di parlare. Chiedere cosa sente (“Dimmi dove hai dolore maggiore”, “Cosa ti fa più preoccupare in questo momento?”) e ascoltare con pazienza la risposta, senza interrompere o minimizzare. Anche se a volte il ferito può dire cose poco lucide o molto allarmate, lasciarlo esprimere aiuta a sfogare l’ansia. L’operatore deve mostrare empatia: rispondere con parole che riconoscano il suo stato (“Capisco che fa molto male”, oppure “Dev’essere spaventoso, ma ti stiamo aiutando”). Dall’ascolto emergono spesso informazioni utili: ad esempio la persona potrebbe dire “Mi prende il panico perché ho avuto un infarto tempo fa” – sapere questo indirizza anche le manovre di soccorso fisiche. Raccogliere le esigenze vuol dire anche individuare piccole cose che possono dare sollievo immediato: ha sete? ha freddo? è preoccupato per un familiare? Queste informazioni permettono poi di agire di conseguenza.
· Risposta pratica ai bisogni immediati: Dopo aver capito le necessità più urgenti riferite dalla persona, l’OSS può, nei limiti del possibile, soddisfarle subito. Sono spesso gesti semplici ma importanti: dare qualche sorso d’acqua se la persona lamenta sete (sempre che non sia controindicato dal quadro clinico), mettere un cuscino o un indumento sotto la testa se lo chiede, coprire con una coperta termica se ha freddo o shock, contattare un familiare al telefono su richiesta (se la situazione lo consente), oppure anche recuperare gli occhiali caduti a chi non vede bene. Questi interventi tangibili comunicano alla persona che ci stiamo prendendo cura anche delle sue esigenze personali, e non solo del “caso clinico”. Ciò contribuisce a farla sentire rispettata e considerata, riducendo il senso di smarrimento.
· Rassicurazioni verbali e normalizzazione delle reazioni: Durante tutto l’intervento, e soprattutto una volta gestite le urgenze primarie, è bene continuare a parlare alla persona, spiegandole quello che si sta facendo per aiutarla e cosa succederà dopo. Mantenere un dialogo (compatibilmente con lo stato della vittima) aiuta a tenere l’attenzione della persona lontana dal dolore o dal trauma in corso. Ad esempio, mentre si aspetta l’ambulanza, si può spiegare: “Tra poco arriveranno i sanitari, le metteranno una maschera d’ossigeno per aiutarla a respirare e la porteranno in ospedale, io resto qui fino a quando non la prendono in carico”. Questo tipo di spiegazioni semplici ridà un minimo di controllo mentale a chi si sente travolto dagli eventi, perché almeno sa cosa aspettarsi a breve. Inoltre, è utile normalizzare le reazioni emotive: far capire cioè che è comprensibile e lecito provare paura, piangere, tremare dopo un evento del genere. Per esempio: “È normale essere spaventati, cerchi di fare dei respiri lenti, ci sono qui io con lei.” In questo modo si riduce l’eventuale imbarazzo della persona per le proprie emozioni (alcuni trattengono le lacrime per vergogna, ma farle uscire aiuterebbe a sfogare lo stress).
· Coinvolgimento di risorse di supporto: Se attorno alla scena ci sono familiari o amici del ferito, l’OSS dovrà gestire anche loro con tatto. Spesso i congiunti sono in preda all’ansia: è utile assegnare loro piccole incombenze (es. reggere un oggetto, parlare col 118 al telefono fornendo informazioni), in modo da renderli partecipi e meno focalizzati sulla paura. Oppure semplicemente spiegare anche a loro cosa si sta facendo e cosa avverrà, per evitare che il panico li porti a interferire. Se i familiari non sono presenti, può essere di conforto per la persona sapere che qualcuno avviserà i suoi cari: “Ha qualcuno che vuole avvisare? Posso far chiamare i suoi familiari appena possibile, così sapranno dove la portiamo.” Infine, una volta affidato il paziente ai soccorsi avanzati, il compito dell’OSS sarà anche quello di segnalare la necessità di un supporto psicologico professionale qualora la situazione lo suggerisca (ad esempio vittime di eventi traumatici maggiori). In ambiente ospedaliero esistono psicologi o servizi dedicati per il post-evento: far sì che la persona ne benefici rientra in una buona presa in carico complessiva.
In sintesi, il primo soccorso psicologico può essere riassunto con tre parole chiave: Calma, Ascolto, Presenza. Calma nel comportamento del soccorritore, Ascolto delle esigenze della vittima, Presenza accanto alla persona fino a risoluzione dell’emergenza. Queste attenzioni, pur non risolvendo il problema medico, possono ridurre in modo significativo l’impatto traumatico dell’evento sulla persona, aiutandola a sentirsi sostenuta e incrementando anche l’efficacia delle cure mediche che riceverà (un paziente meno agitato è più collaborativo e risponde meglio ai trattamenti).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
In situazioni di emergenza sanitaria, il supporto psicologico immediato è fondamentale per aiutare le persone a sentirsi sicure e ridurre il rischio di traumi duraturi. L'intervento emotivo tempestivo migliora la collaborazione con i soccorritori e attenua lo stress.
· Importanza del primo soccorso psicologico: L’emergenza coinvolge anche la psiche, generando panico e paura; il supporto psicologico aiuta a proteggere e comprendere la persona colpita, riducendo traumi e facilitando le cure mediche.
· Contatto calmo e rassicurante: Il soccorritore deve mantenere la calma, presentarsi chiaramente e usare un tono e un contatto fisico rassicuranti per instaurare fiducia.
· Trasmettere sicurezza e protezione: Verificare l’assenza di pericoli, offrire conforto con frasi sincere, mantenere la presenza accanto alla persona e creare un ambiente emotivamente protetto.
· Ascolto attivo e raccolta necessità: Dare spazio alla persona per esprimere paure e dolori, ascoltare con empatia e raccogliere informazioni utili per il soccorso.
· Risposta pratica ai bisogni immediati: Soddisfare bisogni semplici come dare acqua, coprire con una coperta o contattare familiari, mostrando attenzione anche agli aspetti personali.
· Rassicurazioni verbali e normalizzazione: Spiegare le azioni in corso e normalizzare le reazioni emotive per ridurre ansia e imbarazzo, mantenendo un dialogo continuo.
· Coinvolgimento risorse di supporto: Gestire con tatto familiari o amici, assegnando loro compiti e informandoli, e segnalare la necessità di supporto psicologico professionale quando opportuno.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è il primo soccorso psicologico?
È l’insieme di interventi emotivi e relazionali che aiutano una persona coinvolta in un’emergenza a sentirsi al sicuro, compresa e supportata, riducendo il rischio di traumi psicologici duraturi.
2. Perché è importante il supporto psicologico in emergenza?
Perché un evento critico genera panico, paura e confusione. Un intervento psicologico tempestivo migliora la collaborazione con i soccorritori e può prevenire shock emotivi o blocchi psicologici.
3. Qual è il primo atteggiamento da adottare?
Mantenere la calma, avvicinarsi con voce e volto rassicuranti, presentarsi con nome e ruolo, e stabilire un contatto umano rispettoso (es. tenere la mano, se consentito).
4. Come si trasmette sicurezza alla persona?
Allontanando pericoli e curiosi, parlando con frasi realistiche e rassicuranti (“Sono qui con te, ti proteggo”), e creando un ambiente emotivo protetto.
5. Cosa significa ascolto attivo?
Significa dare spazio alla persona per esprimere paure e dolori, rispondere con empatia, non interrompere, e raccogliere informazioni utili per l’assistenza.
6. Quali bisogni immediati può soddisfare l’OSS?
Offrire acqua, sistemare la posizione, coprire con una coperta, recuperare oggetti personali, contattare un familiare se richiesto, sempre nel rispetto delle condizioni cliniche.
7. Come si rassicura verbalmente la persona?
Spiegando cosa sta accadendo e cosa succederà (“Tra poco arriveranno i sanitari…”), normalizzando le reazioni emotive (“È normale essere spaventati…”), e mantenendo il dialogo.
8. Come gestire i familiari presenti?
Coinvolgendoli in piccole attività utili, spiegando con chiarezza cosa si sta facendo, e aiutandoli a mantenere la calma per non interferire con il soccorso.
9. Quando segnalare la necessità di supporto psicologico professionale?
Quando la persona ha vissuto un evento traumatico maggiore o mostra segni di forte disagio emotivo persistente. L’OSS può attivare i servizi psicologici ospedalieri.
10. Quali sono le parole chiave del primo soccorso psicologico?
Calma, Ascolto, Presenza. Tre elementi fondamentali per aiutare la persona a sentirsi sostenuta e migliorare l’efficacia delle cure mediche.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Importanza del primo soccorso psicologico
Trasmettere sicurezza e protezione
Ascolto attivo e raccolta necessità
Risposta pratica ai bisogni immediati
Rassicurazioni verbali e normalizzazione
Coinvolgimento risorse di supporto
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Importanza del primo soccorso psicologico
Trasmettere sicurezza e protezione
Ascolto attivo e raccolta necessità
Risposta pratica ai bisogni immediati
Rassicurazioni verbali e normalizzazione
Coinvolgimento risorse di supporto
10. Collaborazione con il personale sanitario
a) Ruolo dell’OSS nel team di emergenza
L’Operatore Socio-Sanitario non opera mai isolatamente nel primo soccorso: fa parte di una squadra di intervento dove ciascuno ha un ruolo complementare. In ambito ospedaliero o territoriale, questo team include tipicamente infermieri, medici, altri OSS, soccorritori dell’emergenza (come autisti-soccorritori, vigili del fuoco in certi scenari, ecc.). Collaborare con il personale sanitario significa innanzitutto conoscere il proprio ruolo e i propri limiti professionali. L’OSS ha competenze ben definite: ad esempio è formato per eseguire manovre di Basic Life Support (come il massaggio cardiaco esterno) e utilizzare un DAE (Defibrillatore Automatico) se necessario, può rilevare parametri vitali e applicare presidi di immobilizzazione di base, può aiutare nell’assistenza durante procedure (sostenere un arto mentre l’infermiere fascia una ferita, passare gli strumenti sterili, ecc.), ma non deve invadere il campo di competenza altrui. Ad esempio, non gli è consentito somministrare farmaci di propria iniziativa, tanto meno per via iniettiva, né prendere decisioni diagnostiche. Ogni azione oltre il suo ambito deve essere autorizzata e supervisionata da un infermiere o da un medico. Questa chiarezza di ruoli garantisce sicurezza: ciascuno fa ciò per cui è formato e la catena dei soccorsi funziona in modo ordinato. Pur nei limiti delle sue funzioni, l’OSS dà un contributo significativo nella gestione dell’emergenza. Spesso è il primo a individuare un problema (es. un OSS di reparto che trova un paziente in condizioni critiche e lancia l’allarme codice rosso interno). In quei frangenti iniziali, deve attivarsi immediatamente: chiamare aiuto (allertare i colleghi e il medico), iniziare le prime manovre di soccorso che rientrano nelle sue capacità (es. posizionare il paziente supino e verificare respiro e polso, iniziare la rianimazione cardiopolmonare se il paziente è in arresto e finché non arriva l’équipe con il defibrillatore). Nel frattempo, prepara il campo per chi arriverà: ad esempio, se ci si trova in una stanza stretta, sposta via gli ostacoli (mobili, sedia) per creare spazio attorno al paziente; se sa che dovrà venire la squadra dell’emergenza, fa in modo che le porte siano aperte e libere. Questi accorgimenti fanno risparmiare secondi preziosi al personale sanitario avanzato.
Una volta che i soccorritori qualificati sono sul posto, l’OSS deve integrarsi nel team seguendo il principio della collaborazione attiva ma disciplinata. Significa che continua ad essere di supporto con le sue azioni, ma si coordina con gli altri:
· Eseguire i compiti assegnati: spesso l’infermiere o il medico che assume la guida dell’intervento darà indicazioni all’OSS, ad esempio “Prepara l’ossigeno” oppure “Tienigli sollevate le gambe” o ancora “Vai a prendere la barella”. È importante eseguire rapidamente e con precisione quanto richiesto. Se non si è compreso un ordine, è meglio chiedere subito chiarimento piuttosto che sbagliare.
· Comunicare in modo efficace: la collaborazione si basa anche su uno scambio di informazioni costante. L’OSS riferisce ai colleghi sanitari tutti i dati e gli eventi rilevanti che ha raccolto fino a quel momento. Ad esempio, appena arriva il medico di emergenza, l’operatore può fare un breve briefing: “Paziente trovato incosciente ma con respiro, posizione di sicurezza attuata, parametri alle ore X: pressione 90/60, frequenza 120, glicemia capillare 80 mg/dl. Ha ripreso conoscenza lamentando dolore addominale acuto.” Una comunicazione di questo tipo (breve ma completa) fornisce a medici e infermieri un quadro immediato della situazione su cui basare le azioni successive. Inoltre, l’OSS informa se ha già messo in pratica interventi di primo soccorso (es. “Ho iniziato RCP da 4 minuti” oppure “Ha già ricevuto 2 puff di broncodilatatore su indicazione dell’infermiere di triage”). Questo evita duplicazioni o omissioni. Trasparenza e tempestività nell’informare sono elementi chiave: mai trattenere un dubbio o un dato importante. Se ad esempio l’OSS si accorge che un farmaco è stato somministrato due volte per errore, deve segnalarlo immediatamente senza esitazione, perché tacerlo potrebbe mettere in pericolo il paziente.
· Coordinazione e rispetto dei ruoli: durante un’emergenza ciascuno deve concentrarsi sul proprio compito, ma essere consapevole di ciò che fanno gli altri. L’OSS, avendo compiti di supporto, deve avere una visione d’insieme e cercare di anticipare le necessità dell’équipe. Ad esempio, osservando che l’infermiere sta finendo una flebo, può già prepararne un’altra se sa dove trovarla, oppure può predisporre gli elettrodi del monitor se vede che il medico sta per intubare il paziente e vorrà monitorare il cuore. Ciò va fatto però senza intralciare: bisogna muoversi con ordine, parlare solo se necessario per non creare caos sonoro (spesso nell’emergenza c’è un leader che impartisce comandi chiari, e troppe voci possono confondere). Rispettare i ruoli significa anche che, se non viene richiesto un aiuto specifico, l’OSS rimane comunque vigile e pronto a intervenire ma non si sovrappone. Ad esempio, se ci sono già due soccorritori che eseguono il massaggio cardiaco a turno, l’OSS non si intromette ma magari prepara l’ambu per la ventilazione o si occupa di tenere libera la zona da curiosi.
b) Comunicazione e documentazione
Una collaborazione efficace richiede un’ottima comunicazione interprofessionale. L’OSS, trovandosi spesso a fare da anello di congiunzione tra il paziente, i familiari e lo staff sanitario, deve saper comunicare in modo chiaro, conciso e pertinente. Abbiamo già accennato all’importanza di riferire dati clinici e osservazioni al resto del team. Esistono metodologie (come il metodo SBAR: Situation, Background, Assessment, Recommendation) che aiutano a strutturare le informazioni in emergenza, sebbene possano essere più di pertinenza infermieristica; ma anche l’OSS può seguire una logica simile: Situazione attuale (cosa è successo, condizioni attuali del paziente), Cenni di storia (se noti: es. “dice di avere diabete”), Valutazioni fatte (parametri, sintomi osservati), Azioni raccomandate o già intraprese (es. “ho già messo in PLS e somministrato ossigeno 6 litri/min, suggerisco trasporto urgente”). Una comunicazione di questo tipo assicura che tutti gli operatori condividano le stesse informazioni, riducendo errori. Inoltre, l’OSS deve anche saper ascoltare le comunicazioni altrui: ad esempio, durante un’emergenza intraospedaliera, potrebbe essere necessario fare silenzio mentre il medico comunica via telefono con la Centrale Operativa 118 o mentre l’infermiere somministra farmaci e annota l’orario; in quei momenti l’operatore si concentra su ciò che sente e si prepara a eseguire eventuali consegne successive.
Dopo la fase acuta, è buona pratica che l’OSS partecipi al debriefing con il resto dell’équipe, se previsto, per analizzare l’accaduto e verificare se la collaborazione è stata efficace o se ci sono stati problemi di comunicazione. Dal punto di vista operativo, infine, l’OSS compila la documentazione relativa all’evento secondo le procedure interne: ad esempio, registra nel diario clinico infermieristico l’ora in cui ha riscontrato l’emergenza, le condizioni del paziente, e le azioni di primo soccorso effettuate. Questa documentazione è parte integrante della continuità assistenziale e serve anche a fini medico-legali per attestare come si è svolto l’intervento di emergenza.
c) Etica della collaborazione e conclusione
Collaborare con il personale sanitario richiede anche un certo atteggiamento etico-professionale: umiltà, responsabilità e spirito di squadra. L’OSS deve sapersi porre in modo proattivo ma non competitivo, capire quando prendere l’iniziativa e quando invece farsi da parte e lasciare agire chi ha più competenza. Importante è anche mantenere sempre il rispetto: rispetto delle gerarchie funzionali (riconoscere la leadership del medico o dell’infermiere in una data procedura), rispetto delle opinioni di tutti (in debriefing, poter segnalare eventuali criticità senza accusare nessuno) e rispetto soprattutto del paziente, che rimane al centro dell’azione comune. Una collaborazione efficiente non solo migliora l’esito dell’intervento sul paziente, ma rende anche il lavoro meno gravoso per ciascun membro del team, distribuendo il carico in maniera equilibrata.
In conclusione, gli elementi di primo soccorso trattati in questo capitolo – dal riconoscere una condizione critica (come un’infezione con febbre) al fornire supporto emotivo, fino al lavorare in sinergia con altri professionisti – fanno parte delle competenze attese da un Operatore Socio-Sanitario preparato. Conoscere cosa fare, come farlo e con chi interagire in emergenza è essenziale per affrontare con successo le sfide del lavoro socio-sanitario e per garantire cure tempestive, sicure e complete alle persone assistite. Un OSS formato su questi temi saprà contribuire attivamente alla gestione delle urgenze, rimanendo un tassello fondamentale nel mosaico dell’assistenza integrata di qualità.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'Operatore Socio-Sanitario (OSS) svolge un ruolo fondamentale nel primo soccorso, agendo sempre all'interno di un team multidisciplinare e rispettando i propri limiti professionali per garantire un intervento efficace e sicuro in situazioni di emergenza sanitaria.
· OSS come membro del team di emergenza: L’OSS non opera mai da solo ma fa parte di una squadra che include infermieri, medici e altri soccorritori, con compiti specifici come il Basic Life Support e l’uso del defibrillatore, senza oltrepassare i propri limiti professionali.
· Azioni immediate e preparazione del campo: In caso di emergenza, l’OSS deve attivarsi rapidamente per allertare il team, iniziare le manovre di soccorso consentite e preparare l’area per facilitare l’intervento dei soccorritori qualificati.
· Esecuzione di compiti assegnati: Una volta arrivata l’équipe qualificata, l’OSS esegue con precisione le indicazioni ricevute, chiedendo chiarimenti se necessario per evitare errori.
· Comunicazione efficace: L’OSS riferisce informazioni cliniche rilevanti e interventi già effettuati al team, utilizzando modalità strutturate come SBAR, e ascolta attentamente le comunicazioni altrui per garantire la continuità assistenziale.
· Coordinazione e rispetto dei ruoli: L’OSS supporta anticipando le necessità del team senza intralciare, mantenendo ordine e silenzio quando richiesto, e rispettando la leadership medica e infermieristica.
· Documentazione e debriefing: Dopo l’emergenza, l’OSS partecipa al debriefing e compila la documentazione clinica relativa all’intervento, fondamentale per la continuità assistenziale e aspetti medico-legali.
· Etica della collaborazione: L’OSS deve agire con umiltà, responsabilità e rispetto verso colleghi e pazienti, contribuendo a un lavoro di squadra equilibrato e centrato sul benessere della persona assistita.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo dell’OSS nel team di emergenza?
L’OSS collabora con infermieri, medici e soccorritori, svolgendo compiti di supporto come rilevazione dei parametri vitali, manovre di Basic Life Support, utilizzo del DAE, assistenza durante procedure e preparazione dell’ambiente per l’intervento.
2. Cosa non può fare l’OSS durante un’emergenza?
Non può somministrare farmaci di propria iniziativa, eseguire iniezioni o prendere decisioni diagnostiche. Ogni azione deve essere autorizzata e supervisionata da personale sanitario qualificato.
3. Cosa deve fare l’OSS prima dell’arrivo dei soccorsi?
Attivare l’allarme, iniziare le manovre di primo soccorso compatibili con le proprie competenze, liberare lo spazio attorno al paziente e facilitare l’accesso ai soccorritori.
4. Come si integra l’OSS nel team una volta arrivati i soccorritori?
Esegue i compiti assegnati dal medico o infermiere, comunica i dati raccolti, riferisce le azioni già intraprese e collabora in modo ordinato e disciplinato.
5. Quali informazioni deve comunicare l’OSS al personale sanitario?
Dati clinici rilevati, condizioni del paziente, interventi già effettuati e osservazioni utili. La comunicazione deve essere chiara, concisa e tempestiva.
6. Come deve comportarsi l’OSS durante l’intervento?
Rispettare i ruoli, anticipare le necessità del team, evitare di creare confusione, parlare solo se necessario e mantenere una visione d’insieme dell’intervento.
7. Qual è il ruolo dell’OSS nella documentazione post-emergenza?
Compilare il diario clinico con orari, condizioni del paziente e azioni svolte. Partecipare al debriefing per analizzare l’intervento e migliorare la collaborazione futura.
8. Come deve comunicare l’OSS con pazienti e familiari?
Con chiarezza, empatia e rispetto. Può fare da ponte tra paziente, familiari e staff sanitario, fornendo informazioni e gestendo le emozioni in modo professionale.
9. Quali principi etici deve seguire l’OSS nella collaborazione?
Umiltà, responsabilità, spirito di squadra, rispetto delle gerarchie e delle opinioni altrui, e centralità del paziente in ogni azione.
10. Perché è importante la collaborazione dell’OSS in emergenza?
Per garantire un intervento tempestivo, sicuro e coordinato, migliorare l’efficacia delle cure e distribuire il carico di lavoro tra i membri del team.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
OSS come membro del team di emergenza
Azioni immediate e preparazione del campo
Esecuzione di compiti assegnati
Coordinamento e rispetto dei ruoli
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
OSS come membro del team di emergenza
Azioni immediate e preparazione del campo
Esecuzione di compiti assegnati
Coordinazione e rispetto dei ruoli
Capitolo 5 – COMUNICAZIONE E RELAZIONE CON L’UTENTE
In questo capitolo affrontiamo l’importanza di una comunicazione efficace e di una buona relazione con l’utente nel lavoro dell’Operatore Socio Sanitario (OSS). Un OSS, oltre alle competenze tecniche, deve saper comunicare in modo chiaro, empatico e professionale con gli assistiti. Vedremo i principi fondamentali della comunicazione in ambito socio-sanitario, come adattare il proprio stile comunicativo alle diverse tipologie di utenti, l’importanza di ascolto attivo, empatia e rispetto, le strategie per gestire emozioni e conflitti, e infine il ruolo dell’OSS nella relazione d’aiuto. Il tono sarà formale ma semplice, con esempi pratici e suggerimenti visivi (icone, schemi, caselle di testo) per facilitare l’apprendimento.
1. Definizione e importanza della comunicazione
Comunicare significa condividere: la comunicazione è un processo interattivo attraverso cui informazioni, idee, pensieri ed emozioni vengono scambiati tra individui. In ambito socio-sanitario, questo scambio assume un ruolo cruciale: una buona comunicazione tra OSS e utente permette di comprendere i bisogni della persona assistita e di fornire un’assistenza più efficace e personalizzata.
Ogni atto comunicativo coinvolge diversi canali:
· Verbale (ciò che viene detto, le parole parlate o scritte),
· Non verbale (il corpo: gesti, postura, espressioni facciali, sguardo),
· Para-verbale (come parliamo: tono di voce, volume, ritmo, pause).
Questi elementi agiscono insieme: un OSS deve usare parole comprensibili e allo stesso tempo avere un tono rassicurante e una postura accogliente, perché il come si comunica influenza il messaggio tanto quanto il contenuto. Ad esempio, un’informazione data con voce calma e sorriso rassicurante verrà accolta meglio rispetto alla stessa informazione detta in modo frettoloso o brusco.
Suggerimento visivo: Si può inserire uno schema che raffigura i tre canali comunicativi: ad esempio un’icona di una bocca per la comunicazione verbale, un’immagine stilizzata di una persona che gesticola per il non verbale, e un altoparlante con onde sonore per il para-verbale. Questo schema aiuterà a ricordare che il messaggio passa attraverso parole, corpo e voce._
Comunicare bene è fondamentale perché “non si può non comunicare”: anche il silenzio o il comportamento trasmettono un messaggio. Ogni gesto dell’OSS (uno sguardo, un sorriso, un tocco sulla spalla) comunica qualcosa all’utente, esattamente come le parole dette. L’OSS deve dunque essere consapevole di ogni segnale che invia, volontariamente o no, e interpretare correttamente quelli che riceve dall’assistito.
Inoltre, secondo i principi fondamentali della teoria comunicativa (noti come i cinque assiomi di Watzlawick), in ogni scambio ci sono due aspetti inscindibili: il contenuto (ciò che si dice) e la relazione (il modo in cui lo si dice). Un tono cortese e paziente comunica rispetto e attenzione, mentre un tono distaccato o impaziente può minare la fiducia. Contenuto e relazione viaggiano insieme: per esempio, dire “Deve prendere questa medicina” con voce calma e atteggiamento disponibile trasmette autorevolezza e premura; dirlo con impazienza può comunicare irritazione, generando tensione nell’utente.
In sintesi, la comunicazione in ambito socio-sanitario è parte integrante della cura: non è solo passaggio di informazioni cliniche, ma anche strumento per creare un clima di fiducia e sicurezza. Un OSS che comunica con chiarezza ed empatia fa sentire l’utente compreso e rispettato, contribuendo al suo benessere.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La comunicazione è un processo interattivo fondamentale in ambito socio-sanitario, poiché permette di comprendere i bisogni della persona assistita e di fornire un’assistenza più efficace e personalizzata.
· Canali comunicativi: La comunicazione coinvolge tre canali principali: verbale (parole parlate o scritte), non verbale (gesti, postura, espressioni facciali) e para-verbale (tono di voce, volume, ritmo). Questi elementi agiscono insieme per trasmettere il messaggio in modo completo.
· Importanza della consapevolezza: Un OSS deve essere consapevole di ogni segnale che invia, volontariamente o no, e interpretare correttamente quelli che riceve dall’assistito. Anche il silenzio o il comportamento trasmettono un messaggio, quindi è fondamentale comunicare con chiarezza ed empatia.
· Relazione tra contenuto e modo: Secondo i principi della teoria comunicativa, ogni scambio ha due aspetti inscindibili: il contenuto (ciò che si dice) e la relazione (il modo in cui lo si dice). Un tono cortese e paziente comunica rispetto e attenzione, mentre un tono distaccato può minare la fiducia.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché la comunicazione è fondamentale per l’OSS?
Perché permette di comprendere i bisogni dell’utente, instaurare fiducia e offrire un’assistenza più efficace e personalizzata. Comunicare bene è parte integrante della cura.
2. Quali sono i tre canali principali della comunicazione?
· Verbale: parole dette o scritte.
· Non verbale: gesti, postura, espressioni.
· Para-verbale: tono, volume, ritmo della voce.
3. Come influisce il modo in cui si comunica?
Il “come” si comunica (tono, postura, atteggiamento) può rafforzare o indebolire il messaggio. Una voce calma e un sorriso rassicurante migliorano la ricezione del contenuto.
4. Anche il silenzio comunica?
Sì. Secondo la teoria comunicativa, “non si può non comunicare”: anche il silenzio, lo sguardo o un gesto trasmettono un messaggio.
5. Cosa deve osservare l’OSS nella comunicazione dell’utente?
Deve interpretare correttamente segnali verbali e non verbali, cogliere emozioni, paure o bisogni impliciti, e rispondere con empatia e rispetto.
6. Cosa sono il contenuto e la relazione nella comunicazione?
Il contenuto è ciò che si dice, la relazione è il modo in cui lo si dice. Entrambi influenzano la qualità dello scambio e la fiducia tra OSS e utente.
7. Come può l’OSS creare un clima di fiducia?
Utilizzando parole chiare, tono rassicurante, postura accogliente, ascolto attivo e rispetto. Ogni gesto deve trasmettere attenzione e disponibilità.
8. Quali errori comunicativi deve evitare l’OSS?
Parlare in modo frettoloso, usare tono impaziente, ignorare i segnali non verbali dell’utente, o trasmettere distacco emotivo.
9. Come si può rappresentare visivamente la comunicazione?
Con uno schema che mostra:
· una bocca per il verbale,
· una figura che gesticola per il non verbale,
· un altoparlante con onde sonore per il para-verbale.
10. Qual è l’effetto di una comunicazione empatica?
Fa sentire l’utente compreso, rispettato e al sicuro, migliorando la collaborazione e il benessere generale durante l’assistenza.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Importanza della consapevolezza
Relazione tra contenuto e modo
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Importanza della consapevolezza
Relazione tra contenuto e modo
2. Elementi della comunicazione efficace
Comunicare efficacemente significa farsi capire e, al contempo, capire l’altro. Alcuni elementi chiave per una comunicazione efficace in ambito OSS sono:
· Chiarezza e semplicità: usare un linguaggio semplice, parole familiari, frasi brevi e dirette. Evitare gergo tecnico o termini medici complessi quando si parla con l’utente e i familiari. Se occorre usare una parola difficile, l’OSS la spiega con esempi concreti. Ad esempio, invece di dire “Ha un’ischemia miocardica”, è meglio dire “Ha avuto un problema al cuore, un infarto”. Parlare in modo chiaro previene equivoci e aiuta l’assistito a seguire le indicazioni di cura.
· Ascolto attivo: è la capacità di ascoltare con piena attenzione, mostrando interesse per ciò che l’utente comunica. Si manifesta attraverso il contatto visivo (guardare l’interlocutore), segnali di incoraggiamento (annuire col capo, dire “sì, capisco”), evitando di interrompere. L’ascolto attivo implica anche fare domande aperte per approfondire (“Come si sente oggi?”, “Mi racconti cosa la preoccupa”) e riformulare quanto detto dall’utente per verificare di aver compreso correttamente (“Se ho capito bene, lei si sente stanco soprattutto la sera, giusto?”). Grazie all’ascolto attivo, l’utente percepisce che l’OSS è sinceramente interessato e disposto ad aiutarlo.
· Empatia: è la capacità di mettersi nei panni dell’altro, comprendendone lo stato d’animo e la prospettiva. Un OSS empatico cerca di capire le paure, le angosce o le esigenze non espresse dell’utente. Ciò si traduce in frasi come “Immagino che questa situazione possa spaventarla, cercherò di aiutarla”. L’empatia aiuta l’operatore a calibrare il proprio comportamento: ad esempio, di fronte a un paziente ansioso, l’OSS adotterà un tono particolarmente rassicurante e paziente. Mostrare empatia (anche solo attraverso uno sguardo comprensivo o offrendo la mano) fa sentire la persona capita e accolta, rafforzando l’alleanza terapeutica.
· Rispetto e cortesia: ogni utente va sempre trattato con dignità e rispetto, indipendentemente dalla sua condizione. Questo significa usare formule cortesi (“signora”, “signor”, “per favore”, “grazie”), tutelarne la privacy (non parlare di fronte ad altri di questioni personali senza consenso, chiudere la porta durante le procedure intime) e rispettarne l’identità e la cultura. L’OSS ricorda che la persona viene prima della malattia: dietro il “paziente” c’è un individuo con la propria storia, le proprie abitudini e valori. Essere rispettosi include anche mantenere le promesse fatte (es. “Torno tra cinque minuti”) e scusarsi sinceramente in caso di ritardi o disagi. La cortesia e il rispetto alimentano la fiducia reciproca.
· Coerenza tra verbale e non verbale: un elemento spesso trascurato, ma essenziale, è l’allineamento tra ciò che si dice e come lo si dice. Se le parole comunicano disponibilità ma il tono o l’atteggiamento tradiscono impazienza (ad esempio braccia conserte, sguardo altrove), l’utente percepirà dissonanza e potrebbe non fidarsi. L’OSS deve quindi prestare attenzione al proprio linguaggio del corpo: uno sguardo aperto, un sorriso gentile e un tono di voce calmo rafforzano il messaggio di aiuto e vicinanza. Consiglio pratico: quando si comunica una notizia difficile (es. l’esigenza di una terapia dolorosa), sedersi accanto all’utente, assumere una postura non minacciosa (braccia rilassate, a mani aperte) e parlare con voce calma può attenuare l’impatto emotivo della comunicazione.
· Feedback e verifica della comprensione: la comunicazione efficace è bidirezionale. L’OSS non si limita a trasmettere informazioni, ma verifica sempre che l’utente abbia compreso. Può chiedere: “Vuole che le rispieghi qualche passaggio?” oppure “Mi potrebbe ripetere come prenderà questa medicina, per sicurezza?”. Allo stesso modo, l’operatore incoraggia l’assistito a esprimere dubbi o emozioni riguardo alle informazioni ricevute. Questo scambio di feedback permette di chiarire subito eventuali malintesi e di adattare la spiegazione al livello dell’interlocutore, evitando errori o incomprensioni pericolose (ad esempio, fraintendimenti sulla dose di un farmaco).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Comunicare efficacemente in ambito OSS significa farsi capire e comprendere l’altro, utilizzando strategie che facilitano l’interazione e la fiducia reciproca.
· Chiarezza e semplicità: Utilizzare un linguaggio semplice e diretto, evitando termini tecnici non familiari, e spiegare parole difficili con esempi concreti per prevenire equivoci e favorire la comprensione da parte dell’assistito.
· Ascolto attivo ed empatia: Prestare piena attenzione all’utente, mostrando interesse con segnali non verbali e domande aperte, riformulando quanto detto per verificare la comprensione; mettersi nei panni dell’altro per capire le sue emozioni e adattare il proprio comportamento.
· Rispetto, coerenza e feedback: Trattare ogni persona con dignità e cortesia, rispettandone la privacy e cultura, mantenendo coerenza tra comunicazione verbale e non verbale, e verificando sempre che l’utente abbia compreso le informazioni, incoraggiando domande e chiarimenti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa comunicare efficacemente per un OSS?
Significa farsi capire chiaramente e comprendere l’altro, utilizzando un linguaggio semplice, ascolto attivo, empatia e coerenza tra parole e atteggiamenti.
2. Perché è importante usare un linguaggio semplice?
Per evitare fraintendimenti e rendere le informazioni accessibili a tutti, soprattutto agli utenti e familiari che non conoscono il linguaggio tecnico o medico.
3. Cos’è l’ascolto attivo?
È la capacità di ascoltare con attenzione e partecipazione, mostrando interesse con il contatto visivo, segnali di incoraggiamento e domande aperte, senza interrompere.
4. Come si dimostra empatia nella comunicazione?
Mettendosi nei panni dell’altro, riconoscendo le sue emozioni e rispondendo con frasi che trasmettono comprensione e vicinanza, come “Capisco che può essere difficile”.
5. Qual è il ruolo del rispetto e della cortesia?
Trattare ogni persona con dignità, usare formule gentili, tutelare la privacy e mantenere le promesse. Il rispetto rafforza la fiducia e il rapporto di cura.
6. Perché è importante la coerenza tra verbale e non verbale?
Perché il corpo comunica tanto quanto le parole. Se il tono o la postura contraddicono il messaggio, l’utente può percepire incoerenza e perdere fiducia.
7. Come si può comunicare una notizia difficile in modo efficace?
Sedendosi accanto all’utente, assumendo una postura aperta e rilassata, parlando con voce calma e spiegando con chiarezza e sensibilità.
8. Cosa si intende per feedback nella comunicazione?
È il riscontro che l’OSS chiede all’utente per verificare se ha compreso il messaggio. Ad esempio: “Mi può ripetere come prenderà questa medicina, per sicurezza?”
9. Come si incoraggia l’utente a esprimere dubbi o emozioni?
Creando un clima di fiducia, facendo domande aperte e rassicurando che ogni domanda è lecita. L’OSS deve mostrarsi disponibile e non giudicante.
10. Qual è il beneficio di una comunicazione efficace per l’utente?
Fa sentire la persona compresa, rispettata e coinvolta nel proprio percorso di cura, migliorando la collaborazione e il benessere complessivo.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
3. Barriere alla comunicazione e come superarle
Non sempre comunicare è facile: esistono barriere comunicative che possono rendere difficile lo scambio tra OSS e utente. Un buon operatore deve saper riconoscere queste barriere e impegnarsi a minimizzarle o rimuoverle. Ecco le principali barriere in ambito socio-sanitario e alcune strategie per superarle:
· Barriere linguistiche e cognitive: differenze di lingua o difficoltà cognitive dell’utente (es. demenza, disorientamento) possono ostacolare la comprensione. L’OSS in questi casi parla lentamente, usando parole molto semplici e concrete. Se l’utente non parla italiano, è importante l’aiuto di un mediatore culturale o di un familiare interprete, oppure l’uso di comunicazione non verbale (gesti, immagini) per farsi capire. Con persone affette da demenza, ad esempio, l’operatore utilizza frasi brevi, ripete con pazienza i concetti e accompagna le parole con espressioni facciali e gesti rassicuranti.
· Barriere sensoriali: un udito o una vista deficitari rendono difficili le interazioni. Con un utente ipoacusico (sordo o con problemi di udito) l’OSS deve articolare bene le parole, farsi vedere in volto mentre parla (per facilitare la lettura labiale), aumentare un po’ il volume della voce senza gridare e ridurre i rumori ambientali. Può essere utile avvicinarsi all’orecchio migliore e, se necessario, usare supporti scritti (scrivere un messaggio in stampatello grande). Nel caso di utente cieco o ipovedente, l’operatore sanitario compensa descrivendo a voce ciò che sta facendo e usando il tatto per orientare (ad esempio, guidando la mano dell’assistito verso un oggetto). Elimina ostacoli fisici nello spazio e annuncia sempre la propria presenza e le prossime azioni (“Ora le metto un cuscino dietro la schiena”).
· Barriere emotive: emozioni intense possono bloccare la comunicazione. La paura, l’ansia, il dolore o la rabbia possono impedire all’utente di ascoltare o di esprimersi con calma. Allo stesso modo, lo stress o la stanchezza dell’operatore possono influire negativamente sul modo di porsi. Per superare queste barriere, l’OSS deve prima di tutto riconoscere l’emozione in gioco. Se il paziente è spaventato o arrabbiato, è utile verbalizzare la cosa con empatia: “Capisco che lei sia preoccupato”. Questo spesso riduce la tensione, perché l’utente si sente compreso. L’operatore mantiene un atteggiamento calmo e rassicurante, lascia sfogare l’assistito senza interrompere (se la situazione lo consente) e risponde con voce pacata. Per gestire le proprie emozioni, l’OSS può fare un respiro profondo, mantenere il focus sul bisogno dell’altro e ricordare di non prenderla sul personale in caso di aggressività verbale. Se si sente sopraffatto, può chiedere il cambio con un collega per qualche minuto.
· Barriere ambientali: il contesto fisico e organizzativo a volte ostacola la comunicazione. Ad esempio, mancanza di privacy (stanza affollata, altre persone presenti) che inibisce il paziente dal parlare liberamente; rumore (televisore accesso, suonerie, altri pazienti che parlano) che rende difficile udirsi; fretta e mancanza di tempo che portano a comunicazioni affrettate e superficiali. Per quanto possibile, l’OSS cerca di creare un ambiente favorevole: può proporre di spostarsi in un luogo tranquillo per parlare, chiudere la porta, sedersi accanto all’utente dedicando qualche minuto esclusivo. Se il reparto è concitato, anche solo far capire all’assistito “Mi dica, la ascolto con calma” aiuta a farlo sentire al centro dell’attenzione nonostante i ritmi di lavoro serrati. La gestione del tempo è cruciale: evitare di dare informazioni importanti mentre si è già sulla porta in uscita; meglio pianificare momenti ad hoc per spiegare questioni delicate.
· Barriere socio-culturali e pregiudizi: differenze di età, cultura, istruzione o valori tra OSS e utente possono generare incomprensioni. Ad esempio, un giovane operatore potrebbe doversi relazionare con un anziano molto formale, oppure l’OSS può assistere persone di religione diversa con tabù particolari (es. una donna musulmana che preferisce non essere toccata da uomini). In questi casi l’operatore adatta il proprio registro comunicativo: con una persona anziana potrebbe dare del Lei e usare formule rispettose, mentre con un adolescente potrebbe adottare uno stile più informale ma sempre rispettoso. È fondamentale evitare ogni giudizio o stereotipo: se l’utente esprime opinioni diverse dalle proprie, l’OSS mantiene un atteggiamento neutro e professionale. Ad esempio, se un paziente ha credenze non scientifiche sulla sua malattia, l’operatore ascolterà senza deridere e poi, con tatto, fornirà spiegazioni corrette per guidarlo, senza sminuire le sue convinzioni. Conoscere e rispettare la cultura dell’assistito (anche nelle piccole cose, come chiamarlo col nome che preferisce, rispettare i suoi tempi di preghiera, etc.) è parte integrante di una comunicazione efficace e rispettosa.
In sintesi, l’OSS deve essere consapevole dei possibili ostacoli nella comunicazione e proattivo nel prevenirli o ridurli. Una frase chiave da ricordare è: “Se la comunicazione fallisce, adatta il tuo approccio”. Ciò significa cambiare linguaggio, ritmo, canale o ambiente finché il messaggio non passa e l’altra persona si sente ascoltata.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Comunicare efficacemente in ambito socio-sanitario richiede la capacità di riconoscere e superare diverse barriere che possono ostacolare lo scambio tra operatore socio-sanitario (OSS) e utente. Questi ostacoli includono difficoltà linguistiche, sensoriali, emotive, ambientali e socio-culturali, ciascuno richiedente strategie specifiche per garantire un dialogo chiaro e rispettoso.
· Barriere linguistiche e cognitive: Differenze linguistiche o condizioni come demenza e disorientamento possono complicare la comprensione; l’OSS deve usare un linguaggio semplice, lento e supporti non verbali, oltre a coinvolgere mediatori culturali o familiari interpreti se necessario.
· Barriere sensoriali: Problemi di udito o vista richiedono che l’operatore adatti la comunicazione con parole articolate, lettura labiale, supporti scritti, descrizioni vocali e guida tattile, eliminando ostacoli fisici e annunciando le proprie azioni.
· Barriere emotive: Emozioni intense come paura, ansia o rabbia possono bloccare la comunicazione; l’OSS deve riconoscere e verbalizzare con empatia tali emozioni, mantenere calma e rassicurare, gestendo anche il proprio stress per favorire un dialogo sereno.
· Barriere ambientali e socio-culturali: Contesti rumorosi, mancanza di privacy e differenze culturali o di valori possono creare incomprensioni; è importante creare ambienti favorevoli, rispettare le differenze culturali senza giudizi e adattare il registro comunicativo per accogliere le esigenze dell’utente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa sono le barriere comunicative in ambito socio-sanitario?
Sono ostacoli che rendono difficile lo scambio di informazioni tra OSS e utente, come differenze linguistiche, sensoriali, emotive, ambientali o culturali.
2. Come può l’OSS superare le barriere linguistiche?
Parlando lentamente, usando parole semplici e concrete, ricorrendo a gesti, immagini o mediatori culturali, e ripetendo con pazienza i concetti.
3. Quali strategie usare con utenti affetti da demenza?
Utilizzare frasi brevi, tono rassicurante, gesti chiari, espressioni facciali accoglienti e ripetere con calma le informazioni.
4. Come comunicare con persone ipoacusiche?
Articolare bene le parole, farsi vedere in volto, aumentare leggermente il volume senza gridare, ridurre i rumori e usare messaggi scritti se necessario.
5. Quali accorgimenti adottare con utenti ciechi o ipovedenti?
Descrivere verbalmente le azioni, guidare con il tatto, eliminare ostacoli fisici e annunciare sempre la propria presenza e le azioni imminenti.
6. Come gestire le barriere emotive?
Riconoscere l’emozione, verbalizzarla con empatia, mantenere un atteggiamento calmo, lasciare sfogare l’utente e, se necessario, chiedere supporto a un collega.
7. Quali sono le barriere ambientali più comuni?
Rumore, mancanza di privacy, fretta e spazi affollati. L’OSS può cercare un luogo tranquillo, chiudere la porta, sedersi accanto all’utente e dedicare tempo alla comunicazione.
8. Come affrontare le barriere socio-culturali?
Adattare il linguaggio e lo stile comunicativo, evitare giudizi, rispettare credenze e abitudini, e mantenere un atteggiamento neutro e professionale.
9. Cosa fare se l’utente ha opinioni diverse dalle proprie?
Ascoltare senza deridere, fornire spiegazioni corrette con tatto e rispettare le convinzioni dell’utente, favorendo un dialogo costruttivo.
10. Qual è la frase chiave da ricordare per superare le barriere?
“Se la comunicazione fallisce, adatta il tuo approccio”: cambiare linguaggio, ritmo, canale o ambiente finché il messaggio non passa e l’utente si sente ascoltato.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Barriere linguistiche e cognitive
Barriere ambientali e socio-culturali
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Barriere linguistiche e cognitive
Barriere ambientali e socio-culturali
4. Tipologie di utenti e adattamento della comunicazione
Pensiamo alle differenze tra alcuni tipi di utenti:
· Un anziano fragile avrà bisogni comunicativi diversi da quelli di un adulto giovane;
· Un bambino richiede un approccio diverso rispetto a un adulto, così come un adolescente va preso con accorgimenti specifici;
· Una persona con demenza o disabilità intellettiva comprenderà solo messaggi molto semplici e coerenti;
· Un utente con disturbi psichiatrici (es. schizofrenia, depressione grave) potrebbe interpretare diversamente il comportamento dell’operatore e avere reazioni imprevedibili;
· Persone provenienti da culture diverse potrebbero non capire alcune espressioni idiomatiche o avere diverse concezioni del contatto fisico e del rispetto.
Di seguito, esamineremo come un OSS può adattare la comunicazione ad alcune categorie comuni di utenti, con esempi pratici:
• Persone anziane: con gli utenti anziani è fondamentale avere pazienza e rispetto. Spesso gli anziani possono presentare problemi di udito, rallentamento cognitivo o memoria labile. L’OSS deve:
Ø Parlare a voce un po’ più alta (ma senza urlare) e scandire bene le parole.
Ø Utilizzare frasi semplici, una domanda alla volta, dando loro il tempo di rispondere senza interrompere o completare le frasi al posto loro.
Ø Ripetere le informazioni chiave più volte e magari fornire un promemoria scritto (ad esempio, l’orario in cui verrà somministrata una terapia), poiché la ripetizione aiuta la comprensione e la memorizzazione.
Ø Mostrare rispetto evitando toni condiscendenti: mai trattare un anziano come un bambino. Frasi come “Questo l’ha già detto” o usare diminutivi (“andiamo a fare il bagnetto?” rivolto a un adulto) sono percepite come mancanza di rispetto. Al contrario, valorizzare la loro esperienza di vita e coinvolgerli nelle decisioni possibili li fa sentire considerati.
Ø Rispettare le forme di cortesia a cui tengono: molti anziani preferiscono essere chiamati per cognome o con titoli (es. Sig.ra Bianchi). L’OSS può chiedere “Come preferisce che la chiami?” per mostrare attenzione.
Ø Essere affettuosi ma appropriati: un sorriso sincero, offrire il braccio per camminare insieme, o piccoli gesti come sistemare il cuscino, possono comunicare vicinanza. Tuttavia, bisogna percepire se alla persona piace il contatto fisico: alcuni anziani gradiscono una mano sulla spalla come conforto, altri potrebbero non sentirsi a proprio agio.
Esempio: La Sig.ra Maria, 82 anni, fatica a sentire ed è un po’ diffidente. L’OSS Giulia, quando le parla, si assicura di avere la sua attenzione: la chiama gentilmente per nome, si avvicina al suo campo visivo e pronuncia con chiarezza, a ritmo lento: “Signora Maria, ora le misuriamo la pressione, va bene?”. Notando che Maria appare incerta, Giulia lo ripete sorridendo e mostrando con il gesto cosa intende fare (mima il gesto di stringere il bracciale sul braccio). Maria annuisce e sorride: ha capito grazie alle parole semplici e al linguaggio non verbale di Giulia. In seguito, Maria esprime preoccupazione per il suo stato di salute; Giulia ascolta senza interrompere, annuendo, e con voce calma la rassicura spiegandole con parole semplici il parere del medico. Maria a fine giornata commenta: “Quella ragazza mi ha davvero capita”.
Questo esempio illustra come, con un anziano, occorrono tempo, chiarezza e tatto. Inoltre, l’OSS deve saper riconoscere se l’anziano non vuole comunicare: a volte l’anziano può chiudersi in silenzio o rifiutare il dialogo per tristezza o stanchezza. Forzarlo a parlare può essere controproducente; meglio mostrarsi disponibili: “Quando se la sente, sono qui per ascoltarla”, rispettando i suoi tempi.
• Bambini e adolescenti: comunicare con i più piccoli richiede sensibilità e creatività. Un bambino potrebbe avere paura dell’operatore perché lo associa al medico o a qualcosa di doloroso. Strategie utili:
Ø Mettersi all’altezza del bambino: fisicamente, chinandosi o sedendosi, per non incombere dall’alto in modo intimidatorio.
Ø Usare un tono di voce dolce e giocoso, magari trasformando la procedura in un gioco. Ad esempio, dire: “Adesso facciamo finta che questo termometro sia un razzo che parte sotto il braccio!”. Questo può distrarre il piccolo dalla paura.
Ø Spiegare con parole semplici e immagini: ad esempio, per far capire a un bambino perché deve prendere una medicina amara, si potrebbe dire “Dentro questa medicina ci sono dei piccoli aiutanti che combattono i germi cattivi nello stomaco”, usando metafore che lui possa capire.
Ø Utilizzare il gioco o il disegno: un OSS in pediatria potrebbe usare un pupazzetto per “mostrare” al bimbo come metterà una benda, oppure dare carta e matite al bambino per disegnare quello che sente. Il gioco aiuta a esprimere emozioni indirettamente.
Ø Coinvolgere i genitori o la figura di riferimento: il bambino si sente sicuro se vede il genitore sereno. L’OSS prima spiega al genitore cosa farà, eventualmente chiedendo di tenere il bambino in braccio o distrarlo. Importante anche rivolgersi direttamente al bambino (non parlare solo sopra la sua testa al genitore): “Adesso la mamma ti tiene la mano e io ti metto questa crema magica sul ginocchio”.
Ø Con gli adolescenti, è importante un approccio diretto ma rispettoso: l’OSS può usare un linguaggio giovanile purché autentico, evitare di mostrarsi giudicante e garantire riservatezza (spesso i ragazzi si aprono di più se sanno che ciò che confidano non verrà riferito a tutti). Trattarli da quasi-adulti, responsabilizzandoli nelle cure (es. tenere loro stessi un diario delle terapie da fare) li coinvolge attivamente.
• Persone con disabilità cognitiva o demenza: quando l’utente ha limitate capacità cognitive (ad esempio un ritardo mentale importante) o soffre di demenza senile/Alzheimer, la comunicazione deve adattarsi ai limiti di comprensione e alla realtà percettiva della persona:
Ø Semplicità estrema: frasi brevi, riferite al qui e ora. Evitare concetti astratti o troppe informazioni tutte insieme. Ad esempio, con un paziente con Alzheimer dire “Ora facciamo colazione” è meglio che spiegare tutto il programma della giornata (che non può ricordare e rischia di confonderlo).
Ø Ripetitività e routine: queste persone traggono beneficio dalla ripetizione quotidiana delle stesse frasi per le stesse azioni. L’OSS può creare rituali verbali rassicuranti, ad esempio ogni mattina salutare allo stesso modo (“Buongiorno signor Luigi, sono Anna, la sua OSS. Adesso l’aiuto a lavarsi il viso come facciamo ogni giorno, va bene?”).
Ø Linguaggio non verbale intenso: usare molto il sorriso, il contatto oculare, e, se appropriato, il contatto fisico (tenere la mano, un abbraccio leggero sulle spalle) per comunicare sicurezza e affetto. Spesso i malati di Alzheimer capiscono più dalle emozioni trasmesse dal tono e dal gesto che non dal significato letterale delle parole.
Ø Evitare confronti diretti con la realtà in caso di disorientamento temporale/spaziale: se l’anziano chiede “Dov’è mia madre?” e la madre è morta da anni, correggerlo bruscamente può causare trauma ogni volta. È preferibile una comunicazione valida e orientante ma dolce, ad esempio rispondere: “Sua madre al momento non può venire, ma io sono qui con lei”, spostando l’attenzione sul presente rassicurante, invece di dire “È morta da 20 anni, se lo deve ricordare!”.
Ø Ascolto del non verbale: con chi non sa esprimersi a parole, l’OSS deve “leggere” i segnali di disagio o bisogno attraverso il corpo (agitazione, espressione del volto, lamenti). Un OSS attento nota, ad esempio, che un paziente con deficit cognitivo che non parla, oggi rifiuta il cibo e tiene la mano sull’addome: capisce così che potrebbe avere un dolore e lo segnala all’infermiere/medico. Comunicare non è solo parlare, ma anche osservare.
• Persone con disturbi psichiatrici: nell’interazione con utenti che hanno problemi di salute mentale, l’OSS deve unire tatto comunicativo e prudenza. Alcuni punti guida:
Ø Rimanere calmi e prevedibili: molte patologie (come la schizofrenia paranoide) possono far sì che il paziente interpreti in modo distorto i comportamenti altrui. L’operatore deve quindi mantenere un atteggiamento calmo, un tono neutro e non invadente, evitando gesti bruschi. Essere “prevedibili” significa spiegare prima di fare: “Ora mi avvicino per aiutarla a sedersi, ok?”, così la persona non si spaventa per un contatto improvviso.
Ø Mostrare empatia senza alimentare le delusioni: se un paziente psichiatrico esprime una convinzione delirante (es. “sento delle voci che mi insultano”), l’OSS non deve ridicolizzarlo né confermare il delirio. Una risposta empatica potrebbe essere: “Deve essere molto angosciante sentire quelle voci. Io sono qui con lei, cerchiamo insieme un modo per farla stare meglio”. In questo modo si valida l’emozione (l’angoscia è reale) senza avvalorare il contenuto irreale, ma offrendogli supporto.
Ø Ascolto attivo e paziente: lasciar sfogare se è arrabbiato o agitato (purché in sicurezza), mantenendo un ascolto senza giudizio. Spesso queste persone sentono di “non essere ascoltate” dal mondo attorno e reagiscono con rabbia; se incontrano un operatore che realmente ascolta e risponde con calma, possono gradualmente rasserenarsi.
Ø Comunicazione semplice e focalizzata sul qui e ora: evitare argomentazioni logiche complesse o tentativi di persuasione rigida. Meglio proporre scelte semplici (es. “Preferisce fare una passeggiata in giardino o stare seduto qui a parlare un po’ con me?”) per restituire un senso di controllo e collaborazione, invece di dare ordini perentori (che potrebbero scatenare opposizione).
Ø Stabilire confini chiari: mantenendo però un tono rispettoso. Ad esempio, se il paziente tende a usare parolacce o insulti, l’OSS può dire con fermezza ma gentilezza: “Capisco la sua rabbia, ma non le permetto di offendermi. Io voglio aiutarla, parliamo con calma”. Questo segnala che c’è un limite, ma l’intenzione di aiuto rimane.
Ø Sicurezza: se la persona diventa molto agitata o aggressiva, l’OSS deve saper coinvolgere immediatamente altri colleghi o professionisti (es. infermieri, medici, in certi casi la sicurezza) per tutelare l’incolumità di tutti. La comunicazione di de-escalation in questi casi sarà approfondita più avanti, ma qui basti ricordare che la propria sicurezza viene prima: un OSS non deve mai mettere a repentaglio se stesso nel tentativo di calmare da solo una situazione pericolosa.
• Persone di culture o lingue diverse: viviamo in una società multiculturale, e un OSS può assistere utenti stranieri o con tradizioni differenti. Adattare la comunicazione in questi casi significa:
Ø Superare la barriera linguistica: se l’utente non parla o capisce poco l’italiano, l’operatore deve usare parole molto semplici, parlare più lentamente e con accompagnamento gestuale (ad esempio, indicare il bicchiere d’acqua mentre si dice “Beva qui”). Può essere utile imparare poche parole chiave nella lingua dell’assistito (come “dolore”, “mangiare”, “bene”) per farlo sentire accolto.
Ø Utilizzare supporti visivi: foto, disegni o app con traduzione per facilitare lo scambio. Esistono tabelle illustrate per la comunicazione base (con figure che rappresentano fame, sete, dolore, toilette, ecc.) che l’OSS può mostrare chiedendo all’utente di indicare ciò di cui ha bisogno.
Ø Rispettare le differenze culturali: informarsi se il paziente ha esigenze particolari (alimentari, religiose, di pudore). Ad esempio, con una donna di cultura islamica può essere opportuno, se possibile, che sia un’operatrice donna a occuparsi dell’igiene personale; con un paziente di religione induista evitare di offrire cibi proibiti come la carne bovina. Anche forme di saluto e contatto possono variare: in alcune culture non ci si stringe la mano con le donne, in altre toccare la testa è sgradito. L’OSS, se non conosce la cultura, adotta un atteggiamento di curiosità rispettosa, chiedendo alla persona o ai familiari come preferiscono essere aiutati (“C’è qualcosa che devo sapere per rispettare le sue abitudini?”).
Ø Evitare equivoci culturali: ad esempio, il sorriso può essere interpretato diversamente; in alcune culture un paziente potrebbe annuire per educazione anche se non ha capito nulla. Perciò l’OSS non dà nulla per scontato e controlla la comprensione spesso, magari facendosi ripetere in altre parole quanto spiegato.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La comunicazione efficace degli operatori socio-sanitari (OSS) deve adattarsi alle diverse esigenze degli utenti, tenendo conto di età, condizioni di salute e contesto culturale. Ogni categoria di utenti richiede un approccio specifico per garantire rispetto, comprensione e supporto adeguato.
· Comunicazione con anziani: È importante parlare chiaramente e lentamente, usare frasi semplici, ripetere le informazioni chiave e mostrare rispetto evitando toni condiscendenti. L’OSS deve anche rispettare le preferenze di cortesia e il gradimento del contatto fisico, offrendo vicinanza con tatto e pazienza.
· Approccio a bambini e adolescenti: Con i bambini si usano toni dolci, si spiega con parole semplici e si impiega il gioco per ridurre la paura. Gli adolescenti vanno trattati con rispetto, usando un linguaggio autentico e garantendo riservatezza, coinvolgendoli attivamente nelle cure.
· Persone con disabilità cognitiva o demenza: La comunicazione deve essere semplice, focalizzata sul presente, con frasi brevi e ripetizioni. L’uso del linguaggio non verbale è fondamentale per trasmettere sicurezza e affetto, evitando confronti diretti con realtà dolorose e osservando attentamente segnali non verbali.
· Utenti con disturbi psichiatrici: È necessario mantenere calma e prevedibilità, mostrare empatia senza confermare deliri, ascoltare attivamente e proporre scelte semplici per favorire la collaborazione. Vanno stabiliti confini chiari e garantita la sicurezza, coinvolgendo altri professionisti se necessario.
· Persone di culture diverse: Superare barriere linguistiche con parole semplici e supporti visivi, rispettare esigenze culturali e religiose, e adottare un atteggiamento di curiosità rispettosa chiedendo come preferiscono essere assistiti. È importante controllare la comprensione per evitare equivoci.
· Importanza dell’adattamento e flessibilità: Non esiste un unico modo di comunicare valido per tutti; l’OSS deve essere flessibile e sensibile alle diverse necessità individuali, valorizzando l’esperienza e il contesto di ogni persona assistita.
· Ascolto e rispetto dei tempi: Rispettare la volontà dell’utente di comunicare o meno, evitando forzature e mostrando disponibilità a dialogare quando la persona è pronta, è fondamentale per un rapporto di fiducia e supporto efficace.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché è importante adattare la comunicazione all’utente?
Perché ogni persona ha caratteristiche diverse (età, cultura, condizione clinica, capacità cognitive) e una comunicazione efficace deve tener conto di queste variabili per essere compresa e accolta.
2. Come comunicare efficacemente con una persona anziana?
Parlare con voce chiara e scandita, usare frasi semplici, rispettare i tempi di risposta, evitare toni condiscendenti, valorizzare la loro esperienza e chiedere come preferiscono essere chiamati.
3. Quali strategie usare con bambini e adolescenti?
Mettersi alla loro altezza, usare tono dolce e giocoso, spiegare con immagini e metafore, coinvolgere i genitori, e con gli adolescenti garantire riservatezza e responsabilizzarli nelle cure.
4. Come comunicare con persone affette da demenza o disabilità cognitiva?
Utilizzare frasi brevi e concrete, ripetere con pazienza, usare il linguaggio non verbale (sorriso, contatto visivo), evitare confronti diretti con la realtà e osservare i segnali corporei.
5. Cosa fare se l’anziano rifiuta il dialogo?
Non forzarlo a parlare. È meglio mostrarsi disponibili e rispettare i suoi tempi, dicendo ad esempio: “Quando se la sente, sono qui per ascoltarla”.
6. Come gestire la comunicazione con utenti con disturbi psichiatrici?
Mantenere calma e prevedibilità, spiegare ogni azione prima di farla, mostrare empatia senza confermare deliri, proporre scelte semplici e stabilire confini chiari con rispetto.
7. Quali accorgimenti adottare con utenti di culture o lingue diverse?
Usare parole semplici, accompagnare con gesti, ricorrere a supporti visivi, rispettare abitudini culturali e religiose, e verificare sempre la comprensione.
8. Come evitare equivoci culturali?
Non dare nulla per scontato, chiedere con rispetto come preferiscono essere aiutati, e controllare che abbiano davvero compreso ciò che è stato detto.
9. Qual è il ruolo del linguaggio non verbale nella comunicazione adattata?
È fondamentale, soprattutto con utenti che hanno difficoltà verbali. Gesti, espressioni facciali e contatto fisico (se gradito) trasmettono sicurezza e affetto.
10. Qual è la frase chiave da ricordare per l’adattamento comunicativo?
“Non esiste un solo modo giusto di comunicare”: l’OSS deve essere flessibile, osservare, ascoltare e adattare il proprio approccio alla persona che ha davanti.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Approccio a bambini e adolescenti
Persone con disabilità cognitiva o demenza
Pazienti con disturbi psichiatrici
Importanza dell’adattamento e flessibilità
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Approccio a bambini e adolescenti
Persone con disabilità cognitiva o demenza
Utenti con disturbi psichiatrici
Importanza dell’adattamento e flessibilità
5. Esempi pratici di adattamento della comunicazione
Durante la routine quotidiana, l’OSS deve adattare di continuo il proprio stile comunicativo. Vediamo qualche scenario tipo con le relative modalità di comunicazione efficace:
· Situazione 1: Un anziano con lieve demenza rifiuta di fare il bagno perché “lo ha già fatto stamattina” (in realtà non è vero). L’OSS non contraddice bruscamente la falsa credenza. Invece dice con tono rassicurante: “Va bene, capisco che per Lei è fastidioso. Facciamo così: oggi laviamo solo viso e mani, così è più fresco, d’accordo?”. Così l’anziano, non sentendosi giudicato né forzato, accetta di collaborare almeno in parte. L’operatore ha adattato la comunicazione: invece di insistere sulla realtà (che non ricordava di non essersi lavato), ha trovato un compromesso, rispettando il bisogno di dignità dell’anziano.
· Situazione 2: Una paziente giovane non udente deve essere istruita su una medicazione. L’OSS sa che legge le labbra, perciò mantiene il contatto visivo frontale mentre parla, scandendo bene le parole. Ad ogni passo mostra visivamente cosa farà (apre la garza, indica il disinfettante) e consegna alla paziente un foglio con i punti principali scritti, così che lei possa leggere e fare domande su ciò che non è chiaro. Inoltre, l’OSS impara da lei alcuni segni basici nella lingua dei segni (come “dolore” e “bene”) per comunicare meglio. Questa sensibilità linguistica crea fiducia: la paziente commenta che si è sentita compresa e autonoma nel gestire la sua cura.
· Situazione 3: Un familiare arrabbiato (il figlio di un’anziana signora) lamenta che “nessuno gli spiega niente”. L’OSS designato, appena saputo del malumore, decide di parlargli con calma in una saletta tranquilla. Si presenta e dice: “Capisco la sua preoccupazione per la mamma. Mi dica pure, sono qui per ascoltarla”. Lascia che il figlio sfoghi la sua frustrazione (sentendosi finora ignorato dallo staff). Senza interromperlo, l’operatore annuisce e alla fine riassume: “Ho capito, lei vorrebbe essere aggiornato sulle condizioni di sua madre e sulle cure in atto”. Confermata questa esigenza, l’OSS chiama l’infermiera responsabile e insieme forniscono al figlio tutte le informazioni disponibili, scusandosi se prima non l’avevano fatto adeguatamente. Il familiare si calma visibilmente e ringrazia. In questo episodio, l’OSS ha adattato la sua comunicazione a una persona esterna (familiare) in stato di agitazione: ha usato ascolto attivo, empatia (“capisco la sua preoccupazione”), e poi comunicazione chiara e trasparente. Questo ha trasformato un potenziale conflitto in un dialogo costruttivo.
Riassumendo, l’OSS deve avere versatilità comunicativa: modulare linguaggio, tono e strategie in base all’interlocutore. Ogni utente è unico; il successo della relazione di cura dipende dalla capacità dell’operatore di incontrare l’utente dove si trova, adeguandosi al suo livello comunicativo e al suo vissuto. Questa flessibilità richiede esperienza, ma anche osservazione e formazione: l’OSS dovrebbe costantemente osservare le reazioni degli assistiti alle proprie parole e aggiustare il tiro se nota incomprensioni oppure disagio.
Suggerimento visivo: Qui si potrebbe inserire una casella di testo con un titolo tipo “ Promemoria: Adatta il tuo stile” e un contenuto sintetico, ad esempio:
· Parlare semplice con chi non capisce;
· Parlare lento con chi ha bisogno di tempo;
· Usare il corpo (gesti, sguardi) quando le parole non bastano;
· Usare il cuore (empatia) sempre, con chiunque.
6. Ascolto attivo, empatia e rispetto
Nell’ambito assistenziale, la qualità della relazione tra Operatore Socio-Sanitario (OSS) e paziente rappresenta il vero cardine di una presa in carico efficace e umana. Se le competenze tecniche sono indispensabili per la corretta esecuzione delle procedure, sono le abilità relazionali — in particolare l’ascolto attivo, l’empatia e il rispetto — a rendere ogni intervento realmente significativo. L’OSS, ponendosi come punto di raccordo tra l’utente e la rete dei servizi, deve saper valorizzare la dimensione umana della cura, accogliendo e comprendendo i vissuti, le emozioni e le necessità di chi ha di fronte.
a) Ascolto attivo: oltre le parole
L’ascolto attivo non si limita all’atto di sentire ciò che il paziente comunica verbalmente; implica uno sforzo consapevole di attenzione e comprensione, che coinvolge tutto il corpo e la mente dell’operatore. Attraverso il mantenimento del contatto visivo, la postura aperta, i cenni del capo e l’uso di brevi interventi di conferma (“Capisco”, “Mi dica pure”), l’OSS trasmette al paziente la propria presenza autentica e il desiderio di capire. Questo atteggiamento aiuta a creare un clima di fiducia, dove la persona assistita si sente libera di esprimere dubbi, paure e bisogni senza il timore di essere giudicata o trascurata.
Nelle situazioni di fragilità — come quella dell’anziano che manifesta disorientamento o della persona giovane con una disabilità sensoriale — l’ascolto attivo diventa uno strumento potente per cogliere anche i segnali non verbali: gesti, espressioni del volto, silenzi carichi di significato. L’OSS deve essere attento ai cambiamenti nell’atteggiamento del paziente, individuando tempestivamente eventuali segnali di disagio, ansia o difficoltà nella comprensione. In caso di tensione o conflitto, come nel dialogo con un familiare arrabbiato, è proprio l’ascolto attivo che consente di defaticare l’atmosfera e avviare un confronto costruttivo.
b) Empatia: sentire con l’altro
L’empatia è la capacità di mettersi nei panni dell’altro, di percepire e comprendere le emozioni, i pensieri e il vissuto della persona assistita. Per l’OSS, sviluppare empatia significa andare oltre il dato clinico e vedere la persona nella sua interezza, con la propria storia, le proprie paure, i desideri e le speranze. L’operatore empatico sa leggere tra le righe, intuendo le difficoltà che possono celarsi dietro una risposta evasiva o una resistenza al trattamento. Con empatia, si può dare voce e spazio anche a ciò che non viene detto, offrendo rassicurazione, rispetto e accoglienza.
Ad esempio, quando un anziano con demenza afferma di aver già fatto il bagno, l’OSS empatico non lo contraddice, ma mostra comprensione e cerca un compromesso: “Capisco che per Lei sia fastidioso. Oggi laviamo solo viso e mani, così sta più fresco”. Questo piccolo gesto di attenzione non solo favorisce la collaborazione, ma restituisce dignità alla persona, che si sente rispettata nei suoi limiti e nelle sue percezioni.
L’empatia si esprime anche nell’adattare il proprio linguaggio e la propria modalità comunicativa alle specifiche esigenze del paziente: parlare lentamente con chi ha difficoltà di comprensione, ricorrere a gesti e supporti visivi con chi non sente, imparare i segni basilari della lingua dei segni con una persona sorda. Queste azioni trasmettono al paziente il messaggio che è importante, che la sua unicità viene accolta e che l’operatore è disposto a mettersi in gioco per favorire il suo benessere.
c) Rispetto: fondamento della relazione di cura
Il rispetto è la base su cui si costruisce ogni relazione assistenziale autentica. Significa riconoscere e tutelare i diritti, le scelte, la privacy e la dignità della persona. Per l’OSS, rispettare il paziente vuol dire ascoltare il suo punto di vista, non forzare le decisioni, ma accompagnare con gentilezza e trasparenza ogni passaggio nella cura. Anche nelle situazioni di difficoltà, quando le esigenze cliniche sembrano entrare in conflitto con i desideri dell’utente, il rispetto deve guidare ogni scelta: spiegare sempre il perché di un intervento, chiedere il consenso, evitare atteggiamenti paternalistici o giudicanti.
Il rispetto si manifesta anche nell’accoglienza delle diversità: ogni paziente porta con sé una storia personale, una cultura, una sensibilità che l’OSS deve saper valorizzare. L’operatore è chiamato a sospendere i pregiudizi, a non dare nulla per scontato, ad avvicinare l’altro con curiosità e apertura. Nei confronti dei familiari, il rispetto si traduce nell’informare, nel creare spazi di dialogo, nel riconoscere la loro sofferenza e coinvolgerli nel percorso di cura.
d) La versatilità comunicativa dell’OSS
Ascolto attivo, empatia e rispetto sono le tre colonne che sorreggono la versatilità comunicativa dell’OSS. Ogni assistito è diverso: c’è chi ha bisogno di parole semplici, chi di tempo per comprendere, chi necessita di gesti e sguardi, chi di accoglienza emotiva. L’OSS deve essere capace di osservare, di adattare il proprio stile comunicativo, di correggere il tiro se nota incomprensioni o segnali di disagio. Solo così la relazione di cura diventa spazio di incontro, di crescita e di reale benessere.
In conclusione, il valore aggiunto dell’OSS non è solo nelle competenze tecniche, ma nella capacità di “esserci” per l’altro con autenticità, sensibilità e professionalità. L’ascolto attivo crea fiducia; l’empatia genera vicinanza; il rispetto tutela la dignità. Questi elementi, intrecciati nella pratica quotidiana, rendono la cura un’esperienza umana, preziosa e trasformativa per chi la riceve e per chi la offre.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La qualità della relazione tra Operatore Socio-Sanitario (OSS) e paziente è fondamentale per un’assistenza efficace e umana, basata non solo sulle competenze tecniche ma soprattutto sulle abilità relazionali come ascolto attivo, empatia e rispetto.
· Ascolto attivo: Consiste in un’attenzione consapevole che va oltre le parole, coinvolgendo il corpo e la mente dell’operatore per creare fiducia e comprendere anche i segnali non verbali, fondamentali in situazioni di fragilità o conflitto.
· Empatia: Permette all’OSS di percepire e comprendere emozioni e vissuti del paziente, andando oltre il dato clinico e adattando la comunicazione alle sue esigenze, favorendo così la collaborazione e il rispetto della dignità della persona.
· Rispetto: È il fondamento della relazione di cura, che implica il riconoscimento dei diritti, delle scelte e della privacy del paziente, accompagnando ogni intervento con gentilezza, trasparenza e accoglienza delle diversità culturali e personali.
· Versatilità comunicativa: L’OSS deve saper osservare e adattare il proprio stile comunicativo per rispondere alle diverse necessità degli assistiti, rendendo la cura un’esperienza di reale benessere e crescita per entrambe le parti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è l’ascolto attivo e perché è importante per l’OSS?
L’ascolto attivo è la capacità di prestare attenzione autentica e consapevole a ciò che l’utente comunica, sia verbalmente che non verbalmente. Favorisce la fiducia e permette di cogliere bisogni, emozioni e segnali di disagio.
2. Come si manifesta l’ascolto attivo nella pratica?
Attraverso il contatto visivo, la postura aperta, cenni di conferma (“Capisco”), domande aperte e riformulazioni che dimostrano comprensione e interesse sincero.
3. Cosa significa “empatia” per l’OSS?
Significa mettersi nei panni dell’altro, comprendere il suo vissuto emotivo e rispondere con sensibilità. L’OSS empatico vede la persona oltre la malattia e ne valorizza la storia e le emozioni.
4. Come si esprime l’empatia nel lavoro quotidiano?
Con parole rassicuranti, gesti di attenzione, adattamento del linguaggio alle capacità dell’utente, e rispetto delle sue percezioni, anche quando non corrispondono alla realtà oggettiva.
5. In che modo il rispetto è alla base della relazione di cura?
Il rispetto implica tutelare la dignità, la privacy, le scelte e la cultura dell’utente. Significa ascoltare senza giudicare, spiegare ogni intervento e chiedere sempre il consenso.
6. Come può l’OSS rispettare la diversità dell’utente?
Accogliendo le differenze culturali, religiose e personali con curiosità e apertura, evitando pregiudizi e adattando l’approccio comunicativo alle esigenze individuali.
7. Qual è il ruolo dell’OSS nella comunicazione con i familiari?
Informare con chiarezza, creare spazi di dialogo, riconoscere la loro sofferenza e coinvolgerli nel percorso di cura, sempre con rispetto e trasparenza.
8. Cosa si intende per “versatilità comunicativa” dell’OSS?
È la capacità di adattare il proprio stile comunicativo in base all’utente: usare parole semplici, dare tempo, ricorrere a gesti e sguardi, offrire accoglienza emotiva.
9. Quali segnali non verbali deve osservare l’OSS?
Espressioni del volto, postura, silenzi, gesti e cambiamenti nell’atteggiamento che possono indicare disagio, ansia o difficoltà nella comprensione.
10. Quali sono le tre parole chiave della relazione assistenziale?
Calma, Ascolto, Presenza. Sono gli elementi che rendono la cura un’esperienza umana, trasformativa e realmente efficace per chi la riceve e per chi la offre.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Capitolo 6 – ELEMENTI DI ETICA PROFESSIONALE
1. Introduzione
L’etica professionale è un pilastro fondamentale nell’attività di un Operatore Socio Sanitario (OSS). Essa rappresenta l’insieme di principi e valori che guidano l’OSS nel comportamento corretto verso l’assistito, i colleghi e la comunità. Il Codice Deontologico dell’OSS – ispirato ai valori della vita, della dignità umana e dei diritti universali – funge da punto di riferimento costante nell’esercizio quotidiano della professione. Osservare questi principi non è solo un obbligo morale e legale, ma è essenziale per garantire un’assistenza di qualità e mantenere un clima di fiducia con le persone assistite.
In un contesto sanitario, infatti, le competenze tecniche devono sempre affiancarsi a comportamenti eticamente corretti. Un OSS opera a stretto contatto con persone spesso fragili e vulnerabili; per questo motivo un comportamento etico – improntato a rispetto, integrità e responsabilità – è imprescindibile quanto la competenza pratica. Violare le norme etiche danneggia non solo la persona assistita ma anche l’immagine della categoria professionale. Viceversa, attenersi al Codice Deontologico favorisce la collaborazione interdisciplinare e valorizza il ruolo dell’OSS nel percorso di cura.
Di seguito saranno approfonditi i principali principi etici che un OSS deve conoscere e applicare nel suo lavoro quotidiano. In particolare tratteremo i seguenti temi chiave: centralità della persona, rispetto e non discriminazione, comunicazione etica e responsabilità professionale. Ciascuno di questi principi guida l’OSS nel prendere decisioni e nel comportarsi in modo conforme sia alle aspettative deontologiche sia alle normative vigenti. Infine, una conclusione riassumerà i concetti esposti, sottolineando come l’OSS, agendo eticamente, sia una figura centrale nella cura della persona.
2. Centralità della persona
Alla base dell’etica professionale dell’OSS vi è il principio “la persona al centro”, ovvero la centralità della persona assistita. Ciò significa riconoscere che il paziente è prima di tutto un individuo con una propria storia, emozioni e dignità, e non un mero caso clinico. L’OSS deve sempre considerare l’assistito nella sua totalità umana, evitando di identificarlo con la patologia o condizione di cui soffre. In ambito sanitario è purtroppo comune il rischio di ridurre il paziente al “caso” (per esempio etichettandolo con la sua malattia); un comportamento etico richiede invece di vedere l’essere umano prima di tutto, con i suoi bisogni e i suoi diritti inviolabili.
Mettere la persona al centro implica rispettarne la dignità intrinseca e il valore unico. Ogni decisione e azione dell’OSS dovrebbe essere orientata al bene e allo sviluppo della persona assistita, tenendo conto della sua volontà e del suo vissuto. In pratica, l’OSS adotta un approccio di assistenza personalizzata, modulando le cure e l’attenzione in base alle esigenze specifiche di ciascun individuo. La centralità della persona richiede anche di coinvolgere, per quanto possibile, l’assistito nel percorso di cura: ascoltare le sue preferenze, riconoscere le sue paure o speranze e, se opportuno, coinvolgerlo nelle decisioni che lo riguardano. Questo approccio andrà sempre bilanciato con le condizioni cliniche e cognitive della persona, ma il principio generale rimane fermo: ogni paziente è un soggetto attivo e meritevole di rispetto totale, non un oggetto passivo di cure.
Riconoscere la centralità della persona porta l’OSS a usare termini e atteggiamenti rispettosi. Ad esempio, invece di riferirsi a un assistito con appellativi legati alla sua malattia o alla sua disabilità (che ne ridurrebbero la persona alla sua condizione), l’operatore manterrà un atteggiamento professionale chiamandolo per nome o usando termini come “signora/signore” seguiti dal cognome. Questo riflette un alto grado di rispetto e riconoscimento dell’individualità del paziente. Tale sensibilità lessicale e comportamentale discende direttamente dai principi del Codice Deontologico, che pone al centro la tutela della Persona in quanto tale.
In sintesi, centralità della persona significa che l’OSS orienta il proprio agire mettendo al primo posto la persona assistita: ne tutela la dignità, ne riconosce l’unicità e si adopera affinché ogni intervento sia svolto per la persona e con la persona, considerandone non solo i bisogni fisici, ma anche quelli psicologici e sociali. Questo principio etico fondamentale costituisce la base di un’assistenza umanistica e di qualità, dove il rapporto OSS-paziente è prima di tutto un incontro tra esseri umani.
3. Rispetto e non discriminazione
Un secondo caposaldo dell’etica per l’OSS è il rispetto incondizionato della persona assistita e la totale assenza di discriminazione. Ogni individuo ha diritto a un trattamento rispettoso, qualunque siano la sua condizione personale o sociale. Il Codice Deontologico dell’OSS ribadisce che l’operatore deve esercitare la professione orientandola al rispetto della persona umana indipendentemente da nazionalità, etnia, idee politiche, sesso, età, condizione sociale, cultura o religione. Ciò significa che nessuna forma di discriminazione è tollerabile: l’OSS assiste tutti in modo equo, senza fare preferenze o pregiudizi.
Rispetto significa anzitutto riconoscere la dignità di ogni essere umano. L’OSS deve rivolgersi all’assistito con cortesia, educazione e sensibilità, mantenendo un comportamento decoroso e professionale in ogni circostanza. Anche di fronte a pazienti con comportamenti difficili o a situazioni stressanti, l’operatore è tenuto a conservare autocontrollo e atteggiamenti rispettosi. Questo approccio non solo è eticamente corretto, ma contribuisce a creare un clima di fiducia e sicurezza attorno alla persona in cura.
Un aspetto cruciale del rispetto è la tutela della privacy e riservatezza. Gli OSS, per ruolo, vengono a conoscenza di informazioni personali e dati sensibili dei pazienti e spesso entrano nella loro sfera intima (basti pensare all’igiene personale, all’aiuto nell’abbigliamento, ecc.). Il Codice Deontologico impone all’OSS il dovere di riservatezza: ogni informazione sulla persona assistita (stato di salute, condizioni psicologiche, dettagli della vita privata) va mantenuta strettamente confidenziale. L’OSS deve rispettare il segreto professionale, divulgando dati sulla persona assistita solo quando è strettamente necessario e comunque nel rispetto delle leggi vigenti (ad esempio, la normativa sulla privacy e la protezione dei dati personali). Garantire la riservatezza è parte integrante del rispetto dovuto all’individuo, in quanto protegge la sua dignità e la sua autonomia.
Il principio di non discriminazione richiede inoltre all’OSS di offrire un’assistenza inclusiva. Ogni persona va trattata con imparzialità: l’OSS deve garantire il proprio servizio a chiunque ne abbia bisogno, senza esclusioni. Questo implica, tra l’altro, che l’operatore riconosca e combatta attivamente eventuali propri bias o stereotipi: ad esempio, non deve far differenze nella qualità delle cure a seconda dell’età avanzata del paziente, della sua origine straniera o di altre caratteristiche. Tutti hanno diritto alle medesime attenzioni. Il Codice Deontologico sottolinea esplicitamente questo punto, affermando l’obbligo di assistenza equa e non discriminatoria verso tutti i soggetti.
Inoltre, rispettare le normative anti-discriminazione è parte integrante della professionalità dell’OSS. Vi sono leggi nazionali ed europee che vietano disparità di trattamento per motivi di razza, genere, religione, orientamento sessuale, disabilità, ecc.: l’OSS deve conoscere e aderire a queste leggi nel suo operato quotidiano. Analogamente, le normative sulla privacy (come il Regolamento UE 2016/679 – GDPR) impongono rigorosi standard di tutela delle informazioni personali: l’OSS ne è soggetto e deve applicarle scrupolosamente quando tratta dati dei pazienti.
In sintesi, il principio di rispetto e non discriminazione implica che l’OSS tratti ogni assistito come un essere umano di pari dignità rispetto a qualsiasi altro, proteggendone i diritti, la privacy e l’identità. Così facendo, l’OSS crea un ambiente di cura inclusivo e sicuro, in cui ogni persona si sente tutelata e rispettata nella propria individualità. Questo non solo risponde a un imperativo deontologico, ma qualifica l’OSS come professionista eticamente affidabile e coscienzioso.
4. Comunicazione etica
La comunicazione riveste un ruolo di primo piano nell’etica professionale di un OSS. Un comportamento etico non si esprime solo con azioni corrette, ma anche attraverso come l’operatore parla e ascolta. Il Codice Deontologico impone all’OSS di comunicare con lealtà, correttezza e rispetto in ogni momento. In pratica, ciò significa instaurare con l’assistito una relazione empatica e di fiducia, utilizzando un linguaggio appropriato e comprensibile.
Empatia è la parola chiave: l’OSS deve sforzarsi di mettersi nei panni della persona assistita, ascoltando attivamente i suoi bisogni, le sue preoccupazioni e anche ciò che comunica in modo non verbale. Un ascolto paziente e sincero permette all’operatore di capire meglio lo stato d’animo del paziente e di rispondere in modo adeguato. Mostrare empatia significa, ad esempio, saper cogliere se l’assistito prova paura, dolore o imbarazzo, e modulare la propria comunicazione di conseguenza (parlando con tono rassicurante, offrendo conforto verbale, o semplicemente facendo sentire la propria presenza). Questa relazione empatica crea un clima in cui la persona si sente considerata e compresa – condizione essenziale per un’assistenza etica e di qualità.
Accanto all’ascolto, c’è il modo di esprimersi dell’OSS. Un linguaggio chiaro, semplice e adatto alla specifica persona è fondamentale. L’operatore deve usare termini comprensibili al paziente, evitando linguaggio tecnico o burocratico che potrebbe creare confusione o distanza. Ad esempio, con un anziano con basso livello di istruzione, l’OSS spiegherà le procedure con parole comuni e toni rassicuranti; con una persona con disabilità comunicative, si esprimerà magari più lentamente, ricorrendo se necessario alla comunicazione non verbale (sguardi, gesti, sorrisi) per farsi capire. Anche qui, l’obiettivo è mettere la persona a proprio agio e farla sentire partecipe del suo percorso di cura.
Un altro aspetto dell’etica della comunicazione è la veridicità e discrezione. L’OSS deve fornire informazioni corrette alla persona assistita, senza mai ingannarla; tuttavia, deve farlo tenendo conto della fragilità dell’assistito e delle indicazioni dell’équipe sanitaria. In situazioni delicate, il modo in cui certe notizie vengono comunicate è cruciale: ad esempio, se l’OSS deve incoraggiare un paziente demotivato alla riabilitazione, userà parole positive e realistiche, ponendo l’accento sui miglioramenti possibili senza alimentare false speranze. Questo equilibrio tra onestà e tatto rientra nell’etica professionale della comunicazione.
La comunicazione etica comprende anche il rispetto della privacy nella comunicazione: parlare con il paziente in un luogo appropriato, non divulgare ad altri (colleghi non coinvolti, altri pazienti, visitatori) informazioni che lo riguardano, e modulare il tono di voce per non far udire a terzi contenuti riservati. Queste attenzioni mostrano rispetto e proteggono la dignità della persona.
Infine, la comunicazione etica va estesa anche ai familiari e caregiver dell’assistito, ove presenti e coinvolti. Pur rispettando le norme sulla riservatezza, l’OSS spesso funge da ponte tra il paziente, la famiglia e il resto dell’équipe: comunicare in modo empatico e chiaro anche con i familiari (ad esempio spiegando le routine di assistenza o ascoltando le loro osservazioni) rientra in una condotta etica complessiva, volta a mettere la persona assistita al centro di una rete comunicativa trasparente e comprensiva.
In sintesi, comunicazione etica per l’OSS significa comunicare con empatia, chiarezza e rispetto. Ciò consolida la relazione di cura e garantisce che il paziente si senta davvero ascoltato, informato e supportato. Tale modo di comunicare – affiancato alle competenze tecniche – è riconosciuto come parte integrante del comportamento eticamente corretto dell’Operatore Socio Sanitario.
5. Responsabilità professionale
Essere un OSS significa assumersi precise responsabilità professionali. Questo principio etico riguarda l’impegno dell’operatore a svolgere i propri compiti con competenza, diligenza e nel rispetto delle regole della professione. In altre parole, l’OSS deve agire sempre in modo professionale, consapevole delle conseguenze delle proprie azioni sugli assistiti e sulla comunità.
Un elemento centrale della responsabilità professionale è la competenza. Il Codice Deontologico richiede all’OSS di mantenere un elevato livello di preparazione tecnica e aggiornamento: l’operatore deve operare nei limiti delle competenze acquisite con la formazione e l’esperienza, e ha il dovere di curare il continuo aggiornamento professionale. Agire con competenza significa applicare correttamente le procedure assistenziali, conoscere e rispettare i protocolli sanitari e saper valutare quando una situazione oltrepassa il proprio ambito, richiedendo l’intervento di figure sanitarie superiori (come infermieri o medici). L’OSS coscienzioso non improvvisa mai al di fuori del proprio ruolo: in caso di dubbio chiede indicazioni, perché è responsabile di garantire un’assistenza sicura e appropriata.
Legata alla competenza vi è la diligenza e la cura nell’eseguire le mansioni. L’OSS deve operare con attenzione, precisione e buon senso, mettendo al centro il benessere dell’assistito. Il Codice afferma che l’OSS deve agire in scienza e coscienza e con la massima diligenza, in modo da soddisfare i bisogni dell’assistito rispettandone la persona e le condizioni di salute. Questo comporta, per esempio, vigilare attentamente durante l’assistenza per prevenire incidenti, seguire scrupolosamente le procedure igieniche per evitare infezioni, e in generale prendersi carico delle necessità del paziente con serietà e scrupolo.
Un altro aspetto fondamentale è il rispetto delle indicazioni del personale sanitario laureato, ovvero medici e infermieri. L’OSS opera in équipe e deve seguire le direttive di chi ha responsabilità clinica. Il Codice Deontologico esplicita che l’OSS è tenuto a seguire le indicazioni sanitarie fornite dai Medici ed Infermieri. Ciò non sminuisce il ruolo dell’OSS, ma garantisce un coordinamento corretto delle cure: ogni professionista sanitario ha un campo di autonomia, e quello dell’OSS prevede di attenersi ai piani assistenziali decisi dall’équipe. Ad esempio, se l’infermiere indica determinate modalità per mobilizzare un paziente allettato, l’OSS deve rispettarle fedelmente; se il medico fornisce istruzioni su dieta o terapie di supporto, l’OSS ne tiene conto nell’assistenza quotidiana. Seguire le indicazioni non è mera obbedienza, ma parte di una responsabilità condivisa: l’OSS contribuisce attivamente al risultato finale (il benessere del paziente) collaborando in modo disciplinato e responsabile con le altre figure sanitarie.
La responsabilità professionale implica anche l’adesione al Codice Deontologico stesso e alle normative. L’OSS deve conoscere il proprio Codice Deontologico e applicarne i principi in ogni decisione. Deve inoltre rispettare le leggi e regolamenti che disciplinano la professione e l’assistenza socio-sanitaria (ad esempio norme sulla sicurezza degli ambienti di lavoro, sulla tutela della salute pubblica, ecc.). Agire legalmente e deontologicamente corretto rappresenta un’assunzione di responsabilità verso la società e verso la propria categoria professionale.
Infine, essere responsabili significa anche rispondere del proprio operato. L’OSS è chiamato a rendere conto, se necessario, di ciò che fa: deve quindi poter giustificare le proprie azioni sulla base di conoscenze, protocolli e direttive ricevute. In caso di errore, un OSS eticamente integro ne informa l’équipe e coopera per rimediare, traendo insegnamento dall’esperienza. Il senso di responsabilità personale garantisce che l’operatore non agisca mai con superficialità o negligenza, sapendo che dalle sue azioni dipendono la salute e la dignità delle persone assistite.
In sintesi, la responsabilità professionale dell’OSS si manifesta tramite la professionalità (competenza, diligenza, rispetto delle regole) e la deontologia (adesione ai principi etici e alle indicazioni dell’équipe). Un OSS responsabile mette la sicurezza e il benessere del paziente al primo posto, agendo in modo affidabile e conforme alle migliori pratiche. Questo atteggiamento rafforza il ruolo dell’OSS come componente essenziale del sistema di cura, di cui ci si può fidare pienamente.
6. Conclusioni
In questo capitolo sono stati esaminati i principi etici fondamentali che guidano la professione di Operatore Socio Sanitario: la centralità della persona, il rispetto e la non discriminazione, la comunicazione etica e la responsabilità professionale. Questi quattro pilastri, ispirati e formalizzati nel Codice Deontologico dell’OSS, tracciano il profilo di un professionista che mette al centro il bene dell’assistito e agisce con integrità morale.
Rispettare la centralità della persona significa vedere sempre il paziente come un individuo unico e prezioso, mai come un numero o una diagnosi. Agire con rispetto e senza discriminazioni garantisce che ogni assistito riceva cure giuste e dignitose, in un ambiente inclusivo dove i diritti di tutti sono tutelati. Mantenere una comunicazione etica assicura che il rapporto umano tra OSS e paziente sia basato su fiducia, chiarezza e comprensione reciproca, contribuendo in modo decisivo all’efficacia dell’assistenza. Infine, esercitare la responsabilità professionale implica che l’OSS operi con competenza, coscienza e in armonia con l’équipe, rispettando le norme deontologiche e assumendosi il dovere di garantire un servizio sicuro e qualificato.
Questi principi non vivono isolatamente, ma si integrano nell’agire quotidiano dell’Operatore Socio Sanitario. Un OSS che segue il suo Codice Deontologico sarà naturalmente portato a trattare ogni persona con empatia e giustizia, a comunicare con sincerità e tatto, e a lavorare con rigore professionale. In tal modo, l’OSS diventa una figura centrale nella cura della persona: spesso è colui che trascorre più tempo accanto al paziente, ne coglie i bisogni immediati e instaura con lui un rapporto diretto. Attraverso il comportamento etico, l’Operatore crea attorno alla persona assistita un ambiente di sicurezza, rispetto e umanità – condizioni indispensabili perché le cure mediche e infermieristiche possano dare il massimo risultato.
In conclusione, l’etica professionale non è un accessorio facoltativo, ma parte integrante della competenza dell’OSS. Per i candidati che si preparano al concorso OSS, padroneggiare questi concetti etici è doppiamente importante: da un lato perché spesso oggetto di domande e casi pratici nelle prove selettive, dall’altro perché rappresentano il cuore della missione di ogni OSS. Far propri i valori del Codice Deontologico significa iniziare la professione sul giusto cammino, consapevoli del ruolo di responsabilità e fiducia che la società affida a questa figura. Un OSS eticamente saldo, infatti, non è solo un esecutore di compiti, ma un vero custode della dignità e del benessere delle persone fragili che gli sono affidate. Questo senso profondo di responsabilità e rispetto è ciò che distingue un semplice operatore da un eccellente professionista.
Ø RIASSUNTO DEL CAPITOLO PER PUNTI SALIENTI
L’etica professionale è fondamentale per l’Operatore Socio Sanitario (OSS), guidando il suo comportamento verso assistiti, colleghi e comunità con principi di dignità, rispetto e responsabilità. Il Codice Deontologico rappresenta la base imprescindibile per garantire un’assistenza di qualità e un ambiente di cura umano e inclusivo.
· Centralità della persona: L’OSS deve considerare ogni assistito come individuo unico, rispettandone dignità, storia e bisogni, e coinvolgendolo nel percorso di cura per offrire un’assistenza personalizzata e umanistica.
· Rispetto e non discriminazione: Ogni persona ha diritto a un trattamento equo e rispettoso, senza discriminazioni di alcun tipo, con tutela della privacy e riservatezza dei dati personali. L’OSS deve mantenere un comportamento professionale e inclusivo in ogni circostanza.
· Comunicazione etica: La comunicazione deve essere empatica, chiara e rispettosa, favorendo una relazione di fiducia con l’assistito e i suoi familiari, utilizzando un linguaggio comprensibile e mantenendo la discrezione necessaria.
· Responsabilità professionale: L’OSS è tenuto a operare con competenza, diligenza e rispetto delle indicazioni dell’équipe sanitaria, aggiornandosi continuamente e assumendosi la responsabilità delle proprie azioni per garantire un’assistenza sicura e qualificata.
· Integrazione dei principi etici: I valori di centralità della persona, rispetto, comunicazione e responsabilità non sono isolati ma integrati nell’attività quotidiana dell’OSS, che diventa così una figura centrale nella cura, custode della dignità e del benessere degli assistiti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL CAPITOLO
1. Cos’è l’etica professionale per un OSS?
L’etica professionale è l’insieme di principi e valori che guidano il comportamento dell’OSS verso assistiti, colleghi e comunità, garantendo assistenza di qualità e rispetto della dignità umana.
2. Qual è il ruolo del Codice Deontologico per l’OSS?
Il Codice Deontologico è il riferimento etico e normativo che ispira l’OSS a operare con integrità, rispetto e responsabilità, promuovendo fiducia e collaborazione interdisciplinare.
3. Cosa significa “centralità della persona” nell’assistenza?
Significa considerare l’assistito come individuo unico, con storia e dignità, evitando di ridurlo alla sua patologia e coinvolgendolo attivamente nel percorso di cura.
4. Come si manifesta il rispetto nella pratica quotidiana dell’OSS?
Attraverso linguaggio cortese, comportamento professionale, tutela della privacy e riservatezza, e trattamento equo indipendentemente da etnia, età, religione o condizione sociale.
5. Quali sono le norme contro la discriminazione che l’OSS deve rispettare?
L’OSS deve aderire al Codice Deontologico e alle normative nazionali ed europee (come il GDPR) che vietano discriminazioni basate su razza, genere, disabilità, orientamento sessuale, ecc.
6. In cosa consiste la comunicazione etica per l’OSS?
Consiste nell’instaurare una relazione empatica, usare un linguaggio chiaro e comprensibile, rispettare la riservatezza e comunicare con sincerità e discrezione.
7. Come l’OSS deve comunicare con pazienti fragili o con difficoltà?
Adattando il linguaggio alle capacità del paziente, usando toni rassicuranti, comunicazione non verbale e ascolto attivo per cogliere emozioni e bisogni.
8. Cosa implica la responsabilità professionale dell’OSS?
Implica agire con competenza, diligenza, rispetto delle regole, aggiornamento continuo e collaborazione con l’équipe sanitaria, seguendo le indicazioni di medici e infermieri.
9. L’OSS può prendere decisioni autonome nell’assistenza?
L’OSS deve operare entro i limiti delle proprie competenze e seguire le direttive dell’équipe sanitaria, chiedendo supporto quando necessario per garantire assistenza sicura.
10. Perché l’etica professionale è centrale nella figura dell’OSS?
Perché l’OSS è spesso il punto di contatto diretto con il paziente e, agendo eticamente, crea un ambiente di cura basato su rispetto, fiducia e umanità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Rispetto e non discriminazione
Integrazione dei principi etici
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Rispetto e non discriminazione
Integrazione dei principi etici
Capitolo 7 – LA COSTITUZIONE DELLA REPUBBLICA
Introduzione: La Costituzione della Repubblica Italiana è la legge fondamentale e fondativa dello Stato italiano, entrata in vigore il 1º gennaio 1948. Composta da 139 articoli, essa definisce i principi essenziali, i diritti e doveri dei cittadini, nonché l’ordinamento della Repubblica. Per un candidato OSS conoscere la Costituzione significa comprendere i valori civili e i riferimenti normativi che guidano il sistema socio-sanitario italiano. In questo capitolo formativo offriremo una panoramica chiara e didattica dei principali contenuti costituzionali rilevanti.
Il capitolo è strutturato in quattro paragrafi principali, ognuno dedicato a un tema chiave della Costituzione:
· Paragrafo 1: Principi fondamentali (Art. 1–12) – I valori base della Repubblica Italiana.
· Paragrafo 2: Diritti e doveri dei cittadini (Titolo I e II della Parte I) – Le libertà civili, i diritti sociali e i doveri verso la collettività.
· Paragrafo 3: Articolo 32 – Diritto alla salute – Analisi approfondita del diritto alla salute e delle sue implicazioni per il sistema sanitario.
· Paragrafo 4: Istituzioni repubblicane – Descrizione dei principali organi dello Stato (Parlamento, Governo, Presidente della Repubblica, Corte Costituzionale).
Seguiamo quindi il percorso tracciato dalla Costituzione: inizieremo con i Principi Fondamentali, poi esploreremo i Diritti e Doveri (con particolare attenzione all’ambito socio-sanitario), approfondiremo il diritto alla salute (Art. 32) e infine descriveremo in sintesi le Istituzioni della Repubblica. Il linguaggio sarà semplice e accessibile, con termini tecnici spiegati sul campo, arricchito da esempi concreti e riquadri di approfondimento per facilitare l’apprendimento.
1. Principi fondamentali (Articoli 1–12)
I primi 12 articoli della Costituzione enunciano i Principi Fondamentali su cui si fonda la Repubblica Italiana. Si tratta dei valori portanti dello Stato – dalla democrazia al lavoro, dalla dignità della persona all’uguaglianza, dalla pace internazionale alla cultura – che guidano tutte le altre norme. Di seguito presentiamo sinteticamente ciascun articolo (Art. 1-12), con una breve spiegazione del suo significato e della sua rilevanza.
· Articolo 1 – Principio Democratico e Fondamento sul Lavoro: “L'Italia è una Repubblica democratica, fondata sul lavoro.” In questo articolo si afferma che la sovranità appartiene al popolo, ossia l’Italia è una democrazia in cui i cittadini, non un re o un dittatore, detengono il potere attraverso gli strumenti di partecipazione (come il voto). Inoltre, la Repubblica è “fondata sul lavoro”, riconoscendo il lavoro come valore fondamentale su cui si basa la società. Ciò significa che il lavoro viene considerato elemento di dignità per la persona e di progresso per la collettività. Rilevanza: Per un OSS, questo principio richiama l’importanza del proprio ruolo lavorativo come contributo essenziale al benessere della società.
· Articolo 2 – Diritti inviolabili e doveri di solidarietà: Riconosce a tutte le persone i diritti inviolabili dell’uomo, sia come singoli sia nelle formazioni sociali (cioè nelle comunità in cui si svolge la loro personalità), e, parallelamente, richiede l’adempimento dei doveri inderogabili di solidarietà politica, economica e sociale. Questo significa che ogni individuo ha diritti fondamentali (vita, libertà, dignità, etc.) che lo Stato deve garantire, ma anche che ciascuno ha doveri di solidarietà verso gli altri e verso la comunità (ad esempio contribuire al bene comune rispettando le leggi, pagando le tasse, aiutando chi ha bisogno). Rilevanza: Per gli OSS, l’Art. 2 è cruciale perché esprime il valore della solidarietà: nel lavoro socio-sanitario, rispettare i diritti della persona (dignità, riservatezza, ecc.) e agire con spirito di solidarietà (verso pazienti, colleghi e comunità) è parte integrante della professione.
· Articolo 3 – Uguaglianza formale e sostanziale: Afferma che tutti i cittadini hanno pari dignità sociale e sono eguali davanti alla legge, senza distinzioni di sesso, razza, lingua, religione, opinioni politiche o condizioni personali e sociali. Questo è il principio di uguaglianza formale, che impone allo Stato di non discriminare nessuno. Inoltre, il secondo comma impegna la Repubblica a rimuovere gli ostacoli di ordine economico e sociale che di fatto limitano l’uguaglianza e la libertà, impedendo il pieno sviluppo della persona. È il principio di uguaglianza sostanziale, che richiede azioni positive per rendere le opportunità realmente accessibili a tutti (ad esempio politiche sociali per aiutare chi parte svantaggiato). Rilevanza: Nell’ambito socio-sanitario, questo principio si traduce nell’impegno a trattare tutti i pazienti con equità e rispetto, indipendentemente dalle loro caratteristiche (genere, etnia, credo, condizione economica). Un OSS deve garantire la stessa cura e attenzione a ogni persona e contribuire, per quanto nel suo ruolo, a rimuovere le barriere che impediscono a qualcuno di ricevere assistenza adeguata (ad esempio aiutare un paziente straniero con le procedure, segnalare se qualcuno è escluso dall’assistenza per motivi economici etc.).
· Articolo 4 – Diritto al lavoro e dovere di lavorare: Riconosce a tutti i cittadini il diritto al lavoro e promuove le condizioni per renderlo effettivo. Allo stesso tempo, richiama il dovere di ogni cittadino di svolgere, secondo le proprie possibilità e scelte, un’attività o funzione che concorra al progresso materiale o spirituale della società. In parole semplici, il lavoro non è solo un mezzo di guadagno individuale, ma anche un dovere morale di contribuire allo sviluppo della comunità. Rilevanza: Il legislatore ha voluto sottolineare l’importanza del lavoro come elemento di realizzazione personale e cooperazione sociale. Per un aspirante OSS, questo articolo ribadisce che il proprio diritto a un lavoro dignitoso va di pari passo con l’impegno a svolgerlo con responsabilità, al servizio dei pazienti e della collettività.
· Articolo 5 – Unità e autonomie locali: Stabilisce che la Repubblica è una e indivisibile, ma riconosce e promuove le autonomie locali (Regioni, Province, Comuni). Questo significa che l’Italia rimane uno Stato unico (non federale), tuttavia dotato di decentramento amministrativo: una parte dei poteri e funzioni è distribuita agli enti locali, per essere più vicini ai bisogni dei cittadini. Rilevanza: In termini pratici nel contesto socio-sanitario, questo principio spiega perché, ad esempio, la Sanità è in gran parte organizzata su base regionale. Un OSS deve sapere che esistono differenze regionali (per es. i servizi sanitari sono gestiti da ASL/AUSL territoriali) ma dentro un quadro di unità nazionale (i livelli essenziali di assistenza validi in tutta Italia). La cooperazione Stato-Regioni in materia sanitaria discende da questo articolo.
· Articolo 6 – Tutela delle minoranze linguistiche: La Repubblica protegge con apposite norme le minoranze linguistiche. Ciò significa che lingue come il tedesco in Alto Adige, il francese in Valle d’Aosta, o altre parlate storicamente in alcune zone d’Italia, vengono salvaguardate e promosse. Rilevanza: Questo principio riflette il valore della diversità culturale. Per un operatore socio-sanitario, può voler dire attenzione verso pazienti di minoranze linguistiche (ad esempio, modulistica e assistenza anche nella lingua locale in regioni bilingui) e più in generale rispetto per l’identità culturale delle persone assistite.
· Articolo 7 – Rapporti Stato-Chiesa Cattolica: Stabilisce che Stato e Chiesa cattolica sono, ciascuno nel proprio ordine, indipendenti e sovrani. Il loro rapporto è regolato dai Patti Lateranensi (accordi stipulati nel 1929 e modificati nel 1984). In sostanza, viene sancito il principio di laicità dello Stato: lo Stato italiano non ha una religione ufficiale e non interferisce nelle questioni della Chiesa (e viceversa). Rilevanza: Questo articolo anticipa la libertà religiosa (che poi sarà stabilita meglio nell’Art. 19). Per il lavoro OSS, implica che le istituzioni pubbliche sanitarie sono laiche, ma anche che occorre rispettare l’eventuale assistenza spirituale richiesta da pazienti cattolici (garantita dai Patti). Ad esempio, negli ospedali cattolici convenzionati valgono comunque le leggi dello Stato, e negli ospedali pubblici può essere prevista la presenza del cappellano per i pazienti.
· Articolo 8 – Religioni diverse dalla cattolica: Tutte le confessioni religiose sono egualmente libere davanti alla legge. Le religioni diverse dalla cattolica hanno diritto di organizzarsi secondo i propri statuti, purché non contrastino con la legge italiana, e i loro rapporti con lo Stato sono regolati per legge sulla base di intese con le relative rappresentanze. Significa che l’Italia riconosce pari dignità a ogni fede religiosa e stipula accordi (intese) con le principali confessioni (Valdesi, Ebraica, Islamica – sebbene con quest’ultima non vi sia ancora un’intesa formale, ecc.). Rilevanza: Un OSS operando in una RSA o in ospedale può incontrare pazienti di varie fedi: questo principio costituzionale si traduce nel rispetto delle pratiche religiose di ciascuno (per esempio, esigenze alimentari particolari, momenti di preghiera, richieste di assistenza spirituale), compatibilmente con l’organizzazione del servizio.
· Articolo 9 – Sviluppo della cultura, ricerca e tutela del paesaggio: La Repubblica promuove lo sviluppo della cultura e la ricerca scientifica e tecnica; tutela il paesaggio e il patrimonio storico e artistico della Nazione. Sono affermati due grandi ambiti di impegno statale: da un lato cultura e scienza (come motori di progresso civile), dall’altro ambiente e beni culturali (come eredità da proteggere). Rilevanza: Questo principio potrebbe sembrare lontano dal lavoro socio-sanitario, ma ha comunque riflessi: ad esempio, la promozione della ricerca scientifica riguarda anche la ricerca medica (che porta cure migliori per i pazienti); la tutela dell’ambiente si collega alla salute pubblica (ambiente sano = vita sana). Un OSS consapevole sa che la salute è influenzata anche da fattori ambientali e culturali, valori riconosciuti già dalla Costituzione.
· Articolo 10 – Ordine internazionale e diritto di asilo: L’ordinamento giuridico italiano si conforma alle norme del diritto internazionale generalmente riconosciute. Questo vuol dire che l’Italia, nel fare le leggi o prendere decisioni, rispetta le regole stabilite nella comunità internazionale (es. trattati, convenzioni sui diritti umani). Inoltre, l’articolo prevede che lo straniero al quale nel suo paese non siano garantite le libertà democratiche garantite dalla Costituzione italiana ha diritto d’asilo in Italia, secondo le condizioni previste dalla legge. Infine, afferma che non è ammessa l’estradizione dello straniero per reati politici. Rilevanza: Per un OSS, questo articolo sottolinea che anche i cittadini stranieri godono di diritti in Italia (specialmente chi fugge da persecuzioni). Ad esempio, i richiedenti asilo e rifugiati che giungono in Italia hanno diritto all’assistenza sanitaria: l’OSS potrebbe trovarsi ad assistere persone provenienti da altri paesi, tutelate dal nostro ordinamento. L’art. 10 fornisce la base di questa accoglienza umanitaria.
· Articolo 11 – Ripudio della guerra e promozione della pace: “L’Italia ripudia la guerra come strumento di offesa alla libertà degli altri popoli e come mezzo di risoluzione delle controversie internazionali”. L’Italia consente, in condizioni di parità con gli altri Stati, alle limitazioni di sovranità necessarie ad assicurare un ordinamento che garantisca la pace e la giustizia fra le Nazioni, promuovendo le organizzazioni internazionali rivolte a tale scopo. In parole semplici: l’Italia rifiuta la guerra aggressiva e favorisce la cooperazione internazionale per la pace. Questo ha permesso, ad esempio, la partecipazione italiana all’ONU e all’Unione Europea. Rilevanza: In contesti normali, l’art. 11 non incide direttamente sul quotidiano di un OSS. Tuttavia, vale la pena cogliere lo spirito pacifista e di cooperazione internazionale: in sanità è comune partecipare a missioni umanitarie o progetti di scambio di buone pratiche con altri paesi. Lo stesso Servizio Sanitario Nazionale può collaborare con organizzazioni per la salute globale, in linea con l’approccio di pace e solidarietà tra popoli delineato dall’articolo.
· Articolo 12 – Bandiera della Repubblica: Definisce la bandiera italiana come il tricolore verde, bianco e rosso a tre bande verticali di eguali dimensioni. Questo articolo sancisce ufficialmente quello che è il simbolo dell’unità nazionale, nato dal Risorgimento. Rilevanza: Come operatori del settore pubblico (la sanità pubblica), è importante riconoscere nei simboli come la bandiera il segno dell’unità e identità nazionale a cui tutti i cittadini appartengono. Può sembrare formale, ma ad esempio in una cerimonia istituzionale o in circostanze ufficiali (commemorazioni in ospedale, giornata nazionale) il tricolore rappresenta i valori comuni che anche il settore sanitario tutela: la vita, la dignità, la solidarietà.
Ø RIASSUNTO DEL CAPITOLO PER PUNTI SALIENTI
La Costituzione Italiana definisce nei suoi primi dodici articoli i principi fondamentali che guidano la Repubblica, ponendo al centro valori come la democrazia, il lavoro, i diritti umani, l’uguaglianza, la solidarietà, la tutela culturale e ambientale, nonché il rispetto delle diversità e la promozione della pace.
· Principio democratico e lavoro: L’Italia è una Repubblica democratica fondata sul lavoro, che rappresenta un valore essenziale per la dignità personale e il progresso sociale.
· Diritti inviolabili e solidarietà: Ogni persona ha diritti inviolabili e doveri inderogabili di solidarietà politica, economica e sociale, fondamentali anche nel lavoro socio-sanitario.
· Uguaglianza formale e sostanziale: Tutti i cittadini sono uguali davanti alla legge e lo Stato si impegna a rimuovere gli ostacoli che limitano l’uguaglianza reale, garantendo equità nell’assistenza.
· Diritto e dovere al lavoro: Il diritto al lavoro è riconosciuto a tutti, con l’impegno morale di contribuire al progresso della società attraverso l’attività lavorativa.
· Unità e autonomie locali: La Repubblica è una e indivisibile, ma riconosce autonomie locali che gestiscono servizi come la sanità, mantenendo un equilibrio tra decentramento e unità nazionale.
· Tutela delle minoranze linguistiche: Lo Stato protegge le minoranze linguistiche storiche, valorizzando la diversità culturale anche nell’assistenza socio-sanitaria.
· Rapporti Stato-Chiesa cattolica: Stato e Chiesa sono indipendenti e sovrani, con il principio di laicità dello Stato che garantisce rispetto per l’assistenza spirituale richiesta dai pazienti.
· Libertà delle religioni: Tutte le confessioni religiose godono di pari libertà e possono organizzarsi autonomamente, con rispetto delle pratiche religiose anche in ambito sanitario.
· Cultura, ricerca e tutela ambientale: La Repubblica promuove cultura, ricerca scientifica e tutela del paesaggio, riconoscendo il legame tra ambiente sano e salute pubblica.
· Diritto internazionale, asilo e pace: L’Italia si conforma al diritto internazionale, garantisce il diritto d’asilo e ripudia la guerra, promuovendo la pace e la cooperazione internazionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL CAPITOLO
1. Cosa significa che l’Italia è “fondata sul lavoro”?
Significa che il lavoro è considerato un valore centrale per la Repubblica: è fonte di dignità personale e progresso collettivo. Per un OSS, il proprio lavoro è riconosciuto come contributo essenziale al benessere della società.
2. Quali diritti e doveri stabilisce l’Articolo 2?
L’Articolo 2 riconosce i diritti inviolabili della persona (vita, libertà, dignità) e impone doveri di solidarietà. Per un OSS, questo si traduce nel rispetto dei diritti dei pazienti e nell’agire con spirito di aiuto verso gli altri.
3. In che modo l’Articolo 3 tutela l’uguaglianza?
Garantisce pari dignità sociale e uguaglianza davanti alla legge, e impegna lo Stato a rimuovere gli ostacoli che limitano la libertà. Per un OSS, significa trattare ogni paziente con equità, indipendentemente da etnia, genere o condizione sociale.
4. Qual è il significato del diritto al lavoro per un OSS?
L’Articolo 4 riconosce il diritto al lavoro e il dovere di contribuire al progresso della società. Per un OSS, lavorare con responsabilità e dedizione è parte integrante della propria funzione sociale.
5. Cosa implica il principio di unità e autonomie locali?
L’Italia è una Repubblica indivisibile, ma con autonomie regionali. Per un OSS, questo si riflette nella gestione territoriale della sanità (ASL/AUSL), pur nel rispetto dei livelli essenziali di assistenza nazionali.
6. Come viene tutelata la diversità linguistica?
L’Articolo 6 protegge le minoranze linguistiche. Per un OSS, significa prestare attenzione alle esigenze comunicative dei pazienti appartenenti a comunità linguistiche diverse.
7. Qual è il rapporto tra Stato e religioni?
Gli Articoli 7 e 8 sanciscono la laicità dello Stato e la libertà religiosa. Per un OSS, è importante rispettare le pratiche spirituali dei pazienti, compatibilmente con l’organizzazione sanitaria.
8. Perché la Costituzione promuove cultura e ricerca?
L’Articolo 9 valorizza la cultura, la ricerca scientifica e la tutela del paesaggio. Per un OSS, questo si collega alla promozione della salute pubblica e al progresso medico-scientifico.
9. Cosa prevede l’Articolo 10 per gli stranieri?
Garantisce il diritto d’asilo e il rispetto del diritto internazionale. Per un OSS, significa che anche i richiedenti asilo e rifugiati hanno diritto all’assistenza sanitaria.
10. Qual è il significato della bandiera italiana per un OSS?
L’Articolo 12 definisce il tricolore come simbolo dell’unità nazionale. Per un OSS, rappresenta i valori comuni di solidarietà, dignità e servizio pubblico che guidano il lavoro quotidiano.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Principio democratico e lavoro
Diritti inviolabili e solidarietà
Uguaglianza formale e sostanziale
Tutela delle minoranze linguistiche
Rapporti Stato-Chiesa cattolica
Cultura, ricerca e tutela ambientale
Diritto internazionale, asilo e pace
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Principio democratico e lavoro
Diritti inviolabili e solidarietà
Uguaglianza formale e sostanziale
Tutela delle minoranze linguistiche
Rapporti Stato-Chiesa cattolica
Cultura, ricerca e tutela ambientale
Diritto internazionale, asilo e pace
2. Diritti e doveri dei cittadini (Titolo I e II della Parte I)
Dopo i principi fondamentali, la Costituzione dedica l’intera Parte Prima (articoli 13–54) ai Diritti e Doveri dei Cittadini. In particolare, il Titolo I tratta dei rapporti civili (libertà e diritti civili individuali), mentre il Titolo II riguarda i rapporti etico-sociali (diritti sociali e della collettività, come famiglia, salute, istruzione).
In questo paragrafo esamineremo gli articoli del Titolo I (art. 13–28) e del Titolo II (art. 29–34) in maniera approfondita, spiegando ciascun articolo con maggior dettaglio, fornendo esempi pratici e mettendo in luce i riferimenti al contesto socio-sanitario quando presenti. (Nota: L’Articolo 32, cardine del diritto alla salute, sarà approfondito nel prossimo paragrafo in modo dedicato.)
a) Titolo I – Rapporti civili (Articoli 13–28)
Questi articoli garantiscono le principali libertà individuali e alcuni diritti di giustizia. Essi definiscono ciò che lo Stato non può fare (limitare la libertà personale, di espressione, ecc. se non nei casi previsti dalla legge) e cosa deve fare (proteggere queste libertà e assicurare strumenti di tutela giuridica). Vediamoli uno per uno:
· Articolo 13 – Libertà personale: “La libertà personale è inviolabile.” Questo incipit è chiarissimo: nessuno può essere privato della libertà fisica arbitrariamente. Ogni forma di detenzione, perquisizione o restrizione della libertà può avvenire solo per atto motivato dell’autorità giudiziaria e nei casi e modi previsti dalla legge. In pratica, nessuno può essere arrestato o privato della libertà senza un motivo legale e senza un provvedimento di un giudice (fatte salve le eccezioni di flagranza di reato, in cui la convalida deve comunque avvenire entro breve termine). Inoltre, sono proibite la violenza fisica e morale sulle persone sottoposte a restrizioni di libertà (ad esempio è vietata la tortura, sebbene ciò sia stato esplicitato in una legge successiva). Esempi pratici: L’art. 13 si traduce, tra l’altro, nelle regole sulle misure cautelari (ad es. il carcere preventivo solo con atto motivato del giudice) e sulle perquisizioni domiciliari (devono essere autorizzate dall’autorità giudiziaria). Riflessi per OSS: La libertà personale “inviolabile” riguarda anche situazioni sanitarie: nessuno può essere trattenuto in ospedale contro la sua volontà, a meno di specifiche condizioni di legge. Un esempio è il TSO (Trattamento Sanitario Obbligatorio) in caso di gravi malattie mentali: anche in quel caso, deve esserci una procedura legale rigorosa. Un OSS, operando magari in un reparto psichiatrico, deve conoscere l’esistenza di questi limiti e procedure: il paziente può essere contenuto o trattenuto solo se vi è un provvedimento conforme alla legge (ad es. ordinanza sindacale convalida del giudice tutelare, come previsto dalla legge 833/1978). Questo garantisce il bilanciamento tra sicurezza sanitaria e diritto alla libertà.
· Articolo 14 – Domicilio: “Il domicilio è inviolabile.” Significa che la casa (e in generale ogni luogo di privata dimora) di una persona non può essere oggetto di ispezioni, perquisizioni o sequestri se non nei casi e modi stabiliti dalla legge e con le garanzie prescritte (ad esempio con decreto motivato dell’autorità giudiziaria). L’art. 14 tutela la sfera privata domestica: lo Stato riconosce che l’abitazione di ciascuno è un luogo sacro di libertà. Esempio: Per perquisire l’abitazione di qualcuno sospettato di un reato, le forze dell’ordine devono avere un mandato o trovarsi nelle strette ipotesi di urgenza previste dalla legge. Riflessi socio-sanitari: Per un OSS che magari opera a domicilio (assistenza domiciliare), questo principio comporta rispetto per l’ambiente domestico dell’assistito. Entrare in casa di un paziente è un atto che richiede consenso e rispetto: benché ovviamente l’OSS sia lì per aiutare su richiesta del paziente o dei familiari, deve comunque tenere conto che è ospite nel domicilio altrui, luogo costituzionalmente protetto. Anche eventuali controlli domiciliari per motivi sanitari (come verifiche igienico-sanitarie) devono avvenire secondo legge e garanzie.
· Articolo 15 – Libertà e segretezza della corrispondenza e delle comunicazioni: Ogni forma di comunicazione privata (lettere, telefonate, email, messaggi) è inviolabile. Solo per atto motivato dell’autorità giudiziaria e con le garanzie di legge (ad esempio, nel corso di indagini su gravi reati) è possibile limitare questa libertà, ad esempio tramite intercettazioni telefoniche o aprendo corrispondenza altrui. Esempio: L’intercettazione di telefonate può essere autorizzata da un giudice in indagini di mafia, ma non è consentito a chiunque (nemmeno alla Polizia senza autorizzazione) ascoltare o leggere comunicazioni private. Riflessi: Nel lavoro in ospedale o RSA, questo principio implica la tutela della privacy nelle comunicazioni dei pazienti. Ad esempio, non si può impedire a un paziente di telefonare ai familiari, né il personale dovrebbe ascoltare conversazioni private salvo necessità di assistenza. Inoltre, l’OSS deve mantenere riservatezza: se un paziente gli consegna una lettera o confida qualcosa, c’è un dovere deontologico che rispecchia questa tutela costituzionale della privacy.
· Articolo 16 – Libertà di circolazione e soggiorno: Ogni cittadino è libero di circolare e soggiornare in qualsiasi parte del territorio nazionale, salvo le limitazioni che la legge stabilisca per motivi di sanità o di sicurezza. Inoltre, ogni cittadino è libero di uscire dal territorio della Repubblica e di rientrarvi, salvo obblighi legali (ad esempio, restrizioni imposte dal giudice come misura cautelare). In pratica: Puoi viaggiare, trasferirti o muoverti liberamente in Italia (non esistono passaporti interni o permessi di movimento) – un principio importante in contrasto con epoche passate di restrizioni. Le uniche eccezioni ammesse sono, ad esempio, quarantene sanitarie (isolamenti per epidemie) o disposizioni di sicurezza (come il coprifuoco in casi eccezionali di ordine pubblico). Esempio concreto: Durante la pandemia da COVID-19, le restrizioni agli spostamenti sono state giustificate dai “motivi di sanità” previsti da questo articolo (tramite leggi e decreti emergenziali). Riflessi: Un OSS deve sapere che in condizioni normali non si può trattenere una persona in una struttura sanitaria se non vuole restare, a meno che non ci sia un’emergenza sanitaria che lo giustifichi. Ad esempio, un malato infettivo che voglia allontanarsi mettendo a rischio altri: in base all’art.16, la legge può prevedere di trattenerlo (quarantena obbligatoria) per tutelare la collettività. Fuori da situazioni così estreme, ogni paziente ha diritto ad andarsene dall’ospedale firmando le dimissioni volontarie – manifestazione della libertà di movimento personale.
· Articolo 17 – Libertà di riunione: I cittadini hanno il diritto di riunirsi pacificamente e senz’armi. Per le riunioni in luogo pubblico può essere richiesto preavviso e l’autorità di Pubblica Sicurezza può vietarle solo per comprovati motivi di sicurezza o ordine pubblico; invece per le riunioni in luogo privato non è richiesto preavviso. Questo articolo tutela il diritto di radunarsi, fare assemblee, manifestazioni: è alla base, ad esempio, della possibilità di organizzare comizi, cortei, incontri pubblici. Riflessi in sanità: Un OSS come cittadino può partecipare a riunioni sindacali o assemblee tra colleghi, grazie a questa libertà. Anche all’interno di un ospedale, se i lavoratori si riuniscono pacificamente per discutere questioni lavorative (rispettando le procedure interne), esercitano un diritto costituzionale. Inoltre, i pazienti stessi possono socializzare e riunirsi nelle aree comuni (compatibilmente con le regole della struttura): nessuna norma può impedire a parenti di riunirsi in ospedale se autorizzati e in modo pacifico.
· Articolo 18 – Libertà di associazione: I cittadini hanno il diritto di associarsi liberamente per fini che non siano vietati dalla legge penale. Sono proibite le associazioni segrete e quelle che perseguono, anche indirettamente, scopi politici mediante organizzazioni di carattere militare. Ciò significa che ognuno può fondare o aderire ad associazioni (culturali, sportive, di volontariato, sindacali, politiche, religiose ecc.), senza permesso dell’autorità. I limiti sono posti per tutelare l’ordinamento democratico: niente logge segrete e niente milizie private. Riflessi: Per un OSS, questo articolo garantisce il diritto di iscriversi a un sindacato o a un’associazione di categoria, di partecipare a un’associazione di volontariato (ad es. Croce Rossa, ANPAS, ecc.), senza subire discriminazioni. Nell’ambito lavorativo, ad esempio, non si può impedire ad un operatore sanitario di associarsi sindacalmente, perché sarebbe incostituzionale (violazione art.18).
· Articolo 19 – Libertà di religione: Garantisce a tutti il diritto di professare liberamente la propria fede religiosa (in qualsiasi forma, individuale o collettiva), di farne propaganda e di esercitarne il culto in pubblico o in privato, purché non si tratti di riti contrari al buon costume. Questo è il cuore della libertà religiosa: ognuno può credere e praticare la religione scelta, o anche non professarne alcuna (anche se la Costituzione non lo dice esplicitamente, include implicitamente la libertà di non credere). Il limite del “buon costume” intende vietare atti rituali che offendano la dignità umana o la morale pubblica (per esempio, riti violenti o degradanti non sarebbero tutelati). Riflessi in ambito OSS: Abbiamo già accennato come l’art. 8 parli di uguaglianza delle religioni; l’art. 19 rafforza l’idea che il paziente ha diritto alle proprie pratiche religiose. In ospedale, solitamente, c’è attenzione per le esigenze di culto: es. spesso cappelle per i cattolici, oppure possibilità di incontro con ministri di altre religioni su richiesta. Un OSS deve rispettare i simboli religiosi che un paziente tiene con sé (un rosario, un testo sacro) e agevolare, se possibile, pratiche come la preghiera (aiutando a trovare uno spazio tranquillo, compatibilmente con le cure). Ovviamente, i riti non devono violare regole igienico-sanitarie o la quiete degli altri: trovare il giusto equilibrio è compito del personale, nell’ottica della sensibilità culturale.
· Articolo 20 – Associazioni religiose (non discriminazione): Questo articolo, breve ma specifico, stabilisce che la carattere ecclesiastico (ossia religioso) di un’associazione od istituzione non può essere causa di speciali limitazioni legislative, né di speciali gravami fiscali. In sostanza, lo Stato non può discriminare o privilegiare un ente solo perché è di natura religiosa. Esempio: Un’associazione benefica cattolica deve poter operare alle stesse condizioni di una laica; se si tassano gli immobili in un certo modo, non si può fare eccezione (in positivo o negativo) in base al fatto che siano di enti religiosi (questo in teoria; nella pratica, questioni come l’ICI/IMU su immobili della Chiesa hanno generato dibattiti, ma il principio costituzionale chiede parità di trattamento). Riflessi: Nel contesto OSS, questo principio è meno immediato; tuttavia, se pensiamo alle strutture sanitarie religiose (es. ospedali gestiti da ordini religiosi), la Costituzione dice che non devono essere né ostacolate né avvantaggiate per il fatto di esser religiose: ciò garantisce un pluralismo anche nella gestione di scuole, ospedali, case di riposo – purché rispettino leggi e standard uguali per tutti.
· Articolo 21 – Libertà di manifestazione del pensiero: “Tutti hanno diritto di manifestare liberamente il proprio pensiero con la parola, lo scritto e ogni altro mezzo di diffusione.” Questo include la libertà di espressione in tutte le sue forme: parlare, scrivere (stampa, libri), diffondere le proprie idee via radio, TV, web, ecc. La stampa non può essere soggetta ad autorizzazioni o censure (non esiste in Italia un controllo governativo preventivo su ciò che i media pubblicano, al di fuori di limitate eccezioni come la tutela segreto di Stato, la cui disciplina è in altri articoli). Un importante limite: sono vietate le pubblicazioni a stampa contrarie al buon costume, per cui può essere sequestrata la stampa solo per atto motivato dell’autorità giudiziaria in caso di violazioni (ad esempio, diffuse pubblicazioni oscene, quando questo fu scritto si pensava alla pornografia, oggi regolata per legge con limiti di vendita ai minori, etc.). Esempi: Questo articolo è il fondamento della libertà di stampa e di parola. Criticare apertamente il governo, esprimere opinioni anche scomode è un diritto costituzionale. Riflessi: In sanità, la libertà di parola implica che un operatore (nei limiti del segreto professionale e della privacy) può denunciare disservizi o esprimere opinioni sul sistema sanitario senza paura di censura. Va usata correttamente, perché diffondere false informazioni può incorrere in sanzioni (ad esempio procurato allarme). Inoltre, per un OSS, l’art. 21 si riflette anche nel diritto all’informazione: un paziente ha diritto ad essere informato (la circolazione delle idee e notizie è libera, dunque conoscere, ad esempio, quali sono i propri diritti di cura è parte di questa libertà).
· Articolo 22 – Cittadinanza, capacità giuridica, nomi: “Nessuno può essere privato, per motivi politici, della capacità giuridica, della cittadinanza, del nome.” In breve, lo Stato non può toglierti la cittadinanza o la capacità di essere titolare di diritti (capacità giuridica) o il tuo nome, per ragioni politiche. Ciò allude a pratiche di regimi dittatoriali che “strappavano la cittadinanza” ai dissidenti o li facevano scomparire abolendo la loro identità. La Costituzione lo vieta espressamente. Riflessi: Ogni persona, anche se detenuta o accusata politicamente, mantiene i suoi diritti civili fondamentali. Per un OSS, è importante sapere che anche chi è carcerato (o ex detenuto) resta cittadino con pieni diritti umani e va trattato con dignità. E nessuno può essere “declassato” da cittadino a apolide per punizione politica. Ad esempio, un italiano che critica fortemente il governo non rischierà mai di perdere la cittadinanza per ciò che ha detto: è una garanzia di libertà politica.
· Articolo 23 – Riserva di legge in materia di prestazioni personali e patrimoniali: “Nessuna prestazione personale o patrimoniale può essere imposta se non in base alla legge.” Tradotto: nessuno può essere obbligato a dare qualcosa (denaro: prestazione patrimoniale) o a fare qualcosa (prestazione personale) se non è previsto da una legge. Questo principio tutela da possibili abusi dell’autorità: ad esempio, il pagamento delle tasse è dovuto perché c’è una legge che lo stabilisce (il fisco si fonda sull’art.23: senza legge niente tasse); la leva obbligatoria (quando c’era) era basata su legge. Ma se un’autorità qualsiasi cercasse di imporre un lavoro non previsto da una norma (tipo “devi lavorare gratis qui per ordine del sindaco” senza base legale) sarebbe incostituzionale. Riflessi: Nel quotidiano OSS, l’art. 23 copre tutte le volte che siamo chiamati a pagare un contributo o rispettare un obbligo: deve esserci una legge a monte. Anche la quota ticket sanitaria è una prestazione patrimoniale imposta per legge. Un OSS potrebbe essere interessato perché così comprende che sia il proprio stipendio (determinato da contratti e leggi) sia eventuali contributi richiesti ai cittadini per servizi socio-sanitari hanno sempre base in una norma: nulla può essere arbitrario.
· Articolo 24 – Diritto alla difesa: “Tutti possono agire in giudizio per la tutela dei propri diritti e interessi legittimi.” Inoltre, “la difesa è diritto inviolabile in ogni stato e grado del procedimento.” Questo importantissimo articolo assicura a chiunque il diritto di accesso alla giustizia e di difendersi in giudizio. Significa che se subiamo un torto possiamo rivolgerci a un tribunale; e se siamo accusati di qualcosa abbiamo diritto a difenderci (con un avvocato, con le garanzie di un giusto processo). Viene anche previsto il gratuito patrocinio per i non abbienti (ossia l’avvocato a spese dello Stato per chi non può permetterselo), proprio per rendere effettivo questo diritto anche ai più deboli economicamente. Riflessi: Per qualsiasi controversia di lavoro o sanitaria, l’art. 24 garantisce che il cittadino può far valere le sue ragioni. Un paziente che ritiene di aver subìto un errore medico, ad esempio, può citare in giudizio la struttura sanitaria: e avrà diritto a un processo equo e a nominare avvocati, periti ecc. Un OSS deve avere ben chiaro che ogni persona assistita, anche la più umile, ha strumenti legali per tutelarsi, quindi conviene sempre operare con correttezza professionale e informare l’assistito dei suoi diritti di ricorso quando necessario (es. può fare ricorso se gli viene negata una prestazione sanitaria importante). Simmetricamente, un OSS che subisse un’ingiustizia (come mobbing o mancato pagamento di straordinari) può a sua volta rivolgersi a un giudice: il datore di lavoro non può impedirglielo o punirlo per questo, perché la tutela in giudizio è un diritto inviolabile.
· Articolo 25 – Giudice naturale e irretroattività delle pene: Questo articolo dispone che nessuno può essere distolto dal giudice naturale precostituito per legge – in pratica, i processi devono svolgersi davanti ai giudici previsti dagli ordinamenti prima del fatto, e non si possono creare tribunali speciali ad hoc per punire una persona (garanzia di imparzialità). Inoltre, stabilisce il principio di legalità in materia penale: “nessuno può essere punito se non in forza di una legge che sia entrata in vigore prima del fatto commesso”. Cioè non esiste reato, né pena, senza una legge precedente che li preveda (non ti posso punire per un’azione che al momento in cui l’hai fatta non era reato). Esempio: Se oggi compio un atto che non è reato, e domani esce una legge che lo rende reato, non posso essere perseguito retroattivamente. Vale anche per le pene: se quando ho commesso il reato era prevista una pena inferiore, non posso riceverne una maggiore introdotta dopo. Riflessi: In contesto socio-sanitario questo articolo non ha applicazione diretta sul lavoro quotidiano, ma fa parte delle garanzie di uno Stato di diritto: se un OSS venisse accusato di un crimine (es. violenza su un assistito), ha diritto ad un giudice ordinario e alle leggi in vigore, senza processi sommari speciali. È importante perché crea fiducia nel sistema legale.
· Articolo 26 – Estradizione del cittadino: L’estradizione (consegna di una persona accusata o condannata a un altro Stato che ne fa richiesta) è permessa secondo le leggi e i trattati, ma non può essere concessa per reati politici (salvo i casi di genocidio). Inoltre, lo statuto dell’estradizione è regolato anche dall’art. 10 (diritto d’asilo): un perseguitato politico non viene estradato. Riflessi: Poca relazione con il mondo OSS, se non sapere che l’Italia tutela chi è ricercato per motivi meramente politici altrove. Ad esempio, se un OSS provenisse da un Paese dove è dissidente politico ricercato, l’Italia non dovrebbe consegnarlo a quel Paese. Nella pratica quotidiana, però, è materia di diritto internazionale.
· Articolo 27 – Responsabilità penale personale e trattamento dei detenuti: Principi chiave: “La responsabilità penale è personale.” (Non esistono colpe collettive o per fatto altrui: ognuno risponde solo per i propri atti); “L’imputato non è considerato colpevole sino alla condanna definitiva.” (Principio di presunzione di innocenza fino all’ultimo grado di giudizio); “Le pene non possono consistere in trattamenti contrari al senso di umanità e devono tendere alla rieducazione del condannato.” (Quindi niente pene disumane o degradanti, e la finalità della pena è rieducativa, non vendicativa: carcere come recupero sociale). Inoltre, è vietata la pena di morte, tranne che in casi di guerra (abolita poi completamente con revisione costituzionale nel 2007 anche in guerra). Riflessi: Nell’attività socio-sanitaria, può capitare di assistere detenuti (in ospedale, es. detenuti piantonati). L’OSS deve essere consapevole che anche se quella persona è imputata di un crimine, fino a sentenza definitiva è tecnicamente innocente agli occhi della legge, e comunque il trattamento deve essere umano e rispettoso. Questo elimina atteggiamenti stigmatizzanti: l’OSS presta cure indipendentemente dallo status giudiziario dell’individuo, garantendo sempre la dignità (come per qualunque paziente). Il principio di rieducazione ricorda che le persone possono cambiare: anche un condannato è in cura per essere reinserito in società, e la sanità in carcere (o in strutture psichiatriche giudiziarie) fa parte di questo percorso di recupero.
· Articolo 28 – Responsabilità dei funzionari e dipendenti pubblici: Stabilisce che i funzionari e dipendenti dello Stato (o enti pubblici) sono direttamente responsabili secondo le leggi penali, civili e amministrative degli atti compiuti in violazione di diritti. Ciò significa che se un pubblico dipendente viola i diritti di una persona, ne risponde personalmente, oltre che poter essere chiamata in causa la stessa amministrazione pubblica. Esempio: Se un poliziotto commette un abuso, può essere processato penalmente e la persona danneggiata può chiedere i danni sia al poliziotto sia allo Stato (che poi può rivalersi sul dipendente). Nessuno può dire “eseguivo ordini” come scusa per violare la legge – questo articolo incoraggia ciascun pubblico ufficiale a rispettare i diritti altrui, perché ne ha responsabilità individuale. Riflessi per OSS: Essendo l’OSS spesso un dipendente pubblico (in ASL, ospedali, RSA pubbliche), ha una responsabilità personale verso i pazienti. Se un OSS compie un atto lesivo dei diritti (es: maltratta un paziente, omette assistenza dovuta causando danno, viola la riservatezza in modo illegale), può incorrere in sanzioni disciplinari ma anche penali e civili personalmente. Al tempo stesso, il paziente può chiedere conto all’ospedale. Questo articolo spinge quindi ogni operatore pubblico alla massima diligenza e rispetto della legalità, sapendo che “rappresentare lo Stato” non lo esime dalle proprie colpe. È una forte tutela per il cittadino: anche di fronte a un grande ente, sa di poter chiamare a rispondere chi concretamente ha commesso l’abuso. abbiamo coperto tutti gli articoli del Titolo I (rapporti civili) e abbiamo visto come molti di essi, pur sembrando generali, hanno ricadute anche nel settore socio-sanitario: dalla libertà personale (TSO) alla privacy del domicilio e delle comunicazioni (riservatezza del paziente), dall’uguaglianza di trattamento alla responsabilità dell’operatore pubblico.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Costituzione italiana dedica la Parte Prima ai diritti e doveri dei cittadini, suddividendo questi in rapporti civili ed etico-sociali. I primi articoli, dal 13 al 28, garantiscono libertà individuali fondamentali e diritti di giustizia, specificando i limiti e le responsabilità dello Stato e dei suoi funzionari. Questi principi trovano numerose applicazioni nel contesto socio-sanitario, tutelando la libertà personale, la privacy e la dignità degli assistiti.
· Libertà personale inviolabile: Nessuno può essere privato arbitrariamente della libertà fisica; restrizioni devono essere motivate e autorizzate dall’autorità giudiziaria, con particolare attenzione a casi sanitari come il Trattamento Sanitario Obbligatorio.
· Domicilio inviolabile: La casa è protetta da ispezioni o perquisizioni senza decreto giudiziario, imponendo rispetto per l’ambiente domestico anche in assistenza domiciliare.
· Segretezza delle comunicazioni: Le comunicazioni private sono intoccabili salvo intervento giudiziario motivato, garantendo la privacy anche nelle strutture sanitarie e il dovere di riservatezza degli operatori.
· Libertà di circolazione: Ogni cittadino può muoversi liberamente nel territorio nazionale e all’estero, con limitazioni solo per motivi di sanità o sicurezza, come quarantene obbligatorie.
· Libertà di riunione: È garantito il diritto di riunirsi pacificamente, con regole diverse per luoghi pubblici e privati, applicabile anche a lavoratori e pazienti in ambito sanitario.
· Libertà di associazione: I cittadini possono associarsi liberamente per scopi leciti, inclusi sindacati e associazioni di volontariato, senza discriminazioni.
· Libertà di religione: Ognuno può professare e praticare liberamente la propria fede, con rispetto per il buon costume; in ambito sanitario si tutela il diritto alle pratiche religiose dei pazienti.
· Non discriminazione associazioni religiose: Le associazioni religiose non possono essere soggette a limitazioni o gravami fiscali speciali, garantendo parità di trattamento rispetto a enti laici.
· Libertà di manifestazione del pensiero: Tutti hanno il diritto di esprimere liberamente il proprio pensiero con qualsiasi mezzo, fondamentale per la libertà di stampa e per la corretta informazione in ambito sanitario.
· Responsabilità dei dipendenti pubblici: I funzionari sono personalmente responsabili per atti che violano diritti, incoraggiando diligenza e rispetto verso i cittadini, con implicazioni dirette per gli operatori sanitari pubblici.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa che la libertà personale è inviolabile (Art. 13)?
Nessuno può essere privato della libertà fisica senza un atto motivato dell’autorità giudiziaria. Per un OSS, questo implica che un paziente può essere trattenuto in ospedale solo in presenza di una procedura legale, come nel caso di TSO (Trattamento Sanitario Obbligatorio).
2. Quali tutele offre l’Articolo 14 sul domicilio?
Il domicilio è inviolabile: per accedervi servono autorizzazioni legali. Un OSS che opera in assistenza domiciliare deve rispettare l’ambiente privato del paziente, agendo sempre con consenso e discrezione.
3. Come viene garantita la privacy delle comunicazioni (Art. 15)?
Le comunicazioni private (telefonate, lettere, email) sono protette dalla Costituzione. Un OSS deve rispettare la riservatezza delle conversazioni dei pazienti e mantenere il segreto professionale.
4. Quali sono i limiti alla libertà di movimento (Art. 16)?
Ogni cittadino può circolare liberamente, salvo restrizioni per motivi di sanità o sicurezza. Un OSS deve sapere che un paziente può firmare dimissioni volontarie, salvo casi di emergenza sanitaria come quarantene obbligatorie.
5. Cosa prevede la libertà di riunione (Art. 17)?
I cittadini possono riunirsi pacificamente. Un OSS può partecipare ad assemblee sindacali o incontri tra colleghi, e i pazienti possono socializzare nelle strutture sanitarie, nel rispetto delle regole.
6. Quali diritti garantisce l’Articolo 18 sull’associazione?
Ogni cittadino può aderire liberamente ad associazioni. Un OSS ha diritto di iscriversi a sindacati, associazioni di volontariato o professionali, senza subire discriminazioni.
7. Come viene tutelata la libertà religiosa (Art. 19)?
Ogni persona può professare liberamente la propria fede. Un OSS deve rispettare le pratiche religiose dei pazienti, favorendo momenti di culto compatibili con l’organizzazione sanitaria.
8. Cosa stabilisce l’Articolo 21 sulla libertà di espressione?
Tutti possono manifestare liberamente il proprio pensiero. Un OSS può esprimere opinioni sul sistema sanitario, nei limiti del rispetto della privacy e del segreto professionale.
9. Quali garanzie offre l’Articolo 24 sul diritto alla difesa?
Ogni cittadino può agire in giudizio per tutelare i propri diritti. Un OSS e i pazienti hanno diritto a ricorrere alla giustizia in caso di violazioni o controversie.
10. Cosa comporta la responsabilità dei dipendenti pubblici (Art. 28)?
I dipendenti pubblici rispondono personalmente per atti che violano diritti. Un OSS deve operare con diligenza e rispetto della legge, sapendo che può essere chiamato a rispondere legalmente per eventuali abusi o negligenze.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Segretezza delle comunicazioni
Non discriminazione associazioni religiose
Libertà di manifestazione del pensiero
Responsabilità dei dipendenti pubblici
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Segretezza delle comunicazioni
Non discriminazione associazioni religiose
Libertà di manifestazione del pensiero
Responsabilità dei dipendenti pubblici
b) Titolo II – Rapporti etico-sociali (Articoli 29–34)
Questo gruppo di articoli riguarda i diritti e doveri sociali, cioè quelli che si esercitano nelle formazioni sociali fondamentali come la famiglia, oppure che attengono a valori sociali come la salute e l’istruzione. Sono temi molto vicini al lavoro di un OSS, poiché toccano la famiglia (con cui l’OSS spesso interagisce nell’assistenza), la salute (core business del ruolo OSS) e l’educazione (contesto in cui l’OSS può operare, ad esempio nelle scuole per assistenza a studenti con disabilità).
Analizziamo dunque gli articoli dal 29 al 34. (Nota: l’Articolo 32, sul diritto alla salute, viene solo accennato qui e sarà trattato in dettaglio nel prossimo paragrafo).
· Articolo 29 – Famiglia e matrimonio: “La Repubblica riconosce i diritti della famiglia come società naturale fondata sul matrimonio.” Questo articolo tutela la famiglia come nucleo fondamentale della società. Riconosce il matrimonio come base della famiglia, con l’uguaglianza morale e giuridica dei coniugi. Ciò significa che marito e moglie hanno stessi diritti e doveri all’interno del matrimonio, un’enorme innovazione nel 1948 rispetto al passato (dove il marito era “capo famiglia”). L’art. 29 aggiunge che tale uguaglianza è limitata solo da ciò che la legge prevede nell’interesse dei figli (ad esempio, se serve, uno dei genitori può avere provvedimenti particolari per tutela dei minori). Riflessi pratici: Questa parità tra i coniugi è poi stata declinata nel codice civile (riforma del diritto di famiglia del 1975) abolendo concetti come la “patria potestà” a favore di una responsabilità genitoriale condivisa. Rilevanza OSS: Un operatore socio-sanitario che assiste famiglie (ad esempio in consultori, o domiciliare) deve essere consapevole che marito e moglie vanno trattati con pari considerazione. Ad esempio, per decisioni sanitarie su un figlio minorenne, entrambi i genitori sono titolari della responsabilità genitoriale: bisogna coinvolgerli entrambi per il consenso informato, salvo casi particolari. Inoltre, il concetto di “famiglia come società naturale” oggi si è esteso: la Corte Costituzionale e le leggi riconoscono doveri di tutela anche a famiglie di fatto e unioni civili. Dal punto di vista pratico, un OSS deve rispettare il nucleo familiare dell’assistito, qualunque sia la sua composizione, perché la Costituzione invita alla protezione della famiglia in ogni forma.
· Articolo 30 – Doveri verso i figli: “È dovere e diritto dei genitori mantenere, istruire ed educare i figli, anche se nati fuori del matrimonio.” Questo stabilisce la responsabilità genitoriale: i genitori devono prendersi cura dei figli sotto ogni aspetto (materiale, educativo, morale). I figli nati fuori dal matrimonio (cioè i figli naturali) hanno gli stessi diritti dei figli “legittimi”: concetto oggi scontato, ma fondamentale per eliminare discriminazioni verso i figli nati da genitori non sposati. Inoltre, l’art. 30 prevede che nei casi d’incapacità dei genitori, la legge provvede a che siano assolti i loro compiti (es: tutela minorile, affidamento, adozione). Infine menziona l’istituto dell’adozione come regolato da legge per garantire i diritti dei figli nati fuori dal matrimonio (questo prima della riforma del diritto di famiglia era inteso a sanare differenze, oggi è più generico). Riflessi: In ambito socio-sanitario, questo articolo è rilevante ogni qual volta ci si rapporta con minori: i genitori sono i primi responsabili del minore, ma se mancano o non sono in grado, subentrano istituzioni (tribunale dei minori, servizi sociali). Un OSS in pediatria deve sapere che per qualsiasi decisione i genitori contano, salvo casi di decadenza della patria potestà (ora responsabilità genitoriale). Inoltre, nessun figlio nato fuori dal matrimonio deve subire trattamento diverso: ad es., se un bambino è figlio di un genitore single, quell’unico genitore ha tutti i diritti e doveri che avrebbero due coniugi; un OSS al consultorio non può fare differenze tra coppie sposate e no, perché i loro figli vanno tutelati allo stesso modo. Questo articolo evidenzia anche l’importanza di educazione e istruzione, preludio all’art.34.
· Articolo 31 – Protezione della maternità, infanzia e gioventù: La Repubblica agevola con misure economiche e altre provvidenze la formazione della famiglia e l’adempimento dei compiti familiari, con particolare considerazione per le famiglie numerose. Protegge la maternità, l’infanzia e la gioventù, promuovendo gli istituti necessari a tale scopo. In sostanza: lo Stato deve sostenere la famiglia (ad esempio con assegni familiari, congedi parentali, servizi per l’infanzia) e in particolare tutela le madri (specialmente durante gravidanza e primi tempi dopo il parto) e i bambini/ragazzi, prevedendo strutture come asili nido, scuole, etc. Riflessi pratici: Questo articolo è alla base di molte politiche: congedo di maternità obbligatorio, enti come consultori familiari, tribunale per i minorenni, ecc. Rilevanza OSS: Molti OSS lavorano nei servizi per l’infanzia o hanno a che fare con il sostegno a madri e bambini (pensiamo ai reparti di neonatologia, ai consultori familiari, alle comunità per minori). Sapere che la maternità è protetta costituzionalmente dà forza a concetti come: la madre lavoratrice va tutelata (non può essere licenziata in gravidanza, ad esempio); in ospedale, la puerpera ha diritti specifici; i bambini devono essere curati con particolare attenzione (es. pediatriche dedicate). Questo articolo legittima l’esistenza stessa di figure socio-sanitarie dedicate, come l’assistente sanitario o l’educatore per giovani, e indica all’OSS di valorizzare la famiglia come risorsa: ad esempio, promuovere il coinvolgimento della famiglia nella cura del paziente (dove opportuno) è in linea con la Costituzione che vede la famiglia come elemento da supportare, non ostacolare.
· **Articolo 32 – **(Diritto alla salute – sarà approfondito nel Paragrafo successivo).
· Articolo 33 – Libertà di arte, scienza e insegnamento: “L’arte e la scienza sono libere e libero ne è l’insegnamento.” Ciò sancisce la libertà di ricerca scientifica e di espressione artistica, e la libertà di insegnamento, mettendo al riparo queste attività da censura o imposizioni ideologiche. Prosegue affermando che lo Stato detta le norme generali sull’istruzione ed istituisce scuole statali per tutti gli ordini e gradi. Enti e privati hanno il diritto di istituire scuole ed istituti di educazione, senza oneri per lo Stato (cioè le scuole private devono mantenersi a proprie spese). È anche garantita l’autonomia delle istituzioni di alta cultura, università e accademie, che hanno il diritto di darsi ordinamenti propri nei limiti delle leggi dello Stato. Novità 2022: L’articolo 33 è stato di recente integrato con il riconoscimento del valore educativo, sociale e di promozione del benessere psicofisico dell’attività sportiva, con conseguente impegno a promuoverne lo sviluppo in tutte le età (Legge Costituzionale 1/2022). Riflessi: Nel campo socio-sanitario, la libertà di ricerca scientifica è cruciale: ad esempio, la ricerca medica (nuove terapie, trial clinici) dev’essere libera. Anche l’attività professionale sanitaria è in parte espressione di scienza e arte medica: un operatore deve seguire linee guida, ma ha libertà di scienza nel decidere il meglio per il paziente secondo scienza e coscienza (nel rispetto di protocolli). La promozione dello sport come valore sociale può riflettersi in programmi di attività motoria per anziani o disabili, che trovano ora fondamento anche costituzionale. La parte sull’istruzione dice che esistono scuole statali gratuite di ogni grado, e che i privati possono aprire scuole (compresi istituti professionali sanitari privati) ma senza gravare sullo Stato (il che è dibattuto sul sostegno alle paritarie). Un OSS in formazione usufruisce di quell’articolo: i corsi OSS vengono istituiti in base a politiche di istruzione e formazione professionale che la Regione organizza seguendo i principi generali dell’art.33.
· Articolo 34 – Diritto all’istruzione e scuola: “La scuola è aperta a tutti.” L’istruzione inferiore (oggi diremmo la scuola primaria e media) è obbligatoria e gratuita per almeno 8 anni (oggi portati a 10 anni, fino a 16 anni di età, per legge ordinaria). I capaci e meritevoli, anche se privi di mezzi, hanno diritto di raggiungere i gradi più alti degli studi: a tal fine la Repubblica rende effettivo questo diritto con borse di studio, assegni alle famiglie ed altre provvidenze. Questo articolo garantisce l’istruzione universale: nessuno dev’essere escluso dallo studio per motivi economici. Riflessi: La cultura sanitaria di base della popolazione deriva anche da un sistema scolastico diffuso. Un cittadino che sa leggere e informarsi è più in grado di tutelare la propria salute. Un OSS potrebbe trovarsi ad assistere bambini in età scolare: l’obbligo scolastico impone che, salvo gravi motivi, ogni bambino vada a scuola; per i bimbi malati a lungo in ospedale, esistono le scuole in ospedale (realizzazione del “la scuola aperta a tutti” anche nei reparti pediatrici). Inoltre, la garanzia di strumenti (borse di studio, mense gratuite, ecc.) è alla base di servizi sociali per studenti in difficoltà, in cui un OSS può collaborare con assistenti sociali e educatori. Da notare: grazie all’art. 34, un OSS privo di mezzi potrebbe comunque ambire a diventare infermiere o medico usufruendo di borse di studio se meritevole. È la logica dell’ascensore sociale tramite lo studio, che la Costituzione promuove.
Con ciò, abbiamo visto il Titolo I e II della Parte I. Abbiamo toccato ogni articolo, evidenziandone il senso e legando molti di essi all’esperienza concreta nel settore socio-sanitario. Questi articoli disegnano un quadro di libertà individuali inviolabili e di diritti sociali garantiti, che insieme concorrono a definire la qualità della vita di ciascun cittadino.
Per un Operatore Socio Sanitario, conoscerli significa avere consapevolezza della cornice costituzionale entro cui si muove il proprio lavoro: proteggere la salute e la dignità umana non è solo un compito etico-professionale, ma risponde a precisi dettami della Carta fondamentale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il documento analizza il Titolo II della Costituzione italiana, che riguarda i rapporti etico-sociali, evidenziando i diritti e doveri nelle formazioni sociali fondamentali come la famiglia, la salute e l’istruzione, temi rilevanti per l’operatore socio-sanitario (OSS).
· Tutela della famiglia e matrimonio: La Costituzione riconosce la famiglia come società naturale fondata sul matrimonio, garantendo l’uguaglianza morale e giuridica tra coniugi e estendendo la protezione anche a famiglie di fatto e unioni civili. L’OSS deve rispettare e coinvolgere entrambi i genitori nelle decisioni riguardanti i figli minori.
· Doveri e diritti verso i figli: I genitori hanno il dovere e diritto di mantenere, istruire ed educare i figli, senza discriminazioni tra figli nati dentro o fuori dal matrimonio. In caso di incapacità genitoriale, intervengono le istituzioni. L’OSS deve considerare il ruolo primario dei genitori e garantire pari tutela a tutti i figli.
· Protezione di maternità, infanzia e gioventù: Lo Stato sostiene economicamente e con servizi la famiglia, con particolare attenzione a madri, bambini e giovani, promuovendo strutture come asili nido e consultori. L’OSS opera in questi contesti valorizzando la famiglia come risorsa fondamentale.
· Libertà di arte, scienza e insegnamento: È garantita la libertà di ricerca scientifica, espressione artistica e insegnamento, con lo Stato che istituisce scuole statali e riconosce scuole private senza oneri statali. Recentemente è stato riconosciuto anche il valore educativo e sociale dello sport. Per l’OSS, ciò significa libertà nella pratica professionale e la possibilità di partecipare a programmi di promozione motoria.
· Diritto all’istruzione e scuola aperta a tutti: L’istruzione primaria e secondaria è obbligatoria e gratuita, con misure di sostegno per studenti meritevoli privi di mezzi. L’OSS può collaborare con servizi sociali per garantire l’accesso e il supporto scolastico anche in ospedale o in situazioni di difficoltà.
· Impatto costituzionale sul lavoro OSS: Conoscere questi articoli aiuta l’OSS a comprendere la cornice costituzionale che tutela la salute e la dignità umana, influenzando direttamente le modalità di assistenza e il rispetto dei diritti degli assistiti e delle loro famiglie.
· Rilevanza pratica per OSS: Gli articoli guidano l’operatore socio-sanitario nell’interazione con famiglie, minori, madri e istituzioni educative, sottolineando il rispetto dei diritti sociali e delle responsabilità genitoriali, e promuovendo un approccio inclusivo e rispettoso della diversità delle formazioni familiari.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa che la famiglia è una “società naturale fondata sul matrimonio”? (Art. 29)
La Costituzione riconosce la famiglia come nucleo fondamentale della società, fondata sul matrimonio e sull’uguaglianza tra i coniugi. Per un OSS, questo implica il rispetto paritario verso entrambi i genitori nelle decisioni sanitarie e l’attenzione a tutte le forme di famiglia, comprese quelle di fatto e le unioni civili.
2. I figli nati fuori dal matrimonio hanno gli stessi diritti? (Art. 30)
Sì, la Costituzione garantisce pari diritti a tutti i figli, indipendentemente dallo stato civile dei genitori. Un OSS deve trattare ogni bambino con equità, coinvolgendo il genitore responsabile senza discriminazioni.
3. Quali tutele offre lo Stato alla maternità e all’infanzia? (Art. 31)
Lo Stato promuove misure economiche e servizi per sostenere la famiglia, proteggere la maternità e tutelare l’infanzia e la gioventù. Un OSS che lavora in reparti pediatrici, consultori o comunità per minori contribuisce direttamente a realizzare queste tutele.
4. Qual è il ruolo della famiglia nell’assistenza sanitaria?
La Costituzione valorizza la famiglia come risorsa. Un OSS dovrebbe coinvolgere i familiari nella cura del paziente, quando possibile, favorendo un approccio collaborativo e rispettoso.
5. Le famiglie numerose ricevono un sostegno particolare? (Art. 31)
Sì, lo Stato prevede provvidenze specifiche per le famiglie numerose. Un OSS può segnalare situazioni di bisogno per attivare servizi sociali e supporti dedicati.
6. L’attività sportiva ha valore costituzionale? (Art. 33, novità 2022)
Sì, è riconosciuta come promotrice di benessere psicofisico. Un OSS può contribuire a programmi di attività motoria per anziani, disabili o giovani, in linea con questo principio.
7. La ricerca scientifica è libera? (Art. 33)
Sì, arte, scienza e insegnamento sono liberi. Questo garantisce anche la libertà della ricerca medica. Un OSS opera in un contesto che valorizza l’aggiornamento professionale e l’innovazione terapeutica.
8. Le scuole private sono ammesse? (Art. 33)
Sì, purché non gravino sullo Stato. Un OSS può formarsi in istituti privati, ma la qualità e l’accreditamento devono rispettare le norme pubbliche.
9. L’istruzione è obbligatoria e gratuita? (Art. 34)
Sì, per almeno 10 anni. Un OSS che assiste bambini in ospedale deve sapere che esistono scuole ospedaliere per garantire il diritto allo studio anche durante la degenza.
10. Chi è meritevole ma privo di mezzi può proseguire gli studi? (Art. 34)
Sì, grazie a borse di studio e provvidenze. Un OSS può accedere a percorsi formativi superiori, come infermieristica, se dimostra capacità e impegno, anche senza risorse economiche.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Tutela della famiglia e matrimonio
Doveri e diritti verso i figli
Protezione di maternità, infanzia e gioventù
Libertà di arte, scienza e insegnamento
Diritto all’istruzione e scuola aperta a tutti
Impatto costituzionale sul lavoro OSS
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Tutela della famiglia e matrimonio
Doveri e diritti verso i figli
Protezione di maternità, infanzia e gioventù
Libertà di arte, scienza e insegnamento
Diritto all’istruzione e scuola aperta a tutti
Impatto costituzionale sul lavoro OSS
3. Articolo 32 – Il Diritto alla Salute
L’Articolo 32 merita un approfondimento dedicato, essendo un pilastro fondamentale per chi opera in ambito sanitario. Esso recita:
«La Repubblica tutela la salute come fondamentale diritto dell’individuo e interesse della collettività, e garantisce cure gratuite agli indigenti.
Nessuno può essere obbligato a un determinato trattamento sanitario se non per disposizione di legge.
La legge non può in nessun caso violare i limiti imposti dal rispetto della persona umana.»
Questa formulazione concisa racchiude principi di enorme importanza pratica e morale:
a) Salute: diritto individuale e interesse collettivo
L’art. 32 dichiara innanzitutto che la salute è sia un diritto fondamentale dell’individuo che un interesse della collettività. Questa duplice natura significa che:
· Ogni persona ha diritto di essere curata e di godere del miglior stato di salute possibile. La salute è riconosciuta come diritto fondamentale, al pari della vita, libertà, ecc. Ciò ha guidato la costruzione in Italia di un Servizio Sanitario pubblico, mirato alla tutela sanitaria universale. Infatti, proprio in attuazione di questo principio, nel 1978 fu istituito il Servizio Sanitario Nazionale (SSN) con la legge n.833/1978, che ha reso le cure mediche accessibili a tutti i cittadini. Per un OSS, questo postulato implica che ogni paziente, in quanto individuo, ha diritto a cure appropriate, senza discriminazioni. La centralità del paziente è un corollario: l’operatore deve considerare i bisogni sanitari del singolo come meritevoli di tutela prioritaria.
· La salute della popolazione è un interesse generale: proteggerla non giova solo al singolo, ma all’intera comunità. Una società di individui sani funziona meglio, e la salute pubblica (prevenzione epidemie, vaccinazioni, sanità pubblica) è un bene collettivo. Questo giustifica interventi statali ampi (campagne vaccinali, norme igieniche, obblighi di sicurezza sul lavoro, ecc.) con lo scopo di garantire un livello di salute diffuso. Per l’OSS vuol dire che il proprio lavoro ha valenza sociale: curare un paziente aiuta non solo lui, ma contribuisce alla sanità della comunità (si pensi al controllare un’infezione, o al rieducare una persona a comportamenti sani, benefit per tutti).
Questa espressione "diritto dell'individuo e interesse della collettività" sintetizza la visione della salute nella Costituzione: un bene insieme personale e comune. Ad esempio, nelle vaccinazioni obbligatorie si bilanciano questi aspetti: il singolo viene sottoposto a un trattamento per il bene proprio e altrui (collettività protetta da epidemie). La Corte Costituzionale ha spesso richiamato questo binomio per giustificare misure di sanità pubblica, purché proporzionate e nel rispetto della persona.
b) Cure gratuite per gli indigenti
L’art. 32 aggiunge che la Repubblica “garantisce cure gratuite agli indigenti”. Questo impegno comporta che chi non ha mezzi economici ha comunque diritto ad essere curato senza dover pagare. È un fondamento del principio di universalità ed equità del nostro sistema sanitario.
· Cure gratuite: in Italia, grazie a ciò, esistono meccanismi come l’esenzione dal ticket per basso reddito, l’assistenza sanitaria garantita ai non abbienti e ai disoccupati, etc. Nessuno dev’essere escluso dalle cure essenziali per motivi di povertà. Strumenti come le carte di indigenza sanitaria, i farmaci erogati gratuitamente ai poveri, e le strutture pubbliche ad accesso libero (ambulatori ASL, pronto soccorso) discendono direttamente da questo dettato costituzionale.
· Indigenti: indica persone in condizione di povertà. Negli anni, questo concetto si è evoluto: oggi il SSN fornisce un livello uniforme di prestazioni essenziali a tutti i cittadini e anche agli stranieri presenti (seppur con alcune differenze per chi non è regolare, ma anche loro hanno diritto alle cure urgenti e essenziali). Il legislatore ha ampliato l’idea di tutela universale oltre i soli “indigenti” in senso stretto: con la fiscalità generale si finanzia l’assistenza per tutti, e poi alcune categorie pagano ticket, ma la spesa è modulata sul reddito.
Per un OSS, questo principio “cure gratuite agli indigenti” è un valore operativo: in ospedale pubblico l’OSS assiste tutti i pazienti senza distinzione di censo. Se lavora in un ambulatorio pubblico, sa che ci saranno pazienti esenti per reddito o senza fissa dimora che vengono curati uguale agli altri. L’OSS può anche essere coinvolto in programmi specifici per persone fragili (es. unità di strada per i senzatetto, ambulatori sociali), incarnando proprio la missione costituzionale di raggiungere chi è ai margini garantendo cure.
Casi esemplificativi:
– Un paziente senzatetto arriva in pronto soccorso: deve ricevere le stesse cure di chiunque. Se ha bisogno di ricovero, verrà ricoverato anche se non ha documenti né soldi, e poi l’ospedale attiverà i servizi sociali per il post-dimissione. Tutto questo accade perché la Costituzione lo esige, prima ancora che per etica professionale.
– Un anziano con pensione minima potrebbe avere esenzione totale dai ticket: l’OSS in un poliambulatorio aiuta magari questa persona a comprendere che ha diritto all’esenzione E01, permettendole di fare esami gratis. In tal modo, l’OSS applica concretamente l’art. 32 sul campo.
c) Obblighi sanitari e consenso: il “trattamento sanitario obbligatorio”
La seconda parte dell’articolo 32 affronta un tema delicato: “Nessuno può essere obbligato a un determinato trattamento sanitario se non per disposizione di legge.” Questo sancisce il principio del consenso informato e del limite agli obblighi sanitari:
· Libertà di cura e consenso: Ogni persona, in linea generale, ha diritto di accettare o rifiutare le cure. Lo Stato non può forzare trattamenti sulla persona (fosse anche una semplice iniezione o una terapia) senza una base legale precisa. Questo è il fondamento costituzionale del consenso informato: oggi, per qualsiasi intervento medico, il paziente deve esprimere consenso libero e consapevole, salvo i casi obbligatori per legge. La giurisprudenza ha derivato dall’art. 32 e 13 (libertà personale) il diritto del paziente di dire no alle cure, persino di rifiutare terapie salvavita (come l’alimentazione artificiale) – diritto riconosciuto e regolato poi nella legge sul consenso e DAT (Direttive Anticipate di Trattamento) del 2017. Per un OSS, rispettare il rifiuto di una terapia da parte dell’assistito (dopo che il medico ha spiegato le conseguenze) è un dovere, sebbene vada sempre informato il medico e tentato il dialogo. L’OSS non può somministrare di nascosto un farmaco a chi ha rifiutato, ad esempio: sarebbe contro la volontà della persona e quindi contro la legge, oltre che eticamente scorretto.
· Eccezioni per disposizione di legge: Ci sono situazioni in cui la legge prevede un obbligo sanitario in deroga al consenso individuale, perché prevale l’interesse pubblico (o di terzi). Ma dev’essere la legge a definirlo e con precisi limiti. Esempi di trattamenti sanitari obbligatori:
Ø Vaccinazioni obbligatorie: Il legislatore può prevedere che alcuni vaccini siano obbligatori per frequentare la scuola (come stabilito dal 2017 per diverse vaccinazioni pediatriche). Questa è un’applicazione tipica: la legge impone il vaccino, altrimenti c’è una sanzione o una restrizione (ad esempio il bambino non ammesso all’asilo nido senza vaccino). Ciò è stato ritenuto legittimo dalla Corte Costituzionale se il trattamento è volto anche a tutelare la salute altrui e se comunque sono previsti indennizzi per gli eventuali danneggiati dal vaccino. L’art. 32 infatti viene letto insieme al suo ultimo comma: obbligare a un trattamento è possibile, ma la legge deve comunque rispettare la dignità umana, quindi ad esempio deve minimizzare i rischi e compensare le eventuali conseguenze negative.
Ø Trattamento Sanitario Obbligatorio in psichiatria (TSO): La legge 833/1978, art. 34, prevede che, in condizioni di grave alterazione mentale tale da richiedere urgenti interventi, la persona possa essere ricoverata e curata anche contro la sua volontà, con un provvedimento motivato (ordinanza sindacale con convalida giudiziaria). Questo tipico caso rientra esattamente nel perimetro dell’art. 32: c’è una “disposizione di legge” che stabilisce quando e come si può obbligare qualcuno a cure psichiatriche. È una limitazione forte della libertà, ragion per cui la procedura è strettamente regolata (certificati medici, durata limitata, controllo di un giudice tutelare).
Ø Accertamenti sanitari obbligatori: Ad esempio, il Test alcolemico obbligatorio per chi causa incidenti stradali, o gli esami obbligatori per malattie infettive in caso di rischio per altri (Tbc, ecc.). Sono eseguiti senza consenso, in forza di norme che li impongono per proteggere la società.
Ø Trattamenti per motivi di sicurezza sul lavoro: Alcune categorie sono obbligate per legge a certi controlli (es. radiografie periodiche per esposti a polveri).
L’OSS, nel quotidiano, potrebbe essere coinvolto in situazioni di TSO o di vaccinazioni obbligatorie (pensiamo alle campagne vaccinali nelle scuole: i bambini non possono rifiutare, sono i genitori eventualmente a farlo ma con conseguenze legali). È importante che l’operatore comprenda che un trattamento coatto è sempre un’eccezione, da applicare solo se c’è una norma che lo giustifica e seguendo i protocolli. Esempio: un paziente psichiatrico che rifiuta le cure può essere trattenuto solo se è in TSO formalmente avviato; altrimenti, se non è in TSO e non è un pericolo immediato, forzarlo sarebbe illegale – l’OSS deve invece eventualmente chiamare il medico per valutare se iniziare TSO.
d) Il limite invalicabile: il rispetto della persona umana
L’ultimo comma dell’art. 32 è di altissimo valore etico: “La legge non può in nessun caso violare i limiti imposti dal rispetto della persona umana.”
. Significa che anche quando una legge impone un obbligo sanitario, essa NON può mai ledere la dignità e l’umanità della persona. Questo concetto fa da barriera a possibili abusi: per esempio, vieta per costituzione sperimentazioni mediche forzate degradanti, trattamenti sanitari massivi che annullino la persona, o, per citare un caso storico, impedisce leggi come quelle eugenetiche di regimi totalitari (sterilizzazioni coatte, ecc.).
Rispetto della persona umana vuol dire che la dignità, l’integrità fisica e psichica, e la volontà profonda dell’individuo vanno sempre considerati. Un trattamento obbligatorio deve essere comunque eseguito con modalità tali da rispettare il paziente come essere umano. Ad esempio, anche se un TSO è obbligatorio, durante quel TSO il paziente non può essere trattato come un oggetto: vanno evitati eccessi come contenzione non necessaria, ambienti disumani, terapie sproporzionate.
Questo inciso è anche la base di discussioni bioetiche: ad esempio, alimentare forzatamente una persona che manifesti in modo chiaro e lucido di non voler proseguire certi trattamenti può porsi in conflitto col “rispetto della persona umana”. La Corte Costituzionale nel caso Englaro (fine vita) interpretò l’art. 32 nel senso che lasciare libertà sulle terapie di fine vita rientra nel rispetto della persona. Così la legge 219/2017 sul consenso informato e disposizioni anticipate di trattamento ha sancito che ogni individuo può rifiutare anche nutrizione artificiale, e il medico deve rispettare questa volontà, perché l’opposto violerebbe la dignità della persona. Troviamo quindi all’interno dell’art.32 una tutela anche per la libertà morale dell’individuo: non c’è interesse collettivo che tenga se il sacrificio richiesto annienta il rispetto dell’uomo. In questo senso, per esempio, non sarebbe ammissibile un obbligo di trattamenti sperimentali rischiosissimi su individui ignari, neanche per salvare altre vite, perché sfrutterebbe quelle persone come mezzi, violandone la dignità.
Per gli OSS, il messaggio è: mai oltrepassare il limite del rispetto. Anche se un paziente deve subire un trattamento antipatico (poniamo: igiene forzata per motivi sanitari, sedazione in TSO, isolamento per malattia contagiosa), l’operatore deve sempre cercare di comunicare, umanizzare e rendere meno traumatica possibile l’esperienza, mantenendo la persona informata e rispettata. In pratica, “rispetto della persona umana” deve essere un mantra nell’assistenza quotidiana: guardare il paziente come persona, mai come un numero o semplice “malato”, rispettarne pudore, paure, tempi.Sintesi dell’Articolo 32:
L’art. 32 Cost. pone la salute al centro dell’attenzione dello Stato italiano, come diritto inviolabile del singolo e interesse supremo della collettività. Da ciò discende il dovere delle istituzioni di organizzare servizi sanitari adeguati per tutti (cure anche per chi è povero) e di promuovere politiche di prevenzione e igiene pubblica. Al contempo, l’articolo difende la libertà individuale in materia sanitaria, affermando che nessuno può subire cure contro la propria volontà, se non in casi eccezionali previsti dalla legge. Tali eccezioni – come i trattamenti sanitari obbligatori – sono possibili solo nel rispetto assoluto della dignità umana.Per i candidati OSS, l’Articolo 32 è praticamente la stella polare della propria futura attività: garantire il diritto alla salute significa per loro prestare assistenza con competenza e umanità; riconoscere sia l’interesse collettivo (lavorare per promuovere benessere diffuso, seguire protocolli di sanità pubblica) sia il diritto individuale (ascoltare il paziente, personalizzare l’assistenza, ottenere il consenso). Ogni procedura – dall’igiene alla somministrazione della terapia – trova qui il suo fondamento: non è un atto meccanico, ma un tassello di un disegno costituzionale volto alla tutela della vita e della dignità umana.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'Articolo 32 della Costituzione italiana sancisce la salute come diritto fondamentale dell'individuo e interesse collettivo, garantendo cure gratuite agli indigenti e tutelando la libertà personale in materia sanitaria. Questo articolo è la base normativa che guida l'operato degli operatori socio-sanitari, sottolineando l'importanza di un'assistenza rispettosa della dignità umana e del consenso informato.
· Salute come diritto e interesse collettivo: La salute è riconosciuta come un diritto fondamentale individuale e un interesse della collettività, giustificando un Servizio Sanitario Nazionale universale e l'importanza di interventi di sanità pubblica.
· Cure gratuite per indigenti: La Repubblica garantisce cure gratuite a chi è in condizioni di povertà, assicurando l'accesso alle prestazioni sanitarie senza discriminazioni economiche, tramite esenzioni e servizi pubblici.
· Consenso informato e libertà di cura: Nessuno può essere obbligato a un trattamento sanitario senza disposizione di legge, affermando il diritto di accettare o rifiutare cure, con particolare attenzione al rispetto della volontà del paziente.
· Eccezioni per legge ai trattamenti obbligatori: La legge può prevedere trattamenti sanitari obbligatori, come vaccinazioni, TSO in psichiatria o accertamenti obbligatori, sempre nel rispetto di precise normative e limitazioni.
· Ruolo operativo dell’OSS: L’operatore socio-sanitario assiste tutti i pazienti senza distinzione, rispettando il consenso e partecipando a programmi per persone fragili, come senzatetto o indigenti.
· Rispetto della persona umana come limite invalicabile: Anche nei trattamenti obbligatori, la legge non può violare la dignità, integrità e volontà dell’individuo, garantendo un’assistenza umanizzata e rispettosa.
· Tutela della libertà morale e dignità: L’articolo protegge la libertà morale, consentendo il rifiuto di terapie anche salvavita e vietando trattamenti degradanti o sperimentazioni forzate, riflettendo un profondo rispetto per la persona.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cosa stabilisce l’Articolo 32 della Costituzione?
L’articolo 32 afferma che la salute è un diritto fondamentale dell’individuo e un interesse della collettività. Lo Stato deve tutelarla garantendo cure gratuite agli indigenti e rispettando sempre la dignità della persona.
2. Perché la salute è considerata sia un diritto individuale che un interesse collettivo?
Perché ogni persona ha diritto a essere curata, ma la salute pubblica è anche un bene comune. Proteggere la salute di uno significa proteggere tutti. Per un OSS, questo implica che il proprio lavoro ha valore sia per il singolo paziente che per la società.
3. Cosa significa “cure gratuite agli indigenti”?
Significa che chi non ha mezzi economici deve comunque ricevere assistenza sanitaria. Un OSS può assistere pazienti esenti dal ticket, senzatetto o persone fragili, garantendo loro pari dignità e accesso alle cure.
4. Quali sono gli obblighi sanitari previsti dalla legge?
Sono trattamenti imposti per legge, come vaccinazioni obbligatorie, TSO (Trattamento Sanitario Obbligatorio), accertamenti sanitari per malattie infettive o controlli per sicurezza sul lavoro. Un OSS deve conoscere le procedure e rispettare i limiti legali.
5. Il paziente può rifiutare le cure?
Sì, salvo i casi previsti dalla legge. Il principio del consenso informato garantisce che ogni persona possa accettare o rifiutare trattamenti. L’OSS deve rispettare la volontà del paziente e informare il medico in caso di rifiuto.
6. Cos’è il TSO e quando si applica?
Il TSO è un trattamento psichiatrico obbligatorio previsto dalla legge in caso di grave alterazione mentale. Può essere attivato solo con una procedura legale precisa. L’OSS deve collaborare nel rispetto dei diritti del paziente.
7. Quali sono i limiti ai trattamenti sanitari obbligatori?
Anche quando obbligatori, i trattamenti devono rispettare la dignità umana. Non sono ammessi interventi degradanti o sproporzionati. L’OSS deve sempre agire con umanità e rispetto.
8. Come si applica il rispetto della persona umana nell’assistenza?
Significa trattare ogni paziente con rispetto, ascolto e attenzione. Anche in situazioni difficili (come isolamento o sedazione), l’OSS deve comunicare, rassicurare e umanizzare l’intervento.
9. Qual è il ruolo dell’OSS nella promozione della salute collettiva?
L’OSS contribuisce alla prevenzione, all’educazione sanitaria e al controllo delle infezioni. Ogni azione, anche piccola, ha impatto sulla salute pubblica (es. igiene, educazione alimentare, supporto psicologico).
10. Perché l’Articolo 32 è centrale per la professione OSS?
Perché definisce il senso profondo del lavoro socio-sanitario: tutelare la salute con competenza e umanità, rispettando la volontà del paziente e contribuendo al benessere della comunità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Salute come diritto e interesse collettivo
Consenso informato e libertà di cura
Eccezioni per i trattamenti obbligatori
Rispetto della persona umana come limite invalicabile
Tutela della libertà morale e dignità
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Salute come diritto e interesse collettivo
Consenso informato e libertà di cura
Eccezioni per legge ai trattamenti obbligatori
Rispetto della persona umana come limite invalicabile
Tutela della libertà morale e dignità
4. Le istituzioni della repubblica
Dopo aver esplorato i principi e i diritti fondamentali, è importante avere una visione d’insieme delle principali istituzioni della Repubblica Italiana, cioè gli organi dello Stato che la Costituzione disegna nella sua Parte Seconda. Un candidato OSS potrebbe infatti incontrare domande generali su questi organi, oppure trarre beneficio dal comprendere come funziona lo Stato in cui opera il Servizio Sanitario Nazionale.
Le istituzioni repubblicane su cui ci concentriamo sono quattro:
· Il Parlamento – organo legislativo bicamerale (Camera e Senato).
· Il Governo – organo esecutivo, guidato dal Presidente del Consiglio e dai Ministri.
· Il Presidente della Repubblica – Capo dello Stato, ruolo di garanzia super partes.
· La Corte Costituzionale – giudice delle leggi, garante della costituzione.
Questi organi svolgono funzioni diverse ma coordinate: il Parlamento fa le leggi, il Governo le attua e amministra, il Presidente della Repubblica equilibra e rappresenta l’unità nazionale, la Corte Costituzionale veglia sul rispetto della Costituzione da parte di tutti. Nei concorsi OSS non è richiesto un approfondimento specialistico di diritto pubblico, ma è utile conoscere in modo sommario il ruolo e le funzioni principali di ciascuno di essi.
Di seguito presentiamo ciascun organo in forma sintetica, evidenziandone il ruolo chiave e alcune funzioni principali.
IL PARLAMENTO
E’ l’organo legislativo per eccellenza ed esprime la sovranità popolare (essendo eletto dai cittadini, art. 1 Cost.). Il Parlamento italiano è bicamerale, composto dalla Camera dei deputati e dal Senato della Repubblica. Le due Camere hanno oggi rispettivamente 400 deputati e 200 senatori elettivi (più alcuni senatori a vita), come stabilito dalla riforma costituzionale del 2020. Entrambe durano in carica 5 anni (salvo scioglimento anticipato). La Costituzione assegna a Camera e Senato gli stessi poteri: una legge, per essere approvata, deve ottenere il voto favorevole di entrambe nel medesimo testo (sistema del bicameralismo perfetto). Le funzioni principali del Parlamento sono:
· la funzione legislativa, cioè discutere e approvare le leggi (possono proporre disegni di legge parlamentari, il Governo, il popolo con 50.000 firme, e altri organi);
· la funzione di indirizzo politico e di controllo sul Governo, che si esercita attraverso il voto di fiducia o sfiducia al Governo (art. 94 Cost.) e strumenti come interrogazioni, interpellanze, mozioni;
· la funzione di bilancio, approvando ogni anno la legge di bilancio dello Stato (decidendo entrate e spese pubbliche, sanità inclusa);
· la funzione elettiva di garanzia, cioè eleggere in seduta comune il Presidente della Repubblica (insieme a delegati regionali), un terzo dei giudici della Corte Costituzionale e un terzo dei membri del CSM (Consiglio Superiore della Magistratura), nonché mettere in stato d’accusa il Presidente della Repubblica per alto tradimento o attentato alla Costituzione (art. 90 Cost.). Inoltre, ciascuna Camera può disporre inchieste parlamentari su materie di pubblico interesse, con poteri simili a quelli dell’autorità giudiziaria.
Rilevanza pratica: Il Parlamento è il cuore della democrazia rappresentativa: attraverso le leggi, influisce su ogni aspetto della vita pubblica, sanità compresa. Ad esempio, le norme che regolano il Servizio Sanitario Nazionale (SSN), i finanziamenti agli ospedali, l’istituzione del profilo OSS o nuove assunzioni nel settore, sono tutti frutto di leggi approvate dal Parlamento. Un OSS dovrebbe sapere che termini come “legge quadro sulla sanità”, “finanziaria” (oggi legge di bilancio) o “decreto” indicano provvedimenti passati in Parlamento (spesso su iniziativa del Governo). Sapere che la legge deve essere approvata da due Camere spiega anche perché l’iter legislativo può essere lungo: Camera e Senato possono modificare i testi e finché non trovano accordo su un testo identico la legge non è definitiva. In sintesi, il Parlamento rappresenta i cittadini ed è l’istituzione che incide in ultima istanza sui diritti (introducendo nuove tutele per lavoratori, come gli OSS, o per i pazienti) e sui doveri di tutti tramite la produzione delle leggi.
IL GOVERNO
E’ l’organo esecutivo dello Stato, cioè colui che mette in pratica le leggi e dirige la politica nazionale. Il Governo è formato dal Presidente del Consiglio dei Ministri (detto anche Primo Ministro o Premier) e dai Ministri, che insieme costituiscono il Consiglio dei Ministri. Può includere anche Vice-ministri e Sottosegretari (collaboratori dei ministri, sebbene questi non siedano nel Consiglio dei Ministri). La nascita di un nuovo governo avviene così: il Presidente della Repubblica nomina il Presidente del Consiglio incaricato e, su proposta di quest’ultimo, nomina i Ministri; il Governo così formato deve poi ottenere la fiducia di entrambe le Camere entro 10 giorni (presentandosi in Parlamento con un programma). Senza la fiducia parlamentare, il Governo non può esercitare le sue funzioni (è costretto a dimettersi). Durante il mandato, se la maggioranza parlamentare viene meno (voto di sfiducia), il Governo cade. Questa dipendenza della durata del Governo dal Parlamento è tipica dei sistemi parlamentari e garantisce che l’esecutivo agisca in coerenza con la volontà popolare espressa dal Parlamento.
Le funzioni del Governo si possono riassumere in:
· Funzione esecutiva (amministrativa): attuare concretamente le leggi approvate dal Parlamento e dirigere la politica interna ed estera dello Stato. In pratica il Governo prende decisioni giorno per giorno: organizza i servizi pubblici (sanità, sicurezza, istruzione, trasporti, ecc.), emana regolamenti applicativi, gestisce la cosa pubblica tramite i Ministeri e gli uffici amministrativi. Ad esempio, al Governo spettano decisioni su come distribuire il fondo sanitario nazionale alle Regioni, o su quali prestazioni sanitarie prioritizzare in caso di emergenze.
· Iniziativa legislativa e funzione normativa: pur non essendo l’organo legislativo principale, il Governo partecipa al potere normativo. Da un lato, ha iniziativa sulle leggi (la maggior parte delle leggi importanti nasce da disegni di legge governativi, es. Legge di Bilancio, decreti di riforma sanitaria, ecc.). Dall’altro, la Costituzione consente al Governo di emanare atti con forza di legge in casi particolari: i decreti-legge e i decreti legislativi. I decreti-legge sono provvedimenti provvisori, emanati dal Governo in casi di necessità e urgenza, che entrano subito in vigore ma decadono se il Parlamento non li converte in legge entro 60 giorni (esempio: durante la pandemia COVID-19 molti provvedimenti urgenti su lockdown e green pass sono stati adottati come decreti-legge governativi e poi convertiti dal Parlamento). I decreti legislativi sono invece atti emanati dal Governo su delega espressa del Parlamento (che con una legge delega autorizza il Governo a legiferare in una certa materia secondo principi guida): uno strumento usato per riforme complesse, ad esempio la riorganizzazione degli enti sanitari o dei servizi sociali è spesso attuata tramite decreti legislativi delegati dal Parlamento. Oltre a ciò, il Governo può emanare regolamenti amministrativi per disciplinare in dettaglio l’esecuzione delle leggi.
· Funzione di indirizzo politico generale: il Governo, avendo il polso della maggioranza parlamentare, è il motore delle politiche pubbliche. Definisce gli obiettivi e le priorità (ad esempio, decidere di potenziare l’assistenza domiciliare agli anziani, o di investire in digitalizzazione sanitaria) e coordina l’azione dei vari Ministeri affinché si realizzino tali indirizzi. Il Presidente del Consiglio ha un ruolo di coordinamento importante: dirige la politica generale e mantiene l’unità di indirizzo del Governo, assicurando che i ministri lavorino in modo coeso. Ogni Ministro è responsabile di un settore (Sanità, Lavoro, Interni, etc.) e attraverso il suo Ministero fa applicare le leggi in quel campo.
Rilevanza pratica: Il Governo è la guida operativa del Paese. Per un OSS, molte cose dipendono dall’azione del Governo: ad esempio il Ministero della Salute, facente parte del Governo, emana circolari, linee guida, piani sanitari nazionali che incidono sul lavoro quotidiano (si pensi alle procedure per la sicurezza sul lavoro, ai protocolli per l’assistenza in pandemia, ecc.). Un cambio di Governo può portare nuove politiche sanitarie (es. un aumento di personale OSS deciso in manovra, o una riforma delle RSA). Durante emergenze (terremoti, pandemie), è il Governo che decreta lo stato d’emergenza e coordina i soccorsi sanitari. Conoscere la funzione del Governo aiuta a capire chi decide cosa: se mancano fondi all’ospedale, il Parlamento deve stanziarli su proposta del Governo; se c’è da organizzare una campagna vaccinale, è il Governo tramite il Ministero a predisporla; se vengono emanate nuove regole per le case di riposo, probabilmente è un decreto o regolamento ministeriale. In sintesi, il Governo è il braccio operativo delle istituzioni: traduce le leggi in azione concreta e amministra la cosa pubblica, influenzando direttamente anche il settore socio-sanitario in cui l’OSS opera.
IL PRESIDENTE DELLA REPUBBLICA
E’ il Capo dello Stato italiano e la più alta carica della Repubblica. La sua figura è pensata come arbitro e garante della Costituzione e dell’unità nazionale. A differenza di Parlamento e Governo, che rappresentano la politica attiva, il Presidente della Repubblica svolge un ruolo in gran parte neutrale (super partes): pur non avendo poteri di governo diretto, interviene con atti importanti a tutela del corretto funzionamento dei poteri dello Stato. Come viene eletto? Dal Parlamento in seduta comune (deputati + senatori) integrato da 58 delegati regionali (3 per ogni Regione, tranne Valle d’Aosta 1). Servono i 2/3 dei voti per eleggerlo nelle prime tre votazioni, poi basta la maggioranza assoluta. Può essere eletto presidente ogni cittadino italiano che abbia almeno 50 anni e goda dei diritti civili e politici (art. 84 Cost.). Il mandato dura 7 anni, un periodo lungo pensato per dare stabilità e indipendenza (il Presidente infatti dura più di una legislatura parlamentare). È possibile la rielezione, anche se finora è accaduto solo due volte (nel 2013 e nel 2022). In caso di impedimento o vacanza della carica, le funzioni del Presidente sono assunte ad interim dal Presidente del Senato (seconda carica dello Stato).
Le funzioni e i poteri del Presidente della Repubblica sono molteplici, distribuiti in varie fasi della vita dello Stato (artt. 87–90 Cost.). Possiamo riassumerne alcuni tra i principali:
· Rappresentanza dell’unità nazionale: il Presidente “rappresenta l’unità nazionale”, è simbolo vivente della Repubblica e ne incarna i valori di coesione. Svolge un ruolo di rappresentanza anche all’estero (riceve e accredita gli ambasciatori, ratifica i trattati internazionali previa autorizzazione parlamentare) e all’interno spesso rivolge messaggi alle Camere o alla Nazione per richiamare l’attenzione su temi di interesse generale. È inoltre Capo delle Forze Armate e presiede il Consiglio Supremo di Difesa, oltre a conferire le onorificenze della Repubblica.
· Garante della Costituzione e dei poteri: assicura che gli organi costituzionali rispettino le regole. In particolare nomina il Presidente del Consiglio e, su proposta di questo, i Ministri, scegliendo con equilibrio in base alla maggioranza espressa dalle elezioni (se dopo il voto non c’è una maggioranza chiara, il Presidente ha un ruolo decisivo nel facilitare la formazione di un governo). Può sciogliere le Camere (una o entrambe) anticipatamente, ponendo fine alla legislatura, se ritiene non ci sia più una maggioranza funzionante – ma non può farlo negli ultimi sei mesi del suo mandato, salvo coincidano con gli ultimi sei mesi di legislatura (il cosiddetto semestre bianco, art. 88 Cost.). Promulga le leggi approvate dal Parlamento: significa che firma la legge perché entri in vigore. Se ritiene però che una legge presenti profili di incostituzionalità o gravi inopportunità, può rinviarla alle Camere con messaggio motivato (potere di veto sospensivo); se il Parlamento la approva di nuovo, il Presidente deve promulgarla. Indice il referendum popolare nei casi previsti (ad esempio referendum abrogativi, art. 75 Cost.). Autorizza la presentazione dei disegni di legge governativi alle Camere (atto formale). Nomina alcuni alti funzionari dello Stato nei casi stabiliti dalla legge (ad esempio, nomina 5 senatori a vita per altissimi meriti, nomina il giudice della Corte Costituzionale se tocca a lui quella designazione, ecc.). Presiede il Consiglio Superiore della Magistratura (CSM), l’organo di autogoverno dei giudici. Può concedere grazia o commutare pene ai condannati.
· Neutralità attiva nelle crisi politiche: nelle fasi di crisi di governo, il Presidente ha un ruolo cruciale e attivo per garantire la continuità dello Stato. Ad esempio, se un governo si dimette, sta al Presidente consultare i partiti e decidere se dare l’incarico a un nuovo Premier (e a chi), oppure sciogliere le Camere e indire elezioni. Queste decisioni richiedono equilibrio e giudizio super partes. Il Presidente può nominare governi “tecnici” o di transizione quando la situazione politica è bloccata, al fine di superare stalli parlamentari. Ogni atto formale del Presidente (come la nomina del Governo o lo scioglimento delle Camere) è controfirmato dal Governo competente (principio della controfirma ministeriale, art. 89 Cost.), a tutela del fatto che la responsabilità politica ultima ricade su un organo eletto.
Rilevanza pratica: Pur essendo distante dalla gestione quotidiana della sanità, il Presidente della Repubblica influenza indirettamente anche il settore socio-sanitario attraverso il suo ruolo di garanzia. Ad esempio, se il Parlamento approvasse una legge in materia sanitaria manifestamente incostituzionale o lesiva di diritti (poniamo una legge che limitasse l’accesso alle cure per certe categorie senza giustificazione), il Presidente potrebbe rifiutare di promulgarla e chiedere una correzione, prevenendo abusi. Inoltre, il Presidente, nei momenti di emergenza nazionale (come durante la pandemia COVID-19), ha rappresentato un punto di riferimento: con appelli all’unità e al rispetto delle indicazioni scientifiche, ha favorito la coesione sociale necessaria affinché il sistema sanitario reggesse sotto pressione. Dal punto di vista di un OSS, sapere che il Capo dello Stato nomina i governi e può sciogliere le Camere aiuta a capire i passaggi delle crisi politiche: ad esempio, quando cambia un Ministro della Salute, c’è sempre dietro una decisione del Presidente di nominare un nuovo Governo o un rimpasto su proposta del Premier. In ospedale, si vedono spesso le foto ufficiali del Presidente della Repubblica: non è solo un simbolo, ma la figura che garantisce, in ultima istanza, che tutte le istituzioni (Parlamento, Governo, Regioni…) rispettino le regole del gioco costituzionale anche nel campo della tutela della salute.
LA CORTE COSTITUZIONALE
E’ l’organo di garanzia cui spetta il giudizio di costituzionalità delle leggi. In altre parole, è il custode della “legge delle leggi” (la Costituzione) e ha il potere di dichiarare nulle (incostituzionali) le norme approvate dal Parlamento o dalle Regioni che contrastino con la Costituzione. La creazione di una Corte Costituzionale risponde all’idea che la Costituzione essendo “rigida” (suprema sulle altre leggi) necessiti di un arbitro super partes che ne controlli il rispetto da parte degli altri poteri. La Corte è prevista dalla Costituzione stessa (artt. 134–137) ma è divenuta operativa nel 1956. È composta di 15 giudici costituzionali scelti tra giuristi di altissima qualificazione (magistrati, professori ordinari di diritto o avvocati con almeno 20 anni di esercizio). I giudici restano in carica 9 anni non rinnovabili e vengono nominati in pari numero dai tre poteri dello Stato: 5 eletti dal Parlamento, 5 nominati dal Presidente della Repubblica e 5 eletti dalle supreme magistrature ordinaria e amministrative (in pratica: 3 dalla Corte di Cassazione, 1 dal Consiglio di Stato e 1 dalla Corte dei Conti). Questa modalità mista di nomina serve a garantire l’indipendenza e la pluralità della Corte. La Corte elegge al suo interno un Presidente, a rotazione, e agisce in piena autonomia: le sue decisioni non sono impugnabili da nessun altro organo.
Le funzioni della Corte Costituzionale possono essere riassunte così:
· Giudizio di legittimità costituzionale delle leggi: è la funzione principale. La Corte esamina le leggi dello Stato o delle Regioni (nonché atti aventi forza di legge, come decreti-legge e decreti legislativi) e verifica che siano conformi alla Costituzione. Se, nel corso di un processo, un giudice ritiene che una certa legge da applicare sia in contrasto con la Costituzione, può sollevare la questione davanti alla Corte; similmente, lo Stato o una Regione possono ricorrere contro leggi regionali o statali che invadano le rispettive competenze. In caso di giudizio positivo, la norma dubbia viene dichiarata incostituzionale e cessa di avere effetto (come se venisse cancellata dall’ordinamento). Questo garantisce che nessuna legge violi i diritti e i princìpi costituzionali: la Corte è in tal senso un “guardiano” delle libertà garantite nella Parte I della Costituzione.
· Risoluzione dei conflitti di attribuzione tra poteri dello Stato o tra Stato e Regioni: se due organi costituzionali (per es. Parlamento e Magistratura, oppure un Ministero e una Regione) ritengono che l’altro abbia usurpato competenze altrui o violato la sfera di attribuzioni proprie, la controversia viene decisa dalla Corte Costituzionale. Ad esempio, un conflitto famoso fu tra il Presidente della Repubblica e i giudici circa il segreto di Stato su certi documenti: la Corte stabilì i limiti delle prerogative di ciascuno. Nel contesto sanitario, un conflitto tipico è Stato vs Regione: ad esempio se una Regione legifera in materia sanitaria oltre i limiti dei principi fissati dallo Stato, la diatriba può finire in Corte.
· Giudice penale nei confronti del Presidente della Repubblica in stato d’accusa: se il Parlamento mette in stato d’accusa il Capo dello Stato per alto tradimento o attentato alla Costituzione (evento mai avvenuto finora), sarà la Corte Costituzionale a giudicarlo in un apposito “Collegio” integrato da 16 cittadini aggregati (scelti a sorte da liste di elettori).
· Giudizio di ammissibilità dei referendum abrogativi: la Corte valuta, prima che si tenga un referendum abrogativo, se la richiesta referendaria rispetta i requisiti costituzionali (sono escluse dalla consultazione popolare, ad esempio, le leggi tributarie, di bilancio, di amnistia, i trattati internazionali – art. 75 Cost.). Questo filtro serve a evitare referendum su materie non consentite. La Corte ad esempio ha dichiarato inammissibili referendum parziali sulla legge elettorale o sulla depenalizzazione di alcuni reati, quando non compatibili con i principi costituzionali.
Rilevanza pratica: La Corte Costituzionale, pur operando lontano dai riflettori quotidiani, incide profondamente anche sul settore socio-sanitario, perché con le sue sentenze può confermare o eliminare leggi che riguardano la salute, il lavoro, i diritti sociali. Ad esempio, la Corte ha avuto un ruolo centrale nel definire alcuni contenuti del diritto alla salute: nel 2018 ha dichiarato incostituzionale parzialmente la legge sulla procreazione assistita (n. 40/2004) laddove vietava la fecondazione eterologa, riconoscendo il diritto alle cure della fertilità; oppure, durante la pandemia, è stata adita per valutare la legittimità dell’obbligo vaccinale anti-Covid per certe categorie, confermandone la validità costituzionale in nome della tutela della salute collettiva. Per un OSS è importante sapere che se una legge risultasse ingiusta o lesiva di diritti (es: una norma che peggiorasse in modo irragionevole le condizioni di lavoro degli operatori sanitari, violando magari l’art. 36 Cost. sul diritto a una retribuzione equa e a orari umani), esiste un organo di ultima istanza che può intervenire a protezione dei principi: la Corte può dichiararla incostituzionale, obbligando il legislatore a correggere il tiro. In sostanza, la Corte Costituzionale garantisce che i valori e i diritti sanciti dalla Costituzione rimangano vivi e operanti di fronte ai cambiamenti normativi: è un conforto sapere che esiste questo baluardo a difesa, ad esempio, del diritto alla salute (art. 32) e degli altri diritti dei cittadini, anche quando si tratta di leggi emanate dallo stesso Parlamento.
In sintesi, le Istituzioni della Repubblica disegnate nella Costituzione – Parlamento, Governo, Presidente della Repubblica, Corte Costituzionale – operano in equilibrio tra loro secondo il principio di separazione dei poteri e ognuna contribuisce, con funzioni diverse, al funzionamento democratico dello Stato. Per un Operatore Socio Sanitario, conoscere a grandi linee chi fa cosa ai vertici dello Stato significa capire da dove provengono le regole e le risorse che influiscono sul sistema socio-sanitario: le leggi votate in Parlamento, le decisioni e i decreti del Governo, le garanzie offerte dal Presidente della Repubblica e le pronunce della Corte Costituzionale sono tutti elementi che, indirettamente, condizionano il contesto in cui l’OSS lavora e i diritti/doveri dei cittadini che l’OSS assiste. Questi organi, agendo in sinergia nel rispetto della Costituzione, assicurano che i valori e i principi fondamentali (esaminati nei paragrafi precedenti) si traducano in pratica e siano tutelati nella vita della Repubblica.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le istituzioni fondamentali della Repubblica Italiana svolgono ruoli distinti ma complementari nel garantire il funzionamento democratico dello Stato e influenzano direttamente o indirettamente il sistema socio-sanitario in cui opera l’Operatore Socio Sanitario (OSS).
· Parlamento bicamerale e legislazione: Il Parlamento, composto da Camera dei deputati e Senato, rappresenta la sovranità popolare ed è responsabile dell’approvazione delle leggi, del controllo politico sul Governo, della gestione del bilancio statale e dell’elezione di figure istituzionali chiave. Il processo legislativo richiede l’accordo di entrambe le Camere sullo stesso testo.
· Funzioni e composizione del Governo: Il Governo, guidato dal Presidente del Consiglio e dai Ministri, è l’organo esecutivo che attua le leggi, dirige la politica nazionale e può emanare decreti-legge e decreti legislativi su delega parlamentare. La sua durata dipende dalla fiducia parlamentare.
· Ruolo del Presidente della Repubblica: Capo dello Stato e garante della Costituzione, il Presidente rappresenta l’unità nazionale, nomina il Governo, può sciogliere le Camere e ha poteri di veto sospensivo sulla promulgazione delle leggi. Opera con neutralità e interviene attivamente nelle crisi politiche per assicurare la stabilità.
· Funzioni della Corte Costituzionale: Organo indipendente composto da 15 giudici, valuta la legittimità costituzionale delle leggi, risolve conflitti tra poteri dello Stato o con le Regioni, giudica il Presidente in stato d’accusa e verifica l’ammissibilità dei referendum abrogativi.
· Impatto sul settore socio-sanitario: Le decisioni di Parlamento, Governo, Presidente e Corte influenzano direttamente la normativa, le risorse e le politiche sanitarie, come la regolamentazione del Servizio Sanitario Nazionale, le emergenze sanitarie e i diritti dei lavoratori OSS.
· Separazione e equilibrio dei poteri: Le quattro istituzioni operano in equilibrio secondo la separazione dei poteri, assicurando che i valori e principi costituzionali siano rispettati e tradotti in azioni concrete nella vita della Repubblica.
· Importanza per l’OSS: Conoscere le funzioni delle istituzioni aiuta l’OSS a comprendere l’origine delle leggi, delle risorse e delle politiche che influenzano il proprio lavoro e i diritti e doveri dei cittadini assistiti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo del Parlamento nella Repubblica Italiana?
Il Parlamento è l’organo legislativo che rappresenta la sovranità popolare. È composto da Camera e Senato e ha il compito di approvare le leggi, controllare il Governo, approvare il bilancio dello Stato e svolgere funzioni elettive e di garanzia.
2. Come influisce il Parlamento sul settore socio-sanitario?
Attraverso le leggi che regolano il Servizio Sanitario Nazionale (SSN), i finanziamenti agli ospedali e l’istituzione di profili professionali come l’OSS. Ogni norma sanitaria nasce da un iter parlamentare.
3. Che cos’è il Governo e quali sono le sue funzioni principali?
Il Governo è l’organo esecutivo che attua le leggi e dirige la politica nazionale. È composto dal Presidente del Consiglio e dai Ministri. Gestisce i servizi pubblici, propone leggi, emana decreti e regolamenti, e definisce le politiche sanitarie.
4. In che modo il Governo incide sul lavoro degli OSS?
Attraverso il Ministero della Salute, il Governo emana linee guida, protocolli e piani sanitari che regolano l’attività degli OSS. Inoltre, decide le assunzioni, i fondi e le riforme del settore socio-sanitario.
5. Chi è il Presidente della Repubblica e qual è il suo ruolo?
È il Capo dello Stato e rappresenta l’unità nazionale. Ha funzioni di garanzia, promulga le leggi, nomina il Governo, può sciogliere le Camere e interviene nelle crisi politiche. È una figura super partes che tutela la Costituzione.
6. Il Presidente della Repubblica può influenzare la sanità?
Sì, indirettamente. Può rinviare leggi sanitarie se le ritiene incostituzionali e promuove coesione sociale nei momenti di emergenza, come durante la pandemia. È garante dei diritti, inclusi quelli alla salute.
7. Che cos’è la Corte Costituzionale e cosa fa?
È l’organo che verifica la conformità delle leggi alla Costituzione. Può annullare norme incostituzionali, risolvere conflitti tra poteri dello Stato e valutare l’ammissibilità dei referendum.
8. Come può la Corte Costituzionale tutelare gli OSS?
Può annullare leggi che ledono i diritti dei lavoratori sanitari, come norme che impongano condizioni di lavoro ingiuste. È un baluardo a difesa dei diritti costituzionali, incluso il diritto alla salute.
9. Chi nomina il Presidente della Repubblica e quanto dura il suo mandato?
È eletto dal Parlamento in seduta comune con delegati regionali. Il mandato dura 7 anni ed è possibile la rielezione. Deve avere almeno 50 anni e godere dei diritti civili e politici.
10. Perché è utile per un OSS conoscere le istituzioni della Repubblica?
Per comprendere da dove provengono le leggi, i fondi e le regole che regolano il sistema sanitario. Conoscere il funzionamento dello Stato aiuta a orientarsi nel proprio lavoro e a riconoscere i propri diritti e doveri.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Parlamento bicamerale e legislazione
Funzioni e composizione del Governo
Ruolo del Presidente della Repubblica
Funzioni della Corte Costituzionale
Impatto sul settore socio-sanitario.
Separazione e equilibrio dei poteri
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Parlamento bicamerale e legislazione
Funzioni e composizione del Governo
Ruolo del Presidente della Repubblica
Funzioni della Corte Costituzionale
Impatto sul settore socio-sanitario
Separazione e equilibrio dei poteri
Capitolo 8 – IL SERVIZIO SANITARIO NAZIONALE ITALIANO
In questo capitolo affrontiamo la struttura e la normativa fondamentale del Servizio Sanitario Nazionale (SSN) italiano, con un linguaggio formale ma semplice e adatto a chi prepara il concorso OSS (Operatore Socio-Sanitario). Verranno illustrati le origini e i principi ispiratori del SSN, la sua organizzazione territoriale (ASL, ospedali, distretti sanitari) e i Livelli Essenziali di Assistenza (LEA) garantiti ai cittadini. Nella seconda parte saranno esaminate le principali riforme legislative che hanno segnato l’evoluzione del sistema: la legge istitutiva del 1978 e i decreti legislativi del 1992 e 1999. Questi temi sono basati esclusivamente su fonti ufficiali – Costituzione, leggi dello Stato, decreti legislativi, documenti ministeriali e normative vigenti – per fornire informazioni accurate e aggiornate.
1. Struttura e Funzionamento del SSN
a) Origini e principi fondamentali del SSN
VIDEOTUTORIAL SULLE DIAPOSITIVE
Origini storiche: Prima del 1978, l’assistenza sanitaria in Italia era garantita da una molteplicità di enti mutualistici (casse mutue) legati a categorie di lavoratori. Ciò significava che il diritto alla salute non era universale, ma dipendeva dal tipo di impiego: i lavoratori iscritti a una mutua avevano copertura sanitaria, mentre disoccupati e categorie non tutelate restavano prive di assistenza completa, con conseguenti disuguaglianze nell’accesso alle cure. Un primo passo verso un sistema più equo fu la creazione del Ministero della Sanità nel 1958, con l’obiettivo di dare piena attuazione all’art. 32 della Costituzione. Successivamente, la legge 12 febbraio 1968 n.132 riorganizzò gli ospedali in enti pubblici, estendendo l’assistenza ospedaliera a tutti i cittadini attraverso gli enti ospedalieri. La svolta decisiva avvenne però con la riforma sanitaria del 1978: la Legge 23 dicembre 1978, n.833 istituì il Servizio Sanitario Nazionale, superando il modello mutualistico e introducendo un modello universalistico di tutela della salute finanziato dalla fiscalità generale (ossia dallo Stato). Dal 1º gennaio 1980 (data di effettiva operatività del SSN), ogni cittadino, indipendentemente dal suo lavoro o condizione economica, ha diritto all’assistenza sanitaria secondo i principi stabiliti da questa riforma.
Principi fondamentali del SSN: I principi ispiratori su cui si basa il SSN fin dalla sua istituzione (1978) sono tre: universalità, uguaglianza ed equità. Questi principi, sanciti dalla legge istitutiva e fondati sull’art.32 della Costituzione, definiscono la filosofia del servizio sanitario pubblico italiano:
Tali principi fondamentali – sanciti già all’art.1 della legge 833/1978 – definiscono la missione del SSN: “promozione, mantenimento e recupero della salute fisica e psichica di tutta la popolazione senza distinzione di condizioni individuali o sociali, in modo che sia assicurata l’uguaglianza dei cittadini di fronte al servizio”. Inoltre, la legge istitutiva afferma che la tutela della salute avviene nel rispetto della dignità e della libertà della persona umana, integrando il principio di centralità della persona assistita. Fin dalla nascita del SSN, la salute è quindi vista non più come un privilegio legato al lavoro o al reddito, ma come un diritto fondamentale dell’individuo e interesse della collettività, che lo Stato tutela mediante un servizio sanitario nazionale pubblico.
Oltre ai tre principi fondamentali sopra elencati, nel tempo si sono affermati anche principi organizzativi del SSN, quali la centralità della persona (diritti del paziente e umanizzazione delle cure), la responsabilità pubblica nella tutela della salute, la collaborazione tra i diversi livelli di governo sanitario, la professionalità degli operatori e l’integrazione socio-sanitaria. Questi principi organizzativi, introdotti dalle successive riforme e politiche sanitarie, guidano la programmazione e l’erogazione dei servizi per assicurare efficienza, efficacia e continuità assistenziale, sempre nel rispetto dei principi fondamentali di universalità, uguaglianza ed equità.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il Servizio Sanitario Nazionale (SSN) italiano è nato nel 1978 per garantire a tutti i cittadini, indipendentemente dalla loro condizione lavorativa o economica, il diritto universale all'assistenza sanitaria. Questo sistema ha superato il precedente modello mutualistico, promuovendo l'uguaglianza e l'equità nell'accesso alle cure.
· Origini storiche del SSN: Prima del 1978, l'assistenza sanitaria era legata a enti mutualistici associati a categorie lavorative, creando disuguaglianze. La riforma del 1978 ha istituito il SSN, un sistema universalistico finanziato dallo Stato, operativo dal 1980, che garantisce assistenza a tutti i cittadini senza distinzione.
· Principi fondamentali: Il SSN si basa sui principi di universalità, uguaglianza ed equità sanciti dalla legge 833/1978 e dall'articolo 32 della Costituzione, che definiscono la salute come un diritto fondamentale e un interesse collettivo tutelato dallo Stato.
· Principi organizzativi: Oltre ai principi fondamentali, il SSN promuove la centralità della persona, la responsabilità pubblica, la collaborazione tra livelli di governo, la professionalità degli operatori e l'integrazione socio-sanitaria per garantire efficienza, efficacia e continuità delle cure.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quando è stato istituito il Servizio Sanitario Nazionale (SSN)?
Il SSN è stato istituito con la Legge n.833 del 23 dicembre 1978 ed è entrato in vigore il 1º gennaio 1980.
2. Qual era il sistema sanitario italiano prima del SSN?
Era basato su enti mutualistici (casse mutue) legati alle categorie lavorative, che garantivano assistenza solo agli iscritti, escludendo disoccupati e non tutelati.
3. Qual è la novità introdotta dal SSN rispetto al sistema mutualistico?
Il SSN ha introdotto un modello universalistico, garantendo il diritto alla salute a tutti i cittadini, indipendentemente dal lavoro o dal reddito.
4. Quali sono i tre principi fondamentali del SSN?
Universalità, uguaglianza ed equità: ogni cittadino ha diritto all’assistenza sanitaria senza discriminazioni.
5. Qual è il fondamento costituzionale del SSN?
L’articolo 32 della Costituzione italiana, che riconosce la salute come diritto fondamentale dell’individuo e interesse della collettività.
6. Cosa significa “centralità della persona” nel SSN?
Significa che il sistema sanitario deve rispettare la dignità e la libertà dell’individuo, ponendo il paziente al centro dell’assistenza.
7. Come è finanziato il SSN?
È finanziato dalla fiscalità generale, cioè dalle tasse pagate dai cittadini allo Stato.
8. Quali sono i principi organizzativi che guidano il SSN?
Responsabilità pubblica, collaborazione tra livelli di governo, professionalità degli operatori, integrazione socio-sanitaria e continuità assistenziale.
9. Qual è il ruolo del Ministero della Sanità nella storia del SSN?
Creato nel 1958, ha rappresentato il primo passo verso un sistema sanitario pubblico e universale.
10. Perché il SSN è considerato un pilastro dello stato sociale italiano?
Perché garantisce l’accesso alle cure come diritto universale, promuovendo la salute pubblica e riducendo le disuguaglianze sociali.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
b) I livelli di governo
VIDEOTUTORIAL SULLE DIAPOSITIVE
Struttura per livelli di governo: Il Servizio Sanitario Nazionale è strutturato su tre livelli principali di governo e gestione:
· Livello centrale (Stato): comprende gli organi nazionali, in primis il Ministero della Salute (denominazione assunta dal 2001, già Ministero della Sanità) e organismi consultivi e tecnico-scientifici come il Consiglio Superiore di Sanità e l’Istituto Superiore di Sanità. A livello centrale vengono definiti gli indirizzi generali della politica sanitaria, il Piano Sanitario Nazionale, i finanziamenti attraverso il Fondo Sanitario Nazionale e i livelli essenziali di assistenza (LEA) validi su tutto il territorio.
· Livello regionale (Regioni): ogni Regione ha competenza nella programmazione e organizzazione dei servizi sanitari nel proprio territorio. A livello regionale operano assessorati alla sanità, agenzie sanitarie regionali e la Conferenza Stato-Regioni (sede di coordinamento tra Stato centrale e governi regionali). Le Regioni ricevono fondi dal livello centrale e li distribuiscono alle aziende sanitarie locali; emanano leggi regionali in materia sanitaria (nei limiti dei principi fissati dallo Stato) e definiscono il Piano Sanitario Regionale per adeguare l’organizzazione dei servizi ai bisogni locali.
· Livello locale (aziende sanitarie): è il livello operativo e territoriale, deputato alla erogazione diretta delle prestazioni ai cittadini, assicurando capillarità in tutto il Paese. Comprende principalmente le ASL (Aziende Sanitarie Locali) e le Aziende Ospedaliere.
Aziende Sanitarie Locali (ASL): Le ASL sono le strutture attraverso cui il SSN garantisce i servizi sanitari di base alla popolazione di un determinato territorio (solitamente coincidente con aree provinciali o sub-provinciali, a seconda della Regione). Le ASL sono enti con personalità giuridica pubblica e autonomia gestionale, introdotti con la riforma del 1992-93 in sostituzione delle precedenti USL (Unità Sanitarie Locali). Esse sono responsabili dell’organizzazione e dell’erogazione di un ampio spettro di servizi sul territorio: assistenza primaria (medicina di base, pediatria di libera scelta), assistenza specialistica ambulatoriale, prevenzione collettiva (vaccinazioni, igiene pubblica), assistenza domiciliare e consultoriale, servizi per la salute mentale e le dipendenze, assistenza farmaceutica, oltre a gestire in molti casi anche presìdi ospedalieri locali.
Ogni ASL è diretta da un Direttore Generale nominato dalla Regione, coadiuvato da un direttore sanitario (per gli aspetti clinici) e un direttore amministrativo. Questo modello “aziendale” ha lo scopo di migliorare l’efficienza gestionale separando le funzioni di indirizzo politico (in capo alla Regione) dalla gestione operativa (in capo al management dell’ASL). All’interno della ASL sono inoltre presenti Dipartimenti (aggregazioni funzionali di servizi omogenei, ad es. Dipartimento di prevenzione, Dipartimento di salute mentale, etc.) e soprattutto i Distretti Sanitari, che rappresentano l’articolazione territoriale di base.
Distretti Sanitari: Il Distretto Sanitario è un’unità organizzativa territoriale dell’ASL, pensata per garantire un’integrazione efficace fra i vari servizi sanitari e sociosanitari a livello locale. In altre parole, il distretto rappresenta il polo di riferimento per i bisogni di salute della popolazione di una zona più ristretta (spesso coincidente con un insieme di comuni o un quartiere nelle città), assicurando continuità assistenziale e coordinamento tra cure primarie, assistenza specialistica e interventi sociali. Secondo la normativa nazionale (art. 3-quater D.Lgs 502/92, introdotto da D.Lgs 229/99), “il Distretto è una struttura dell’ASL finalizzata a realizzare, nel territorio di competenza, un elevato livello di integrazione tra i diversi servizi che erogano prestazioni sanitarie e tra questi e i servizi socio-assistenziali, in modo da consentire una risposta coordinata e continuativa ai bisogni sanitari della popolazione”.
In pratica, il distretto gestisce e coordina i servizi sanitari di base presenti sul territorio: i Medici di Medicina Generale e i Pediatri di libera scelta, gli ambulatori territoriali, i servizi infermieristici e domiciliari, i consultori familiari, l’assistenza agli anziani e ai disabili, la prevenzione nelle comunità, ecc. Svolge anche una funzione di filtro verso l’ospedale, indirizzando i pazienti alle strutture di ricovero solo quando necessario e assicurando il percorso di cura prima e dopo l’eventuale ricovero (follow-up, riabilitazione, assistenza domiciliare integrata). Il distretto è dunque il fulcro dell’assistenza primaria e della continuità assistenziale sul territorio, avendo tra i suoi compiti la presa in carico globale del paziente in ambito locale.
Ospedali e Aziende Ospedaliere: L’assistenza ospedaliera nel SSN viene erogata sia dagli ospedali gestiti direttamente dalle ASL, sia dalle Aziende Ospedaliere (AO), enti autonomi creati dalla riforma degli anni ’90 per i principali ospedali di rilievo nazionale o interregionale. Le Aziende Ospedaliere (spesso identificate con grandi ospedali urbani o ospedali hub) hanno autonomia gestionale simile alle ASL e offrono soprattutto servizi di diagnosi e cura specialistica in regime di ricovero (ordinario, day hospital, day surgery) e di emergenza/urgenza (Pronto Soccorso) per casi acuti. Alcune Aziende Ospedaliere sono integrate con università (costituendo le Aziende Ospedaliero-Universitarie), dove accanto all’assistenza si svolgono attività di didattica e ricerca medica.
Il sistema ospedaliero italiano, riorganizzato con la legge 132/1968 e poi con le riforme successive, prevede anche la presenza di I.R.C.C.S. (Istituti di Ricovero e Cura a Carattere Scientifico, specializzati in specifiche patologie e ricerca) e di strutture accreditate. Gli ospedali pubblici e gli istituti accademici fanno parte integrante del SSN; essi garantiscono i livelli essenziali di assistenza ospedaliera, utilizzando meccanismi di finanziamento come il sistema DRG (Diagnosis Related Groups) per remunerare le prestazioni in base ai ricoveri effettuati, introdotto negli anni ’90 per migliorare l’efficienza.
Strutture private accreditate: Accanto alle strutture pubbliche, il SSN si avvale di soggetti privati accreditati (cliniche, laboratori, centri specialistici convenzionati) che, pur essendo gestiti da enti o società private, offrono prestazioni sanitarie incluse nei LEA per conto del servizio pubblico. L’accreditamento istituzionale, rafforzato con il D.Lgs 229/1999, vincola queste strutture al rispetto di standard di qualità e appropriatezza, permettendo ai cittadini di usufruire delle loro prestazioni con le stesse regole del SSN (ovvero gratuitamente o pagando il ticket). Le strutture private accreditate e gli enti del Terzo Settore convenzionati integrano l’offerta assistenziale, soprattutto in aree come la riabilitazione, l’assistenza residenziale (RSA, hospice) e alcune branche specialistiche, contribuendo a realizzare il principio di capillarità e universalità del SSN.
Questa organizzazione a rete – fatta di ASL e distretti per il territorio, ospedali per i casi acuti, e soggetti accreditati dove necessario – consente al Servizio Sanitario Nazionale di erogare servizi in modo capillare e uniforme. Tutte le strutture, pubbliche o accreditate, concorrono a garantire i Livelli Essenziali di Assistenza (LEA) in modo uniforme alla popolazione, in attuazione del principio costituzionale di eguaglianza nell’accesso alle cure.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il Servizio Sanitario Nazionale (SSN) italiano è organizzato su tre livelli di governo — centrale, regionale e locale — per garantire un'assistenza sanitaria uniforme e capillare su tutto il territorio nazionale. Questa struttura integra servizi pubblici e privati accreditati per rispondere in modo coordinato ai bisogni di salute della popolazione.
· Livelli di governo del SSN: Il livello centrale definisce le politiche sanitarie generali, il Piano Sanitario Nazionale, i finanziamenti e i livelli essenziali di assistenza (LEA). Le Regioni programmano e organizzano i servizi sul proprio territorio, mentre le aziende sanitarie locali (ASL) operano a livello territoriale erogando direttamente le prestazioni ai cittadini.
· Aziende Sanitarie Locali e loro struttura: Le ASL, enti pubblici con autonomia gestionale, garantiscono servizi di assistenza primaria, specialistica, prevenzione, assistenza domiciliare e servizi per la salute mentale, coordinati da un Direttore Generale e articolati in Dipartimenti e Distretti Sanitari.
· Funzione dei Distretti Sanitari: I Distretti rappresentano l'unità territoriale di base dell’ASL, integrando servizi sanitari e socioassistenziali per assicurare continuità assistenziale e coordinamento tra cure primarie, specialistica e interventi sociali, svolgendo anche una funzione di filtro verso l’ospedale.
· Ospedali e strutture accreditate: L’assistenza ospedaliera è fornita da ospedali gestiti dalle ASL e da Aziende Ospedaliere autonome, comprese quelle universitario-ospedaliere. Il sistema include inoltre Istituti di Ricovero e Cura a Carattere Scientifico (IRCCS) e strutture private accreditate che erogano prestazioni incluse nei LEA, garantendo qualità e universalità dell’assistenza.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono i tre livelli di governo del SSN?
Livello centrale: Stato e Ministero della Salute, definisce indirizzi generali, LEA e finanziamenti.
Livello regionale: Regioni, programmano e organizzano i servizi sanitari locali.
Livello locale: Aziende Sanitarie Locali (ASL) e Aziende Ospedaliere, erogano direttamente i servizi.
2. Cosa sono le ASL e quale ruolo svolgono?
Le ASL (Aziende Sanitarie Locali) sono enti pubblici con autonomia gestionale che garantiscono l’assistenza sanitaria di base sul territorio, coordinando servizi come medicina generale, prevenzione, consultori, salute mentale e farmaceutica.
3. Chi dirige una ASL?
Un Direttore Generale nominato dalla Regione, affiancato da un Direttore Sanitario e un Direttore Amministrativo.
4. Che cos’è un Distretto Sanitario?
È l’articolazione territoriale della ASL che coordina i servizi sanitari e sociosanitari locali, garantendo continuità assistenziale e presa in carico globale del paziente.
5. Quali servizi gestisce un Distretto Sanitario?
Medici di base, pediatri, ambulatori, assistenza domiciliare, consultori, servizi per anziani e disabili, prevenzione nelle comunità e follow-up post-ricovero.
6. Qual è la differenza tra ASL e Azienda Ospedaliera?
Le ASL gestiscono l’assistenza territoriale e, in alcuni casi, ospedali locali. Le Aziende Ospedaliere sono enti autonomi che gestiscono ospedali di rilievo nazionale o regionale, specializzati in cure acute e alta complessità.
7. Cosa sono le Aziende Ospedaliero-Universitarie?
Strutture integrate con università, dove si svolgono assistenza, didattica e ricerca medica.
8. Cosa sono gli IRCCS?
Istituti di Ricovero e Cura a Carattere Scientifico, specializzati in ricerca e trattamento di specifiche patologie, parte integrante del SSN.
9. Qual è il ruolo delle strutture private accreditate?
Offrono prestazioni sanitarie per conto del SSN, rispettando standard di qualità. Sono fondamentali in ambiti come riabilitazione, RSA, hospice e alcune specialità.
10. Come viene garantita l’uniformità dei servizi sul territorio?
Attraverso la rete integrata di ASL, distretti, ospedali pubblici e strutture accreditate, che concorrono a garantire i Livelli Essenziali di Assistenza (LEA) in modo equo e capillare.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Aziende Sanitarie Locali e loro struttura
Funzione dei Distretti Sanitari
Ospedali e strutture accreditate
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Aziende Sanitarie Locali e loro struttura
Funzione dei Distretti Sanitari
Ospedali e strutture accreditate
c) Livelli Essenziali di Assistenza (LEA)
VIDEOTUTORIAL SULLE DIAPOSITIVE
Un concetto chiave introdotto nel nostro ordinamento è quello dei Livelli Essenziali di Assistenza (LEA). I LEA rappresentano l’insieme delle prestazioni e dei servizi che il SSN è tenuto a fornire a tutti i cittadini, gratuitamente o dietro pagamento di una quota (ticket), finanziati con le risorse pubbliche raccolte tramite la fiscalità generale. In altre parole, i LEA definiscono il paniere di cure e interventi sanitari garantiti in modo uniforme su tutto il territorio nazionale, costituendo uno standard minimo (essenziale) di assistenza al quale ogni cittadino ha diritto.
L’introduzione formale dei LEA avvenne con il D.Lgs 229/1999, che inserì nella legislazione il principio dei “livelli essenziali e uniformi di assistenza” già delineato nel 1992 e poi attuato con dettagli crescenti. Inizialmente individuati con il Piano Sanitario Nazionale e un DPCM del 2001, i LEA sono stati aggiornati notevolmente con il D.P.C.M. 12 gennaio 2017 (emanato nel marzo 2017), e sono soggetti a revisione periodica per adeguarli al progresso scientifico e ai mutati bisogni della popolazione (ad esempio, l’aggiunta di nuove prestazioni o l’aggiornamento degli elenchi di malattie esenti ticket). Nel 2024 è previsto un ulteriore aggiornamento dei LEA con nuove prestazioni e screening, come annunciato dal Ministero della Salute.
Secondo il Ministero della Salute, i LEA possono essere suddivisi in tre grandi categorie o macro-livelli assistenziali, che coprono l’intero spettro di interventi sanitari:
Livello di Assistenza
Descrizione
Esempi di prestazioni incluse
Prevenzione collettiva e sanità pubblica
Attività e servizi di prevenzione rivolti alla collettività e ai singoli, mirati a tutelare la salute pubblica.
Vaccinazioni e campagne di screening; sorveglianza e controllo malattie infettive; tutela della salute e sicurezza negli ambienti di vita e di lavoro; igiene degli alimenti e sanità veterinaria; promozione di stili di vita sani; medicina legale pubblica.
Assistenza distrettuale (territoriale)
Servizi sanitari e socio-sanitari diffusi sul territorio, erogati in regime ambulatoriale, domiciliare o in strutture residenziali semi-residenziali.
Cure primarie (medico di base e pediatra); continuità assistenziale (guardia medica); assistenza farmaceutica; specialistica ambulatoriale (visite ed esami diagnostici); assistenza domiciliare integrata; assistenza residenziale per anziani, disabili, salute mentale; attività consultoriali.
Assistenza ospedaliera
Prestazioni erogate in regime di ricovero ospedaliero o day hospital/day surgery, per condizioni acute o post-acute, e servizi di emergenza.
Ricoveri ordinari per acuti; interventi chirurgici (anche in day surgery); ricoveri di riabilitazione e lungodegenza post-acuzie; pronto soccorso e emergenza-urgenza; attività di terapia intensiva; trapianti di organi e tessuti; trasfusioni.
(*) Oltre a questi tre livelli principali, i LEA comprendono anche attività trasversali come la assistenza farmaceutica (fornitura di farmaci essenziali, vaccini, dispositivi protesici, ecc.) e la assistenza termale, che sono allocate tra l’assistenza distrettuale e ospedaliera in base alla modalità di erogazione. È importante sottolineare che i LEA definiscono il livello minimo uniforme: le Regioni possono, con risorse proprie, garantire servizi aggiuntivi o più ampi rispetto ai LEA (livelli aggiuntivi), ma non possono scendere al di sotto di essi. Lo Stato, tramite il Ministero della Salute e d’intesa con le Regioni, definisce periodicamente i LEA e assegna i finanziamenti affinché ogni Regione possa erogarli. Se alcune Regioni faticano a garantire tutti i LEA (ad esempio per carenza di risorse o gestione inefficace), vengono attivati piani di rientro e meccanismi di solidarietà interregionale per colmare le differenze, in coerenza col principio di equità su scala nazionale.
In sintesi, i LEA rappresentano ciò che ogni cittadino deve poter ottenere dal servizio sanitario pubblico in Italia: dalle visite di prevenzione alle terapie ospedaliere complesse. Costituiscono uno strumento essenziale per rendere concreto il diritto alla salute sancito dalla Costituzione, assicurando che in qualsiasi Regione o Comune ci si trovi, vi sia uno zoccolo duro di prestazioni garantite. L’impegno al rispetto dei LEA è tale che il SSN ne assicura la gratuità totale o parziale (ticket) secondo le norme vigenti, e che esiste un sistema di monitoraggio per verificarne l’attuazione sul territorio nazionale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
I Livelli Essenziali di Assistenza (LEA) rappresentano il nucleo minimo di prestazioni e servizi sanitari che il Servizio Sanitario Nazionale (SSN) deve garantire uniformemente a tutti i cittadini italiani, finanziati con risorse pubbliche. Essi sono aggiornati periodicamente per rispondere ai progressi scientifici e ai bisogni della popolazione, con un nuovo aggiornamento previsto nel 2024.
· Definizione e scopo dei LEA: I LEA definiscono il paniere di cure e interventi sanitari essenziali, garantiti gratuitamente o con ticket, che costituiscono un diritto uniforme su tutto il territorio nazionale. Sono stati formalmente introdotti nel 1999 e aggiornati nel 2017, con revisioni regolari.
· Categorie di assistenza: I LEA si articolano in tre macro-livelli assistenziali: prevenzione collettiva e sanità pubblica, assistenza distrettuale (territoriale) e assistenza ospedaliera, coprendo così l'intero spettro di interventi sanitari.
· Esempi di prestazioni incluse: Le prestazioni comprendono vaccinazioni, screening, cure primarie, assistenza domiciliare, ricoveri ospedalieri, interventi chirurgici, emergenze, riabilitazione e terapie intensive.
· Gestione e finanziamento: Lo Stato, in accordo con le Regioni, definisce e finanzia i LEA, assicurandone l’erogazione uniforme. Le Regioni possono offrire servizi aggiuntivi, ma non scendere sotto i LEA. In caso di difficoltà regionali, si attivano piani di rientro e solidarietà interregionale per garantire equità.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa sono i LEA?
I LEA (Livelli Essenziali di Assistenza) sono l’insieme delle prestazioni e dei servizi che il Servizio Sanitario Nazionale (SSN) è tenuto a garantire a tutti i cittadini, gratuitamente o con pagamento di ticket, su tutto il territorio nazionale.
2. Quando sono stati introdotti i LEA?
I LEA sono stati formalmente introdotti con il D.Lgs 229/1999 e successivamente definiti e aggiornati con vari decreti, tra cui il DPCM del 12 gennaio 2017.
3. Quali sono le tre macro-categorie dei LEA?
Prevenzione collettiva e sanità pubblica
Assistenza distrettuale (territoriale)
Assistenza ospedaliera
4. Cosa include la prevenzione collettiva nei LEA?
Vaccinazioni, screening, controllo delle malattie infettive, igiene degli alimenti, sanità veterinaria, sicurezza negli ambienti di vita e lavoro, medicina legale.
5. Quali servizi rientrano nell’assistenza distrettuale?
Cure primarie, guardia medica, assistenza farmaceutica, visite specialistiche, assistenza domiciliare, consultori, servizi per anziani, disabili e salute mentale.
6. Cosa comprende l’assistenza ospedaliera nei LEA?
Ricoveri ordinari, day hospital, chirurgia, pronto soccorso, terapia intensiva, riabilitazione, trapianti e trasfusioni.
7. I LEA sono uguali in tutte le Regioni?
Sì, i LEA definiscono uno standard minimo uniforme. Le Regioni possono offrire livelli aggiuntivi con risorse proprie, ma non possono scendere al di sotto dei LEA.
8. Come vengono finanziati i LEA?
Tramite la fiscalità generale, ovvero le risorse pubbliche raccolte dallo Stato e distribuite alle Regioni attraverso il Fondo Sanitario Nazionale.
9. Cosa succede se una Regione non garantisce tutti i LEA?
Vengono attivati piani di rientro e meccanismi di solidarietà interregionale per colmare le differenze e rispettare il principio di equità.
10. Perché i LEA sono importanti per il cittadino?
Perché assicurano il diritto alla salute sancito dalla Costituzione, garantendo che ogni cittadino possa accedere a cure e servizi essenziali ovunque si trovi in Italia.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
d) Ruolo delle Regioni nella gestione della sanità
VIDEOTUTORIAL SULLE DIAPOSITIVE
Fin dalla sua istituzione, il SSN italiano è concepito come un sistema decentrato, che coinvolge lo Stato, le Regioni e – in origine – gli enti locali (Comuni e Province) nel garantire la tutela della salute. Nel corso del tempo, specialmente con le riforme degli anni ’90 e la riforma costituzionale del 2001, le Regioni hanno assunto un ruolo sempre più centrale nella gestione della sanità, divenendo di fatto le protagoniste dell’organizzazione dei servizi sanitari.
Competenze legislative e organizzative: L’art. 117 della Costituzione (riformulato nel 2001) attribuisce alla legislazione concorrente Stato-Regioni la materia “tutela della salute”, lasciando allo Stato il compito di fissare i principi fondamentali e alle Regioni la potestà legislativa nella disciplina di dettaglio. In pratica, lo Stato definisce il quadro generale: i principi base (come universalità ed equità), i LEA da garantire ovunque, i finanziamenti complessivi, gli obblighi di bilancio, nonché funzioni di indirizzo e controllo. Le Regioni, invece, programmano e gestiscono in piena autonomia la sanità nel proprio ambito territoriale, operando scelte organizzative su come erogare i servizi, distribuendo le risorse tra le ASL e le Aziende Ospedaliere, e potendo anche emanare norme regionali che regolano aspetti organizzativi (ad esempio rete ospedaliera, accreditamento, ticket aggiuntivi, etc.), purché nel rispetto dei livelli essenziali fissati dallo Stato.
Ruolo di vigilanza e commissariamento: L’autonomia regionale in sanità è bilanciata dalla necessità di garantire standard uniformi e tenuta finanziaria del sistema. Qualora una Regione non riesca a garantire i LEA o accumuli gravi disavanzi di bilancio in ambito sanitario, lo Stato può intervenire: il D.Lgs 229/1999 ha previsto la possibilità di commissariamento della sanità regionale in caso di gravi inadempienze. Negli anni 2000 diversi casi di Regioni in deficit sanitario sono stati affrontati con Piani di rientro e nomina di Commissari ad acta per ricondurre la gestione regionale entro parametri di efficienza e rispetto dei LEA. Questo meccanismo serve a tutelare il principio di equità tra cittadini di Regioni diverse, evitando che inefficienze locali compromettano i diritti degli assistiti.
Collaborazione tra livelli di governo: Un elemento importante del modello italiano è la cooperazione tra Stato e Regioni. La programmazione sanitaria avviene su base concertata: lo Stato predispone il Piano Sanitario Nazionale sentite le Regioni, e queste elaborano proposte e i propri piani regionali in coerenza con gli obiettivi nazionali. Inoltre, tramite organi come la Conferenza Stato-Regioni e la Conferenza Unificata, vi è un confronto continuo su temi sanitari (finanziamenti, normative, emergenze sanitarie, ecc.). Secondo il Ministero della Salute, “Stato, Regioni, Aziende e Comuni devono collaborare tra di loro, con l’obiettivo di assicurare condizioni e garanzie di salute uniformi su tutto il territorio nazionale”. Questo principio di leale collaborazione è essenziale per un sistema decentrato come il SSN: da un lato valorizza l’autonomia regionale (che permette di adattare i servizi alle realtà locali), dall’altro mantiene unitarietà e solidarietà nazionale, affinché ogni cittadino, ovunque risieda, abbia accesso a cure di qualità comparabile.
In sintesi, le Regioni oggi sono gli enti titolari della funzione sanitaria nel nostro ordinamento: a loro spetta far funzionare quotidianamente il SSN sul territorio, dall’assunzione di medici e infermieri alla gestione degli ospedali, dalla prevenzione alle campagne vaccinali locali. Lo Stato garantisce il quadro normativo e le risorse, oltre a dirimere le questioni di interesse generale e a intervenire se emergono divari eccessivi. Questo modello consente flessibilità e innovazione (ogni Regione può sperimentare modelli organizzativi, ad es. la Lombardia con maggiore coinvolgimento del privato, l’Emilia-Romagna con una rete integrata pubblico-privato, la Toscana con centrali di acquisto condivise, etc.), fermo restando l’impegno comune a fornire i LEA uniformi a tutti gli assistiti. Per un aspirante OSS è importante comprendere questa architettura: lavorando nel SSN, si opera in un contesto in cui le direttive regionali organizzano i servizi locali, ma sempre nell’ambito dei principi e dei livelli essenziali fissati a livello nazionale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il sistema sanitario nazionale italiano è caratterizzato da una gestione decentrata in cui le Regioni hanno un ruolo centrale nell’organizzazione e nell’erogazione dei servizi sanitari, pur mantenendo un coordinamento e indirizzo da parte dello Stato.
· Decentramento e ruolo delle Regioni: Fin dall’istituzione del SSN, il sistema prevede la partecipazione di Stato, Regioni ed enti locali, con un progressivo rafforzamento del ruolo regionale nella gestione sanitaria, soprattutto dopo le riforme degli anni ’90 e del 2001.
· Competenze legislative e organizzative: Lo Stato definisce i principi fondamentali, i livelli essenziali di assistenza (LEA) e i finanziamenti complessivi, mentre le Regioni hanno autonomia legislativa e gestionale per programmare e organizzare i servizi sanitari nel proprio territorio, rispettando i LEA.
· Autonomia e coordinamento: Le Regioni godono di ampia discrezionalità nella gestione sanitaria, inclusa la struttura delle ASL e la rete ospedaliera, mentre lo Stato, tramite la Conferenza Stato-Regioni, mantiene funzioni di indirizzo, controllo e verifica del rispetto dei LEA.
· Vigilanza e collaborazione: In caso di gravi disavanzi o mancato rispetto dei LEA, lo Stato può commissariare la sanità regionale per garantire equità. La cooperazione tra Stato e Regioni è essenziale per assicurare uniformità e qualità delle cure su tutto il territorio nazionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo delle Regioni nel Servizio Sanitario Nazionale (SSN)?
Le Regioni sono responsabili della programmazione, organizzazione e gestione dei servizi sanitari nel proprio territorio, nel rispetto dei principi e dei Livelli Essenziali di Assistenza (LEA) stabiliti dallo Stato.
2. Cosa prevede l’articolo 117 della Costituzione?
Attribuisce la “tutela della salute” alla legislazione concorrente tra Stato e Regioni: lo Stato definisce i principi fondamentali, le Regioni disciplinano gli aspetti organizzativi e gestionali.
3. Cosa possono decidere autonomamente le Regioni?
Le Regioni possono definire il numero e la struttura delle ASL, organizzare la rete ospedaliera, stabilire requisiti per l’accreditamento delle strutture private e introdurre ticket o esenzioni regionali.
4. Come avviene il coordinamento tra Stato e Regioni?
Attraverso organi come la Conferenza Stato-Regioni e la Conferenza Unificata, dove si discutono e concertano piani sanitari, finanziamenti e normative.
5. Cosa succede se una Regione non garantisce i LEA o ha deficit sanitari?
Lo Stato può intervenire con piani di rientro e commissariamenti, nominando un Commissario ad acta per riportare la gestione entro parametri di efficienza e rispetto dei LEA.
6. Quali strumenti usa lo Stato per monitorare le Regioni?
Il Nuovo Sistema di Garanzia dei LEA verifica gli indicatori regionali di erogazione dei servizi sanitari e controlla l’effettiva attuazione dei livelli essenziali.
7. Le Regioni possono offrire servizi sanitari aggiuntivi rispetto ai LEA?
Sì, con risorse proprie possono garantire livelli aggiuntivi di assistenza, ma non possono scendere al di sotto dei LEA stabiliti a livello nazionale.
8. Quali esempi di modelli regionali sanitari esistono?
Lombardia con forte coinvolgimento del privato, Emilia-Romagna con rete integrata pubblico-privato, Toscana con centrali di acquisto condivise.
9. Qual è il principio di “leale collaborazione”?
È il principio che guida il rapporto tra Stato e Regioni per garantire uniformità nell’accesso alle cure, pur rispettando l’autonomia regionale.
10. Perché è importante per un OSS conoscere il ruolo delle Regioni?
Perché le direttive regionali organizzano i servizi sanitari locali in cui l’OSS opera, influenzando modalità di assistenza, protocolli e percorsi di cura.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Decentramento e ruolo delle Regioni
Competenze legislative e organizzative
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Decentramento e ruolo delle Regioni
Competenze legislative e organizzative
2. Legge 833/1978 – Istituzione del Servizio Sanitario Nazionale
VIDEOTUTORIAL SULLE DIAPOSITIVE
La Legge 23 dicembre 1978, n. 833 segna la nascita del Servizio Sanitario Nazionale in Italia. Si tratta di una legge quadro di portata storica, con cui il Parlamento italiano ha attuato il principio costituzionale della tutela della salute come diritto fondamentale di tutti gli individui (art.32 Cost.) attraverso l’istituzione di un servizio sanitario unitario e pubblico. Prima di questa legge, come accennato, esisteva un sistema basato su mutue e su enti locali frammentati; con la 833/1978 si opera una vera e propria “rivoluzione sanitaria” che può essere riassunta nei punti seguenti:
· Universalità della copertura sanitaria: Viene superata la distinzione tra cittadini assicurati e non assicurati. Tutta la popolazione presente sul territorio italiano ha diritto alle prestazioni sanitarie dell’SSN, finanziate dalla fiscalità generale e non più dai contributi mutualistici. La legge sancisce chiaramente che il SSN è volto alla tutela della salute “di tutta la popolazione, senza distinzione di condizioni individuali o sociali”, garantendo eguaglianza di accesso.
· Globalità delle funzioni sanitarie: Il SSN accorpa e coordina tutte le attività di promozione, prevenzione, cura e riabilitazione, prima disperse in varie istituzioni. L’art.1 della legge definisce il SSN come l’insieme di funzioni, strutture, servizi e attività destinati alla tutela della salute fisica e psichica degli individui e della collettività. Ciò include l’assistenza ospedaliera, la medicina di base, la prevenzione, la salute mentale, la medicina scolastica (all’epoca), ecc., in un’ottica di unitarietà del sistema.
· Superamento degli enti mutualistici: Le casse mutue vengono abolite. Le loro competenze e risorse sono trasferite al SSN. Questo elimina le disparità di trattamento tra diverse mutue e settori lavorativi, creando un unico grande fondo sanitario nazionale. Dal 1978 in poi, la spesa sanitaria corrente viene finanziata principalmente dallo Stato (contributi fiscali) e regolata tramite i bilanci pubblici, con l’obiettivo di assicurare cure gratuite agli indigenti e partecipazione alla spesa (ticket) solo secondo criteri equi.
· Decentramento e partecipazione: L’SSN viene organizzato su base territoriale, affidando l’erogazione dei servizi alle Unità Sanitarie Locali (USL), istituite a livello di ogni ambito locale (inizialmente coincidenti con i comprensori socio-sanitari, spesso su base provinciale). Le USL sono definite “strutture operative dei comuni” ed erano amministrate da comitati composti da rappresentanti eletti dagli enti locali (Comuni) e da rappresentanti delle minoranze consiliari e delle organizzazioni sindacali. Questo assetto riflette la volontà del legislatore del 1978 di favorire la partecipazione democratica dei cittadini e delle comunità locali nella gestione della sanità. Si riteneva infatti importante che la programmazione sanitaria fosse collegata alle esigenze del territorio attraverso gli enti locali. Inoltre, la legge prevede organi di partecipazione come le assemblee distrettuali e i consigli dei sanitari.
· Prevenzione e medicina sul territorio: La legge 833 pone grande enfasi sulla prevenzione (vaccinazioni, igiene pubblica, medicina del lavoro, ecc.) e sullo spostamento del baricentro dall’ospedale al territorio. Ad esempio, vengono istituiti i Distretti sanitari di base già con la 833, intesi come forme di organizzazione periferica per l’erogazione integrata dei servizi di base (concetto poi evoluto nelle riforme successive). Si abolisce anche il medico condotto e si introducono i medici di medicina generale convenzionati con il SSN, liberamente scelti dai cittadini, ponendo le basi dell’assistenza primaria universale.
· Integrazione socio-sanitaria: Viene sancito il principio di coordinamento tra servizi sanitari e sociali. L’art.1 evidenzia che devono essere collegati al SSN tutti gli interventi di altri enti che incidono sulla salute, e riconosce la possibilità per le associazioni di volontariato di concorrere agli scopi del SSN. Questo prefigura una collaborazione tra sanità e altri settori (assistenza sociale, ambiente, scuola), nonché la valorizzazione del volontariato.
In sintesi, la legge 833/1978 crea un Servizio Sanitario Nazionale universale, pubblico, decentralizzato e partecipato, fondato sui principi di eguaglianza e solidarietà. La sua immediata applicazione comportò, nel 1980, la costituzione delle USL in tutta Italia, la soppressione delle mutue, il passaggio del personale e degli ospedali al nuovo sistema. Pur con difficoltà iniziali (gestire la transizione amministrativa fu complesso), la riforma del 1978 è considerata una conquista sociale importante: per la prima volta la salute diventa un diritto di cittadinanza garantito dallo Stato, analogamente a quanto avvenuto in altri Paesi europei (sul modello del NHS britannico).
Nota: La Legge 833/78 è tuttora in vigore (sebbene ampiamente modificata dalle riforme successive). Alcuni suoi articoli sono stati abrogati o riscritti, ma resta il fondamento legislativo del nostro SSN. Ad esempio, l’art.1 della 833 – con i suoi principi – è stato in parte trasfuso nell’art.1 del D.Lgs 502/92 come modificato dal D.Lgs 229/99, a testimonianza della continuità nei valori di base.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Legge 833 del 1978 ha istituito il Servizio Sanitario Nazionale (SSN) in Italia, segnando una svolta storica che ha garantito la tutela della salute come diritto fondamentale universale. Questo sistema sanitario pubblico, unitario e decentralizzato, ha sostituito un modello frammentato basato su mutue e enti locali, promuovendo uguaglianza e partecipazione democratica nella gestione della sanità.
· Universalità della copertura sanitaria: Tutta la popolazione italiana ha diritto alle prestazioni sanitarie finanziate dalla fiscalità generale, superando la distinzione tra assicurati e non assicurati e garantendo pari accesso alle cure.
· Globalità delle funzioni sanitarie: Il SSN coordina tutte le attività di promozione, prevenzione, cura e riabilitazione, unificando assistenza ospedaliera, medicina di base, prevenzione e salute mentale in un sistema integrato.
· Decentramento e partecipazione: L’organizzazione territoriale affida i servizi alle Unità Sanitarie Locali (USL), strutture operative dei comuni, con organi di partecipazione che favoriscono il coinvolgimento delle comunità locali nella programmazione sanitaria.
· Prevenzione e medicina territoriale: La legge enfatizza la prevenzione e sposta l’attenzione dall’ospedale al territorio, introducendo i medici di medicina generale convenzionati e istituendo i distretti sanitari di base per l’erogazione integrata dei servizi.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è la Legge 833/1978?
È la legge che ha istituito il Servizio Sanitario Nazionale (SSN) in Italia, attuando l’articolo 32 della Costituzione e garantendo il diritto universale alla salute.
2. Quali erano le principali criticità del sistema sanitario prima del 1978?
Era frammentato e basato su enti mutualistici, con accesso alle cure legato al tipo di lavoro, escludendo disoccupati e categorie non tutelate.
3. Quali sono i principi fondamentali introdotti dalla Legge 833/78?
Universalità, eguaglianza, solidarietà, integrazione socio-sanitaria e partecipazione democratica.
4. Cosa significa “universalità della copertura sanitaria”?
Tutti i cittadini, indipendentemente dalla condizione sociale o lavorativa, hanno diritto all’assistenza sanitaria pubblica.
5. Quali funzioni sanitarie sono state accorpate nel SSN?
Promozione, prevenzione, cura, riabilitazione, salute mentale, medicina scolastica e medicina di base.
6. Cosa ha comportato il superamento delle mutue?
L’abolizione delle casse mutue ha eliminato le disuguaglianze tra lavoratori, trasferendo competenze e risorse al SSN, finanziato dalla fiscalità generale.
7. Come è stato organizzato territorialmente il SSN?
Attraverso le Unità Sanitarie Locali (USL), strutture operative dei Comuni, con gestione partecipata da enti locali e rappresentanze sociali.
8. Qual è il ruolo dei Distretti Sanitari nella Legge 833?
Sono stati introdotti come strutture periferiche per l’erogazione integrata dei servizi di base, anticipando il concetto moderno di assistenza territoriale.
9. Come viene garantita l’integrazione tra sanità e servizi sociali?
La legge prevede il coordinamento tra SSN e altri enti che incidono sulla salute, valorizzando anche il ruolo del volontariato.
10. Perché la Legge 833/78 è considerata una conquista sociale?
Perché ha trasformato la salute in un diritto di cittadinanza, superando le disuguaglianze e creando un sistema sanitario pubblico e universale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Universalità della copertura sanitaria
Globalità delle funzioni sanitarie
Decentramento e partecipazione
Prevenzione e medicina territoriale
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Universalità della copertura sanitaria
Globalità delle funzioni sanitarie
Decentramento e partecipazione
Prevenzione e medicina territoriale
3. Decreto legislativo 502/1992 (e successive modifiche del 1993)
VIDEOTUTORIAL SULLE DIAPOSITIVE
Negli anni successivi all’istituzione del SSN, emersero diverse criticità nel funzionamento del nuovo sistema: gestione finanziaria disomogenea con crescite di spesa difficilmente controllabili, eccessiva burocratizzazione, scarso coordinamento tra l’amministrazione locale e gli obiettivi nazionali, qualità dei servizi non uniforme. All’inizio degli anni ’90, anche in seguito a riforme amministrative più ampie, si decise di intervenire con una riforma organica del SSN che ne ridesse efficienza e sostenibilità. Questo intervento è noto come “seconda riforma sanitaria” e si concretizzò con il D.Lgs 30 dicembre 1992, n.502 (emanato in attuazione della legge delega n.421/1992) e con il successivo D.Lgs 7 dicembre 1993, n.517 che ne corresse e integrò alcuni aspetti. I decreti 502/92 e 517/93 (spesso citati insieme) rappresentano un drastico riordino del SSN, riassumibile nei seguenti punti chiave:
· Aziendalizzazione delle USL: La riforma trasforma le Unità Sanitarie Locali (USL) da entità di diritto pubblico gestite da organi politico-collegiali in Aziende Sanitarie Locali (ASL) dotate di personalità giuridica e autonomia patrimoniale, organizzativa, gestionale e tecnica. Le ASL escono dall’orbita diretta dei comuni e diventano enti dipendenti dalla Regione. Vengono aboliti i vecchi Comitati di gestione; al loro posto, subentra una governance aziendale: un Direttore Generale unico (coadiuvato da Direttore sanitario e Direttore amministrativo) con poteri di gestione e responsabilità verso la Regione per risultati e bilanci. Questa svolta manageriale è centralizzata sulla figura del Direttore Generale, nominato dalla Giunta regionale con contratto a tempo determinato e valutato su obiettivi. Lo scopo dell’aziendalizzazione è introdurre criteri di efficienza tipici del settore privato all’interno del pubblico, responsabilizzando la dirigenza sul controllo dei costi e sulla qualità dei servizi.
· Istituzione delle Aziende Ospedaliere: Gli ospedali maggiori (di rilievo nazionale o regionale, spesso sedi di facoltà di medicina) vengono separati dalle ASL di appartenenza e anch’essi trasformati in Aziende con autonomia (le Aziende Ospedaliere). Ad esempio, grandi policlinici cittadini diventano entità autonome guidate da un proprio Direttore Generale. Anche qui l’obiettivo è rendere più flessibile la gestione e favorire l’eccellenza, distinguendo il ruolo dei grandi ospedali (centri di alta specialità e emergenza) da quello delle ASL territoriali. Il D.Lgs 517/1993, in particolare, disciplina il caso delle Aziende Ospedaliere Universitarie, integrando nel modello aziendale gli ospedali sede di cliniche universitarie e assicurando il raccordo con le Università (che mantengono finalità didattiche e di ricerca).
· Separazione tra funzioni di programmazione/controllo e funzioni di gestione: La riforma del 1992 ridisegna nettamente i compiti dei diversi attori. Le Regioni assumono un ruolo di programmazione e committenza (acquirenti di servizi), mentre le Aziende (ASL/AO) sono erogatrici di servizi. Si afferma il principio che la programmazione sanitaria è su base regionale (il decreto introduce l’obbligo per lo Stato di emanare un Piano Sanitario Nazionale e per le Regioni di articolare Piani Sanitari Regionali in coerenza). Le Regioni definiscono la rete dei servizi e stipulano “contratti” o accordi con le aziende erogatrici, queste ultime producono servizi sanitari nei limiti del budget assegnato e degli obiettivi. Viene introdotta dunque una logica quasi di mercato interno (internal market): chi governa (Regione) “compra” prestazioni sanitarie dalle proprie strutture (in futuro anche da privati accreditati) e ne verifica quantità e qualità, mentre chi fornisce (le Aziende) deve competere sull’efficienza e migliorare le performance. Ciò comporta anche la riorganizzazione del finanziamento: dal finanziamento a piè di lista si passa gradualmente a sistemi di remunerazione a prestazione (per l’ospedale, si adotta il sistema di tariffa per DRG – Diagnosis Related Group – in via sperimentale a metà anni ’90 e a regime dal 1995-96). In ambito territoriale, viene incentivata la convenzione con medici e strutture private per ampliare l’offerta, sempre regolata da accordi contrattuali.
· Definizione dei “livelli uniformi di assistenza”: Nel titolo del D.Lgs 502/92 già compariva la “definizione dei livelli uniformi di assistenza” garantiti dal SSN. Ciò anticipa il concetto di LEA, anche se nel 1992 non furono elencati dettagliatamente come avverrà nel 1996 e 2001. In pratica, lo Stato, d’intesa con le Regioni, doveva individuare quali prestazioni sanitarie garantire in maniera uniforme e quali eventualmente porre a carico parziale dell’utente o escludere. Questo per tenere sotto controllo la spesa e focalizzare le risorse sulle prestazioni essenziali. Il 502/92 introdusse anche il ticket su prestazioni diagnostiche e specialistiche per i non esenti (che già c’era, ma venne armonizzato), ribadendo che il SSN garantisce prestazioni gratuite solo agli indigenti e situazioni protette, mentre per altri resta una compartecipazione alla spesa su alcune voci.
· Integrazione col settore socio-sanitario e razionalizzazione della rete: Il decreto del 1992 istituì il Dipartimento di prevenzione in ogni ASL (riordinando i vari servizi di sanità pubblica), e delineò strutture come il Distretto (precisato poi meglio col D.Lgs 229/99) per i servizi di base. Venne incentivata la riduzione di posti letto ospedalieri ridondanti e lo sviluppo dell’assistenza territoriale, secondo il principio di curare il paziente al livello più appropriato e vicino possibile a casa, riservando l’ospedale ai casi acuti.
In sintesi, la seconda riforma (1992-93) sposta il SSN da un modello social-burocratico a un modello tecnico-aziendale. I manager sostituiscono i comitati politici nelle USL, le strutture sanitarie diventano aziende con contabilità economica e obbligo del pareggio di bilancio, si introducono meccanismi di controllo di qualità e quantità (budget, indicatori, tariffe), e aumenta la responsabilità regionale: le Regioni ora rispondono del funzionamento delle proprie aziende sanitarie e possono essere chiamate a ripianarne i deficit con fondi propri.
Dal punto di vista dell’utente, queste riforme non modificarono l’universalità dei diritti, ma ebbero effetti pratici: ad esempio, furono chiusi molti piccoli ospedali inefficienti accorpandoli ad altri, vennero potenziati i servizi di assistenza domiciliare e consultoriale, e negli anni seguenti si vide un aumento dell’offerta privata convenzionata (centri diagnostici, cliniche) integrata nel SSN. Per un OSS è importante sapere che l’attuale configurazione per Aziende nasce qui: ancora oggi si parla di ASL/AUSL o ATS (in Lombardia) come risultato di quella riforma, e la figura del Direttore Generale dell’ASL è un retaggio diretto del D.Lgs 502/92.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La riforma sanitaria degli anni '90 ha trasformato profondamente il Servizio Sanitario Nazionale italiano, introducendo un modello gestionale più efficiente e autonomo per garantire sostenibilità e qualità dei servizi. Questo cambiamento ha introdotto una nuova organizzazione aziendale e una netta separazione tra programmazione regionale e gestione locale.
· Aziendalizzazione delle USL: Le Unità Sanitarie Locali sono state trasformate in Aziende Sanitarie Locali autonome, con un Direttore Generale responsabile della gestione e del bilancio, spostando il controllo dai comuni alle Regioni e introducendo criteri manageriali tipici del settore privato.
· Istituzione delle Aziende Ospedaliere: Gli ospedali maggiori sono stati separati dalle ASL e organizzati come Aziende Ospedaliere autonome, con particolare attenzione agli ospedali universitari, per favorire flessibilità gestionale ed eccellenza specialistica.
· Separazione tra programmazione e gestione: Le Regioni assumono il ruolo di programmatori e acquirenti dei servizi sanitari, mentre le Aziende erogano i servizi entro budget e obiettivi prefissati, introducendo una logica di mercato interno e sistemi di remunerazione basati sulle prestazioni.
· Definizione dei livelli uniformi di assistenza e integrazione socio-sanitaria: La riforma ha anticipato il concetto di LEA, armonizzato la compartecipazione alla spesa e promosso la razionalizzazione della rete sanitaria con potenziamento dell’assistenza territoriale e riduzione dei posti letto ospedalieri.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è il Decreto Legislativo 502/1992?
È il provvedimento che ha avviato la seconda riforma del SSN, introducendo un modello aziendale per le strutture sanitarie pubbliche e ridefinendo l’organizzazione e la gestione della sanità in Italia.
2. Cosa significa “aziendalizzazione” delle USL?
Le Unità Sanitarie Locali (USL) sono state trasformate in Aziende Sanitarie Locali (ASL), con autonomia giuridica, patrimoniale e gestionale, dirette da un Direttore Generale nominato dalla Regione.
3. Qual è il ruolo del Direttore Generale nelle ASL?
È responsabile della gestione operativa, del bilancio e dei risultati dell’ASL, con poteri manageriali e contratto a tempo determinato.
4. Cosa sono le Aziende Ospedaliere?
Sono ospedali di rilievo nazionale o regionale separati dalle ASL, con autonomia gestionale, spesso sedi di alta specializzazione o integrate con università (Aziende Ospedaliero-Universitarie).
5. Qual è la differenza tra programmazione e gestione nel SSN post-riforma?
Le Regioni programmano e finanziano i servizi sanitari, mentre le Aziende (ASL e AO) li erogano, secondo obiettivi e budget definiti.
6. Cosa sono i DRG e perché sono stati introdotti?
I DRG (Diagnosis Related Groups) sono un sistema di tariffazione per i ricoveri ospedalieri, introdotto per remunerare le prestazioni in base alla diagnosi e migliorare l’efficienza.
7. Come ha influito la riforma sull’offerta sanitaria privata?
Ha incentivato la convenzione con strutture private accreditate, integrandole nel SSN per ampliare l’offerta e migliorare la qualità dei servizi.
8. Cosa si intende per “livelli uniformi di assistenza”?
Sono le prestazioni sanitarie che lo Stato e le Regioni devono garantire in modo omogeneo su tutto il territorio nazionale, anticipando il concetto di LEA.
9. Quali cambiamenti ha portato la riforma nell’assistenza territoriale?
Ha promosso la creazione dei Distretti sanitari e dei Dipartimenti di prevenzione, riducendo i posti letto ospedalieri e potenziando l’assistenza domiciliare e consultoriale.
10. Perché è importante per un OSS conoscere questa riforma?
Perché ha definito l’attuale assetto delle ASL e delle Aziende Ospedaliere, il ruolo del Direttore Generale e l’organizzazione dei servizi sanitari in cui l’OSS opera quotidianamente.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Istituzione delle Aziende Ospedaliere
Separazione tra programmazione e gestione
Definizione dei livelli uniformi di assistenza e integrazione socio-sanitaria
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Istituzione delle Aziende Ospedaliere
Separazione tra programmazione e gestione
Definizione dei livelli uniformi di assistenza e integrazione socio-sanitaria
4. Decreto legislativo 229/1999 – Riforma ter (decreto Bindi)
VIDEOTUTORIAL SULLE DIAPOSITIVE
Alla fine degli anni ’90, sotto la spinta di esigenze di ulteriore razionalizzazione e dopo la riforma del Titolo V Costituzione in corso di definizione, si attuò una “terza riforma” del SSN. Il D.Lgs 19 giugno 1999, n.229, conosciuto anche come “decreto Bindi” (dal nome del Ministro della Sanità dell’epoca, Rosy Bindi), interviene integrando e modificando la riforma del 1992-93. Il D.Lgs 229/99 è molto ampio e tocca numerosi aspetti; di seguito elenchiamo i punti qualificanti:
· Istituzionalizzazione dei LEA: Viene sancito che il SSN “garantisce i livelli essenziali e uniformi di assistenza” su tutto il territorio nazionale. I LEA diventano concetto cardine e vengono elencati (sia pure sinteticamente) in tre macro-aree: assistenza collettiva di sanità pubblica, assistenza distrettuale e assistenza ospedaliera (le stesse categorie descritte nella sezione 1.3). Il decreto stabilisce che il Piano Sanitario Nazionale deve definire nel dettaglio tali livelli, e prevede che il finanziamento del SSN avvenga in coerenza con i LEA da erogare. In pratica, il 229/99 dà forza di legge al concetto di prestazioni garantite uniformemente, preparando il terreno alla fissazione dettagliata avvenuta con DPCM nel 2001. Ciò ha grande rilevanza: da allora, negare o differenziare prestazioni incluse nei LEA può configurare una violazione del diritto alla salute. Per il cittadino, significa maggiore certezza sulle cure dovute.
· Rapporto Stato-Regioni e federalismo sanitario: Il decreto Bindi rafforza l’autonomia regionale, anticipando la riforma costituzionale del 2001. Viene affermato il principio che spetta alle Regioni organizzare e gestire i servizi sanitari in autonomia, mentre allo Stato rimangono compiti di garanzia dei diritti (LEA) e di controllo dell’equilibrio finanziario. Viene introdotto il Patto di stabilità interno per la sanità: le Regioni sono tenute a rispettare gli obiettivi di spesa concordati, pena interventi sostitutivi. Si formalizza la possibilità, già menzionata, del commissariamento delle Regioni in caso di gravi inadempienze nei LEA o disavanzi sanitari insostenibili. In questo senso, il 229/99 rappresenta una tappa verso il “federalismo sanitario”: più poteri alle Regioni, bilanci più responsabili e allo stesso tempo meccanismi di solidarietà e controllo centrale per evitare squilibri.
· Atto aziendale e organizzazione interna delle ASL: Il decreto impone a ogni Azienda Sanitaria di dotarsi di un atto aziendale di diritto privato, una sorta di statuto interno che definisce la sua organizzazione, i dipartimenti, i distretti, ecc.. Vengono inoltre introdotte figure come il Collegio di direzione (organo interno di supporto tecnico al DG, con medici) e i Distretti sanitari vengono ridefiniti meglio (art.3-quater del D.Lgs 502/92, introdotto dal 229/99, come citato prima) specificandone funzioni e compiti nel dettaglio. Vengono istituiti i Dipartimenti di salute mentale e i Dipartimenti delle dipendenze in ogni ASL, per dare organicità a queste aree. Insomma, il 229 affina la micro-organizzazione, cercando di uniformare le strutture di base.
· Integrazione socio-sanitaria: Si sancisce nettamente la distinzione tra prestazioni sanitarie a carico SSN e prestazioni sociali a carico dei Comuni, introducendo i concetti di prestazioni ad alta integrazione socio-sanitaria. Vengono individuate alcune aree (es. assistenza agli anziani non autosufficienti, disabili, salute mentale, dipendenze, HIV, etc.) dove la sanità deve operare congiuntamente ai servizi sociali. Il Distretto diventa il luogo privilegiato di questa integrazione. In parallelo, con la legge quadro 328/2000 sul sistema integrato di interventi sociali, si delinea un raccordo tra ASL e Comuni per le prestazioni sociosanitarie.
· Accreditamento e rapporto col privato: Il 229/99 stabilisce in modo organico il sistema di accreditamento delle strutture sanitarie private. Già dal 1995 esisteva la distinzione tra autorizzazione e accreditamento: ora ogni Regione deve accreditare i centri privati che rispettano requisiti di qualità, per poi poter stipulare con essi accordi contrattuali per l’erogazione di prestazioni per conto del SSN. Vengono fissati principi nazionali su criteri di accreditamento (e l’accreditamento diventa revocabile se non si rispettano standard). Questo consolida il “quasi mercato” in sanità: i privati entrano in concorrenza controllata con il pubblico, ma restano sotto la regia pubblica che pianifica e acquista le prestazioni necessarie.
· Rapporto di lavoro dei medici e dirigenti sanitari: Il decreto introduce l’obbligo di opzione per i medici dipendenti tra rapporto esclusivo col SSN o non esclusivo (quest’ultimo con limitazioni), al fine di assicurare che i dirigenti medici pubblici si dedicassero principalmente al servizio pubblico. Viene prevista la possibilità di esercizio della libera professione intramuraria (all’interno delle strutture pubbliche) in modo regolamentato. Inoltre, i medici di medicina generale e pediatri restano convenzionati ma si promuove la medicina di gruppo e la partecipazione dei medici convenzionati nel coordinamento di Distretto.
· Qualità, formazione, informazione: La riforma Bindi sottolinea il tema della qualità delle cure e dell’umanizzazione. Introduce formalmente concetti come l’appropriatezza delle prestazioni (erogare ciò che serve, evitando interventi inutili), la soddisfazione degli utenti, e promuove la formazione continua del personale (obbligo ECM – Educazione Continua in Medicina, istituito nel 2002). Viene potenziata l’informazione ai cittadini sui loro diritti, anche attraverso il consenso informato e la carta dei servizi. Tutto ciò per migliorare il rapporto con l’utenza e l’efficacia del sistema.
Nel complesso, il D.Lgs 229/1999 completa la transizione del SSN in un sistema misto decentrato: molto più responsabilità alle Regioni e alle Aziende, attenzione ai costi e all’efficienza, e definizione chiara delle prestazioni dovute (LEA) per evitare diseguaglianze. Non a caso, dopo pochi anni (2001) la riforma del Titolo V Costituzione costituirà in modo ancora più netto le competenze regionali in sanità.
Per un OSS, gli effetti tangibili di questa terza riforma includono, ad esempio: la presenza dei LEA come riferimento costante del proprio lavoro e dei diritti degli assistiti; l’integrazione socio-sanitaria, che fa sì che l’OSS spesso operi in equipe miste sociali e sanitarie sul territorio; l’attenzione alla qualità e centralità del paziente (aspetti come il consenso informato, la privacy, il lavoro in équipe sono diventati fondamentali e in parte normati da questa riforma); e ancora la riorganizzazione per dipartimenti e distretti, che può influire sulle modalità di erogazione dei servizi dove l’OSS lavora (es. unità domiciliari integrate gestite dal distretto).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La terza riforma del Servizio Sanitario Nazionale (SSN) introdotta con il D.Lgs 229/1999 ha segnato un passaggio fondamentale verso un sistema sanitario più decentralizzato e regolamentato, con particolare attenzione ai livelli essenziali di assistenza (LEA) e all'autonomia regionale. La riforma ha inoltre rafforzato l'integrazione socio-sanitaria e la qualità delle cure, ridefinendo l'organizzazione interna delle aziende sanitarie e regolamentando il rapporto con il settore privato.
· Istituzionalizzazione dei LEA: Il decreto stabilisce che il SSN garantisce livelli essenziali e uniformi di assistenza su tutto il territorio nazionale, suddivisi in assistenza collettiva di sanità pubblica, distrettuale e ospedaliera, con un finanziamento coerente e una tutela legale del diritto alla salute.
· Rapporto Stato-Regioni e federalismo sanitario: Viene potenziata l'autonomia delle Regioni nell'organizzazione sanitaria, mentre lo Stato mantiene il ruolo di garante dei diritti e del controllo finanziario, con l'introduzione del Patto di stabilità interno e la possibilità di commissariamento in caso di gravi inadempienze.
· Organizzazione interna e integrazione socio-sanitaria: Ogni ASL deve dotarsi di un atto aziendale che definisce la struttura organizzativa, con dipartimenti dedicati alla salute mentale e alle dipendenze; il Distretto diventa il fulcro dell'integrazione tra servizi sanitari e sociali, specialmente per categorie fragili come anziani e disabili.
· Qualità, formazione e rapporto con il privato: La riforma introduce un sistema di accreditamento per le strutture private, regola il rapporto di lavoro dei medici pubblici e promuove la qualità delle cure tramite appropriatezza, formazione continua e informazione ai cittadini, valorizzando il consenso informato e la centralità del paziente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è il Decreto Legislativo 229/1999?
È la terza riforma del Servizio Sanitario Nazionale (SSN), nota come “decreto Bindi”, che ha rafforzato l’autonomia regionale, istituzionalizzato i LEA e riorganizzato le strutture sanitarie per migliorarne efficienza e qualità.
2. Cosa sono i LEA e cosa cambia con il decreto 229/99?
I Livelli Essenziali di Assistenza (LEA) diventano obbligatori per tutto il territorio nazionale. Il decreto ne definisce le tre macro-aree e stabilisce che il Piano Sanitario Nazionale deve dettagliare le prestazioni garantite.
3. Come cambia il rapporto tra Stato e Regioni?
Le Regioni ottengono maggiore autonomia nella gestione della sanità, ma devono rispettare i LEA e gli obiettivi di spesa. In caso di gravi inadempienze, lo Stato può intervenire con commissariamenti.
4. Cos’è l’atto aziendale introdotto dal decreto?
È uno statuto interno che ogni ASL deve adottare per definire la propria organizzazione, dipartimenti e distretti. Viene introdotto anche il Collegio di direzione come organo tecnico di supporto.
5. Quali dipartimenti devono essere presenti in ogni ASL?
Il decreto istituisce i Dipartimenti di salute mentale e delle dipendenze, per garantire una gestione organica e integrata di queste aree.
6. Cosa si intende per integrazione socio-sanitaria?
È la collaborazione tra SSN e Comuni per gestire congiuntamente prestazioni sanitarie e sociali, soprattutto in ambiti come disabilità, salute mentale, dipendenze e assistenza agli anziani.
7. Come viene regolato il rapporto con le strutture private?
Il decreto stabilisce criteri nazionali per l’accreditamento delle strutture private, che possono erogare prestazioni per conto del SSN se rispettano gli standard di qualità.
8. Cosa cambia nel rapporto di lavoro dei medici?
I medici devono scegliere tra rapporto esclusivo o non esclusivo con il SSN. È regolata la libera professione intramuraria e si promuove la medicina di gruppo.
9. Quali misure sono introdotte per migliorare la qualità delle cure?
Il decreto valorizza l’appropriatezza delle prestazioni, la soddisfazione degli utenti, la formazione continua (ECM) e il consenso informato, promuovendo l’umanizzazione delle cure.
10. Perché è importante per un OSS conoscere questa riforma?
Perché ha definito l’attuale assetto delle ASL, l’integrazione socio-sanitaria, i LEA come riferimento operativo, e ha introdotto principi di qualità e centralità del paziente che influenzano direttamente il lavoro quotidiano dell’OSS.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Rapporto Stato-Regioni e federalismo sanitario
Organizzazione interna e integrazione socio-sanitaria
Qualità, formazione e rapporto con il privato
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Rapporto Stato-Regioni e federalismo sanitario
Organizzazione interna e integrazione socio-sanitaria
Qualità, formazione e rapporto con il privato
Capitolo 9 – IL CONTESTO NORMATIVO DEI SERVIZI SOCIO-SANITARI
1. Situazione antecedente e motivi della svolta normativa
VIDEOTUTORIAL SULLE DIAPOSITIVE
Questo passaggio rappresenta una delle tappe più importanti nella storia del welfare italiano contemporaneo. Prima del 2001, il panorama dell’assistenza era caratterizzato da una forte frammentazione: le figure ausiliarie si distinguevano nettamente tra chi operava in ambito sanitario e chi agiva nel sociale. Tale organizzazione, seppur funzionale per esigenze specifiche, non riusciva a rispondere ai bisogni complessi di una popolazione sempre più anziana, fragile e portatrice di bisogni integrati. Gli Operatori Tecnici Addetti all’Assistenza (OTA) e gli Ausiliari od Operatori di Assistenza di Base (ADB/OSA) lavoravano in compartimenti separati, creando duplicazioni di interventi, sovrapposizioni operative e, spesso, situazioni di discontinuità assistenziale.
L’assenza di una figura professionale capace di coniugare competenze sanitarie e sociali rappresentava un ostacolo sia alla qualità che all’efficacia dei servizi, soprattutto quando l’utente necessitava di cure coordinate e continuative. La crescente consapevolezza di queste criticità ha portato a una revisione dell’intero impianto assistenziale, culminata con l’Accordo Stato-Regioni del 22 febbraio 2001. Tale accordo ha sancito la nascita di una figura professionale unica, l’Operatore Socio-Sanitario (OSS), dotato di competenze trasversali e formato per intervenire sia nelle strutture sanitarie che in quelle sociali.
L’introduzione dell’OSS non è stata solo una risposta organizzativa, ma anche culturale: ha promosso un modello di assistenza centrato sulla persona, i suoi bisogni globali e il principio della continuità delle cure. L’OSS si è così affermato come elemento di raccordo tra i diversi professionisti, facilitando la collaborazione interprofessionale e garantendo una presa in carico più efficace e personalizzata. Questo cambiamento ha inoltre contribuito a valorizzare la professionalità e la formazione degli operatori, promuovendo percorsi formativi specifici e riconoscendo un ruolo centrale nella rete dei servizi.
L’attuazione della figura dell’OSS ha richiesto una ridefinizione delle competenze, la revisione degli standard formativi e l’adozione di nuovi modelli organizzativi, sia a livello nazionale che regionale. In Toscana, come in altre regioni, il processo di implementazione ha comportato la riorganizzazione dei servizi e l’integrazione tra ambito sanitario e sociale, favorendo una gestione più efficiente delle risorse e una maggiore soddisfazione degli utenti. La svolta normativa dei primi anni Duemila, quindi, ha rappresentato non solo un cambiamento nelle regole, ma un vero e proprio salto di qualità nella cultura dell’assistenza.
Nel panorama dell’assistenza italiana precedente al 2001, la dicotomia tra il settore sanitario e quello sociale si rifletteva in una netta distinzione di ruoli e competenze. Gli Operatori Tecnici Addetti all’Assistenza (OTA), figure cruciali negli ospedali, si occupavano principalmente di attività di supporto infermieristico, come la cura dell’igiene personale dei pazienti, l’aiuto nell’alimentazione e la mobilizzazione di base. Il loro contributo era fondamentale per garantire il funzionamento quotidiano dei reparti, ma limitato all’ambito strettamente sanitario. Parallelamente, negli spazi della socialità e dell’assistenza domiciliare, operavano gli Ausiliari od Operatori di Assistenza di Base (ADB o OSA). Queste persone erano impegnate nel sostegno alle persone fragili, offrendo assistenza nelle attività quotidiane, nella gestione dell’igiene e nel supporto emotivo, spesso nelle case di riposo, centri diurni o in contesti domiciliari.
La rigidità di questa divisione, se da una parte assicurava una specializzazione degli interventi, dall’altra generava una serie di problematiche crescenti con l’evolversi delle esigenze della popolazione. In particolare, quando gli utenti presentavano bisogni integrati — cioè necessitavano sia di cure sanitarie sia di attenzione alle dimensioni sociali e relazionali — la mancanza di una figura capace di operare trasversalmente comportava inefficienze di non poco conto. Si assisteva infatti a duplicazioni di interventi, con diversi operatori che si alternavano sulla stessa persona, creando sovrapposizioni e a volte lacune nell’assistenza.
Questa frammentazione non solo rallentava la risposta ai bisogni, ma spesso comprometteva la continuità delle cure: la persona fragile rischiava di perdere il filo di un’assistenza coordinata, dovendo rapportarsi con più professionisti, ognuno con competenze parziali. Le difficoltà di comunicazione tra i diversi ambiti portavano inoltre a una dispersione delle informazioni, rendendo difficoltoso il monitoraggio complessivo del percorso assistenziale. Nel contesto di una società in rapida trasformazione, con un crescente numero di persone anziane e fragili, questa situazione risultava insostenibile.
La consapevolezza di tali criticità è stata il motore di una profonda revisione del sistema assistenziale, orientata a superare le barriere tra sanitario e sociale. L’obiettivo era quello di creare una figura polivalente, capace di integrare competenze assistenziali e relazionali, in grado di accompagnare l’utente lungo tutto il percorso di cura, garantendo non solo la qualità degli interventi, ma anche la loro continuità e personalizzazione. La nascita dell’Operatore Socio-Sanitario (OSS) risponde proprio a questa esigenza di riforma, promettendo un’assistenza più efficiente, coordinata e realmente centrata sulla persona.
L’Accordo Stato–Regioni del 22 febbraio 2001 si inserisce come un punto di svolta nel panorama dell’assistenza socio-sanitaria italiana, delineando una figura professionale in grado di superare le tradizionali barriere tra ambito sanitario e sociale. La nascita dell’Operatore Socio-Sanitario (OSS) rappresenta la volontà di creare un professionista polivalente, capace di agire trasversalmente nei diversi contesti assistenziali. L’accordo ha uniformato il percorso formativo su tutto il territorio nazionale, prevedendo standard condivisi che garantissero uguali competenze di base agli operatori. Così facendo, si è favorito un approccio globale alla persona assistita, incentrato non solo sui bisogni clinici, ma anche sulle dimensioni relazionali e sociali. L’OSS si è rapidamente affermato come figura chiave nei servizi, migliorando la qualità e la continuità delle cure, e riducendo le sovrapposizioni operative. Questo cambiamento ha richiesto un lavoro congiunto tra governo centrale, ministeri e regioni, rafforzando la collaborazione istituzionale. L’accordo ha inoltre promosso la valorizzazione professionale attraverso percorsi di formazione continua e aggiornamento, incoraggiando lo sviluppo di competenze sempre più specialistiche. In questo modo, l’OSS è diventato il simbolo di un’assistenza moderna, integrata ed efficiente, capace di rispondere alle sfide poste dalla società contemporanea.
Questa riforma si inserisce in un contesto più ampio di trasformazioni legislative, come la legge 328/2000 sui servizi sociali, che ha posto le basi per una maggiore integrazione tra ambito sanitario e sociale. L’OSS diventa così il collante operativo tra i due settori, contribuendo alla realizzazione di un’assistenza più efficace, continua e personalizzata.
All’inizio degli anni 2000, il sistema socio-sanitario italiano ha vissuto una svolta normativa fondamentale con l’introduzione della figura unica dell’Operatore Socio-Sanitario (OSS). Questo cambiamento nasce dalla necessità di superare la frammentazione delle figure ausiliarie che, fino al 2001, operavano separatamente nei settori sanitario e sociale.
In ambito sanitario, erano attivi gli Operatori Tecnici Addetti all’Assistenza (OTA), presenti soprattutto negli ospedali, con il compito di supportare il personale infermieristico nelle cure di base. In ambito sociale, invece, operavano gli Ausiliari od Operatori di Assistenza di Base (ADB o OSA), impegnati in strutture assistenziali e nell’assistenza domiciliare, con funzioni di supporto alla persona fragile nelle attività quotidiane e nell’igiene personale.
Questa divisione comportava duplicazioni di interventi e discontinuità nei servizi, soprattutto nei casi in cui l’utente presentava bisogni integrati, sia sanitari che sociali. L’assenza di una figura polivalente capace di operare trasversalmente generava inefficienze e ostacolava la continuità assistenziale.
Di fronte all’evoluzione dei bisogni della popolazione e alla crescente integrazione tra servizi sanitari e sociali – si pensi, ad esempio, all’assistenza domiciliare integrata per anziani e disabili – negli anni ’90 emerse l’esigenza di un operatore polivalente. Tale figura avrebbe dovuto essere formata per intervenire sia in contesti sanitari sia in contesti socio-assistenziali, garantendo una continuità di cure centrata sulla persona e sui suoi bisogni primari.
L’obiettivo era superare la rigida separazione dei compiti: un’unica figura professionale avrebbe potuto svolgere mansioni di base di tipo infermieristico (come l’igiene personale, l’aiuto nell’alimentazione, la mobilizzazione semplice) e mansioni di tipo sociale (supporto nella vita quotidiana, accompagnamento, piccole attività alberghiere e di pulizia), favorendo un approccio multidisciplinare all’assistenza.
In questo contesto si inseriscono due provvedimenti chiave del 2001: L’Accordo Stato-Regioni del 22 febbraio 220 e la Delibera della Giunta Regionale Toscana n.1052 del 24 settembre 2001.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Negli anni precedenti al 2001, l’assistenza italiana era caratterizzata da una netta separazione tra figure ausiliarie sanitarie e sociali, creando inefficienze e discontinuità nell’assistenza a persone con bisogni integrati. La necessità di una figura unica e polivalente ha portato a una svolta normativa con l’Accordo Stato-Regioni del 22 febbraio 2001, che ha istituito l’Operatore Socio-Sanitario (OSS) per garantire un’assistenza coordinata e centrata sulla persona.
• Frammentazione dell’assistenza pre-2001: Le figure OTA e ADB/OSA operavano separatamente nei settori sanitario e sociale, causando duplicazioni e discontinuità assistenziali.
• Ostacoli alla qualità assistenziale: L’assenza di una figura con competenze trasversali limitava l’efficacia dei servizi, soprattutto per utenti con bisogni integrati sanitari e sociali.
• Nascita dell’Operatore Socio-Sanitario: L’Accordo Stato-Regioni del 2001 ha creato l’OSS, una figura unica formata per intervenire in ambito sanitario e sociale, promuovendo continuità e personalizzazione delle cure.
• Modello assistenziale centrato sulla persona: L’OSS ha favorito un approccio integrato, facilitando la collaborazione interprofessionale e migliorando la presa in carico dell’utente.
• Riorganizzazione e formazione: L’introduzione dell’OSS ha richiesto la revisione delle competenze e degli standard formativi, con percorsi specifici e aggiornamenti continui.
• Integrazione tra sanitario e sociale: La figura dell’OSS funge da collante operativo tra i due ambiti, contribuendo a un’assistenza più efficiente e continua, in linea con la legge 328/2000.
• Contesto legislativo e regionale: La riforma si inserisce in un quadro di trasformazioni legislative e organizzative, con esempi di attuazione regionale come in Toscana.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual era la situazione dell’assistenza in Italia prima del 2001?
Prima del 2001, l’assistenza era frammentata tra ambito sanitario e sociale, con figure professionali distinte (OTA e ADB/OSA) che operavano separatamente, causando duplicazioni e discontinuità nei servizi.
2. Chi erano gli OTA e gli ADB/OSA e quali erano le loro funzioni?
Gli OTA (Operatori Tecnici Addetti all’Assistenza) lavoravano in ambito sanitario, supportando il personale infermieristico. Gli ADB/OSA operavano nel sociale, offrendo assistenza quotidiana e supporto emotivo a persone fragili.
3. Quali problemi derivavano dalla separazione tra sanitario e sociale?
La divisione generava inefficienze, sovrapposizioni operative e mancanza di continuità assistenziale, soprattutto per utenti con bisogni integrati (sanitari e relazionali).
4. Qual è stata la risposta normativa a queste criticità?
L’Accordo Stato-Regioni del 22 febbraio 2001 ha introdotto la figura dell’Operatore Socio-Sanitario (OSS), capace di operare trasversalmente nei due ambiti.
5. Quali competenze ha l’OSS rispetto alle figure precedenti?
L’OSS possiede competenze sanitarie e sociali, può svolgere mansioni di base infermieristiche e attività di supporto alla vita quotidiana, garantendo un’assistenza integrata e centrata sulla persona.
6. Come ha influito l’introduzione dell’OSS sulla qualità dell’assistenza?
Ha migliorato la continuità delle cure, ridotto le sovrapposizioni operative e favorito un approccio multidisciplinare, valorizzando la professionalità degli operatori.
7. Quali cambiamenti ha comportato l’introduzione dell’OSS a livello formativo?
Ha richiesto la definizione di standard formativi nazionali condivisi, percorsi di formazione specifici e aggiornamenti continui per garantire competenze uniformi.
8. Qual è stato il ruolo della Regione Toscana in questo processo?
La Toscana ha attuato la riforma con la Delibera n.1052 del 24 settembre 2001, riorganizzando i servizi e integrando ambito sanitario e sociale per una gestione più efficiente.
9. In che modo l’OSS ha favorito la collaborazione tra professionisti?
L’OSS funge da raccordo tra operatori sanitari e sociali, facilitando la comunicazione e la presa in carico personalizzata dell’utente.
10. Quali leggi hanno supportato la nascita dell’OSS?
Oltre all’Accordo Stato-Regioni del 2001, la legge 328/2000 ha posto le basi per l’integrazione tra servizi sociali e sanitari, promuovendo un’assistenza moderna e centrata sulla persona.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Frammentazione dei ruoli e mancanza di chiarezza operativa
Carenza di coordinamento tra i vari attori dei servizi socio-sanitari
Difficoltà comunicative tra professionisti e dispersione informativa
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Frammentazione dei ruoli e mancanza di chiarezza operativa
Carenza di coordinamento tra i vari attori dei servizi socio-sanitari
Difficoltà comunicative tra professionisti e dispersione informativa
2. La legge 328 del 2000. Cenni
VIDEOTUTORIAL SULLE DIAPOSITIVE
Uno degli elementi distintivi della legge 328 è la valorizzazione della centralità della persona, riconoscendo il diritto universale all’assistenza sociale e promuovendo il rispetto della diversità, della storia individuale e delle potenzialità di ciascuno. Il sistema integrato proposto dalla legge si ispira a valori di solidarietà, partecipazione e sussidiarietà, rifiutando la logica assistenzialistica e puntando sull’empowerment delle persone e delle comunità. La legge introduce il concetto di presa in carico globale, superando la frammentazione degli interventi e favorendo il coordinamento tra diversi servizi sanitari, sociali, educativi e lavorativi. In questa prospettiva, l’integrazione tra sanitario e sociale è vista come condizione necessaria per garantire percorsi di cura realmente personalizzati, evitando sovrapposizioni e sprechi, e promuovendo una cultura organizzativa improntata sull’efficacia e sulla sostenibilità.
La legge 328 del 2000 attribuisce un ruolo di rilievo agli enti locali, chiamati a programmare, coordinare e gestire i servizi sociali sul territorio, secondo il principio di prossimità e di responsabilità condivisa. I Comuni, singoli o associati, diventano protagonisti della pianificazione e dell’erogazione degli interventi, garantendo risposte tempestive e adeguate alle specificità delle comunità di riferimento. Lo Stato e le Regioni, invece, si occupano di definire gli indirizzi generali, i livelli essenziali di assistenza e le modalità di finanziamento, assicurando omogeneità e pari opportunità di accesso ai servizi su tutto il territorio nazionale. È proprio attraverso questa architettura multilivello che la legge cerca di coniugare flessibilità e uniformità, adattabilità e garanzia dei diritti.
Nel quadro delineato dalla legge 328, grande attenzione è riservata alla prevenzione e al contrasto delle situazioni di emarginazione sociale, povertà, disabilità, non autosufficienza, disagio relazionale e dipendenze. Viene riconosciuta la necessità di intervenire precocemente per evitare il consolidarsi dei fenomeni di esclusione, promuovendo strategie di inclusione attiva, sostegno economico, empowerment individuale e collettivo. In quest’ottica, la programmazione degli interventi sociali deve essere partecipata, trasparente e basata sull’analisi dei bisogni reali della popolazione, mediante strumenti di ascolto, consultazione e collaborazione con le associazioni, le famiglie, le persone assistite e le realtà del volontariato.
La legge 328 del 2000 introduce inoltre il principio dei livelli essenziali delle prestazioni sociali, stabilendo che ogni cittadino e cittadina debba poter accedere a una serie di servizi e interventi di base, indipendentemente dal luogo di residenza o dalla condizione economica. I livelli essenziali costituiscono la garanzia minima di tutela, ponendo un argine alle disparità regionali e favorendo l’equità nel sistema nazionale. Tra i servizi previsti figurano l’assistenza domiciliare, i servizi di pronto intervento, gli interventi per la tutela dei minori, il sostegno alle persone con disabilità e alle loro famiglie, la promozione della vita indipendente, l’inserimento lavorativo e sociale, la consulenza e il supporto psicologico, le attività di prevenzione e cura. L’attuazione dei livelli essenziali è affidata a una regia coordinata tra Stato, Regioni ed enti locali, che devono monitorare costantemente la qualità, l’accessibilità e l’efficacia delle prestazioni offerte.
Un altro aspetto rilevante riguarda il coinvolgimento del Terzo Settore, riconosciuto come partner fondamentale nella progettazione e realizzazione degli interventi sociali. Cooperazione sociale, associazionismo, fondazioni, enti di promozione e organizzazioni di volontariato vengono valorizzati per la loro capacità di intercettare bisogni specifici, innovare le pratiche, promuovere la solidarietà e costruire reti di sostegno. Il protagonismo del Terzo Settore si traduce nella partecipazione attiva alle fasi di programmazione, valutazione e gestione dei servizi, favorendo una logica di co-progettazione e co-produzione che arricchisce il sistema pubblico e ne aumenta la resilienza.
La legge 328 del 2000 pone inoltre le basi per lo sviluppo di strumenti di valutazione, controllo e trasparenza nelle politiche sociali, stabilendo procedure di monitoraggio degli interventi e criteri di verifica dell’efficacia, dell’efficienza e della qualità dei servizi. L’obiettivo è quello di garantire continuità, responsabilità e miglioramento costante delle prestazioni, promuovendo una cultura della rendicontazione e della responsabilità pubblica. In questo senso, la legge favorisce l’adozione di sistemi informativi integrati, la raccolta di dati statistici e l’elaborazione di indicatori di impatto sociale, strumenti indispensabili per orientare la programmazione e la valutazione delle politiche.
Sul piano culturale, la legge 328 contribuisce a diffondere una visione dell’assistenza sociale fondata sul rispetto della persona, sull’attenzione alle relazioni e sulle potenzialità di ciascuno. Si supera la concezione assistenzialistica tradizionale, promuovendo un modello che mette al centro la partecipazione, la responsabilità individuale e comunitaria, la costruzione di reti di sostegno e di solidarietà. L’operatore sociale, così come l’OSS, viene riconosciuto come figura chiave nella promozione del benessere collettivo, dotato di competenze tecniche, relazionali e organizzative in grado di affrontare la complessità dei bisogni e di collaborare con una pluralità di attori.
La legge 328 del 2000 ha avuto un impatto significativo anche sul piano normativo e istituzionale. Ha favorito l’armonizzazione delle leggi regionali, l’introduzione di strumenti di governance coordinata e la definizione di piani sociali di zona, programmati in modo partecipato e condiviso. Tale prospettiva ha permesso di sviluppare modelli organizzativi innovativi, capaci di adattarsi alle trasformazioni sociali, economiche e demografiche che caratterizzano il nostro tempo. L’integrazione tra servizi sanitari e sociali, la presa in carico globale, la personalizzazione degli interventi, la promozione della vita indipendente e dell’inclusione lavorativa sono diventati punti cardine dell’agenda politica e programmatica del welfare italiano.
In questo contesto, l’OSS trova nella legge 328 una cornice normativa che ne valorizza il ruolo e ne definisce le funzioni, favorendo la collaborazione tra professionisti e la costruzione di équipe multidisciplinari. La legge promuove la formazione continua, l’aggiornamento professionale e la crescita delle competenze, riconoscendo la necessità di operatori capaci di rispondere con flessibilità, empatia e innovazione alle sfide della contemporaneità.
Negli anni successivi alla sua approvazione, la legge 328 ha stimolato un intenso dibattito tra istituzioni, enti locali, associazioni e cittadini, contribuendo a ridefinire le priorità e le strategie della politica sociale italiana. Pur tra difficoltà applicative e disomogeneità territoriali, la legge ha rappresentato un punto di riferimento imprescindibile per chi opera nel settore, offrendo una piattaforma di valori, strumenti e obiettivi condivisi. La sua attuazione si è intrecciata con le riforme sanitarie, con le politiche di inclusione e con gli interventi per la promozione dei diritti delle persone fragili, anziane, disabili, minori e famiglie in situazione di disagio.
L’eredità della legge 328 del 2000 si manifesta oggi nella capacità del sistema assistenziale di adattarsi, innovare e includere, di valorizzare la diversità e di promuovere la dignità della persona. La sua visione integrata, la centralità della prossimità, la partecipazione degli attori sociali e la promozione delle reti di comunità costituiscono le basi di un welfare moderno, capace di affrontare le sfide della globalizzazione, dell’invecchiamento della popolazione, delle nuove povertà e delle trasformazioni dei modelli familiari. La legge rappresenta un modello di riferimento anche a livello europeo, ponendosi come esempio di equilibrio tra universalismo, equità, personalizzazione e sostenibilità. Nel solco tracciato dalla 328, il sistema italiano continua a evolversi, rinnovando ogni giorno il suo impegno per la tutela della persona, la promozione dei diritti e la costruzione di una società più giusta, solidale e inclusiva.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La legge 328 del 2000 ha rappresentato una svolta fondamentale nel sistema di welfare italiano, introducendo un modello integrato di interventi e servizi sociali che punta a superare la frammentazione e a valorizzare la centralità della persona. Essa promuove una rete di protezione sociale efficiente, accessibile e personalizzata, con un forte coinvolgimento degli enti locali e del Terzo Settore, al fine di garantire inclusione, dignità e partecipazione attiva nella società.
· Riforma integrata del welfare: La legge ha ridefinito l’organizzazione dell’assistenza sociale italiana, superando la frammentazione normativa e operativa con un sistema integrato che coinvolge Stato, Regioni, enti locali e Terzo Settore.
· Centralità della persona: Viene riconosciuto il diritto universale all’assistenza sociale, promuovendo il rispetto della diversità e l’empowerment degli individui e delle comunità attraverso la presa in carico globale e l’integrazione tra servizi sanitari e sociali.
· Ruolo degli enti locali: I Comuni sono protagonisti nella programmazione e gestione dei servizi sociali, garantendo risposte adeguate alle specificità territoriali, mentre Stato e Regioni definiscono indirizzi, livelli essenziali e finanziamenti.
· Prevenzione e inclusione sociale: La legge enfatizza l’intervento precoce contro emarginazione, povertà e disagio, promuovendo strategie partecipate basate sull’analisi dei bisogni e la collaborazione con associazioni e volontariato.
· Livelli essenziali delle prestazioni: Viene stabilito un diritto minimo di accesso a servizi fondamentali come assistenza domiciliare, tutela dei minori, sostegno a disabili e inserimento lavorativo, garantendo equità su tutto il territorio nazionale.
· Partecipazione del Terzo Settore: Cooperative sociali, associazioni e volontariato sono riconosciuti partner strategici nella progettazione e gestione degli interventi, favorendo co-progettazione e innovazione.
· Valutazione e trasparenza: La legge introduce strumenti di monitoraggio, controllo e rendicontazione per assicurare qualità, efficacia e miglioramento continuo dei servizi sociali, tramite sistemi informativi integrati e indicatori di impatto.
· Cultura dell’assistenza sociale: Promuove un modello basato sul rispetto della persona, la partecipazione e la responsabilità comunitaria, valorizzando il ruolo degli operatori sociali e OSS come figure chiave per affrontare la complessità dei bisogni.
· Impatto e innovazione normativa: Ha favorito l’armonizzazione delle leggi regionali, la governance coordinata e modelli organizzativi innovativi, ponendo le basi per un welfare moderno e sostenibile, con particolare attenzione all’inclusione e alla personalizzazione degli interventi.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è la legge 328 del 2000?
È la “Legge quadro per la realizzazione del sistema integrato di interventi e servizi sociali”, che ha riformato il welfare italiano promuovendo un’assistenza sociale più inclusiva, coordinata e personalizzata.
2. Qual è l’obiettivo principale della legge 328?
Superare la frammentazione normativa e operativa dei servizi sociali, garantendo risposte integrate e dignitose ai bisogni delle persone.
3. Quali valori ispira il sistema integrato previsto dalla legge?
Solidarietà, partecipazione, sussidiarietà, rispetto della diversità e centralità della persona.
4. Cosa significa “presa in carico globale” secondo la legge 328?
È un approccio che coordina interventi sanitari, sociali, educativi e lavorativi per offrire percorsi di cura personalizzati ed efficaci.
5. Qual è il ruolo degli enti locali nella legge 328?
I Comuni, singoli o associati, sono responsabili della programmazione e gestione dei servizi sociali, secondo il principio di prossimità e responsabilità condivisa.
6. Cosa sono i livelli essenziali delle prestazioni sociali?
Sono servizi e interventi di base garantiti a tutti i cittadini, indipendentemente dalla residenza o condizione economica, per assicurare equità e tutela.
7. Quali tipi di servizi rientrano nei livelli essenziali?
Assistenza domiciliare, pronto intervento, tutela dei minori, supporto a disabili e famiglie, promozione della vita indipendente, inserimento lavorativo e consulenza psicologica.
8. Che ruolo ha il Terzo Settore nella legge 328?
È riconosciuto come partner strategico nella progettazione e realizzazione degli interventi sociali, grazie alla sua capacità di innovazione e prossimità.
9. Come viene garantita la qualità dei servizi sociali?
Attraverso strumenti di monitoraggio, valutazione, trasparenza e sistemi informativi integrati che misurano l’efficacia e l’impatto sociale.
10. Qual è l’impatto culturale della legge 328?
Ha promosso una visione dell’assistenza centrata sulla persona, superando la logica assistenzialistica e valorizzando la partecipazione, la responsabilità e le reti di comunità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Principi fondamentali e obiettivi della Legge 328/2000
Strumenti e modalità di intervento previsti dalla legge 328/2000
Impatto della legge 328/2000 sul sistema di welfare italiano
Prevenzione e inclusione sociale
Livelli essenziali delle prestazioni
Cultura dell’assistenza sociale
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Principi fondamentali e obiettivi della Legge 328/2000
Strumenti e modalità di intervento previsti dalla legge 328/2000
Impatto della legge 328/2000 sul sistema di welfare italiano
Prevenzione e inclusione sociale
Livelli essenziali delle prestazioni
Cultura dell’assistenza sociale
3. L’ Accordo Stato-Regioni del 22 febbraio 2001. Cenni
VIDEOTUTORIAL SULLE DIAPOSITIVE
Quella del 22 febbraio 2001 rappresenta una delle date fondanti della storia recente del welfare italiano, un passaggio cruciale che ha ridefinito i confini e le prospettive dell’assistenza pubblica in Italia. L’Accordo Stato–Regioni, maturato attraverso una lunga e articolata stagione di confronto istituzionale, ha segnato la fine di un’epoca caratterizzata dalla frammentazione e dalla sovrapposizione di ruoli, competenze e funzioni, portando alla nascita di una figura professionale nuova, capace di integrare saperi, esperienze e pratiche dei due mondi: sanitario e sociale. In una società sempre più complessa, dove le esigenze delle persone assistite assumono una dimensione multidimensionale difficilmente inquadrabile all’interno di rigide classificazioni, la creazione dell’Operatore Socio-Sanitario (OSS) si è imposta come una risposta concreta ai bisogni emergenti e alle sfide della contemporaneità.
L’accordo, frutto di un dialogo costante e costruttivo tra lo Stato centrale e le Regioni, ha permesso di superare la storica dicotomia tra assistenza sanitaria e assistenza sociale, promuovendo un modello integrato e davvero centrato sulla persona. Si è passati da una logica di compartimenti stagni, nella quale la cura era frammentata e dispersa tra figure con compiti specifici ma spesso sovrapposti, a una strategia fondativa che mette al centro la multidisciplinarietà, la capacità di ascolto e la flessibilità operativa. Per la prima volta, le diversità territoriali e le disparità regionali sono state affrontate nell’ottica di costruire un percorso comune, capace di dare a ogni cittadino pari opportunità di accesso alla qualità delle cure, indipendentemente dal luogo di residenza o dal contesto socio-economico di partenza.
Il percorso formativo dell’OSS, uniformato su scala nazionale, rappresenta una delle innovazioni più rilevanti introdotte dall’accordo. Fino a quel momento, infatti, le Regioni adottavano modelli formativi e requisiti professionali differenti, ostacolando la libera circolazione degli operatori e la piena spendibilità delle competenze acquisite. L’arrivo di standard condivisi non significa soltanto una standardizzazione burocratica, ma l’affermazione di una preparazione solida, riconoscibile e capace di garantire un livello omogeneo di efficacia nei servizi assistenziali, sia pubblici che privati. L’OSS diventa così una figura chiave, dotata di strumenti e conoscenze trasversali, capace di muoversi con autonomia e flessibilità tra équipe sanitarie, servizi sociali, famiglie e territorio. Questa centralità non è solamente teorica, ma si traduce in una prassi quotidiana che valorizza la persona assistita nella sua interezza, rispettando la dignità, la storia e le specificità individuali.
L’accordo non si limita a ridefinire i profili professionali: promuove una vera e propria trasformazione culturale, orientando il sistema assistenziale verso una visione più umana, relazionale ed emotiva. Si supera il concetto di assistenza come semplice somministrazione di prestazioni tecniche, abbracciando un modello che pone al centro la relazione di cura, l’ascolto, l’empatia e la capacità di costruire reti di sostegno efficaci. L’OSS non è più soltanto un esecutore di mansioni, ma un protagonista attivo del benessere collettivo, in grado di cogliere la complessità delle situazioni e di intervenire con creatività e sensibilità nelle diverse fasi della vita delle persone assistite.
La valorizzazione della formazione continua e il sostegno alla crescita professionale rappresentano altri punti qualificanti dell’accordo. In una società dove i bisogni si evolvono rapidamente, dove le patologie croniche, la fragilità, la non autosufficienza e la vulnerabilità sociale si intrecciano in maniera sempre più evidente, la capacità degli operatori di aggiornarsi, di riflettere sulle buone pratiche e di adattarsi ai cambiamenti organizzativi e normativi diventa fondamentale. L’OSS è chiamato a essere non solo competente dal punto di vista tecnico, ma anche aperto all’innovazione, capace di imparare dalle esperienze e di contribuire alla crescita collettiva del sistema dei servizi.
La nuova alleanza tra cittadino e servizi, sancita dall’accordo, non si limita a dichiarare la centralità della persona, ma la pratica effettivamente, trasformando la cultura organizzativa dei servizi assistenziali. Si promuove un modello in cui la dignità, la storia individuale e le aspettative di ciascuno sono riconosciute e accolte, dove l’integrazione tra sanitario e sociale diventa la chiave per costruire risposte più efficaci e personalizzate. L’accordo rafforza il dialogo tra i diversi livelli di governo, stimolando la cooperazione tra istituzioni, enti locali, organizzazioni della società civile e mondo della formazione, favorendo la diffusione di buone pratiche e la sperimentazione di modelli organizzativi innovativi.
La svolta rappresentata dall’Accordo Stato–Regioni del 22 febbraio 2001 risiede nella capacità di riconoscere e valorizzare la multidisciplinarietà come risorsa imprescindibile per affrontare le nuove sfide dell’assistenza. Si promuove un approccio che coniuga efficienza, qualità e umanizzazione dei percorsi di cura, che investe sulla formazione, sull’innovazione e sulla valorizzazione del capitale umano. L’OSS incarna l’ideale di un servizio pubblico vicino ai bisogni reali della comunità, capace di innovare senza perdere di vista il valore della relazione, dell’ascolto e dell’empatia.
Nei primi anni di attuazione dell’accordo, il sistema italiano ha dovuto confrontarsi con molteplici resistenze e difficoltà, legate alla necessità di superare vecchi modelli organizzativi e di integrare competenze, ruoli e professionalità differenti. Tuttavia, il processo di concertazione tra Stato, Regioni, enti formatori e realtà operative ha permesso di costruire una cultura condivisa, orientata all’inclusione, alla partecipazione e alla co-progettazione degli interventi. L’affermazione della figura dell’OSS, con il suo portato di innovazione e flessibilità, ha stimolato una profonda riflessione sulle politiche di cura e sui modelli di welfare, contribuendo a ridefinire le priorità e gli obiettivi strategici del sistema paese.
La formazione degli OSS, basata su curricula e moduli integrativi dettagliati, prevede l’acquisizione di competenze tecniche, relazionali, comunicative e organizzative, riconoscendo il valore della dimensione emotiva e sociale nel processo di cura. L’attenzione alla multidimensionalità dei bisogni, che caratterizza sempre più le persone fragili, anziane o affette da patologie croniche, richiede operatori capaci di lavorare in équipe, di interfacciarsi con una pluralità di attori – medici, infermieri, assistenti sociali, famiglie – e di agire con flessibilità all’interno di servizi pubblici e privati, strutture residenziali, domiciliari e territoriali.
L’accordo prevede inoltre meccanismi di riconoscimento dei titoli già acquisiti, consentendo una transizione graduale verso il nuovo profilo professionale unificato. Questo aspetto facilita la mobilità degli operatori e garantisce un accesso equo alle opportunità professionali, valorizzando le esperienze pregresse e promuovendo una cultura di apprendimento dinamica e inclusiva. La formazione continua, la riflessione sulle buone pratiche e lo scambio di esperienze tra operatori e istituzioni diventano strumenti imprescindibili per elevare la qualità dei servizi e alimentare una cultura professionale condivisa.
L’impatto dell’accordo si manifesta non solo sul piano formativo, ma anche su quello organizzativo e gestionale: introduce nuovi modelli di lavoro in équipe, valorizza la trasversalità delle competenze, ridefinisce i processi di delega e responsabilità all’interno delle strutture, stimola l’introduzione di strumenti di valutazione della qualità e dell’efficacia dei servizi. L’operatore socio-sanitario, così concepito, è chiamato a partecipare attivamente alla progettazione e alla realizzazione degli interventi, assumendo un ruolo da protagonista nella promozione del benessere individuale e collettivo.
Lo sviluppo dell’OSS ha inoltre avuto importanti ricadute sul piano della sostenibilità e dell’innovazione organizzativa. La costruzione di reti tra enti formatori, aziende sanitarie, università e istituzioni locali promossa dall’accordo ha favorito la creazione di sistemi di apprendimento dinamici, capaci di rispondere tempestivamente alle evoluzioni dei bisogni e alle trasformazioni normative. Il modello assistenziale integrato, fondato sulla centralità della persona e sulla valorizzazione delle competenze multidisciplinari, si propone come punto di riferimento per altre esperienze regionali e per il dibattito nazionale sulle politiche socio-sanitarie.
L’eredità dell’accordo del 22 febbraio 2001 va oltre la semplice ridefinizione dei profili professionali. Esso ha contribuito a costruire una cultura della cura basata sull’integrazione, sulla flessibilità e sul riconoscimento del valore delle risorse umane, anticipando molte delle istanze che oggi caratterizzano il dibattito sulle professioni di cura e sulle politiche sociali. Il percorso avviato prosegue ancora oggi, alimentato dalla consapevolezza che la qualità dell’assistenza dipende dalla formazione, dalla motivazione e dalla professionalità di chi quotidianamente si prende cura degli altri.
La figura dell’OSS, così come si è andata evolvendo nel tempo, incarna l’ideale di un servizio pubblico vicino ai bisogni reali della comunità, capace di innovare senza perdere di vista il valore della relazione e dell’ascolto. Nel susseguirsi delle riforme e degli adattamenti normativi, la lezione dell’accordo Stato–Regioni resta un punto di riferimento imprescindibile per chiunque voglia costruire un welfare realmente inclusivo, capace di affrontare le complessità del presente con strumenti adeguati, sensibilità e visione. In definitiva, la svolta del 22 febbraio 2001 ha aperto una nuova stagione per il sistema italiano dei servizi, orientando la progettazione e la gestione degli interventi verso una maggiore efficienza, qualità e umanizzazione dei percorsi di cura, promuovendo la crescita professionale degli operatori e la centralità della persona assistita come principio fondante di ogni politica di welfare.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Accordo Stato-Regioni del 22 febbraio 2001 ha rappresentato una svolta fondamentale nel sistema di welfare italiano, introducendo la figura dell’Operatore Socio-Sanitario (OSS) e promuovendo un modello integrato di assistenza sanitaria e sociale centrato sulla persona. Questo accordo ha uniformato la formazione degli OSS a livello nazionale e ha stimolato una trasformazione culturale e organizzativa del sistema assistenziale.
• Nascita dell’Operatore Socio-Sanitario: L’accordo ha creato una nuova figura professionale capace di integrare competenze sanitarie e sociali per rispondere a bisogni multidimensionali emergenti.
• Superamento della dicotomia assistenziale: Ha promosso un modello integrato che supera la frammentazione tra assistenza sanitaria e sociale, valorizzando multidisciplinarietà e flessibilità.
• Uniformità della formazione: Ha introdotto standard nazionali per la formazione degli OSS, garantendo competenze omogenee e facilitando la mobilità professionale.
• Trasformazione culturale: Ha orientato il sistema verso un’assistenza centrata sulla relazione, l’empatia e la costruzione di reti di sostegno efficaci.
• Formazione continua e innovazione: Ha sottolineato l’importanza dell’aggiornamento professionale per rispondere ai bisogni in evoluzione e alle sfide organizzative.
• Centralità della persona e collaborazione istituzionale: Ha rafforzato il dialogo tra livelli di governo e istituzioni, promuovendo inclusione e co-progettazione degli interventi.
• Impatto organizzativo e gestionale: Ha introdotto nuovi modelli di lavoro in équipe, ridefinito responsabilità e processi, e valorizzato la partecipazione attiva dell’OSS.
• Eredità e prospettive future: L’accordo ha costruito una cultura della cura integrata e flessibile, anticipando le esigenze attuali e orientando la crescita professionale nel welfare.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa rappresenta l’Accordo Stato–Regioni del 22 febbraio 2001 per il welfare italiano?
È una tappa fondativa che ha ridefinito l’assistenza pubblica, superando la frammentazione tra ambito sanitario e sociale e introducendo la figura dell’Operatore Socio-Sanitario (OSS).
2. Qual è stata la principale innovazione introdotta dall’accordo?
La creazione dell’OSS, una figura professionale polivalente capace di integrare competenze sanitarie e sociali, rispondendo ai bisogni multidimensionali delle persone assistite.
3. Come ha influito l’accordo sulla formazione degli OSS?
Ha uniformato il percorso formativo su scala nazionale, superando le disparità regionali e garantendo competenze condivise e riconoscibili in tutto il territorio.
4. Quali sono le competenze richieste all’OSS secondo l’accordo?
Competenze tecniche, relazionali, comunicative e organizzative, con attenzione alla dimensione emotiva e sociale del processo di cura.
5. In che modo l’accordo ha trasformato il modello assistenziale?
Ha promosso un approccio integrato e centrato sulla persona, basato sulla multidisciplinarietà, l’ascolto, l’empatia e la costruzione di reti di sostegno.
6. Qual è il ruolo dell’OSS nel sistema dei servizi?
L’OSS è un protagonista attivo del benessere collettivo, capace di operare con flessibilità in équipe sanitarie, servizi sociali, famiglie e territorio.
7. Come l’accordo ha favorito l’inclusione e la partecipazione?
Attraverso la concertazione tra Stato, Regioni, enti formatori e realtà operative, ha costruito una cultura condivisa orientata alla co-progettazione degli interventi.
8. Quali sono gli effetti dell’accordo sul piano organizzativo?
Ha introdotto nuovi modelli di lavoro in équipe, ridefinito processi di delega e responsabilità, e valorizzato la trasversalità delle competenze.
9. Come viene garantita la crescita professionale degli OSS?
Attraverso la formazione continua, il riconoscimento dei titoli pregressi e lo scambio di buone pratiche tra operatori e istituzioni.
10. Qual è l’eredità dell’accordo del 2001?
Ha avviato una nuova stagione per il welfare italiano, promuovendo un’assistenza più efficiente, umana e inclusiva, centrata sulla persona e sulla valorizzazione del capitale umano.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Obiettivi di integrazione ambito sanitario e sociale
Nascita dell’Operatore Socio-Sanitario
Definizione e funzioni dell’OSS
Formazione continua e innovazione
Centralità della persona e collaborazione istituzionale
Impatto organizzativo e gestionale
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Obiettivi di integrazione ambito sanitario e sociale
Nascita dell’Operatore Socio-Sanitario
Definizione e funzioni dell’OSS
Formazione continua e innovazione
Centralità della persona e collaborazione istituzionale
Impatto organizzativo e gestionale
4. Delibera Giunta Regionale Toscana n.1052/2001. Cenni
VIDEOTUTORIAL SULLE DIAPOSITIVE
L’atto normativo toscano si inserisce in un periodo di profonda trasformazione del welfare italiano, in cui l’esigenza di superare la frammentazione normativa, organizzativa e formativa delle figure di supporto diventa sempre più pressante. La nascita dell’Operatore Socio-Sanitario (OSS) rappresenta la risposta più avanzata a questa sfida, configurandosi come una figura professionale dotata di competenze multidisciplinari, in grado di intervenire con efficacia nei diversi contesti di cura e di assistenza. La Toscana, già negli anni precedenti all’accordo nazionale, aveva intuito la necessità di ripensare le modalità di formazione e reclutamento del personale di supporto, attivando corsi pilota di 1.000 ore rivolti agli Operatori Tecnici dell’Assistenza (OTA), arricchiti da contenuti specifici per l’area socio-assistenziale. Queste sperimentazioni, avviate con le deliberazioni regionali n.358/1999 e n.955/2000, testimoniano una chiara visione strategica e una capacità progettuale orientata alla costruzione di un modello integrato di cura, nel quale la centralità della persona assistita guida tutte le scelte organizzative.
La Delibera n.1052/2001 va a colmare il divario tra le differenti realtà territoriali, definendo standard comuni e criteri omogenei per la formazione, il riconoscimento e la spendibilità del titolo di OSS. Attraverso una regolamentazione dettagliata del percorso formativo, dei curricula e dei moduli integrativi, la Regione Toscana si impegna a garantire la qualità e la coerenza degli interventi su tutto il territorio regionale, favorendo una reale mobilità degli operatori e un accesso equo alle opportunità professionali. L’impostazione innovativa della delibera si riflette anche nella valorizzazione delle esperienze pregresse, prevedendo meccanismi di riconoscimento dei titoli già acquisiti e consentendo così una transizione graduale verso il nuovo profilo professionale unificato.
L’integrazione tra area sanitaria e area sociale, sancita a livello normativo, trova nella concreta attuazione toscana una delle sue espressioni più avanzate. La formazione dell’OSS non si limita all’acquisizione di competenze tecniche, ma comprende moduli trasversali orientati allo sviluppo delle capacità relazionali, comunicative e organizzative, riconoscendo il valore della dimensione emotiva e sociale nel processo di cura. L’attenzione alla multidimensionalità dei bisogni – che caratterizza sempre più le persone fragili, anziane o affette da patologie croniche – richiede operatori in grado di lavorare in équipe, di interfacciarsi con una pluralità di attori (medici, infermieri, assistenti sociali, famiglie) e di agire con flessibilità all’interno di servizi pubblici e privati, strutture residenziali, domiciliari e territoriali.
La delibera toscana prevede inoltre un’attenzione particolare alla formazione continua, elemento fondante per garantire la prontezza degli operatori nell’affrontare l’evoluzione dei bisogni e delle normative. L’aggiornamento costante, la riflessione sulle buone pratiche e lo scambio di esperienze diventano strumenti imprescindibili per elevare la qualità dei servizi e alimentare una cultura professionale condivisa. In questo contesto, la Toscana promuove la creazione di reti tra enti formatori, aziende sanitarie, università e istituzioni locali, favorendo la costruzione di un sistema di apprendimento dinamico e inclusivo.
L’impatto della Delibera n.1052/2001 si manifesta non solo sul piano della formazione, ma anche su quello organizzativo e gestionale: introduce nuovi modelli di lavoro in équipe, valorizza la trasversalità delle competenze, ridefinisce i processi di delega e responsabilità all’interno delle strutture, stimola l’introduzione di strumenti di valutazione della qualità e dell’efficacia dei servizi. L’operatore socio-sanitario, così concepito, non è più soltanto un esecutore di compiti, ma partecipa attivamente alla progettazione e alla realizzazione degli interventi, assumendo un ruolo da protagonista nella promozione del benessere individuale e collettivo.
La storia dell’attuazione toscana dimostra che l’innovazione normativa può tradursi in cambiamento reale solo quando è sostenuta da una visione politica chiara, da una regia istituzionale forte e dalla partecipazione attiva di tutti i soggetti coinvolti. La concertazione tra Regione, enti locali, mondo della formazione e realtà operative ha consentito di superare le resistenze iniziali, di adattare gli strumenti alle specificità del territorio e di promuovere un approccio inclusivo e partecipativo. Ne deriva un modello che non solo risponde alle indicazioni nazionali, ma le arricchisce di contenuti e metodologie sperimentate sul campo, divenendo punto di riferimento per altre regioni e per il dibattito nazionale sulle politiche socio-sanitarie.
In sintesi, la Delibera della Giunta Regionale Toscana n.1052/2001 ha svolto una funzione propulsiva nella ridefinizione del profilo dell’OSS, accelerando il processo di integrazione tra sanità e sociale e contribuendo a costruire una cultura professionale fondata sulla multidisciplinarietà, sul riconoscimento del valore delle risorse umane e sulla centralità della persona. L’esperienza toscana dimostra che la qualità dei servizi passa dalla capacità di investire nella formazione, nell’innovazione e nella valorizzazione del capitale umano, promuovendo uno sviluppo armonico e sostenibile dell’intero sistema socio-sanitario. L’attenzione riservata agli allegati tecnici della delibera – regolamento del corso, curriculum formativo, moduli integrativi e riconoscimento dei titoli pregressi – permette di cogliere la complessità e la ricchezza dell’approccio adottato, segnando un salto di qualità nel modo di progettare e gestire le politiche di assistenza. Grazie a questa strategia lungimirante, la Toscana offre un esempio concreto di come le sfide della contemporaneità possano essere affrontate attraverso il dialogo tra livelli di governo, la valorizzazione delle esperienze locali e la costruzione di reti collaborative orientate all’innovazione e al miglioramento continuo.
L’eredità della Delibera n.1052/2001 risiede nella sua capacità di coniugare rigore normativo, flessibilità operativa e attenzione all’individualità delle persone assistite, anticipando molte delle istanze che oggi caratterizzano il dibattito sulle professioni di cura e sulle politiche sociali. Il percorso avviato in Toscana prosegue ancora oggi, alimentato dalla consapevolezza che la qualità dell’assistenza dipende dalla formazione, dalla motivazione e dalla professionalità di chi quotidianamente si prende cura degli altri. La figura dell’OSS, così come si è andata evolvendo nel tempo, incarna l’ideale di un servizio pubblico vicino ai bisogni reali della comunità, capace di innovare senza perdere di vista il valore della relazione e dell’ascolto. Nel susseguirsi delle riforme e degli adattamenti normativi, la lezione toscana resta un punto di riferimento per chiunque voglia costruire un welfare realmente inclusivo, capace di affrontare le complessità del presente con strumenti adeguati, sensibilità e visione.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Delibera della Giunta Regionale Toscana n.1052/2001 ha rappresentato un momento fondamentale per l’innovazione e la riorganizzazione dei servizi socio-sanitari regionali, ponendo la Toscana come modello avanzato nell’integrazione tra settore sanitario e sociale. Essa ha definito standard formativi e professionali comuni per l’Operatore Socio-Sanitario (OSS), valorizzando esperienze pregresse e promuovendo una formazione multidisciplinare e continua, essenziale per rispondere ai bisogni complessi della società contemporanea.
· Innovazione normativa e integrazione socio-sanitaria: La delibera ha tradotto le linee guida nazionali in strumenti operativi concreti, rafforzando l’integrazione tra sanitario e sociale e anticipando le esigenze demografiche e sanitarie della regione.
· Formazione e riconoscimento professionale: Ha stabilito standard omogenei per la formazione, il riconoscimento e la spendibilità del titolo OSS, includendo meccanismi di riconoscimento per titoli pregressi e promuovendo corsi pilota già sperimentati in precedenza.
· Sviluppo delle competenze trasversali: La formazione OSS comprende moduli per sviluppare capacità relazionali, comunicative e organizzative, riconoscendo l’importanza della dimensione emotiva e sociale nel processo di cura e la necessità di lavorare in équipe multidisciplinari.
· Impatto organizzativo e culturale: La delibera ha introdotto nuovi modelli di lavoro, valorizzato la trasversalità delle competenze e promosso la formazione continua, favorendo reti collaborative tra enti formatori, aziende sanitarie e istituzioni locali per migliorare la qualità dei servizi.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il significato della Delibera n.1052/2001 per la Regione Toscana?
La delibera rappresenta un passaggio cruciale nell’innovazione dei servizi socio-sanitari regionali, ponendo la Toscana all’avanguardia nell’attuazione delle politiche nazionali sull’integrazione tra sanitario e sociale.
2. In che modo la Toscana ha anticipato l’Accordo Stato-Regioni del 2001?
Già prima dell’accordo nazionale, la Toscana aveva avviato corsi pilota di 1.000 ore per OTA, integrando contenuti socio-assistenziali e dimostrando una visione strategica orientata alla multidisciplinarietà.
3. Quali obiettivi si proponeva la Delibera n.1052/2001?
Definire standard comuni per la formazione e il riconoscimento del titolo di OSS, favorendo la mobilità degli operatori e l’accesso equo alle opportunità professionali.
4. Come viene strutturata la formazione dell’OSS secondo la delibera?
Attraverso curricula dettagliati e moduli integrativi che includono competenze tecniche, relazionali, comunicative e organizzative, con attenzione alla dimensione emotiva e sociale.
5. Quali strumenti ha previsto la delibera per il riconoscimento delle esperienze pregresse?
Meccanismi di riconoscimento dei titoli già acquisiti, che permettono una transizione graduale verso il nuovo profilo professionale unificato.
6. Qual è il ruolo della formazione continua nella delibera?
È considerata fondamentale per affrontare l’evoluzione dei bisogni e delle normative, promuovendo aggiornamento, riflessione sulle buone pratiche e scambio di esperienze.
7. Quali ricadute ha avuto la delibera sul piano organizzativo?
Ha introdotto nuovi modelli di lavoro in équipe, ridefinito deleghe e responsabilità, e valorizzato la trasversalità delle competenze all’interno delle strutture.
8. Come ha favorito la Toscana la costruzione di un sistema di apprendimento inclusivo?
Attraverso la creazione di reti tra enti formatori, aziende sanitarie, università e istituzioni locali, promuovendo un apprendimento dinamico e collaborativo.
9. Qual è l’eredità della Delibera n.1052/2001?
Ha contribuito a costruire una cultura professionale fondata sulla multidisciplinarietà, sull’attenzione alla persona e sulla valorizzazione del capitale umano.
10. Perché l’esperienza toscana è considerata un modello di riferimento?
Perché ha saputo tradurre le indicazioni nazionali in pratiche concrete, adattandole alle specificità territoriali e promuovendo un welfare inclusivo e innovativo.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Evoluzione profilo professionale OSS prima dell’accordo Stato-Regioni 2001
Integrazione servizi sociali e sanitari in Toscana prima della delibera 1052/2021
Innovazioni normative e organizzative della Delibera della Regione Toscana 1052/2001
Formazione e riconoscimento professionale
Sviluppo delle competenze trasversali
Impatto organizzativo e culturale
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Evoluzione profilo professionale OSS prima dell’accordo Stato-Regioni 2001
Integrazione servizi sociali e sanitari in Toscana prima della delibera 1052/2021
Innovazioni normative e organizzative della Delibera della Regione Toscana 1052/2001
Formazione e riconoscimento professionale
Sviluppo delle competenze trasversali
Impatto organizzativo e culturale
Capitolo 10 – LA LEGGE 328/2000
1. Introduzione
VIDEOTUTORIAL SULLE DIAPOSITIVE
A questo pilastro si aggiunge il principio dell’equità, che mira a superare le storiche disparità territoriali e sociali che affliggevano il sistema, garantendo una distribuzione omogenea delle risorse e l’uniformità degli interventi su tutto il territorio nazionale. La qualità dei servizi viene posta al centro della riforma: la legge stabilisce criteri e standard che devono essere rispettati sia dagli enti pubblici sia da quelli privati impegnati nei settori sociale e sanitario. Particolare attenzione è riservata alla professionalità delle persone che operano nei servizi, che devono possedere competenze specifiche e aggiornate, e alla personalizzazione dei percorsi assistenziali, affinché ogni intervento sia calibrato sulle esigenze e sulle peculiarità della persona.
La Legge 328/2000 promuove inoltre l’integrazione tra servizi sociali e sanitari, favorendo la creazione di reti tra enti locali, aziende sanitarie, università, associazioni e terzo settore. Tale approccio multidisciplinare permette di offrire risposte più efficaci, flessibili e in grado di evolversi con i bisogni emergenti della società. Emblematica è la centralità riconosciuta alla persona, non solo come destinataria passiva degli interventi, ma come protagonista attiva del proprio percorso di inclusione sociale, autodeterminazione e tutela della salute.
La legge introduce anche strumenti di monitoraggio e valutazione per assicurare trasparenza, efficacia e sostenibilità delle azioni messe in campo. Agli enti locali viene attribuito un ruolo strategico nella pianificazione, organizzazione e gestione della rete dei servizi, garantendo però coerenza rispetto agli indirizzi nazionali e omogeneità di risposta su tutto il territorio. Infine, la legge valorizza la formazione continua degli operatori, riconoscendoli come figure chiave nella costruzione di relazioni di fiducia, ascolto e accompagnamento.
In sintesi, la Legge 328/2000 rappresenta il fondamento del moderno sistema di welfare in Italia, votato all’inclusione, all’innovazione e alla coesione sociale, e costituisce un modello dinamico e avanzato che mette la persona al centro delle politiche di assistenza.
La Legge 328/2000 rappresenta una svolta nel welfare italiano, promuovendo l’integrazione tra servizi sociali e sanitari con l’obiettivo di costruire una rete coordinata e dinamica. Questa integrazione si realizza attraverso la collaborazione tra istituzioni, enti del terzo settore, aziende sanitarie, università e realtà associative, creando un sistema capace di rispondere in modo flessibile e innovativo ai bisogni emergenti. Al centro di questo modello viene posta la persona, riconosciuta non soltanto come destinataria passiva delle prestazioni, ma come protagonista attiva nel proprio percorso di inclusione sociale e tutela della salute.
L’approccio della Legge 328 valorizza la realizzazione di progetti assistenziali individualizzati, che si adattano alle specificità di ciascun utente, integrando dimensioni sociali, sanitarie, educative e relazionali. La personalizzazione degli interventi consente di affrontare le diverse tipologie di bisogno, favorendo il coinvolgimento diretto della persona, della famiglia e della comunità. Questo coinvolgimento si traduce in processi di partecipazione e co-progettazione, dove utenti e famiglie possono contribuire attivamente all’elaborazione dei percorsi, alle scelte e alla valutazione dei servizi ricevuti.
La creazione delle reti tra gli attori coinvolti facilita la comunicazione, la condivisione delle risorse e lo sviluppo di competenze multidisciplinari, indispensabili per affrontare la complessità delle situazioni. Le università e gli enti di formazione giocano un ruolo chiave nell’aggiornamento continuo degli operatori, mentre le associazioni e il terzo settore arricchiscono il sistema con esperienze e pratiche innovative. Questo modello integrato garantisce una maggiore efficacia degli interventi, rafforzando la coesione sociale e la capacità delle comunità di prendersi cura dei propri membri più fragili.
In definitiva, la Legge 328/2000 pone la persona al centro di un sistema integrato, dove il rispetto per la dignità, l’autodeterminazione e la partecipazione sono principi cardine, e dove la qualità dei servizi è garantita dalla collaborazione tra molteplici soggetti che condividono obiettivi comuni.
L’attenzione verso le fasce più deboli è uno degli elementi portanti della Legge 328, che si propone di prevenire e contrastare la marginalità, la povertà e l’esclusione sociale attraverso politiche mirate e strumenti efficaci. Si promuove la dignità umana e si valorizza il capitale sociale, riconoscendo il ruolo cruciale degli operatori socio-sanitari nella costruzione di relazioni di fiducia, ascolto e accompagnamento. Viene inoltre incentivata la formazione continua degli operatori, chiamati a sviluppare competenze multidisciplinari e ad aggiornarsi rispetto ai nuovi bisogni emergenti della società.
La Legge 328/2000 affida agli enti locali un compito di grande responsabilità nella pianificazione, nell’organizzazione e nella gestione dei servizi sociali e socio-sanitari. Questa attribuzione non solo riconosce la loro autonomia decisionale, ma pone gli enti locali come veri e propri motori del sistema di welfare, in grado di intercettare e rispondere alle esigenze peculiari delle comunità di riferimento. Tuttavia, l’autonomia è sempre esercitata entro un quadro nazionale integrato e regolamentato, che garantisce uniformità di criteri, standard e obiettivi in tutto il territorio italiano.
Gli enti locali sono chiamati a sviluppare reti di collaborazione con aziende sanitarie, associazioni, terzo settore, famiglie e università, favorendo una sinergia efficace tra diversi attori e promuovendo la multidisciplinarietà degli interventi. La dimensione partecipativa, centrale nella Legge 328, consente ai cittadini e alle famiglie di essere parte attiva nei percorsi assistenziali, contribuendo alla progettazione e alla valutazione dei servizi ricevuti.
Per assicurare la trasparenza, l’efficacia e la sostenibilità delle azioni intraprese, la legge introduce strumenti di monitoraggio e valutazione, fondamentali per misurare la qualità, l’impatto e l’adeguatezza degli interventi. Questi strumenti permettono di adattare costantemente le strategie alle evoluzioni dei bisogni sociali e sanitari, incentivando un processo di miglioramento continuo. La collaborazione con università e enti formativi rafforza le competenze degli operatori, che vengono riconosciuti come figure chiave nella costruzione di relazioni di fiducia e nel sostegno alle persone più fragili.
Nel quadro delineato dalla Legge 328, il welfare italiano si configura come un sistema dinamico e inclusivo, orientato non solo alla risoluzione delle emergenze, ma alla promozione della coesione sociale, dell’innovazione e della dignità umana. La norma rappresenta un punto di riferimento per chi si prepara a diventare Operatore Socio-Sanitario, chiamato a interpretare e realizzare con sensibilità e competenza i principi di inclusione, partecipazione e personalizzazione che animano il moderno sistema di assistenza. In tal modo, viene valorizzata una visione evoluta del welfare capace di mettere la persona al centro, favorendo l’autodeterminazione e la crescita del capitale sociale nelle comunità.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Legge 8 novembre 2000, n. 328 ha rivoluzionato il sistema di assistenza sociale in Italia, affermando l’assistenza come diritto fondamentale e promuovendo un modello integrato e centrato sulla persona. Essa garantisce l’accesso universale ai servizi, valorizza l’equità territoriale e la qualità degli interventi, e favorisce la partecipazione attiva degli utenti e delle comunità.
· Diritto universale all’assistenza: La legge riconosce l’assistenza sociale come un diritto garantito a tutte le persone in situazione di bisogno, senza distinzione economica o sociale.
· Principio di equità e qualità: Si superano disparità territoriali assicurando uniformità e standard di qualità per enti pubblici e privati, con attenzione alla professionalità degli operatori.
· Integrazione tra servizi sociali e sanitari: Promuove reti tra enti locali, aziende sanitarie, università e terzo settore per risposte multidisciplinari e flessibili ai bisogni emergenti.
· Centralità della persona: L’utente è protagonista attivo del proprio percorso di inclusione sociale, con interventi personalizzati e partecipazione diretta di famiglia e comunità.
· Ruolo strategico degli enti locali: Gli enti locali pianificano, organizzano e gestiscono la rete dei servizi nel rispetto degli indirizzi nazionali, sviluppando collaborazioni con vari attori sociali.
· Monitoraggio e formazione continua: La legge introduce strumenti di valutazione per garantire trasparenza e efficacia, valorizzando la formazione degli operatori socio-sanitari.
· Progetti individualizzati: Gli interventi sono personalizzati e integrano dimensioni sociali, sanitarie, educative e relazionali per rispondere alle diverse esigenze.
· Promozione della coesione sociale: Il sistema mira a prevenire marginalità e povertà, valorizzando la dignità umana e il capitale sociale nelle comunità.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1) Che cosa ha introdotto di nuovo la Legge 328/2000 nell’assistenza sociale in Italia?
Ha trasformato l’assistenza sociale da atto di carità a diritto fondamentale garantito dallo Stato.
2) Cosa significa il principio di universalità nell’accesso ai servizi sociali?
Tutti, indipendentemente dalla condizione economica o sociale, possono accedere ai servizi se in stato di bisogno.
3) In che modo la Legge 328/2000 garantisce l’equità territoriale e sociale?
Attraverso la distribuzione omogenea delle risorse e l’uniformità degli interventi su tutto il territorio nazionale.
4) Quali sono gli standard di qualità richiesti per i servizi sociali e sanitari?
La legge stabilisce criteri precisi e richiede professionalità e aggiornamento continuo degli operatori.
5) Qual è il ruolo degli operatori socio-sanitari secondo la Legge 328/2000?
Sono figure chiave nella costruzione di relazioni di fiducia, ascolto e accompagnamento.
6) Come viene promossa l’integrazione tra servizi sociali e sanitari?
Attraverso reti collaborative tra enti locali, aziende sanitarie, università, associazioni e terzo settore.
7) Che cosa sono i progetti assistenziali individualizzati e a cosa servono?
Sono percorsi personalizzati che rispondono alle specificità di ogni utente, favorendo inclusione e partecipazione.
8) Quali strumenti di monitoraggio e valutazione prevede la legge?
Indicatori e sistemi di controllo per garantire trasparenza, efficacia e sostenibilità degli interventi.
9) Qual è il ruolo degli enti locali nella gestione del sistema di welfare?
Pianificano, organizzano e gestiscono i servizi, con autonomia nel rispetto delle linee guida nazionali.
10) In che modo la legge valorizza la partecipazione attiva degli utenti e delle famiglie?
Promuove la co-progettazione e il coinvolgimento diretto nei percorsi assistenziali e nella valutazione dei servizi.
Ø QUIZ A RISPOSTA MULTIPLA
Ruolo degli attori coinvolti nel sistema di welfare secondo la legge 328/2000
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
2. Il principio dell’integrazione socio-sanitaria
VIDEOTUTORIAL SULLE DIAPOSITIVE
La legge 328/2000 ha segnato una svolta epocale nella storia dei servizi sociali e sanitari italiani, introducendo una nuova visione basata sulla stretta integrazione di interventi multidisciplinari, pensata per rispondere alla complessità dei bisogni delle persone in situazione di fragilità. Il suo spirito innovatore poggia sull’idea che nessun bisogno umano, specie quello delle persone non autosufficienti, disabili, minori in difficoltà o persone con dipendenze, possa essere efficacemente affrontato se non attraverso una collaborazione sinergica e continua tra i servizi sociali e quelli sanitari.
L’integrazione tra sociale e sanitario non è soltanto una formula organizzativa, ma rappresenta una nuova cultura del prendersi cura, in cui il benessere della persona viene posto al centro di percorsi di assistenza costruiti su misura, adattandosi dinamicamente alle esigenze che emergono durante la vita di ognuno. Questo approccio rompe il vecchio schema della divisione rigida tra le competenze dell’assistente sociale e quelle dell’operatore sanitario, promuovendo invece la creazione di équipe multidisciplinari capaci di dialogare, condividere competenze, progettare insieme interventi complessi, e monitorare i risultati in modo congiunto.
Prima dell’approvazione della legge, la realtà italiana era frammentata: diverse istituzioni – Comuni, ASL, Regioni, scuole – agivano spesso in modo scoordinato, generando sovrapposizioni, lacune e discontinuità nei percorsi assistenziali. Ciò si traduceva in un’offerta disomogenea di servizi, con cittadini che rischiavano di trovarsi soli davanti alle barriere della burocrazia, in attesa che qualcuno si assumesse la responsabilità della propria condizione. La legge 328/2000 ha invece segnato il passaggio verso un sistema integrato, dove i diversi attori istituzionali pianificano e coordinano gli interventi in modo unitario, attraverso strumenti come i Piani di Zona.
I Piani di Zona, veri e propri laboratori di programmazione partecipata, vengono concepiti come piani territoriali triennali attraverso cui le risorse vengono concertate, le azioni condivise e le priorità definite insieme a tutti gli attori del territorio. In questo contesto, la concertazione si traduce in una capacità di ascolto attivo dei bisogni, così come nella valorizzazione delle specificità locali, affinché ogni intervento sia realmente calato nella realtà sociale che intende servire.
La cooperazione pubblico–privato rappresenta un altro pilastro del sistema integrato. Oggi, accanto agli enti pubblici, partecipano attivamente anche i soggetti del terzo settore – cooperative sociali, associazioni, fondazioni, volontariato – nella programmazione e nella realizzazione degli interventi. Questa partnership arricchisce il tessuto dei servizi con nuove competenze, con una maggiore prossimità alle comunità locali e con la capacità di intercettare bisogni emergenti che spesso sfuggono alle maglie dell’istituzionalità. Il risultato è un’offerta più ampia, articolata e radicata sul territorio, in grado di raggiungere anche le persone più isolate o marginali.
Un aspetto fondamentale introdotto dalla legge è la continuità dell’assistenza. Grazie all’integrazione socio-sanitaria, l’utente può oggi beneficiare di un percorso assistenziale continuo, che elimina le interruzioni tra i vari servizi. Ad esempio, una persona fragile può ricevere assistenza domiciliare sociale affiancata da cure sanitarie a domicilio, in un modello di presa in carico coordinata; allo stesso modo, se si rende necessario un ricovero in struttura, il passaggio viene gestito in rete, garantendo la continuità della cura, la condivisione delle informazioni e la coerenza degli interventi. Questo modello evita le duplicazioni, colma le lacune assistenziali e migliora notevolmente l’efficacia degli interventi, offrendo risposte tempestive e personalizzate.
La logica della rete e della presa in carico globale non solo migliora i risultati individuali, ma ottimizza anche l’uso delle risorse pubbliche e la sostenibilità del sistema di welfare. Con la riduzione delle frammentazioni e la valorizzazione della collaborazione, si crea una comunità competente e capace di affrontare nuove sfide sociali, come l’invecchiamento della popolazione, la cronicizzazione delle patologie e la complessità dei bisogni emergenti.
La legge 328/2000, dunque, non si limita a fissare nuovi standard organizzativi, ma promuove una trasformazione culturale profonda, in cui l’integrazione tra sociale e sanitario diventa sinonimo di inclusione, equità e dignità per ogni cittadino. In questo nuovo scenario, il benessere della persona non è più la somma di una serie di interventi separati, ma il risultato di una sinergia che coinvolge istituzioni, operatori, comunità e famiglie in un percorso comune di responsabilità condivisa. Solo così il sistema può davvero diventare efficace, umano e capace di rispondere alle sfide di una società in continua trasformazione.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La legge 328/2000 ha rivoluzionato i servizi sociali e sanitari italiani introducendo un modello integrato che pone la persona al centro, superando la frammentazione istituzionale e promuovendo una collaborazione multidisciplinare e continua tra servizi sociali e sanitari. Questo sistema punta a garantire percorsi assistenziali personalizzati, continuità delle cure e una maggiore efficacia degli interventi attraverso la cooperazione tra enti pubblici e terzo settore.
· Integrazione socio-sanitaria innovativa: La legge sancisce una nuova cultura del prendersi cura, superando la divisione rigida tra assistenza sociale e sanitaria e favorendo équipe multidisciplinari che progettano e monitorano insieme gli interventi.
· Superamento della frammentazione istituzionale: Prima della legge, i servizi erano disorganizzati e scoordinati; ora, attraverso strumenti come i Piani di Zona, gli attori territoriali pianificano e coordinano congiuntamente le azioni assistenziali.
· Ruolo del partenariato pubblico-privato: Il sistema integrato coinvolge attivamente il terzo settore, ampliando l'offerta di servizi e migliorando la capacità di rispondere ai bisogni emergenti e alle persone più isolate.
· Continuità e rete di assistenza: L’integrazione garantisce un percorso assistenziale continuo e coordinato, evitando duplicazioni e lacune, migliorando l’efficacia delle cure e ottimizzando le risorse pubbliche per affrontare sfide sociali complesse.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è la legge 328/2000 e perché è considerata una svolta epocale?
È una legge che ha riformato i servizi sociali e sanitari italiani, promuovendo un approccio integrato e multidisciplinare per rispondere ai bisogni complessi delle persone in situazioni di fragilità.
2. Quali sono i principali destinatari degli interventi previsti dalla legge?
Persone non autosufficienti, disabili, minori in difficoltà, persone con dipendenze e, in generale, chi vive condizioni di vulnerabilità.
3. Cosa significa integrazione tra sociale e sanitario?
È una collaborazione continua tra servizi sociali e sanitari per costruire percorsi assistenziali personalizzati, centrati sul benessere della persona.
4. Come cambia il ruolo degli operatori con l’approccio integrato?
Si supera la divisione rigida tra assistente sociale e operatore sanitario, favorendo la creazione di équipe multidisciplinari che progettano e monitorano insieme gli interventi.
5. Qual era la situazione dei servizi prima della legge 328/2000?
I servizi erano frammentati e scoordinati tra enti come Comuni, ASL, Regioni e scuole, causando discontinuità e difficoltà per i cittadini.
6. Cosa sono i Piani di Zona e quale funzione svolgono?
Sono strumenti di programmazione triennale partecipata che permettono di concertare risorse, condividere azioni e definire priorità a livello territoriale.
7. Qual è il ruolo del terzo settore nel sistema integrato?
Cooperative sociali, associazioni, fondazioni e volontariato collaborano con gli enti pubblici nella progettazione e realizzazione degli interventi, arricchendo l’offerta di servizi.
8. In che modo la legge garantisce la continuità dell’assistenza?
Attraverso percorsi coordinati che evitano interruzioni tra servizi, come l’assistenza domiciliare integrata e il ricovero in rete.
9. Quali benefici porta l’integrazione socio-sanitaria?
Migliora l’efficacia degli interventi, ottimizza l’uso delle risorse pubbliche e favorisce risposte tempestive e personalizzate.
10. Qual è il messaggio culturale della legge 328/2000?
Promuove una visione inclusiva e dignitosa del prendersi cura, dove il benessere della persona nasce dalla sinergia tra istituzioni, operatori, comunità e famiglie.
Ø QUIZ A RISPOSTA MULTIPLA (click per accedere ai Forms Web. 15 domande per Quiz
L’integrazione socio-sanitaria come paradigma di cura secondo la legge 328/2000
I Piani di Zona e la programmazione partecipata secondo la legge 328/2000
Il coinvolgimento del terzo settore nel sistema integrato secondo la legge 328/2000
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
a) La centralità della persona nel percorso assistenziale
VIDEOTUTORIAL SULLE DIAPOSITIVE
· Utente al centro: La legge 328/2000 ridefinisce il paradigma dell’assistenza ponendo la persona assistita e la sua famiglia come punto focale di ogni intervento sociale. In quest’ottica, ogni azione progettuale parte dall’ascolto attento dei bisogni individuali e tiene conto del contesto relazionale, culturale ed economico in cui la persona vive. Si supera la logica degli aiuti standardizzati, prediligendo percorsi personalizzati che valorizzano le risorse e le potenzialità dell’utente. Il coinvolgimento attivo della famiglia e della rete sociale diventa elemento chiave per garantire un supporto efficace e duraturo. Gli interventi non sono più calati dall’alto, ma costruiti insieme alla persona, in un’ottica di co-progettazione e corresponsabilità. La centralità dell’utente implica anche una costante valutazione e revisione dei progetti, adattandoli al mutare delle esigenze. Si promuovono così autonomia, dignità e partecipazione, affinché ogni persona possa essere protagonista del proprio percorso di cura. L’approccio personalizzato riduce il rischio di emarginazione e favorisce l’inclusione sociale, trasformando l’assistenza in una reale opportunità di crescita e benessere per chi riceve aiuto e per l’intera comunità.
· Presa in carico personalizzata: la presa in carico personalizzata rappresenta il cuore del sistema di welfare locale, poiché pone al centro la persona e la sua unicità. I servizi sociali del Comune agiscono attraverso una valutazione globale, indagando a fondo le condizioni economiche, sociali, sanitarie ed educative di chi necessita aiuto. Da questa analisi attenta scaturisce un piano di assistenza individuale, costruito su misura per rispondere efficacemente ai bisogni specifici dell’utente. In questo processo, l’Operatore Socio Sanitario (OSS) riveste un ruolo fondamentale, partecipando attivamente sia alla fase progettuale che a quella esecutiva. L’OSS opera in sinergia con infermieri, educatori, assistenti sociali e altre figure professionali, assicurando che ogni intervento sia coordinato e mirato. Si occupa non solo di fornire cure igieniche, ma anche di supportare la persona nelle attività quotidiane, incentivando il recupero dell’autonomia laddove possibile. Inoltre, contribuisce alla riabilitazione di base e al monitoraggio costante delle condizioni dell’assistito, adattando le strategie al mutare delle esigenze. Questo approccio promuove l’empowerment della persona, valorizza le sue risorse residue e rafforza la rete di sostegno familiare e sociale, creando percorsi di cura partecipati, dignitosi ed efficaci.
· Approccio olistico: l’approccio olistico, introdotto dalla legge 328/2000, rappresenta una vera rivoluzione nel modo di intendere la cura: non si tratta più di intervenire solo sulla malattia o su un singolo disagio, bensì di accogliere la persona nella sua complessità, valorizzando ogni dimensione che la caratterizza. La salute non è vista come semplice assenza di patologia, ma come equilibrio dinamico tra corpo, mente e relazioni sociali. In quest’ottica, il percorso assistenziale si costruisce attorno all’individuo, valutando non solo le necessità sanitarie, ma anche gli aspetti psicologici, familiari e ambientali che influenzano il benessere. Per esempio, per una persona anziana, il trattamento medico si integra con servizi sociali come l’assistenza domiciliare, il sostegno alla famiglia e la partecipazione a centri diurni, che mantengono attive le capacità residue e promuovono l’autonomia. L’operatore socio sanitario, insieme a infermieri e assistenti sociali, lavora in squadra per elaborare un piano di intervento personalizzato, aggiornato nel tempo in base alle esigenze che cambiano. Questo modello favorisce la partecipazione attiva della persona e della rete familiare, rafforzando la dignità e riducendo il rischio di isolamento o istituzionalizzazione. L’approccio olistico trasforma l’assistenza in una reale opportunità di crescita, sostegno e inclusione sociale per tutti i cittadini.
· Diritti e partecipazione: la legge 328/2000 pone la centralità della persona come principio cardine del sistema integrato di interventi e servizi sociali, riconoscendo a ciascun utente diritti di cittadinanza effettivi e concreti. Il diritto all’informazione è garantito dalla Carta dei servizi, che descrive le prestazioni disponibili e ne definisce gli standard qualitativi, rendendo trasparenti criteri, modalità di accesso e livelli di qualità. In questo modo, ogni persona può esercitare un controllo consapevole sul proprio percorso assistenziale e pretendere il rispetto dei propri diritti. La legge promuove la non discriminazione e la pari opportunità, rimuovendo ostacoli nell’accesso ai servizi per tutte le persone, indipendentemente dalla condizione sociale, dall’età o dalla disabilità. Fondamentale è la partecipazione attiva degli utenti e delle loro famiglie, chiamati a collaborare nella valutazione e nella programmazione dei servizi tramite strumenti come comitati consultivi, assemblee o indagini di soddisfazione. Questa partecipazione non è solo formale, ma sostanziale: offre agli utenti la possibilità di incidere direttamente sulle scelte organizzative e di migliorare la qualità delle prestazioni erogate, mantenendo così la voce della persona assistita sempre centrale e valorizzata nell’intero processo di cura.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La legge 328/2000 rivoluziona l’assistenza sociale ponendo la persona e la sua famiglia al centro di ogni intervento, valorizzando un approccio personalizzato e partecipativo che mira a promuovere autonomia, dignità e inclusione sociale.
· Utente al centro: L’assistenza si basa sull’ascolto dei bisogni individuali e sul contesto relazionale, culturale ed economico, favorendo percorsi personalizzati e la co-progettazione con la famiglia e la rete sociale. Questo approccio sostiene autonomia e partecipazione, riducendo l’emarginazione.
· Presa in carico personalizzata: I servizi sociali effettuano una valutazione globale delle condizioni dell’utente per costruire un piano di assistenza su misura, con il ruolo chiave dell’Operatore Socio Sanitario che collabora con altre figure professionali per garantire interventi coordinati e mirati.
· Approccio olistico: La cura considera la persona nella sua complessità, integrando aspetti sanitari, psicologici, familiari e ambientali per mantenere l’equilibrio tra corpo, mente e relazioni sociali, favorendo piani di intervento aggiornati e la partecipazione attiva dell’utente e della famiglia.
· Diritti e partecipazione: La legge garantisce diritti di cittadinanza, trasparenza attraverso la Carta dei servizi e promuove la non discriminazione e la partecipazione attiva degli utenti e delle famiglie nella programmazione e valutazione dei servizi, valorizzando la loro voce nel processo di cura.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa “utente al centro” secondo la legge 328/2000?
Significa che ogni intervento sociale parte dall’ascolto dei bisogni individuali e considera il contesto relazionale, culturale ed economico della persona, promuovendo percorsi personalizzati e condivisi.
2. Qual è il ruolo della famiglia e della rete sociale nel processo assistenziale?
La famiglia e la rete sociale sono coinvolte attivamente nella co-progettazione degli interventi, contribuendo a garantire un supporto efficace e duraturo.
3. In che modo la legge 328/2000 promuove l’autonomia e la dignità dell’utente?
Attraverso progetti flessibili e adattabili, che valorizzano le risorse personali e favoriscono la partecipazione attiva dell’utente nel proprio percorso di cura.
4. Cos’è la presa in carico personalizzata e perché è centrale nel welfare locale?
È un processo che parte da una valutazione globale delle condizioni dell’utente e porta alla costruzione di un piano assistenziale su misura, coordinato da un’équipe multidisciplinare.
5. Qual è il ruolo dell’Operatore Socio Sanitario (OSS) nella presa in carico?
L’OSS partecipa alla progettazione e all’esecuzione degli interventi, fornendo cure igieniche, supporto nelle attività quotidiane, riabilitazione di base e monitoraggio delle condizioni dell’assistito.
6. Cosa si intende per approccio olistico nella legge 328/2000?
È una visione della cura che considera la persona nella sua interezza, integrando aspetti sanitari, psicologici, familiari e ambientali per promuovere il benessere globale.
7. Come si applica l’approccio olistico agli anziani?
Integrando cure mediche con servizi sociali come assistenza domiciliare, sostegno alla famiglia e attività nei centri diurni, per mantenere attive le capacità residue e favorire l’autonomia.
8. Quali diritti garantisce la legge 328/2000 agli utenti dei servizi sociali?
Diritti di cittadinanza effettivi, tra cui il diritto all’informazione, alla non discriminazione, alla pari opportunità e alla partecipazione attiva nella valutazione e programmazione dei servizi.
9. Cos’è la Carta dei servizi e quale funzione svolge?
È uno strumento che descrive le prestazioni disponibili, ne definisce gli standard qualitativi e rende trasparenti criteri e modalità di accesso, permettendo all’utente di esercitare un controllo consapevole.
10. In che modo gli utenti possono partecipare alla programmazione dei servizi?
Attraverso comitati consultivi, assemblee e indagini di soddisfazione, che permettono loro di incidere direttamente sulle scelte organizzative e migliorare la qualità delle prestazioni.
Ø QUIZ A RISPOSTA MULTIPLA (click per accedere ai Forms Web. 15 domande per Quiz
Centralità dell’utente e co-progettazione degli interventi secondo la legge 328/2000
Ruolo dell’OSS nella presa in carico personalizzata secondo la legge 328/2000
Approccio olistico e diritti di cittadinanza secondo la legge 328/2000
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
b) L’importanza dell’assistenza domiciliare
VIDEOTUTORIAL SULLE DIAPOSITIVE
· Servizi a domicilio come pilastro: l’assistenza domiciliare rappresenta il cardine della moderna organizzazione dei servizi sociali, ponendo al centro il rispetto della persona, la tutela della sua autonomia e il valore delle relazioni familiari. Privilegiare l’intervento a domicilio significa riconoscere che ogni individuo, anche in condizioni di fragilità o non autosufficienza, ha il diritto di vivere il più a lungo possibile nel proprio contesto di vita, circondato da volti e luoghi che gli sono familiari. Questo approccio migliora sensibilmente la qualità della vita, riducendo l’isolamento sociale e favorendo il mantenimento delle abitudini quotidiane. Dal punto di vista economico, l’assistenza a domicilio comporta spesso una riduzione dei costi rispetto al ricovero in struttura, generando risparmi per la collettività e per le famiglie. Inoltre, il domicilio diventa luogo di cura personalizzata, grazie all’integrazione tra operatori sociosanitari, OSS, infermieri e medici, che possono adattare gli interventi alle reali necessità dell’utente. La legge valorizza l’assistenza domiciliare come risposta flessibile e innovativa, capace di attivare risorse del territorio e sostenere le famiglie anche attraverso servizi di supporto come il telesoccorso, la fisioterapia a casa, la consegna dei pasti. Infine, mettere al centro il domicilio promuove una visione più umana dell’assistenza, dove la dignità della persona non viene mai messa in secondo piano.
· Permanenza a casa degli utenti fragili: la permanenza a casa degli utenti fragili rappresenta uno degli obiettivi principali della moderna assistenza sociosanitaria. Le misure previste mirano a garantire agli anziani non autosufficienti e alle persone con disabilità la possibilità di vivere il più a lungo possibile nel proprio ambiente, circondati da affetti e luoghi familiari. L’assistenza domiciliare integrata (ADI) permette una presa in carico multidisciplinare: l’OSS, insieme a infermieri, medici e assistenti sociali, porta direttamente al domicilio cure personalizzate, promuovendo così il benessere globale dell’utente. Questo approccio consente di ritardare o evitare l’inserimento in strutture residenziali, preservando l’autonomia residua e riducendo l’impatto emotivo del distacco dalla propria casa. La legge valorizza servizi innovativi come telesoccorso, pasti e fisioterapia a domicilio, offrendo un sostegno concreto anche ai familiari impegnati nel care-giving. L’integrazione degli interventi garantisce continuità assistenziale, flessibilità nelle risposte e un più alto grado di personalizzazione, rendendo la casa un vero luogo di cura e partecipazione. Si promuove così una visione più umana dell’assistenza, centrata sulla dignità e sulle scelte della persona.
· Migliorare la qualità della vita: migliorare la qualità della vita attraverso l’assistenza domiciliare significa offrire alla persona la possibilità concreta di continuare a vivere nell’ambiente che meglio conosce e che rappresenta la propria storia, circondata da affetti e routine quotidiane. Questo approccio permette di preservare l’identità, riducendo lo stress e la sofferenza spesso legati allo spostamento in strutture estranee e mantenendo attive le relazioni sociali, fondamentali per il benessere psicologico ed emotivo. La legge 328/2000 incentiva lo sviluppo e il potenziamento dei servizi territoriali per garantire risposte immediate e integrate: basti pensare alla dimissione protetta dall’ospedale, con l’attivazione tempestiva dell’OSS a domicilio che assicura continuità nelle cure. Il percorso assistenziale, così, viene percepito come un flusso senza interruzioni, in cui la persona si sente davvero al centro e partecipe delle scelte che riguardano la propria salute. La personalizzazione degli interventi permette di adattare le cure ai bisogni specifici, valorizzando le risorse individuali e familiari. Inoltre, la presenza degli operatori a casa riduce il rischio di isolamento, sostiene la famiglia nel compito di cura e contribuisce a prevenire l’istituzionalizzazione precoce. In questo modo, l’assistenza domiciliare diventa non solo un servizio, ma un vero strumento di promozione della dignità, della libertà di scelta e della qualità della vita delle persone più fragili.
· Livelli essenziali uniformi: l’inserimento dell’assistenza domiciliare nei Livelli Essenziali delle Prestazioni Sociali (LEPS) rappresenta una conquista fondamentale per l’uguaglianza e la tutela dei diritti delle persone più fragili. Significa che ogni cittadino, indipendentemente dalla regione in cui risiede, deve poter accedere a cure e servizi domiciliari qualificati senza disparità territoriali. Questo standard definisce la soglia minima di prestazioni che i Comuni sono obbligati a garantire, come l’aiuto domestico, il telesoccorso o la presenza dell’OSS a casa, eliminando le differenze storiche fra nord e sud del Paese. Per l’OSS, conoscere i LEPS è essenziale perché permette di orientarsi in un quadro normativo chiaro, difendendo i diritti degli utenti e promuovendo un modello di assistenza basato su equità e qualità. Inoltre, questo approccio facilita la personalizzazione delle cure e la presa in carico integrata, favorendo la collaborazione fra professionisti sociosanitari e servizi territoriali. I LEPS rafforzano il senso di sicurezza delle famiglie, che hanno la certezza di poter contare su un aiuto concreto in ogni momento di bisogno, e contribuiscono a prevenire l’isolamento e l’istituzionalizzazione precoce delle persone fragili. In sintesi, i livelli essenziali uniformi sono lo strumento cardine per garantire una vera inclusione sociale e il rispetto della dignità di ogni persona.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’assistenza domiciliare è fondamentale per garantire il rispetto della persona, la tutela dell’autonomia e il valore delle relazioni familiari, offrendo cure personalizzate nel proprio ambiente di vita. Questo approccio migliora la qualità della vita, riduce l’isolamento sociale e rappresenta una soluzione economica e umana per le persone fragili.
· Assistenza domiciliare come pilastro: Privilegiare l’intervento a domicilio permette di mantenere l’autonomia e il benessere dell’individuo, integrando operatori sociosanitari, infermieri e medici per cure personalizzate e servizi di supporto come telesoccorso e fisioterapia a casa.
· Permanenza a casa degli utenti fragili: L’assistenza domiciliare integrata (ADI) consente una presa in carico multidisciplinare che ritarda l’ingresso in strutture residenziali, preservando l’autonomia e sostenendo i familiari nel caregiving con continuità e flessibilità.
· Migliorare la qualità della vita: Vivere nell’ambiente familiare aiuta a preservare l’identità e le relazioni sociali, riducendo stress e isolamento; la legge 328/2000 promuove servizi territoriali integrati per garantire continuità assistenziale e personalizzazione delle cure.
· Livelli essenziali uniformi: L’inclusione dell’assistenza domiciliare nei Livelli Essenziali delle Prestazioni Sociali (LEPS) assicura pari accesso a servizi domiciliari qualificati su tutto il territorio nazionale, promuovendo equità, sicurezza e prevenzione dell’istituzionalizzazione precoce.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché l’assistenza domiciliare è considerata un pilastro dei servizi sociali?
Perché pone al centro la persona, valorizza la sua autonomia e le relazioni familiari, migliorando la qualità della vita e riducendo l’isolamento sociale.
2. Quali sono i vantaggi dell’intervento a domicilio rispetto al ricovero in struttura?
Migliora il benessere emotivo, mantiene le abitudini quotidiane, riduce i costi e favorisce una cura personalizzata nel proprio ambiente di vita.
3. Chi sono i professionisti coinvolti nell’assistenza domiciliare integrata (ADI)?
OSS, infermieri, medici, assistenti sociali e altri operatori sociosanitari che collaborano per offrire cure coordinate e personalizzate.
4. Quali servizi di supporto possono essere attivati a domicilio?
Telesoccorso, fisioterapia, consegna pasti, aiuto domestico e dimissione protetta, tra gli altri.
5. Come l’assistenza domiciliare contribuisce alla permanenza a casa degli utenti fragili?
Offre cure multidisciplinari che permettono di evitare o ritardare l’ingresso in strutture residenziali, preservando l’autonomia e il benessere.
6. In che modo l’assistenza domiciliare migliora la qualità della vita?
Mantiene attive le relazioni sociali, riduce lo stress da spostamento, valorizza le risorse individuali e sostiene la famiglia nel compito di cura.
7. Cos’è la dimissione protetta e quale ruolo ha nell’assistenza domiciliare?
È il passaggio dall’ospedale al domicilio con attivazione tempestiva dei servizi, garantendo continuità nelle cure e riducendo le interruzioni assistenziali.
8. Cosa sono i Livelli Essenziali delle Prestazioni Sociali (LEPS)?
Sono standard minimi di servizi che ogni Comune deve garantire, come l’OSS a casa, il telesoccorso e l’aiuto domestico, per assicurare equità territoriale.
9. Perché i LEPS sono importanti per gli operatori sociosanitari?
Offrono un quadro normativo chiaro, aiutano a difendere i diritti degli utenti e promuovono un’assistenza basata su qualità e inclusione.
10. Come l’assistenza domiciliare promuove una visione più umana della cura?
Mette al centro la dignità della persona, la libertà di scelta e la partecipazione attiva, trasformando l’assistenza in un’opportunità di crescita e inclusione.
Ø QUIZ A RISPOSTA MULTIPLA (click per accedere ai Forms Web. 15 domande per Quiz
Assistenza domiciliare come modello di cura centrato sulla persona secondo 328/2000
Integrazione professionale e multidisciplinarietà nell’ADI secondo la 328/2000
Livelli Essenziali delle Prestazioni Sociali (LEPS) e equità territoriale secondo la 328/2000
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
VIDEOTUTORIAL SULLE DIAPOSITIVE
· Coinvolgimento degli enti non profit: la Legge 328/2000 ha introdotto una svolta significativa nel panorama dei servizi sociali e sociosanitari italiani, riconoscendo il ruolo centrale del terzo settore come partner strategico delle istituzioni pubbliche. Cooperative sociali, associazioni di volontariato, ONLUS, fondazioni e altri enti senza scopo di lucro sono stati esplicitamente chiamati a collaborare nella progettazione, gestione e valutazione dei servizi rivolti alla cittadinanza, soprattutto alle persone più vulnerabili. Questo coinvolgimento non è solo formale, ma si traduce in una reale condivisione di responsabilità, grazie al principio di sussidiarietà orizzontale: le funzioni di interesse generale vengono affidate a chi è radicato nel territorio e conosce da vicino i bisogni della comunità.
· La partecipazione degli enti non profit ha permesso di arricchire la rete dei servizi con esperienze innovative, sensibilità sociali e flessibilità organizzativa. Questi soggetti, spesso nati per rispondere a specifiche esigenze locali, sono in grado di offrire soluzioni personalizzate e adattabili, sperimentando ad esempio nuove modalità di assistenza domiciliare, progetti di housing sociale, gruppi di auto-aiuto o centri di aggregazione per persone fragili. Il contributo delle associazioni di volontariato è prezioso non solo in termini di operatività, ma anche per la costruzione di una cultura della solidarietà diffusa.
Grazie alla collaborazione pubblico-terzo settore, i servizi risultano più capillari e vicini ai cittadini, raggiungendo anche le aree meno servite o le fasce della popolazione spesso escluse dai circuiti tradizionali. La presenza di cooperative sociali accreditate nei territori consente agli operatori e alle operatrici sociosanitari di lavorare all’interno di équipe multidisciplinari, favorendo una presa in carico globale e integrata della persona. Le convenzioni stipulate tra enti locali e organizzazioni non profit garantiscono, inoltre, continuità assistenziale e qualità degli interventi.
Il coinvolgimento degli enti non profit, sancito dalla Legge 328/2000, non si esaurisce nella mera esecuzione di servizi: questi soggetti partecipano attivamente alla programmazione concertata, portando competenze, innovazione e vicinanza alle comunità locali. In tal modo, la tutela della cittadinanza in situazione di fragilità diventa responsabilità condivisa, e la rete socio-assistenziale si trasforma in uno spazio inclusivo e dinamico, capace di evolversi secondo i bisogni reali delle persone. Si afferma così una visione moderna del welfare, fondata sulla centralità della persona, sulla collaborazione e sulla valorizzazione delle risorse presenti sul territorio.
· Co-gestione dei servizi: la co-gestione dei servizi, come delineata dalla Legge 328/2000, rappresenta una delle più innovative evoluzioni nel settore socio-sanitario italiano. Il terzo settore non è più relegato al ruolo di semplice fornitore di servizi su mandato della Pubblica Amministrazione, ma viene riconosciuto come partner attivo e strategico nel processo di programmazione, progettazione e gestione degli interventi rivolti alla cittadinanza. Questo significa che cooperative sociali, associazioni di volontariato, ONLUS e fondazioni partecipano, insieme agli enti pubblici, ai tavoli di concertazione, contribuendo non solo con risorse operative ma anche con visioni, competenze e capacità di lettura dei bisogni del territorio.
La legge prevede che molte attività – dall’assistenza domiciliare alla gestione delle comunità alloggio, dai centri diurni per persone con disabilità ai servizi innovativi di prossimità – possano essere affidate, anche mediante procedure di coprogettazione, a questi enti. Questo modello mette in risalto il valore aggiunto dell’esperienza maturata dal terzo settore, spesso radicato nelle comunità locali e sensibile alle specificità sociali e culturali dei contesti di intervento.
Per l’Operatore Socio Sanitario (OSS), la co-gestione si traduce nell’opportunità e nella sfida di lavorare anche alle dipendenze di enti non profit accreditati, come cooperative o ONLUS, che gestiscono servizi per conto del Comune o dell’ASL. L’OSS si trova così inserito in équipe multidisciplinari formate da professionisti pubblici e privati, dove la collaborazione, il confronto tra approcci e la flessibilità organizzativa diventano elementi chiave per offrire risposte realmente personalizzate.
Questa sinergia pubblico-privato sociale permette di sperimentare soluzioni innovative, superando la rigidità dei modelli tradizionali: ad esempio, nella domiciliarità, si affiancano interventi di socializzazione, monitoraggio proattivo delle fragilità e percorsi di empowerment per l’utente e la famiglia. La co-gestione implica anche una maggiore attenzione alla formazione continua e alla valorizzazione delle competenze trasversali dell’OSS, chiamato a sviluppare sia capacità tecnico-assistenziali sia sensibilità relazionale e di lavoro di rete.
In sintesi, la co-gestione dei servizi rappresenta un elemento fondamentale per garantire capillarità, qualità e innovazione nell’assistenza alle persone in situazione di bisogno, rafforzando il legame tra istituzioni, operatori e comunità. L’OSS diventa così un protagonista del nuovo welfare, in grado di tradurre la collaborazione pubblico-terzo settore in percorsi assistenziali più efficaci e vicini ai bisogni reali delle persone.
· Capillarità e innovazione: l’ampliamento della rete di servizi garantito dal terzo settore rappresenta una delle principali conquiste del nuovo welfare italiano: la presenza diffusa e radicata di cooperative, associazioni e fondazioni nei territori consente di intercettare i bisogni delle persone laddove emergono, anche nelle zone periferiche o nei piccoli centri spesso trascurati dai servizi tradizionali. Questa capillarità si traduce in una vera e propria prossimità sociale, dove le organizzazioni del terzo settore diventano punti di riferimento per la comunità, grazie alla loro capacità di instaurare relazioni di fiducia e ascolto. L'approccio innovativo di questi enti si manifesta nello sviluppo di modelli assistenziali flessibili e personalizzati: accanto ai servizi classici, nascono iniziative come gli sportelli di orientamento, i gruppi di auto-mutuo aiuto, le reti di famiglie solidali e i centri di housing sociale, che offrono soluzioni concrete a problemi emergenti come la solitudine, la marginalità abitativa o il disagio psicologico.
La flessibilità organizzativa del terzo settore permette di sperimentare percorsi innovativi in tempi rapidi, adattando costantemente l’offerta alle nuove sfide sociali: l’introduzione di tecnologie digitali nell’assistenza domiciliare, la promozione di laboratori di integrazione interculturale, il coinvolgimento diretto di utenti e famiglie nel co-design dei servizi rappresentano solo alcuni esempi della capacità di queste realtà di anticipare i cambiamenti e rispondere in modo tempestivo ai bisogni reali.
La collaborazione strutturata con gli enti pubblici favorisce la circolazione di buone pratiche e la costruzione di reti di solidarietà, rendendo la risposta ai bisogni più efficace, inclusiva e sostenibile. In questo modo, la capillarità e l’innovazione del terzo settore non solo arricchiscono l’offerta di servizi, ma contribuiscono a rafforzare il tessuto sociale locale, valorizzando le risorse civiche e promuovendo una cultura della partecipazione e della corresponsabilità.
· Una rete di attori al servizio della persona: una rete di attori al servizio della persona si configura come un ecosistema dinamico e interconnesso, dove la tutela della cittadinanza più fragile non è prerogativa di un singolo soggetto, ma il risultato di una collaborazione strutturata fra pubbliche istituzioni e realtà del terzo settore. La Pubblica Amministrazione svolge un ruolo di regia, definendo priorità, obiettivi e garantendo sostegno economico attraverso strumenti come il Fondo Nazionale Politiche Sociali. Tuttavia, la vera forza del sistema risiede nel contributo dei soggetti non profit – cooperative sociali, associazioni di volontariato, ONLUS, fondazioni – che portano in dote risorse umane qualificate, volontari coinvolti e una profonda conoscenza delle esigenze locali.
Questa pluralità di attori permette di affrontare in maniera più efficace la complessità dei bisogni sociali, integrando competenze specialistiche e sensibilità relazionali. La vicinanza al territorio delle organizzazioni del terzo settore favorisce una lettura aggiornata e personalizzata delle situazioni di fragilità, facilitando l’intercettazione precoce dei problemi e la costruzione di risposte su misura. L’Operatore Socio Sanitario (OSS) si inserisce in questo contesto come figura ponte, lavorando all’interno di équipe multiprofessionali e multi-ente, dove il dialogo tra pubblico e privato sociale è costante e produttivo.
La quotidianità dell’OSS è caratterizzata dalla collaborazione con educatori, psicologi, assistenti sociali e volontari, ognuno portatore di uno sguardo specifico e complementare. Questo approccio multidisciplinare consente di elaborare piani assistenziali realmente personalizzati, che tengano conto non solo dell’aspetto sanitario, ma anche di quello sociale, psicologico e ambientale. Inoltre, la sinergia tra enti pubblici e terzo settore stimola la formazione continua e la crescita professionale dell’OSS, che impara a operare con flessibilità, capacità di ascolto, spirito di iniziativa e attenzione all’innovazione.
In sintesi, la rete di attori al servizio della persona rappresenta la struttura portante di un welfare moderno e inclusivo. L’OSS, grazie alla collaborazione inter-ente e alla condivisione di esperienze e saperi, diventa protagonista del cambiamento sociale, contribuendo a costruire percorsi di assistenza che mettono al centro la dignità, l’autonomia e il benessere della persona assistita.
In conclusione, la Legge 328/2000 rappresenta un riferimento fondamentale per l’OSS. I suoi principi di integrazione socio-sanitaria, centralità dell’utente, sviluppo dei servizi domiciliari e collaborazione con il terzo settore delineano il contesto in cui l’OSS si trova a operare. Conoscere questa legge aiuta a comprendere perché oggi l’OSS lavora in team integrati, costruisce piani assistenziali personalizzati, privilegia l’assistenza a domicilio quando possibile e collabora spesso con cooperative e associazioni. Questi concetti non sono teoria astratta, ma la base normativa che ha plasmato l’attuale sistema di welfare italiano, orientato a mettere la persona al centro e a fare rete per offrire risposte efficaci ai bisogni sociali e sanitari della comunità.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Legge 328/2000 ha rivoluzionato il sistema dei servizi sociali e sociosanitari in Italia, valorizzando il terzo settore come partner strategico della pubblica amministrazione. Questo ha favorito una collaborazione integrata e innovativa che mette al centro la persona e i suoi bisogni, soprattutto nelle situazioni di fragilità.
· Coinvolgimento del terzo settore: La legge riconosce cooperative sociali, associazioni di volontariato, ONLUS e fondazioni come attori chiave nella progettazione, gestione e valutazione dei servizi, basandosi sul principio di sussidiarietà orizzontale che valorizza la conoscenza del territorio.
· Innovazione e flessibilità: Gli enti non profit arricchiscono la rete dei servizi con soluzioni personalizzate come assistenza domiciliare innovativa, housing sociale e gruppi di auto-aiuto, promuovendo una cultura diffusa della solidarietà.
· Co-gestione dei servizi: Il terzo settore partecipa attivamente alla programmazione e gestione dei servizi, lavorando in équipe multidisciplinari con enti pubblici, favorendo risposte integrate e personalizzate alle esigenze della comunità.
· Capillarità territoriale: La presenza diffusa di organizzazioni non profit permette di intercettare bisogni anche nelle aree periferiche, offrendo servizi di prossimità e sperimentando modelli assistenziali flessibili e tecnologicamente innovativi.
· Rete di attori integrata: Il sistema welfare si configura come un ecosistema dove pubblica amministrazione e terzo settore collaborano, con l’Operatore Socio Sanitario (OSS) che assume un ruolo centrale all’interno di équipe multiprofessionali e multi-ente.
· Centralità della persona: La rete e la co-gestione favoriscono piani assistenziali personalizzati che considerano aspetti sanitari, sociali e psicologici, promuovendo dignità, autonomia e benessere delle persone assistite.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è il terzo settore e quali enti ne fanno parte?
Il terzo settore comprende enti non profit come cooperative sociali, associazioni di volontariato, ONLUS e fondazioni, che operano per finalità sociali senza scopo di lucro.
2. Qual è il ruolo del terzo settore secondo la Legge 328/2000?
La Legge 328/2000 riconosce il terzo settore come partner strategico delle istituzioni pubbliche nella progettazione, gestione e valutazione dei servizi sociali e sociosanitari.
3. Cosa significa “sussidiarietà orizzontale”?
È il principio secondo cui le funzioni di interesse generale possono essere affidate a soggetti radicati nel territorio, capaci di rispondere ai bisogni della comunità in modo diretto e personalizzato.
4. In che modo il terzo settore contribuisce all’innovazione dei servizi?
Attraverso esperienze locali, flessibilità organizzativa e sperimentazione di nuovi modelli come housing sociale, assistenza domiciliare innovativa e gruppi di auto-aiuto.
5. Quali vantaggi offre la collaborazione tra pubblico e terzo settore?
Garantisce servizi più capillari, continuità assistenziale, qualità degli interventi e una maggiore vicinanza ai cittadini, anche nelle aree meno servite.
6. Cosa si intende per co-gestione dei servizi?
È la partecipazione attiva del terzo settore alla programmazione e gestione dei servizi, non come semplice esecutore, ma come partner strategico insieme agli enti pubblici.
7. Qual è il ruolo dell’OSS nella co-gestione?
L’Operatore Socio Sanitario può lavorare per enti non profit accreditati, collaborando in équipe multidisciplinari e contribuendo a percorsi assistenziali personalizzati.
8. Come il terzo settore garantisce capillarità e prossimità sociale?
Grazie alla sua presenza diffusa nei territori, intercetta i bisogni emergenti anche in zone periferiche, offrendo soluzioni concrete e relazioni di fiducia.
9. Quali sono alcuni esempi di servizi innovativi del terzo settore?
Sportelli di orientamento, reti di famiglie solidali, laboratori interculturali, assistenza domiciliare digitale e co-design dei servizi con utenti e famiglie.
10. Perché la Legge 328/2000 è importante per l’OSS?
Perché definisce il contesto operativo dell’OSS, promuovendo l’integrazione socio-sanitaria, la centralità dell’utente e la collaborazione con il terzo settore come base del welfare moderno.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Coinvolgimento del terzo settore
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Coinvolgimento del terzo settore
Capitolo 11 – L’ACCORDO STATO–REGIONI DEL 22 FEBBRAIO 2001
1. Contesto storico e istituzione dell’OSS (2001)
All’inizio degli anni 2000, il panorama dei servizi sanitari e sociali in Italia si presentava estremamente frammentato. Nel settore dell’assistenza e del supporto alla persona convivevano figure professionali distinte, spesso con ruoli e competenze circoscritti esclusivamente al proprio ambito. Da una parte vi era la figura dell’Operatore Tecnico dell’Assistenza (OTA), inserita principalmente nel settore sanitario, dall’altra un insieme eterogeneo di profili socio-assistenziali, come ausiliari e operatori socio-assistenziali, la cui azione si limitava al solo contesto sociale. Questa compresenza di professionalità separate generava un quadro di disparità e ineguaglianza sia tra territori differenti sia nelle modalità di erogazione dei servizi. La mancanza di una figura trasversale, in grado di dialogare tra il contesto sanitario e quello sociale, si traduceva spesso in discontinuità nell’assistenza e nella difficoltà a garantire una presa in carico globale della persona, specialmente nelle situazioni di maggiore vulnerabilità. Le differenze di contesto, le normative regionali non omogenee e la divergenza degli standard di formazione e competenza professionale andavano ad acuire il divario tra le aree geografiche, penalizzando le persone che necessitavano di un percorso assistenziale fluido e integrato.
In questo scenario maturò la consapevolezza collettiva, supportata dalla pressione delle nuove sfide sociali e sanitarie, della necessità di superare la frammentazione esistente e unificare i ruoli di base in un unico profilo professionale capace di rispondere alle domande emergenti. La società italiana stava affrontando la crescita della popolazione anziana, la cronicizzazione di molte patologie, l’aumento delle disabilità e dei bisogni complessi, fenomeni che esigevano una risposta organizzativa più efficiente ed efficace. La mancanza di figure polivalenti e una visione integrata tra i servizi rischiavano di produrre vuoti assistenziali o duplicazioni di interventi, con costi maggiori e una qualità della presa in carico non sempre adeguata. La spinta verso una riforma radicale del sistema fu rafforzata dall’approvazione della legge 8 novembre 2000 n. 328, la cosiddetta legge quadro per la realizzazione del sistema integrato di interventi e servizi sociali. Questa norma rappresentò un punto di svolta, introducendo il principio dell’integrazione tra servizi sanitari e sociali e promuovendo un deciso passo verso la professionalizzazione degli operatori, oltre che sottolineando la centralità della persona e della sua dignità in ogni percorso assistenziale.
La legge 328/2000, infatti, incoraggiava un approccio centrato sulla persona, raccomandando l’attivazione di reti tra servizi e la creazione di percorsi personalizzati in grado di garantire continuità e coerenza nell’assistenza. In questo nuovo quadro normativo e valoriale, si fece strada la convinzione che fosse necessario istituire una figura professionale unica con competenze trasversali, in grado di integrare le funzioni sanitarie e sociali e di operare nei diversi contesti, dal domicilio all’ospedale, passando per le strutture residenziali e i servizi territoriali. Fu in quest’ottica che la Conferenza Permanente Stato-Regioni, il 22 febbraio 2001, raggiunse uno storico accordo istitutivo della figura dell’Operatore Socio-Sanitario (OSS) a livello nazionale. L’Accordo fu sottoscritto dal Ministro della Sanità, dal Ministro per la Solidarietà Sociale e da tutti gli Assessori regionali competenti, a testimonianza della volontà condivisa di superare una volta per tutte la frammentazione delle figure di supporto esistenti, creando per la prima volta un profilo professionale unico valido su tutto il territorio nazionale.
La nascita del profilo di Operatore Socio-Sanitario rappresentò una svolta epocale, incarnando concretamente il principio di integrazione socio-sanitaria promosso dalle recenti riforme e rispondendo all’esigenza, ormai irrinunciabile, di fornire una risposta unitaria e coordinata ai bisogni complessi delle persone. L’OSS veniva così concepito come una figura polivalente, dotata di una formazione specifica e multidisciplinare che le avrebbe consentito di operare sia nel settore sanitario sia in quello sociale, superando la tradizionale suddivisione dei ruoli. Questa unificazione delle competenze, prima divise tra OTA e operatori socio-assistenziali, permise di valorizzare il contributo di ciascun professionista e di ottimizzare l’impiego delle risorse umane, liberando il personale infermieristico e specialistico dai compiti di base e permettendo loro di concentrarsi sulle attività per cui erano maggiormente qualificati.
La nuova figura dell’OSS venne dunque definita come l’operatore che, conseguito l’attestato di qualifica al termine di uno specifico percorso formativo, svolge attività indirizzate a soddisfare i bisogni primari della persona, nell’ambito delle proprie competenze, in contesti sia sociali che sanitari, promuovendo il benessere, l’autonomia e la qualità di vita dell’utente. L’OSS si pone come punto di raccordo tra i vari professionisti delle équipe di cura, lavorando in stretta collaborazione con infermieri, educatori professionali, assistenti sociali, fisioterapisti e altre figure coinvolte nella presa in carico, secondo un criterio di lavoro multiprofessionale e integrato. Questo ruolo di collegamento fra area sanitaria e area sociale garantisce una presa in carico globale della persona e assicura la comunicazione tra i due ambiti, evitando sovrapposizioni o vuoti nell’assistenza.
L’istituzione dell’OSS rispondeva inoltre all’esigenza di definire standard formativi e di competenza uniformi a livello nazionale, riducendo le disparità territoriali e facilitando la mobilità degli operatori tra le diverse regioni. A partire dall’Accordo Stato-Regioni, la formazione dell’OSS fu articolata in modo da garantire sia una solida base teorica sia una consistente esperienza pratica, con l’obbligo di un percorso di almeno 1000 ore distribuite tra lezioni frontali, laboratori ed esperienze di tirocinio sul campo. Questo modello formativo, affidato all’organizzazione delle Regioni nel rispetto degli standard comuni, permetteva di mantenere un curriculum nazionale ma allo stesso tempo di adattarlo alle esigenze specifiche dei territori e delle utenze, introducendo, laddove necessario, moduli tematici di approfondimento su particolari tipologie di utenza o contesti operativi.
La nascita dell’OSS fu, quindi, il frutto di una lunga evoluzione normativa, sociale e culturale, che ha visto la progressiva affermazione di un modello di welfare più inclusivo, innovativo e rispondente ai reali bisogni della società contemporanea. La figura dell’OSS ha contribuito in modo determinante a superare la rigida dicotomia tra sanitario e sociale, promuovendo una visione integrata della cura e valorizzando il capitale umano. Questa scelta si è rivelata strategica anche dal punto di vista dell’efficienza organizzativa e della sostenibilità del sistema, consentendo una migliore allocazione delle risorse e una maggiore soddisfazione dei bisogni delle persone fragili, che possono contare oggi su un operatore preparato, presente e capace di costruire relazioni di fiducia, ascolto e accompagnamento.
L’introduzione dell’OSS ha quindi rappresentato non solo una risposta tecnica a una necessità organizzativa, ma anche un passo avanti nella costruzione di una cultura professionale fondata sulla centralità della persona, sulla multidisciplinarietà e sulla promozione della dignità umana. Grazie alla presenza di questa figura, il sistema italiano di welfare ha potuto rafforzare le sue capacità di adattamento, innovazione e inclusività, diventando un modello di riferimento anche per altre realtà regionali e nazionali. La storia dell’OSS, tuttavia, non si conclude con la sua istituzione: essa continua a evolversi e a confrontarsi con le nuove sfide poste dalla società, dalla sanità e dal sociale, in una prospettiva dinamica di crescita e miglioramento continuo.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
Negli anni 2000, il sistema di assistenza sanitaria e sociale in Italia era frammentato, con figure professionali distinte e separate tra settore sanitario e sociale, causando discontinuità e disparità territoriali nell'assistenza. La crescente complessità dei bisogni sociali e sanitari ha spinto verso una riforma integrata, culminata con la legge 328/2000 che ha promosso l'integrazione dei servizi e la professionalizzazione degli operatori. In questo contesto è stata istituita la figura dell'Operatore Socio-Sanitario (OSS), un profilo unico e polivalente con competenze trasversali per operare sia in ambito sanitario sia sociale, favorendo continuità e coordinamento nell'assistenza.
· Frammentazione dei servizi negli anni 2000: Il settore dell’assistenza in Italia era diviso tra OTA nel sanitario e operatori socio-assistenziali nel sociale, con ruoli limitati e disparità territoriali evidenti.
· Necessità di integrazione professionale: L'aumento della popolazione anziana e dei bisogni complessi ha evidenziato la necessità di una figura unica in grado di rispondere efficacemente a queste sfide.
· Legge 328/2000 e integrazione socio-sanitaria: La legge ha introdotto il principio di integrazione tra servizi sanitari e sociali, promuovendo un approccio centrato sulla persona e la creazione di reti assistenziali.
· Istituzione della figura OSS: Nel 2001, la Conferenza Stato-Regioni ha definito l’OSS come operatore unico con competenze trasversali per superare la frammentazione e operare in diversi contesti assistenziali.
· Ruolo e formazione dell’OSS: L’OSS svolge attività per soddisfare i bisogni primari della persona, agendo da raccordo tra professionisti sanitari e sociali, con una formazione di almeno 1000 ore teorico-pratiche a livello nazionale.
· Superamento della dicotomia sanitario-sociale: L’OSS ha favorito una visione integrata della cura, migliorando l’efficienza organizzativa e la qualità dell’assistenza alle persone fragili.
· Evoluzione continua della figura OSS: L’OSS rappresenta un modello di welfare inclusivo e innovativo, che continua a evolversi per rispondere alle nuove sfide sociali e sanitarie.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual era la situazione dei servizi sanitari e sociali in Italia prima degli anni 2000?
Era caratterizzata da una forte frammentazione, con figure professionali separate (OTA nel sanitario e ausiliari nel sociale), che operavano in ambiti distinti senza integrazione.
2. Quali problemi derivavano dalla mancanza di una figura professionale trasversale?
Si generavano discontinuità assistenziali, duplicazioni di interventi e difficoltà nel garantire una presa in carico globale della persona, soprattutto nelle situazioni di maggiore vulnerabilità.
3. Quali fattori hanno spinto verso una riforma del sistema assistenziale?
L’aumento della popolazione anziana, la cronicizzazione delle patologie, l’incremento delle disabilità e dei bisogni complessi hanno richiesto una risposta più efficiente e integrata.
4. Qual è il ruolo della legge 328/2000 in questo processo?
Ha introdotto il principio dell’integrazione tra servizi sanitari e sociali, promuovendo la centralità della persona e la professionalizzazione degli operatori.
5. Quando è stato istituito il profilo dell’Operatore Socio-Sanitario (OSS)?
Il 22 febbraio 2001, con l’Accordo della Conferenza Permanente Stato-Regioni, sottoscritto dai Ministri competenti e dagli Assessori regionali.
6. Quali competenze ha l’OSS rispetto alle figure precedenti?
L’OSS è una figura polivalente, con formazione multidisciplinare, capace di operare sia nel settore sanitario che in quello sociale, promuovendo benessere, autonomia e qualità della vita.
7. Come si articola il percorso formativo dell’OSS?
Prevede almeno 1000 ore tra lezioni teoriche, laboratori e tirocini, con standard nazionali adattabili alle esigenze territoriali.
8. Qual è il ruolo dell’OSS all’interno delle équipe di cura?
L’OSS funge da raccordo tra professionisti sanitari e sociali, facilitando la comunicazione e garantendo una presa in carico globale e integrata.
9. Quali vantaggi ha portato l’introduzione dell’OSS al sistema di welfare?
Ha migliorato l’efficienza organizzativa, ottimizzato l’uso delle risorse umane e aumentato la qualità dell’assistenza alle persone fragili.
10. Perché la figura dell’OSS è considerata strategica per il futuro del welfare?
Perché incarna una cultura professionale centrata sulla persona, capace di adattarsi alle sfide sociali e sanitarie contemporanee, promuovendo inclusività, innovazione e dignità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Evoluzione normativa e istituzionale dell’OSS
Competenze e ruolo multidisciplinare dell’OSS Accordo Stato-Regioni del 2001
Formazione e standard professionali dell’OSS secondo l’Accordo Stato-Regioni del 2001
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
2. Definizione e missione della figura OSS
In pratica, la missione dell’OSS si traduce in una presa in carico globale della persona, andando oltre la mera assistenza sanitaria di base per abbracciare anche i bisogni sociali, psicologici e relazionali dell’utente. L’approccio dell’OSS è quello di guardare alla persona nella sua interezza e unicità, riconoscendo che la salute non si limita ai parametri medici, ma comprende anche aspetti emotivi, sociali e ambientali che concorrono all’autonomia e al benessere complessivo. L’OSS si impegna così a costruire relazioni di fiducia, ad ascoltare con attenzione e sensibilità, ad accompagnare ogni individuo nel percorso di cura con rispetto, dignità e partecipazione.
Sin dalla sua istituzione, la figura dell’OSS è stata concepita come polivalente, capace cioè di operare in molteplici contesti e di adattarsi alle esigenze mutevoli del sistema socio-sanitario. Non si tratta di un ruolo confinato a un singolo ambiente, ma di una professionalità trasversale che trova applicazione in ospedali, residenze per anziani (RSA), strutture per disabili, servizi di assistenza domiciliare, comunità alloggio, centri diurni, hospice e molti altri setting. Questa versatilità è resa possibile grazie a una formazione multidisciplinare, che fornisce all’OSS competenze tecnico-pratiche, conoscenze teoriche e capacità relazionali, permettendogli di rispondere con efficacia e sensibilità ai diversi bisogni dell’utenza.
La formazione dell’OSS si basa su un curriculum articolato che affronta, tra le altre materie, elementi di assistenza diretta alla persona, igiene e cura, sostegno psicologico, gestione delle emergenze, comunicazione efficace, legislazione sanitaria, etica professionale e lavoro di équipe. Attraverso l’alternanza tra teoria e pratica, l’OSS sviluppa una preparazione solida che lo rende un punto di riferimento nell’assistenza quotidiana, sia in ambito sanitario che sociale. La sua capacità di passare dal domicilio all’ospedale, dall’assistenza individuale alla gestione di attività di gruppo, garantisce continuità nella cura e consente di affrontare con flessibilità situazioni complesse e impreviste.
Un aspetto fondamentale dell’Accordo del 2001 è la valorizzazione del lavoro multiprofessionale, che vede l’OSS collaborare attivamente con altre figure del settore sanitario e sociale. Nelle équipe di cura, l’OSS si integra con infermieri, educatori professionali, assistenti sociali, fisioterapisti e altri operatori, partecipando alla definizione e all’attuazione del piano assistenziale. Questa collaborazione non cancella l’autonomia dell’OSS, che agisce con responsabilità all’interno del proprio ambito di competenza, ma la potenzia, favorendo la sinergia tra diverse professionalità e garantendo una presa in carico unitaria e completa del paziente.
La capacità dell’OSS di fungere da raccordo fra l’area sanitaria e quella sociale è forse uno degli elementi più innovativi e strategici della sua funzione. Spesso, le esigenze delle persone fragili non possono essere soddisfatte unicamente attraverso interventi medici; occorre cioè costruire percorsi di supporto che tengano conto dell’intero vissuto dell’utente, delle sue relazioni familiari, delle condizioni abitative, delle risorse presenti sul territorio. L’OSS è il protagonista di questa integrazione, favorendo la comunicazione tra gli attori del sistema, facilitando il passaggio da un servizio all’altro, aiutando l’utente a orientarsi e ad accedere alle opportunità disponibili.
Il ruolo dell’OSS nel sistema di welfare italiano si è rivelato strategico anche sotto il profilo organizzativo. L’introduzione della sua figura ha permesso di ottimizzare l’utilizzo delle risorse umane, liberando il personale infermieristico da compiti di base e consentendo a ciascun professionista di concentrarsi sulle attività più specifiche del proprio ambito. Al tempo stesso, la presenza dell’OSS ha elevato la qualità dell’assistenza erogata alle persone fragili, grazie a una maggiore attenzione ai bisogni quotidiani, alla prevenzione delle complicanze, alla promozione dell’autonomia e alla tutela della dignità dell’utente. L’OSS non è un semplice esecutore di mansioni, ma un operatore attento, capace di osservare i segnali di disagio, di intervenire tempestivamente, di proporre soluzioni pratiche per migliorare il comfort e la sicurezza degli assistiti.
Sul piano etico e culturale, l’OSS incarna una nuova posizione nella cura, fondata sul rispetto della persona, sulla valorizzazione delle differenze, sulla promozione dell’inclusività e dell’innovazione. La sua professionalità si nutre di empatia, attenzione, capacità di ascolto e di dialogo, qualità che rendono possibile la costruzione di rapporti autentici e di percorsi personalizzati di assistenza. In un contesto in cui le sfide sociali e sanitarie sono sempre più complesse, la figura dell’OSS diventa centrale per il futuro del welfare: è capace di adattarsi ai cambiamenti demografici, alle nuove fragilità, alle solitudini emergenti, alle domande di assistenza domiciliare e di comunità.
Occorre anche sottolineare come la presenza dell’OSS nei diversi setting socio-sanitari abbia favorito la diffusione di una cultura del lavoro di squadra, della condivisione di conoscenze e competenze, dello scambio tra approcci diversi. Nelle équipe di cura, l’OSS non solo collabora, ma contribuisce attivamente alla realizzazione degli obiettivi assistenziali, partecipando alle discussioni, alle valutazioni, alle scelte operative, intervenendo con suggerimenti e proposte, condividendo le proprie osservazioni sullo stato di benessere degli utenti. Questa partecipazione attiva rende più efficace la presa in carico, aumenta la soddisfazione degli utenti e stimola la crescita professionale degli operatori.
Da un punto di vista sociale, la figura dell’OSS ha rappresentato una risposta concreta all’esigenza di garantire un’assistenza realmente accessibile, personalizzata e centrata sulla persona. In particolare, in contesti come le residenze per anziani, i servizi domiciliari, le strutture per disabili e i centri diurni, l’OSS svolge quotidianamente attività che mirano a sostenere l’autonomia, a favorire l’inclusione, a prevenire l’isolamento e a promuovere il benessere psicofisico degli utenti. L’OSS agisce come ponte tra la famiglia e i servizi, tra il mondo della salute e quello del sociale, accompagnando gli utenti nei momenti di difficoltà, facilitando l’accesso alle cure e promuovendo la partecipazione attiva alla vita della comunità.
La capacità dell’OSS di lavorare in modo trasversale, di adattarsi ai bisogni emergenti, di interagire con una molteplicità di interlocutori, ne fa una figura chiave anche per la sostenibilità e l’innovazione del sistema di welfare. In tempi di trasformazione, in cui le risorse sono spesso limitate e le fragilità aumentano, l’OSS contribuisce a mantenere alta la qualità dell’assistenza, a preservare la dignità delle persone, a diffondere buone pratiche di cura e di supporto. La sua presenza si traduce in azioni concrete, in gesti di attenzione, in interventi tempestivi ed efficaci, che migliorano la vita quotidiana degli utenti e delle loro famiglie.
Non meno importante è il valore della formazione e dell’aggiornamento continuo, che permette all’OSS di accrescere le proprie competenze, di affrontare con successo nuove sfide, di sviluppare capacità di osservazione, di problem solving e di gestione delle emergenze. L’OSS è chiamato a essere protagonista attivo della propria crescita professionale, a partecipare a percorsi di formazione integrativa, a condividere esperienze e conoscenze, a collaborare alla costruzione di una rete di assistenza solida e capace di rispondere ai bisogni della società.
In conclusione, la figura dell’Operatore Socio-Sanitario, così come individuata dall’Accordo Stato–Regioni del 22 febbraio 2001, si presenta come un pilastro fondamentale nell’organizzazione dei servizi socio-sanitari italiani. La sua missione, centrata sulla presa in carico globale della persona e sull’integrazione tra salute e sociale, ne fa un protagonista della cura contemporanea, capace di promuovere inclusività, innovazione, dignità e autonomia. Attraverso la sua professionalità polivalente, la capacità di adattamento, il lavoro di équipe e l’attenzione ai bisogni degli utenti, l’OSS garantisce un’assistenza di qualità, sostenibile e centrata sulla persona, contribuendo in modo significativo al benessere della collettività e all’evoluzione del sistema di welfare nazionale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Operatore Socio-Sanitario (OSS), istituito formalmente dall’Accordo Stato–Regioni del 22 febbraio 2001, è una figura professionale polivalente che integra assistenza sanitaria e supporto sociale, con l’obiettivo di migliorare la qualità di vita delle persone fragili attraverso una presa in carico globale e personalizzata.
· Definizione e missione dell’OSS: L’OSS è un operatore qualificato che soddisfa i bisogni primari della persona in ambito sociale e sanitario, promuovendo benessere e autonomia. La sua assistenza considera la persona nella sua interezza, includendo aspetti emotivi e relazionali.
· Versatilità professionale: L’OSS opera in molteplici contesti come ospedali, RSA, strutture per disabili, assistenza domiciliare e hospice, grazie a una formazione multidisciplinare che unisce competenze tecniche, teoriche e relazionali.
· Formazione e competenze: Il percorso formativo dell’OSS comprende assistenza diretta, igiene, sostegno psicologico, gestione emergenze, comunicazione, legislazione e lavoro di équipe, alternando teoria e pratica per garantire una preparazione completa.
· Lavoro multiprofessionale: L’OSS collabora attivamente con infermieri, educatori, assistenti sociali e altri operatori, mantenendo autonomia ma favorendo sinergie che assicurano una presa in carico unitaria e completa.
· Raccordo tra sanitario e sociale: L’OSS facilita l’integrazione tra servizi medici e supporto sociale, tenendo conto del vissuto dell’utente, delle sue relazioni e risorse territoriali, e agevolando l’accesso alle opportunità disponibili.
· Ottimizzazione risorse e qualità assistenziale: La presenza dell’OSS libera il personale infermieristico da compiti di base, migliorando la qualità dell’assistenza con attenzione ai bisogni quotidiani, prevenzione e tutela della dignità.
· Valori etici e culturali: L’OSS incarna rispetto, inclusività, empatia e dialogo, adattandosi alle nuove fragilità e promuovendo percorsi personalizzati in un contesto di sfide sociali e sanitarie complesse.
· Formazione continua e innovazione: L’aggiornamento professionale permette all’OSS di sviluppare capacità di osservazione, problem solving e gestione emergenze, contribuendo a una rete di assistenza solida e sostenibile.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Chi è l’Operatore Socio-Sanitario (OSS)?
L’OSS è una figura professionale qualificata che integra competenze sanitarie e sociali per assistere persone fragili, promuovendo benessere, autonomia e dignità attraverso una presa in carico globale.
2. Qual è la missione principale dell’OSS?
La missione dell’OSS è soddisfare i bisogni primari della persona, considerando anche gli aspetti emotivi e relazionali, per garantire un’assistenza completa e personalizzata.
3. In quali contesti può operare l’OSS?
L’OSS lavora in ospedali, RSA, strutture per disabili, servizi domiciliari, hospice e altri ambienti assistenziali, grazie alla sua versatilità e formazione multidisciplinare.
4. Quali competenze acquisisce l’OSS durante la formazione?
Il percorso formativo include assistenza diretta, igiene, sostegno psicologico, gestione delle emergenze, comunicazione, legislazione sanitaria e lavoro in équipe, con alternanza tra teoria e pratica.
5. Con quali professionisti collabora l’OSS?
L’OSS collabora con infermieri, educatori, assistenti sociali e altri operatori, mantenendo autonomia operativa ma favorendo sinergie per una presa in carico integrata.
6. Come l’OSS favorisce l’integrazione tra sanitario e sociale?
L’OSS tiene conto del vissuto dell’utente, delle sue relazioni e delle risorse territoriali, facilitando l’accesso ai servizi e promuovendo un approccio olistico all’assistenza.
7. Quali benefici porta la presenza dell’OSS nei servizi assistenziali?
L’OSS ottimizza le risorse, libera il personale infermieristico da compiti di base e migliora la qualità dell’assistenza quotidiana, con attenzione alla prevenzione e alla tutela della persona.
8. Quali valori etici guidano l’operato dell’OSS?
Rispetto, empatia, inclusività e dialogo sono alla base dell’agire dell’OSS, che si adatta alle nuove fragilità e promuove percorsi personalizzati.
9. Perché è importante la formazione continua per l’OSS?
L’aggiornamento professionale consente all’OSS di affrontare nuove sfide, sviluppare capacità di osservazione e problem solving, e contribuire a una rete assistenziale efficace e sostenibile.
10. Come si diventa OSS?
Si accede alla qualifica OSS attraverso un corso di formazione regionale riconosciuto, che prevede teoria, pratica e tirocinio, con possibilità di specializzazioni complementari in ambito sanitario.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Ruolo e missione dell’OSS nel sistema socio-sanitario italiano
Competenze, formazione e aggiornamento professionale dell’OSS in italia
Collaborazione multiprofessionale dell’OSS e integrazione tra sanitario e sociale (in Italia)
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
3. Formazione e ordinamento didattico dell’OSS
a) Durata e struttura del corso OSS
· Modulo di base – Comprende la formazione teorica di base, con un minimo di 200 ore di lezione frontale. In questa fase iniziale si forniscono all’allievo le conoscenze generali propedeutiche al ruolo (ad es. orientamento al lavoro di cura, elementi istituzionali e legislativi, nozioni generali di psicologia e sociologia, etc.) necessarie prima di affrontare le materie più specifiche.
· Modulo professionalizzante – Comprende sia formazione teorica avanzata sia addestramento pratico. L’Accordo prevede almeno 250 ore di teoria professionalizzante, 100 ore di esercitazioni pratiche o stage (attività pratiche guidate, laboratori) e 450 ore di tirocinio guidato presso strutture socio-sanitarie. In totale, dunque, il modulo professionalizzante copre circa 800 ore, durante le quali gli allievi acquisiscono le competenze operative tipiche dell’OSS direttamente sul campo, affiancando personale esperto in contesti reali. In sintesi, su 1000 ore di corso almeno 450 ore sono di teoria e 550 ore di pratica (esercitazioni + tirocinio). Le Regioni hanno la facoltà di ampliare tale monte ore minimo o di aggiungere moduli tematici specifici oltre lo standard, qualora ritengano opportuno approfondire particolari ambiti per un miglior inserimento dell’OSS nei servizi locali. Ad esempio, possono essere introdotti moduli aggiuntivi mirati ad una particolare utenza (pazienti anziani, disabili, psichiatrici, terminali, ecc.) o al contesto operativo (ospedale, RSA, domicilio, comunità, etc.), con ulteriori contenuti formativi specializzanti. Questa flessibilità consente di mantenere un curriculum comune a livello nazionale, ma con adattamenti per rispondere a esigenze territoriali o di specializzazione locali.
· Svolgimento dell’Esame Finale OSS
L’esame finale OSS prevede almeno una prova teorica e una prova pratica, volte a verificare sia le conoscenze sia le abilità operative acquisite dall’allievo durante il corso. In molte realtà l’esame viene articolato in due o tre prove distinte: una prova scritta, una prova orale e una prova pratica. L’obiettivo è accertare la preparazione teorica su tutte le materie di studio (sanitarie, sociali, normative ecc.) e la capacità di applicare tali conoscenze nella pratica assistenziale.
b) Aree disciplinari di insegnamento
Le materie di insegnamento del corso OSS coprono un ampio spettro di contenuti, raggruppati in quattro aree disciplinari principali (Art. 10 Accordo). Ciascuna area comprende specifici argomenti formativi, come schematizzato di seguito:
Area disciplinare
Principali contenuti formativi
Socio-culturale, istituzionale e legislativa
Nozioni di legislazione sociale e sanitaria; diritti del cittadino; organizzazione dei servizi sul territorio; etica professionale; elementi di informatica di base; elementi di economia e gestione organizzativa dei servizi. Queste materie forniscono il contesto normativo-istituzionale in cui l’OSS opera (es. normativa su privacy e sicurezza sul lavoro) e strumenti culturali generali.
Psicologica e sociale
Elementi di psicologia generale e dello sviluppo; principi di pedagogia e sociologia; dinamiche di gruppo; tecniche di comunicazione e relazione d’aiuto. L’obiettivo è sviluppare capacità relazionali, di ascolto attivo e comprensione dei bisogni psico-sociali dell’assistito, fondamentali nel lavoro di cura quotidiano.
Igienico-sanitaria
Elementi di igiene e prevenzione; basi di anatomia e fisiologia; conoscenza delle principali patologie; principi di dietetica e educazione alla salute; primo soccorso; elementi di assistenza infermieristica di base (es. piccole medicazioni, rilevazione parametri vitali); tecniche di mobilizzazione e riabilitazione di base; supporto nell’alimentazione e nell’idratazione assistita. Questa è l’area tecnico-sanitaria centrale, che occupa gran parte delle ore teoriche e di tirocinio.
Tecnico-operativa
Organizzazione e gestione dell’ambiente di vita dell’utente e delle attività quotidiane di assistenza. Comprende tecniche di assistenza domestico-alberghiera (governo della casa, pulizie, lavanderia, preparazione pasti semplici tenendo conto di diete specifiche); tecniche di animazione e socializzazione; metodologie di lavoro; pianificazione dell’assistenza individuale; elementi di economia domestica; utilizzo di strumenti informatici di base in contesto lavorativo.
Nota: In totale, oltre la metà del corso (circa 550 ore) è dedicata ad attività pratiche (laboratori, simulazioni, tirocinio) che permettono agli allievi di sperimentare sul campo le manovre assistenziali e le modalità relazionali con l’utenza. Le restanti ~450 ore coprono la teoria in aula nelle materie sopra elencate, fornendo le conoscenze di base e quelle tecnico-professionali necessarie.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
Il corso di formazione per ottenere la qualifica di Operatore Socio Sanitario (OSS) è regolato da un Accordo del 2001 che stabilisce standard nazionali, lasciando alle Regioni l'organizzazione dei corsi. La durata minima è di 1000 ore, distribuite in un anno, con una combinazione di teoria e pratica per garantire una preparazione completa.
· Durata e struttura del corso: Il percorso include un modulo di base con almeno 200 ore teoriche e un modulo professionalizzante di circa 800 ore, suddivise in teoria, esercitazioni pratiche e tirocinio in strutture socio-sanitarie. Le Regioni possono ampliare le ore o aggiungere moduli specifici per esigenze locali.
· Componenti teoriche e pratiche: Il corso prevede almeno 450 ore di teoria e 550 ore di pratica, che comprendono laboratori, simulazioni e tirocinio guidato per sviluppare competenze operative sul campo.
· Aree disciplinari di insegnamento: Le materie sono suddivise in quattro aree principali: socio-culturale, psicologica e sociale, igienico-sanitaria, e tecnico-operativa, coprendo aspetti normativi, relazionali, sanitari e organizzativi.
· Flessibilità e specializzazione: Le Regioni possono adattare il curriculum con moduli aggiuntivi per specifiche utenze o contesti operativi, garantendo un equilibrio tra standard nazionale e risposte a esigenze territoriali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quanto dura il corso per diventare Operatore Socio-Sanitario (OSS)?
Il corso OSS ha una durata minima di 1000 ore, distribuite generalmente in un anno, e comprende sia formazione teorica che pratica.
2. Come è strutturato il corso OSS?
Il corso è suddiviso in due moduli principali:
· Modulo di base: almeno 200 ore di teoria introduttiva.
· Modulo professionalizzante: circa 800 ore tra teoria avanzata, esercitazioni pratiche e tirocinio.
3. Quante ore di pratica sono previste nel corso OSS?
Sono previste 550 ore di attività pratica, suddivise tra esercitazioni guidate e 450 ore di tirocinio presso strutture socio-sanitarie.
4. Quali sono le principali aree disciplinari del corso OSS?
Le aree sono quattro:
· Socio-culturale, istituzionale e legislativa
· Psicologica e sociale
· Igienico-sanitaria
· Tecnico-operativa
5. Quali contenuti si affrontano nell’area igienico-sanitaria?
Si studiano igiene, anatomia, patologie comuni, assistenza infermieristica di base, primo soccorso, mobilizzazione, alimentazione assistita e prevenzione.
6. Che tipo di attività pratica svolge l’allievo OSS durante il tirocinio?
Durante il tirocinio, l’allievo affianca personale esperto in contesti reali, sperimentando direttamente le manovre assistenziali e le relazioni con l’utenza.
7. Le Regioni possono modificare il programma del corso OSS?
Sì, le Regioni possono ampliare il monte ore o aggiungere moduli tematici specifici per rispondere a esigenze locali o specializzazioni particolari.
8. Quali competenze relazionali sviluppa l’OSS?
Attraverso l’area psicologica e sociale, l’OSS sviluppa capacità di ascolto attivo, relazione d’aiuto, dinamiche di gruppo e comunicazione efficace.
9. Quali strumenti informatici vengono insegnati nel corso OSS?
Sono previsti elementi di informatica di base e l’uso di strumenti digitali in contesto lavorativo, utili per la gestione dell’assistenza e la documentazione.
10. Qual è il ruolo dell’area tecnico-operativa nel corso OSS?
Questa area forma l’OSS nella gestione dell’ambiente di vita dell’utente, nelle attività quotidiane di assistenza, nell’animazione e nella pianificazione dell’intervento.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Struttura e durata del corso OSS
Attività pratica e tirocinio nel corso OSS
Aree disciplinari e competenze sviluppate
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
4. Requisiti di ammissione al corso OSS
Per iscriversi a un corso di formazione OSS è sufficiente aver assolto l’obbligo scolastico, ovvero essere in possesso almeno della licenza di scuola media inferiore, e aver compiuto 17 anni di età al momento dell’iscrizione. Non viene richiesto il diploma di scuola superiore, scelta che rende il percorso particolarmente inclusivo non soltanto per giovani appena usciti dalla scuola dell’obbligo, ma anche per adulti e lavoratori desiderosi di riqualificarsi o di intraprendere un nuovo cammino professionale. Questa apertura consente di intercettare motivazioni e talenti differenti, creando nelle aule una ricca compresenza di esperienze, storie personali e aspirazioni.
Tuttavia, la grande accessibilità non implica una riduzione della qualità della formazione o una svalutazione del titolo finale. Al contrario, le Regioni hanno la facoltà di introdurre, laddove necessario, meccanismi di selezione per garantire che i posti disponibili siano assegnati a chi dimostra un’autentica motivazione e una predisposizione al ruolo di OSS. Questo è particolarmente importante nei contesti in cui il numero delle domande supera quello dei posti effettivamente disponibili nei diversi corsi. Le procedure selettive possono variare, ma comunemente includono test psico-attitudinali, prove scritte di cultura generale e colloqui motivazionali condotti da commissioni qualificate. L’obiettivo è quello di individuare, tra tutte le aspiranti e gli aspiranti, chi sia davvero pronto ad affrontare con serietà, dedizione e responsabilità il percorso e, in futuro, la professione stessa.
La presenza di questi strumenti di selezione ha una duplice funzione. Da un lato, permette di mantenere alto il livello medio di chi accede al corso, proteggendo la qualità della formazione erogata e garantendo che chi arriva all’esame finale abbia realmente acquisito tutte le competenze necessarie per operare con sicurezza e competenza nei contesti di cura. Dall’altro, il sistema rimane comunque fortemente inclusivo, poiché i requisiti di base non prevedono barriere troppo elevate, evitando così di escludere persone che, pur non avendo completato studi superiori, possiedono motivazione, empatia e capacità relazionale, qualità fondamentali nella professione di OSS.
Un aspetto rilevante di questa struttura d’accesso è che si rivolge a una platea estremamente variegata: giovani in cerca di un primo impiego strutturato e qualificante, persone adulte che desiderano reinserirsi in ambito lavorativo dopo un periodo di inattività, lavoratrici e lavoratori che vogliono cambiare settore o migliorare la propria posizione attraverso una riqualificazione mirata. L’assenza del vincolo del diploma superiore rende quindi il percorso OSS uno strumento strategico di formazione e inserimento al lavoro, capace di rispondere con flessibilità ai diversi bisogni della società contemporanea.
La dimensione pubblica e regolata della formazione e della selezione garantisce, inoltre, trasparenza e uniformità nelle procedure. Pur lasciando autonomia alle Regioni rispetto alle modalità concrete di selezione, l’accordo quadro assicura un’omogeneità di fondo che permette a chiunque, a prescindere dalla regione di residenza, di accedere alle stesse opportunità e di ottenere un titolo riconosciuto su tutto il territorio nazionale. Questo favorisce anche la mobilità lavorativa e la valorizzazione del titolo OSS in ogni contesto, pubblico e privato, in cui sia richiesta la figura dell’Operatore Socio-Sanitario.
In conclusione, la scelta di mantenere requisiti di accesso semplici e ampli per il corso OSS risponde a una visione democratica della formazione, che mette al centro le persone e le loro capacità, senza costruire barriere inutili o discriminazioni. La possibilità per le Regioni di integrare procedure selettive quando necessario consente di bilanciare inclusività e qualità, assicurando che il percorso sia davvero accessibile ma, al tempo stesso, riservato a chi possiede le caratteristiche personali e attitudinali più idonee. In questo modo, il sistema riesce a formare personale OSS preparato e motivato, pronto a offrire un supporto di valore nei servizi di assistenza alla persona, contribuendo concretamente al benessere collettivo.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
Il percorso formativo per diventare Operatore Socio-Sanitario (OSS) è stato reso accessibile e inclusivo per rispondere alle esigenze del settore socio-sanitario, permettendo a un ampio pubblico di candidarsi e contribuire alla rete di assistenza nazionale.
· Requisiti di ammissione semplici: Per iscriversi ai corsi OSS è sufficiente aver completato la scuola media inferiore e avere almeno 17 anni, senza necessità di diploma superiore, favorendo così l'accesso anche a adulti e lavoratori in riqualificazione.
· Selezione per qualità: Le Regioni possono introdurre selezioni tramite test psico-attitudinali, prove scritte e colloqui motivazionali per garantire la serietà e la predisposizione al ruolo, soprattutto dove le domande superano i posti disponibili.
· Bilanciamento inclusività e qualità: La presenza di strumenti selettivi assicura un livello formativo elevato, mantenendo però la possibilità di accesso a persone motivate e dotate di competenze relazionali fondamentali per la professione.
· Uniformità e mobilità: La formazione pubblica e regolata dalle Regioni garantisce trasparenza e uniformità, riconoscendo il titolo OSS su tutto il territorio nazionale e facilitando la mobilità lavorativa e il riconoscimento professionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1) Quali sono i requisiti minimi per iscriversi a un corso OSS?
È sufficiente aver assolto l’obbligo scolastico (licenza media) e aver compiuto 17 anni al momento dell’iscrizione.
2) È necessario possedere un diploma di scuola superiore per accedere al corso OSS?
No, non è richiesto il diploma di scuola superiore, rendendo il percorso accessibile anche a chi non ha completato gli studi superiori.
3) Chi può iscriversi a un corso OSS?
Giovani, adulti in cerca di riqualificazione, lavoratori che desiderano cambiare settore o migliorare la propria posizione professionale.
4) L’accesso facilitato riduce la qualità della formazione?
No, l’accessibilità non compromette la qualità. Le Regioni possono introdurre selezioni per garantire la preparazione e la motivazione dei candidati.
5) Quali sono le modalità di selezione previste dalle Regioni?
Possono includere test psico-attitudinali, prove scritte di cultura generale e colloqui motivazionali.
6) Il titolo OSS è valido in tutta Italia?
Sì, il titolo è riconosciuto a livello nazionale, favorendo la mobilità lavorativa tra Regioni.
7) Perché l’Accordo Stato–Regioni è considerato una pietra miliare?
Perché ha definito criteri chiari e inclusivi per l’accesso al percorso OSS, promuovendo una formazione qualificata e diffusa.
8) Come viene garantita l’uniformità tra le Regioni?
L’accordo quadro assicura omogeneità di fondo, pur lasciando autonomia alle Regioni sulle modalità di selezione.
9) Quali qualità personali sono considerate importanti per diventare OSS?
Motivazione, empatia, capacità relazionale, serietà e senso di responsabilità.
10) Il percorso OSS è utile anche per chi vuole reinserirsi nel mondo del lavoro?
Assolutamente sì. È uno strumento strategico per il reinserimento lavorativo e la riqualificazione professionale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Requisiti di accesso e inclusività del percorso OSS secondo la 328/2000
Strumenti di selezione e qualità della formazione per il corso OSS secondo la 328/2000
Valore del Titolo OSS e uniformità nazionale secondo la 328/2000
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
5. Esame finale e attestato di qualifica
· Prova teorica: rappresenta un momento fondamentale dell’esame finale per il conseguimento della qualifica di Operatore Socio-Sanitario (OSS). Essa è progettata per valutare con accuratezza la preparazione globale dell’allievo e la sua capacità di padroneggiare non solo le nozioni apprese, ma anche di saperle rielaborare criticamente e applicare alla pratica professionale. Solitamente, la prova si articola in un test scritto composto da domande a risposta multipla, che coprono tutte le principali aree disciplinari affrontate nel corso: legislazione sanitaria, elementi di psicologia e comunicazione, igiene e sicurezza, tecniche assistenziali, etica professionale e organizzazione dei servizi socio-sanitari. Alcuni enti formativi integrano al test una parte di domande aperte, che richiedono una riflessione personale o l’analisi di casi concreti.
A questa fase può essere aggiunto un colloquio orale, durante il quale la commissione esaminatrice approfondisce particolari aspetti delle materie trattate, verifica la padronanza del linguaggio tecnico e la capacità dell’allievo di argomentare le proprie scelte operative. Il colloquio può prevedere anche domande di carattere situazionale, nelle quali l’allievo deve dimostrare di saper gestire casi reali ipotetici rispettando le linee guida e i protocolli appresi, oltre a valutare la sensibilità relazionale e l’approccio etico verso la persona assistita.
La valutazione della prova teorica non si limita dunque a un mero controllo mnemonico delle conoscenze, ma mira a evidenziare la maturazione complessiva dell’allievo rispetto al ruolo di OSS. Nella correzione si tiene conto della coerenza delle risposte, della capacità di ragionamento critico, della chiarezza espositiva e del rispetto dei principi fondamentali della professione. In molte regioni, la soglia di superamento è fissata in percentuale (ad esempio, almeno il 60% di risposte corrette), mentre il colloquio orale può essere valutato con un giudizio sintetico (idoneo/non idoneo) o con un punteggio.
Infine, la prova teorica costituisce il primo filtro per l’accesso alla prova pratica: chi non supera questa fase non può accedere al resto dell’esame. Questo sistema garantisce che alla fase pratica accedano solo chi ha dimostrato una solida base teorica, assicurando così uno standard di qualità uniforme e una maggiore tutela per le persone assistite. Il superamento della prova teorica è quindi indispensabile per attestare la preparazione della persona candidata e il suo futuro ingresso nella professione di OSS, riconosciuta e regolamentata su tutto il territorio nazionale.
· Prova pratica: generalmente prevede la simulazione di una situazione di assistenza reale. Ad esempio, può essere richiesto al candidato di dimostrare come effettuare correttamente l’igiene a letto di un paziente non autosufficiente, come rilevare parametri vitali, oppure come mobilizzare un anziano fragile dal letto alla carrozzina seguendo le corrette procedure di sicurezza. In questa prova si valutano la capacità tecnica, l’attenzione all’asepsi, le doti relazionali con il “paziente” e l’applicazione pratica dei protocolli appresi.
La valutazione finale è affidata ad un’apposita commissione d’esame nominata dall’ente formatore in accordo con le disposizioni regionali. L’Accordo prevede che nella commissione siano presenti almeno due membri esperti esterni, uno di ambito sanitario ed uno di ambito sociale, designati dagli organismi regionali competenti. Tipicamente, la commissione è composta da: il Direttore del corso (che la presiede), uno o due docenti del corso, un tutor clinico e i due esperti esterni (uno quale rappresentante del settore sanitario, l’altro del settore socio-assistenziale). In alcune regioni si aggiunge anche un segretario verbalizzante. Questa composizione mista garantisce un giudizio equilibrato che tenga conto di tutte le dimensioni professionali dell’OSS.
Superate con esito positivo le prove d’esame, all’allievo viene rilasciato l’attestato di qualifica di Operatore Socio-Sanitario, che abilita alla professione su tutto il territorio nazionale (titolo riconosciuto in ogni Regione d’Italia). L’OSS potrà quindi essere assunto presso strutture sanitarie o sociosanitarie pubbliche e private, inclusi gli enti del Servizio Sanitario Nazionale, oppure operare in regime di cooperativa sociale e in servizi di assistenza domiciliare.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
L'esame finale per ottenere la qualifica di Operatore Socio-Sanitario (OSS) è strutturato per valutare sia le conoscenze teoriche sia le abilità pratiche, garantendo uno standard uniforme riconosciuto a livello nazionale. Il superamento di questa prova abilitante consente l'accesso alla professione in vari contesti sanitari e socio-assistenziali.
· Esame finale e attestato: Il percorso formativo si conclude con un esame finale che prevede una prova teorica e una pratica; il superamento garantisce il rilascio dell’attestato di qualifica OSS valido in tutta Italia.
· Prova teorica dettagliata: La prova teorica consiste in un test scritto a risposta multipla e può includere domande aperte e un colloquio orale, volto a verificare conoscenze, capacità di ragionamento critico, uso del linguaggio tecnico e gestione di casi situazionali. La valutazione tiene conto di coerenza, chiarezza e principi professionali, con soglie di superamento definite regionalmente.
· Accesso alla prova pratica: Solo chi supera la prova teorica può accedere alla prova pratica, che simula situazioni reali di assistenza per valutare competenze tecniche, attenzione all’asepsi e capacità relazionali con il paziente.
· Commissione d’esame e validità nazionale: La commissione d’esame è composta da membri interni ed esperti esterni di ambito sanitario e sociale, garantendo una valutazione equilibrata. Il superamento dell’esame permette l’inserimento professionale in strutture pubbliche e private su tutto il territorio nazionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. In cosa consiste l’esame finale per ottenere la qualifica OSS?
L’esame comprende almeno una prova teorica e una prova pratica, finalizzate a verificare le conoscenze e le competenze operative dell’allievo.
2. Quali argomenti vengono trattati nella prova teorica?
La prova teorica copre aree come legislazione sanitaria, psicologia e comunicazione, igiene e sicurezza, tecniche assistenziali, etica professionale e organizzazione dei servizi socio-sanitari.
3. Che tipo di domande sono previste nella prova teorica?
Solitamente si tratta di domande a risposta multipla, ma possono essere presenti anche domande aperte e, in alcuni casi, un colloquio orale.
4. Qual è lo scopo del colloquio orale nell’esame OSS?
Serve ad approfondire la padronanza del linguaggio tecnico, la capacità di argomentazione e la gestione di situazioni ipotetiche in ambito assistenziale.
5. Qual è la soglia di superamento della prova teorica?
In molte regioni è richiesta una percentuale minima di risposte corrette (es. 60%) e il colloquio può essere valutato con giudizio sintetico o punteggio.
6. Cosa succede se non si supera la prova teorica?
Non si può accedere alla prova pratica. La prova teorica è un filtro indispensabile per garantire la qualità del percorso.
7. Come si svolge la prova pratica?
Prevede la simulazione di situazioni assistenziali reali, come l’igiene a letto, la rilevazione dei parametri vitali o la mobilizzazione di un paziente.
8. Chi valuta le prove d’esame?
Una commissione composta da membri interni ed esperti esterni, tra cui il Direttore del corso, docenti, tutor clinico e rappresentanti dei settori sanitario e sociale.
9. Il titolo OSS è valido in tutta Italia?
Sì, l’attestato di qualifica è riconosciuto su tutto il territorio nazionale e consente di lavorare in strutture pubbliche, private e cooperative sociali.
10. Dove può lavorare un OSS qualificato?
In ospedali, strutture sociosanitarie, servizi di assistenza domiciliare e presso enti del Servizio Sanitario Nazionale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Struttura e contenuti della prova teorica dell’esame OSS secondo la 328/2000
Simulazioni e competenze richieste nella prova pratica OSS secondo la 328/2000
Composizione della commissione d’esame e validità dell’attestato OSS
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
6. Misure transitorie e riconoscimento di crediti formativi
· Moduli formativi integrativi post-base: rappresentano una soluzione strategica adottata dalle Regioni per consentire agli operatori già in possesso di una qualifica parziale – in ambito sanitario o sociale – di acquisire la piena qualifica di Operatore Socio-Sanitario (OSS). Questi percorsi sono pensati per valorizzare le competenze già maturate, evitando la ripetizione di un intero corso da mille ore, e sono quindi strutturati su misura, con una durata inferiore alle 1000 ore e calibrata sulle materie mancanti.
Ad esempio, un Operatore Tecnico dell’Assistenza (OTA), che abbia formazione prevalentemente sanitaria, potrà accedere a un modulo integrativo mirato sulle tematiche socio-assistenziali, quali la relazione d’aiuto, le dinamiche di gruppo, la gestione delle problematiche sociali e l’inserimento dell’utente nel contesto territoriale. Viceversa, un Ausiliario Socio-Assistenziale (ASA) – con competenze nei servizi sociali – frequenterà un percorso dedicato su materie igienico-sanitarie, come l’igiene personale, la mobilizzazione, la rilevazione dei parametri vitali, la prevenzione delle infezioni e il supporto alle attività infermieristiche di base.
La durata di questi moduli è variabile e dipende dal “gap formativo” del singolo candidato: spesso si tratta di qualche centinaio di ore, suddivise tra lezioni teoriche e attività pratiche, invece che il percorso completo di 1000 ore previsto per i nuovi aspiranti OSS. L’organizzazione dei corsi è demandata alle singole Regioni, che determinano contenuti, modalità didattiche e criteri di accesso, tenendo conto dell’esperienza professionale e delle qualifiche possedute.
Questa formula ha permesso una rapida “migrazione” verso il nuovo profilo OSS, favorendo l’inclusione degli operatori già attivi senza disperdere risorse ed esperienza. I moduli integrativi non solo riducono i tempi di formazione, ma facilitano anche il riconoscimento delle professionalità maturate e l’aggiornamento alle nuove esigenze del settore assistenziale. Gli operatori che completano i moduli sono valutati attraverso prove teoriche e pratiche, volte a certificare il raggiungimento delle competenze richieste dal profilo OSS. In questo modo, il sistema garantisce sia l’omogeneità della preparazione, sia la valorizzazione dei percorsi professionali pregressi.
Inoltre, i moduli integrativi post-base promuovono la flessibilità e il lifelong learning, permettendo agli operatori di aggiornarsi e di acquisire nuove competenze in linea con l’evoluzione della professione. L’approccio modulare si rivela quindi fondamentale per rispondere alle sfide della complessità assistenziale, assicurando risposte tempestive e qualificate ai bisogni delle persone fragili.
· Riconoscimento di crediti formativi in ingresso: ha rappresentato una delle innovazioni più significative introdotte nell’ambito della formazione per Operatore Socio-Sanitario (OSS). Tale misura, prevista dall’Accordo Stato-Regioni, ha consentito agli aspiranti OSS già in possesso di titoli di studio o esperienze lavorative rilevanti nel settore sanitario o sociale di vedersi scomputare parte delle ore obbligatorie previste dal corso standard di 1000 ore. In pratica, la valorizzazione delle competenze pregresse ha reso il percorso verso la qualifica OSS più accessibile e meno oneroso in termini di tempo e risorse, evitando inutili duplicazioni formative.
Un esempio concreto riguarda gli Operatori Tecnici dell’Assistenza (OTA) con pluriennale esperienza: a queste figure è stato spesso concesso l’esonero da una parte delle ore teoriche, già coperte e consolidate nella pratica lavorativa. Analogamente, chi aveva conseguito un diploma tecnico dei servizi sociali ha potuto essere dispensato dalla frequenza di moduli di base già affrontati durante il proprio percorso scolastico, concentrandosi esclusivamente sulle competenze non ancora acquisite.
La gestione operativa di questi riconoscimenti è stata affidata alle singole Regioni, che hanno stabilito criteri e modalità per l’organizzazione dei moduli abbreviati, l’attribuzione dei crediti formativi e la verifica delle competenze attraverso colloqui, esami o valutazione della documentazione prodotta. Nel periodo immediatamente successivo all’istituzione della figura dell’OSS (2001-2003), molte Regioni hanno promosso corsi intensivi riservati al personale in servizio, accelerando così la professionalizzazione del settore.
In alcuni casi, la qualifica OSS è stata ottenuta tramite frequenza ridotta, ovvero seguendo solo le parti di corso effettivamente mancanti. In situazioni particolari, soprattutto nei confronti di operatori con lunga esperienza e titoli considerati equipollenti, è stato possibile ottenere direttamente la qualifica tramite il riconoscimento formale dei titoli pregressi, senza la necessità di ulteriori corsi integrativi.
Questa flessibilità ha facilitato una migrazione graduale ma efficace verso il nuovo sistema, permettendo a migliaia di OTA, ASA e altri operatori già attivi di aggiornare la propria qualifica in tempi rapidi e senza sacrificare l’esperienza maturata sul campo. Il risultato è stato un’omogeneizzazione delle competenze di base in tutta Italia, pur salvaguardando la ricchezza e la varietà dei diversi percorsi professionali precedenti.
Indirettamente, la politica dei crediti formativi ha sostenuto la continuità lavorativa e motivazionale degli operatori, che hanno percepito il processo di transizione non come una penalizzazione, ma come una valorizzazione del proprio bagaglio professionale. Anche per le strutture sociosanitarie, ciò ha significato mantenere personale qualificato, riducendo i tempi di adeguamento alle nuove normative e favorendo una risposta più tempestiva ai bisogni emergenti del settore. In sintesi, il riconoscimento dei crediti formativi in ingresso ha rappresentato un elemento chiave per il successo della riforma OSS, garantendo inclusività, efficienza e valorizzazione delle risorse umane già presenti nel sistema.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
La transizione verso la qualifica di Operatore Socio-Sanitario (OSS) ha previsto misure per valorizzare le competenze già acquisite dagli operatori con qualifiche parziali, evitando duplicazioni e facilitando l'aggiornamento professionale. Queste strategie hanno garantito un passaggio efficace al nuovo sistema, promuovendo flessibilità e riconoscimento delle esperienze pregresse.
· Moduli formativi integrativi post-base: Le Regioni hanno adottato percorsi formativi personalizzati e più brevi rispetto al corso completo di 1000 ore, rivolti a operatori con qualifiche parziali per integrare le competenze mancanti, sia in ambito sanitario che sociale. Questi moduli includono lezioni teoriche e pratiche e terminano con prove di valutazione per certificare le competenze OSS.
· Valorizzazione delle esperienze pregresse: Gli operatori con esperienza nel settore socio-sanitario possono ottenere esoneri parziali dalle ore di formazione obbligatorie grazie al riconoscimento dei crediti formativi, rendendo il percorso più accessibile e meno oneroso.
· Gestione regionale e flessibilità: Le Regioni hanno stabilito criteri per l'attribuzione dei crediti e l'organizzazione di corsi abbreviati, favorendo anche il riconoscimento diretto della qualifica OSS in casi di esperienza lunga o titoli equipollenti, facilitando così una migrazione rapida e omogenea verso il nuovo profilo professionale.
· Impatto e benefici della riforma: Il riconoscimento dei crediti e i moduli integrativi hanno sostenuto la continuità lavorativa e motivazionale degli operatori, mantenendo personale qualificato nelle strutture sociosanitarie e rispondendo tempestivamente ai bisogni emergenti del settore assistenziale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Chi può accedere ai moduli formativi integrativi post-base per OSS?
Gli operatori già qualificati in ambito sanitario o sociale, come OTA, ASA, OSA, possono accedere a moduli integrativi per ottenere la qualifica completa di OSS.
2. Qual è la durata dei moduli integrativi post-base?
La durata è variabile e dipende dal gap formativo del candidato, ma è sempre inferiore alle 1000 ore previste per il corso completo.
3. Quali contenuti vengono affrontati nei moduli integrativi?
I contenuti sono mirati alle competenze mancanti: ad esempio, gli OTA approfondiscono aspetti socio-assistenziali, mentre gli ASA si concentrano su materie igienico-sanitarie.
4. Come vengono valutati gli operatori che frequentano i moduli integrativi?
Attraverso prove teoriche e pratiche che certificano il raggiungimento delle competenze richieste dal profilo OSS.
5. Cosa sono i crediti formativi in ingresso?
Sono ore di formazione riconosciute agli aspiranti OSS in base a titoli di studio o esperienze lavorative pregresse, che riducono la durata del corso.
6. Chi può ottenere crediti formativi in ingresso?
Operatori con esperienza pluriennale nel settore sanitario o sociale, o con titoli di studio pertinenti, come il diploma tecnico dei servizi sociali.
7. Come vengono gestiti i crediti formativi dalle Regioni?
Le Regioni stabiliscono criteri e modalità per l’attribuzione dei crediti, tramite esami, colloqui o valutazione della documentazione.
8. È possibile ottenere la qualifica OSS senza frequentare un corso completo?
Sì, in alcuni casi specifici, tramite riconoscimento formale dei titoli pregressi e dell’esperienza maturata.
9. Quali vantaggi offrono i moduli integrativi e i crediti formativi?
Accelerano il percorso verso la qualifica OSS, valorizzano le competenze già acquisite e favoriscono la continuità lavorativa.
10. Come hanno contribuito queste misure alla riforma OSS?
Hanno garantito inclusività, efficienza e valorizzazione delle risorse umane già presenti, facilitando la transizione al nuovo profilo professionale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Moduli formativi integrativi post-base per il passaggio alla qualifica OSS
Riconoscimento dei crediti formativi in ingresso nella formazione
Ruolo delle Regioni gestione percorsi abbreviati e certificazione competenze
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
7. Impatto e importanza dell’Accordo Stato-Regioni del 2001
L’introduzione dell’OSS non si è limitata a una semplice razionalizzazione delle qualifiche, ma ha rappresentato un vero salto culturale nel considerare l’assistenza alla persona come una dimensione multidisciplinare e integrata. In ospedale, nelle residenze per anziani, a domicilio, nei centri per persone con disabilità, la presenza dell’OSS consente un approccio globale che tiene insieme gli aspetti sanitari, relazionali ed educativi dell’assistenza, promuovendo la dignità e il benessere della persona assistita. L’OSS è oggi chiamato a svolgere non solo attività di supporto infermieristico e sanitario di base – come igiene, alimentazione, mobilizzazione – ma anche compiti di osservazione delle condizioni psico-fisiche e di stimolo all’autonomia, costruendo una relazione significativa con chi si trova in condizioni di fragilità. La sua formazione, strutturata su 1000 ore di teoria, esercitazioni e tirocinio, permette di acquisire competenze trasversali che comprendono anche la comunicazione, la gestione delle emergenze, il lavoro in équipe e l’etica professionale.
Uno dei principali effetti dell’Accordo del 2001 è stato quello di elevare il profilo dell’operatore di base, riconoscendo il valore di una professionalità che per decenni aveva agito nell’ombra, spesso senza tutele e con scarse opportunità di crescita. Oggi la qualifica di OSS garantisce non solo un accesso regolamentato al lavoro, ma anche maggiori prospettive di carriera, mobilità fra i diversi contesti assistenziali e partecipazione attiva nella programmazione e valutazione degli interventi. L’OSS è diventato così un vero punto di riferimento per le persone assistite e per le loro famiglie, contribuendo a creare un clima di fiducia e sicurezza nei servizi.
Un ulteriore aspetto innovativo introdotto dall’Accordo riguarda la promozione di un modello organizzativo che valorizza la collaborazione tra professionisti con diversa formazione. L’OSS lavora quotidianamente al fianco di infermieri, medici, assistenti sociali, fisioterapisti e altri specialisti, fungendo da cerniera che facilita il dialogo e l’integrazione delle competenze. Questo approccio favorisce la presa in carico globale della persona e consente di affrontare in modo più efficace le sfide poste dall’invecchiamento della popolazione, dalla cronicità e dalla crescente domanda di assistenza domiciliare. L’OSS svolge infatti un ruolo centrale nei servizi territoriali: la sua presenza nei percorsi di dimissione protetta, nell’assistenza domiciliare integrata (ADI), nei servizi per la non autosufficienza e nell’ambito della salute mentale si traduce in una maggiore continuità assistenziale e in un miglioramento tangibile della qualità della vita degli utenti.
Non meno importante è stato il contributo dell’OSS nel rafforzare la capacità dei servizi di rispondere in modo tempestivo e adattivo alle emergenze, come si è visto ad esempio durante la pandemia da Covid-19, quando questi operatori hanno rappresentato una risorsa insostituibile per garantire assistenza, compagnia e conforto nelle RSA, negli ospedali e a domicilio. La loro versatilità, la preparazione nel gestire situazioni di rischio, la capacità di mediare tra i bisogni sanitari e quelli sociali hanno dimostrato l’attualità e la necessità del ruolo definito dalla riforma del 2001.
Dal punto di vista delle politiche pubbliche, la nascita dell’OSS ha consentito una maggiore uniformità nei criteri di accreditamento dei servizi e nella definizione dei requisiti di qualità, sia per le strutture pubbliche sia per quelle private. Le regioni, pur mantenendo una certa autonomia nell’organizzazione dei percorsi formativi e nelle modalità di riconoscimento dei crediti, si sono dovute adeguare a uno standard condiviso, che ha favorito anche la mobilità degli operatori tra territori diversi e la possibilità di valorizzare le competenze pregresse, senza dispersione di professionalità preziose.
In conclusione, l’Accordo Stato-Regioni del 2001 ha posto le fondamenta per un nuovo modo di intendere l’assistenza: al centro non c’è più solo la funzione tecnica, ma la relazione tra operatore e persona, la capacità di costruire percorsi personalizzati e di garantire, in ogni contesto, rispetto, ascolto e partecipazione. L’OSS è oggi una figura cardine perché incarna quella sintesi tra sapere tecnico e sensibilità umana che rappresenta il vero valore aggiunto dei servizi alla persona, contribuendo giorno dopo giorno a costruire una società più inclusiva, solidale e attenta alle necessità di chi è più vulnerabile.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’introduzione dell’Operatore Socio-Sanitario (OSS) nel 2001 ha rivoluzionato il settore socio-sanitario italiano, creando una figura professionale integrata che unisce competenze sanitarie e sociali per rispondere ai bisogni complessi delle persone fragili.
· Centralità dell’OSS nelle reti di cura: L’Accordo Stato-Regioni ha unificato competenze sanitarie e sociali in un unico profilo, superando la frammentazione precedente e valorizzando l’esperienza degli operatori con un percorso formativo nazionale riconosciuto.
· Approccio multidisciplinare e formazione: L’OSS opera in diversi contesti assistenziali con competenze trasversali che includono supporto sanitario, osservazione psico-fisica e promozione dell’autonomia, grazie a una formazione di 1000 ore che copre anche comunicazione, emergenze e etica.
· Valorizzazione professionale e carriera: La qualifica OSS ha elevato il profilo dell’operatore di base, garantendo accesso regolamentato al lavoro, possibilità di crescita e mobilità tra contesti assistenziali, diventando un punto di riferimento per utenti e famiglie.
· Ruolo integrativo e risposta alle emergenze: L’OSS facilita la collaborazione tra professionisti diversi, assicurando continuità assistenziale soprattutto nei servizi territoriali e durante emergenze come la pandemia da Covid-19, dimostrando versatilità e capacità di mediazione tra bisogni sanitari e sociali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Che cos’è l’Accordo Stato-Regioni del 2001 in ambito socio-sanitario?
È l’intesa che ha istituito la figura dell’Operatore Socio-Sanitario (OSS), unificando competenze sanitarie e sociali in un unico profilo professionale.
2. Qual era la situazione prima dell’introduzione dell’OSS?
Il settore era frammentato in molteplici profili con competenze settoriali non integrate, rendendo difficile rispondere ai bisogni complessi delle persone fragili.
3. Quali competenze possiede l’OSS?
L’OSS è formato per svolgere attività sanitarie di base, osservazione psico-fisica, stimolo all’autonomia, comunicazione, gestione delle emergenze, lavoro in équipe ed etica professionale.
4. In quali contesti opera l’OSS?
In ospedali, RSA, assistenza domiciliare, centri per disabilità, salute mentale e servizi territoriali come l’ADI e le dimissioni protette.
5. Come si articola la formazione dell’OSS?
Il percorso formativo prevede 1000 ore suddivise tra teoria, esercitazioni pratiche e tirocinio.
6. Quali vantaggi ha portato la qualifica OSS agli operatori?
Ha garantito accesso regolamentato al lavoro, prospettive di carriera, mobilità tra contesti assistenziali e partecipazione attiva nella programmazione degli interventi.
7. Qual è il ruolo dell’OSS nel lavoro in équipe?
L’OSS collabora con infermieri, medici, assistenti sociali e altri professionisti, facilitando l’integrazione delle competenze e la presa in carico globale della persona.
8. Come ha contribuito l’OSS durante la pandemia da Covid-19?
Ha garantito assistenza, compagnia e conforto in RSA, ospedali e a domicilio, dimostrando versatilità e capacità di gestione delle emergenze.
9. Quali effetti ha avuto l’OSS sulle politiche pubbliche?
Ha favorito l’uniformità nei criteri di accreditamento e qualità dei servizi, promuovendo la mobilità degli operatori e il riconoscimento delle competenze pregresse.
10. Qual è il valore aggiunto dell’OSS nei servizi alla persona?
L’OSS rappresenta la sintesi tra competenza tecnica e sensibilità umana, contribuendo a costruire una società più inclusiva e attenta ai bisogni dei più vulnerabili.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Evoluzione normativa e riconoscimento del ruolo dell’OSS
Competenze multidisciplinari e formazione dell’OSS
Ruolo integrativo e valore professionale dell’OSS nei servizi territoriali
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
8. Il caso della Regione Toscana: recepimento e particolarità
Subito dopo l’Accordo del febbraio 2001, la Toscana ha proceduto al suo recepimento emanando la Delibera di Giunta Regionale (DGR) 24 settembre 2001, n. 1052. Tale provvedimento regionale ha recepito integralmente il profilo OSS definito a livello nazionale e ne ha regolamentato la formazione a livello locale. In particolare, la DGR 1052/2001 ha disposto:
· L’istituzione del profilo OSS in Toscana secondo la descrizione di cui all’art.1 dell’Accordo Stato-Regioni (stesso ruolo e mission nazionale).
· La definizione dell’ordinamento didattico del corso OSS regionale con durata totale di 1000 ore e articolazione in modulo base e modulo professionalizzante, in linea con quanto previsto dall’art. 8 dell’Accordo. È stato approvato un curriculum tipo (Allegato 2 alla delibera) con le materie e ore, ricalcando lo schema concordato (teoria di base, teoria professionalizzante, esercitazioni e tirocinio).
· L’organizzazione di moduli didattici integrativi post-base per i casi in cui la formazione pregressa degli operatori risultasse parziale (solo sanitaria o solo sociale), come previsto dall’art. 9 dell’Accordo. Sono stati allegati alla delibera i programmi sintetici di un modulo integrativo per la parte sanitaria e uno per la parte sociale (Allegati 3 e 4), da attivare per gli operatori già qualificati da riqualificare.
· La quantificazione dei crediti formativi da attribuire a titoli di studio ed esperienze pregresse, secondo l’art. 13 dell’Accordo. In Toscana si è quindi stabilito come riconoscere eventuali apprendimenti già acquisiti dagli aspiranti OSS (esempi: attestati regionali di assistente domiciliare, servizi svolti in ambito assistenziale, ecc.), riducendo la frequenza di parti di corso già coperte dalle loro competenze. Contestualmente, si prevedono misure compensative (corsi integrativi mirati) in tutti i casi in cui la formazione pregressa di un candidato risultasse insufficiente rispetto allo standard OSS, così da colmare le lacune prima di rilasciare la qualifica.
· La disciplina della commissione d’esame finale regionale per i corsi OSS, in conformità alle indicazioni nazionali. La delibera individua i componenti: il Direttore del corso (presidente), un docente, un tutor, un esperto del settore sanitario e uno del settore sociale designati dal competente Dipartimento regionale, e un segretario amministrativo. Questo rispecchia la prescrizione nazionale di avere almeno un esperto sanitario ed uno sociale in commissione.
Un aspetto particolarmente innovativo introdotto dalla Toscana riguarda il riconoscimento per equipollenza di titoli pre-esistenti. La DGR 1052/2001 infatti ha stabilito che fossero dichiarati equipollenti al nuovo titolo di OSS i seguenti casi speciali:
· Gli attestati di Operatore Tecnico Addetto all’Assistenza (OTA) ottenuti ai sensi del DM Sanità 295/1991 tramite la frequenza dei corsi sperimentali regionali da 1000 ore (avviati con DGR Toscana n. 358/1999 e n. 955/2000) sono automaticamente riconosciuti equivalenti all’attestato OSS. In pratica, chi aveva già completato quei corsi OTA ampliati non doveva seguire un nuovo corso OSS.
· È stata prevista l’equipollenza al titolo di OSS anche per coloro che, entro il 31/12/2001, risultavano in possesso sia dell’attestato di qualifica di OTA (DM 295/91) sia di un attestato di qualifica di Addetto all’Assistenza di Base (AAB) o titolo equipollente in ambito socio-assistenziale. In altri termini, se un operatore aveva già conseguito entrambe le qualifiche separate (sanitaria e sociale), veniva considerato di fatto già formato come OSS completo e il suo insieme di titoli veniva riconosciuto come equivalente alla qualifica OSS senza necessità di ulteriore formazione.
Infine, la Regione Toscana nel recepire la figura OSS ha cessato di attivare nuovi corsi OTA, proprio perché sostituiti dal nuovo percorso unificato. La DGR 1052/01 infatti sospende l’attivazione di corsi per OTA dall’anno formativo 2001/2002 in poi, dirottando le risorse sulla formazione OSS. La programmazione dei nuovi corsi OSS è stata avviata a partire dal 2002 in modo strutturale.
In conclusione, il caso toscano evidenzia una pronta attuazione della riforma OSS e anche un utilizzo intelligente delle flessibilità previste dall’accordo per valorizzare le esperienze pregresse: attraverso moduli integrativi e soprattutto tramite riconoscimenti per equipollenza, la Toscana ha integrato rapidamente gli operatori già formati nel nuovo sistema, facendo da apripista per altre regioni. Ciò ha contribuito ad avere, in tempi brevi, un consistente numero di OSS qualificati operativi nei servizi regionali, consolidando così l’impatto positivo dell’Accordo del 2001 sul territorio.
Durata e contenuti formativi del corso OSS (ripartizione standard)
Componenti del percorso formativo OSS
Ore di teoria
Ore di esercitazioni/stage
Ore di tirocinio
Totale ore
Modulo di base (fondamenti teorici)
≥ 200 ore
–
–
≥ 200
Modulo professionalizzante (teoria avanzata + pratica)
≥ 250 ore
≥ 100 ore
≥ 450 ore
≥ 800
TOTALE minimo previsto
450 ore
100 ore
450 ore
1000 ore
Ø RIASSUNTO DEL CAPITOLO PER PUNTI SALIENTI
1. Origine e contesto storico
· L’Accordo nasce in un periodo di profonda trasformazione istituzionale, segnato dal bisogno di superare la frammentazione delle figure ausiliarie nel panorama socio-sanitario italiano.
· La crescente complessità dei bisogni della popolazione, in particolare l’invecchiamento demografico e l’aumento delle cronicità, ha reso necessaria una revisione dei modelli di assistenza e la creazione di una figura polivalente.
· La collaborazione tra Ministero della Sanità, Ministero per la Solidarietà Sociale e Regioni ha rappresentato un esempio virtuoso di governance multilivello.
2. Finalità principali dell’Accordo
· Superamento della dicotomia tra servizi sanitari e sociali, attraverso la creazione di un profilo unico e riconosciuto sull’intero territorio nazionale.
· Uniformare criteri, standard, durata e contenuti della formazione per garantire un livello di competenza omogeneo e facilmente riconoscibile.
· Maggior tutela per le persone assistite grazie a figure formate con una visione globale dei bisogni dell’utenza.
3. Il profilo dell’Operatore Socio-Sanitario (OSS)
· Professionista dotato di competenze trasversali, capace di rispondere sia a necessità clinico-sanitarie che sociali.
· L’OSS diventa il punto di snodo tra differenti professioni sanitarie e sociali, assicurando continuità e coerenza negli interventi.
· La polivalenza si traduce in flessibilità operativa: l’OSS può adattarsi a servizi domiciliari, residenziali, territoriali e ospedalieri.
4. Standardizzazione della formazione
· L’Accordo stabilisce un monte ore minimo (in genere 1000 ore) suddivise tra teoria, pratica e tirocinio, garantendo così la completezza del percorso formativo.
· Nei moduli formativi sono inclusi saperi di base in area sanitaria (igiene, alimentazione, mobilizzazione, supporto all’infermieristica) e sociale (relazione d’aiuto, comunicazione, attività di socializzazione).
· Il tirocinio viene svolto sia in ambito sanitario che sociale, permettendo un apprendimento esperienziale diversificato.
5. Riconoscibilità nazionale del titolo
· La qualifica di OSS conseguita secondo le regole dell’Accordo è valida in tutte le Regioni italiane, superando le precedenti disparità territoriali.
· Questo consente maggiore mobilità lavorativa e valorizzazione delle competenze acquisite dagli operatori.
· Vengono inoltre previsti meccanismi di riconoscimento dei titoli pregressi, per favorire la transizione dei lavoratori già operativi nei vecchi profili ausiliari.
6. Integrazione delle competenze
· L’OSS è formato per collaborare attivamente con infermieri, assistenti sociali, medici e altre figure professionali.
· La multidisciplinarità è incoraggiata attraverso momenti di formazione congiunta, laboratori di team working e sviluppo di competenze relazionali avanzate.
· Si favorisce così un clima di collaborazione nei servizi, riducendo conflitti di ruolo e sovrapposizioni di compiti.
7. Strumenti di garanzia della qualità
· Viene introdotto il monitoraggio periodico della qualità dei corsi di formazione, sia in fase di erogazione che di valutazione finale.
· Le Regioni sono responsabili della vigilanza sugli enti formatori, con la possibilità di sospensione delle autorizzazioni in caso di inadempienze.
· Il sistema di certificazione delle competenze è oggetto di aggiornamenti costanti, per rispondere all’evolversi dei bisogni sociali e sanitari.
8. Valorizzazione professionale e formazione continua
· L’Accordo incentiva lo sviluppo professionale attraverso accesso privilegiato a corsi di aggiornamento e percorsi di specializzazione in ambito geriatrico, psichiatrico, pediatrico, ecc.
· Si prevede la revisione periodica dei curricula formativi in sinergia con le evoluzioni legislative e scientifiche.
· Le azioni di formazione permanente sono promosse sia a livello regionale che nazionale, con incentivi specifici per chi opera in settori a maggiore complessità.
9. Impatto sull’organizzazione dei servizi
· L’introduzione dell’OSS ha portato alla riorganizzazione dei servizi assistenziali, favorendo un approccio centrato sulla persona e sui suoi bisogni globali.
· La presenza di operatori formati con standard comuni ha reso più efficiente la gestione dell’assistenza, riducendo duplicazioni e discontinuità.
· Si è potenziata la capacità di risposta del sistema nell’affrontare emergenze sanitarie e sociali, grazie a personale versatile e capace di adattarsi a diverse realtà operative.
10. Promozione della dignità e centralità della persona assistita
· L’Accordo pone al centro la persona, con una presa in carico globale che va oltre l’aspetto clinico, includendo la valorizzazione delle risorse individuali e familiari.
· La relazione d’aiuto è la chiave dell’agire dell’OSS: la formazione insiste su ascolto, empatia, rispetto dell’autodeterminazione e capacità di costruire alleanze con l’utente e il contesto di vita.
· Nei servizi domiciliari, residenziali e territoriali, la presenza di OSS formati garantisce continuità relazionale e personalizzazione dell’aiuto.
11. Ricadute sulle politiche regionali e locali
· Ogni Regione ha potuto declinare l’attuazione dell’Accordo secondo le proprie peculiarità, mantenendo tuttavia il rispetto degli standard nazionali.
· Sperimentazioni locali hanno contribuito all’arricchimento dei saperi e all’innovazione nei metodi di lavoro, soprattutto in Toscana, Emilia-Romagna, Lombardia e Veneto.
· Il confronto tra esperienze regionali ha favorito la diffusione delle buone pratiche e l’innalzamento della qualità complessiva dei servizi.
12. Le prospettive future
· L’OSS è oggi figura strategica per la sostenibilità del sistema socio-sanitario e per la risposta ai mutamenti demografici e sociali.
· Si prospettano scenari di ulteriore ampliamento delle competenze, anche in relazione all’introduzione di nuove tecnologie, telemedicina e home care avanzata.
· Restano centrali la necessità di valorizzare il ruolo dell’OSS e di assicurare condizioni lavorative dignitose, percorsi di carriera e riconoscimento sociale ed economico.
13. Considerazioni conclusive
· L’Accordo Stato–Regioni del 22 febbraio 2001 ha segnato una svolta epocale, ponendo le basi normative, culturali e operative per un modello di assistenza integrato, centrato sulla persona e sulla collaborazione tra professionisti.
· L’esperienza italiana può essere considerata una best practice a livello europeo, per la capacità di dare risposte innovative ad esigenze complesse.
Riepilogo per punti chiave:
· Superamento della frammentazione delle figure ausiliarie.
· Standardizzazione nazionale della formazione e delle competenze.
· Riconoscimento e spendibilità della qualifica in tutto il Paese.
· Valorizzazione della persona assistita e dei contesti relazionali.
· Promozione della formazione continua e della crescita professionale.
· Flessibilità operativa e maggior efficienza nei servizi.
· Impatto positivo sulle politiche locali e possibilità di innovazione continua.
Capitolo 12 – DELIBERA DELLA GIUNTA REGIONALE TOSCANA N. 1052/2001
QUIZ
Sperimentazione precoce e ruolo pionieristico della Regione Toscana
Struttura e regolamentazione della formazione OSS in Toscana
Riconoscimento per equipollenza e valorizzazione delle competenze pregresse
COMPLETA FRASI
1. Introduzione
La delibera si caratterizza per un approccio sistemico e multidimensionale: individua linee guida dettagliate che consentono di superare la frammentazione storica tra le diverse professionalità di supporto (come OTA e ADEST), unificandole in un unico profilo dotato di competenze trasversali. Questo passaggio è fondamentale per assicurare risposte adeguate ai bisogni di una popolazione in evoluzione, sempre più caratterizzata dalla presenza di anziani, persone con disabilità, fragilità sociali e patologie croniche.
Attraverso la definizione di un ordinamento didattico strutturato, articolato in moduli teorici, esercitazioni pratiche e tirocini in contesti reali, la delibera garantisce la costruzione di un sapere professionale solido e aggiornato, capace di promuovere non solo l’assistenza ma anche l’autonomia e il benessere della persona assistita. Il valore aggiunto di questo atto normativo risiede nella sua attenzione all’integrazione tra i saperi sanitari, psicologici e sociali, in linea con i più moderni approcci alla cura e all’accompagnamento.
Un altro elemento di assoluta innovazione introdotto dalla delibera è la valorizzazione delle esperienze e delle competenze pregresse degli operatori in servizio, ai quali viene riconosciuto un percorso formativo personalizzato attraverso il sistema dei crediti formativi. Ciò significa che chi già operava come OTA o ADEST può transitare verso il nuovo ruolo di OSS senza perdere il patrimonio di conoscenze acquisite, ma semplicemente integrando quanto necessario tramite moduli aggiuntivi, fino a un massimo di 200 ore. Questa soluzione protegge i diritti degli operatori e al tempo stesso favorisce una rapida diffusione del nuovo profilo su tutto il territorio.
Contestualmente, la delibera definisce standard formativi regionali omogenei, assicurando che chi ottiene il titolo di OSS in Toscana acquisisca competenze pienamente riconoscibili anche a livello nazionale. Ne deriva un sistema formativo coeso e trasparente, che agevola la mobilità professionale, l’aggiornamento continuo e la qualità degli interventi.
La Toscana si conferma, così, laboratorio di buone pratiche: la sua capacità di anticipare le trasformazioni normative e di tradurle in soluzioni concrete rappresenta un punto di riferimento per altre regioni, contribuendo a innalzare il livello dell’offerta socio-sanitaria italiana. L’impatto di questa delibera si misura non solo nell’efficienza delle strutture e nella preparazione degli operatori, ma soprattutto nella capacità di rispondere tempestivamente ai nuovi bisogni della collettività, in un’ottica di inclusione, dignità e centralità della persona. L’esperienza toscana dimostra come una visione strategica e lungimirante, unita a strumenti normativi innovativi, possa produrre risultati tangibili e duraturi nel tempo.
Questa scelta, sancita dalle Delibere regionali n.358/1999 e n.955/2000, rifletteva già gli orientamenti nazionali che auspicavano la nascita di un operatore unico, in grado di operare trasversalmente nei diversi contesti dell’assistenza. La sperimentazione toscana non si è limitata a un semplice ampliamento dei contenuti didattici, ma ha coinvolto anche la strutturazione di percorsi formativi in moduli, alternando teoria, esercitazioni e tirocini pratici, per garantire l’acquisizione di competenze complesse e spendibili nell’assistenza quotidiana.
Le classi pilota hanno rappresentato un vero laboratorio di innovazione, dove l’integrazione tra i saperi ha favorito una nuova cultura professionale centrata sulla persona assistita, sul lavoro di équipe e sulla collaborazione intersettoriale. Questa impostazione ha permesso ai futuri OSS di acquisire flessibilità, autonomia operativa e capacità di risposta alle diverse esigenze della popolazione, come anziani, persone con disabilità, o soggetti fragili.
Il coinvolgimento di docenti provenienti sia dal settore sanitario che da quello sociale ha creato sinergie preziose, rendendo il curriculum formativo più ricco ed efficace. La Toscana ha così posto le basi per una mobilità professionale più agevole, favorendo il riconoscimento delle competenze su scala regionale e nazionale, e promuovendo l’aggiornamento continuo degli operatori.
Queste iniziative hanno testimoniato, agli occhi delle altre regioni, la forza della visione strategica toscana, che ha saputo anticipare i cambiamenti normativi e preparare il sistema locale alla piena attuazione dell’Accordo Stato-Regioni del 2001. Il risultato è stato la creazione di un profilo professionale moderno, capace di rispondere con efficacia alle nuove sfide della sanità e del sociale, in un’ottica di inclusione, qualità e dignità dell’assistenza. La Toscana, dunque, si è affermata come precursore di buone pratiche, offrendo un modello formativo replicabile e sostenibile che ha innalzato lo standard dei servizi offerti e rafforzato la centralità della persona nella progettazione socio-sanitaria.
Ø RIASSUNTO DEL PARAFRAFO PER PUNTI
La Delibera della Giunta Regionale Toscana n.1052 del 24 settembre 2001 ha introdotto una figura professionale innovativa, l’Operatore Socio-Sanitario (OSS), per integrare competenze sanitarie e sociali nell’assistenza alla persona. Questo provvedimento ha rappresentato un punto di svolta per il sistema socio-sanitario regionale, anticipando le esigenze di una popolazione con crescenti bisogni complessi.
· Introduzione della figura OSS: La delibera ha unificato professionalità di supporto precedenti in un unico profilo con competenze trasversali, rispondendo alle nuove esigenze di assistenza a persone anziane, con disabilità e fragilità sociali.
· Ordinamento didattico strutturato: È stato definito un percorso formativo modulare che combina teoria, pratica e tirocini, favorendo un sapere professionale integrato tra ambito sanitario, psicologico e sociale.
· Valorizzazione delle esperienze pregresse: Gli operatori già in servizio come OTA o ADEST possono accedere a un percorso formativo personalizzato tramite crediti formativi, integrando le competenze senza perdere il bagaglio acquisito.
· Standard formativi omogenei e modello replicabile: La delibera assicura riconoscimento nazionale delle competenze acquisite, promuovendo mobilità professionale e aggiornamento continuo, posizionando la Toscana come modello di buone pratiche nel settore socio-sanitario.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo della Delibera n.1052/2001 nel sistema socio-sanitario toscano?
È un atto cardine che ha trasformato il sistema regionale, recependo l’Accordo Stato-Regioni e definendo operativamente la figura dell’OSS.
2. Perché la Regione Toscana è considerata un precursore nella formazione OSS?
Perché ha avviato corsi sperimentali OTA già nel 1999/2000, anticipando l’integrazione tra ambiti sanitario e sociale.
3. Quali professionalità sono state unificate nel profilo OSS?
Le figure di supporto come OTA e ADEST sono state integrate in un unico profilo con competenze trasversali.
4. Come è strutturato il percorso formativo OSS in Toscana?
In moduli teorici, esercitazioni pratiche e tirocini, per garantire competenze complesse e applicabili.
5. Quali competenze sviluppa l’OSS secondo la delibera toscana?
Competenze sanitarie, psicologiche e sociali, con attenzione all’autonomia e al benessere della persona assistita.
6. Come vengono valorizzate le esperienze pregresse degli operatori?
Attraverso crediti formativi e moduli integrativi fino a 200 ore, evitando la perdita delle competenze già acquisite.
7. Qual è il vantaggio del sistema dei crediti formativi?
Permette un percorso personalizzato per gli operatori già attivi, favorendo una rapida transizione al profilo OSS.
8. La qualifica OSS ottenuta in Toscana è riconosciuta a livello nazionale?
Sì, grazie agli standard formativi regionali omogenei e conformi all’Accordo Stato-Regioni.
9. Quali elementi innovativi ha introdotto la Toscana nella formazione OSS?
L’integrazione tra saperi, la valorizzazione delle esperienze pregresse e la strutturazione modulare del percorso.
10. Qual è l’impatto della delibera sulla qualità dei servizi socio-sanitari?
Ha migliorato l’efficienza, la preparazione degli operatori e la capacità di risposta ai bisogni della collettività.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Innovazione normativa e visione strategica della Regione Toscana
Struttura e finalità del percorso formativo OSS secondo la DGR 1052/2001
Valorizzazione competenze pregresse e mobilità professionale nella Regione Toscana
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
2. Contenuto della Delibera 1052/2001: recepimento e innovazioni
La Delibera n.1052/2001 della Regione Toscana si colloca esattamente nell’intento di colmare il divario tra le differenti realtà territoriali in materia di formazione degli operatori di supporto, definendo standard formativi comuni e criteri omogenei per il riconoscimento e la validità (spendibilità) del titolo di OSS su tutto il territorio regionale. In sintesi, i punti salienti e le innovazioni introdotte da questo atto normativo sono:
Recepimento dell’Accordo nazionale: la Regione Toscana, con la Delibera 1052/2001, compie un importante passo avanti nel recepimento dell’Accordo Stato-Regioni del 22 febbraio 2001, sancendo in modo formale e operativo la nascita della figura dell’Operatore Socio-Sanitario (OSS). In questo modo, le precedenti figure di supporto, come l’Operatore Tecnico Addetto all’Assistenza (OTA) e l’Addetto all’Assistenza (ADEST), vengono integrate in un unico profilo professionale, dotato di competenze sia sanitarie sia sociali. Questo superamento della frammentazione crea una figura più versatile e rispondente alle reali esigenze del sistema socio-sanitario, pronta ad operare efficacemente nei diversi contesti di cura, assistenza e riabilitazione. L’integrazione delle competenze permette di garantire una maggiore coerenza nei servizi offerti e di valorizzare le esperienze pregresse degli operatori, che possono così vedere riconosciute le proprie capacità e percorsi formativi. Il recepimento dell’Accordo a livello regionale, inoltre, favorisce l’omogeneità degli standard formativi e la spendibilità del titolo su tutto il territorio nazionale, facilitando mobilità lavorativa e crescita professionale. L’OSS diventa quindi un punto di riferimento essenziale nell’evoluzione dei servizi alla persona, rispondendo sia alle richieste istituzionali che alle necessità delle cittadine e dei cittadini.
· Regolamentazione del corso di formazione OSS: la regolamentazione del corso di formazione per Operatore Socio-Sanitario (OSS), introdotta dalla Delibera 1052/2001 della Regione Toscana, rappresenta un modello di riferimento per qualità e coerenza didattica. Il corso prevede una durata annuale, per un totale di 1000 ore, suddivise tra lezioni teoriche e attività pratiche, rispondendo così pienamente agli standard nazionali. L’ordinamento didattico, dettagliato nel Regolamento allegato alla delibera, garantisce una formazione multidisciplinare, articolata in aree sanitarie, sociali e psicologiche, affinché le operatrici e gli operatori acquisiscano competenze trasversali. Il percorso si compone di un modulo di base, volto a fornire le conoscenze fondamentali, e di un modulo professionalizzante, che approfondisce le abilità operative, integrando esercitazioni e momenti di tirocinio. Quest’ultimo, della durata di almeno 450 ore, permette di sperimentare direttamente le attività nei contesti di cura, favorendo l’apprendimento pratico e il confronto con i professionisti del settore. L’organizzazione del corso è disciplinata da criteri amministrativi precisi, che assicurano trasparenza e uniformità nell’erogazione su tutto il territorio regionale. Infine, la struttura didattica promuove la valorizzazione delle competenze pregresse e la crescita professionale, rendendo il titolo OSS spendibile e riconosciuto in ambito nazionale, e garantendo così qualità e omogeneità nei servizi alla persona.
· Curriculum formativo unificato: Il curriculum formativo unificato dell’OSS, approvato dalla Giunta come Allegato 2 alla Delibera 1052/2001, rappresenta una garanzia di omogeneità e qualità per tutti i percorsi OSS attivati nella Regione Toscana. La struttura del curriculum stabilisce in modo preciso le materie di insegnamento – sia teoriche che pratiche – e la relativa distribuzione delle ore, assicurando che ogni operatore acquisisca competenze multidisciplinari e trasversali, indipendentemente dalla sede di formazione. Questo approccio consente di superare disparità territoriali e offre agli operatori una solida preparazione spendibile su tutto il territorio regionale e anche oltre, grazie all’allineamento con l’Accordo nazionale. L’unificazione dei contenuti didattici facilita la mobilità lavorativa tra diverse aree della Toscana, permettendo ad esempio che un OSS formato a Firenze abbia le stesse abilità di uno formato a Siena. Inoltre, il riconoscimento del titolo in altre regioni diventa più agevole, favorendo la crescita professionale e la valorizzazione delle competenze. La chiarezza e la coerenza del curriculum contribuiscono a garantire servizi di qualità per chi opera nel settore socio-sanitario e a tutelare i diritti delle persone assistite. In questo modo, la Regione Toscana ha creato un modello di formazione avanzato e inclusivo, capace di rispondere concretamente alle nuove sfide del welfare contemporaneo.
· Moduli didattici integrativi post-base: i moduli didattici integrativi post-base rappresentano una delle innovazioni più significative introdotte dalla Delibera della Regione Toscana, rispondendo alle esigenze di chi possiede esperienze pregresse come OTA o ADEST. Questi percorsi formativi aggiuntivi, disciplinati dagli Allegati 3 e 4, sono progettati per colmare eventuali lacune nelle competenze sanitarie o sociali degli operatori, garantendo così un'effettiva equiparazione al nuovo profilo dell’OSS. In linea con l’articolo 9 dell’Accordo Stato-Regioni, vengono adottate misure compensative che permettono di valorizzare il patrimonio di esperienze e titoli già acquisiti, evitando inutili sovrapposizioni formative. La durata dei moduli può arrivare fino a un massimo di 200 ore supplementari, come previsto anche dagli standard nazionali, con contenuti specifici mirati al rafforzamento delle competenze mancanti. Questo sistema favorisce una transizione graduale e personalizzata verso la qualifica OSS, sostenendo la crescita professionale degli operatori in servizio. L’attivazione di tali moduli integrativi permette di ottimizzare i tempi di formazione, tutelando chi ha già maturato competenze operative e facilitando l’inserimento nel nuovo sistema socio-sanitario regionale. Inoltre, tale approccio contribuisce a mantenere alta la qualità dei servizi offerti, garantendo che ogni OSS sia dotato delle competenze multidisciplinari richieste dal ruolo.
· Riconoscimento dei titoli pregressi e crediti formativi: Il riconoscimento dei titoli pregressi e dei crediti formativi rappresenta una delle scelte più innovative e inclusive adottate dalla Regione Toscana nell’attuazione della Delibera 1052/2001. Questo meccanismo permette agli operatori che vantano un’esperienza significativa in ruoli affini (come OTA o ADEST), oppure che hanno già frequentato corsi specifici, di non dover ripercorrere per intero il percorso formativo previsto per OSS. Le competenze acquisite vengono valutate e quantificate in crediti formativi, permettendo così una personalizzazione del percorso verso la qualifica OSS: chi ha già esperienza dovrà frequentare soltanto i moduli mancanti, con particolare attenzione alle aree non coperte dalla formazione precedente. In questo modo si valorizza il patrimonio di conoscenze già posseduto dagli operatori e si evita la dispersione delle professionalità acquisite sul campo. Il sistema di crediti incentiva quindi il personale a compiere la transizione al nuovo profilo professionale, tutelando il lavoro svolto negli anni e promuovendo una crescita costante. Questa modalità garantisce una maggiore equità e favorisce la mobilità interna, rendendo il sistema formativo più flessibile e aderente alle reali esigenze degli operatori.
· Commissione d’esame e attestato finale: La commissione d’esame per la qualifica OSS, così come delineata dalla Delibera 1052/2001, rappresenta un esempio virtuoso di integrazione tra saperi e professionalità. La presenza di due esperti nominati dalla Regione – uno dell’area sanitaria e uno dell’area sociale – garantisce che la valutazione sia equa e rispondente alle esigenze multidisciplinari del ruolo. A questi si aggiungono il direttore del corso, un docente e un tutor, figure centrali che hanno seguito il percorso degli aspiranti operatori e possono apprezzarne crescita e competenze acquisite. Tale composizione riflette la volontà di assicurare che il futuro OSS sia preparato tanto sugli aspetti clinici quanto su quelli relazionali e sociali, valorizzando la formazione trasversale. La commissione, nel corso dell’esame finale, propone prove sia teoriche che pratiche, in linea con le disposizioni nazionali, per verificare la reale padronanza delle conoscenze e la capacità di applicarle in contesti operativi. Viene ribadita l’obbligatorietà della frequenza, a tutela della qualità del percorso formativo e dell’effettivo apprendimento. Solo chi dimostra di aver raggiunto gli obiettivi didattici e di sapersi confrontare con le diverse situazioni assistenziali può ottenere l’attestato finale, che costituisce titolo ufficiale per l’inserimento lavorativo. In tal modo, la commissione d’esame diventa garanzia di competenza e professionalità, offrendo sicurezza alle persone assistite e valorizzando il ruolo dell’OSS nel sistema socio-sanitario regionale.
· Pianificazione dei corsi e transizione OTA/OSS: la Delibera 1052/2001 della Regione Toscana segna una svolta decisiva nella formazione degli operatori di supporto, stabilendo che dal 2002 il percorso per diventare Operatore Socio-Sanitario (OSS) diventa l’unico standard regionale. Con questa decisione, si interrompe l’attivazione di nuovi corsi per la qualifica di Operatore Tecnico Addetto all’Assistenza (OTA), mentre viene garantita la conclusione dei corsi OTA già avviati e approvati dalle precedenti delibere (DGR 955/2000 e DGR 85/2001). La transizione non è quindi brusca, ma pianificata: gli operatori che hanno iniziato il percorso OTA possono terminarlo, mentre per il futuro il ruolo di OSS diventa il riferimento unico per chi vuole entrare nel settore socio-sanitario come personale di supporto. In questo modo, si avvia un processo di unificazione delle carriere, con OTA e ADEST che vengono gradualmente assorbiti nel nuovo profilo OSS. Questa scelta semplifica la gestione delle risorse umane, elimina sovrapposizioni di ruoli e garantisce una maggiore coerenza nei servizi offerti. Il personale viene infatti formato secondo standard comuni, facilitando la mobilità professionale e valorizzando le competenze multidisciplinari. L’utente finale beneficia di un’assistenza più integrata e personalizzata, grazie alla presenza di operatori con una preparazione omogenea e aggiornata. La pianificazione dei corsi e la transizione verso l’OSS rappresentano dunque un passo fondamentale verso la modernizzazione e l’efficienza del sistema socio-sanitario regionale, rispondendo alle esigenze delle cittadine e dei cittadini e promuovendo la qualità della cura.
Gli allegati tecnici alla delibera (Regolamento del corso, Curriculum formativo, Moduli integrativi e criteri di riconoscimento dei crediti) evidenziano la completezza e la lungimiranza dell’approccio toscano. Mentre alcune regioni si limitarono a recepire l’Accordo con atti brevi, la Toscana produsse un provvedimento molto articolato, segno di una strategia operativa dettagliata volta a garantire uniformità formativa, qualità didattica e spendibilità del titolo su tutto il territorio.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Delibera 1052/2001 della Regione Toscana rappresenta un passo fondamentale per uniformare e migliorare la formazione degli Operatori Socio-Sanitari (OSS) sul territorio regionale, integrando competenze sanitarie e sociali in un unico profilo professionale riconosciuto a livello nazionale.
· Recepimento Accordo nazionale: La delibera sancisce formalmente la nascita dell'OSS integrando le precedenti figure di supporto (OTA e ADEST) in un profilo unico e versatile, promuovendo omogeneità formativa e mobilità lavorativa.
· Regolamentazione corso OSS: Il corso ha durata annuale con 1000 ore tra teoria e pratica, articolato in moduli base e professionalizzanti, con almeno 450 ore di tirocinio per garantire competenze multidisciplinari e qualità didattica uniforme.
· Curriculum formativo unificato: Il curriculum approvato definisce materie e distribuzione oraria uniformi, assicurando preparazione coerente e spendibilità del titolo su tutto il territorio regionale e nazionale.
· Moduli didattici integrativi post-base: Sono previsti moduli aggiuntivi fino a 200 ore per operatori con esperienza pregressa (OTA, ADEST), per colmare lacune e favorire la transizione al profilo OSS valorizzando competenze già acquisite.
· Riconoscimento titoli e crediti formativi: Il sistema di riconoscimento valorizza le esperienze pregresse evitando la ripetizione completa del percorso formativo, personalizzando il percorso verso la qualifica OSS.
· Commissione d’esame e attestato finale: La commissione multidisciplinare valuta con prove teoriche e pratiche il raggiungimento degli obiettivi formativi, garantendo la qualità e l’effettivo apprendimento per il rilascio dell’attestato.
· Pianificazione corsi e transizione OTA/OSS: Dal 2002 l’OSS diventa l’unico percorso formativo regionale, con una transizione programmata che consente il completamento dei corsi OTA in corso e l’assorbimento graduale nel nuovo profilo OSS.
· Allegati tecnici e strategia regionale: Gli allegati alla delibera dettagliano regolamento, curriculum, moduli integrativi e criteri di riconoscimento crediti, evidenziando un approccio completo e lungimirante volto a uniformare e valorizzare la formazione OSS.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è l’obiettivo principale della Delibera 1052/2001?
Uniformare la formazione degli operatori di supporto e recepire operativamente l’Accordo Stato-Regioni del 2001, istituendo il profilo dell’Operatore Socio-Sanitario (OSS).
2. Quali figure professionali sono state integrate nel profilo OSS?
L’Operatore Tecnico Addetto all’Assistenza (OTA) e l’Addetto all’Assistenza (ADEST), unificati in un unico profilo con competenze sanitarie e sociali.
3. Quante ore dura il corso di formazione OSS in Toscana?
Il corso ha una durata annuale di 1000 ore, suddivise tra teoria, esercitazioni pratiche e tirocinio.
4. Quali competenze sviluppa il curriculum formativo OSS?
Competenze multidisciplinari in ambito sanitario, sociale e psicologico, con attenzione all’autonomia e al benessere della persona assistita.
5. Che ruolo hanno i moduli didattici integrativi post-base?
Permettono agli operatori già formati come OTA o ADEST di colmare eventuali lacune, fino a un massimo di 200 ore, per ottenere la qualifica OSS.
6. Come funziona il riconoscimento dei titoli pregressi?
Le esperienze e i titoli già acquisiti vengono valutati tramite crediti formativi, riducendo il percorso formativo necessario per ottenere la qualifica OSS.
7. Chi compone la commissione d’esame finale per OSS?
Il direttore del corso, un docente, un tutor, un esperto sanitario, un esperto sociale e un segretario amministrativo.
8. Cosa garantisce l’attestato finale OSS?
Il titolo ufficiale per l’inserimento lavorativo nel sistema socio-sanitario, riconosciuto a livello regionale e nazionale.
9. Cosa prevede la delibera per la transizione dai corsi OTA ai corsi OSS?
La cessazione dei nuovi corsi OTA dal 2002, con conclusione dei corsi già avviati e avvio strutturale dei corsi OSS come unico standard regionale.
10. Qual è il valore aggiunto del modello toscano?
Una strategia operativa dettagliata che garantisce qualità, inclusività, mobilità professionale e centralità della persona nei servizi socio-sanitari.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Recepimento operativo dell’Accordo Stato-Regioni del 2001
Unificazione dei profili OTA e ADEST nel ruolo OSS
Struttura e durata del corso OSS in Toscana
Curriculum formativo OSS unificato e coerenza regionale
Competenze multidisciplinari dell’OSS
Moduli integrativi OSS post-base per operatori già formati
Sistema dei crediti formativi e valorizzazione delle esperienze pregresse
Composizione e funzione della commissione d’esame OSS
Transizione pianificata dai corsi OTA ai corsi OSS
Impatto del modello toscano sulla qualità dei servizi socio-sanitari
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO (10 per ogni punto)
Accedi ai Forms Web
Obiettivo principale della Delibera 1052/2001
Figure professionali integrate nel profilo OSS
Durata del corso di formazione OSS in Toscana
Competenze sviluppate dal curriculum formativo OSS
Ruolo dei moduli didattici integrativi post-base
Come funziona il riconoscimento dei titoli pregressi
Composizione della commissione d’esame
Cosa garantisce l’attestato finale OSS
Transizione dai corsi OTA ai corsi OSS
Valore aggiunto del modello toscano nell'erogazione dei servizi socio-sanitari
3. Integrazione Socio-Sanitaria e Profilo Multidisciplinare dell’OSS toscano
Con la Delibera della Giunta Regionale Toscana n. 1052/2001, la Toscana ha recepito l’Accordo Stato-Regioni del 22 febbraio 2001 istituendo la figura dell’Operatore Socio-Sanitario (OSS). Questa delibera nasce dall’esigenza di integrare l’area sanitaria e quella sociale, creando un operatore unico in grado di operare trasversalmente nei due ambiti. L’OSS rappresenta dunque il superamento della tradizionale separazione tra servizi sanitari e sociali, attraverso un percorso formativo unitario e multidisciplinare di 1000 ore. Di seguito si approfondiscono i punti chiave di questa integrazione socio-sanitaria e del profilo professionale dell’OSS.
a) Il superamento della separazione tra area sanitaria e sociale
In passato, l’assistenza era frammentata: esistevano figure dedicate all’ambito sanitario e figure proprie dell’ambito sociale, con percorsi formativi e competenze distinti. La Delibera 1052/01 sancisce un cambiamento epocale, superando la separazione tra sanitario e sociale in favore di un approccio unitario. L’OSS viene formato per intervenire “sia in ambito sanitario che sociale”, garantendo continuità assistenziale. Ciò significa che un unico operatore può fornire cure di base e supporto sia per i bisogni sanitari (ad esempio igiene, alimentazione assistita) sia per quelli sociali (come aiuto nella vita quotidiana e sostegno relazionale) dell’utente. Questa integrazione socio-sanitaria migliora la presa in carico globale della persona, evitando vuoti di assistenza tra i due settori e assicurando interventi più coordinati.
b) Le competenze multidisciplinari dell’OSS toscano
L’OSS toscano possiede un profilo multidisciplinare, risultato di una formazione che abbraccia molteplici aree disciplinari. Il curriculum formativo di 1000 ore combina insegnamenti teorici e pratica sul campo, in modo da sviluppare competenze sia tecnico-sanitarie sia psico-sociali. In particolare, le attività svolte dall’OSS coprono tre macro-ambiti:
· Assistenza diretta e aiuto domestico–alberghiero: comprende l’aiuto nelle attività quotidiane dell’assistito, come l’igiene personale, l’alimentazione, la vestizione e la cura dell’ambiente di vita. L’OSS, ad esempio, è formato per fare il bagno a letto a una persona non autosufficiente o per supportarla nell’assunzione dei pasti.
· Intervento igienico-sanitario e di carattere sociale: include prestazioni di base in ambito sanitario (piccole medicazioni, rilevazione di parametri vitali, supporto alla mobilizzazione per prevenire piaghe da decubito) insieme ad attività di tipo sociale, come l’accompagnamento a servizi del territorio, il sostegno nella socializzazione e nell’integrazione dell’utente nel suo contesto. Questa dualità riflette la capacità di rispondere sia ai bisogni di salute fisica sia a quelli sociali e relazionali.
· Supporto gestionale, organizzativo e formativo: l’OSS collabora con gli altri professionisti nella gestione del piano assistenziale e può contribuire alla formazione di tirocinanti o caregiver. Ad esempio, può partecipare a riunioni di équipe per discutere il caso assistito, tenere documentazione di servizio, o istruire i familiari sull’uso di ausili per l’assistenza domiciliare.
Grazie a questa multidisciplinarità, l’OSS è in grado di adattarsi a diversi contesti operativi (dall’ospedale alla casa di riposo, fino al domicilio dell’assistito) garantendo un approccio flessibile e completo. La formazione integrata gli consente di “svolgere la sua attività sia nel settore sociale che in quello sanitario”, lavorando in sinergia con professionisti sanitari (infermieri, medici) e sociali (assistenti sociali, educatori) per rispondere in modo globale ai bisogni dell’utente.
c) La centralità della persona assistita
Un principio cardine introdotto con l’integrazione socio-sanitaria è la centralità della persona assistita. Tutte le attività dell’OSS “sono rivolte alla persona e al suo ambiente di vita”, ponendo l’utente al centro del processo assistenziale. Ciò implica considerare ogni aspetto del benessere dell’individuo: non solo curare una malattia o supplire a una disabilità, ma prendersi cura della persona nella sua globalità (fisica, psicologica e sociale).
L’OSS opera con l’obiettivo di soddisfare i bisogni primari dell’assistito e “favorire il benessere e l’autonomia dell’utente”. In pratica, la centralità della persona significa che l’OSS adatta il suo intervento alle esigenze specifiche di ciascun individuo, rispettandone i ritmi, le abitudini e la dignità. Ad esempio, nell’assistenza a un anziano a domicilio, l’OSS non si limita a svolgere compiti routinari, ma ascolta attivamente la persona, ne osserva lo stato d’animo e modula il supporto in modo da mantenerla il più possibile autonoma nelle attività quotidiane.
Mettere la persona al centro comporta anche un approccio relazionale ed empatico: l’OSS instaura una relazione di fiducia con l’assistito, ne coglie i bisogni espressi e inespressi, e fa da ponte comunicativo con gli altri professionisti (infermieri, medici, assistenti sociali) o con i familiari. In questo modo, l’assistenza diventa un percorso condiviso con la persona assistita, che viene coinvolta e rispettata nelle decisioni che la riguardano. La delibera toscana, puntando sull’OSS, rafforza quindi un modello di cura personalizzato e umanizzato, dove al centro vi è la qualità di vita dell’utente.
d) L’unificazione delle figure di supporto preesistenti
L’introduzione dell’OSS in Toscana ha comportato l’unificazione di precedenti figure di supporto attive separatamente nell’area sanitaria e in quella sociale. Prima del 2001 esistevano profili distinti, come ad esempio l’Operatore Tecnico Addetto all’Assistenza (OTA) nel settore sanitario e l’Addetto all’Assistenza di Base (AAB) nel settore socio-assistenziale. Queste figure avevano formazioni differenti e operavano parallelamente, creando talvolta sovrapposizioni o lacune nelle mansioni.
La Delibera 1052/01 confluisce le vecchie qualifiche nel nuovo profilo unico OSS. In particolare, il provvedimento prevede l’equipollenza (cioè la piena equivalenza giuridica) del titolo di OTA a quello di OSS. Ciò significa che chi era in possesso dell’attestato di OTA, conseguito secondo la normativa precedente (DM 295/1991), viene riconosciuto come OSS senza necessità di ulteriore formazione. Allo stesso modo, viene riconosciuto come OSS anche chi già possedeva sia la qualifica di AAB (ottenuta ai sensi della L.845/1978) sia quella di OTA. Di fatto, l’OSS unifica le competenze che erano suddivise tra OTA (ambito sanitario) e AAB (ambito sociale) in un unico ruolo polivalente.
Oltre a riconoscere i titoli preesistenti, la Regione Toscana ha sospeso l’attivazione di nuovi corsi per le vecchie figure (come l’OTA) già dal 2001, puntando esclusivamente sulla formazione degli OSS. Questa scelta ha garantito omogeneità nel profilo degli operatori di supporto: invece di figure separate con formazione parziale, il sistema sanitario e sociale toscano può ora contare su operatori con una formazione completa e integrata. L’unificazione facilita anche la mobilità del personale tra diversi servizi e assicura standard professionali uniformi su tutto il territorio regionale.
In sintesi, grazie alla Delibera 1052/01, la Toscana ha realizzato una riforma importante nel settore socio-sanitario: integrazione tra servizi sanitari e sociali, multidisciplinarità delle competenze dell’OSS, centralità della persona assistita come filo conduttore dell’intervento, e unificazione delle figure di supporto in un unico profilo professionale. Questo paradigma innovativo ha migliorato la qualità e l’efficacia dell’assistenza, formando operatori capaci di rispondere in modo completo ai bisogni della popolazione e di collaborare attivamente in équipe per il benessere globale dell’individuo.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'introduzione della figura dell'Operatore Socio-Sanitario (OSS) in Toscana ha segnato una svolta nell'integrazione tra i servizi sanitari e sociali, creando un profilo professionale multidisciplinare volto a garantire un'assistenza completa e centrata sulla persona.
· Integrazione tra sanitario e sociale: La Delibera Regionale Toscana n. 1052/2001 ha superato la tradizionale separazione tra assistenza sanitaria e sociale, formando l'OSS per operare trasversalmente in entrambi gli ambiti e assicurare continuità assistenziale.
· Competenze multidisciplinari: L'OSS toscano acquisisce una formazione di 1000 ore che combina teoria e pratica, sviluppando competenze tecnico-sanitarie, psico-sociali e gestionali, e svolge attività che spaziano dall'assistenza diretta all'aiuto domestico, all'intervento igienico-sanitario e al supporto organizzativo e formativo.
· Centralità della persona assistita: L'OSS pone l'utente al centro dell'intervento, considerando il benessere globale fisico, psicologico e sociale, adattando l'assistenza alle esigenze individuali e instaurando un rapporto empatico e di fiducia per favorire autonomia e qualità di vita.
· Unificazione delle figure di supporto: La figura dell'OSS ha unificato precedenti profili distinti come l'Operatore Tecnico Addetto all’Assistenza (OTA) e l’Addetto all’Assistenza di Base (AAB), riconoscendo l'equipollenza dei titoli preesistenti e sospendendo la formazione delle vecchie qualifiche per garantire omogeneità e mobilità professionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è l’OSS secondo la Delibera 1052/2001 della Regione Toscana?
L’Operatore Socio-Sanitario (OSS) è una figura professionale istituita per integrare l’assistenza sanitaria e sociale, capace di operare in entrambi gli ambiti grazie a una formazione multidisciplinare di 1000 ore.
2. Qual è l’obiettivo principale dell’integrazione socio-sanitaria?
Superare la frammentazione tra servizi sanitari e sociali, garantendo continuità assistenziale attraverso un unico operatore che risponde ai bisogni fisici, psicologici e relazionali dell’utente.
3. Quali competenze possiede l’OSS toscano?
L’OSS è formato in tre macro-ambiti: assistenza diretta e aiuto domestico–alberghiero, intervento igienico-sanitario e sociale, supporto gestionale, organizzativo e formativo.
4. In quali contesti può operare l’OSS?
L’OSS può lavorare in ospedali, case di riposo, servizi domiciliari e strutture socio-assistenziali, adattandosi con flessibilità ai diversi ambienti operativi.
5. Come si realizza la centralità della persona assistita?
L’OSS pone l’utente al centro dell’intervento, rispettandone ritmi, abitudini e dignità, e promuovendo benessere e autonomia attraverso un approccio empatico e relazionale.
6. Quali attività rientrano nell’assistenza diretta dell’OSS?
Aiuto nell’igiene personale, alimentazione, vestizione, cura dell’ambiente di vita e supporto nelle attività quotidiane dell’assistito.
7. Cosa comprende l’intervento igienico-sanitario e sociale dell’OSS?
Prestazioni sanitarie di base (medicazioni, rilevazione parametri vitali) e attività sociali (accompagnamento, socializzazione, integrazione nel contesto).
8. Quali figure professionali collaborano con l’OSS?
L’OSS lavora in sinergia con infermieri, medici, assistenti sociali, educatori e caregiver, partecipando anche alla formazione e alla gestione del piano assistenziale.
9. Cosa significa l’unificazione delle figure di supporto preesistenti?
La figura dell’OSS ha sostituito profili precedenti come OTA e AAB, unificando competenze sanitarie e sociali in un unico ruolo riconosciuto e polivalente.
10. Chi possiede titoli OTA o AAB è considerato OSS?
Sì, la Delibera 1052/01 riconosce l’equipollenza dei titoli OTA e AAB al profilo OSS, senza necessità di ulteriore formazione, garantendo omogeneità professionale.
Ø QUIZ A RISPOSTA MULTIPLA
Competenze tecnico-sanitarie dell’OSS
Competenze psico-sociali dell’OSS
Ruolo dell’OSS nel supporto gestionale e formativo
Centralità della persona assistita nel modello toscano
Unificazione delle figure preesistenti, OTA e AAB, in quella dell’OSS
Struttura del percorso formativo dell’OSS
Collaborazione interdisciplinare dell’OSS
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Competenze tecnico-sanitarie dell’OSS
Competenze psico-sociali dell’OSS
Ruolo dell’OSS nel supporto gestionale e formativo
Centralità della persona assistita nel modello toscano
Unificazione delle figure preesistenti, OTA e AAB, in quella dell’OSS
Struttura del percorso formativo dell’OSS
Collaborazione interdisciplinare dell’OSS
4. Formazione Continua e Reti Formative
Un elemento qualificante dell’esperienza toscana è l’attenzione rivolta alla formazione continua degli OSS e alla costruzione di reti collaborative tra enti formatori e servizi. La consapevolezza è che la professionalità va mantenuta e accresciuta nel tempo, visto che i bisogni della popolazione e le normative sanitarie-sociali evolvono continuamente.
Già nel profilo nazionale dell’OSS è insito l’obbligo morale all’aggiornamento: tra le attività dell’OSS rientra la collaborazione nell’individuare i propri bisogni formativi e la frequenza di corsi di aggiornamento professionale. La Toscana recepisce e sottolinea questo aspetto, prevedendo percorsi di aggiornamento periodici e specializzazioni post-base. Ad esempio, oltre al corso base di 1000 ore, il sistema toscano ha introdotto i moduli di formazione complementare (citati anche nella delibera come moduli post-base) per approfondire competenze specifiche in ambito sanitario (come l’assistenza ai pazienti diabetici, supporto a terapie, etc.) che permettono all’OSS di acquisire un profilo specializzato (talvolta denominato OSS con formazione complementare in assistenza sanitaria). Ciò consente agli operatori di ampliare le proprie competenze nel corso della carriera e rispondere a particolari esigenze dei servizi.
La Regione Toscana promove la creazione di reti tra i soggetti coinvolti nella formazione e nell’impiego degli OSS. Fin dall’inizio, i corsi OSS sono stati organizzati in collaborazione con le Aziende Sanitarie Locali e Aziende Ospedaliere del territorio, che dispongono dei formatori qualificati e delle sedi di tirocinio per formare sul campo i nuovi operatori. Tale modello continua ancora oggi: ad esempio, per l’anno formativo 2023/24 la Giunta regionale ha stanziato risorse per affidare alle aziende sanitarie e ospedaliere universitarie l’organizzazione di 41 corsi OSS sul territorio, con l’obiettivo di formare circa 1200 nuovi operatori in conseguenza del crescente fabbisogno emerso anche durante la pandemia. In questi corsi, oltre alla formazione di base, sono previsti come detto percorsi abbreviati per chi ha già qualifiche affini (segno di riconoscimento dei crediti pregressi) e moduli complementari di specializzazione, a dimostrazione che la filosofia della formazione modulare e continua introdotta nel 2001 è tuttora in atto.
La collaborazione istituzionale è un fattore chiave: negli anni la Regione ha stipulato accordi sia con il sistema sanitario che con quello educativo. Un esempio è il Protocollo d’intesa del 2016 tra Regione Toscana e Ufficio Scolastico Regionale, che ha permesso di attivare percorsi sperimentali per far conseguire la qualifica OSS agli studenti degli Istituti Professionali ad indirizzo socio-sanitario. Ciò significa coinvolgere anche la scuola secondaria nella filiera formativa dell’OSS, creando sinergia tra sistema educativo e sistema socio-sanitario. Gli istituti professionali, attraverso appositi percorsi integrati nel triennio finale, possono far diplomare i giovani già con la qualifica di OSS, ampliando così le opportunità occupazionali giovanili nel settore assistenziale. Questa iniziativa riflette la volontà della Regione di “promuovere un sistema di apprendimento dinamico e inclusivo” (come descritto nella richiesta), mettendo in rete scuole, aziende sanitarie (per i tirocini) e enti di formazione.
Inoltre, la Toscana ha incoraggiato la condivisione di buone pratiche tra gli enti erogatori della formazione OSS. Attraverso l’Osservatorio Sociale Regionale e altri organismi, vengono monitorati gli esiti formativi e si favorisce lo scambio di esperienze didattiche innovative tra i vari centri di formazione. Riunioni periodiche tra i responsabili dei corsi OSS delle diverse ASL e incontri con i rappresentanti regionali permettono di mantenere allineata la qualità formativa e di aggiornare i programmi in base alle nuove esigenze (ad esempio, inserendo nei corsi elementi di assistenza durante emergenze sanitarie, come emerso dal COVID-19, oppure competenze digitali di base per gestire cartelle informatizzate). Questa cultura dell’aggiornamento costante e del confronto è figlia della visione originaria del 2001: garantire che l’OSS non sia una figura statica, ma evolva con il sistema.
In sintesi, la formazione continua e le reti collaborative in Toscana assicurano che gli OSS mantengano alta la qualità dei servizi, attraverso: aggiornamenti professionali regolari, specializzazioni mirate, scambio di know-how tra formatori, e un sistema formativo integrato che coinvolge sanità, istruzione e comunità locali. Questo investimento nel capitale umano risponde all’idea che la qualità dell’assistenza dipenda in larga parte dalla motivazione e competenza di chi quotidianamente si prende cura delle persone fragili.
L’evoluzione continua del profilo OSS sottolinea l’importanza di una formazione permanente: il sistema toscano, in linea con le indicazioni nazionali, incoraggia gli OSS già qualificati a intraprendere percorsi di aggiornamento professionale costanti. Ciò garantisce che gli operatori socio-sanitari mantengano elevati standard di competenza e siano in grado di affrontare le nuove sfide emergenti nel settore, assicurando sempre un’assistenza di qualità alla persona.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La formazione continua degli Operatori Socio Sanitari (OSS) in Toscana è un processo dinamico e integrato che mira a mantenere e accrescere le competenze professionali per rispondere ai bisogni in evoluzione della popolazione e delle normative. Il sistema toscano valorizza la collaborazione tra enti formativi, servizi sanitari e istituzioni educative, promuovendo percorsi modulari, specializzazioni e aggiornamenti costanti per garantire un’assistenza di qualità.
· Formazione continua e specializzazioni: La Toscana prevede percorsi di aggiornamento periodici e moduli complementari post-base per approfondire competenze specifiche, permettendo agli OSS di acquisire profili specializzati e ampliare le proprie capacità durante la carriera.
· Reti collaborative territoriali: I corsi OSS sono organizzati in collaborazione con Aziende Sanitarie Locali e Ospedaliere, che mettono a disposizione formatori qualificati e sedi di tirocinio, con l’obiettivo di formare nuovi operatori e riconoscere crediti formativi pregressi.
· Collaborazione con il sistema educativo: Attraverso protocolli d’intesa, la Regione coinvolge anche gli istituti professionali socio-sanitari per far conseguire la qualifica OSS agli studenti, integrando scuola, formazione e servizi sanitari per favorire l’occupabilità giovanile.
· Condivisione di buone pratiche e aggiornamento: L’Osservatorio Sociale Regionale monitora gli esiti formativi e promuove lo scambio di esperienze tra centri di formazione, aggiornando i programmi in base a nuove esigenze come l’assistenza in emergenze sanitarie e competenze digitali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Perché la formazione continua è considerata fondamentale per gli OSS in Toscana?
La formazione continua è vista come essenziale per mantenere e accrescere la professionalità degli OSS, in risposta all’evoluzione dei bisogni della popolazione e delle normative socio-sanitarie.
2. Cosa prevede il profilo nazionale dell’OSS riguardo all’aggiornamento professionale?
Include un obbligo morale all’aggiornamento, con l’OSS chiamato a individuare i propri bisogni formativi e frequentare corsi di aggiornamento.
3. Quali percorsi formativi aggiuntivi offre il sistema toscano oltre al corso base?
Oltre al corso base di 1000 ore, sono previsti moduli di formazione complementare post-base per competenze specifiche in ambito sanitario.
4. Che cos’è l’OSS con formazione complementare in assistenza sanitaria?
È un profilo specializzato che l’OSS può acquisire frequentando moduli post-base su tematiche come assistenza a pazienti diabetici o supporto a terapie.
5. Come vengono organizzati i corsi OSS in Toscana?
In collaborazione con Aziende Sanitarie Locali e Ospedaliere, che forniscono formatori qualificati e sedi di tirocinio.
6. Quali iniziative ha promosso la Regione Toscana per coinvolgere le scuole nella formazione OSS?
Ha stipulato un protocollo con l’Ufficio Scolastico Regionale per attivare percorsi sperimentali negli Istituti Professionali socio-sanitari.
7. È possibile ottenere la qualifica OSS durante il percorso scolastico?
Sì, gli studenti degli Istituti Professionali possono diplomarsi già con la qualifica OSS grazie a percorsi integrati nel triennio finale.
8. Come viene monitorata la qualità della formazione OSS in Toscana?
Attraverso l’Osservatorio Sociale Regionale e incontri periodici tra responsabili dei corsi e rappresentanti regionali.
9. Quali competenze emergenti sono state integrate nei corsi OSS?
Competenze per l’assistenza in emergenze sanitarie (es. COVID-19) e competenze digitali per la gestione di cartelle informatizzate.
10. Qual è la filosofia alla base del sistema formativo toscano per OSS?
Promuovere un apprendimento dinamico e inclusivo, basato su aggiornamento costante, specializzazione e collaborazione tra sanità, istruzione e comunità.
Ø QUIZ RISPOSTA MULTIPLA
Obblighi e motivazioni della formazione continua per OSS
Struttura modulare del sistema formativo toscano
Collaborazione tra enti formatori e sistema sanitario
Integrazione tra sistema scolastico e formazione OSS
Monitoraggio, innovazione e aggiornamento dei programmi
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accessi ai Forms Web
Obblighi e motivazioni della formazione continua per OSS
Struttura modulare del sistema formativo toscano
Collaborazione tra enti formatori e sistema sanitario
Integrazione tra sistema scolastico e formazione OSS
Monitoraggio, innovazione e aggiornamento dei programmi
5. Impatti organizzativi e gestionali nei servizi
L’introduzione su larga scala degli OSS, formati secondo criteri omogenei, ha comportato significativi cambiamenti organizzativi nei servizi socio-sanitari toscani.
Nuovi modelli di lavoro in équipe: Come accennato, l’OSS entra a far parte integrante delle squadre assistenziali. Questo ha portato le strutture (ospedali, RSA, assistenza domiciliare, etc.) a ridefinire i protocolli operativi interni per sfruttare al meglio le competenze degli OSS. Ad esempio, nei reparti ospedalieri la presenza degli OSS permette di delegare a loro alcune attività di supporto al paziente che prima gravavano interamente sugli infermieri (come l’aiuto nell’alimentazione, nella mobilizzazione del paziente, nell’accompagnamento ai servizi igienici, ecc.), senza però perdere in qualità, anzi spesso migliorando il comfort del paziente grazie a personale dedicato. Allo stesso modo, nei servizi domiciliari l’OSS può svolgere sia compiti di assistenza igienico-sanitaria di base sia compiti di aiuto domestico e di socializzazione: questo “accorpa” in un unico intervento ciò che un tempo richiedeva l’intervento separato di più operatori, con benefici in termini di continuità assistenziale e relazione di fiducia con l’assistito.
Valorizzazione della trasversalità delle competenze: Le strutture hanno imparato a valorizzare il fatto che l’OSS possiede competenze ibride. Ciò consente maggiore flessibilità gestionale: un OSS può essere spostato dal reparto di degenza a un servizio territoriale con relativa facilità, perché il suo bagaglio formativo gli consente di adattarsi al contesto (conoscendo sia procedure sanitarie di base che principi di intervento sociale). La spendibilità del titolo OSS a livello nazionale inoltre consente mobilità non solo all’interno della regione ma anche fuori: un operatore qualificato in Toscana può partecipare a selezioni e concorsi in altre regioni, poiché l’attestato è riconosciuto ovunque secondo gli standard dell’Accordo Stato-Regioni.
Ridefinizione di ruoli e responsabilità: Con l’avvento dell’OSS come figura polivalente, le amministrazioni hanno dovuto aggiornare mansionari, regolamenti e contratti di lavoro. In ambito sanitario pubblico, l’OSS è stato inquadrato contrattualmente come categoria unica (Categoria B o Bs nel contratto del comparto Sanità) al posto del precedente profilo OTA. Le procedure operative standard sono state riviste: ad esempio, gli infermieri professionali (categoria sanitaria laureata) hanno potuto delegare alcune funzioni assistenziali di carattere semplice agli OSS, concentrandosi su attività a più elevata complessità. Anche i responsabili dei servizi sociali hanno potuto contare su operatori con maggiore formazione sanitaria, il che significa che un OSS in un centro disabili, ad esempio, può gestire piccole medicazioni o riconoscere segni di malessere fisico degli utenti senza dover subito chiamare un infermiere, implementando così una vigilanza proattiva sullo stato di salute degli assistiti.
Standard di qualità ed efficacia: L’introduzione di un profilo unico ha stimolato l’adozione di strumenti di valutazione della qualità dell’assistenza. Avendo un ruolo ben definito e formativamente qualificato, è possibile monitorare meglio le prestazioni degli OSS e il loro impatto sugli esiti assistenziali. La Regione Toscana, contestualmente alla riforma, ha avviato sistemi di verifica: ad esempio audit interni sulla soddisfazione degli utenti riguardo l’assistenza di base, o indicatori sulla continuità assistenziale pre e post dimissione (dove l’OSS gioca un ruolo). La presenza di OSS ha migliorato alcuni indicatori, tra cui: la riduzione dei tempi di risposta ai bisogni primari del paziente, la diminuzione di eventi avversi legati all’assistenza di base (come lesioni da pressione, grazie a una più frequente mobilizzazione garantita dagli OSS), e un aumento della soddisfazione del personale sanitario che può dedicarsi maggiormente ad attività tecniche complesse sapendo di poter contare sugli OSS per l’assistenza di base.
Coinvolgimento attivo degli OSS nella pianificazione degli interventi: Diversamente dal passato, in cui gli ausiliari socio-sanitari eseguivano principalmente compiti su indicazione altrui, l’OSS è stato incoraggiato a partecipare attivamente al processo di cura. In Toscana, nei setting dove gli OSS operano, si è diffusa la pratica di includerli nei briefing e debriefing di reparto e nelle riunioni di équipe. La loro prospettiva “di campo”, a contatto continuo con il paziente, arricchisce la valutazione multidimensionale dei casi. Così l’OSS diventa protagonista insieme agli altri professionisti nel perseguire il benessere dell’utente: ad esempio segnalando tempestivamente cambiamenti nello stato della persona, proponendo soluzioni pratiche per migliorarne il comfort a casa, o suggerendo adattamenti del piano assistenziale in base alle reazioni osservate. Questa evoluzione del ruolo – da semplice esecutore di compiti a operatore consapevole e propositivo – è forse uno degli esiti più rilevanti in termini di cultura professionale.
In conclusione, l’effetto organizzativo complessivo è un sistema socio-sanitario più integrato, efficiente e orientato alla persona. La delibera toscana del 2001 non solo ha creato una nuova figura, ma ha anche innescato un processo di ripensamento dei modelli di lavoro, dimostrando che l’innovazione normativa può tradursi in cambiamento reale quando supportata da un investimento su processi, persone e qualità.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’introduzione degli Operatori Socio Sanitari (OSS), formati con criteri uniformi, ha trasformato profondamente l’organizzazione dei servizi socio-sanitari in Toscana, migliorando l’efficienza e la qualità dell’assistenza.
· Nuovi modelli di lavoro in équipe: L’OSS è diventato parte integrante delle squadre assistenziali, consentendo la delega di attività di supporto al paziente dagli infermieri, migliorando il comfort e la continuità assistenziale, soprattutto nei servizi domiciliari.
· Valorizzazione delle competenze trasversali: Le competenze ibride degli OSS favoriscono la flessibilità gestionale e la mobilità territoriale e nazionale, facilitando l’adattamento a diversi contesti assistenziali.
· Ridefinizione di ruoli e responsabilità: L’introduzione dell’OSS ha portato a un aggiornamento di mansionari, regolamenti e contratti, permettendo agli infermieri di concentrarsi su attività complesse e agli OSS di svolgere funzioni assistenziali e di vigilanza sanitaria di base.
· Standard di qualità e coinvolgimento attivo: È stato implementato un sistema di valutazione della qualità dell’assistenza con indicatori migliorati grazie agli OSS, che partecipano attivamente alla pianificazione degli interventi e al lavoro di équipe, diventando protagonisti nel processo di cura.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
Quali cambiamenti ha comportato l’introduzione degli OSS nei servizi socio-sanitari toscani?
Ha portato alla ridefinizione dei protocolli operativi, all’integrazione degli OSS nelle équipe assistenziali e a una maggiore efficienza nella gestione dei servizi.
Quali attività svolge l’OSS nei reparti ospedalieri?
Supporta il paziente in attività come alimentazione, mobilizzazione, accompagnamento ai servizi igienici, alleggerendo il carico degli infermieri.
Che ruolo ha l’OSS nell’assistenza domiciliare?
L’OSS svolge sia compiti igienico-sanitari di base che attività di aiuto domestico e socializzazione, garantendo continuità assistenziale e una relazione di fiducia con l’assistito.
Cosa significa “trasversalità delle competenze” per l’OSS?
L’OSS possiede competenze sanitarie e sociali che gli permettono di operare in diversi contesti, favorendo la flessibilità gestionale.
Il titolo OSS è valido solo in Toscana?
No, è riconosciuto a livello nazionale secondo l’Accordo Stato-Regioni, permettendo la mobilità professionale anche fuori regione.
Come sono stati ridefiniti i ruoli e le responsabilità con l’introduzione dell’OSS?
Sono stati aggiornati mansionari, regolamenti e contratti. L’OSS ha sostituito il profilo OTA ed è stato inquadrato nella categoria B o Bs del comparto Sanità.
Quali attività possono essere delegate all’OSS dagli infermieri?
Attività assistenziali semplici, come medicazioni di base o monitoraggio dello stato fisico degli utenti, permettendo agli infermieri di concentrarsi su compiti più complessi.
Come viene monitorata la qualità dell’assistenza fornita dagli OSS?
Attraverso audit interni, indicatori di continuità assistenziale e misurazioni della soddisfazione degli utenti e del personale sanitario.
L’OSS partecipa alla pianificazione degli interventi?
Sì, è coinvolto nei briefing e debriefing di reparto, contribuendo con osservazioni pratiche e suggerimenti per migliorare il piano assistenziale.
Qual è l’effetto complessivo dell’introduzione degli OSS sul sistema socio-sanitario?
Ha reso il sistema più integrato, efficiente e orientato alla persona, dimostrando che l’innovazione normativa può generare cambiamenti reali.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Nuovi modelli di lavoro in équipe
Valorizzazione delle competenze trasversali
Ridefinizione di ruoli e responsabilità
Standard di qualità e coinvolgimento attivo
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Nuovi modelli di lavoro in équipe
Valorizzazione delle competenze trasversali
Ridefinizione di ruoli e responsabilità
Standard di qualità e coinvolgimento attivo
6. Implementazione: governance e partecipazione attiva
Fin dalle fasi preparatorie della Delibera 1052, la Regione Toscana ha promosso un ampio processo di concertazione. In analogia a quanto avvenuto in altre regioni (si pensi al Piemonte, che nel 2001 istituì un gruppo di lavoro multisettoriale per l’attuazione dell’OSS), anche in Toscana sono stati coinvolti vari attori: dirigenti regionali delle aree Sanità e Sociale, rappresentanti delle Aziende Sanitarie Locali, enti di formazione professionale, e probabilmente le organizzazioni sindacali degli operatori sociosanitari. Questo dialogo ha permesso di superare le resistenze iniziali: da un lato alcune categorie professionali (ad esempio alcuni infermieri o OSS già in servizio con qualifiche diverse) avevano timori sul cambiamento di ruolo, dall’altro c’era da armonizzare sistemi formativi differenti. Attraverso incontri, tavoli tecnici e protocolli d’intesa, si è chiarito come la figura OSS sarebbe stata integrata senza ledere le professionalità esistenti ma anzi valorizzandole.
La forte volontà politica è stata un fattore determinante. La Giunta Regionale, guidata dall’Assessorato alla Sanità e dall’Assessorato alle Politiche Sociali dell’epoca, ha agito in modo coordinato. Il segnale inequivocabile è stato l’investimento di risorse (umane e finanziarie) per avviare i corsi e l’impegno normativo preso con un atto complesso come la DGR 1052. Questa volontà è stata trasmessa a cascata alle aziende sanitarie, chiamate ad organizzare i corsi, e agli enti locali, invitati a integrare gli OSS nei propri servizi socio-assistenziali.
L’adattamento agli specifici territori è un altro aspetto: la Toscana è un territorio eterogeneo (città metropolitane, zone rurali e montane, costa). L’implementazione non è avvenuta con un approccio uniforme “top-down” soltanto, ma ha lasciato spazi di flessibilità. Ad esempio, il numero di corsi OSS attivati annualmente è stato modulato in base al fabbisogno locale di operatori (le ASL hanno stimato quanti OSS servivano nelle proprie strutture e sul territorio). Questo ha evitato sia carenze sia sovrabbondanze di operatori in formazione. Inoltre, la Regione ha consentito a soggetti privati accreditati (ad esempio alcune agenzie formative con esperienza nel sociale) di organizzare corsi OSS in convenzione, così da coprire anche aree remote o rispondere a domande formative specifiche, pur mantenendo gli standard stabiliti.
Nel corso degli anni successivi, la normativa OSS toscana è stata aggiornata e affinata con ulteriori delibere e atti regolamentari, frutto anche del feedback proveniente dal campo. Ad esempio, sono state introdotte disposizioni per l’equipollenza di titoli anche fuori regione e per la gestione dei corsi abbreviati per chi proveniva da altri percorsi (come i soccorritori dell’emergenza o gli assistenti familiari che volevano conseguire la qualifica OSS). Questi aggiustamenti hanno mostrato la capacità del sistema di apprendere dall’esperienza e migliorare.
In sintesi, la partecipazione degli attori (Regione, enti locali, ASL, enti formativi, scuole, sindacati) e una gestione modulata e attenta alle specificità locali hanno consentito alla riforma di radicarsi con successo. La Toscana è riuscita a tradurre una visione politica (integrazione socio-sanitaria tramite l’OSS) in realtà operativa, grazie a un processo inclusivo e a un monitoraggio continuo dell’implementazione. Questa modus operandi partecipativo è diventato esso stesso un modello, spesso citato come esempio nel dibattito sulle politiche socio-sanitarie: solo coinvolgendo chi dovrà attuare e vivere il cambiamento si ottengono risultati concreti e duraturi.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Toscana ha realizzato con successo una riforma significativa per l'integrazione socio-sanitaria attraverso la figura dell'Operatore Socio Sanitario (OSS), basando il processo su una regia istituzionale chiara e una partecipazione attiva di tutti gli attori coinvolti. Questo approccio ha permesso di superare resistenze e adattare la formazione alle esigenze territoriali, garantendo un miglioramento continuo del sistema.
· Concertazione e inclusione degli attori: La Regione ha promosso un ampio dialogo tra dirigenti, aziende sanitarie, enti formativi e sindacati per superare timori e armonizzare i sistemi formativi, valorizzando le professionalità esistenti. 1
· Volontà politica e risorse dedicate: La Giunta Regionale ha coordinato l’azione politica con investimenti umani e finanziari, coinvolgendo aziende sanitarie e enti locali nell’organizzazione dei corsi e nell’integrazione degli OSS nei servizi socio-assistenziali. 2
· Adattamento territoriale e aggiornamenti normativi: L’implementazione ha tenuto conto delle specificità locali modulando il numero di corsi in base ai fabbisogni e permettendo a enti privati accreditati di organizzare corsi, mentre la normativa è stata aggiornata per facilitare l’equipollenza dei titoli e corsi abbreviati.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è stato il ruolo della Regione Toscana nella riforma OSS?
La Regione ha avuto una regia istituzionale chiara, promuovendo un processo partecipativo fin dalle fasi preparatorie della Delibera 1052.
2. Chi sono stati gli attori coinvolti nel processo di concertazione?
Dirigenti regionali, rappresentanti delle ASL, enti di formazione professionale e probabilmente le organizzazioni sindacali degli operatori sociosanitari.
3. Come sono state superate le resistenze iniziali alla riforma?
Attraverso incontri, tavoli tecnici e protocolli d’intesa che hanno chiarito il ruolo dell’OSS e valorizzato le professionalità esistenti.
4. Che importanza ha avuto la volontà politica nella riuscita della riforma?
È stata determinante: la Giunta Regionale ha investito risorse e ha agito in modo coordinato tra Assessorato alla Sanità e Assessorato alle Politiche Sociali.
5. Come è stata gestita l’organizzazione dei corsi OSS?
Le aziende sanitarie hanno organizzato i corsi, mentre gli enti locali hanno integrato gli OSS nei servizi socio-assistenziali.
6. L’implementazione è stata uniforme in tutta la Toscana?
No, è stata modulata in base alle specificità territoriali, con flessibilità nel numero di corsi attivati e nel coinvolgimento di enti formativi accreditati.
7. Come è stato garantito il rispetto degli standard formativi?
Anche i corsi organizzati da soggetti privati accreditati dovevano rispettare gli standard stabiliti dalla Regione.
8. La normativa OSS è rimasta invariata nel tempo?
No, è stata aggiornata con delibere e atti regolamentari, anche grazie al feedback proveniente dal campo.
9. Sono previste agevolazioni per chi ha titoli pregressi?
Sì, sono stati introdotti corsi abbreviati per soccorritori dell’emergenza e assistenti familiari che volevano ottenere la qualifica OSS.
10. Qual è il modello operativo emerso dall’esperienza toscana?
Un approccio partecipativo e modulato, che ha permesso di tradurre una visione politica in realtà operativa, diventando un esempio per altre politiche socio-sanitarie.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Concertazione e inclusione degli attori
Volontà politica e risorse dedicate
Adattamento territoriale e aggiornamenti normativi
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Concertazione e inclusione degli attori
Volontà politica e risorse dedicate
Adattamento territoriale e aggiornamenti normativi
7. Conclusioni ed eredità della riforma OSS in Toscana
La Delibera regionale toscana n.1052/2001 ha avuto una funzione propulsiva nella trasformazione dei servizi socio-sanitari. In sintesi, le sue eredità più significative sono:
· Ridefinizione del profilo di supporto alla cura: ha creato un professionista unico (OSS) capace di operare trasversalmente nei settori sanitario e sociale, accelerando l’integrazione tra questi due mondi. Questo ha posto le basi per un’assistenza più unitaria e centrata sui bisogni globali della persona, anticipando di fatto il concetto odierno di “presa in carico integrata”.
· Sviluppo di una cultura multidisciplinare: l’implementazione dell’OSS ha contribuito a diffondere nelle organizzazioni una mentalità nuova, fondata sulla collaborazione multiprofessionale e sul riconoscimento del valore di tutte le figure coinvolte nella cura, dagli operatori di base fino ai professionisti specialisti. Si è affermata l’idea che ogni membro del team, compreso l’OSS, apporta un contributo fondamentale al risultato finale in termini di benessere dell’utente.
· Valorizzazione del capitale umano: la Toscana, investendo nella formazione qualificata e continua degli OSS, ha mostrato che la qualità dei servizi passa attraverso la qualità delle persone che vi lavorano. La professionalizzazione di un ruolo prima considerato marginale (l’ausiliario/OTA) ha innalzato la dignità e la motivazione di migliaia di lavoratori, riconoscendone le competenze con un titolo spendibile e offrendo opportunità di carriera (possibilità di specializzarsi, partecipare a concorsi pubblici, ecc.).
· Miglioramento degli standard assistenziali: grazie all’OSS, si è ottenuto un salto di qualità operativo. I servizi hanno potuto garantire maggiore presenza accanto al paziente/utente per le necessità quotidiane, riducendo disagi e tempi di attesa. La centralità della persona assistita è divenuta un principio organizzativo reale e non solo dichiarato, perché esistevano finalmente le figure idonee a dedicarvisi.
· Modello di welfare inclusivo e sostenibile: l’approccio toscano ha dimostrato che investire in integrazione e prevenzione (tramite OSS che operano sul territorio, al domicilio, nelle comunità) è fondamentale per la sostenibilità del sistema socio-sanitario. La presenza capillare di OSS, formati anche per lavorare sul territorio, aiuta a mantenere le persone fragili nel proprio contesto di vita il più a lungo possibile, decongestionando le strutture sanitarie e rafforzando la rete di supporto locale.
A distanza di oltre vent’anni, il percorso avviato con la Delibera 1052 continua a produrre risultati tangibili. Dal 2002 al 2021 in Toscana oltre 23.000 operatori hanno conseguito la qualifica di OSS, saturando in buona parte il fabbisogno di personale di supporto nel sistema regionale. Ogni anno vengono pianificati nuovi corsi per far fronte al turnover e a nuove necessità emergenti (ad esempio, nel post-pandemia è aumentata la richiesta di OSS per i servizi agli anziani e la sanità territoriale). La figura dell’OSS si è evoluta mantenendo intatto l’ideale iniziale: oggi l’OSS è riconosciuto universalmente come pilastro dell’assistenza di base e collabora efficacemente con infermieri e altri professionisti, incarnando quell’ideale di servizio alla comunità “a 360 gradi” che i legislatori toscani avevano immaginato nel 2001.
In conclusione, l’eredità della Delibera 1052/2001 risiede nella sua capacità di coniugare rigore normativo, flessibilità operativa e attenzione all’individualità delle persone assistite. Molte delle sfide che oggi animano il dibattito sulle professioni di cura – come la carenza di personale, la necessità di nuove competenze relazionali, l’integrazione ospedale-territorio – avevano già trovato una risposta proattiva nella “lezione toscana”. La Toscana, con la sua strategia lungimirante, ha offerto un esempio concreto di come le politiche socio-sanitarie possano evolvere attraverso il dialogo tra livelli di governo, la valorizzazione delle esperienze locali e la costruzione di reti collaborative orientate all’innovazione e al miglioramento continuo. Questo modello di welfare realmente inclusivo, basato sulla centralità della persona e sul valore delle risorse umane, resta un punto di riferimento per chiunque voglia creare servizi alla persona capaci di affrontare le complessità del presente con strumenti adeguati, sensibilità e visione.
8. Allegati alla delibera
Allegato
Oggetto
Descrizione in sintesi
1
Regolamento del corso di formazione per O.S.S.
Norme organizzative per lo svolgimento dei corsi OSS: requisiti di accesso, modalità di selezione, struttura didattica, obbligo di frequenza, criteri di ammissione all’esame finale, composizione della commissione d’esame (Direttore del corso, docente, tutor, un esperto settore sanitario e uno sociale nominati dalla Regione, più un segretario verbalizzante), modalità di svolgimento dell’esame e rilascio dell’attestato.
2
Curriculum formativo dell’O.S.S.
Programma dettagliato del corso OSS (1000 ore): articolazione in moduli didattici e unità formative, materie di insegnamento per ciascuna area (socio-culturale, psicologica, igienico-sanitaria, tecnico-operativa), obiettivi formativi e competenze da acquisire, distribuzione ore tra teoria, esercitazioni, tirocinio, eventuali moduli tematici aggiuntivi. Costituisce lo standard formativo a cui attenersi nella progettazione dei corsi in Toscana.
3
Modulo integrativo post-base per O.T.A.
Percorso formativo abbreviato rivolto a chi possiede già la qualifica di Operatore Tecnico Addetto all’Assistenza (OTA). Ha lo scopo di integrare la formazione socio-assistenziale mancante: prevede lezioni su materie come psicologia, elementi di servizio sociale, legislazione sociale, tecniche di animazione, ecc., oltre a un tirocinio mirato nei servizi sociali. La durata complessiva è inferiore al corso standard (ad es. alcune centinaia di ore invece di 1000). Al termine è previsto un esame integrativo per ottenere l’attestato di qualifica OSS.
4
Modulo integrativo post-base per A.A.B.
Percorso formativo abbreviato rivolto a chi possiede già la qualifica di Addetto all’Assistenza di Base (AAB) o Operatore Socio-Assistenziale (OSA). Colma le competenze igienico-sanitarie mancanti: include materie come elementi di infermieristica, pronto soccorso, igiene e alimentazione, tecniche di assistenza sanitaria di base, ecc., più un tirocinio in strutture sanitarie (ospedaliere o RSA). Durata inferiore a 1000 ore. Esame finale previsto per conseguire l’attestato OSS.
5
Fac-simile dichiarazione di equipollenza per OTA (Toscana)
Modello di attestazione di equipollenza al titolo di OSS per coloro che hanno conseguito la qualifica di OTA mediante i corsi sperimentali di 1000 ore organizzati dalla Regione Toscana (DGR 358/1999 e 955/2000). Tale dichiarazione, rilasciata dall’Azienda USL competente, certificherà che il titolo di OTA ottenuto con quel percorso è equivalente all’attestato di OSS ai sensi dell’Accordo 22/02/2001.
6
Fac-simile dichiarazione di equipollenza per OTA + AAB
Modello di attestazione di equipollenza al titolo di OSS per chi, alla data del 31/12/2001, è in possesso sia di un attestato OTA (DM 295/1991) sia di un attestato di AAB/OSA (L.845/1978). L’Azienda USL, verificati i documenti, rilascerà la dichiarazione che il doppio titolo posseduto è riconosciuto come equipollente alla qualifica OSS. Ciò consente a questi operatori di ottenere lo status di OSS senza dover frequentare ulteriori corsi.
Tabella 1 – Elenco degli allegati alla Delibera G.R. Toscana 1052/2001 e descrizione del loro contenuto. La delibera ne dispone la pubblicazione integrale sul BURT per garantirne la diffusione.
Equipollenze delle qualifiche pregresse. Un aspetto di grande rilievo, già anticipato nella tabella, riguarda il riconoscimento automatico (equipollenza) di talune qualifiche esistenti al nuovo titolo di OSS. La Delibera 1052/2001 della Toscana prevede espressamente due casi in cui un operatore è considerato OSS senza necessità di formazione aggiuntiva, in virtù delle qualifiche già possedute:
· OTA formato con corso sperimentale integrato = OSS. Viene riconosciuta l’equipollenza al titolo di Operatore Socio-Sanitario per coloro che hanno conseguito la qualifica di OTA frequentando i corsi sperimentali di 1000 ore attivati dalla Regione Toscana (in applicazione del DM 295/1991) con le DGR n.358/1999 e n.955/2000. Si tratta, in pratica, degli OTA “sperimentali” formati con il curriculum integrato socio-sanitario – proprio quelli di cui si diceva che anticipavano la figura dell’OSS. La Regione, riconoscendo che il loro percorso era già sostanzialmente equivalente a quello di un OSS (avevano fatto le stesse ore e materie), li considera di diritto OSS. Per loro non è richiesto né frequentare moduli integrativi né sostenere un nuovo esame: basterà ottenere l’attestazione formale di equipollenza (allegato 5). Questa misura valorizza l’investimento formativo fatto negli anni precedenti e consente di avere fin da subito – già nel 2001 – un primo nucleo di Operatori Socio-Sanitari qualificati in Toscana senza ulteriori costi.
· OTA + AAB = OSS. È prevista l’equipollenza al titolo di OSS anche per coloro che, al 31/12/2001, risultino già in possesso sia di un attestato di OTA sia di un attestato di AAB (o titolo equipollente). In altre parole, se una persona entro fine 2001 aveva conseguito entrambe le qualifiche – quella sanitaria e quella socio-assistenziale – viene considerata aver raggiunto competenze analoghe a quelle di un OSS e ottiene quindi il riconoscimento automatico. Questa situazione poteva verificarsi, ad esempio, per operatori che nel corso della loro carriera avevano voluto ampliare le proprie abilità: non di rado ausiliari socio-assistenziali avevano seguito anche corsi OTA (o viceversa) per poter lavorare sia in strutture sanitarie che in comunità. La Toscana premia questo duplice titolo evitando di far loro rifare un altro corso OSS. Anche in questo caso, l’interessato deve solo richiedere alla propria Azienda Sanitaria l’attestazione di equipollenza (allegato 6) che certifichi il possesso congiunto dei due attestati e la loro equivalenza all’OSS.
Di seguito si riassumono i due casi di equipollenza previsti:
Equipollenza riconosciuta
Condizioni
Qualifica OTA (sperimentale Toscana) → OSS
Attestato di Operatore Tecnico Addetto all’Assistenza (OTA) ottenuto tramite i corsi sperimentali integrati da 1000 ore promossi dalla Regione Toscana (DGR 358/1999 e 955/2000). Tali corsi già includevano formazione socio-sanitaria completa, quindi il titolo OTA così conseguito è dichiarato equivalente alla qualifica OSS.
Doppio attestato OTA + AAB/OSA → OSS
Possesso, alla data del 31/12/2001, di due qualifiche: Operatore Tecnico Addetto all’Assistenza (OTA, ai sensi DM 295/1991) e Addetto all’Assistenza di Base (AAB, o titolo equipollente OSA ai sensi L.845/1978). Il combinato di tali attestati, coprendo entrambi gli ambiti, è riconosciuto come equipollente alla qualifica di Operatore Socio-Sanitario.
Tabella 2 – Casi di equipollenza automatica al titolo di OSS previsti dalla DGR Toscana 1052/2001. Negli altri casi non contemplati (es: solo OTA “tradizionale” o solo AAB), è necessario frequentare i moduli integrativi post-base per ottenere la qualifica OSS.
Pubblicazione e diffusione. Data l’importanza generale di questa delibera, la Giunta ha disposto la sua pubblicazione integrale sul Bollettino Ufficiale della Regione Toscana (BURT), comprensiva di tutti e 6 gli allegati. La pubblicazione (avvenuta sul BURT n.44 del 31/10/2001, Supplemento Ordinario n. 184) ha garantito la massima pubblicità al provvedimento: gli enti di formazione, le ASL, le strutture socio-sanitarie pubbliche e private, nonché gli stessi cittadini interessati, hanno potuto prendere visione delle nuove disposizioni. A partire da quella data, la delibera è divenuta ufficialmente operativa.
Impatto locale e considerazioni finali sulla Delibera 1052/2001. L’emanazione tempestiva di questo atto normativo ha avuto un impatto immediato sul sistema formativo e sui servizi assistenziali della Toscana. Possiamo sintetizzare gli effetti principali osservati nei mesi e anni successivi:
· Avvio immediato dei percorsi formativi OSS: Già dall’autunno 2001 la Toscana ha attivato i primi moduli integrativi per convertire OTA e AAB in OSS. Ciò ha portato, nel giro di pochi mesi, numerosi operatori (soprattutto OTA ospedalieri) a conseguire la qualifica di Operatore Socio-Sanitario. Parallelamente, con la programmazione approvata nella DGR 1053/2001, all’inizio del 2002 sono partiti decine di nuovi corsi OSS “base” su tutto il territorio regionale. Entro la fine del 2002, dunque, la Toscana aveva già formato una prima consistente coorte di OSS qualificati, sia riqualificando personale esistente sia preparando nuove leve.
· Continuità senza vuoti normativi: Essendosi mossa in anticipo, la Toscana ha evitato periodi di stallo nella formazione. Mentre alcune regioni tardarono qualche mese in più per attivare i corsi OSS (in attesa magari delle linee guida ministeriali), la Toscana ha garantito continuità passando senza soluzione di continuità dai corsi OTA (che sono stati chiusi) ai nuovi corsi OSS. Questo ha fatto sì che il fabbisogno di personale di supporto nelle strutture sanitarie e sociali locali potesse essere coperto, formando per tempo gli operatori necessari.
· Valorizzazione dell’esperienza pregressa: La delibera ha permesso di riconoscere immediatamente come OSS molti degli OTA formati nel biennio precedente (quelli dei corsi sperimentali), capitalizzando i risultati della sperimentazione toscana. Inoltre, il riconoscimento combinato OTA + AAB ha elevato allo status di OSS tanti ausiliari che avevano investito in una doppia formazione, senza costringerli a ulteriori iter. In sintesi, il personale già in servizio è stato accompagnato nel nuovo sistema con opportunità chiare: equipollenza diretta se possibile, oppure breve modulo integrativo mirato. Ciò ha favorito un ampio consenso verso la nuova figura, percepita non come una mera “imposizione” ma come evoluzione naturale della professionalità degli ausiliari.
· Standardizzazione e qualità sul territorio: Attraverso il curriculum e il regolamento unificati, la Regione ha garantito uniformità nei corsi attivati dalle varie ASL e enti. Il gruppo di monitoraggio ha potuto controllare e supportare questo processo, assicurando che in ogni zona della Toscana gli OSS venissero formati con le stesse competenze chiave. Nel tempo, questo ha contribuito a creare un profilo di OSS toscano ben definito, riconoscibile e spendibile sia nel pubblico che nel privato. La qualifica OSS, essendo di livello nazionale, ha inoltre facilitato l’impiego degli operatori anche fuori regione qualora si spostassero.
In conclusione, la Delibera G.R. Toscana 1052/2001 rappresenta il punto di arrivo, a livello regionale, di un percorso di riforma delle professioni di supporto avviato centralmente dallo Stato con l’Accordo OSS del febbraio 2001. Grazie a essa, l’Operatore Socio-Sanitario è divenuto rapidamente una figura cardine anche in Toscana: ospedali, residenze sanitarie assistite (RSA), case di riposo, servizi domiciliari, centri per disabili hanno integrato nei propri organici gli OSS, ridefinendo i modelli organizzativi dell’assistenza di base. La delibera toscana rimane tutt’oggi un riferimento normativo importante per comprendere l’evoluzione dei servizi socio-sanitari integrati, avendo sancito l’adozione efficace delle linee guida nazionali e curato gli aspetti operativi (formazione, esame, riconoscimento titoli) necessari a far funzionare il nuovo sistema.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Delibera 1052/2001 della Regione Toscana ha definito in modo completo il percorso formativo per diventare Operatore Socio-Sanitario (OSS), includendo la formazione iniziale, quella integrativa e le procedure per il riconoscimento delle qualifiche pregresse. Questo provvedimento ha permesso una transizione efficace e senza interruzioni dalla figura dell'OTA all'OSS, valorizzando le esperienze e qualifiche già acquisite dagli operatori sul territorio regionale.
· Formazione iniziale e integrativa dettagliata: La Toscana ha stabilito corsi specifici per la formazione OSS e moduli integrativi per il personale già qualificato, insieme a procedure amministrative per il riconoscimento formale delle equipollenze.
· Equipollenze automatiche riconosciute: Sono stati riconosciuti automaticamente OSS gli operatori OTA formati con corsi sperimentali integrati di 1000 ore e coloro che possedevano sia attestati OTA sia AAB entro il 31/12/2001, senza necessità di ulteriori corsi o esami.
· Ruolo delle Aziende Sanitarie Locali (ASL): Le ASL sono state incaricate di rilasciare le attestazioni di equipollenza, semplificando la procedura e permettendo un rapido riconoscimento dello status OSS per molti operatori già in servizio.
· Pubblicazione ufficiale e diffusione: La delibera, comprensiva di tutti gli allegati, è stata pubblicata sul Bollettino Ufficiale della Regione Toscana nel 2001, garantendo ampia conoscenza e operatività immediata del provvedimento.
· Avvio tempestivo dei corsi OSS: Già dall'autunno 2001 sono stati attivati moduli integrativi e corsi base OSS in tutta la regione, formando rapidamente una prima coorte di operatori qualificati.
· Continuità formativa senza interruzioni: La Toscana ha evitato vuoti normativi passando direttamente dai corsi OTA a quelli OSS, assicurando la copertura del fabbisogno di personale socio-sanitario.
· Uniformità e qualità della formazione: Il curriculum unificato e il monitoraggio regionale hanno garantito standard omogenei per gli OSS su tutto il territorio, facilitandone il riconoscimento e l'impiego anche fuori regione.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali aspetti coprono gli allegati tecnici della Delibera 1052/2001?
Gli allegati definiscono la formazione iniziale (allegati 1 e 2), quella integrativa per personale già qualificato (allegati 3 e 4), e le procedure per il riconoscimento delle equipollenze (allegati 5 e 6).
2. Chi può ottenere il riconoscimento automatico come OSS senza formazione aggiuntiva?
Gli OTA formati con corsi sperimentali integrati da 1000 ore e coloro che possiedono sia il titolo di OTA che di AAB entro il 31/12/2001.
3. Cosa si intende per OTA “sperimentale”?
Operatori formati con corsi integrati socio-sanitari attivati dalla Regione Toscana, considerati equivalenti al percorso OSS.
4. È necessario sostenere un esame per ottenere l’equipollenza?
No, per i casi previsti è sufficiente richiedere l’attestazione formale alla propria ASL, allegando i certificati di qualifica.
5. Qual è il vantaggio della procedura decentrata tramite le ASL?
Snellisce il processo: non serve un provvedimento regionale, basta la verifica e dichiarazione dell’ASL secondo i fac-simile regionali.
6. Dove è stata pubblicata ufficialmente la Delibera 1052/2001?
Sul Bollettino Ufficiale della Regione Toscana (BURT n.44 del 31/10/2001, Supplemento Ordinario n.184), garantendo massima diffusione.
7. Quali effetti ha avuto la delibera sul sistema formativo toscano?
Ha permesso l’avvio immediato dei corsi OSS e la conversione rapida di OTA e AAB in OSS, evitando vuoti normativi.
8. Come ha valorizzato la delibera l’esperienza pregressa degli operatori?
Riconoscendo le competenze già acquisite e offrendo percorsi abbreviati o equipollenze dirette, ha premiato chi aveva investito nella doppia formazione.
9. La qualifica OSS ottenuta in Toscana è valida anche fuori regione?
Sì, è riconosciuta a livello nazionale, facilitando la mobilità professionale degli operatori.
10. Perché la Delibera 1052/2001 è considerata un modello?
Perché ha tradotto efficacemente le linee guida nazionali in un sistema operativo regionale, integrando gli OSS nei servizi e garantendo qualità e uniformità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Allegato 1 – Corso di formazione
Allegato 2 – Curriculum formativo
Allegato 3 – Modulo integrativo post-base per OTA
Allegato 4 – Modulo integrativo Post-Base per AAB
Allegato 5 – Fac-simile dichiarazione di equipollenza per OTA
Allegato 6 – Equipollenza OTA + AAB al titolo di OSS
Equipollenza doppio attestato OTA + AAB/OSA
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Allegato 1 – Corso di formazione
Allegato 2 – Curriculum formativo
Allegato 3 – Modulo integrativo post-base per OTA
Allegato 4 – Modulo integrativo Post-Base per AAB
Allegato 5 – Fac-simile dichiarazione di equipollenza per OTA
Allegato 6 – Equipollenza OTA + AAB al titolo di OSS
Equipollenza doppio attestato OTA + AAB/OSA
Capitolo 13 – ORGANIZZAZIONE SERVIZI SOCIO-SANITARI IN TOSCANA
L’organizzazione dei servizi socio-sanitari in Toscana rappresenta un modello in cui il sistema sanitario regionale viene integrato con il sistema dei servizi sociali, per offrire cure complete e coordinate ai cittadini. In questo capitolo esamineremo la struttura del Servizio Sanitario Regionale (SSR) toscano, il ruolo delle Aziende Sanitarie Locali (ASL), le modalità di integrazione socio-sanitaria, i principali servizi territoriali e residenziali, e infine il ruolo dell’Operatore Socio-Sanitario (OSS) nei diversi contesti assistenziali. Il linguaggio utilizzato è semplice e accessibile, con riferimenti a norme della Regione Toscana (ad esempio la Legge Regionale 40/2005 e successive modifiche) e del Servizio Sanitario Nazionale (SSN) ove pertinenti, per aiutare il candidato OSS a contestualizzare tali aspetti normativi nella pratica quotidiana.
1. Struttura del Sistema Sanitario Regionale Toscano. Legge Reg. 40/2005
Il Servizio Sanitario Regionale (SSR) della Toscana è parte integrante del Servizio Sanitario Nazionale, ma è organizzato e gestito dalla Regione Toscana in base alla sua legislazione. La Regione, in conformità ai principi nazionali (come il D.lgs. 502/1992 e il D.lgs. 517/1999), ha definito attraverso la Legge Regionale 24 febbraio 2005, n. 40 l’ordinamento del proprio SSR. Tale normativa mette al centro l’integrazione tra sanitario e sociale e fornisce gli strumenti per organizzare servizi che rispondano ai bisogni globali della persona. Vediamo quali sono i principali elementi strutturali del SSR toscano.
· La Regione Toscana svolge funzioni di indirizzo, programmazione e controllo. Adotta il Piano Sanitario e Sociale Integrato Regionale (PSSIR), strumento unico che pianifica congiuntamente le politiche sanitarie e sociali regionali. Ciò garantisce un’azione coordinata e razionale, evitando duplicazioni e rispondendo in modo unitario ai bisogni dei cittadini in ottica di integrazione socio-sanitaria.
· Le Aziende USL (Unità Sanitarie Locali): dal 1° gennaio 2016, la Toscana ha tre grandi Aziende USL che coprono territorialmente l’intera regione, sostituendo le precedenti 12 ASL provinciali. Ciascuna Azienda USL corrisponde a una Area Vasta:
· Azienda USL Toscana Nord Ovest – copre ad esempio le province di Massa-Carrara, Lucca, Pisa, Livorno.
· Azienda USL Toscana Centro – copre l’Area metropolitana di Firenze-Prato-Pistoia e zone limitrofe.
· Azienda USL Toscana Sud Est – copre le province di Arezzo, Siena e Grosseto.
Ogni Azienda USL è un ente dotato di autonomia organizzativa e gestionale, guidato da un Direttore Generale nominato dalla Regione. Le USL gestiscono la rete dei servizi sanitari del territorio di competenza: ospedali (eccetto quelli a gestione autonoma universitari), distretti sanitari, consultori, servizi di prevenzione, emergenza-urgenza 118, ecc. Hanno il compito di assicurare ai cittadini l’erogazione dei Livelli Essenziali di Assistenza (LEA), ovvero l’insieme di prestazioni sanitarie che il SSN garantisce su tutto il territorio nazionale.
· Le Aziende Ospedaliero-Universitarie (AOU): in Toscana vi sono quattro Aziende Ospedaliere Universitarie, ovvero grandi ospedali di alta specializzazione e sede di attività didattica e di ricerca medica. Esempi sono l’AOU Careggi e l’Ospedale Pediatrico Meyer a Firenze, l’AOU Pisana a Pisa e l’AOU Senese a Siena. Queste strutture, pur avendo autonomia gestionale, fanno parte integrante del SSR toscano e collaborano con le USL per la rete ospedaliera regionale (ad esempio per la gestione dei casi complessi e la formazione del personale sanitario).
· ESTAR: La Toscana ha istituito un ente unico di supporto, l’Ente di Supporto Tecnico-Amministrativo Regionale (ESTAR). Questo ente accentrato si occupa di funzioni amministrative e tecniche comuni a tutte le aziende sanitarie (come acquisti centralizzati di farmaci e dispositivi medici, gestione del personale a concorso unico, servizi informatici, logistica). L’esistenza di ESTAR consente economie di scala e uniformità gestionale su aspetti non clinici, liberando le singole ASL/AOU da incombenze amministrative ripetitive.
· Le Zone-Distretto: Ciascuna Azienda USL è suddivisa internamente in Zone-Distretto, unità territoriali più ristrette che spesso corrispondono a bacini di utenza omogenei (ad esempio un’area socio-demografica all’interno della provincia). La Zona-Distretto è l’ambito in cui si concretizzano la programmazione locale e l’organizzazione dei servizi sul territorio, in particolare di quelli socio-sanitari integrati. La L.R. 40/2005 assegna alle Zone-Distretto funzioni importanti, come l’organizzazione e l’erogazione dei servizi delle reti territoriali sanitarie, socio-sanitarie e sociali integrate, garantendo la continuità assistenziale e l’integrazione tra sociale e sanitario a livello locale. In pratica, è nel Distretto che il cittadino accede ai servizi di base (es. prenotazione di visite, ambulatori, servizi domiciliari) attraverso il Distretto Socio-Sanitario.
· Società della Salute (SdS): La Toscana, con la L.R. 40/2005, ha introdotto questo modello innovativo di governance locale per l’integrazione socio-sanitaria. Le Società della Salute sono consorzi pubblico-pubblici a cui partecipano l’Azienda USL e i Comuni di una stessa zona, con l’eventuale coinvolgimento di medici di medicina generale e soggetti del terzo settore. Lo scopo delle SdS è integrare le politiche sociali e sanitarie e coordinare tutti i servizi sul territorio che incidono sulla salute e sul benessere della comunità. In altre parole, la SdS permette a ASL e enti locali di decidere insieme la programmazione e la gestione operativa dei servizi socio-sanitari (ad esempio l’assistenza domiciliare agli anziani, le RSA, i centri diurni, ecc.), con l’idea che così le risposte siano più vicine alle esigenze reali della popolazione. Non tutte le zone-distretto toscane hanno attivato la SdS: laddove la SdS non è attiva, l’integrazione socio-sanitaria è comunque garantita mediante Convenzioni socio-sanitarie tra ASL e Conferenze dei Sindaci (strumenti formali di accordo). Le SdS sono un elemento distintivo toscano che ha anticipato concetti oggi promossi a livello nazionale, come la “medicina territoriale” e la partecipazione attiva della comunità nella governance della salute.
Nota: La riorganizzazione del 2015 (L.R. 84/2015) che ha portato da 12 a 3 le ASL ha mantenuto il modello delle Società della Salute, adattandolo alle nuove dimensioni territoriali. Sono state riviste le Zone-Distretto (accorpandole o ridisegnandole per ottimizzare popolazione e servizi) e potenziato il loro ruolo per garantire continuità dell’integrazione socio-sanitaria su scala più ampia.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il Servizio Sanitario Regionale (SSR) della Toscana è una struttura integrata nel Servizio Sanitario Nazionale, organizzata e gestita dalla Regione secondo la legislazione regionale che punta all'integrazione tra servizi sanitari e sociali per rispondere ai bisogni complessivi della persona.
· Ruolo della Regione Toscana: La Regione esercita funzioni di indirizzo, programmazione e controllo attraverso il Piano Sanitario e Sociale Integrato Regionale (PSSIR), che coordina le politiche sanitarie e sociali per garantire un'azione unitaria e razionale.
· Aziende USL e loro organizzazione territoriale: Dal 2016, la Toscana è suddivisa in tre grandi Aziende USL corrispondenti alle Aree Vaste Nord Ovest, Centro e Sud Est, ciascuna autonoma e responsabile della gestione della rete di servizi sanitari territoriali e dell'erogazione dei Livelli Essenziali di Assistenza (LEA).
· Aziende Ospedaliero-Universitarie (AOU): Quattro grandi ospedali universitari ad alta specializzazione, come l’AOU Careggi e Meyer di Firenze, integrano il sistema regionale collaborando con le USL per la rete ospedaliera e la formazione del personale.
· Integrazione socio-sanitaria e governance locale: Le Zone-Distretto rappresentano unità territoriali per la programmazione locale dei servizi socio-sanitari integrati, mentre le Società della Salute (SdS), consorzi pubblico-pubblici tra USL e Comuni, coordinano politiche sociali e sanitarie per risposte più vicine ai bisogni della comunità; dove non attive, l’integrazione è garantita da convenzioni formali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è il SSR della Toscana e da chi è gestito?
È il Servizio Sanitario Regionale, parte del SSN, gestito direttamente dalla Regione Toscana secondo la propria legislazione.
2. Qual è la normativa principale che regola il SSR toscano?
La Legge Regionale 24 febbraio 2005, n. 40, che promuove l’integrazione tra sanitario e sociale.
3. Qual è il ruolo della Regione Toscana nel SSR?
La Regione svolge funzioni di indirizzo, programmazione e controllo, adottando il Piano Sanitario e Sociale Integrato Regionale (PSSIR).
4. Quante Aziende USL ci sono in Toscana e come sono suddivise?
Dal 2016 ci sono tre Aziende USL: Toscana Nord Ovest, Toscana Centro e Toscana Sud Est, ciascuna corrispondente a una Area Vasta.
5. Cosa gestiscono le Aziende USL?
Gestiscono ospedali, distretti sanitari, consultori, servizi di prevenzione, emergenza-urgenza 118 e garantiscono i Livelli Essenziali di Assistenza (LEA).
6. Cosa sono le Aziende Ospedaliero-Universitarie (AOU)?
Sono ospedali di alta specializzazione e sedi di ricerca e didattica, come Careggi, Meyer, AOU Pisana e AOU Senese.
7. Qual è il compito dell’ente ESTAR?
ESTAR gestisce funzioni tecniche e amministrative comuni, come acquisti centralizzati, concorsi, servizi informatici e logistica.
8. Cosa sono le Zone-Distretto?
Sono unità territoriali all’interno delle USL che organizzano i servizi socio-sanitari integrati e garantiscono la continuità assistenziale.
9. Che ruolo hanno le Società della Salute (SdS)?
Sono consorzi pubblico-pubblici tra ASL e Comuni che coordinano i servizi socio-sanitari sul territorio, promuovendo l’integrazione e la partecipazione comunitaria.
10. La riforma del 2015 ha modificato il modello delle SdS?
No, lo ha mantenuto e adattato alle nuove dimensioni territoriali, potenziando il ruolo delle Zone-Distretto per garantire l’integrazione su scala più ampia.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Aziende USL e loro Organizzazione territoriale.
Aziende Ospedaliero-Universitarie (AOU)
Integrazione socio-sanitaria e governance locale
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Aziende USL e loro Organizzazione territoriale
Aziende Ospedaliero-Universitarie (AOU)
Integrazione socio-sanitaria e governance locale
2. Il ruolo delle Aziende Sanitarie Locali (ASL)
Le Aziende Sanitarie Locali (ASL) – chiamate formalmente Aziende USL in Toscana – sono i pilastri operativi del SSR. Il loro ruolo è fondamentale perché costituiscono l’entità attraverso cui la Regione eroga concretamente i servizi sanitari e socio-sanitari ai cittadini. In sintesi, ecco i principali compiti e responsabilità delle ASL toscane:
· Erogazione dei Livelli Essenziali di Assistenza (LEA): le ASL devono garantire sul proprio territorio tutti i servizi e le prestazioni sanitarie previste dai LEA nazionali (prevenzione, diagnosi, cura, riabilitazione), utilizzando le proprie strutture e collaborando con soggetti privati accreditati quando necessario. Ad esempio, devono assicurare l’assistenza medica di base (medici di famiglia e pediatri), l’assistenza farmaceutica, le visite specialistiche ambulatoriali, gli interventi ospedalieri (d’urgenza e programmati), i programmi di vaccinazione, i servizi per la salute mentale, ecc.
· Gestione della rete ospedaliera locale: ogni ASL gestisce gli ospedali presenti nel suo territorio (ospedali “di base” e “di rete”). Questi ospedali offrono ricoveri e pronto soccorso ai cittadini dell’area e sono integrati a livello regionale in una rete più ampia. Le ASL coordinano inoltre i percorsi dei pazienti che necessitano di cure in centri più specializzati (come le AOU o strutture fuori regione in caso di alta specialità non disponibile localmente).
· Servizi territoriali e di prevenzione: un’importante missione delle ASL è sviluppare i servizi sul territorio e a domicilio, per portare l’assistenza il più vicino possibile al cittadino. Le ASL organizzano i Distretti Sanitari (punti di accesso unitario ai servizi sanitari locali), i Consultori familiari, i servizi di assistenza domiciliare integrata (ADI) per anziani e disabili, i programmi di screening e prevenzione (es. screening oncologici), i servizi per le dipendenze (Ser.D), la tutela della salute nei luoghi di lavoro (medicina del lavoro) e la sanità pubblica veterinaria. Inoltre, tramite il Dipartimento di Prevenzione, la ASL attua interventi di igiene e sanità pubblica (vigilanza su acque, alimenti, ambienti di vita, ecc.).
· Integrazione socio-sanitaria: la ASL è il soggetto sanitario che, insieme ai Comuni, co-gestisce i servizi socio-sanitari integrati. Tramite le Zone-Distretto e le Società della Salute, l’ASL partecipa alla programmazione e finanziamento di servizi come: assistenza domiciliare sociale (in collaborazione con i servizi sociali comunali), Residenze Sanitarie Assistenziali (RSA) e altre strutture residenziali per anziani non autosufficienti, progetti per l’inclusione di persone con disabilità, interventi per la salute mentale sul territorio (es. centri diurni, comunità terapeutiche). Il personale dell’ASL (come medici, infermieri, assistenti sanitari) spesso lavora in team con il personale sociale dei Comuni (assistenti sociali, educatori) per valutare insieme i bisogni delle persone (attraverso l’Unità di Valutazione Multidimensionale – UVM) e definire Piani Assistenziali Individualizzati (PAI) integrati.
· Programmazione e controllo: ogni ASL elabora un Piano Attuativo Locale (PAL) annuale o pluriennale che dettaglia come implementare a livello locale gli obiettivi del PSSIR regionale. La Regione assegna alle ASL il budget (proveniente in gran parte dal Fondo Sanitario Nazionale ripartito) e monitora le loro performance. I Direttori Generali delle ASL rispondono alla Regione del raggiungimento degli obiettivi di salute e di bilancio. Inoltre, sono previsti meccanismi di partecipazione: ad esempio, comitati di rappresentanza dei sindaci (Conferenze dei Sindaci) che collaborano con le ASL per allineare i servizi sanitari alle esigenze del territorio, e organismi di partecipazione dei cittadini (come previsto dalla L.R. 40/2005, ad es. i Comitati di partecipazione in cui sono coinvolte associazioni di volontariato e rappresentanze degli utenti).
In sintesi, le ASL agiscono come “agenzie locali della salute”, traducendo le politiche regionali in servizi concreti. Il loro ruolo è duplice: sanitario (gestire ospedali, ambulatori, prevenzione) e socio-sanitario (collaborare con i Comuni per i servizi alla persona). Per un candidato OSS, è importante comprendere che l’ASL sarà quasi sempre il datore di lavoro o l’ente di riferimento presso cui opererà (direttamente o indirettamente, ad es. tramite cooperative convenzionate), e che le procedure e i protocolli seguiti derivano dalle organizzazioni e normative dell’ASL di competenza.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le Aziende Sanitarie Locali (ASL) in Toscana sono enti fondamentali per l’erogazione diretta dei servizi sanitari e socio-sanitari ai cittadini, traducendo le politiche regionali in azioni concrete sul territorio.
· Erogazione dei Livelli Essenziali di Assistenza: Le ASL garantiscono tutti i servizi sanitari previsti dai LEA nazionali, come assistenza medica di base, farmaceutica, visite specialistiche, interventi ospedalieri, programmi di vaccinazione e servizi per la salute mentale.
· Gestione della rete ospedaliera locale: Ogni ASL gestisce gli ospedali del proprio territorio, coordinando ricoveri, pronto soccorso e percorsi per cure specialistiche in strutture più avanzate, anche fuori regione se necessario.
· Servizi territoriali e di prevenzione: Le ASL sviluppano servizi a domicilio e territoriali, organizzando Distretti Sanitari, consultori, assistenza domiciliare integrata, programmi di screening, servizi per dipendenze, medicina del lavoro e sanità pubblica veterinaria, oltre a interventi di igiene e sanità pubblica.
· Integrazione socio-sanitaria e programmazione: Collaborano con i Comuni per gestire servizi socio-sanitari integrati, come assistenza domiciliare sociale, RSA, progetti per disabilità e salute mentale, e partecipano alla programmazione e controllo tramite piani locali e comitati di rappresentanza dei sindaci e cittadini.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo principale delle Aziende USL in Toscana?
Le Aziende USL sono gli enti operativi del SSR toscano, responsabili dell’erogazione concreta dei servizi sanitari e socio-sanitari ai cittadini.
2. Cosa sono i Livelli Essenziali di Assistenza (LEA) e chi li garantisce?
I LEA sono prestazioni sanitarie fondamentali garantite dal SSN. Le ASL devono assicurarne l’erogazione sul territorio, anche tramite soggetti privati accreditati.
3. Quali strutture ospedaliere gestiscono le ASL?
Le ASL gestiscono ospedali “di base” e “di rete” locali, coordinando anche i percorsi verso strutture specialistiche come le AOU.
4. Quali servizi territoriali offrono le ASL?
Distretti sanitari, consultori familiari, assistenza domiciliare integrata (ADI), programmi di screening, Ser.D, medicina del lavoro e sanità pubblica veterinaria.
5. Come contribuiscono le ASL alla prevenzione?
Attraverso il Dipartimento di Prevenzione, le ASL attuano interventi di igiene pubblica e vigilanza su acque, alimenti e ambienti di vita.
6. In che modo le ASL collaborano con i Comuni?
Co-gestiscono i servizi socio-sanitari integrati tramite le Zone-Distretto e le Società della Salute, definendo insieme i Piani Assistenziali Individualizzati (PAI).
7. Cos’è l’Unità di Valutazione Multidimensionale (UVM)?
È un team composto da personale sanitario e sociale che valuta i bisogni delle persone e definisce interventi personalizzati.
8. Come viene pianificata l’attività delle ASL?
Ogni ASL elabora un Piano Attuativo Locale (PAL) per attuare gli obiettivi regionali del PSSIR, con budget assegnato dalla Regione.
9. Chi controlla le performance delle ASL?
La Regione monitora gli obiettivi di salute e bilancio, e i Direttori Generali delle ASL ne sono responsabili.
10. Quali strumenti di partecipazione sono previsti?
Le Conferenze dei Sindaci e i Comitati di partecipazione coinvolgono enti locali e cittadini nella programmazione e valutazione dei servizi.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Erogazione dei Livelli Essenziali di Assistenza
Gestione della rete ospedaliera locale
Servizi territoriali e di prevenzione
Integrazione socio-sanitaria e programmazione
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Erogazione dei Livelli Essenziali di Assistenza
Gestione della rete ospedaliera locale
Servizi territoriali e di prevenzione
Integrazione socio-sanitaria e programmazione
3. L’Integrazione Socio-Sanitaria in Toscana
Un tratto caratteristico dell’organizzazione toscana è la forte integrazione socio-sanitaria, volta a garantire continuità assistenziale tra interventi sanitari e assistenza sociale. Per integrazione socio-sanitaria si intende il coordinamento tra servizi sanitari (di competenza ASL) e servizi sociali (di competenza comunale) quando si tratta di bisogni delle persone che hanno sia aspetti sanitari che sociali (es. un anziano non autosufficiente, una persona con disabilità, un paziente psichiatrico, un soggetto con dipendenza).
In Toscana, questo principio si realizza attraverso varie strategie organizzative e strumenti operativi:
· Programmazione integrata: come già evidenziato, la Regione adotta un Piano Sanitario e Sociale Integrato, e a cascata nei territori le Zone-Distretto elaborano i Piani Integrati di Salute (PIS), col coinvolgimento congiunto di ASL e Conferenze dei Sindaci. Questo significa che per una data zona vengono condivisi obiettivi e risorse per progetti che riguardano sia la salute sia il benessere sociale (esempi: contrasto alla povertà sanitaria, inclusione sociale di persone fragili, sostegno ai caregiver familiari, ecc.).
· Società della Salute (SdS): come descritto, sono enti-consorzio innovativi nati in Toscana per dare forma istituzionale all’integrazione. Nella SdS, ASL e Comuni uniscono risorse e personale: ad esempio possono co-finanziare insieme un servizio di assistenza domiciliare integrata, oppure gestire congiuntamente un centro di riabilitazione. La SdS ha un proprio Direttore che coordina i servizi socio-sanitari sul territorio di riferimento e risponde sia alla ASL che all’assemblea dei sindaci. In pratica, per un cittadino, la SdS si traduce in Sportelli Unici dove poter rivolgersi senza doversi domandare se un bisogno è “sanitario” o “sociale”: sarà la SdS (il personale integrato) a prendere in carico la persona e attivare le diverse risorse (sanitarie o sociali) necessarie. Le SdS toscane sono spesso citate come best practice a livello nazionale per la governance condivisa della salute.
· Strumenti operativi integrati: a livello di singolo caso, l’integrazione avviene tramite équipe miste e procedure condivise. Un concetto chiave è l’Unità di Valutazione Multidimensionale (UVM): si tratta di un gruppo di lavoro interdisciplinare (di solito almeno un medico, un infermiere e un assistente sociale, spesso con lo psicologo o altri professionisti secondo i casi) che valuta la situazione della persona con bisogni complessi e predispone un Piano Assistenziale Individuale (PAI) che comprende interventi sanitari e interventi sociali coordinati. Ad esempio, per un anziano non autosufficiente l’UVM può decidere un mix di: prestazioni infermieristiche a domicilio (ASL), assistenza domiciliare per igiene personale (Comune), fornitura di presidi sanitari (ASL), telesoccorso (Comune), ricovero di sollievo in RSA (ASL+Comune), ecc. L’UVM è quindi uno snodo dove OSS, infermieri, assistenti sociali possono ritrovarsi a lavorare insieme, ciascuno per la propria parte.
· Finanziamento congiunto e ripartizione di competenze: un aspetto dell’integrazione è anche come vengono finanziati e gestiti i servizi socio-sanitari. La regola generale (derivante anche da normative nazionali, es. DPCM 14/02/2001 sui LEA) è che:
Ø Se il bisogno della persona rientra principalmente nell’ambito sanitario (es. cure domiciliari specialistiche, riabilitazione, quota sanitaria di una RSA), a pagarle è il SSR tramite l’ASL.
Ø Se il bisogno è di natura sociale (es. aiuto domestico, pasti a domicilio, quota alberghiera di una RSA), la competenza è comunale (pagata dall’utente in base all’ISEE, salvo intervento del Comune).
Nei servizi integrati, spesso si parla di “quota sanitaria” e “quota sociale” di una prestazione. In Toscana, grazie alla programmazione unica e alle SdS, si cerca di far funzionare questi contributi in modo armonico: il cittadino dovrebbe percepire un servizio unificato, mentre dietro le quinte ASL e Comuni si accordano su chi sostiene cosa. Un esempio è la gestione delle RSA (Residenze Sanitarie Assistenziali): la spesa della RSA per circa il 50% è coperta dalla ASL (assistenza sanitaria, OSS, infermieri, ausili) e per il resto dall’utente/Comune (vitto, alloggio, servizi generali). L’utente paga una retta in base alle sue possibilità, e il Comune può intervenire se l’utente è indigente, così da garantire comunque il servizio.
Esempio pratico di integrazione: Un anziano ultraottantenne di Firenze, il sig. Giovanni, vive solo ed è affetto da diabete, ipertensione e con iniziale decadimento cognitivo. In una logica non integrata, rischierebbe di perdersi tra molteplici riferimenti: l’ambulatorio ASL per i controlli diabetologici, il Comune per l’assistenza domiciliare, l’INPS per l’indennità di accompagnamento, ecc. In Toscana, grazie all’integrazione, Giovanni può rivolgersi al Punto Insieme della sua zona (lo sportello integrato socio-sanitario). Qui un’équipe verifica i suoi bisogni: attivano l’ADI per inviargli regolarmente un infermiere che monitora la glicemia e la pressione (servizio ASL), mandano un OSS del servizio domiciliare comunale 3 volte a settimana per aiutare nell’igiene personale e nelle pulizie (servizio sociale), organizzano tramite la SdS un pasto caldo a domicilio ogni giorno e l’adesione a un centro diurno Alzheimer per stimolazione cognitiva (sociale con supporto sanitario). Tutto questo è definito in un PAI unico. Giovanni ha così un percorso assistenziale continuo, e sia lui che i familiari sanno di poter fare riferimento a un case manager territoriale (ad esempio l’assistente sociale di riferimento) che coordina il tutto. Questo esempio illustra come, nei servizi toscani, l’OSS possa essere coinvolto come attore chiave nell’attuare concretamente il PAI: l’OSS a domicilio che visita Giovanni per l’igiene, infatti, farà parte di quel sistema integrato, segnalando ad esempio all’infermiere se nota che la pelle di Giovanni ha lesioni (rischio piaghe) o riferendo all’assistente sociale se Giovanni appare più confuso del solito. L’integrazione consente scambio di informazioni e rapidità di intervento.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
In Toscana, l’integrazione socio-sanitaria è un elemento distintivo dell’organizzazione dei servizi, mirata a garantire continuità tra assistenza sanitaria e sociale per persone con bisogni complessi. Questa integrazione si realizza attraverso una programmazione congiunta, strutture dedicate e strumenti operativi che coordinano risorse e interventi per il benessere globale della persona.
· Programmazione integrata e Piani di Salute: La Regione Toscana adotta un Piano Sanitario e Sociale Integrato e le Zone-Distretto elaborano Piani Integrati di Salute (PIS), condividendo obiettivi e risorse tra ASL e Comuni per progetti che coinvolgono salute e benessere sociale.
· Società della Salute (SdS): Le SdS sono enti consortili che uniscono risorse e personale di ASL e Comuni per gestire servizi socio-sanitari integrati, offrendo ai cittadini sportelli unici dove accedere senza distinzione tra bisogni sanitari o sociali, con un Direttore che coordina le attività territoriali.
· Unità di Valutazione Multidimensionale (UVM): L’integrazione a livello individuale avviene tramite équipe interdisciplinari che valutano la situazione della persona e definiscono un Piano Assistenziale Individuale (PAI) con interventi coordinati sanitari e sociali, coinvolgendo medici, infermieri, assistenti sociali e altri professionisti.
· Finanziamento e ripartizione delle competenze: I servizi socio-sanitari sono finanziati congiuntamente da ASL e Comuni secondo la natura del bisogno (sanitario o sociale), garantendo un servizio unificato al cittadino, come nel caso delle RSA dove la spesa è divisa tra quota sanitaria e quota sociale, con interventi per assicurare l’accesso anche agli indigenti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per integrazione socio-sanitaria?
È il coordinamento tra servizi sanitari (ASL) e servizi sociali (Comuni) per rispondere ai bisogni complessi delle persone, come anziani non autosufficienti, disabili o pazienti psichiatrici.
2. Come viene pianificata l’integrazione a livello regionale e locale?
Attraverso il Piano Sanitario e Sociale Integrato Regionale (PSSIR) e i Piani Integrati di Salute (PIS) elaborati dalle Zone-Distretto congiuntamente da ASL e Conferenze dei Sindaci.
3. Che ruolo hanno le Società della Salute (SdS)?
Sono consorzi tra ASL e Comuni che gestiscono congiuntamente servizi socio-sanitari, offrendo sportelli unici per l’accesso integrato ai servizi.
4. Come funziona lo Sportello Unico della SdS?
Il cittadino può rivolgersi a un unico punto di accesso, dove personale integrato prende in carico il caso e attiva le risorse necessarie, senza distinzione tra bisogno sanitario o sociale.
5. Cos’è l’Unità di Valutazione Multidimensionale (UVM)?
È un’équipe interdisciplinare (medico, infermiere, assistente sociale, ecc.) che valuta i bisogni complessi della persona e definisce un Piano Assistenziale Individuale (PAI) integrato.
6. Quali interventi può includere un PAI?
Prestazioni infermieristiche, assistenza domiciliare, fornitura di presidi, telesoccorso, pasti a domicilio, ricovero di sollievo, stimolazione cognitiva, ecc.
7. Come vengono finanziati i servizi integrati?
La componente sanitaria è a carico del SSR tramite ASL, mentre quella sociale è gestita dai Comuni e può essere coperta dall’utente in base all’ISEE o dal Comune stesso.
8. Cosa significa “quota sanitaria” e “quota sociale”?
Sono le due componenti di una prestazione integrata: ad esempio, in una RSA, la ASL copre l’assistenza sanitaria e il Comune/utente copre vitto e alloggio.
9. Qual è il vantaggio dell’integrazione per il cittadino?
Riceve un servizio coordinato e continuo, con un referente unico (es. assistente sociale) che gestisce l’intero percorso assistenziale.
10. Qual è il ruolo dell’OSS nell’integrazione socio-sanitaria?
L’OSS è un attore chiave nell’attuazione del PAI, collaborando con infermieri e assistenti sociali, segnalando variazioni nello stato dell’assistito e contribuendo alla qualità dell’assistenza.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Programmazione integrata e Piani di Salute
Unità di Valutazione Multidimensionale (UVM)
Finanziamento e ripartizione delle competenze
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Programmazione integrata e Piani di Salute
Unità di Valutazione Multidimensionale (UVM)
Finanziamento e ripartizione delle competenze
4. I Servizi Territoriali
Per servizi territoriali si intendono tutte quelle attività e strutture sanitarie e socio-sanitarie collocate sul territorio (fuori dall’ospedale) e prossime alla comunità. Essi comprendono un ventaglio molto ampio di servizi, che vanno dalla prevenzione, alla cura ambulatoriale, all’assistenza domiciliare e semiresidenziale. L’obiettivo dei servizi territoriali è di rispondere ai bisogni di salute in maniera diffusa e continuativa, spesso prevenendo l’aggravarsi delle condizioni e riducendo la necessità di ricovero ospedaliero.
Ecco alcuni dei principali servizi territoriali in Toscana e la loro organizzazione:
· Assistenza Domiciliare Integrata (ADI): È un servizio chiave, rivolto a persone non autosufficienti (anziani o disabili) che possono ricevere cure a casa propria. L’ADI in Toscana è attivata dalla ASL attraverso il Distretto, sulla base di una valutazione UVM e di un Piano Assistenziale Individuale. Consiste in prestazioni sanitarie a domicilio (es. cure infermieristiche, fisioterapia) combinate con interventi socio-assistenziali (OSS per aiuto personale, assistenza familiare, ecc.). L’ADI viene fornita in integrazione con i Comuni (che spesso curano la componente sociale, chiamata anche SAD – Servizio di Assistenza Domiciliare). In sintesi: ADI = prestazioni sanitarie domiciliari (ASL) + eventuali interventi socio-assistenziali (Comune). L’OSS è una figura fondamentale nell’ADI, perché svolge tutte le mansioni di supporto alla persona direttamente a casa: igiene personale del paziente, aiuto nell’alimentazione, cura dell’ambiente domestico, mobilizzazione, prevenzione di piaghe da decubito e cadute, controllo dell’assunzione di farmaci prescritti, rilevazione dei parametri vitali di base e segnalazione di anomalie. Grazie all’ADI, molti pazienti evitano o riducono la degenza in RSA o ospedale, ricevendo un’assistenza personalizzata nel proprio domicilio.
· Medicina di base e pediatria di libera scelta: Sul territorio il primo riferimento sanitario sono i Medici di Medicina Generale (MMG) e i Pediatri di Famiglia convenzionati con il SSN. Essi operano in ambulatori diffusi, spesso supportati dalle ASL con personale di studio (infermiere di famiglia, collaboratori di studio). In Toscana si stanno sviluppando forme associative dei medici di famiglia (es. AFT – Aggregazioni Funzionali Territoriali) e Case della Salute (oggi evolute in Case di Comunità secondo il DM 77/2022) dove più medici e altri professionisti (infermieri, ostetriche, OSS, assistenti sociali) condividono spazi e lavorano in team per offrire un punto di riferimento unitario ai cittadini. La Casa della Salute/Comunità è un luogo territoriale dove si possono trovare ambulatori, servizi infermieristici, consultorio, punto prelievi, sportello sociale, ecc., incarnando l’idea di punto unico di accesso.
· Consultori Familiari: I consultori sono servizi territoriali socio-sanitari dedicati alla tutela della salute della donna, del bambino e della famiglia. Ogni ASL ha una rete di consultori (spesso 1 per ogni zona-distretto o per ogni 20.000-30.000 abitanti). Qui operano ginecologi, ostetriche, assistenti sociali, psicologi e talvolta OSS. Offrono assistenza nell’ambito della gravidanza (corsi preparto, accompagnamento, controllo neonati), consulenza per la contraccezione, prevenzione e supporto in caso di violenza domestica, educazione sessuale, assistenza adolescenziale, consultazioni pediatriche e altro. Sono un esempio classico di integrazione: sanitaria (ostetrica, medico) e sociale (assistente sociale) insieme, con un approccio di presa in carico globale della famiglia.
· Servizi per la salute mentale e per le dipendenze: Sul territorio vi sono i Centri di Salute Mentale (CSM), che gestiscono l’assistenza psichiatrica territoriale per adulti, in coordinamento con eventuali reparti ospedalieri di psichiatria (SPDC). Il CSM offre visite psichiatriche ambulatoriali, terapie farmacologiche, attività di riabilitazione psicosociale (anche tramite Centri Diurni terapeutici) e interventi domiciliari con équipe multiprofessionali (psichiatri, psicologi, educatori, OSS). Allo stesso modo, per le dipendenze patologiche, operano i Ser.D (Servizi per le Dipendenze) dove specialisti (medici delle dipendenze, psicologi, assistenti sociali) seguono pazienti con dipendenza da sostanze o comportamentali, fornendo terapie, supporto psicologico e programmi di reinserimento. In entrambi i casi (salute mentale e dipendenze) esistono anche strutture residenziali e semi-residenziali territoriali (comunità terapeutiche, gruppi-appartamento, etc., spesso gestiti dal privato sociale accreditato) dove l’integrazione con la dimensione sociale è forte. L’OSS può essere presente nei gruppi-appartamento per supportare gli utenti nelle attività quotidiane e promuovere autonomie.
· Centri ambulatoriali specialistici: Diffusi su tutto il territorio vi sono poliambulatori o centri sanitari dove si effettuano visite specialistiche (cardiologia, ortopedia, diabetologia, ecc.), esami diagnostici (radiografie, ecografie, analisi di laboratorio), terapie specifiche (es. chemioterapia ambulatoriale in alcuni casi). Questi centri possono essere situati presso ospedali oppure in strutture distrettuali. Facilmente un OSS può trovarsi in servizio in un poliambulatorio, con compiti di accoglienza dei pazienti, supporto al personale infermieristico o medico durante piccole procedure, sanificazione delle sale visita, gestione delle attese.
· Servizi di prevenzione collettiva: Il Dipartimento di Prevenzione dell’ASL eroga sul territorio servizi come vaccinazioni (tramite gli ambulatori vaccinali), ispezioni e controlli igienico-sanitari (effettuati da tecnici della prevenzione), educazione alla salute nelle scuole, screening di popolazione (mammografico, colonrettale, cervicale). L’OSS raramente lavora direttamente in questo ambito, ma potrebbe collaborare ad esempio in campagne vaccinali di massa o in giornate di prevenzione come figura di supporto logistico-organizzativo.
Riassumendo, i servizi territoriali sono il fulcro dell’assistenza di base e continuativa. La Toscana, anche recependo le indicazioni nazionali più recenti (Piano Nazionale di Ripresa e Resilienza – Missione Salute, DM 77/2022), sta investendo per potenziare ulteriormente il territorio: più infermieri di famiglia, più OSS sul territorio, più Case della Comunità, tecnologie per teleassistenza, ecc. L’OSS in questi servizi svolge un ruolo di collegamento fondamentale, stando “sul campo” vicino ai bisogni quotidiani delle persone.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
I servizi territoriali in Toscana rappresentano un sistema integrato di assistenza sanitaria e socio-sanitaria rivolto a rispondere ai bisogni di salute della comunità in modo capillare e continuativo, con l’obiettivo di prevenire aggravamenti e ridurre i ricoveri ospedalieri.
· Assistenza domiciliare integrata: Rivolta a persone non autosufficienti, combina prestazioni sanitarie e interventi socio-assistenziali a domicilio, con un ruolo centrale dell’OSS che supporta la persona nelle attività quotidiane e nella prevenzione di complicanze.
· Medicina di base e pediatria: Medici di Medicina Generale e Pediatri di Famiglia operano in ambulatori diffusi e in strutture associative come le Case della Salute e Case di Comunità, che offrono un punto unico di accesso a molteplici servizi sanitari e sociali.
· Servizi per salute mentale e dipendenze: I Centri di Salute Mentale e i Servizi per le Dipendenze forniscono assistenza psichiatrica e trattamenti per dipendenze, con attività ambulatoriali, domiciliari e strutture residenziali integrate con il supporto sociale e la presenza di OSS.
· Altri servizi territoriali: Consultori familiari dedicati a donna, bambino e famiglia, centri specialistici per visite e terapie, e servizi di prevenzione collettiva come vaccinazioni e screening, costituiscono un ampio ventaglio di interventi a supporto della comunità.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per servizi territoriali?
Sono tutte le attività sanitarie e socio-sanitarie erogate fuori dall’ospedale, vicine alla comunità, come assistenza domiciliare, ambulatori, consultori, centri di salute mentale e servizi per le dipendenze.
2. Cos’è l’Assistenza Domiciliare Integrata (ADI)?
È un servizio rivolto a persone non autosufficienti che ricevono cure sanitarie e assistenza sociale direttamente a casa, sulla base di un Piano Assistenziale Individuale (PAI) definito dall’UVM.
3. Qual è il ruolo dell’OSS nell’ADI?
L’OSS si occupa di igiene personale, alimentazione, mobilizzazione, prevenzione delle piaghe, controllo dei farmaci e rilevazione dei parametri vitali, contribuendo alla qualità dell’assistenza domiciliare.
4. Chi sono i principali riferimenti sanitari sul territorio?
I Medici di Medicina Generale (MMG) e i Pediatri di Famiglia, spesso organizzati in Case della Salute o Case di Comunità, dove collaborano con altri professionisti sanitari e sociali.
5. Cosa offrono i Consultori Familiari?
Servizi per la salute della donna, del bambino e della famiglia: assistenza in gravidanza, consulenza contraccettiva, supporto psicologico, prevenzione della violenza e educazione sessuale.
6. Quali servizi esistono per la salute mentale e le dipendenze?
Centri di Salute Mentale (CSM) e i Ser.D offrono assistenza ambulatoriale, riabilitazione, supporto psicologico e programmi di reinserimento, anche in strutture residenziali o semi-residenziali.
7. In che modo l’OSS è coinvolto nei servizi per la salute mentale?
Può lavorare in gruppi-appartamento o centri diurni, supportando gli utenti nelle attività quotidiane e promuovendo l’autonomia.
8. Cosa sono i centri ambulatoriali specialistici?
Strutture territoriali dove si effettuano visite specialistiche, esami diagnostici e terapie. L’OSS può supportare l’accoglienza, la preparazione delle sale e l’assistenza durante le procedure.
9. Quali sono i servizi di prevenzione collettiva?
Vaccinazioni, screening oncologici, educazione alla salute e controlli igienico-sanitari. L’OSS può collaborare in attività logistiche durante campagne di prevenzione.
10. Qual è la direzione futura dei servizi territoriali in Toscana?
Potenziamento del territorio con più infermieri di famiglia, OSS, Case della Comunità e tecnologie per la teleassistenza, in linea con il DM 77/2022 e il PNRR.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Assistenza domiciliare integrata
Servizi per salute mentale e dipendenze
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Assistenza domiciliare integrata
Servizi per salute mentale e dipendenze
5. I Servizi Socio-Sanitari Residenziali
Accanto ai servizi domiciliari e territoriali, vi sono situazioni in cui l’assistenza viene erogata in strutture residenziali o semi-residenziali. Queste strutture ospitano per periodi medio-lunghi persone non autosufficienti o con necessità di assistenza continua che non possono essere gestite a domicilio. Sono dette strutture socio-sanitarie perché forniscono sia prestazioni sanitarie sia interventi di assistenza alla persona, integrando le due dimensioni. Vediamo le principali presenti in Toscana:
· Residenze Sanitarie Assistenziali (RSA): le RSA sono strutture residenziali dedicate principalmente ad anziani non autosufficienti (di solito over 65) che necessitano di assistenza continuativa. Sono uno dei servizi socio-sanitari per eccellenza: infatti al loro interno operano infermieri, OSS, medici (di solito un geriatra come responsabile sanitario), fisioterapisti, animatori/educatori, spesso uno psicologo, e hanno convenzioni con i servizi sociali comunali. Le RSA erogano sia prestazioni sanitarie di base (medicazioni, somministrazione terapie, prevenzione complicanze) sia supporto nelle attività quotidiane (igiene, alimentazione, mobilizzazione) in un contesto protetto. In Toscana le RSA sono soggette ad autorizzazione e accreditamento regionale; l’ASL spesso interviene finanziando la quota sanitaria del ricovero, mentre l’utente (o il Comune se l’utente è indigente) copre la quota sociale. Il ruolo dell’OSS in RSA è centrale: l’OSS è la figura maggiormente a contatto con gli anziani ospiti, occupandosi dell’assistenza diretta quotidiana. Come dettagliato in letteratura di settore, in RSA l’OSS:
Ø Aiuta gli anziani nelle attività quotidiane di base: cura dell’igiene personale (bagni assistiti, cambio biancheria), supporto nell’alimentazione (imboccare se necessario, preparare i pazienti ai pasti), vestizione.
Ø Cura la mobilizzazione e postura degli ospiti: ad esempio aiutandoli a girarsi a letto per prevenire le piaghe da decubito, sollevandoli o trasferendoli dalla sedia a rotelle al letto e viceversa (utilizzando presidi come sollevatori), accompagnandoli nelle attività riabilitative o ricreative.
Ø Osserva e monitora costantemente le condizioni di salute degli anziani: rileva cambiamenti (temperatura, eventuale dolori, stato di coscienza, umore) e immediatamente segnala al personale infermieristico eventuali problemi (ad es. un ospite con febbre improvvisa, o se nota che “la signora X non vuole mangiare oggi” – informazione utile per capire se c’è un malessere).
Ø Somministra i farmaci prescritti, secondo le indicazioni dell’infermiere o del medico. In RSA spesso gli OSS distribuiscono le terapie giornaliere già predisposte (per bocca o applicazioni esterne), mentre restano di competenza infermieristica le terapie iniettive o più complesse.
Ø Collabora con infermieri e medici nell’eseguire interventi assistenziali: ad esempio cambi di medicazioni semplici, controllo di cateteri, raccolta di campioni per esami (urine, feci) su indicazione.
Ø Fornisce supporto emotivo e relazionale agli anziani: l’OSS in RSA spesso diventa un punto di riferimento affettivo per l’ospite, facendo compagnia, ascoltando, coinvolgendo in piccole attività (una passeggiata nel giardino, una chiacchiera, aiutarli a telefonare ai familiari).
Ø Si occupa di mantenere l’ambiente pulito e confortevole: provvede all’ordine delle stanze, al cambio delle lenzuola, a piccoli riordini quotidiani (accanto al servizio di pulizie svolto da altri operatori).
In pratica, l’OSS in RSA garantisce la qualità della vita degli anziani ospiti, fungendo da “occhi e mani” dell’equipe sanitaria 24 ore su 24. Senza OSS, una RSA non potrebbe funzionare: questa figura garantisce presenza e assistenza continua tra un turno infermieristico e l’altro.
· Altre strutture residenziali per anziani/disabili: oltre alle RSA per anziani non autosufficienti (che prevedono sempre la presenza di infermiere), esistono anche Residenze assistenziali con minore intensità sanitaria, come le Residenze Assistenziali (RA) o comunità alloggio dove magari non c’è l’infermiere h24 ma l’OSS sì. Per persone con disabilità giovani/adulte ci sono le RSD (Residenze Sanitarie per Disabili) che ospitano stabilmente chi ha disabilità grave senza supporto familiare adeguato: anche in queste l’OSS svolge mansioni analoghe a quelle di RSA (cura quotidiana) adattate all’età e alla tipologia di disabilità, collaborando con educatori professionali e terapisti nelle attività riabilitative.
· Strutture residenziali e semiresidenziali per salute mentale e dipendenze: per i pazienti psichiatrici stabilizzati ma non ancora autonomi ci sono comunità terapeutiche residenziali (CTR) o gruppi appartamento con supporto di personale. In tali contesti l’OSS lavora insieme agli educatori e tecnici della riabilitazione psichiatrica per assistere gli utenti nelle attività quotidiane (igiene, gestione della casa, accompagnamento, terapia occupazionale) e monitorare il loro stato, promuovendo gradualmente l’autonomia. Nel campo delle dipendenze esistono comunità di recupero (spesso gestite da enti non profit) dove gli OSS possono essere parte dello staff di assistenza.
· Hospice (cure palliative): L’hospice è una struttura residenziale dedicata alle cure palliative, generalmente per malati oncologici terminali o pazienti con malattie cronico-degenerative in fase avanzata, che non possono essere adeguatamente assistiti a domicilio. Gli hospice in Toscana fanno parte della rete regionale di cure palliative. Qui l’OSS, insieme a infermieri, medici palliativisti e psicologi, assicura il comfort del paziente terminale: aiuta nella mobilizzazione (per prevenire dolore e lesioni), cura l’igiene frequente della persona debilitata, supporta nella somministrazione dell’alimentazione (se possibile), e fornisce vicinanza umana al paziente e sollievo ai familiari (ad es. insegnando come muovere il congiunto allettato). È un lavoro delicato che richiede non solo competenze tecniche ma anche grande sensibilità.
Riassumendo, i servizi residenziali socio-sanitari sono quei luoghi dove l’assistenza è garantita 24 ore su 24, integrando aspetti sanitari e sociali. La normativa toscana (derivata anche dalla nazionale L.328/2000 sui servizi sociali integrati) prevede standard precisi per queste strutture: un rapporto operatori/ospiti adeguato, figure OSS presenti in numero sufficiente, coordinamento sanitario affidato a un medico, piano individuale per ogni ospite, ecc. Dalle delibere regionali emergono requisiti quali la presenza minima di OSS per numero di assistiti in RSA. Per l’OSS aspirante a lavorare in queste strutture, è importante conoscere che esistono protocolli operativi (ad es. il piano di assistenza individualizzato dell’ospite, registro consegne tra turni, protocolli per ulcere da pressione, per contenzione sicura se necessaria, ecc.) che derivano da linee guida regionali e nazionali.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
In Toscana, i servizi socio-sanitari residenziali offrono assistenza continua a persone non autosufficienti o con bisogni complessi, integrando prestazioni sanitarie e assistenziali in strutture dedicate. Questi servizi sono fondamentali per garantire cure e supporto 24 ore su 24, con personale specializzato e protocolli operativi precisi.
· Ruolo centrale delle RSA per anziani: Le Residenze Sanitarie Assistenziali (RSA) accolgono anziani non autosufficienti che necessitano di assistenza continuativa, offrendo cure mediche, supporto nelle attività quotidiane e monitoraggio costante, con un ruolo fondamentale svolto dagli Operatori Socio-Sanitari (OSS).
· Compiti specifici dell’OSS in RSA: Gli OSS assistono gli ospiti nell’igiene personale, alimentazione, mobilizzazione, somministrazione di farmaci semplici, supporto emotivo e mantenimento dell’ambiente, garantendo la qualità della vita e la continuità assistenziale.
· Altre strutture residenziali: Esistono residenze con minore intensità sanitaria come le Residenze Assistenziali e comunità per disabili (RSD), oltre a strutture per salute mentale, dipendenze e hospice, dove l’OSS collabora con altri professionisti per promuovere autonomia e comfort del paziente.
· Normativa e standard regionali: La normativa toscana prevede standard rigorosi per le strutture socio-sanitarie, inclusi rapporti adeguati tra operatori e ospiti, presenza sufficiente di OSS, coordinamento medico e piani individualizzati di assistenza, con protocolli operativi basati su linee guida regionali e nazional
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa sono i servizi socio-sanitari residenziali?
Sono strutture che ospitano persone non autosufficienti o con bisogni assistenziali complessi per periodi medio-lunghi, offrendo assistenza sanitaria e sociale integrata.
2. Qual è la funzione delle Residenze Sanitarie Assistenziali (RSA)?
Le RSA accolgono anziani non autosufficienti e forniscono assistenza continuativa tramite équipe multidisciplinari, tra cui OSS, infermieri, medici, fisioterapisti ed educatori.
3. Quali mansioni svolge l’OSS all’interno di una RSA?
Cura dell’igiene personale, alimentazione, mobilizzazione, somministrazione di farmaci prescritti, monitoraggio dello stato di salute, supporto emotivo e mantenimento dell’ambiente pulito.
4. Come viene finanziata la permanenza in RSA?
La quota sanitaria è coperta dall’ASL, mentre la quota sociale è a carico dell’utente o del Comune, in base alla situazione economica.
5. Esistono altre strutture residenziali oltre alle RSA?
Sì, come le Residenze Assistenziali (RA), le RSD per disabili gravi, le comunità alloggio e i gruppi appartamento, con intensità assistenziale variabile.
6. Qual è il ruolo dell’OSS nelle RSD e comunità alloggio?
L’OSS assiste gli utenti nelle attività quotidiane, collabora con educatori e terapisti, e promuove l’autonomia in base all’età e al tipo di disabilità.
7. Cosa sono le strutture per salute mentale e dipendenze?
Comunità terapeutiche residenziali e semiresidenziali che accolgono pazienti psichiatrici stabilizzati o persone con dipendenze, offrendo supporto riabilitativo e sociale.
8. Come contribuisce l’OSS nei contesti di salute mentale e dipendenze?
Supporta gli utenti nella gestione della quotidianità, accompagna nelle attività terapeutiche e monitora lo stato psico-fisico, collaborando con l’équipe riabilitativa.
9. Che ruolo ha l’OSS negli hospice?
Garantisce comfort ai pazienti terminali, cura l’igiene, aiuta nella mobilizzazione e offre supporto umano ai familiari, lavorando con medici palliativisti e psicologi.
10. Quali standard regolano le strutture residenziali in Toscana?
La normativa regionale prevede requisiti come il rapporto operatori/ospiti, la presenza minima di OSS, il piano assistenziale individuale e protocolli operativi condivisi.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Ruolo centrale delle RSA per anziani
Compiti specifici dell’OSS in RSA
Normativa e standard regionali
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi a Forms Web
Ruolo centrale delle RSA per anziani
Compiti specifici dell’OSS in RSA
Normativa e standard regionali
6. Il Ruolo dell’Operatore Socio-Sanitario (OSS) nei diversi contesti
L’Operatore Socio-Sanitario (OSS) è, come dice il nome, l’operatore che opera sia in ambito sanitario che in quello sociale, con un profilo unico di assistenza di base alla persona. È una figura poliedrica, istituita a livello nazionale dall’Accordo Stato-Regioni del 2001 e recepita in Toscana con specifici percorsi formativi gestiti dalle ASL. In Toscana, per diventare OSS si deve frequentare un corso di 1000 ore (di cui 450 di tirocinio) organizzato o riconosciuto dalla Regione, spesso tramite le ASL o enti di formazione accreditati. Una volta ottenuto l’attestato, l’OSS può lavorare in ospedali, RSA, servizi domiciliari, centri diurni e molti altri setting.
Le competenze generali dell’OSS, definite a livello nazionale e valide anche in Toscana, sono:
· Assistenza diretta alla persona: soddisfare i bisogni primari (alzarsi, lavarsi, vestirsi, mangiare, eliminazione, movimento) e favorire il benessere e l’autonomia dell’utente.
· Intervento igienico-sanitario e sociale: mantenere condizioni igieniche ottimali (dalla pulizia dell’ambiente alle procedure per evitare infezioni) e sostenere psicologicamente e socialmente la persona (ascolto, compagnia, aiuto nell’integrazione).
· Supporto gestionale e organizzativo: collaborare nelle attività amministrative semplici (come prenotare esami, tenere documenti di reparto, rifornire materiali) e contribuire alla formazione/affiancamento di nuovo personale di supporto (OTA, altri OSS tirocinanti).
Importante: l’OSS lavora sempre in équipe. In ambito sanitario, risponde funzionalmente all’Infermiere (che è il responsabile dell’assistenza generale) ed esegue attività pianificate e delegate da quest’ultimo o dal coordinatore infermieristico. In ambito sociale, opera in coordinamento con Assistenti Sociali o Educatori professionali a seconda del servizio. Questo significa che l’OSS non decide percorsi assistenziali da solo, ma fornisce il suo apporto dentro un piano definito dai professionisti con responsabilità clinica o sociale. Ad esempio, in ospedale l’OSS segue il piano di assistenza infermieristica (che può dire: paziente X igiene a giorni alterni, mobilizzazione ogni 2 ore, ecc.), mentre in un servizio disabili esegue il programma educativo deciso dall’educatore (es.: insegnare a un utente come rifare il letto, con steps graduali definiti). L’OSS però ha autonomia nell’eseguire le attività di sua competenza e soprattutto ha il dovere di osservare e riferire: è spesso l’OSS che si accorge per primo di un cambiamento (un anziano più mogio del solito, una piccola ferita) e deve immediatamente segnalarlo ai responsabili (infermiere, medico) contribuendo così alla tempestività delle cure.
Analizziamo ora il ruolo pratico dell’OSS nei vari contesti dove può trovarsi a lavorare, per capire somiglianze e differenze.
a) OSS in ambito ospedaliero
In ospedale l’OSS fa parte del team di corsia. I reparti ospedalieri sono caratterizzati da pazienti acuti o instabili, ricoverati per periodi relativamente brevi. Il ruolo dell’OSS qui è focalizzato sull’assistenza di base ai degenti e sul supporto al funzionamento del reparto, con ritmi spesso intensi.
Mansioni tipiche in reparto ospedaliero:
· Accoglienza e dimissione pazienti: prepara il posto letto per nuovi ricoveri, accoglie il paziente spiegando le dotazioni (campanello, servizi igienici disponibili), raccoglie eventuali effetti personali catalogandoli. Alla dimissione, aiuta il paziente a raccogliere le sue cose e sanifica letto e comodino per il prossimo paziente.
· Igiene e cura personale: effettua il bagno completo a letto per pazienti allettati, o assiste quelli parzialmente autosufficienti in bagno (tenendo d’occhio la sicurezza per evitare cadute). Cambia la biancheria del letto e personale quando sporca o almeno a giorni alterni. Questo include gestione di pazienti incontinenti (cambio pannolone, igiene intima) e attenzione alla prevenzione delle lesioni da decubito (cambia posizione ai pazienti immobilizzati ogni 2 ore circa, mette cuscini di supporto, applica creme barriera secondo protocolli).
· Alimentazione: distribuisce i pasti e aiuta chi non può mangiare da solo (imboccare)
. Vigila sulle diete (es.: se un paziente è diabetico, verifica che nel vassoio non ci siano zuccheri non previsti, in caso di dubbio consulta l’infermiere o dietista). Registra quanto è stato mangiato/bevuto e riferisce se l’assunzione è insufficiente. Spesso l’OSS si occupa di preparare il paziente per la colazione (alzare testata letto, tavolino, lavare mani e viso al paziente prima del pasto).
· Supporto nella mobilizzazione e postura: aiuta i pazienti ad alzarsi dal letto (compatibilmente con le indicazioni cliniche: ad es., in post-operatorio rispetta i tempi di mobilizzazione decisi dai medici), li accompagna in bagno o in carrozzina per fare due passi nel corridoio se possibile. Trasporta i pazienti in barella o sedia a rotelle per esami diagnostici (raggi X, ecografie), assicurandosi che abbiano la documentazione o cartellina con sé. Dopo gli esami, riporta il paziente in reparto e lo sistema confortevolmente.
· Rilevazioni semplici e osservazione clinica: su delega infermieristica, misura parametri come temperatura corporea, frequenza cardiaca, saturazione ossigeno (se addestrato all’uso del saturimetro). Pesa i pazienti se richiesto (es. bilancia a letto in reparto di nefrologia, diario peso in cardiologia). Controlla e registra la diuresi per chi ha catetere vescicale (svuota sacche e misura il liquido) e in generale tiene d’occhio segni clinici basilari (colorito della pelle, lucidità mentale, dolore riferito). L’OSS non interpreta clinicamente questi dati, ma li passa all’infermiere/medico e li documenta nelle schede di reparto secondo le procedure.
· Attività di supporto tecnico: prepara i materiali per medicazioni semplici (disinfettanti, garze, cerotti) e assiste l’infermiere durante la medicazione di ferite chirurgiche o piaghe (porge i materiali sterili, tranquillizza il paziente). Recupera farmaci o sacche di sangue in farmacia/ematologia interna quando serve con urgenza (il classico “vai a prendere 2 sacche di 0+ in emoteca”). Controlla scadenze e livelli di materiali nei carrelli di reparto (guanti, cateteri, aghi) e rifornisce dal magazzino. Smaltisce correttamente i rifiuti sanitari (mette aghi e lame nei contenitori taglienti, etc.).
· Collaborazione in procedure complesse: se un paziente è agito (es. contenzione momentanea di un paziente confuso), l’OSS assiste l’infermiere nel predisporre i presidi di sicurezza. In sala operatoria, come accennato, l’OSS può ricoprire il ruolo di OTA (Operatore tecnico addetto) occupandosi di trasportare il paziente in sala, posizionarlo con gli strumenti di fissazione giusti, e a fine intervento pulire la sala e gli strumenti da inviare in sterilizzazione.
· Relazione con il paziente e i familiari: anche se l’ospedale è un contesto rapido, l’OSS dedica tempo a rassicurare e informare il paziente su ciò che sta facendo (“Adesso la lavo un po’ e le cambio le lenzuola, vedrà che starà meglio fresco”), e spesso è quello a cui i familiari chiedono notizie quando chiamano al reparto (“Il signor Rossi ha mangiato? Ha passato una buona notte?”). L’OSS risponde per quanto di sua competenza e indirizza al personale medico per le informazioni cliniche. Questa capacità di comunicazione gentile è parte integrante del suo ruolo.
Nel complesso, in ospedale l’OSS è il braccio destro dell’infermiere per garantire che ogni degente abbia assistenza nei bisogni essenziali 24h su 24. L’OSS deve essere rapido, efficiente e preciso, perché i pazienti possono peggiorare improvvisamente e il team conta su di lui per accorgersi se “c’è qualcosa che non va” durante la routine (è colui che passa più tempo nella stanza del malato). Inoltre, deve rispettare con rigore le norme igieniche (lavaggio mani tra un paziente e l’altro, uso DPI) per evitare infezioni ospedaliere.
Esempio scenario in ospedale: Marco, OSS nel reparto di Chirurgia dell’ospedale di Lucca, inizia il turno mattutino. Riceve consegne: il paziente Bedini ha un drenaggio da controllare, la paziente Colombo deve alzarsi per la prima volta dopo l’intervento. Marco va dal sig. Bedini: misura la quantità di liquido nel drenaggio chirurgico e lo svuota come da procedura, annotando 100 ml in 12 ore e riferendo all’infermiere. Poi passa dalla sig.ra Colombo: le propone di alzarsi un po’. Collega l’infermiere, che rimuove il catetere vescicale, e insieme aiutano la paziente a sedersi sul bordo letto. Marco sta di fronte, sorregge la paziente, la mette in piedi e la accompagna qualche passo fin sulla poltrona, monitorando che non abbia capogiri. Più tardi, arriva un nuovo ricovero dalla sala operatoria: Marco prepara il letto accanto, sistema lenzuola pulite e predispone nell’armadietto il pigiama. Quando la paziente arriva in reparto in barella, l’OSS aiuta a trasferirla sul letto e con rapidità collega il drenaggio alla sacca, posiziona il campanello a portata di mano e copre la paziente con una coperta leggera. Durante il giro pasti, imbocca un anziano con mani tremanti e poi porta un pappagallo (urinale) ad un altro signore costretto a letto, aiutandolo ad usarlo e poi ripulendo il materiale. A fine turno relaziona: “paziente Colombo alzata due ore, ben tollerato; paziente Bedini drenaggio svuotato, era agitato per dolore ho avvisato l’infermiera che ha fatto analgesico; nuovo ricovero stabile, diuresi presente spontanea.” Questo breve racconto evidenzia come l’OSS ospedaliero debba essere multitasking, attento e collaborativo in tempo reale con gli infermieri.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Operatore Socio Sanitario (OSS) in ambito ospedaliero svolge un ruolo fondamentale nel supportare l’assistenza di base ai pazienti e il funzionamento del reparto, operando in un contesto caratterizzato da ritmi intensi e pazienti spesso acuti o instabili. L’OSS è parte integrante del team di corsia, collaborando strettamente con infermieri e medici per garantire cura, sicurezza e comfort ai degenti.
· Accoglienza e igiene dei pazienti: L’OSS prepara il letto per nuovi ricoveri, accoglie e informa il paziente, e alla dimissione aiuta a raccogliere gli effetti personali e sanifica l’ambiente. Cura l’igiene personale dei pazienti, inclusi bagni a letto e prevenzione delle lesioni da decubito, gestendo anche pazienti incontinenti.
· Supporto alimentare e mobilizzazione: Distribuisce i pasti, assiste chi ha difficoltà a mangiare, vigila sulle diete specifiche e registra l’assunzione di cibo e liquidi. Aiuta i pazienti nella mobilizzazione e postura, accompagnandoli e trasportandoli per esami diagnostici, sempre rispettando le indicazioni cliniche.
· Monitoraggio e supporto tecnico: Su delega infermieristica, rileva parametri vitali semplici e osserva segni clinici basilari, registrando i dati senza interpretazione clinica. Prepara materiali per medicazioni, assiste l’infermiere durante le medicazioni, gestisce farmaci urgenti e materiali di reparto, e contribuisce alla sicurezza e igiene ambientale.
· Relazione e collaborazione: L’OSS rassicura e informa pazienti e familiari, rispondendo a domande di competenza e indirizzando alle figure mediche per informazioni cliniche. È il braccio destro dell’infermiere, rapido e attento ai cambiamenti nelle condizioni dei pazienti, rispettando rigorosamente le norme igieniche per prevenire infezioni.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo dell’OSS in ospedale?
L’OSS fa parte del team di corsia e si occupa dell’assistenza di base ai pazienti e del supporto al funzionamento del reparto, con ritmi intensi e pazienti spesso acuti o instabili.
2. Cosa fa l’OSS durante l’accoglienza e la dimissione dei pazienti?
Prepara il posto letto, accoglie il paziente spiegando le dotazioni, raccoglie e cataloga gli effetti personali, e sanifica l’area alla dimissione.
3. Quali attività di igiene personale svolge l’OSS?
Effettua bagni a letto, cambia biancheria, gestisce l’igiene intima e la prevenzione delle lesioni da decubito, cambiando posizione ai pazienti immobilizzati.
4. Come supporta l’OSS nell’alimentazione dei pazienti?
Distribuisce i pasti, imbocca chi non può mangiare autonomamente, verifica le diete prescritte e registra l’assunzione di cibo e liquidi.
5. In che modo l’OSS aiuta nella mobilizzazione dei pazienti?
Accompagna i pazienti in bagno o in carrozzina, li trasporta per esami diagnostici e li sistema dopo il rientro in reparto.
6. Quali rilevazioni cliniche può effettuare l’OSS?
Su delega infermieristica, misura temperatura, frequenza cardiaca, saturazione, peso e diuresi, osservando segni clinici basilari e documentandoli.
7. Quali attività tecniche svolge l’OSS in reparto?
Prepara materiali per medicazioni, assiste durante le medicazioni, recupera farmaci o sacche di sangue, controlla e rifornisce i carrelli, smaltisce rifiuti sanitari.
8. L’OSS può collaborare in procedure complesse?
Sì, assiste nella contenzione di pazienti agitati e, come OTA, può trasportare e posizionare pazienti in sala operatoria e pulire la sala post-intervento.
9. Qual è il ruolo relazionale dell’OSS con pazienti e familiari?
Rassicura i pazienti, spiega le attività assistenziali, risponde alle domande dei familiari per quanto di sua competenza e indirizza al personale medico per informazioni cliniche.
10. Quali competenze deve avere l’OSS in ospedale?
Rapidità, precisione, capacità di osservazione, collaborazione con l’équipe, rispetto delle norme igieniche e sensibilità relazionale per garantire assistenza continua e sicura.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Accoglienza e igiene dei pazienti
Supporto alimentare e mobilizzazione
Monitoraggio e supporto tecnico
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Accoglienza e igiene dei pazienti
Supporto alimentare e mobilizzazione
Monitoraggio e supporto tecnico
b) OSS nei servizi territoriali e a domicilio
Sul territorio e a domicilio, il lavoro dell’OSS è spesso meno frenetico che in ospedale, ma richiede una grande capacità di organizzazione autonoma e adattabilità. Qui non c’è il medico nel piano di sopra da chiamare immediatamente, e l’OSS può trovarsi da solo con la persona assistita nella sua abitazione. I contesti territoriali includono ADI/SAD, centri diurni, ambulatori, consultori, ecc., come già descritti.
MANSIONI TIPICHE A DOMICILIO (ADI/SAD):
· Igiene personale del paziente: eseguire il bagno assistito o la doccia, o anche solo il lavaggio a pezzi a letto, mantenendo la dignità e il comfort della persona. L’OSS a domicilio rispetta molto le abitudini dell’assistito (“preferisce lavarsi al pomeriggio? Ok, vediamo se fattibile in accordo col servizio”). Pulisce e controlla la cute, applica pomate prescritte in zone come piedi (per funghi) o schiena (per piaghe da decubito in prevenzione) e fa massaggi antidecubito su indicazione sanitaria.
· Alimentazione e governo della casa: se l’utente vive solo, l’OSS può preparare un pasto semplice (pasta, minestrina) e assicurarsi che mangi, magari consumando il pasto in sua compagnia per stimolarlo. Dopo, riordina la cucina e getta i rifiuti. Può fare piccole spese alimentari se previste (comprare pane e latte). Se l’assistito ha nutrizione tramite PEG (gastrostomia), l’OSS assiste l’infermiere nel gestirla o, se formata, può somministrare il pasto enterale già pronto e predisposto in sacca seguendo le regole (in alcune zone toscane gli OSS ADI vengono addestrati a gestire PEG, banalmente cambiando il deflussore della sacca).
· Assistenza nella mobilità e fisioterapia domiciliare: l’OSS aiuta la persona a fare i suoi esercizi prescritti (es.: alzarsi in piedi 5 minuti ogni ora per riabituarsi, camminare in casa con deambulatore 10 metri, fare movimenti con la palla gonfiabile per le braccia). Ovviamente non insegna gli esercizi – li ha mostrati il fisioterapista – ma incoraggia e assiste affinchè siano svolti in sicurezza. Inoltre, se l’utente è temporaneamente allettato, l’OSS provvede ai cambi postura e all’utilizzo di ausili antidecubito (ciambelle, cuscini).
· Supporto alla vita familiare: a domicilio l’OSS interagisce molto con i familiari: insegna come effettuare una corretta movimentazione senza farsi male (ad esempio mostra al marito dell’assistita come usarle il sollevatore elettrico), comunica quali forniture servono (pannoloni, traverse, da richiedere all’ASL), a volte funge da “occhio” per l’assistente sociale riportando le difficoltà della famiglia (es. se i figli appaiono in burnout da assistenza). In alcuni casi l’OSS svolge anche un po’ di educazione sanitaria di base: spiega perché è importante tenere sollevate le gambe di una paziente con insufficienza venosa, o suggerisce di predisporre il bagno con maniglioni e sgabello per la doccia per sicurezza.
L’OSS domiciliare segue un piano di lavoro giornaliero con tot utenti da visitare; deve essere puntuale ma flessibile (imprevisti come un utente che sta male e richiede più tempo, o uno ricoverato all’ultimo). Gestisce gli spostamenti (in bici, moto, auto, a piedi… in città come Firenze spesso usano scooter per il traffico). Non avendo attorno la struttura protetta dell’ospedale, deve saper gestire le emergenze: se entrando in casa trova l’assistito incosciente, deve saper chiamare il 118 e fare le prime manovre di soccorso (il corso OSS prevede il BLSD – Basic Life Support Defibrillation).
MANSIONI NEI CENTRI DIURNI/AMBULATORI (TERRITORIO):
· In un centro diurno anziani, l’OSS accoglie ogni mattina i 15-20 ospiti, controlla che tutti abbiano preso le medicine a casa (ad es. chiede “Stamattina ha preso la pastiglia per la pressione, signora?” segnandolo sul registro). Conduce o co-conduce attività semplici (ginnastica dolce: l’OSS guida i movimenti aiutandosi con la musica, facendo fare stretching), gioca a carte con gli anziani durante i momenti ricreativi, e intanto osserva gli atteggiamenti (chi è più isolato, chi è giù di morale, e ne parla con l’animatore). Durante il pranzo, serve ai tavoli e aiuta chi ha bisogno. Nel pomeriggio, magari organizza insieme all’educatore una tombola, e poi prepara gli ospiti per il rientro (sistemandoli sul pulmino, assicurandosi che portino via occhiali, bastone, ecc.).
· In un ambulatorio, ad esempio un poliambulatorio di distretto, l’OSS può svolgere compiti di front-office e di back-office: fare accettazione (inserire a PC i dati della persona che deve fare l’elettrocardiogramma), accompagnare l’utente in sala d’attesa, poi chiamarlo quando è il suo turno. All’interno, aiuta il cardiologo facendo stendere il paziente e applicando gli elettrodi sul torace e arti (cosa che rientra nelle sue competenze come supporto a esame strumentale), avvia la macchina ECG e poi passa il tracciato al medico. Alla fine, ripulisce la gel conduttiva dal torace del paziente e lo aiuta a rivestirsi se serve.
· Nei consultori o nei punti prelievo, l’OSS può occuparsi di disinfettare e predisporre i lettini dopo ogni visita, sterilizzare gli strumenti non monouso (tenendo la piccola autoclave, se presente, o predisponendo i kit da mandare a sterilizzare centralmente), registrare su appositi sistemi i campioni raccolti (es. urine per esame) prima che vengano inviati al laboratorio.
In contesti territoriali, l’OSS ha spesso un rapporto più continuo e “alla pari” con l’utente rispetto all’ospedale: vede magari la stessa persona per mesi (ADI o centro diurno) e instaura un dialogo improntato alla fiducia. Può capitare che l’utente chieda anche cose non di stretta competenza (“Mi si è rotto il telecomando, me lo aggiusti?”); un bravo OSS, pur non dovendo fare il tecnico, cercherà di aiutare o di attivare chi di dovere, per il benessere globale della persona.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'Operatore Socio Sanitario (OSS) che lavora nei servizi territoriali e a domicilio svolge un ruolo fondamentale nell'assistenza autonoma e organizzata della persona assistita, spesso in assenza immediata di supporto medico. Le sue mansioni richiedono adattabilità e capacità di gestione delle emergenze in contesti come ADI/SAD e centri diurni.
Igiene e cura personale del paziente: L'OSS esegue il bagno assistito, la pulizia della cute e applica pomate prescritte, rispettando le abitudini e la dignità dell'assistito. Effettua massaggi antidecubito e controlla la pelle per prevenire problemi come le piaghe da decubito.
Supporto all'alimentazione e gestione domestica: L'OSS può preparare pasti semplici, stimolare l'assistito a mangiare, riordinare la casa e fare piccole spese. Assiste nella gestione della nutrizione enterale tramite PEG, se formato, seguendo le procedure sanitarie.
Assistenza alla mobilità e supporto familiare: Aiuta negli esercizi fisioterapici prescritti, gestisce i cambi postura e utilizza ausili antidecubito. Interagisce con i familiari per insegnare tecniche di movimentazione sicura, comunicare necessità di forniture e svolgere educazione sanitaria di base. Gestisce inoltre spostamenti e situazioni di emergenza, come chiamare il 118 e praticare il BLSD se necessario.
Mansioni nei centri diurni: L'Operatore Socio Sanitario (OSS) accoglie gli ospiti, controlla l'assunzione dei farmaci, conduce attività ricreative e supporta durante i pasti. Inoltre, organizza il rientro a casa degli ospiti.
Compiti negli ambulatori: L'OSS svolge compiti di accettazione, assistenza durante esami strumentali come l'elettrocardiogramma e cura della pulizia post-esame. Nei consultori e punti prelievo, si occupa della preparazione e sterilizzazione degli strumenti e della registrazione dei campioni.
Ruolo in contesti territoriali: L'OSS instaura un rapporto continuativo e di fiducia con l'utente, offrendo supporto anche in situazioni non strettamente sanitarie per il benessere globale della persona.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali competenze sono richieste all’OSS che lavora a domicilio?
L’OSS deve possedere autonomia organizzativa, adattabilità, capacità di gestione delle emergenze e abilità comunicative con pazienti e familiari.
2. In quali contesti territoriali opera l’OSS?
L’OSS può lavorare in ADI/SAD (Assistenza Domiciliare Integrata/Sociale), centri diurni, ambulatori, consultori e poliambulatori.
3. Quali attività svolge l’OSS per l’igiene personale del paziente a domicilio?
Esegue il bagno assistito, la doccia o il lavaggio a pezzi a letto, controlla la cute, applica pomate prescritte e fa massaggi antidecubito su indicazione sanitaria.
4. L’OSS può gestire la nutrizione tramite PEG?
Sì, se formato, può somministrare pasti enterali già pronti e predisposti in sacca, seguendo le regole previste, come accade in alcune zone della Toscana.
5. Come supporta l’OSS la mobilità del paziente a domicilio?
Assiste nell’esecuzione degli esercizi prescritti dal fisioterapista, nei cambi di postura e nell’uso di ausili antidecubito.
6. Qual è il ruolo dell’OSS nei centri diurni?
Accoglie gli ospiti, verifica l’assunzione dei farmaci, conduce attività motorie e ricreative, osserva il comportamento degli utenti e collabora con animatori ed educatori.
7. Che mansioni svolge l’OSS in ambulatorio?
Si occupa di accettazione, accompagnamento, supporto agli esami strumentali (es. ECG), pulizia e assistenza al paziente prima e dopo l’esame.
8. Cosa fa l’OSS nei consultori e nei punti prelievo?
Disinfetta e prepara i lettini, sterilizza strumenti non monouso, gestisce i campioni raccolti e li registra nei sistemi informatici.
9. Come interagisce l’OSS con i familiari dell’assistito?
Insegna tecniche di movimentazione sicura, comunica le forniture necessarie, osserva e riferisce difficoltà familiari, svolge educazione sanitaria di base.
10. Come si organizza la giornata dell’OSS territoriale?
Segue un piano giornaliero con utenti da visitare, gestisce gli spostamenti autonomamente e deve essere pronto a gestire imprevisti ed emergenze.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Igiene e cura personale del paziente
Supporto all'alimentazione e gestione domestica
Assistenza alla mobilità e supporto familiare
Supporto al benessere globale della persona
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Igiene e cura personale del paziente
Supporto all'alimentazione e gestione domestica
Assistenza alla mobilità e supporto familiare
Supporto al benessere globale della persona
c) OSS nelle strutture residenziali (RSA, comunità)
Nelle strutture residenziali socio-sanitarie, il ruolo dell’OSS si avvicina molto a quello descritto per l’ospedale, ma con alcune differenze chiave dovute alla permanenza prolungata degli utenti e al carattere “di vita quotidiana” delle strutture.
Mansioni tipiche in RSA (in parte già viste prima):
· Routine quotidiana strutturata: la giornata tipo dell’OSS in RSA è scandita da ritmi costanti: al mattino igiene e alzata degli ospiti, colazione, attività/riabilitazione, pranzo, riposo pomeridiano con cambio pannoloni, merenda, attività leggere, cena e messa a letto. L’OSS è impegnato in ciascuno di questi momenti, in collaborazione con eventuali altri operatori (in RSA grandi ci sono più OSS per turno).
· Piani Assistenziali Individualizzati (PAI): ogni residente ha un suo PAI, redatto dall’équipe multiprofessionale (medico, infermiere, fisioterapista, animatore, OSS referente). L’OSS vi contribuisce con osservazioni e proponendo obiettivi realistici. Ad esempio nel PAI del sig. Luigi (ospite con esiti di ictus) ci sarà scritto: Obiettivo – mantenere capacità di alimentarsi autonomamente; Azioni – OSS imbocca solo cibi liquidi, incoraggia uso di posate adattate per cibi solidi, fisioterapista fa esercizi di movimento braccio; Indicatore – il sig. Luigi mangia da solo almeno metà del pasto solido. L’OSS deve quindi conoscere il PAI e attenersi alle indicazioni, oltre a registrare i progressi o difficoltà (se Luigi inizia a far cadere troppo cibo, l’OSS lo segnala, forse serve rivedere il PAI). In Toscana i PAI in RSA sono oggetto di verifica per l’accreditamento, quindi la figura dell’OSS è attivamente coinvolta nel processo di miglioramento continuo della qualità.
· Lavoro in équipe ristretta: l’OSS in RSA lavora a stretto contatto con l’infermiere di turno, spesso in duo fisso su un gruppo di ospiti. Questa “coppia” infermiere+OSS si suddivide i compiti: l’infermiere gestisce terapie, medicazioni, l’OSS fa igiene e supporto, ma su molte cose collaborano insieme (l’OSS può assistere l’infermiere nel cambio di una medicazione a una lesione da decubito, passandogli garze e tenendo l’anziano sul fianco). Si tengono brevi briefing a inizio turno e se qualcosa non va si confrontano. Anche con gli animatori/educatori l’OSS collabora: se c’è la tombola e l’OSS sa che la signora Maria oggi è un po’ dolorante, avvisa l’animatrice che forse Maria non verrà e di passare magari poi in stanza a salutarla.
· Relazione con familiari: in RSA i familiari sono attori importanti. L’OSS spesso è l’interfaccia con loro nel quotidiano. Se un famigliare arriva e trova il padre con la barba lunga, potrebbe lamentarsi: l’OSS spiegherà magari “oggi non siamo riusciti a fargliela perché non si sentiva bene, rimediamo domattina”. Oppure se notano un livido, l’OSS riferisce l’episodio (es.: “è scivolato dalla sedia ieri, per questo vede il livido, abbiamo comunque avvisato il medico ed è tutto sotto controllo”). Mantenere un clima di fiducia con i parenti è cruciale e l’OSS, con la sua presenza continua, è determinante in questo.
· Compiti amministrativi semplici: a differenza dell’ospedale, in RSA l’OSS può avere piccoli incarichi gestionali, per esempio tenere l’inventario del guardaroba degli ospiti (quando arriva un nuovo ospite, l’OSS marca tutti i vestiti col nome per la lavanderia), oppure gestire l’ordinazione di pannoloni mensile basandosi sul consumo rilevato. Sono attività che alleviano l’infermiere da incombenze logistiche e valorizzano l’OSS come operatore a tutto tondo.
Mansioni in altre residenze (disabili, comunità psichiatriche):
· Molto simili alle RSA come concetto di base, ma adattate all’utenza. Ad esempio in una comunità per tossicodipendenti in recupero, l’OSS magari non fa igiene a persone autosufficienti, ma controlla l’ambiente (per evitare entrino droghe o alcol), aiuta a mantenere una routine di sveglia, pasti e pulizia che per chi ha avuto una vita disordinata è parte della terapia. Oppure in una residenza per disabili, l’OSS collabora a programmi di sviluppo dell’autonomia: se un disabile impara a farsi la doccia da solo, l’OSS lo supervisiona solo, pronto a intervenire se serve, ma gli lascia fare (mentre inizialmente magari lo aiutava in tutto).
Esempio scenario in RSA: Anna è un’OSS in una RSA della provincia di Siena. Ha il turno pomeridiano. Appena arriva, riceve consegne dall’OSS del mattino: “Oggi il sig. Franco è stato molto abbattuto, ha rifiutato la fisioterapia; la signora Gina ha mangiato solo il primo piatto”. Anna inizia il giro: passa dal sig. Franco in stanza, lo saluta con allegria e nota che ha lo sguardo triste; prova a coinvolgerlo dicendo che tra poco c’è la tombola in sala comune (che a lui di solito piace) – Franco fa cenno di no. Anna non insiste, ma riferisce all’infermiere che Franco appare depresso e che monitoreranno se in serata beve almeno qualcosa. Poi Anna porta la merenda nelle varie stanze: succo di frutta e biscotti. Con pazienza imbocca la sig.ra Gina che altrimenti non assumerebbe nulla (e intanto scambia due chiacchiere sulla famiglia di Gina per distrarla). Alle 17 arriva la figlia del sig. Alfredo preoccupata perché ha trovato un livido sul braccio del padre: Anna la invita in infermeria, insieme all’infermiere spiegano che probabilmente è stato causato dalla terapia anticoagulante e che lo tengono d’occhio (l’infermiere mostrerà poi il registro cadute dove non risultano incidenti). La familiare si rassicura. Verso le 18, Anna inizia a preparare gli ospiti per la cena: accompagna alcuni in sala da pranzo, altri li aiuta a sedersi a tavola nelle loro stanze. Sistema i bavagli e distribuisce i piatti preparati dalla cucina. Durante la cena sta vicino al tavolo dove ci sono 3 anziani con demenza che mangiano confusamente: li aiuta uno per uno alternando i bocconi e con calma fa sì che tutti finiscano almeno metà del pasto. Dopo cena, con la collega OSS, inizia a mettere a letto gli ospiti: con la signora Gina usano il sollevatore per trasferirla in sicurezza; col sig. Franco, che è ancora molto giù, Anna spende qualche minuto in più, gli massaggia le gambe con la crema e gli parla a bassa voce per rassicurarlo. Quando tutti sono a letto, Anna fa un ultimo giro per controllare che abbiano acqua a disposizione, che i campanelli siano a portata, e saluta fino al mattino seguente. Anche da questo scenario si capisce che in RSA l’OSS alterna momenti di cura fisica a momenti di supporto umano, e deve saper gestire anche aspetti imprevisti (la figlia preoccupata, Franco mogio) in autonomia iniziale, sapendo però quando coinvolgere i colleghi (l’infermiere per questioni cliniche o di comunicazione ufficiale).
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L'Operatore Socio Sanitario (OSS) nelle strutture residenziali socio-sanitarie svolge un ruolo cruciale nella cura quotidiana degli ospiti, caratterizzato da una routine strutturata e da un lavoro in équipe che integra aspetti assistenziali, relazionali e gestionali. L'OSS contribuisce attivamente ai Piani Assistenziali Individualizzati (PAI) e mantiene un rapporto di fiducia con i familiari, garantendo un supporto sia fisico che umano agli utenti.
· Routine quotidiana in RSA: L'OSS segue una giornata tipo scandita da momenti fissi come igiene, pasti, attività riabilitative e riposo, collaborando con altri operatori per garantire assistenza continua e coordinata.
· Contributo ai Piani Assistenziali Individualizzati: L'OSS partecipa alla definizione e attuazione dei PAI, osservando e segnalando progressi o difficoltà degli ospiti, e svolge un ruolo importante nel miglioramento della qualità assistenziale.
· Lavoro in équipe e relazione con familiari: Collabora strettamente con infermieri e animatori, condividendo informazioni e gestendo situazioni quotidiane anche con i parenti, mantenendo un clima di fiducia essenziale per la qualità della vita degli ospiti.
· Compiti gestionali e adattamenti in altre comunità: Oltre all'assistenza, l'OSS si occupa di semplici compiti amministrativi e adatta il proprio ruolo in comunità per disabili o persone in recupero, favorendo l'autonomia e il mantenimento di una routine terapeutica.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Quali sono le principali differenze tra il lavoro dell’OSS in RSA e in ospedale?
In RSA l’OSS segue ritmi più stabili e si occupa della vita quotidiana degli ospiti, instaurando relazioni continuative e contribuendo a un ambiente familiare.
2. Che cos’è il PAI e qual è il ruolo dell’OSS?
Il PAI (Piano Assistenziale Individualizzato) è un documento personalizzato per ogni ospite. L’OSS contribuisce con osservazioni, propone obiettivi realistici e registra progressi o difficoltà, partecipando attivamente al miglioramento della qualità.
3. Come si svolge la giornata tipo dell’OSS in RSA?
La giornata è scandita da attività come igiene, pasti, riabilitazione, riposo, attività ricreative e messa a letto. L’OSS è coinvolto in ogni fase, spesso in collaborazione con altri operatori.
4. In che modo l’OSS collabora con l’infermiere in RSA?
L’OSS lavora in coppia con l’infermiere, suddividendo i compiti e collaborando su medicazioni, briefing di turno e gestione degli ospiti.
5. Qual è il rapporto dell’OSS con i familiari degli ospiti?
L’OSS è spesso il primo interlocutore per i familiari, gestisce richieste e dubbi quotidiani, e contribuisce a mantenere un clima di fiducia e trasparenza.
6. L’OSS ha compiti amministrativi in RSA?
Sì, può gestire l’inventario del guardaroba, ordinare forniture come pannoloni e svolgere piccole mansioni logistiche che alleggeriscono il lavoro dell’infermiere.
7. Come cambia il ruolo dell’OSS nelle comunità per disabili o psichiatriche?
L’OSS adatta le mansioni all’utenza: supervisiona l’ambiente, supporta la routine quotidiana e promuove l’autonomia, intervenendo solo quando necessario.
8. L’OSS può gestire situazioni emotive o comportamentali degli ospiti?
Sì, osserva gli stati d’animo, cerca di coinvolgere gli ospiti in attività e segnala eventuali cambiamenti all’équipe, come nel caso di ospiti depressi o isolati.
9. Come si comporta l’OSS in caso di imprevisti con i familiari?
L’OSS gestisce con tatto situazioni delicate, come la presenza di lividi o lamentele, coinvolgendo l’infermiere per chiarimenti e rassicurazioni.
10. Quali qualità personali sono importanti per l’OSS in RSA?
Empatia, pazienza, capacità di osservazione, comunicazione efficace e collaborazione con l’équipe sono fondamentali per garantire benessere e sicurezza agli ospiti.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande a Quiz)
Contributo ai Piani Assistenziali Individualizzati
Lavoro in équipe e relazione con familiari
Compiti gestionali e adattamenti in altre comunità
Ø COMPLETA LE FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Contributo ai Piani Assistenziali Individualizzati
Lavoro in équipe e relazione con familiari
Compiti gestionali e adattamenti in altre comunità
Di seguito una tabella riassuntiva che confronta in maniera schematica il ruolo dell’OSS nei principali contesti:
Contesto di lavoro OSS
Esempi
Attività principali dell’OSS
Ospedaliero (Reparti, PS)
Reparto medicina, chirurgia, PS, sala operatoria
– Igiene e comfort dei pazienti degenti (bagno, cambio letti)
– Assistenza durante i pasti (imboccare, diete)
– Mobilizzazione e trasporto interno pazienti (barelle, esami)
– Rilevazioni parametri vitali e osservazione clinica di base
– Supporto al personale infermieristico/medico in procedure (preparazione materiale, medicazioni semplici)
– Mantenimento ordine del reparto e rifornimento materialiTerritoriale (Domicilio, Distretto)
Assistenza Domiciliare (ADI/SAD), Ambulatori distrettuali, Consultori, Centri Diurni
– Assistenza domiciliare personalizzata: igiene, pasti, mobilizzazione a casa dell’utente
– Educazione al famigliare caregiver e supporto psicologico all’utente (ascolto, compagnia)
– In ambulatorio: preparazione utenti a visite/esami, sanificazione ambienti, compiti di segreteria di base
– In centri diurni: facilitazione attività occupazionali/ricreative, sorveglianza della sicurezza degli utenti, aiuto nelle ADL durante la permanenza al centro (toilette, pranzo)Residenziale (RSA, RSD, Comunità)
RSA anziani, Comunità disabili, Comunità psichiatriche, Hospice
– Assistenza continuativa H24 nelle attività quotidiane (igiene, vestizione, alimentazione, eliminazione) degli ospiti
– Monitoraggio giornaliero condizioni di salute e benessere (parametri di base, osservazione umore/comportamento)
– Somministrazione farmaci per via naturale su delega e supervisione infermieristica
– Animazione di base e mantenimento di un clima familiare: dialogo, coinvolgimento in attività sociali, rapporto di fiducia con ospiti e familiari
– Supporto organizzativo: collaborazione alla stesura/verifica dei PAI, gestione di piccoli compiti logistici (es. biancheria, pasti)
Conclusione
In questo capitolo abbiamo esplorato come la Toscana organizza e integra i suoi servizi socio-sanitari e quale spazio professionale vi occupa l’Operatore Socio-Sanitario. Ricapitolando i punti chiave per il concorso OSS:
· La Regione Toscana gestisce la sanità tramite 3 ASL grandi, 4 AOU e strumenti innovativi come le Società della Salute per integrare sanità e sociale. Questo significa che l’OSS si troverà a lavorare in un sistema dove la collaborazione con i servizi sociali locali è all’ordine del giorno (ad es., un OSS di ospedale potrebbe interagire con un OSS del Comune per la continuità assistenziale post-dimissione).
· L’integrazione socio-sanitaria in Toscana non è solo un concetto, ma una realtà operativa: Piani integrati, équipe UVM, co-gestione di servizi da parte di ASL e Comuni. Per l’OSS ciò comporta avere spesso una doppia linea di riferimento (infermieristica e sociale) e la necessità di conoscere bene chi fa cosa (sapere, ad esempio, che l’assistente sociale del Comune può attivare contributi economici per l’utente, mentre l’infermiere ASL attiva ADI, così l’OSS indirizza correttamente le esigenze che rileva).
· I servizi territoriali toscani sono molto sviluppati: l’OSS non è solo in ospedale, anzi, è capillarmente presente a domicilio, nei distretti, nei consultori, nei centri diurni. Quindi nel concorso potrebbero chiedere elementi come “cosa prevede l’ADI” o “come funziona una Casa della Salute” perché un buon OSS deve vedere l’ospedale non come unico punto di assistenza, ma come parte di una rete più ampia in cui egli stesso deve sapersi muovere.
· I servizi residenziali (RSA e simili) rivestono grande importanza pratica: qui l’OSS esprime al massimo la sua professionalità di cura globale della persona. Le domande d’esame sull’igiene dell’anziano, sulla prevenzione delle piaghe, sul lavoro in team, sul rapporto con i familiari, mirano a verificare quella sensibilità e competenza che un OSS deve avere per operare in tali strutture.
· Il ruolo dell’OSS è trasversale, ma con adattamenti: abbiamo visto che in ospedale è più centrato sul supporto clinico, nel territorio sull’autonomia e la socialità dell’utente, in RSA sulla lunga assistenza e la relazione. Un buon candidato OSS sa di dover modulare il proprio intervento a seconda del contesto, mantenendo però fermi i principi etici e tecnici (rispetto della dignità, sicurezza delle cure, lavoro di squadra, osservanza dei limiti professionali).
In conclusione, la Regione Toscana offre un sistema socio-sanitario ricco e integrato, in cui l’OSS non è un ruolo marginale bensì uno dei pilastri dell’assistenza. Prepararsi al concorso OSS in Toscana significa non solo studiare la teoria dell’assistenza, ma anche capire come quella teoria si applica concretamente nei vari servizi regionali. Significa immaginarsi di lavorare, un domani, in un ospedale come in una RSA, in un consultorio o su un’ambulanza di trasporto secondario, sempre con lo stesso obiettivo: prendersi cura delle persone fragili con competenza tecnica e umanità. E la Toscana, con il suo modello avanzato, chiede proprio OSS competenti e “di cuore” per portare avanti la propria tradizione di eccellenza nei servizi alla persona. Buono studio e in bocca al lupo per il tuo concorso OSS!
Capitolo 14 – LA LEGISLAZIONE SUCCESSIVA IN TOSCANA
1. Legge Regionale Toscana 5 agosto 2009, n. 51
a) Contesto normativo e obiettivi della legge
La Legge Regionale Toscana 5 agosto 2009, n. 51 – intitolata “Norme in materia di qualità e sicurezza delle strutture sanitarie: procedure e requisiti autorizzativi di esercizio e sistemi di accreditamento” – è il provvedimento con cui la Regione Toscana ha riformato la disciplina delle autorizzazioni e degli accreditamenti delle strutture sanitarie. Essa è stata emanata nel 2009 dal Consiglio Regionale toscano, in attuazione della normativa statale di settore (decreto legislativo 30 dicembre 1992 n.502) e nel quadro delle competenze regionali in materia di tutela della salute stabilite dall’art.117 della Costituzione. La legge 51/2009 si colloca infatti nel solco della legislazione sanitaria regionale, aggiornando e sostituendo la precedente legge toscana n.8 del 1999 che già fissava requisiti strutturali, tecnologici e organizzativi per strutture sanitarie pubbliche e private. Alla fine degli anni 2000 erano emerse criticità nell’applicazione di quella normativa del 1999, evidenziando la necessità di un “aggiornamento delle regole in materia di qualità e sicurezza delle strutture sanitarie” alla luce dei cambiamenti intervenuti nel Servizio Sanitario e nell’evoluzione dei sistemi di valutazione della qualità. Inoltre, il Piano Sanitario Regionale 2008–2010 della Toscana aveva esplicitamente indicato come prioritaria la revisione e il rafforzamento delle garanzie di qualità e sicurezza delle prestazioni sanitarie a tutela dei cittadini.
Gli obiettivi principali della l.r. 51/2009 possono essere così riassunti:
1. Garantire standard elevati di qualità e sicurezza in tutte le strutture sanitarie, pubbliche e private, tramite un quadro normativo chiaro e aggiornato che colmi le lacune riscontrate nella precedente legge. In tal modo si tutela il cittadino assicurando che ogni erogatore di prestazioni sanitarie in Toscana rispetti requisiti rigorosi di funzionamento.
2. Semplificare e rendere più efficienti le procedure amministrative di autorizzazione, verifica e accreditamento delle strutture sanitarie. La legge introduce procedure più snelle e termini certi, al fine di accelerare sia i controlli sui requisiti di esercizio (soprattutto per le strutture pubbliche) sia il rilascio degli accreditamenti, evitando lungaggini burocratiche.
3. Istituire un nuovo sistema di governance della qualità in sanità. La l.r. 51/2009 prevede la creazione di organismi dedicati: una Commissione regionale indipendente con funzioni di indirizzo sul sistema qualità-sicurezza, un elenco regionale di valutatori e un gruppo tecnico incaricato delle verifiche sulle strutture accreditate. Contestualmente, si promuove la partecipazione dei cittadini ai processi di miglioramento e al controllo sulla qualità dell’assistenza, riconoscendo un ruolo attivo agli utenti del servizio sanitario.
4. Introdurre l’“accreditamento di eccellenza”, ovvero un percorso volontario di valutazione aggiuntiva che certifichi livelli qualitativi superiori. Oltre al consueto accreditamento istituzionale, la legge propone infatti un sistema volontario di attestazione del grado di qualità raggiunto dalle strutture sanitarie, stimolandole verso il miglioramento continuo e il conseguimento di standard d’eccellenza.
5. Valorizzare le competenze dei professionisti sanitari e la formazione continua. Nell’ottica di migliorare la qualità delle cure, la legge incoraggia lo sviluppo professionale continuo degli operatori sanitari, prevedendo iniziative che ne accrescano le competenze e riconoscendo l’importanza del loro ruolo all’interno del sistema di accreditamento. In particolare, viene considerata l’eventualità di accreditare anche i professionisti titolari di studi privati e si promuove una maggiore attenzione alla qualità dell’operato di tutto il personale sanitario.
b) Contenuti principali e ambito di applicazione
La legge 51/2009 delinea in modo organico quali strutture sanitarie sono soggette a regolamentazione e quali obblighi devono rispettare, nonché le procedure attraverso cui la Regione e gli enti locali ne assicurano la qualità. Si applica all’intero panorama delle strutture sanitarie attive sul territorio toscano, comprendendo sia le strutture sanitarie pubbliche (ospedali, presìdi e servizi delle aziende sanitarie regionali) sia le strutture sanitarie private (cliniche, case di cura, laboratori, centri diagnostici, poliambulatori, ecc.), senza dimenticare gli studi professionali privati di operatori sanitari (ad esempio gli studi medici e dentistici).
In particolare, la l.r. 51/2009 stabilisce:
· Requisiti e autorizzazione all’esercizio per le strutture sanitarie private: nessuna nuova struttura sanitaria privata può operare senza aver ottenuto la necessaria autorizzazione. Questa è un atto amministrativo rilasciato dal Comune competente che verifica il possesso dei requisiti minimi strutturali, tecnologici e organizzativi previsti dalla normativa. La legge elenca in dettaglio tali requisiti e prevede obblighi di mantenimento nel tempo degli standard di qualità: le strutture autorizzate devono cioè conservare le condizioni richieste e sono soggette a verifiche periodiche (Art. 6-7). Il Comune svolge un ruolo chiave, occupandosi sia del rilascio delle autorizzazioni sia di eventuali provvedimenti sanzionatori: se una struttura privata non rispetta le norme, il Comune può imporre adeguamenti, sospendere l’attività o applicare sanzioni amministrative pecuniarie (Art. 12-14). La legge prevede anche l’emanazione di Linee guida regionali (da parte della Giunta regionale) per uniformare l’interpretazione dei requisiti tecnici su tutto il territorio (Art. 8).
· Disciplina per le strutture sanitarie pubbliche: pur non necessitando di un’autorizzazione comunale formale, anche le strutture del Servizio Sanitario Regionale devono rispettare i requisiti di esercizio fissati dalla legge. La verifica avviene tramite un’attestazione interna del possesso dei requisiti da parte dell’azienda sanitaria (Art. 15) e l’adozione di piani di adeguamento per le strutture pubbliche non conformi (Art. 16). In caso di gravi difformità rispetto agli standard prescritti, la normativa prevede strumenti di intervento sostitutivo per garantire comunque la sicurezza e la qualità delle prestazioni erogate ai cittadini. In altre parole, l’amministrazione regionale ha il potere-dovere di intervenire affinché anche ospedali e presìdi pubblici si adeguino agli standard richiesti, a tutela dell’utenza.
· Regole per gli studi sanitari professionali (ambulatori privati): la legge estende i controlli di qualità anche agli studi medici, odontoiatrici e in generale agli studi professionali sanitari privati. In base al livello di complessità delle prestazioni offerte, tali studi possono essere assoggettati ad autorizzazione oppure a una procedura semplificata. La norma distingue infatti fra studi professionali che richiedono autorizzazione (Art. 17) e quelli per cui è sufficiente una dichiarazione di inizio attività (DIA) da presentare al Comune (Art. 19). Ad esempio, uno studio medico dotato di apposite attrezzature diagnostiche invasive potrebbe necessitare di autorizzazione, mentre per uno studio che eroga solo visite ambulatoriali standard può bastare la dichiarazione autocertificativa. In entrambi i casi, comunque, valgono precisi requisiti di esercizio (Art. 18) e l’obbligo di mantenimento degli standard. Come per le cliniche private, anche sugli studi vigila il Comune, che può intervenire con provvedimenti sanzionatori se uno studio non rispetta le norme (Art. 26-28). Tale estensione agli studi privati garantisce che anche attività sanitarie di piccole dimensioni operino in sicurezza e qualità.
· Accreditamento istituzionale delle strutture sanitarie: oltre all’autorizzazione di base, la legge regolamenta il processo di accreditamento istituzionale, indispensabile per erogare prestazioni sanitarie per conto del Servizio Sanitario Regionale (SSR). L’accreditamento è il riconoscimento, da parte della Regione, che una struttura sanitaria (pubblica o privata) possiede requisiti ulteriori e di qualità rispetto a quelli minimi e risponde ai fabbisogni e standard programmati dal SSR. La l.r. 51/2009 definisce quali sono i requisiti per ottenere l’accreditamento (Art. 30), tra cui rientrano parametri sulla qualità delle cure, sull’organizzazione e sulla qualificazione del personale. Viene introdotta anche la valutazione di funzionalità rispetto alla programmazione sanitaria: prima di accreditare una nuova struttura, si verifica che i suoi servizi siano coerenti con la pianificazione regionale e gli effettivi bisogni sanitari del territorio (Art. 31). La procedura di accreditamento (Art. 32) coinvolge appositi organismi di verifica e controllo indipendenti (Art. 33) che ispezionano e valutano le strutture. Solo in caso di esito positivo l’accreditamento viene concesso, abilitando così la struttura (se privata) a stipulare convenzioni e fornire prestazioni nell’ambito del SSR. L’accreditamento non è illimitato: ha una validità temporanea e deve essere rinnovato periodicamente, secondo le modalità fissate dalla nuova normativa (la legge ha infatti previsto che il rinnovo degli accreditamenti esistenti transitasse alle nuove regole).
· Accreditamento di eccellenza: uno degli aspetti innovativi della l.r. 51/2009 è l’introduzione del concetto di accreditamento di eccellenza. Si tratta di un percorso facoltativo e aggiuntivo rispetto all’accreditamento istituzionale standard, pensato per attestare e incentivare il raggiungimento di livelli qualitativi superiori alla soglia minima da parte delle strutture sanitarie. La legge dedica un intero capo a questo tema (Capo V, Artt. 34–37). In pratica, le strutture – sia pubbliche che private – che lo desiderano possono sottoporsi a una verifica più approfondita e stringente, finalizzata a valutare i percorsi di miglioramento continuo adottati e i risultati di particolare eccellenza raggiunti. Se tutti i requisiti aggiuntivi sono soddisfatti, la Regione conferisce alla struttura uno status di accreditata di eccellenza. Ciò rappresenta un riconoscimento formale della qualità superiore e ha un valore anche comunicativo verso i cittadini (in quanto segnale di affidabilità eccellente). Tale meccanismo volontario, introdotto con lungimiranza nel 2009, intende far emergere le best practice presenti sul territorio e spronare tutte le strutture a migliorarsi costantemente oltre il minimo richiesto.
· Qualità dei professionisti sanitari: consapevole che la qualità dell’assistenza dipende in larga parte anche dalle competenze e dall’aggiornamento del personale sanitario, la legge affronta il tema della qualificazione dei professionisti. In primo luogo, viene sancito che anche i professionisti titolari di studio (medici specialisti, dentisti, ecc. con proprio studio privato) rientrano nel sistema di accreditamento: l’Art. 38 prevede infatti l’accreditamento istituzionale pure per i professionisti, qualora operino in proprio nello studio, così da allinearli agli standard richiesti dal SSR. Inoltre l’Art. 39 promuove la qualità professionale invitando all’aggiornamento continuo: ciò significa incoraggiare la formazione permanente, l’adesione a programmi di Educazione Continua in Medicina (ECM) e in generale tutte le iniziative che valorizzino e certifichino le competenze dei professionisti sanitari. Sebbene questi aspetti fossero in parte già promossi a livello nazionale, la loro esplicitazione nella legge regionale enfatizza l’importanza di avere operatori sanitari qualificati e costantemente formati per garantire standard elevati di cura.
· Strumenti organizzativi per la qualità e sicurezza: la legge istituisce concreti strumenti di governance per sostenere l’applicazione delle nuove norme sulla qualità. In particolare, il Capo VII istituisce: una Commissione regionale per la qualità e la sicurezza dell’assistenza (Art. 40) con funzioni di indirizzo strategico e consulenza scientifica indipendente; un Elenco regionale dei valutatori (Art. 41) cioè un albo di esperti incaricati di condurre le verifiche sul campo presso strutture e servizi; e un Gruppo tecnico regionale di valutazione (Art. 42) con compiti operativi di ispezione e controllo. Viene formalizzata anche la partecipazione dei cittadini attraverso organismi o iniziative che coinvolgono gli utenti nel monitoraggio della qualità e nella segnalazione di problemi (Art. 43). Inoltre, a livello di ogni azienda sanitaria pubblica, la legge richiede la designazione di un coordinamento aziendale per la qualità e la sicurezza delle cure (Art. 44): si tratta di team o strutture interne dedicate a implementare le politiche di miglioramento della qualità nei singoli ospedali e territori. Completano il quadro le disposizioni su formazione del personale (Art. 45) e sistemi informativi e comunicazione pubblica (Art. 46), volte rispettivamente a garantire la diffusione di competenze e la trasparenza delle informazioni sullo stato della qualità sanitaria regionale. Infine, il Capo VIII contiene le norme finali e transitorie: tra queste vi sono le disposizioni finanziarie (Art. 47), l’impegno ad adottare un Regolamento di attuazione della legge (Art. 48), le norme di prima applicazione e transitorie che regolano il passaggio dal vecchio sistema al nuovo (Artt. 49-51, incluso un periodo di efficacia differita per dare tempo alle strutture di adeguarsi), e infine le abrogazioni (Art. 52) delle precedenti norme incompatibili – in primis l’intera vecchia legge regionale 8/1999, superata dalla nuova disciplina.
c) Evoluzione e modifiche successive
Fin dalla sua approvazione, la l.r. 51/2009 è stata oggetto di successivi interventi normativi regionali, mirati ad aggiornarne il contenuto e a recepire nuove esigenze emerse nel tempo. La Regione Toscana, tramite il Consiglio Regionale, ha infatti emanato diverse leggi regionali di modifica e integrazione, nonché regolamenti attuativi, per tenere il testo normativo al passo con l’evoluzione del settore sanitario e con i cambiamenti normativi nazionali. Di seguito sono riepilogati i principali passaggi nell’evoluzione della legge:
Come evidenziato, la struttura normativa originaria del 2009 è stata rafforzata e perfezionata negli anni successivi. Ad esempio, le modifiche del 2016 hanno rappresentato un salto di qualità, allineando la legge regionale ai più recenti standard nazionali e introducendo nuovi meccanismi di controllo. Allo stesso modo, i regolamenti attuativi del 2010 e del 2016 hanno fornito il dettaglio tecnico-operativo necessario affinché i principi della legge trovassero concreta applicazione. L’approccio della Regione Toscana è stato dunque proattivo: la legge 51/2009 non è rimasta statica, ma è stata costantemente aggiornata in un’ottica di miglioramento continuo della qualità normativa, proprio come essa stessa richiede un miglioramento continuo della qualità sanitaria.
d) Implicazioni pratiche per cittadini, enti locali e imprese
L’entrata in vigore della l.r. 51/2009 ha avuto ricadute concrete su tutti i soggetti coinvolti nel sistema sanitario regionale – dai cittadini utenti, alle istituzioni locali, fino ai gestori delle strutture sanitarie pubbliche e private. Di seguito, in sintesi, i principali impatti pratici:
· Per i cittadini: la legge si traduce in una maggiore tutela della salute pubblica e in una sanità regionale più sicura e trasparente. Il cittadino toscano ha la garanzia che ogni ospedale, clinica o ambulatorio cui si rivolge rispetti standard uniformi di qualità e sicurezza, grazie ai requisiti stringenti e ai controlli periodici introdotti. In caso di carenze in una struttura, il sistema prevede interventi correttivi tempestivi, prevenendo rischi per gli utenti. Inoltre, i cittadini acquisiscono opportunità di voce in capitolo: attraverso gli strumenti di partecipazione (come consiglieri negli organismi per la qualità o tramite feedback strutturati), possono contribuire al controllo sociale della qualità delle cure. Questa apertura verso l’utenza favorisce una sanità più vicina ai bisogni reali della popolazione e accresce la fiducia dei cittadini nelle strutture accreditate. Infine, la maggiore trasparenza – ad esempio con la comunicazione pubblica degli esiti dei programmi di qualità (Art.46) – permette al cittadino di informarsi e operare scelte consapevoli tra i servizi sanitari disponibili. In sintesi, il paziente/utente è posto al centro: protetto da standard elevati e allo stesso tempo coinvolto come attore del sistema qualità.
· Per gli enti locali (Comuni): i Comuni rivestono un ruolo fondamentale nell’applicazione quotidiana della legge. La normativa ha rafforzato le competenze comunali in materia sanitaria locale: ogni Comune è oggi l’autorità responsabile di autorizzare le strutture sanitarie private sul proprio territorio e di vigilarne il funzionamento. Questo ha comportato per le amministrazioni comunali l’adozione di procedure amministrative ad hoc (sportelli per le autorizzazioni sanitarie, verifiche tecnico-sanitarie in collaborazione con le ASL, ecc.) e la formazione di personale dedicato a valutare il rispetto dei requisiti di legge. I Comuni hanno anche poteri sanzionatori: possono emettere ordinanze di adeguamento o chiusura e applicare multe in caso di infrazioni, diventando garanti immediati della sicurezza per la comunità locale. Dal punto di vista pratico, ciò significa che le amministrazioni locali devono coordinarsi strettamente con le aziende sanitarie (che forniscono magari il supporto tecnico per le ispezioni) e con la Regione (per l’allineamento alle linee guida regionali). L’impatto per i Comuni è quindi una maggiore responsabilizzazione nel campo della sanità: essi assumono il ruolo di sentinelle sul territorio, assicurando che gli standard decisi a livello regionale siano effettivamente rispettati da ogni ambulatorio o clinica nella propria città. Questo compito, sebbene oneroso, contribuisce a rendere più efficace il controllo della qualità a livello capillare e a creare un filtro locale immediato per la sicurezza sanitaria.
· Per le imprese sanitarie private (cliniche, laboratori, studi): la legge ha introdotto per i soggetti privati che operano nella sanità una cornice di regole più chiara ma anche più esigente. Da un lato, chi intende aprire o gestire una struttura sanitaria in Toscana deve fin dall’inizio confrontarsi con requisiti strutturali e organizzativi rigorosi, investendo nella qualità: ad esempio, adeguando i locali alle norme di sicurezza, dotandosi di attrezzature a norma, implementando sistemi di controllo interno della qualità, assumendo personale con qualifiche adeguate, ecc. Questo può comportare costi aggiuntivi e la necessità di una pianificazione attenta, soprattutto per i piccoli operatori. D’altro canto, però, ottenere l’autorizzazione e soprattutto l’accreditamento offre anche vantaggi significativi: l’accreditamento istituzionale consente infatti alla struttura privata di entrare nella rete del servizio pubblico (SSR), potendo stipulare convenzioni e offrire prestazioni rimborsate dal servizio sanitario regionale. Ciò si traduce in opportunità di mercato importanti per le imprese sanitarie, che possono attrarre un maggior numero di pazienti grazie alla copertura pubblica delle prestazioni. Inoltre, il marchio di qualità implicito nell’accreditamento è un valore aggiunto in termini reputazionali: una clinica accreditata (magari con certificazione di eccellenza) può spendere questo status come garanzia di affidabilità verso i propri utenti. In pratica, la legge ha creato un ambiente in cui le strutture private sono incentivate a migliorarsi per poter operare e competere: chi investe in qualità ottiene l’accesso al sistema pubblico e il riconoscimento istituzionale, mentre chi non si adegua rischia sanzioni o di essere escluso. Non va trascurato l’impatto sulle piccole strutture e studi professionali: per questi, la previsione di iter semplificati (DIA anziché autorizzazione, quando possibile) evita oneri burocratici eccessivi, bilanciando proporzionalmente l’esigenza di controllo con la realtà operativa di studi di piccole dimensioni. In definitiva, la l.r. 51/2009 ha posto le basi per un settore sanitario privato più qualificato: le “imprese della salute” toscane operano oggi entro standard ben definiti e sanno che la qualità non è solo un obbligo normativo, ma anche un fattore determinante per poter esercitare e prosperare nel lungo periodo.
In conclusione, la Legge Regionale Toscana 51/2009 ha ridefinito il panorama della sanità regionale sotto il profilo della regolazione della qualità. Essa ha creato un sistema integrato in cui norme, controlli e incentivi lavorano congiuntamente per assicurare strutture sicure, servizi sanitari di livello elevato e un miglioramento costante nel tempo. I cittadini ne beneficiano in termini di cure più affidabili e trasparenti, le istituzioni locali sono protagoniste attive nel garantire gli standard sul territorio, e gli operatori sanitari – sia pubblici che privati – sono chiamati a un impegno continuo verso l’eccellenza. A più di quindici anni dalla sua introduzione, questa legge costituisce un pilastro fondamentale del sistema sanitario toscano, ed è spesso citata come esempio di buona pratica a livello regionale per la capacità di coniugare rigore normativo e coinvolgimento degli attori sul campo. Grazie agli aggiornamenti periodici, la l.r. 51/2009 resta pienamente attuale e continua a svolgere la sua funzione strategica: quella di garantire che in Toscana la salute dei cittadini sia tutelata attraverso strutture sanitarie di qualità certificata e un servizio sanitario regionale orientato alla sicurezza, all’efficienza e all’innovazione.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Legge Regionale Toscana 51/2009 ha riformato il sistema di autorizzazione e accreditamento delle strutture sanitarie, introducendo standard più elevati di qualità e sicurezza, semplificando le procedure e promuovendo un sistema di governance partecipativo e innovativo per la sanità regionale.
· Obiettivi della legge: Garantire elevati standard di qualità e sicurezza nelle strutture sanitarie pubbliche e private, semplificare le procedure amministrative, istituire organismi di governance della qualità, introdurre l’accreditamento di eccellenza e valorizzare la formazione continua dei professionisti sanitari.
· Ambito di applicazione: La legge si applica a tutte le strutture sanitarie toscane, pubbliche e private, inclusi gli studi professionali privati, definendo requisiti, autorizzazioni e controlli specifici per ciascuna categoria.
· Autorizzazione strutture private: Nessuna struttura sanitaria privata può operare senza autorizzazione comunale che verifica requisiti strutturali, tecnologici e organizzativi, con obblighi di mantenimento e poteri sanzionatori per il Comune.
· Strutture pubbliche: Le strutture del Servizio Sanitario Regionale devono rispettare i requisiti di esercizio con verifiche interne e piani di adeguamento; la Regione può intervenire in caso di gravi difformità per garantire la sicurezza.
· Studi professionali privati: Anche gli studi medici e odontoiatrici sono soggetti a controlli di qualità, con procedure differenziate tra autorizzazione e dichiarazione di inizio attività, e vigilanza comunale con poteri sanzionatori.
· Accreditamento istituzionale: Oltre all’autorizzazione, l’accreditamento riconosce requisiti di qualità superiori e coerenza con la programmazione sanitaria, tramite organismi indipendenti che valutano e rinnovano periodicamente il riconoscimento.
· Accreditamento di eccellenza: Percorso volontario per certificare livelli qualitativi superiori, incentivando il miglioramento continuo e il riconoscimento formale delle best practice nelle strutture sanitarie.
· Governance e partecipazione: La legge istituisce una Commissione regionale, un elenco di valutatori, un gruppo tecnico di controllo e promuove la partecipazione dei cittadini, oltre a prevedere coordinamenti aziendali per la qualità e sicurezza e iniziative di formazione e trasparenza.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è lo scopo principale della Legge Regionale Toscana 51/2009?
La legge mira a garantire qualità e sicurezza nelle strutture sanitarie pubbliche e private, semplificando le procedure di autorizzazione e accreditamento e promuovendo il miglioramento continuo.
2. A quali strutture sanitarie si applica la legge?
Si applica a ospedali, cliniche, laboratori, poliambulatori, studi medici e odontoiatrici, sia pubblici che privati, operanti in Toscana.
3. Cosa prevede la legge per le strutture sanitarie private?
Le strutture private devono ottenere un’autorizzazione comunale che certifichi il rispetto di requisiti strutturali, tecnologici e organizzativi. Sono soggette a verifiche periodiche e possono incorrere in sanzioni se non conformi.
4. Le strutture pubbliche devono essere autorizzate?
No, ma devono comunque rispettare i requisiti di esercizio previsti dalla legge, con verifiche interne e piani di adeguamento in caso di non conformità.
5. Gli studi medici privati sono soggetti alla legge?
Sì. In base alla complessità delle prestazioni, possono richiedere autorizzazione o essere soggetti a una DIA (dichiarazione di inizio attività). In entrambi i casi, devono rispettare requisiti di esercizio.
6. Cos’è l’accreditamento istituzionale?
È il riconoscimento da parte della Regione che una struttura sanitaria possiede requisiti qualitativi superiori e può operare per conto del Servizio Sanitario Regionale (SSR).
7. Cosa significa “accreditamento di eccellenza”?
È un percorso volontario che certifica livelli qualitativi superiori rispetto ai requisiti minimi. Serve a valorizzare le best practice e stimolare il miglioramento continuo.
8. Quali strumenti di governance introduce la legge?
La legge istituisce una Commissione regionale per la qualità, un Elenco dei valutatori, un Gruppo tecnico di verifica e promuove la partecipazione dei cittadini al controllo della qualità.
9. Come viene valorizzata la professionalità degli operatori sanitari?
Attraverso l’accreditamento dei professionisti titolari di studio e la promozione della formazione continua e dell’Educazione Continua in Medicina (ECM).
10. Quali sono le implicazioni pratiche per cittadini, Comuni e imprese?
· Cittadini: maggiore tutela, trasparenza e possibilità di partecipazione.
· Comuni: responsabilità nell’autorizzazione e controllo delle strutture.
· Imprese sanitarie: obbligo di rispettare standard elevati, ma anche opportunità di accreditamento e convenzioni con il SSR.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Autorizzazione strutture private
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Autorizzazione strutture private
2. Legge regionale 28 dicembre 2009, n. 82
a) Contesto e obiettivi
La legge regionale 28 dicembre 2009, n. 82 (l.r. 82/2009) disciplina in Toscana l’accreditamento delle strutture residenziali/semiresidenziali e dei servizi alla persona nel sistema sociale integrato. Tale norma è stata approvata il 28 dicembre 2009 e pubblicata sul Bollettino Ufficiale regionale n. 56 del 31 dicembre 2009, in attuazione della legge regionale 41/2005 sul sistema integrato di interventi e servizi sociali. L’obiettivo centrale della l.r. 82/2009 è garantire standard omogenei di qualità su tutto il territorio regionale e promuovere una pluralità di offerta nei servizi socio-assistenziali. In altre parole, l’accreditamento è introdotto come strumento per migliorare la qualità delle prestazioni sociali, favorendo la presenza di diversi soggetti erogatori qualificati e assicurando che gli utenti possano accedere a servizi di livello adeguato in ogni area della Toscana.
Un ulteriore obiettivo è tutelare i diritti di scelta dei cittadini beneficiari dei servizi assistenziali. La legge prevede infatti che i destinatari possano esercitare una libera scelta tra strutture e servizi accreditati, ad esempio attraverso l’utilizzo di “titoli di acquisto” (voucher sociali) all’interno di progetti assistenziali personalizzati. Questo significa che, in applicazione della legge, persone anziane o disabili non autosufficienti possono ricevere contributi da spendere presso enti accreditati, scegliendo quello più adatto alle proprie esigenze, a condizione che vi sia un progetto individuale concordato con i servizi sociali. Tale meccanismo incoraggia una competizione virtuosa tra i fornitori e allo stesso tempo garantisce agli utenti standard di qualità controllati dal pubblico.
b) Principali contenuti normativi della LR 82/2009
La l.r. 82/2009 definisce in modo dettagliato come funziona l’accreditamento istituzionale dei servizi sociali, specificando requisiti, procedure e controlli per le strutture e i servizi alla persona. Si articola in quattro Capi e 14 articoli, che possono essere sinteticamente riassunti nei punti seguenti:
· Oggetto e finalità (Capo I) – La legge chiarisce fin dall’art.1 il proprio campo di applicazione e scopo. Riguarda l’accreditamento di: (a) strutture residenziali e semiresidenziali pubbliche e private (es. RSA – Residenze Sanitarie Assistenziali per anziani, comunità alloggio, centri diurni per disabili); (b) servizi di assistenza domiciliare; (c) altri servizi alla persona rivolti a bisogni sociali, inclusi quelli operanti nelle aree di integrazione socio-sanitaria. L’accreditamento qui inteso è istituzionale, cioè riconosciuto dalla pubblica amministrazione, distinto dalla semplice autorizzazione al funzionamento: una struttura o servizio, per operare, deve prima ottenere l’autorizzazione secondo le normative vigenti, ma l’accreditamento è il passo ulteriore, volontario (obbligatorio però per soggetti pubblici) e necessario per operare per conto degli enti pubblici o accedere a finanziamenti regionali specifici. In sostanza, solo i soggetti accreditati possono entrare nella “rete” dei servizi sociali integrati finanziati o sostenuti dal pubblico.
· Requisiti di qualità (art.3) – La legge enuncia principi generali sui requisiti richiesti per l’accreditamento, demandando a successivi atti attuativi la definizione puntuale di tali standard. I requisiti coprono l’intero processo di erogazione del servizio e riguardano, ad esempio: l’organizzazione e gestione del servizio, la qualificazione e formazione del personale, nonché modalità di rilevazione della soddisfazione degli utenti e degli operatori. Tali criteri sono declinati diversamente a seconda della tipologia: per strutture residenziali/semiresidenziali si richiedono standard gestionali e tecnico-professionali elevati (inclusa ad es. la presenza di personale qualificato, protocolli di assistenza, ecc.); per i servizi domiciliari si enfatizzano aspetti organizzativi e di esperienza adeguati alla cura a domicilio; per gli altri servizi alla persona si richiede capacità di risposta tempestiva e appropriata a bisogni eterogenei, data la varietà di interventi possibili. La legge sottolinea inoltre che i requisiti devono essere coerenti con le norme sulla sicurezza e regolarità del lavoro e orientati a promuovere i diritti di cittadinanza, la solidarietà e la coesione sociale. I dettagli operativi vengono lasciati a un Regolamento di attuazione regionale (previsto all’art.11) e a deliberazioni della Giunta regionale: il Regolamento stabilisce i requisiti generali per tipologia di servizio, mentre con deliberazione della Giunta vengono fissati i requisiti specifici e gli indicatori per misurare i risultati, in base ai quali valutare periodicamente le strutture/servizi accreditati.
· Procedura di accreditamento per le strutture (Capo II) – Per ottenere l’accreditamento, una struttura (ad esempio una casa di riposo) deve essere già in possesso dell’autorizzazione al funzionamento e presentare alla Regione una dichiarazione sostitutiva in cui il legale rappresentante attesta il possesso di tutti i requisiti previsti. In base al testo vigente, è la Giunta regionale a rilasciare l’accreditamento alle strutture idonee (in origine la competenza era comunale, ma è stata trasferita alla Regione da una modifica normativa successiva). L’accreditamento delle strutture ha durata limitata (rinnovabile periodicamente previa verifica del mantenimento dei requisiti). La Regione tiene e aggiorna un elenco pubblico delle strutture accreditate, garantendone diffusione e pubblicità. Entro un anno dal rilascio dell’accreditamento, la Regione verifica – tramite sopralluoghi svolti da un gruppo tecnico di valutazione – il possesso effettivo dei requisiti dichiarati. Successivamente, sono previsti controlli a campione e verifiche biennali sulla permanenza degli standard, secondo criteri stabiliti dal regolamento attuativo. Se una struttura non risponde ai requisiti o non ottempera agli obblighi di verifica, la Giunta regionale può sospendere o revocare l’accreditamento. In ogni caso, l’accreditamento decade automaticamente se viene meno l’autorizzazione al funzionamento della struttura (ad esempio in caso di chiusura o violazioni gravi che comportano la perdita dei titoli autorizzativi).
· Procedura di accreditamento per i servizi (Capo III) – La disciplina per i servizi di assistenza domiciliare e gli altri servizi alla persona è analoga nei principi, ma con alcune differenze operative. L’accreditamento di questi servizi è di competenza del Comune dove ha sede operativa il servizio. Anche qui il procedimento si avvia con una dichiarazione sostitutiva del legale rappresentante dell’ente erogatore, che attesta il possesso dei requisiti fissati dal regolamento e dalle delibere regionali. A differenza delle strutture, la legge (come modificata nel 2013) consente l’accreditamento anche di operatori individuali (singoli assistenti domiciliari), purché siano in possesso dei requisiti e vengano accertati dal Comune di domicilio. Tuttavia, sono esonerati dall’obbligo di accreditamento gli assistenti personali impegnati in progetti di “vita indipendente” e coloro che prestano assistenza a titolo informale per legami personali con l’utente (es. badanti familiari senza rapporto contrattuale). Per i servizi accreditati, il Comune mantiene un elenco e trasmette periodicamente tali informazioni alla Regione. La verifica delle attività svolte avviene in parte in autovalutazione: i soggetti accreditati (organizzazioni) devono monitorare annualmente i propri risultati rispetto agli indicatori di qualità stabiliti e trasmettere la relativa documentazione al Comune. Il controllo esterno è esercitato dal Comune: entro 90 giorni dall’accreditamento viene verificato (anche a campione) sul campo il possesso dei requisiti dichiarati, e in seguito ogni anno il Comune controlla il mantenimento degli standard e la corretta effettuazione delle verifiche interne. Per i servizi di natura socio-sanitaria, questi controlli comunali vengono svolti in collaborazione con la competente Azienda USL (ASL) locale. In caso di esito negativo – ad esempio se emergono carenze nei requisiti – il Comune invita il soggetto a regolarizzare entro un termine e, se ciò non avviene, procede a revocare l’accreditamento con atto motivato. Anche per i servizi vale la decadenza automatica dell’accreditamento qualora venga meno l’autorizzazione o i requisiti fondamentali.
· Disposizioni finali e di attuazione (Capo IV) – La legge istituisce inoltre strumenti a supporto del sistema di accreditamento. L’art.10 prevede la realizzazione di processi informativi e banche dati per la diffusione dei dati relativi ai servizi accreditati, in conformità alle normative su sistemi informativi regionali e privacy. In pratica, la Regione deve rendere pubblici – nel rispetto della tutela dati personali – gli elenchi aggiornati delle strutture e servizi accreditati, contribuendo alla trasparenza verso i cittadini. L’art.11 demanda alla Giunta regionale l’emanazione di un Regolamento di attuazione entro 180 giorni dall’entrata in vigore: tale regolamento deve dettagliare i requisiti generali per l’accreditamento, le modalità per l’erogazione dei titoli di acquisto (voucher) previsti, la composizione e funzionamento degli organismi tecnici (come il Gruppo di valutazione), nonché i criteri per i controlli periodici sulle strutture. L’art.12 (poi abrogato) fissava i termini temporali entro cui strutture e servizi già operanti dovevano adeguarsi e richiedere l’accreditamento; una norma transitoria (art.13) stabilisce le tempistiche di adeguamento ai nuovi requisiti per chi era già accreditato secondo normative previgenti. Infine, l’art.14 definisce la decorrenza dell’efficacia della legge, indicando da quando le disposizioni si applicano (spesso con scaglionamenti temporali, ad esempio la legge potrebbe essere entrata in vigore pochi mesi dopo la pubblicazione, per dare tempo all’adozione del regolamento e alle organizzazioni di prepararsi).
c) Modifiche e integrazioni normative successive
Dal 2009 ad oggi, la l.r. 82/2009 ha subito diverse modifiche ed aggiornamenti normativi, a testimonianza di un adattamento costante alle esigenze del settore socio-assistenziale. Le principali successive modifiche includono:
· L.R. 49/2010 (20 settembre 2010) – È stato il primo intervento correttivo alla legge, avvenuto pochi mesi dopo l’avvio. Con questa legge di modifica si introduce la Commissione tecnica regionale per il monitoraggio e l’attuazione del sistema di accreditamento (inserendo l’art.3 bis) e si apportano alcuni aggiustamenti formali. Ciò ha istituito un organismo consultivo a livello regionale con il compito di supervisionare l’implementazione dell’accreditamento e proporre miglioramenti.
· L.R. 7/2013 (19 febbraio 2013) – Intitolata “Accreditamento dei servizi alla persona”, questa modifica è nata dalla necessità di differenziare la disciplina per gli operatori individuali impiegati nei servizi domiciliari. Nella prassi applicativa infatti si erano riscontrate difficoltà ad applicare gli stessi meccanismi pensati per enti organizzati anche ai singoli operatori (spesso assistenti familiari stranieri). La l.r. 7/2013 ha quindi modificato gli articoli 7, 8 e 9 della legge 82/2009, stabilendo che gli operatori individuali possano essere accreditati dal Comune previo accertamento diretto dei requisiti, e chiarendo che l’obbligo di verifica annuale delle attività (art.8) e alcuni controlli si riferiscono principalmente ai soggetti organizzati. Ha anche ribadito le esenzioni per badanti in contesti di vita indipendente o familiari, semplificando l’accreditamento individuale. In sintesi, la modifica del 2013 ha reso il sistema più flessibile, distinguendo tra enti/organizzazioni e singoli operatori, così da non gravare inutilmente questi ultimi con oneri burocratici eccessivi, pur mantenendo un controllo di qualità.
· L.R. 21/2017 (4 maggio 2017) – Questa legge ha introdotto “Nuove disposizioni in materia di accreditamento delle strutture e dei servizi alla persona”, apportando una revisione organica della l.r. 82/2009. Tra le novità principali vi è stata l’istituzione del “Gruppo tecnico regionale di valutazione” per le strutture (art.3 ter), un team di esperti incaricati di supportare la Regione nelle attività ispettive e di controllo della qualità delle strutture accreditate. Inoltre, la competenza al rilascio dell’accreditamento per le strutture è passata ai livelli regionali (Giunta) uniformando il processo su scala regionale. La l.r. 21/2017 ha anche modificato o sostituito vari articoli, snellendo le procedure e aggiornando i riferimenti normativi, e ha coordinato la l.r. 82/2009 con un’altra legge regionale (l.r. 51/2009) in materia socio-sanitaria. Questo intervento del 2017 può essere visto come un adeguamento strutturale del sistema di accreditamento, per renderlo più efficace e centralizzato.
· L.R. 70/2017 (12 dicembre 2017) – Conosciuta come la legge di manutenzione 2017, ha apportato ulteriori correttivi minori a molte leggi regionali, inclusa la 82/2009. In particolare, l’art. 60 di questa legge ha inserito un comma aggiuntivo nella l.r. 82/2009 (piccoli adeguamenti tecnici al testo normativo, senza stravolgerne l’impianto). Tali leggi di “manutenzione” vengono approvate periodicamente per aggiornare riferimenti, semplificare procedure e correggere errori materiali nell’ordinamento regionale.
· L.R. 1/2020 (3 gennaio 2020) – Questo provvedimento, anch’esso intitolato a nuove disposizioni sull’accreditamento, ha ulteriormente aggiornato e integrato la legge 82/2009. Si tratta di una legge significativa che ha modificato diversi articoli (come indicato dagli articoli 1–8 della l.r. 1/2020), probabilmente per adeguare la normativa regionale alle evoluzioni nazionali (ad esempio, la riforma del Terzo Settore del 2017-2018) e migliorare il funzionamento pratico del sistema di accreditamento. In seguito a questa legge, la Regione ha emanato un nuovo Regolamento di attuazione (D.P.G.R. 86/R del 11 agosto 2020) che ha sostituito il precedente del 2010, aggiornando i requisiti e le procedure di accreditamento alla luce delle modifiche normative. La l.r. 1/2020 ha rafforzato il quadro normativo, inserendo ad esempio nuovi articoli e commi (come gli articoli 3 quater e 3 quinquies, se previsti, o altre misure per incrementare i controlli). L’effetto è stato quello di rendere il sistema più aderente alle esigenze attuali, integrando anche aspetti emersi nell’esperienza dei primi anni di applicazione.
· L.R. 45/2023 (29 novembre 2023) – Si tratta dell’aggiornamento più recente alla legge 82/2009. Approvata a fine 2023, ha operato alcuni interventi puntuali: ad esempio, ha modificato ulteriormente alcuni commi (come quelli dell’art.6 e dell’art.7) e affinato la terminologia della legge, probabilmente per recepire nuove linee guida nazionali o per migliorare ancora il sistema alla luce delle sfide più attuali (come l’innovazione tecnologica nei servizi alla persona, o nuovi standard qualitativi). Pur essendo una modifica recente, i dettagli esatti richiedono la consultazione del testo della l.r. 45/2023, ma il suo scopo rientra nella logica di continuo adattamento della normativa di accreditamento.
Queste modifiche successive, riepilogate cronologicamente nella timeline seguente, mostrano come la Regione Toscana abbia costantemente aggiornato l’impianto normativo dell’accreditamento sociale per garantirne l’efficacia e la coerenza con il quadro socio-economico e normativo in evoluzione.
d) Applicazione pratica e ambiti di intervento
La l.r. 82/2009 ha un impatto concreto sull’organizzazione e sull’erogazione dei servizi sociali in Toscana, definendo chi può operare e a quali condizioni nel sistema pubblico integrato. In pratica, attraverso il sistema di accreditamento:
· La Regione Toscana, in coordinamento con i Comuni e le ASL, ha creato un elenco regionale di soggetti accreditati nell’ambito sociale. Questo elenco comprende tutte le strutture (RSA, centri diurni, comunità etc.) e i servizi domiciliari/territoriali che hanno ottenuto l’accreditamento. I cittadini e gli enti pubblici possono consultare tali elenchi per conoscere quali enti sono riconosciuti e autorizzati a fornire servizi sociali con standard di qualità verificati. La pubblicazione di questi dati (prevista dall’art.10) migliora la trasparenza e la conoscenza dei servizi disponibili.
· Per le strutture residenziali e semiresidenziali (come case di riposo, RSA, centri riabilitativi socio-assistenziali per disabili, comunità per minori in difficoltà, ecc.), l’accreditamento ha comportato l’adeguamento a requisiti stringenti in termini di organico, formazione del personale, sicurezza, standard abitativi e organizzativi. Tali strutture, una volta accreditate, possono stipulare convenzioni con i Comuni o con le ASL per ospitare utenti inviati dai servizi pubblici o pagati attraverso contributi pubblici. Ad esempio, i posti letto per anziani non autosufficienti convenzionati con il servizio sanitario o sociale devono essere presso strutture accreditate. Ciò ha elevato la qualità media delle strutture sul territorio, poiché l’accreditamento funge da garanzia di qualità controllata e omogenea su base regionale.
· Per i servizi di assistenza domiciliare (SAD) e gli altri servizi territoriali alla persona (come ad esempio servizi educativi per minori a rischio, centri socio-educativi, servizi di inclusione sociale, ecc.), la legge ha formalizzato un sistema di accreditamento che professionalizza anche questi ambiti. Cooperative sociali, associazioni ed enti del terzo settore che offrono assistenza domiciliare, aiuto personale, telesoccorso, trasporto sociale e simili, devono anch’essi rispondere a requisiti precisi e sottoporsi a verifiche periodiche se vogliono operare con commesse pubbliche. I Comuni, nelle loro funzioni di presa in carico sociale, utilizzano elenchi di fornitori accreditati per affidare servizi a domicilio (es. l’assistenza domiciliare agli anziani viene spesso erogata da cooperative accreditate scelte dall’utente su indicazione del servizio sociale). Questo ha portato ad una maggiore qualificazione degli operatori e a un controllo pubblico più incisivo anche sul lavoro svolto direttamente nelle case dei cittadini.
· Un effetto importante è l’integrazione socio-sanitaria: la legge 82/2009 copre servizi che spesso interagiscono con il sistema sanitario (come le RSA, che sono una fusione di sociale e sanitario, o l’assistenza domiciliare integrata). Grazie all’accreditamento, vi è un linguaggio comune di qualità tra settore sociale e sanitario. Ad esempio, la programmazione dei posti in RSA finanziati dal Fondo regionale per la non autosufficienza richiede che tali posti siano presso strutture accreditate, garantendo così che gli standard sanitari e sociali siano entrambi rispettati. I controlli incrociati Comune–ASL (previsti per i servizi socio-sanitari) assicurano che l’integrazione tra assistenti sociali e professionisti sanitari avvenga nel rispetto di protocolli condivisi.
· L’applicazione pratica ha richiesto l’emanazione di atti amministrativi attuativi: come anticipato, un primo regolamento di attuazione (D.P.G.R. 29/R del 3/3/2010) ha definito nel dettaglio i requisiti generali e le procedure iniziali. Tale regolamento e i suoi allegati hanno elencato puntualmente le caratteristiche che strutture e servizi devono avere (dalle dimensioni minime delle camere di degenza nelle RSA, ai titoli di studio richiesti per il personale, fino agli indicatori per misurare risultati quali la soddisfazione degli utenti). Successive deliberazioni della Giunta regionale hanno poi fissato i requisiti specifici e aggiornato tali standard nel tempo: ad esempio, la D.G.R. 245/2021 e s.m.i. ha approvato i requisiti specifici per strutture residenziali, servizi domiciliari e indicatori di risultato, aggiornandoli rispetto alla prima versione. Nel 2020, contestualmente alla riforma legislativa, è stato emanato il nuovo Regolamento 86/R/2020 che ha sostituito quello del 2010, ridefinendo le procedure di accreditamento e alzando ulteriormente l’asticella qualitativa (introducendo criteri più aggiornati e semplificando alcune procedure burocratiche). Questi atti amministrativi garantiscono che la legge trovi concreta applicazione operativa e che i principi generali si traducano in parametri verificabili.
· In termini di ambiti di intervento, la l.r. 82/2009 interessa in particolare il settore delle politiche sociali: coinvolge gli assessorati regionali e comunali competenti per il welfare, i consorzi socio-sanitari (Zone Distretto o Società della Salute in Toscana), i gestori privati (cooperative sociali, fondazioni, associazioni, enti religiosi che storicamente gestiscono servizi come case di riposo, ecc.) e anche le famiglie che usufruiscono di questi servizi. Dal punto di vista formativo, la legge ha implicato un notevole sforzo di aggiornamento professionale: sia per i funzionari pubblici chiamati a valutare e controllare (che hanno dovuto adottare nuovi strumenti di valutazione della qualità), sia per i gestori privati (che hanno dovuto investire in miglioramenti organizzativi, formazione del personale, ecc. per rispondere ai requisiti).
· Infine, va notato che l’accreditamento, pur essendo volontario per i soggetti privati (obbligatorio solo se vogliono operare nel sistema pubblico convenzionato), è di fatto divenuto uno standard di settore. In Toscana praticamente tutte le strutture socio-assistenziali e i principali servizi alla persona operano oggi in regime di accreditamento o aspirano ad ottenerlo, poiché ciò conferisce riconoscimento istituzionale e possibilità di accedere a fondi pubblici (come i già citati voucher o contributi per la non autosufficienza). Questo meccanismo ha contribuito a elevare la qualità generale e a creare una rete coordinata di interventi sul territorio. La Regione, attraverso i report annuali previsti (la Giunta deve riferire periodicamente al Consiglio regionale sull’applicazione del sistema di accreditamento), monitora l’andamento e può pianificare interventi correttivi o di supporto se emergono criticità, garantendo così un miglioramento continuo del sistema.
In conclusione, la l.r. 82/2009 rappresenta un pilastro della regolamentazione del welfare regionale toscano. Essa ha istituito un sistema strutturato per assicurare che chi eroga servizi sociali lo faccia con standard elevati e sotto la vigilanza dell’ente pubblico, bilanciando il bisogno di qualità con quello di diversificazione e libertà di scelta. Per approfondire, si consiglia la lettura del testo coordinato della legge aggiornato con le ultime modifiche e dei relativi regolamenti attuativi, nonché dei documenti di programmazione regionale che ne illustrano l’applicazione (es. linee guida regionali sull’accreditamento e relazioni sullo stato dei servizi sociali regionali). Le fonti normative ufficiali (Bollettini Ufficiali della Regione Toscana e raccolte normative regionali) restano il riferimento principale per verificare il dettaglio di ogni disposizione citata in questa panoramica.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La legge regionale 82/2009 della Toscana regola l’accreditamento delle strutture residenziali, semiresidenziali e dei servizi alla persona, garantendo standard di qualità omogenei e promuovendo una pluralità di offerta nel sistema sociale integrato. Essa tutela il diritto di scelta degli utenti attraverso strumenti come i voucher sociali e definisce procedure, requisiti e controlli per l’accreditamento, coinvolgendo enti pubblici e privati nel sistema di welfare regionale.
· Obiettivi della legge: Garantire standard di qualità uniformi su tutto il territorio regionale e promuovere una pluralità di soggetti erogatori qualificati, tutelando la libera scelta degli utenti tramite titoli di acquisto all’interno di progetti personalizzati.
· Campo di applicazione: L’accreditamento riguarda strutture residenziali/semiresidenziali, servizi di assistenza domiciliare e altri servizi alla persona, distinguendosi dall’autorizzazione al funzionamento e diventando obbligatorio per i soggetti pubblici e volontario per i privati che vogliono operare con enti pubblici.
· Requisiti di qualità: La legge stabilisce principi generali sui requisiti per l’accreditamento, che coprono organizzazione, personale e soddisfazione degli utenti, con dettagli definiti da regolamenti regionali e deliberazioni della Giunta.
· Procedura per strutture: Le strutture devono essere autorizzate e presentare una dichiarazione sostitutiva alla Regione, che rilascia l’accreditamento con durata limitata e controlli periodici tramite sopralluoghi e verifiche, con possibilità di sospensione o revoca.
· Procedura per servizi: I servizi domiciliari e altri servizi alla persona sono accreditati dai Comuni, che verificano i requisiti tramite autovalutazione e controlli esterni, con norme specifiche per operatori individuali e esenzioni per assistenza informale.
· Strumenti di supporto: La legge prevede banche dati pubbliche per la trasparenza, un regolamento di attuazione regionale e disposizioni transitorie per l’adeguamento delle strutture e servizi già operanti.
· Aggiornamenti normativi: Dal 2009 la legge è stata modificata più volte per migliorare il sistema, tra cui l’introduzione di organismi tecnici, differenziazione per operatori individuali, centralizzazione delle competenze e adeguamenti normativi fino al 2023.
· Impatto e applicazione pratica: La legge ha creato un elenco regionale di soggetti accreditati, elevato la qualità di strutture e servizi, favorito l’integrazione socio-sanitaria e professionalizzato il settore, diventando uno standard per l’accesso a fondi pubblici e garantendo trasparenza e controllo continuo.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è l’obiettivo principale della l.r. 82/2009?
Garantire standard omogenei di qualità nei servizi sociali su tutto il territorio toscano e promuovere una pluralità di offerta qualificata, tutelando la libertà di scelta dei cittadini.
2. A chi si applica la legge?
A strutture residenziali e semiresidenziali (RSA, comunità, centri diurni), servizi domiciliari e altri servizi alla persona pubblici e privati che operano nel sistema sociale integrato.
3. Qual è la differenza tra autorizzazione e accreditamento?
L’autorizzazione è necessaria per funzionare, mentre l’accreditamento è un riconoscimento istituzionale che consente di operare per conto degli enti pubblici e accedere a finanziamenti regionali.
4. Come si ottiene l’accreditamento per una struttura?
La struttura deve essere autorizzata e presentare una dichiarazione sostitutiva alla Regione. L’accreditamento è rilasciato dalla Giunta regionale, ha durata limitata e prevede verifiche periodiche.
5. Come funziona l’accreditamento per i servizi domiciliari?
È di competenza del Comune. Anche qui si presenta una dichiarazione sostitutiva, seguita da verifiche annuali e controlli sul campo. Possono essere accreditati anche operatori individuali, come assistenti domiciliari.
6. Quali sono i requisiti richiesti per l’accreditamento?
Requisiti di organizzazione, qualificazione del personale, sicurezza, rilevazione della soddisfazione degli utenti e rispetto dei diritti di cittadinanza. I dettagli sono definiti da regolamenti attuativi e delibere regionali.
7. Cosa succede se una struttura o servizio non rispetta i requisiti?
L’accreditamento può essere sospeso o revocato. Decade automaticamente se viene meno l’autorizzazione al funzionamento.
8. Quali modifiche ha subito la legge nel tempo?
La legge è stata aggiornata con interventi normativi (es. l.r. 49/2010, l.r. 7/2013, l.r. 21/2017, l.r. 1/2020, l.r. 45/2023) per migliorare il sistema, semplificare le procedure e adeguarsi alle evoluzioni del settore.
9. Quali strumenti garantiscono la trasparenza?
La Regione e i Comuni pubblicano elenchi aggiornati delle strutture e servizi accreditati, accessibili ai cittadini. Sono previsti anche sistemi informativi e banche dati.
10. Perché l’accreditamento è importante per i soggetti privati?
Permette di operare nel sistema pubblico, accedere a voucher sociali e contributi regionali, migliorare la reputazione e garantire qualità certificata ai propri utenti.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Procedura di accreditamento per strutture
Procedura accreditamento servizi alla persona
Impatto e applicazione pratica
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Procedura di accreditamento per strutture
Procedura accreditamento servizi alla persona
Impatto e applicazione pratica
3. Legge Regionale Toscana 30 dicembre 2019, n. 83
La Legge Regionale Toscana 30 dicembre 2019, n. 83, intitolata “Disciplina delle autorizzazioni e della vigilanza sulle attività di trasporto sanitario”, è la normativa quadro che regola in Toscana il settore delle ambulanze e dei trasporti sanitari in emergenza. Si tratta di una legge emanata a fine 2019 con l’obiettivo di aggiornare e rendere più efficiente la disciplina dell’autorizzazione e del controllo delle attività di soccorso sanitario, sostituendo la precedente legge regionale risalente al 2001. Di seguito presentiamo una panoramica didattica e schematica della legge, includendo il contesto e gli obiettivi, i principali contenuti normativi, le modifiche successive e gli impatti pratici sui soggetti coinvolti.
a) Contesto e obiettivi della legge
La L.R. 83/2019 nasce dall’esigenza di modernizzare la regolamentazione del trasporto sanitario di emergenza (servizio ambulanze) in Toscana, tenendo conto dei cambiamenti organizzativi e normativi intercorsi dal 2001 in poi. In particolare, il nuovo testo abroga espressamente la vecchia L.R. 22 maggio 2001, n. 25, che già disciplinava autorizzazioni e vigilanza in questo settore, nonché alcune disposizioni del 2010 legate alla riorganizzazione dell’emergenza-urgenza.
Prima dell’entrata in vigore di questa legge, il sistema si basava su norme ormai datate e su un regolamento del 2001 (D.P.G.R. 46/R/2001) e successive modifiche del 2010. L’esperienza applicativa aveva evidenziato la necessità di: (a) aumentare la trasparenza nelle richieste di autorizzazione (ad esempio, richiedendo l’elenco completo dei mezzi di soccorso e del personale impiegato al momento della domanda), (b) snellire alcune procedure burocratiche (come semplificare il prestito temporaneo di ambulanze tra enti autorizzati, sostituendo autorizzazioni formalistiche con semplici comunicazioni), e (c) rendere più efficace ma agile il sistema di controllo (riducendo il numero di membri delle commissioni di vigilanza e introducendo verifiche a campione). Queste esigenze, evidenziate nel preambolo della legge, delineano gli obiettivi principali del legislatore regionale: maggiore efficienza amministrativa, uniformità di requisiti e garanzia di standard elevati di sicurezza e qualità nel trasporto sanitario. In sintesi, la L.R. 83/2019 punta a rafforzare la supervisione pubblica sul servizio ambulanze (tutela della salute pubblica) senza ostacolare inutilmente l’operatività quotidiana degli enti che lo svolgono.
b) Ambito di applicazione
La legge si applica a tutte le attività di trasporto sanitario di soccorso svolte nel territorio regionale toscano, cioè i servizi di ambulanza per emergenza/urgenza sanitaria e trasporti assistiti. Rientrano nell’ambito sia i servizi di soccorso “di base” (ad esempio trasporti con ambulanza di tipo B, per pazienti non in imminente pericolo di vita) che quelli di soccorso avanzato (ambulanze di tipo A con supporto avanzato per emergenze). La normativa coinvolge enti pubblici e privati che forniscono tali servizi: principalmente le associazioni di volontariato storicamente attive nel 118 (Misericordie, Pubbliche Assistenze–ANPAS, Croce Rossa Italiana), eventuali operatori privati accreditati, e le stesse aziende sanitarie locali (ASL) per i mezzi di loro proprietà.
Importante da sottolineare: la legge regionale distingue i soggetti sottoposti ad autorizzazione (in genere associazioni e soggetti privati che intendono operare ambulanze sul territorio) da eventuali enti esentati da autorizzazione (ad esempio, mezzi delle ASL o Forze Armate impiegati in ambito sanitario pubblico) – prevedendo comunque obblighi di comunicazione e vigilanza anche su questi ultimi. L’obbligo di conformarsi alla normativa ricade su tutti coloro che effettuano trasporto sanitario di emergenza, a tutela dell’uniformità del servizio e della sicurezza dei pazienti.
c) Principali contenuti normativi della L.R. 83/2019
La legge 83/2019 è strutturata in una serie di articoli che definiscono con chiarezza come ottenere l’autorizzazione, quali requisiti rispettare, come avviene la vigilanza e quali sono le sanzioni. Ecco i punti salienti:
· Oggetto della legge (Art. 1) – Viene delineato lo scopo del provvedimento, ossia regolamentare l’autorizzazione all’esercizio e la vigilanza sulle attività di trasporto sanitario di soccorso in Toscana. In pratica, la Regione stabilisce le regole che Comuni, associazioni e altri enti devono seguire per poter gestire ambulanze e servizi di emergenza sanitaria sul territorio.
· Autorizzazione all’attività (Art. 2) – È previsto un regime autorizzatorio obbligatorio: ogni organizzazione (non facente parte del servizio sanitario pubblico) che intenda svolgere servizi di ambulanza in emergenza deve ottenere un’apposita autorizzazione dal Comune in cui ha sede o opera. La normativa individua le tipologie di attività autorizzabili, che inizialmente erano tre (soccorso di base, primo soccorso, soccorso avanzato in ambulanza di tipo B, A1, A) e sono state poi razionalizzate in due categorie principali (soccorso di base, e soccorso avanzato/primo soccorso unificati) con una modifica del 2024 (vedi sezione “Modifiche successive”). Il Comune rilascia l’autorizzazione dopo aver verificato il possesso dei requisiti previsti da legge e regolamento; a tal fine può avvalersi del parere di una commissione tecnica di vigilanza. L’autorizzazione è rilasciata per tipologia di servizio: ad esempio, un’associazione può essere autorizzata al “trasporto sanitario di soccorso di base” e/o al “soccorso avanzato”, a seconda dei mezzi e del personale di cui dispone.
· Obblighi degli enti autorizzati (Art. 3) – Una volta ottenuta l’autorizzazione, i soggetti erogatori devono rispettare una serie di obblighi operativi e standard di qualità. Tra questi, la legge elenca: la permanente conformità ai requisiti prescritti (ad esempio in materia di personale abilitato e dotazioni dei mezzi); l’igiene e sanificazione delle ambulanze (obbligo di disinfettare adeguatamente i mezzi dopo ogni servizio, soprattutto in caso di trasporto di malati infettivi); il mantenimento dell’efficienza tecnica e sanitaria dei veicoli (manutenzione regolare e controlli sull’equipaggiamento); il rispetto delle normative sulla sicurezza sul lavoro per il personale; la stipula di adeguate polizze assicurative (responsabilità civile verso terzi e trasportati, nonché assicurazione contro infortuni per operatori). In altre parole, l’ente autorizzato deve garantire che il servizio di ambulanza sia svolto in condizioni di sicurezza sia per i pazienti sia per gli operatori.
· Composizione minima degli equipaggi (Art. 4) – La legge fissa i requisiti minimi di personale a bordo delle ambulanze, diversificati in base al tipo di servizio svolto. Indicativamente, per un trasporto di soccorso di base l’equipaggio minimo è composto da due soccorritori: un autista con attestato di soccorritore di livello base (formato alla guida in emergenza) e un altro soccorritore di livello base. Per il soccorso avanzato (emergenza), è richiesto almeno un autista con qualifica di soccorritore di livello avanzato e un soccorritore di livello avanzato. La norma concede comunque certa flessibilità: ad esempio, se sull’ambulanza di soccorso avanzato è presente un terzo membro con qualifica avanzata aggiuntiva, l’autista potrà essere di livello base (questa precisazione è frutto di una modifica chiarificatrice introdotta nel 2024). L’obiettivo di queste disposizioni è assicurare che su ogni mezzo vi sia personale adeguatamente formato per il livello di intervento richiesto, garantendo così sia la sicurezza di guida in emergenza sia le competenze di primo soccorso necessarie a stabilizzare il paziente.
· Mezzi di soccorso e dotazioni (Art. 5, Art. 6) – La legge disciplina anche le caratteristiche dei mezzi e i requisiti organizzativi. Le ambulanze di proprietà delle aziende USL (il servizio sanitario pubblico) seguono una regolamentazione specifica: tipicamente, queste operano con equipaggi che includono personale medico e infermieristico dipendente o convenzionato con il Servizio Sanitario Regionale. Per tutti i mezzi, pubblici o privati, l’articolo 6 prevede che siano rispettati requisiti di esercizio dettagliati che saranno specificati da un regolamento attuativo. In particolare, la legge demanda a questo regolamento tecnico (emanato dalla Giunta Regionale) di definire: i requisiti tecnici e organizzativi dei veicoli e delle sedi operative, i percorsi formativi obbligatori per i soccorritori, i formatori e gli autisti di ambulanze (inclusa la formazione specifica per la guida in emergenza), nonché eventuali standard aggiuntivi di qualità. Quindi, la legge-quadro stabilisce l’obbligo generale di avere mezzi e personale adeguati, ma demanda a norme tecniche di dettaglio la specificazione puntuale di tali standard (per assicurare flessibilità e aggiornamento tecnico).
· Procedura per il rilascio dell’autorizzazione (Art. 7) – Viene regolato l’iter amministrativo con cui il Comune valuta le domande di autorizzazione. L’ente richiedente deve presentare una domanda corredata dalla documentazione comprovante il possesso di tutti i requisiti (ad esempio, l’elenco dei mezzi e del personale qualificato disponibile, come richiesto dalla nuova norma). La legge semplifica alcuni passaggi burocratici rispetto al passato: ad esempio, in caso di temporanea indisponibilità di un mezzo di soccorso, è consentito usare in sostituzione un’ambulanza presa in prestito da un altro soggetto autorizzato, semplicemente notificando la commissione di vigilanza, senza dover avviare una nuova autorizzazione ad hoc. Questo facilita la continuità del servizio in situazioni di emergenza (come guasti o picchi di richieste) evitando interruzioni dovute a lungaggini amministrative.
· Variazioni e aggiornamenti (Art. 8 e 9) – La normativa prevede obblighi di comunicazione verso il Comune/Regione in caso di acquisto o dismissione di ambulanze (art. 8) o di variazione della tipologia di attività svolta (art. 9). In pratica, se un ente amplia la propria attività (es. passando dal livello base a quello avanzato, acquisendo mezzi e personale più qualificato) oppure riduce/cessa certi servizi, deve comunicarlo e aggiornare l’autorizzazione di conseguenza. Queste disposizioni garantiscono che il quadro autorizzativo sia sempre aderente alla realtà operativa dell’ente.
· Organismi di controllo: Commissione di vigilanza (Art. 10) e Nucleo tecnico permanente (Art. 14) – Per assicurare una vigilanza costante e specialistica, la legge istituisce una Commissione di vigilanza e controllo sull’attività di trasporto sanitario. Tale commissione – di composizione mista, snellita dalla riforma – ha il compito di effettuare verifiche periodiche (anche a campione) sul rispetto dei requisiti da parte degli enti autorizzati. In aggiunta, è previsto un Nucleo tecnico permanente (art. 14), organismo consultivo-operativo che supporta la Regione nella gestione tecnica della materia, ad esempio formulando linee guida, valutando esigenze di aggiornamento normativo e monitorando aspetti organizzativi. Il funzionamento di questo Nucleo tecnico e gli ambiti di intervento della Commissione sono stati ulteriormente dettagliati a livello regolamentare nel 2021.
· Attività di vigilanza e controllo sul campo (Art. 11-12) – La legge attribuisce alle strutture regionali o delle aziende sanitarie competenti il compito di svolgere ispezioni e controlli presso gli enti autorizzati (art. 11). In caso di enti non soggetti ad autorizzazione (come quelli interni al servizio pubblico), l’art. 12 stabilisce comunque forme di vigilanza: ad esempio, obblighi informativi verso la Regione o l’ASL, per garantire trasparenza anche su queste attività “istituzionali”. In sintesi, nessun servizio di ambulanza sfugge ai controlli: o tramite autorizzazione e verifiche sul campo, o tramite monitoraggio di enti pubblici esentati, la Regione assicura che tutti rispettino standard uniformi.
· Sanzioni (Art. 13) – Per dare forza alle regole, la legge prevede un sistema di sanzioni amministrative in caso di violazioni. Anche se il testo specifico delle sanzioni non è riportato qui nei dettagli, possiamo dire che chi esercita senza autorizzazione o non ottempera ai requisiti può incorrere in penalità pecuniarie e, nei casi gravi, nella revoca dell’autorizzazione stessa. Le sanzioni servono da deterrente e strumento ultimo di tutela: ad esempio, un’associazione che non mantiene gli standard minimi (mezzi fuori norma, personale non formato, ecc.) potrebbe vedersi sospendere o ritirare il permesso di operare nel 118, a tutela della sicurezza dei pazienti.
· Norme transitorie (Art. 15) – Dato che la legge introduce nuovi requisiti, sono previste disposizioni transitorie per accompagnarne l’attuazione. In fase iniziale (fine 2019-inizio 2020), fu concesso agli enti già operanti un certo tempo per adeguarsi alle nuove regole e per confermare le autorizzazioni esistenti secondo le categorie introdotte. Ad esempio, nelle norme transitorie originali gli enti dovevano dichiarare entro una certa data di essere conformi ai requisiti e i Comuni “convertire” le vecchie autorizzazioni nella nuova classificazione. Tali scadenze poi, come vedremo, sono state oggetto di proroga con le modifiche del 2024.
· Abrogazioni e coordinamento normativo (Art. 16) – Infine, la legge elenca le disposizioni abrogate (come detto, L.R. 25/2001 e parti della L.R. 70/2010) per evitare sovrapposizioni. In questo modo, dal 2020 in poi la L.R. 83/2019 costituisce la base normativa unica per il trasporto sanitario in Toscana, integrata dalle norme attuative emanate successivamente. Da notare che la Corte Costituzionale ha valutato la legittimità di alcune parti di questa legge (relative alla composizione degli equipaggi) e, con sentenza n. 88/2021, ne ha confermato la conformità alla Costituzione, respingendo i ricorsi di illegittimità. Ciò attesta la solidità giuridica del testo normativo.
d) Attuazione e modifiche successive (2020-2024)
Dopo l’approvazione della legge a fine 2019, la Regione Toscana ha intrapreso ulteriori passi per la sua attuazione e, col tempo, ha apportato alcune modifiche migliorative in risposta alle esigenze emerse. Ecco le principali integrazioni e modifiche successive:
· Regolamento attuativo del 2021 – Uno dei punti chiave lasciati dalla legge era la definizione dettagliata dei requisiti tecnici e formativi (demandata all’art. 6). Nel novembre 2021, la Giunta Regionale ha approvato lo schema di Regolamento di attuazione (poi emanato come D.P.G.R. 1 dicembre 2021, n. 46/R) relativo alla L.R. 83/2019. Questo regolamento (composto da 10 articoli e 3 allegati) specifica in maniera puntuale:
Ø I requisiti tecnici e organizzativi che devono possedere i soggetti autorizzati (es. dotazione minima di attrezzature per le ambulanze, caratteristiche delle sedi operative, ecc.).
Ø I requisiti formativi obbligatori per il personale: vengono stabiliti standard di formazione per tutti i soccorritori, per i formatori (istruttori) e anche una formazione specifica per gli autisti di ambulanze (abilitazione alla guida in sirena, ecc.). Ciò garantisce che in tutta la regione il personale volontario e dipendente abbia competenze omogenee.
Ø Indicazioni sulla composizione degli equipaggi dei mezzi delle Aziende Sanitarie (ASL) – ad esempio prevedendo la presenza di medico e infermiere a bordo delle ambulanze “medicalizzate” delle USL, in coerenza con l’art.5 della legge.
Ø Regole sul Nucleo tecnico permanente e sugli obblighi informativi degli enti esentati da autorizzazione, nonché i termini di adeguamento ai nuovi requisiti e l’entrata in vigore del regolamento stesso.
Il regolamento attuativo è frutto di un percorso condiviso: la sua stesura definitiva ha coinvolto i rappresentanti delle associazioni di volontariato e degli enti interessati, attraverso momenti di confronto e consultazione. Questo ha permesso di tarare le prescrizioni tecniche sulle reali capacità operative del settore, favorendo un’adesione più agevole. Il Regolamento 46/R è entrato in vigore 15 giorni dopo la pubblicazione sul Bollettino Ufficiale regionale, completando così il quadro normativo: legge quadro + regolamento tecnico.
· Modifiche introdotte con L.R. 8 novembre 2024, n. 49 – A distanza di quasi cinque anni, la Regione è intervenuta di nuovo sulla materia con una legge di modifica e integrazione, recependo sia i feedback degli operatori sia l’esperienza maturata nell’applicazione. La L.R. 49/2024 (pubblicata sul BU Toscana del 15/11/2024) ha introdotto alcune novità importanti, mirate a semplificare e dare più tempo per l’adeguamento. In particolare, questo provvedimento ha perseguito due obiettivi dichiarati:
a) Semplificazione delle tipologie di attività autorizzabili – La legge originaria distingueva tre categorie di trasporto sanitario (base, primo soccorso, avanzato). La modifica del 2024 ha ridotto da tre a due le tipologie, fondendo di fatto il “primo soccorso” con il “soccorso avanzato”. Ora le autorizzazioni si riferiscono a: trasporto sanitario di soccorso di base e trasporto sanitario di soccorso avanzato (che comprende gli interventi più complessi, con eventuale personale sanitario aggiuntivo). Questa semplificazione riconosce che la differenza tra le vecchie categorie era più organizzativa che sostanziale: i mezzi usati sono gli stessi e il numero/qualifica dei soccorritori a bordo cambia soprattutto se l’ASL integra l’equipaggio con proprio personale sanitario. Di conseguenza, mantenere tre etichette distinte risultava poco utile. La nuova classificazione binaria rende più chiaro il quadro delle autorizzazioni. Inoltre, è stata chiarita (a livello normativo) la composizione degli equipaggi in alcuni casi particolari: ad esempio, come già notato, si specifica che se nell’equipaggio del soccorso avanzato è presente un soccorritore avanzato in più, l’autista può avere una qualifica base – flessibilità pensata per agevolare le associazioni più piccole, senza intaccare la sicurezza del servizio.
b) Modifica delle norme transitorie e proroga dei termini di adeguamento – La seconda esigenza pressante era dare più tempo e chiarezza agli enti già autorizzati per allinearsi ai nuovi requisiti. La L.R. 49/2024 ha introdotto l’art. 15-bis nella legge, che prevede un meccanismo per dichiarare la tipologia di trasporto svolta in sede di adeguamento. In pratica, ogni soggetto già autorizzato (sotto le vecchie regole) deve comunicare a quale delle nuove due categorie corrisponde la propria attività. Contestualmente, il Comune deve “rinominare” le autorizzazioni pregresse secondo le nuove definizioni (convertendo automaticamente i vecchi titoli di base/primo/avanzato in base o avanzato). Questa procedura garantisce che, una volta finito il periodo transitorio, tutti gli operatori abbiano un titolo autorizzativo aggiornato e conforme alle nuove categorie, senza equivoci.
Sul fronte tempistiche, la legge 49/2024 ha concesso due proroghe fondamentali: fino al 31 marzo 2025 per regolarizzare le posizioni amministrative presso i Comuni (presentazione della documentazione di adeguamento), e fino al 31 dicembre 2026 per soddisfare tutti gli altri nuovi requisiti tecnico-organizzativi. Si tratta di una estensione significativa rispetto alle scadenze originarie, motivata dal fatto che molte associazioni di volontariato avevano espresso difficoltà a completare l’adeguamento nei termini inizialmente previsti. Ad esempio, formare tutti i volontari soccorritori secondo i nuovi standard (soprattutto gli autisti, tenuti a corsi specifici di guida sicura) richiede tempo e risorse; analogamente l’eventuale rinnovo del parco ambulanze o l’adeguamento delle sedi operative. La Regione, in ascolto delle istanze del Terzo settore, ha quindi deciso di “non mettere troppa fretta” a chi lavora sul territorio: come dichiarato dal Presidente della Commissione Sanità Enrico Sostegni, si è trattato di “venire incontro alle necessità espresse dagli addetti ai lavori”, evitando di porre i volontari di fronte a scadenze irrealistiche che avrebbero potuto “mettere i bastoni tra le ruote” al loro fondamentale operato. Questa modifica ha ottenuto un consenso quasi unanime in Consiglio Regionale, segno del riconoscimento trasversale dell’importanza delle associazioni di soccorso.
In sintesi, le modifiche del 2024 hanno affinato la legge 83/2019, mantenendone l’impianto ma semplificando la classificazione dei servizi e dilatando i tempi per l’adeguamento. Non risultano, alla data attuale, ulteriori modifiche normative dopo la L.R. 49/2024. La legge, così integrata, rappresenta ora un quadro maturo e condiviso per la gestione del trasporto sanitario in Toscana.
Impatto pratico e soggetti coinvolti
L’entrata in vigore della L.R. 83/2019 e delle sue successive integrazioni ha coinvolto attivamente una pluralità di soggetti istituzionali e operativi, producendo diversi impatti pratici nel sistema di emergenza sanitaria regionale. Di seguito esaminiamo i principali attori e le ricadute:
· Le associazioni di volontariato e gli enti operanti nel trasporto sanitario: Sono i protagonisti principali, in quanto gestori delle ambulanze e del soccorso sul territorio. Per queste organizzazioni (Misericordie, ANPAS, Croce Rossa e altre) la legge ha comportato l’adeguamento a standard più elevati e uniformi su tutta la regione. In termini pratici, esse hanno dovuto: richiedere o rinnovare le autorizzazioni comunali in base alle nuove categorie (base/avanzato); formare il personale volontario secondo i programmi obbligatori (ad esempio, assicurarsi che tutti i soccorritori abbiano conseguito le nuove certificazioni richieste e che gli autisti abbiano svolto i corsi specialistici di guida in emergenza previsti dal regolamento); verificare che tutte le ambulanze siano conformi ai requisiti tecnici (dotazioni di bordo, attrezzature, manutenzione) fissati dalle norme tecniche; dotarsi delle coperture assicurative e delle procedure di igienizzazione come richiesto. Queste attività, sebbene impegnative, mirano a migliorare la qualità e la sicurezza dei servizi di ambulanza offerti ai cittadini. Grazie alle proroghe concesse, le associazioni hanno avuto tempo fino al 2025-2026 per completare la transizione senza interrompere il servizio. Un impatto positivo della legge è stato anche quello di stimolare una maggiore professionalizzazione del volontariato: ad esempio, oggi un volontario soccorritore toscano segue percorsi formativi omogenei definiti a livello regionale, acquisendo competenze certificate che rendono l’intervento sulle ambulanze più efficace e sicuro.
· I Comuni: Le amministrazioni comunali in Toscana hanno un ruolo amministrativo cruciale, poiché sono le autorità competenti al rilascio delle autorizzazioni per il trasporto sanitario. In pratica, dopo il 2019 i Comuni (di concerto con la Regione) hanno dovuto istituire o aggiornare le procedure per esaminare le istanze di autorizzazione presentate dagli enti di soccorso. Hanno dovuto nominare (o confermare) le Commissioni di vigilanza locali e gestire il flusso di comunicazioni relativo a nuove domande, variazioni o rinnovi. L’impatto si è visto soprattutto nel periodo transitorio: ogni Comune ha dovuto rivedere le autorizzazioni già rilasciate, adeguandole alle nuove categorie, e richiedere alle associazioni sul proprio territorio la documentazione di conformità ai requisiti entro le scadenze prorogate (marzo 2025). Questo ha comportato un lavoro amministrativo rilevante, ma necessario per mettere ordine e creare un registro aggiornato e uniforme degli enti autorizzati al soccorso. Dal punto di vista pratico, i Comuni fungono ora da garanti di prossimità: vigilano, con il supporto delle ASL e della Regione, che solo chi è in possesso dei requisiti operi come ambulanza nel proprio territorio, a tutela dei cittadini.
· La Regione Toscana e il sistema sanitario regionale (ASL): La Regione, tramite i suoi assessorati e strutture (es. l’Assessorato alla Sanità e le aziende USL), è il motore centrale della riforma. Dopo aver varato la legge, ha coordinato la fase attuativa: dalla predisposizione del regolamento tecnico, alla creazione del Nucleo tecnico permanente e all’aggiornamento delle linee guida operative. Le aziende USL, d’altro canto, partecipano alle Commissioni di vigilanza e svolgono materialmente i controlli ispettivi sulle associazioni (verificando mezzi, sede, registri di formazione, etc., come previsto dall’art.11). Inoltre, le stesse ASL sono coinvolte come erogatori diretti di servizi di emergenza: alcune ambulanze “Mike” o automediche con personale sanitario dipendente sono gestite dalle centrali operative 118. La legge ha richiesto anche a loro di armonizzarsi alle disposizioni: pur non dovendo richiedere autorizzazioni al Comune (sono enti pubblici), devono comunque rispettare standard minimi e fornire informazioni alla Regione sulle attività svolte (art.12). In pratica, il rapporto tra volontariato e sistema sanitario pubblico ne esce rafforzato e più formalizzato: c’è maggiore chiarezza sui ruoli (chi fa cosa, con quali mezzi e competenze), e strumenti per correggere eventuali criticità (tramite sanzioni o richiami in caso di inadempienze).
· I cittadini e il servizio di emergenza-urgenza: Pur non essendo soggetti “attivi” della legge, ne sono i beneficiari finali. L’impatto atteso per i cittadini è migliore qualità e sicurezza nel servizio di ambulanza. Uno standard uniforme regionale significa che ovunque sul territorio toscano arrivi un’ambulanza, si può confidare che: gli operatori a bordo siano adeguatamente formati e aggiornati secondo protocolli regionali; il mezzo sia attrezzato secondo le normative e igienizzato; l’ente che gestisce l’ambulanza operi sotto autorizzazione pubblica e vigilanza continua. La legge inoltre ha indirettamente creato un sistema più trasparente: ad esempio, attraverso l’albo delle associazioni autorizzate (gestito dai Comuni/Regione) chiunque può sapere quali enti sono riconosciuti per svolgere servizi di soccorso in una certa zona, aumentando la fiducia nel sistema di emergenza territoriale. In caso di problemi o disservizi, il quadro normativo consente interventi rapidi (fino alla revoca dell’autorizzazione se necessario) per tutelare il cittadino. Dunque, sebbene “dietro le quinte”, l’impatto sul pubblico è quello di un servizio 118 più affidabile e omogeneo in tutta la regione.
In conclusione, la L.R. Toscana 83/2019 ha introdotto un quadro organico e moderno per il trasporto sanitario di emergenza, frutto di un equilibrio tra rigore normativo e attenzione alle realtà operative. Dal 2019 ad oggi la legge è stata attuata con il coinvolgimento attivo di istituzioni e volontariato, ed è stata migliorata con interventi correttivi mirati (regolamento e legge 49/2024) per rispondere alle esigenze pratiche. Questo percorso ha portato la Toscana ad avere oggi una disciplina chiara, condivisa e stabile in materia di ambulanze e soccorso sanitario, elemento fondamentale per garantire ai cittadini un sistema di emergenza efficiente, sicuro e di qualità omogenea su tutto il territorio.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Legge Regionale Toscana 83/2019 disciplina il trasporto sanitario di emergenza in Toscana, aggiornando e sostituendo la normativa precedente per garantire un sistema più efficiente, trasparente e sicuro. La legge coinvolge enti pubblici e privati, definisce requisiti per autorizzazioni, personale, mezzi e vigilanza, e ha subito modifiche nel 2024 per semplificare le categorie e prorogare i termini di adeguamento.
· Modernizzazione normativa: La legge aggiorna la regolamentazione del trasporto sanitario di emergenza, abrogando la normativa del 2001 e introducendo maggiore trasparenza, snellimento burocratico e controllo efficace.
· Ambito di applicazione: Si applica a tutti i servizi di ambulanza in Toscana, pubblici e privati, distinguendo tra soggetti autorizzati e enti esentati ma soggetti a vigilanza.
· Autorizzazioni e requisiti: L’attività di trasporto sanitario richiede autorizzazione comunale con verifica di requisiti tecnici, organizzativi e di personale, differenziati per tipo di soccorso (base o avanzato).
· Composizione equipaggi: La legge definisce il numero minimo e le qualifiche del personale a bordo delle ambulanze, con flessibilità introdotta nel 2024 per agevolare le associazioni.
· Mezzi e dotazioni: Sono stabiliti requisiti tecnici e organizzativi per i veicoli e le sedi operative, con un regolamento attuativo del 2021 che dettaglia formazione e standard di qualità.
· Vigilanza e controllo: Una Commissione di vigilanza e un Nucleo tecnico permanente garantiscono verifiche periodiche e supporto tecnico, mentre le ASL svolgono ispezioni sul campo.
· Sanzioni e transizioni: Sono previste sanzioni amministrative per violazioni e norme transitorie per l’adeguamento degli enti già operanti, con proroghe concesse nel 2024.
· Modifiche 2024: La legge 49/2024 ha semplificato le categorie di autorizzazione da tre a due, chiarito la composizione degli equipaggi e prorogato i termini di adeguamento fino al 2026.
· Impatto operativo: La normativa ha coinvolto associazioni di volontariato, Comuni, Regione e ASL, migliorando la qualità, sicurezza e uniformità del servizio di emergenza e favorendo la professionalizzazione del volontariato.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è lo scopo principale della L.R. 83/2019?
Modernizzare e rendere più efficiente la regolamentazione del trasporto sanitario di emergenza, garantendo sicurezza, qualità e trasparenza nel servizio ambulanze.
2. A chi si applica la legge?
A tutti i soggetti che effettuano trasporto sanitario di soccorso in Toscana: associazioni di volontariato, operatori privati accreditati, aziende sanitarie locali (ASL), e anche enti pubblici esentati da autorizzazione.
3. Quali sono le tipologie di trasporto sanitario previste?
Dal 2024, le categorie sono state semplificate in due:
· Soccorso di base
· Soccorso avanzato (che include il primo soccorso).
4. Chi rilascia l’autorizzazione per svolgere attività di trasporto sanitario?
Il Comune competente, previa verifica dei requisiti e con il supporto di una commissione tecnica di vigilanza.
5. Quali obblighi devono rispettare gli enti autorizzati?
Devono garantire:
· Requisiti tecnici e organizzativi
· Igiene e sanificazione dei mezzi
· Formazione del personale
· Coperture assicurative
· Sicurezza sul lavoro.
6. Qual è la composizione minima degli equipaggi?
Dipende dal tipo di servizio:
· Soccorso di base: 2 soccorritori di livello base
· Soccorso avanzato: almeno 2 soccorritori di livello avanzato, con flessibilità se è presente un terzo membro qualificato.
7. Come avviene la vigilanza sulle attività di trasporto sanitario?
Attraverso:
· Commissioni di vigilanza comunali
· Nucleo tecnico permanente regionale
· Controlli sul campo da parte di ASL e Regione.
8. Cosa succede in caso di violazioni?
Sono previste sanzioni amministrative, fino alla revoca dell’autorizzazione nei casi gravi (es. mezzi non conformi, personale non formato).
9. Quali modifiche ha subito la legge dopo il 2019?
Tra le principali:
· Regolamento attuativo del 2021 con requisiti tecnici e formativi
· L.R. 49/2024: semplificazione delle categorie e proroga dei termini di adeguamento fino al 2026.
10. Quali sono gli impatti pratici per cittadini e operatori?
· Associazioni: maggiore professionalizzazione e standard uniformi
· Comuni: ruolo centrale nell’autorizzazione e vigilanza
· ASL: armonizzazione con la normativa
· Cittadini: servizio 118 più sicuro, trasparente e affidabile.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Capitolo 15 – LE COMPETENZE DEGLI ENTI PUBBLICI IN TOSCANA
1. Consiglio regionale
1. Programmazione
Il Consiglio Regionale della Toscana svolge un ruolo centrale nella programmazione socio-sanitaria. In particolare, ha la competenza di approvare il Piano Sanitario e Sociale Integrato Regionale (PSSIR), lo strumento di pianificazione che definisce gli obiettivi e le politiche sanitarie e sociali a livello regionale. Tale piano integrato unisce in un unico documento sia la programmazione sanitaria che quella sociale, garantendo una visione unitaria dei servizi socio-sanitari sul territorio. L’approvazione del PSSIR avviene su proposta della Giunta Regionale, ma richiede il voto deliberativo del Consiglio. Prima dell’approvazione definitiva in aula, la proposta di PSSIR viene esaminata dalla competente commissione consiliare (in Toscana è la Terza Commissione “Sanità e politiche sociali”) e sottoposta al parere della Conferenza Regionale dei Sindaci, un organo che rappresenta i comuni toscani in materia sanitaria. Coinvolgere la Conferenza dei Sindaci nella fase preparatoria assicura che il piano tenga conto delle esigenze dei territori e dei cittadini. Una volta raccolti i pareri, il Consiglio regionale approva il PSSIR con propria deliberazione, conferendo al piano efficacia normativa e programmatica sull’intero sistema regionale.
Nel PSSIR vengono fissate le strategie di lungo periodo per la tutela della salute e il benessere sociale: ad esempio la distribuzione delle risorse tra i diversi settori (ospedaliero, territoriale, prevenzione, interventi sociali), gli interventi prioritari (come il potenziamento dei servizi per anziani, disabili, infanzia, salute mentale, ecc.), gli standard di qualità e accessibilità delle prestazioni, nonché gli obiettivi di integrazione tra servizi sanitari e sociali. L’integrazione socio-sanitaria è infatti un principio chiave: significa che politiche sanitarie e politiche sociali vengono pianificate in modo coordinato, riconoscendo come molti bisogni (si pensi all’assistenza ai non autosufficienti, alle dipendenze, o al disagio minorile) richiedano interventi congiunti sanitari e sociali. Il Consiglio regionale, approvando un piano integrato, persegue questo obiettivo di coordinamento e continuità assistenziale. Questa competenza di programmazione integrata discende dalla legislazione regionale vigente (Titolo III della Legge Regionale 24 febbraio 2005, n. 40, “Disciplina del servizio sanitario regionale”) e dallo Statuto della Regione Toscana, che assegna al Consiglio poteri di indirizzo strategico in materia di servizi pubblici. In base all’art. 18 della L.R. 40/2005, il PSSIR deve contenere anche indicatori per il monitoraggio e la valutazione dei risultati delle politiche sanitarie e sociali integrate, a garanzia di una programmazione orientata agli esiti e soggetta a verifiche successive (collegandosi così alla funzione di valutazione, di cui si dirà più avanti). Di norma il PSSIR ha un orizzonte temporale pluriennale (tipicamente triennale), coerente con la durata della legislatura regionale e con eventuali Piani Sanitari Nazionali, ed è uno strumento dinamico che può essere aggiornato dal Consiglio in caso di bisogni emergenti o nuove disposizioni nazionali.
Oltre al PSSIR, il Consiglio regionale partecipa alla programmazione attraverso altri atti di pianificazione strategica in ambito socio-sanitario. Ad esempio, il Consiglio definisce gli indirizzi generali per l’organizzazione del Servizio Sanitario Regionale e del sistema integrato di interventi sociali. Può approvare atti di programmazione settoriale (come piani per le dipendenze, piani per la non autosufficienza, programmi per la salute mentale, ecc.) se previsti dalla normativa regionale. Inoltre, approva il Documento di economia e finanza regionale (DEFR) e il Bilancio regionale che includono il quadro delle risorse destinate alla sanità e al sociale: ciò significa che, in sede di bilancio, il Consiglio orienta anche la programmazione finanziaria dei servizi socio-sanitari, stabilendo quante risorse andranno alle Aziende Sanitarie Locali (ASL), agli ospedali, ai progetti sociali, ecc. In sintesi, attraverso l’approvazione del PSSIR e degli atti finanziari, il Consiglio regionale esercita la funzione di programmazione, decidendo che cosa il sistema socio-sanitario toscano dovrà realizzare nel medio-lungo termine e con quali priorità. Questa funzione di indirizzo programmatico è fondamentale perché pone gli obiettivi di salute e coesione sociale che le strutture amministrative (Giunta, ASL, enti locali) dovranno poi attuare operativamente.
2. Normativa
Il Consiglio Regionale è l’organo legislativo della Regione Toscana: in quanto tale, ha il potere di adottare e modificare le leggi regionali in materia socio-sanitaria. Attraverso la funzione normativa, il Consiglio disciplina con atti legislativi l’organizzazione, il funzionamento e le prestazioni del servizio sanitario regionale e del sistema integrato dei servizi sociali. Ad esempio, è stato il Consiglio regionale ad emanare la Legge Regionale 40/2005 “Disciplina del Servizio Sanitario Regionale” che costituisce la legge-quadro per la sanità toscana, così come la legge istitutiva del sistema dei servizi sociali (L.R. 41/2005) e successive modifiche. Tali leggi definiscono principi, diritti dei cittadini, livelli organizzativi (ASL, Società della Salute, Zone-Distretto, etc.), modalità di erogazione dei servizi e rapporto con gli enti locali, in attuazione della legislazione nazionale di riferimento (ad esempio la Legge quadro nazionale 328/2000 per i servizi sociali e il D.Lgs. 502/1992 e successive modifiche per l’organizzazione sanitaria). Il Consiglio, legiferando, può quindi innovare o riformare il sistema socio-sanitario regionale: ad esempio, può istituire nuove strutture o servizi, ridefinire compiti tra Regione ed enti locali, fissare norme sulla partecipazione dei privati accreditati, regolamentare il ticket sanitario, ecc.
Va ricordato che la potestà legislativa regionale in materia sanitaria e sociale trova fondamento nella Costituzione italiana, che all’art. 117 assegna alle Regioni competenza legislativa concorrente sulla “tutela della salute” e competenza residuale in materia di servizi sociali. Ciò significa che la Regione può legiferare liberamente in ambito sanitario, nel rispetto dei principi fondamentali stabiliti dallo Stato (ad es. i Livelli Essenziali di Assistenza – LEA – fissati con legge statale), e con competenza piena in materia sociale. Lo Statuto della Regione Toscana – che è la legge fondamentale regionale approvata dal Consiglio stesso (prima deliberazione 6 maggio 2004, seconda deliberazione 19 luglio 2004, promulgato con L.R. 1/2005) – ribadisce il ruolo del Consiglio quale titolare della funzione legislativa e specifica che la Regione, tramite legge, organizza i servizi sanitari e sociali sul proprio territorio in attuazione del principio di sussidiarietà e dell’integrazione delle politiche. Nel caso toscano, lo Statuto regionale dedica disposizioni alla tutela della salute come diritto fondamentale e alla promozione del benessere sociale, impegnando le istituzioni regionali (e dunque il Consiglio in primis) a garantirli. Ad esempio, l’art. 4 dello Statuto Toscana afferma che la Regione ispira la propria azione al principio dell’universalità dei servizi sanitari e sociali e all’integrazione socio-sanitaria (principio poi tradotto nelle leggi regionali come la L.R. 40/2005).
Attraverso l’attività normativa, il Consiglio regionale adotta nuove leggi o modifica leggi esistenti per adeguare il quadro normativo ai mutamenti dei bisogni della popolazione e alle innovazioni nel settore. Un caso tipico sono le riforme organizzative: ad esempio, se si decide di riorganizzare le ASL (Aziende Sanitarie Locali) riducendone il numero o modificandone l’ambito territoriale, ciò avviene tramite legge regionale approvata dal Consiglio. Oppure, l’introduzione di nuove figure professionali o nuovi servizi (come le Case della salute, o forme di assistenza domiciliare innovativa) richiede interventi normativi regionali. Il Consiglio può anche legiferare per recepire a livello regionale accordi nazionali (ad esempio il Piano Sanitario Nazionale o intese Stato-Regioni in materia di politiche sociali) adeguandoli al contesto toscano. Inoltre, ha il compito di armonizzare la normativa regionale con le direttive europee quando incidono sul settore sanitario (si pensi alle norme UE in tema di sicurezza alimentare, oppure di riconoscimento delle qualifiche sanitarie, ecc.), emanando all’occorrenza leggi regionali di attuazione.
Un aspetto importante dell’attività normativa del Consiglio è la partecipazione degli stakeholder: le leggi socio-sanitarie spesso vengono elaborate con il contributo della società civile e degli enti locali. In Toscana, durante l’iter legislativo, è prassi che la commissione consiliare competente svolga audizioni con le parti sociali (ad esempio: ordini dei medici, sindacati, associazioni di pazienti, rappresentanti dei comuni, ecc.) prima di redigere il testo definitivo da portare in aula. Questo consente al Consiglio di legiferare tenendo conto delle istanze del territorio. Una volta approvate, le leggi regionali sono pubblicate sul Bollettino Ufficiale della Regione Toscana e acquistano forza di legge sul territorio regionale. Il rispetto della legalità e la coerenza con le leggi statali sono garantiti dal controllo di legittimità sugli atti regionali (esercitato dal Governo nazionale, che può eventualmente impugnare una legge regionale dinanzi alla Corte Costituzionale se ritiene violi la Costituzione o i principi fondamentali). Nel complesso, la competenza normativa del Consiglio regionale in materia socio-sanitaria è lo strumento attraverso il quale la Toscana adatta e innova il proprio sistema di welfare locale, rispondendo ai bisogni dei cittadini mediante regole certe e democraticamente approvate.
3. Controllo
Oltre a programmare e legiferare, il Consiglio Regionale esercita una fondamentale funzione di controllo sull’attuazione delle politiche socio-sanitarie e sull’efficacia dei servizi erogati. In altre parole, dopo aver approvato piani e leggi, il Consiglio verifica che cosa viene fatto concretamente e con quali risultati, per garantire che gli obiettivi fissati siano raggiunti e che le risorse pubbliche siano utilizzate in modo appropriato. Questa attività di controllo avviene attraverso diversi strumenti istituzionali.
Un primo strumento è il monitoraggio periodico sull’avanzamento del Piano Sanitario e Sociale Integrato Regionale. La Giunta Regionale (cioè il Governo regionale) è tenuta a riferire al Consiglio sullo stato di attuazione del PSSIR. Ad esempio, la legge prevede la presentazione di rapporti annuali o biennali sull’implementazione del piano. In Toscana, l’art. 20 della L.R. 40/2005 stabilisce l’obbligo di effettuare una valutazione delle politiche sanitarie e sociali integrate, utilizzando indicatori di risultato inseriti nel piano. Tali valutazioni si concretizzano in documenti di monitoraggio che la Giunta trasmette al Consiglio (spesso denominati Relazione sullo stato di salute o Rapporto sullo stato dei servizi socio-sanitari). Il Consiglio esamina questi rapporti, tipicamente attraverso la Terza Commissione (Sanità e sociale) e successivamente in seduta plenaria, e verifica la rispondenza tra i risultati raggiunti e gli obiettivi prefissati. Se dal monitoraggio emergono criticità – ad esempio ritardi nell’attuazione di un progetto, carenze in determinati servizi o scostamenti di bilancio – il Consiglio può intervenire sollecitando correzioni. Questo può tradursi in atti di indirizzo o di impulso: mozioni, risoluzioni o ordini del giorno con cui il Consiglio impegna la Giunta a prendere provvedimenti correttivi in un certo ambito (ad es. potenziare i servizi di pronto soccorso se i tempi d’attesa risultano troppo elevati, oppure aumentare le risorse per l’assistenza domiciliare se la copertura è insufficiente, etc.). Gli atti di indirizzo politico non hanno valore di legge, ma rappresentano delle raccomandazioni vincolanti dal punto di vista politico che la Giunta dovrebbe seguire, pena essere chiamata a risponderne di fronte al Consiglio stesso.
Accanto al monitoraggio del PSSIR, il Consiglio regionale controlla l’operato delle aziende e degli enti del servizio sanitario regionale. Ad esempio, la Giunta è tenuta a comunicare al Consiglio alcuni atti gestionali importanti: tra questi, l’approvazione del bilancio preventivo e consuntivo delle ASL e delle Aziende Ospedaliere Universitarie. Ciò consente al Consiglio di vigilare sull’equilibrio economico-finanziario del sistema sanitario: la Commissione consiliare bilancio e la Commissione sanitaria esaminano i risultati economici e gli eventuali disavanzi delle aziende, e possono audire i direttori generali delle ASL per chiedere spiegazioni sulle spese e sui livelli di servizio. Il Consiglio verifica anche la conformità degli atti amministrativi rispetto alla programmazione: ad esempio, la Giunta esercita un controllo sugli atti delle ASL in materia di organizzazione dei servizi per verificare che siano coerenti con il PSSIR, e riferisce al Consiglio sugli esiti di tale controllo. In sostanza, il Consiglio viene informato se un’azienda sanitaria adottasse decisioni in contrasto con gli indirizzi regionali, e potrebbe intervenire di conseguenza.
Un altro ambito di controllo riguarda la qualità e l’efficacia dei servizi. Attraverso interrogazioni e interpellanze consiliari, i consiglieri regionali possono chiedere conto agli assessori competenti (Sanità o Politiche Sociali) di problemi segnalati dai cittadini: ad esempio malfunzionamenti, liste d’attesa, casi di disservizio. L’Assessore (membro della Giunta) deve rispondere pubblicamente in aula, fornendo dati e spiegando le azioni intraprese. Questo meccanismo di sindacato ispettivo fa sì che il Consiglio tenga alta l’attenzione sulla corretta erogazione delle prestazioni socio-sanitarie e possa denunciare eventuali criticità. In casi particolari, il Consiglio può anche istituire commissioni di inchiesta su specifiche materie attinenti alla sanità o al sociale, qualora si ravvisino problemi gravi o scandali (per esempio, un’inchiesta sulle liste di attesa chirurgiche, oppure sulla gestione di una residenza assistita per anziani). Queste commissioni hanno poteri di indagine interna e producono relazioni con raccomandazioni. Si tratta di un potere di controllo straordinario, attivato di solito dalle minoranze consiliari, che consente di approfondire situazioni critiche e proporre soluzioni.
Dal punto di vista normativo, le modalità con cui il Consiglio esercita il controllo sono delineate nello Statuto regionale e nel Regolamento interno del Consiglio. Lo Statuto della Toscana prevede espressamente la funzione di controllo politico amministrativo del Consiglio sull’operato della Giunta e degli enti dipendenti. Ad esempio, l’articolo corrispondente (nello Statuto del 2005, art. 31 e segg.) stabilisce che la Giunta riferisce annualmente al Consiglio sull’attuazione dei programmi e sulla situazione finanziaria (inclusa la sanità) e che il Consiglio può approvare risoluzioni in merito. Inoltre, lo Statuto e la L.R. 40/2005 prevedono il coinvolgimento consiliare nel monitoraggio dei piani: la Conferenza regionale dei sindaci (che come visto esprime pareri) valuta annualmente lo stato dei servizi e trasmette valutazioni che arrivano al Consiglio, creando un circuito di feedback territoriale. In questo contesto di controllo diffuso, il Consiglio regionale rappresenta l’istanza democratica di verifica: assicura cioè che le politiche socio-sanitarie adottate producano gli effetti desiderati e mantiene la Giunta responsabile di fronte alla collettività toscana. Qualora il Consiglio valutasse insoddisfacente l’operato in materia sanitaria, potrebbe in ultima istanza sfiduciare l’Assessore competente o anche l’intera Giunta (tramite mozione di sfiducia prevista dallo Statuto) – un’eventualità estrema che sottolinea però come il controllo consiliare sia garante ultimo del buon andamento nei servizi socio-sanitari regionali.
4. Coordinamento
Le politiche socio-sanitarie coinvolgono una molteplicità di attori istituzionali – Regione, Aziende Sanitarie, Comuni, Società della Salute, ecc. – ed è quindi essenziale la funzione di coordinamento svolta dal Consiglio Regionale per assicurare un’azione armonizzata e coerente su tutto il territorio toscano. In particolare, il Consiglio promuove la collaborazione con gli enti locali (Province, dove presenti, e soprattutto Comuni) ed esercita un ruolo di raccordo attraverso organismi istituzionali come le Conferenze dei Sindaci.
Nel modello toscano, i Sindaci dei Comuni hanno voce in capitolo in tema di servizi sanitari e sociali tramite vari livelli di conferenza: la Conferenza Regionale dei Sindaci (che riunisce rappresentanti di tutti i sindaci della Toscana), le Conferenze di area vasta (ambiti sovra-provinciali), le Conferenze aziendali dei sindaci (corrispondenti alle ASL) e le Conferenze zonali integrate (a livello di zone-distretto più locali). L’esistenza di queste conferenze è prevista dalla L.R. 40/2005 (originariamente all’art. 11 e seguenti, e come citato spesso come art. 34 per il coordinamento interistituzionale) e serve a garantire che Regione e Comuni operino in sinergia. Il Consiglio Regionale, da parte sua, interagisce con tali organi sia in fase di pianificazione (come visto, il parere dei sindaci sul PSSIR è obbligatorio) sia nella fase di valutazione (i sindaci esprimono valutazioni annuali sui servizi, che giungono in Consiglio). Inoltre, i consigli comunali o le conferenze possono formulare osservazioni e proposte al Consiglio regionale su temi socio-sanitari: ad esempio segnalare esigenze locali o suggerire adattamenti nelle modalità di erogazione dei servizi sul territorio. In questo senso, il Consiglio Regionale funge da trait d’union fra il livello regionale e quello locale: recepisce le istanze provenienti dai Comuni e le traduce in atti normativi o di indirizzo regionali, e viceversa comunica agli enti locali le politiche regionali affinché siano attuate in modo coordinato.
Un esempio concreto di coordinamento è la gestione integrata delle politiche sociali: la L.R. 41/2005 (sistema integrato di interventi e servizi sociali) ha istituito le Zone-Distretto e in Toscana si sono spesso costituite le Società della Salute, consorzi tra Comuni e ASL per la gestione unificata dei servizi alla persona a livello locale. Ebbene, il Consiglio Regionale ha favorito questa integrazione stabilendone il quadro normativo e monitorando che i Comuni aderissero e collaborassero efficacemente. La concertazione istituzionale è un metodo di lavoro consolidato: prima di assumere decisioni importanti, il Consiglio (tramite le Commissioni o l’Ufficio di Presidenza) convoca tavoli di confronto con ANCI Toscana (l’associazione dei comuni), con le Conferenze dei Sindaci o altri enti. Ciò è particolarmente utile quando si tratta di allocare risorse aggiuntive per servizi sul territorio: il Consiglio spesso definisce criteri di riparto in accordo con gli enti locali (ad esempio, come distribuire il Fondo Sociale Regionale tra le zone-distretto, materia su cui la Conferenza regionale dei sindaci concorre come da art. 11 della L.R. 40/2005 e art. 45 L.R. 41/2005).
Il coordinamento implica anche evitare duplicazioni o vuoti di intervento tra livelli di governo. Il Consiglio regionale, con la sua legislazione, delimita le funzioni rispettive della Regione e dei Comuni in ambito socio-sanitario secondo il principio di sussidiarietà: ad esempio, stabilisce quali servizi sono gestiti a livello locale e quali invece a livello di ASL o regionale. Un buon coordinamento fa sì che tutti gli attori lavorino come “un solo sistema” di welfare locale. Per garantire ciò, la Regione Toscana (anche attraverso il Consiglio) ha istituito organi misti Regione-enti locali, come la già citata Conferenza regionale dei sindaci e comitati paritetici, dove vengono discusse le politiche sanitarie e sociali prima delle decisioni finali. Inoltre, il Consiglio può promuovere accordi di programma o intese istituzionali tra Regione e Comuni per progetti particolari (per esempio, programmi per la costruzione di strutture sanitarie territoriali, che richiedono cooperazione finanziaria e amministrativa di diversi enti).
È importante sottolineare che il coordinamento non si limita alle istituzioni pubbliche: il Consiglio regionale favorisce la collaborazione anche con il Terzo Settore (volontariato, cooperative sociali, associazioni) e con le parti sociali, soprattutto in ambito sociale, spesso delegando a queste realtà la cogestione o la consultazione su specifici piani (come i Piani di Zona per i servizi sociali). Questa rete integrata di soggetti consente di attuare meglio le politiche socio-sanitarie sul campo. In definitiva, la competenza di coordinamento del Consiglio Regionale della Toscana si manifesta nel suo lavorare affinché l’azione regionale e quella locale siano allineate, condividendo informazioni, obiettivi e modalità d’intervento, così da offrire ai cittadini toscani servizi socio-sanitari il più possibile uniformi e ben collegati tra loro su tutto il territorio. Questo coordinamento istituzionale, formalizzato da norme regionali (come l’art. 34 della L.R. 40/2005 per la cooperazione con gli enti locali), è riconosciuto come una best practice nel garantire governance integrata in sanità e politiche sociali.
5. Valutazione
La valutazione rappresenta un ulteriore ambito di competenza del Consiglio Regionale in materia socio-sanitaria, complementare al controllo. Mentre il controllo attiene al verificare il rispetto di procedure e obiettivi, la valutazione si concentra sull’analisi dei risultati e delle performance del sistema, spesso avvalendosi di organismi tecnici indipendenti per garantire imparzialità. Il Consiglio regionale, infatti, promuove e in parte gestisce il funzionamento di organismi indipendenti di valutazione delle politiche socio-sanitarie. L’obiettivo è disporre di valutazioni oggettive sull’efficienza, l’efficacia e la qualità dei servizi, per poter poi orientare le scelte future sulla base di evidenze empiriche.
In Toscana, un ruolo chiave in questo senso è svolto dall’Agenzia Regionale di Sanità (ARS), ente pubblico istituito proprio con il compito di fornire consulenza scientifica e di valutare lo stato di salute della popolazione e l’andamento dei servizi sanitari e sociali. L’ARS è un organismo tecnico considerato indipendente dal potere politico quotidiano, sebbene faccia parte della struttura regionale: essa infatti opera a supporto sia della Giunta sia del Consiglio regionale, ma con autonomia scientifica. La composizione stessa dei suoi organi garantisce un equilibrio: il Comitato di indirizzo e controllo dell’ARS vede la presenza di membri nominati dal Consiglio Regionale (sette membri) accanto al Presidente e al Direttore nominati dalla Giunta. Ciò significa che il Consiglio nomina la maggioranza dei componenti dell’organismo di valutazione (ARS), con lo scopo di assicurare che l’Agenzia risponda anche alle esigenze di analisi poste dal legislativo e non solo dall’esecutivo. L’ARS raccoglie dati epidemiologici, statistici, economici e li elabora per produrre rapporti periodici: ad esempio, il Profilo sanitario regionale, studi sull’andamento delle liste d’attesa, valutazioni comparative delle performance delle ASL (in termini di qualità delle cure, efficienza gestionale, soddisfazione degli utenti) e così via. Questi rapporti vengono presentati al Consiglio e costituiscono fonti ufficiali su cui i consiglieri possono basare le loro decisioni. Per fare un esempio concreto, se dai dati ARS risulta che in una certa area della Toscana vi è un tasso di ospedalizzazione anomalo o coperture vaccinali insufficienti, il Consiglio ne terrà conto per intervenire con azioni mirate (pianificando risorse aggiuntive o modificando le norme di settore).
Oltre all’ARS, il Consiglio regionale partecipa alla nomina o comunque al sostegno di altri organismi di valutazione indipendenti. In ottemperanza alla normativa statale sulla trasparenza e la performance (D.Lgs. 150/2009), anche la Regione Toscana ha istituito un Organismo Indipendente di Valutazione (OIV) per la valutazione delle performance amministrative. L’OIV regionale ha il compito di valutare i dirigenti e il funzionamento interno degli enti regionali, ma i suoi componenti sono scelti tramite procedure pubbliche e con requisiti di terzietà. Pur non essendo focalizzato solo sul settore sanitario, l’OIV garantisce una valutazione imparziale dei risultati gestionali raggiunti ad esempio dalle Aziende Sanitarie in termini di livelli essenziali di assistenza assicurati, bilanci, ecc. Il Consiglio regionale, in questo contesto, può avere il compito di ratificare o controllare le nomine proposte per l’OIV oppure di ricevere le relazioni annuali di questo organismo. Spostando l’attenzione sulle politiche sociali, vi sono ulteriori strumenti di valutazione: ad esempio l’Osservatorio sociale regionale, che raccoglie ed elabora dati sugli interventi sociali (come numero di utenti dei servizi, efficacia di progetti di inclusione, ecc.). Anche l’Osservatorio sociale, istituito per legge regionale, fornisce report che vengono trasmessi al Consiglio. Analogamente, in ambito sanitario esistono Osservatori o Commissioni indipendenti su specifici temi (es. Osservatorio per la qualità dei servizi al paziente, Commissione regionale di bioetica, ecc.), i cui membri spesso includono esperti esterni nominati dal Consiglio o dalla Giunta, incaricati di valutare e formulare pareri tecnici.
Il Consiglio regionale, nel suo ruolo, utilizza queste valutazioni per il ciclo di miglioramento delle politiche: in pratica, i dati e le evidenze fornite dagli organismi indipendenti di valutazione alimentano sia la fase di programmazione (nuovi piani e leggi che tengano conto di ciò che ha funzionato o meno) sia la fase di controllo (verifica se gli indicatori di performance migliorano dopo certe riforme). Un esempio potrebbe essere la valutazione dell’efficacia di una legge regionale sulla non autosufficienza: un organismo indipendente potrebbe attestare quanti anziani in più hanno ricevuto assistenza domiciliare grazie alla legge, quale impatto sulla qualità di vita, ecc.; tali risultati verrebbero presentati al Consiglio, che potrebbe decidere di rifinanziare o rimodulare quella legge in base all’evidenza raccolta.
In termini normativi, la nomina degli organismi indipendenti di valutazione da parte del Consiglio avviene secondo procedure stabilite per legge o regolamento: ad esempio, come visto, i membri del comitato di indirizzo dell’ARS sono designati con deliberazione del Consiglio; altre nomine (come eventuali garanti, commissari o membri di osservatori) possono essere effettuate d’intesa con la Giunta o su proposta di altri enti, ma sempre garantendo requisiti di competenza e imparzialità. Questa prerogativa consiliare di nomina serve a rafforzare l’indipendenza di tali organi, sottraendoli alla sola logica dell’esecutivo e coinvolgendo tutte le forze politiche rappresentate in Aula nelle scelte.
Infine, la valutazione indipendente garantisce trasparenza verso i cittadini: i risultati delle valutazioni svolte da ARS e altri organismi sono pubblici e spesso comunicati non solo al Consiglio ma all’intera comunità regionale, ad esempio tramite pubblicazioni e siti web istituzionali. Ciò consente anche al pubblico di giudicare l’operato del sistema socio-sanitario e di vedere come il Consiglio utilizza tali informazioni per migliorare i servizi. In conclusione, la competenza del Consiglio Regionale della Toscana in materia di valutazione si traduce nell’assicurare che vi siano occhi esterni e competenti a misurare gli esiti delle politiche di sanità e sociale, e nel farsi carico di tale conoscenza per guidare un continuo progresso del sistema di welfare regionale, a beneficio della collettività.
Ambito
Competenza del Consiglio Regionale
Riferimenti normativi
Programmazione
Approvazione del Piano Sanitario e Sociale Integrato Regionale (PSSIR)
L.R. 40/2005
Normativa
Adozione e modifica di leggi regionali in materia socio-sanitaria
Statuto Regione Toscana, L.R. 1/2009
Controllo
Monitoraggio sull’attuazione dei piani e sull’efficacia dei servizi
Deliberazioni del Consiglio regionale
Coordinamento
Collaborazione con enti locali e conferenze dei sindaci
L.R. 40/2005, art. 34
Valutazione
Nomina degli organismi indipendenti di valutazione
Deliberazione Consiglio regionale n. 35/2024
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il Consiglio Regionale della Toscana ha un ruolo centrale nella gestione delle politiche socio-sanitarie regionali, esercitando funzioni di programmazione, normativa, controllo, coordinamento e valutazione per garantire un sistema integrato e efficace di servizi sanitari e sociali.
· Programmazione integrata socio-sanitaria: Il Consiglio approva il Piano Sanitario e Sociale Integrato Regionale (PSSIR), che definisce obiettivi, risorse e priorità per la sanità e il sociale, assicurando l’integrazione dei servizi e la partecipazione degli enti locali tramite la Conferenza Regionale dei Sindaci. Il piano ha un orizzonte pluriennale e include indicatori per il monitoraggio.
· Funzione normativa regionale: Il Consiglio legifera sull’organizzazione e il funzionamento del servizio sanitario e del sistema sociale regionale, emanando leggi quadro come la L.R. 40/2005 e la L.R. 41/2005, e adeguando la normativa a esigenze emergenti, riforme e direttive europee, coinvolgendo stakeholder e garantendo la coerenza con la legislazione nazionale e lo Statuto regionale.
· Controllo sull’attuazione: Attraverso il monitoraggio periodico del PSSIR e l’analisi dei bilanci e delle attività delle ASL e aziende ospedaliere, il Consiglio verifica l’efficacia delle politiche e dei servizi, può sollecitare interventi correttivi tramite mozioni o risoluzioni e utilizzare interrogazioni o commissioni d’inchiesta per affrontare criticità.
· Coordinamento istituzionale: Il Consiglio promuove la collaborazione tra Regione, enti locali e terzo settore tramite organi come la Conferenza Regionale dei Sindaci e le Società della Salute, definendo ruoli e funzioni secondo il principio di sussidiarietà e favorendo accordi di programma per un’azione integrata e coerente sul territorio.
· Valutazione delle politiche: Il Consiglio sostiene e nomina organismi indipendenti come l’Agenzia Regionale di Sanità (ARS) e l’Organismo Indipendente di Valutazione (OIV), che analizzano dati e performance del sistema socio-sanitario per fornire evidenze scientifiche e orientare le decisioni future, garantendo trasparenza e miglioramento continuo.
· Ruolo democratico e strategico: Il Consiglio regionale agisce come organo legislativo e di indirizzo strategico, assicurando che le politiche socio-sanitarie rispondano ai bisogni della popolazione toscana, mantenendo la Giunta responsabile e favorendo la partecipazione degli enti locali e della società civile nel processo decisionale.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo del Consiglio Regionale nella programmazione socio-sanitaria?
Il Consiglio approva il Piano Sanitario e Sociale Integrato Regionale (PSSIR), definendo obiettivi strategici e politiche sanitarie e sociali per tutta la Toscana.
2. Come viene approvato il PSSIR?
La proposta della Giunta viene esaminata dalla Terza Commissione consiliare e dalla Conferenza Regionale dei Sindaci, poi votata dal Consiglio che ne conferisce efficacia normativa.
3. Quali altri strumenti di programmazione gestisce il Consiglio?
Oltre al PSSIR, il Consiglio approva piani settoriali (dipendenze, non autosufficienza, salute mentale) e documenti finanziari come il DEFR e il Bilancio regionale.
4. Che potere legislativo ha il Consiglio in ambito sanitario e sociale?
Il Consiglio può emanare e modificare leggi regionali che regolano l’organizzazione e le prestazioni del sistema socio-sanitario, come la L.R. 40/2005 e la L.R. 41/2005.
5. In che modo il Consiglio garantisce il rispetto delle leggi statali?
Attraverso la legislazione concorrente prevista dall’art. 117 della Costituzione, il Consiglio può legiferare nel rispetto dei principi fondamentali statali, come i LEA.
6. Come esercita il Consiglio la funzione di controllo?
Verifica l’attuazione del PSSIR e dei servizi tramite rapporti di monitoraggio, interrogazioni, audizioni e, se necessario, commissioni di inchiesta.
7. Quali strumenti usa il Consiglio per valutare l’efficacia delle politiche?
Si avvale di organismi indipendenti come l’Agenzia Regionale di Sanità (ARS) e l’Osservatorio Sociale Regionale, che producono rapporti basati su dati oggettivi.
8. Qual è il ruolo del Consiglio nel coordinamento istituzionale?
Favorisce il raccordo tra Regione e Comuni tramite Conferenze dei Sindaci, promuove accordi di programma e garantisce l’integrazione territoriale dei servizi.
9. Come il Consiglio coinvolge i cittadini e gli stakeholder?
Durante l’iter legislativo, il Consiglio organizza audizioni con associazioni, ordini professionali e rappresentanti locali per raccogliere istanze e proposte.
10. In che modo il Consiglio assicura trasparenza e miglioramento continuo?
Utilizza le valutazioni indipendenti per orientare nuove leggi e piani, pubblica i risultati e promuove un ciclo virtuoso di programmazione, controllo e revisione.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Programmazione integrata socio-sanitaria
Funzione legislativa regionale
Controllo sull’attuazione delle leggi
Ruolo democratico e strategico
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Programmazione integrata socio-sanitaria
Funzione legislativa regionale
Controllo sull’attuazione delle leggi
Ruolo democratico e strategico
2. Giunta regionale
a) Programmazione socio-sanitaria
La Giunta Regionale della Toscana svolge un ruolo cruciale nella programmazione dei servizi socio-sanitari, definendo gli obiettivi strategici e le priorità a livello regionale. In pratica, spetta alla Giunta predisporre e approvare nell’ambito esecutivo gli strumenti di pianificazione integrata, primo fra tutti il Piano Sanitario e Sociale Integrato Regionale (PSSIR). La Giunta elabora la proposta di PSSIR, stabilendo indirizzi su prevenzione, cura, assistenza sociale e integrazione socio-sanitaria, e la adotta con una propria deliberazione; il piano viene poi sottoposto al Consiglio Regionale per l’approvazione definitiva. Ad esempio, la Giunta regionale, nella sua ultima seduta del febbraio 2025, ha dato il via libera al nuovo PSSIR 2024–2026, delineando le strategie per far fronte alle sfide del welfare e inviando il documento all’esame del Consiglio. Questa competenza giuntale di programmazione si esercita in attuazione della legislazione regionale vigente (la L.R. 40/2005 prevede la programmazione sanitaria integrata come funzione regionale) e in coerenza con gli indirizzi nazionali. La Giunta, nell’elaborare il PSSIR, coordina un processo tecnico e partecipativo: coinvolge le direzioni regionali competenti (sanità, sociale, bilancio), raccoglie i contributi degli stakeholder (tra cui la Conferenza Regionale dei Sindaci, l’Agenzia Regionale di Sanità – ARS e le parti sociali) e tiene conto degli esiti della programmazione precedente. Una volta che il Consiglio approva il PSSIR, la Giunta ne cura l’attuazione nel corso degli anni di validità, predisponendo gli atti amministrativi necessari per realizzare i programmi sanitari e sociali previsti.
Oltre al PSSIR, la Giunta regionale è competente per altre attività di programmazione settoriale o territoriale. In particolare, dopo la riforma del 2015 (L.R. 84/2015) che ha riorganizzato il servizio sanitario toscano in tre grandi Aziende USL di “area vasta”, la Giunta predispone e adotta i Piani di Area Vasta per la sanità. Si tratta di piani attuativi su scala sovra-zonale (Nord-Ovest, Centro, Sud-Est) che dettagliano la programmazione del PSSIR nelle rispettive aree geografiche. La legge prevede che tali piani di area vasta siano approvati con deliberazione di Giunta, previo parere della competente commissione consiliare e d’intesa con le Conferenze dei Sindaci locali. Attraverso i Piani di Area Vasta, la Giunta indica come organizzare ospedali e servizi territoriali nei vari territori, tenendo conto delle specifiche esigenze locali (ad esempio distribuzione dei presìdi ospedalieri, sviluppo delle Case della Comunità e servizi di assistenza domiciliare, ecc.). Anche la programmazione finanziaria annuale passa dalla Giunta: nell’ambito del Documento di Economia e Finanza Regionale (DEFR) e del bilancio, la Giunta propone lo stanziamento di risorse per sanità e politiche sociali, traducendo gli obiettivi strategici in allocazioni di budget (che saranno poi autorizzate dal Consiglio con la legge di bilancio). In sintesi, la Giunta Regionale esercita la funzione di indirizzo programmatico in materia socio-sanitaria definendo piani, programmi e obiettivi operativi, in attuazione degli indirizzi politici generali e delle norme regionali. Tali atti di programmazione giuntale hanno natura di atti amministrativi (delibere), ma rivestono un’importanza fondamentale perché determinano concretamente le politiche sanitarie e sociali della Toscana sul medio periodo, garantendo coerenza ed unità di intenti tra tutti gli attori del sistema.
b) Gestione e attuazione dei servizi
Una volta definiti piani e programmi, spetta alla Giunta Regionale – quale organo esecutivo – garantire la concreta gestione e attuazione dei servizi sanitari e socio-assistenziali sul territorio. In questo ambito, la Giunta opera attraverso il coordinamento delle Aziende Sanitarie Locali (ASL) e delle altre strutture operative (ospedali, strutture territoriali, Società della Salute nei contesti dove istituite, ecc.), fornendo linee operative e supervisionando l’erogazione dei servizi. La Giunta esercita infatti funzioni di indirizzo tecnico e di coordinamento verso le aziende sanitarie regionali e l’ente di supporto ESTAR, assicurandosi che la loro attività sia conforme agli obiettivi stabiliti nel PSSIR e nei Piani di Area Vasta. Ciò si traduce, ad esempio, nell’emanazione di direttive e circolari regionali che uniformano l’organizzazione dei servizi: la Giunta può impartire linee guida su come le ASL devono predisporre i propri atti interni (statuti, regolamenti aziendali) o su come attuare programmi specifici, assicurando un’omogeneità a livello regionale. Un esempio concreto: con la deliberazione n. 1404 del 25 novembre 2024, la Giunta ha fornito “Indicazioni alle Aziende USL per i percorsi delle cure domiciliari”, aggiornando le linee d’indirizzo sulle modalità di erogazione dell’assistenza domiciliare in Toscana. Questo tipo di atto di indirizzo operativo garantisce che in tutte le zone della regione i servizi domiciliari siano erogati secondo standard uniformi e migliori pratiche, in coerenza con l’evoluzione dei bisogni e delle risorse disponibili.
La Giunta Regionale svolge inoltre attività di controllo gestionale e vigilanza nei confronti delle aziende sanitarie: verifica cioè che le ASL e le altre strutture rispettino gli obblighi di servizio e i vincoli di bilancio. La legge regionale prevede, ad esempio, che la Giunta approvi gli atti aziendali di bilancio delle ASL (preventivi e consuntivi) e ne dia comunicazione al Consiglio. Approvando i bilanci delle aziende, la Giunta si assicura che la gestione economico-finanziaria del servizio sanitario regionale sia equilibrata e coerente con le risorse assegnate. In caso di criticità (ad esempio disavanzi), la Giunta, attraverso l’Assessorato al Diritto alla Salute, può attivare azioni di affiancamento o piani di rientro presso l’ASL interessata. Sul versante dell’organizzazione dei servizi, la Giunta regionale emana atti amministrativi (come decreti dirigenziali) per dare attuazione pratica alle politiche: ad esempio, può adottare un decreto che stabilisce criteri e modalità per l’erogazione di un nuovo servizio (come le “Indicazioni operative” per un progetto di telemedicina, o per un servizio di assistenza agli anziani fragili) in base alle delibere di indirizzo approvate. La combinazione tra deliberazioni di Giunta (con cui si fissano principi e obiettivi) e atti dirigenziali esecutivi (che forniscono istruzioni dettagliate) permette di tradurre le decisioni politiche in attività concrete sul territorio. In tal modo la Giunta, attraverso le strutture dell’assessorato e la direzione generale “Diritti di cittadinanza e coesione sociale”, coordina l’azione delle ASL, delle Società della Salute e degli altri enti affinché i cittadini toscani ricevano prestazioni sanitarie e sociali efficaci, uniformi e rispondenti ai livelli di qualità attesi. Nomine e incarichi
Tra le competenze della Giunta rientra la designazione dei dirigenti e dei responsabili degli organismi operativi in ambito socio-sanitario. In altri termini, la Giunta (spesso per tramite del Presidente della Regione) provvede a nominare i vertici delle principali strutture sanitarie regionali e dei settori amministrativi competenti. Un caso di grande rilievo è la nomina dei Direttori Generali delle Aziende Sanitarie (le ASL e le Aziende ospedaliero-universitarie): la legge stabilisce che ciascun direttore generale venga nominato con decreto del Presidente della Giunta Regionale, previa selezione e valutazione dei candidati idonei. La Giunta regionale definisce le modalità di selezione (di solito attraverso una commissione tecnica che valuta i curricula dei candidati iscritti in un elenco nazionale) e, una volta individuata una rosa di nomi, il Presidente procede alla nomina formale del direttore generale dell’ASL. Per le ASL, tale nomina avviene sentita la Conferenza Aziendale dei Sindaci competente su quel territorio; per le Aziende ospedaliero-universitarie, d’intesa con il Rettore dell’Università interessata. Inoltre, la Giunta comunica preventivamente la nomina al Consiglio Regionale, che può esprimere osservazioni: decorsi 30 giorni, il Presidente perfeziona l’incarico. Questa procedura garantisce trasparenza e coinvolgimento istituzionale nella scelta di figure cruciali, responsabili della gestione di bilanci molto importanti e di migliaia di dipendenti del sistema sanitario. La durata dell’incarico di un direttore generale è generalmente di 3 anni (rinnovabile) e la Giunta ne valuta annualmente i risultati raggiunti rispetto agli obiettivi assegnati, potendo proporne la conferma o la rimozione in caso di gravi inadempienze (in conformità con l’art. 3 del D.Lgs. 171/2016).Oltre ai direttori generali delle aziende, la Giunta effettua numerose altre nomine in ambito socio-sanitario. Ad esempio, designa i direttori delle proprie strutture amministrative interne: nel settore sanitario e sociale vi è una direzione generale specifica (denominata “Direzione Diritti di cittadinanza e coesione sociale”), il cui direttore è nominato dalla Giunta regionale tra i dirigenti di comprovata esperienza. Un caso emblematico è stata la nomina, nel 2019, di Carlo Rinaldo Tomassini a direttore di tale Direzione: il Presidente Enrico Rossi ha firmato il decreto di nomina e stipulato il contratto con il nuovo direttore, ponendolo alla guida dell’assessorato alla salute. Queste scelte di vertice assicurano che l’amministrazione regionale abbia al timone figure qualificate per attuare le politiche socio-sanitarie. La Giunta inoltre nomina i direttori amministrativo, sanitario e dei servizi sociali di ciascuna ASL, su proposta del rispettivo direttore generale, completando così la squadra di management di ogni azienda (come previsto dalla normativa nazionale e dalla L.R. 40/2005). Rientrano nelle competenze di nomina della Giunta anche i responsabili di agenzie ed enti regionali operanti nel settore: ad esempio, la nomina del Direttore Generale dell’Agenzia Regionale di Sanità (ARS) spetta al Presidente della Giunta, così come quella del Direttore dell’ESTAR (ente per la logistica e gli acquisti sanitari) previa deliberazione di Giunta. Ancora, la Giunta regionale con propri atti può istituire commissioni tecniche o gruppi di lavoro in ambito sanitario-sociale e nominarne i membri (scelti tra esperti, dirigenti regionali, rappresentanti di altri enti), quando occorre sviluppare linee guida o valutare specifiche problematiche (si pensi a commissioni per la bioetica, per la salute mentale, etc.). In sintesi, attraverso questa funzione di nomina e incarico, la Giunta influenza direttamente la governance del sistema socio-sanitario, selezionando le persone chiamate a ruoli chiave e assicurandosi che dispongano delle competenze necessarie e condividano gli indirizzi della programmazione regionale.
c) Autorizzazioni e accreditamenti
La Giunta Regionale ha competenze importanti nel riconoscimento delle strutture e dei servizi socio-sanitari, attraverso i procedimenti di autorizzazione e accreditamento. L’autorizzazione è l’atto che consente a una struttura (ad esempio una clinica privata, una RSA – Residenza Sanitaria Assistita per anziani, un centro di riabilitazione, ecc.) di avviare ed esercitare attività sanitarie o socio-sanitarie, previa verifica del possesso di requisiti minimi strutturali, tecnologici e organizzativi stabiliti dalla normativa. L’accreditamento istituzionale, invece, è il provvedimento con cui la Regione riconosce a quella struttura autorizzata la facoltà di erogare prestazioni per conto del servizio pubblico (SSR), in seguito alla verifica di requisiti ulteriori di qualità e appropriatezza. In Toscana, la materia è disciplinata dalla L.R. 51/2009 “Norme in materia di qualità e sicurezza delle strutture sanitarie: procedure e requisiti autorizzativi di esercizio e sistemi di accreditamento”, che ha aggiornato e sostituito la precedente legge del 1999. In base a questa legislazione, la Giunta regionale è titolare del potere autorizzativo e di accreditamento: in pratica, tramite i propri uffici (direzioni sanitarie regionali e strutture tecniche competenti) riceve le domande da parte di enti pubblici o privati che vogliono aprire o gestire un servizio, verifica – spesso avvalendosi di commissioni tecniche di valutazione – il rispetto dei requisiti previsti e quindi adotta l’atto finale. Tecnicamente, l’autorizzazione all’esercizio viene rilasciata con decreto dirigenziale per conto della Giunta, ma sulla base di criteri e standard stabiliti da regolamenti approvati dalla Giunta stessa. Ad esempio, se un soggetto privato intende aprire una nuova RSA per anziani in Toscana, deve dimostrare di avere strutture a norma, personale qualificato, dotazioni adeguate secondo quanto previsto dalla legge e dal regolamento regionale di attuazione; la Regione (per tramite dell’azienda USL territorialmente competente e poi delle strutture regionali) verifica questi requisiti e la Giunta concede l’autorizzazione con apposito atto.
L’accreditamento è un passaggio ulteriore e facoltativo, ma necessario se la struttura vuole erogare prestazioni a carico del sistema sanitario pubblico. Anche qui la Giunta ha piena competenza: stabilisce periodicamente i requisiti di accreditamento (aggiornandoli in base alle direttive nazionali e ai propri obiettivi di qualità) e valuta, attraverso apposite commissioni, se le strutture che ne fanno richiesta li soddisfano. Per esempio, un poliambulatorio privato già autorizzato potrà essere accreditato dalla Regione – con deliberazione di Giunta – se rispetta standard di qualità dell’assistenza, appropriatezza clinica, formazione continua del personale, ecc. La Giunta Toscana nel 2023 ha aggiornato il sistema dei requisiti di accreditamento delle strutture sanitarie per garantire un miglioramento costante della qualità e sicurezza delle cure, segno di come tale funzione di regolazione qualitativa sia dinamica. Una volta concesse, le autorizzazioni e gli accreditamenti sono soggetti a controlli periodici: la Giunta può disporre ispezioni tramite le ASL o organismi tecnici (ad es. ARS per la qualità, NAS per la sicurezza) e, se una struttura non mantiene gli standard richiesti, può sospendere o revocare l’autorizzazione/accreditamento. In sintesi, attraverso i procedimenti di autorizzazione e accreditamento la Giunta Regionale governa l’offerta di servizi sanitari e socio-sanitari sul territorio: decide quali strutture possono operare e con quali qualifiche, assicurando che l’apertura di nuovi servizi avvenga solo se rispondono a precisi criteri normativi e che i cittadini usufruiscano di servizi accreditati di buona qualità. Si tratta di una competenza dal forte impatto pratico, poiché incide direttamente sulla rete di presìdi a disposizione della popolazione (ospedali, ambulatori, residenze, centri diurni, etc.) e sulla possibilità per gli utenti di accedervi attraverso il servizio sanitario regionale.
d) Finanziamento e contributi
La programmazione e gestione dei servizi socio-sanitari deve essere sostenuta da adeguate risorse economiche: è compito della Giunta Regionale curare la parte finanziaria, ossia l’assegnazione dei fondi e dei contributi necessari al funzionamento e allo sviluppo dei servizi. Ogni anno, nell’ambito del processo di bilancio, la Giunta determina il fabbisogno finanziario del Servizio Sanitario Regionale (SSR), calcolando quante risorse servono per garantire i livelli essenziali di assistenza e gli interventi sociali sul territorio toscano. Questo calcolo tiene conto dei costi standard, dell’andamento della spesa, dell’evoluzione dei bisogni demografici (es. invecchiamento della popolazione) e viene confrontato con le previsioni di entrata (fondi statali, compartecipazioni fiscali regionali). Sulla base di ciò, la Giunta propone lo stanziamento sanitario nel bilancio regionale. Ricevuti i fondi – in gran parte trasferiti dallo Stato tramite il Fondo Sanitario Nazionale – la Giunta provvede a ripartire il Fondo Sanitario Regionale tra le varie articolazioni del sistema: principalmente tra le Aziende USL e le Aziende ospedaliere. La L.R. 40/2005 prevede che il riparto avvenga considerando criteri di equità e bisogno (popolazione pesata per età, indice di deprivazione, dispersione territoriale, etc.) e spesso tali criteri sono concordati con la Conferenza Regionale dei Sindaci per assicurare condivisione con gli enti locali. La decisione formale di riparto avviene con una delibera di Giunta che assegna a ciascuna ASL un budget annuale. Analogamente, la Giunta ripartisce il Fondo Sociale Regionale (risorse regionali e statali destinate ai servizi sociali) tra le Società della Salute o Zone-distretto della Toscana, spesso tenendo conto dei pareri espressi dagli organismi di coordinamento dei sindaci.
Oltre a finanziare l’attività ordinaria, la Giunta regionale eroga contributi economici per progetti specifici e interventi innovativi in ambito socio-sanitario. Ad esempio, può destinare fondi aggiuntivi per sperimentazioni di nuovi modelli assistenziali (come progetti pilota di telemedicina nelle aree montane, o iniziative per la presa in carico integrata di pazienti cronici), oppure stanziare contributi a favore di enti del terzo settore che collaborano in programmi di inclusione sociale (ad esempio, progetti per l’inserimento lavorativo di persone con disabilità, co-finanziati dalla Regione). Tali contributi vengono deliberati dalla Giunta mediante specifici atti di finanziamento, che ne definiscono l’ammontare, i beneficiari, le finalità e le modalità d’uso. Un esempio concreto: la Giunta potrebbe approvare una delibera per concedere contributi regionali ai Comuni che attivano progetti innovativi di housing sociale per anziani soli, utilizzando fondi europei e regionali vincolati a obiettivi di welfare. In situazioni particolari, la Giunta gestisce anche fondi straordinari: si pensi ai finanziamenti emergenziali (come quelli stanziati durante la pandemia COVID-19 per potenziare le terapie intensive, o per sostenere le RSA) che vengono allocati con deliberazioni urgenti dell’esecutivo regionale. Va sottolineato che ogni spesa deve avvenire nei limiti del bilancio autorizzato: la Giunta ha autonomia nel distribuire le risorse fra programmi e territori, ma non può eccedere il tetto complessivo approvato dal Consiglio. Tramite il monitoraggio trimestrale della spesa sanitaria e sociale, la Giunta verifica l’andamento finanziario e può proporre assestamenti di bilancio o variazioni in corso d’anno se occorre riallocare fondi (ad esempio destinando risparmi da un capitolo ad un altro settore in sofferenza). In definitiva, attraverso la funzione di finanziamento la Giunta Regionale assicura sostegno economico alle politiche socio-sanitarie, traducendo gli indirizzi strategici in risorse concrete agli enti erogatori e incentivando, con specifici contributi, il miglioramento e l’innovazione nei servizi per la comunità.
e) Regolazione e indirizzo
Accanto alle leggi regionali (che sono di competenza consiliare), esiste un corpus di norme secondarie e atti di indirizzo in ambito socio-sanitario che sono adottati dalla Giunta Regionale. Si tratta dei regolamenti, delle delibere di indirizzo e di altri provvedimenti generali con cui la Giunta disciplina aspetti tecnici e gestionali del sistema, fissando standard qualitativi e linee guida operative. Lo Statuto della Regione Toscana attribuisce infatti alla Giunta il potere regolamentare nelle materie di sua competenza e per l’attuazione delle leggi regionali. Ad esempio, la già citata L.R. 51/2009 ha previsto l’emanazione di un regolamento di attuazione in materia di requisiti autorizzativi e di accreditamento: tale regolamento (approvato inizialmente con D.P.G.R. 2 marzo 2010, n. 61/R, poi aggiornato) definisce nel dettaglio i requisiti strutturali e organizzativi richiesti alle strutture sanitarie, e viene deliberato dalla Giunta e promulgato con Decreto del Presidente della Giunta. In generale, la Giunta adotta regolamenti amministrativi ogniqualvolta una legge regionale le demanda di stabilire disposizioni di dettaglio: ad esempio, in sanità pubblica, la Giunta può emanare un regolamento sui requisiti igienico-sanitari delle piscine, o sui criteri per l’autorizzazione di centri benessere, ecc. Questi atti hanno forza normativa secondaria, cioè sono obbligatori nel territorio regionale come le leggi, ma gerarchicamente subordinati ad esse. Spesso sono pubblicati sul Bollettino Ufficiale della Regione Toscana a garanzia di pubblicità e trasparenza.
Un’altra forma di indirizzo esercitata dalla Giunta consiste nelle linee guida e negli atti di indirizzo rivolti agli enti dipendenti. La Giunta può approvare linee guida per uniformare i comportamenti delle ASL su specifiche materie: ad esempio, linee guida regionali per l’integrazione socio-sanitaria nei distretti (come indicato nel quesito) potrebbero consistere in un documento, deliberato dalla Giunta, che stabilisce standard operativi su come i servizi sociali comunali e i servizi sanitari delle ASL devono collaborare a livello di zona-distretto (ad es. gestione unitaria delle liste d’attesa per l’assistenza domiciliare integrata, équipe multi-professionali per la presa in carico di pazienti fragili, modalità di condivisione dei dati tra servizi sanitari e sociali, ecc.). Tali linee guida non hanno forza di legge, ma rappresentano un riferimento vincolante sul piano amministrativo: le ASL e gli altri enti del settore sono tenuti ad adeguarvisi, rendendo conto alla Regione della loro applicazione. Un esempio reale di atto di indirizzo è la D.G.R. 402/2004, con la quale la Giunta toscana dell’epoca stabilì gli standard organizzativi delle Società della Salute (forme consortili tra ASL e Comuni per gestire insieme i servizi socio-sanitari) uniformando le modalità operative su tutto il territorio. La Giunta può anche emanare circolari esplicative delle proprie deliberazioni o delle leggi regionali, per chiarire dubbi applicativi agli enti attuatori: ad esempio, dopo l’approvazione di una nuova normativa sui ticket sanitari, l’assessorato può diffondere una circolare a tutte le ASL spiegando come applicare esenzioni e tariffe, evitando interpretazioni difformi.
In ambito socio-sanitario, la Giunta svolge inoltre una funzione di indirizzo programmatorio continuo: tra un PSSIR e l’altro, può aggiornare le priorità tramite atti di Giunta (come una “Nota di aggiornamento” al Piano sanitario). Allo stesso modo, se intervengono linee nazionali nuove (si pensi al Piano Nazionale della Non Autosufficienza o al Piano Nazionale di Prevenzione), la Giunta recepisce tali indirizzi in documenti regionali di programmazione specifica (come il Programma regionale sulla non autosufficienza deliberato periodicamente per distribuire il Fondo Nazionale dedicato). Infine, va ricordato che la Giunta, su proposta dell’Assessore competente, adotta anche atti di indirizzo vincolanti verso i soggetti privati accreditati: può ad esempio fissare, con propria delibera, il tetto massimo di prestazioni che le cliniche private convenzionate possono erogare a carico del SSR, o le tariffe pagate dal SSR per quelle prestazioni, in modo da governare la spesa sanitaria privata convenzionata e garantire standard uniformi. In conclusione, mediante regolamenti, linee guida e direttive, la Giunta Regionale Toscana regola nel dettaglio il funzionamento del sistema sanitario e sociale regionale, assicurando che le norme e gli obiettivi generali trovino concreta applicazione operativa e che vi sia coerenza e qualità nell’azione di tutti gli enti e le strutture coinvolte.
f) Partecipazione e co-progettazione
La complessità dei bisogni socio-sanitari richiede il coinvolgimento di molteplici attori istituzionali e sociali. La Giunta Regionale della Toscana ha tra le sue competenze anche quella di promuovere la partecipazione degli enti locali, dei cittadini e del terzo settore nelle politiche socio-sanitarie, attraverso strumenti di concertazione e co-progettazione. In pratica, la Giunta collabora strettamente con i Comuni, le Conferenze dei Sindaci, le associazioni e gli enti non profit per programmare ed attuare insieme interventi e servizi. Un esempio evidente è la già citata Conferenza Regionale dei Sindaci: la Giunta regionale consulta questo organismo in fase di definizione del PSSIR e di altre decisioni importanti (come prevede l’art. 11 della L.R. 40/2005), raccogliendo dalle amministrazioni locali pareri e proposte. Ma la partecipazione va oltre la consultazione formale: la Toscana è storicamente attiva nell’organizzare tavoli di lavoro e accordi interistituzionali. La Giunta spesso stipula protocolli d’intesa con altri enti pubblici per coordinare le rispettive competenze in materia socio-sanitaria. Ad esempio, nel 2025 la Giunta ha rinnovato un protocollo d’intesa con l’Ufficio Scolastico Regionale per integrare nei programmi degli Istituti professionali un percorso formativo che consenta agli studenti di conseguire la qualifica di Operatore Socio-Sanitario (OSS) entro la fine degli studi. Questo accordo, approvato con deliberazione di Giunta e poi sottoscritto, vede la partecipazione del sistema sanitario (attraverso la formazione pratica presso le ASL) e del sistema scolastico, in un’ottica di co-progettazione di percorsi formativi rispondenti ai bisogni del mondo del lavoro socio-sanitario. Allo stesso modo, la Giunta può siglare intese con le Università (ad esempio per la formazione dei medici di medicina generale o per progetti di ricerca sanitaria congiunti), con altri enti statali (come il Ministero della Salute, per campagne di prevenzione sul territorio), nonché con le organizzazioni del terzo settore.
La co-progettazione con il terzo settore merita attenzione: in linea con la normativa nazionale (art. 55 del D.Lgs. 117/2017, Codice del Terzo Settore), la Regione può coinvolgere associazioni di volontariato e cooperative sociali nella co-programmazione (identificazione condivisa dei bisogni e delle risposte) e nella co-progettazione (sviluppo condiviso di interventi innovativi) di servizi socio-sanitari. La Giunta attua ciò pubblicando avvisi pubblici di manifestazione d’interesse e poi stipulando convenzioni con i soggetti del terzo settore selezionati. Un esempio potrebbe essere un progetto regionale per l’assistenza a domicilio di persone con disabilità gravissime: la Giunta, rilevato il bisogno, invita enti del terzo settore a co-progettare soluzioni innovative (come servizi domiciliari potenziati con tecnologie domotiche e supporto di volontariato di quartiere) e quindi sigla un accordo in cui Regione, ASL e associazioni definiscono insieme chi fa cosa, con quale finanziamento, monitorando i risultati. Questo approccio collaborativo consente di valorizzare le competenze delle comunità locali e di sperimentare modalità di intervento più efficaci. La Giunta regionale, per favorire tali pratiche, ha a disposizione anche fondi dedicati (ad esempio parte del Fondo sociale può essere destinata a progetti co-progettati) e può definire linee guida procedurali affinché le aziende sanitarie e gli ambiti territoriali lavorino in partenariato con i soggetti sociali.
Inoltre, la Giunta promuove la partecipazione dei cittadini stessi: attraverso strumenti come le Indagini di soddisfazione dell’utenza o il Consiglio dei Cittadini per la Salute (organismo consultivo istituito presso l’assessorato, cui partecipano rappresentanti dei pazienti e della società civile, nominato dal Presidente della Giunta), i cittadini possono esprimere valutazioni e proposte sul funzionamento dei servizi. I risultati di queste forme partecipative influenzano le decisioni giuntali nella rimodulazione dei servizi. La Toscana ha anche una legge sulla partecipazione (L.R. 46/2013, già L.R. 69/2007) che consente di attivare processi partecipativi finanziati dalla Regione su tematiche rilevanti: la Giunta può quindi sostenere, con bandi, percorsi di coinvolgimento della cittadinanza su progetti di rilevanza socio-sanitaria (ad esempio la progettazione condivisa di una Casa della Salute in un territorio).
In sintesi, attraverso la collaborazione istituzionale e la co-progettazione, la Giunta Regionale Toscana mobilita tutte le energie del territorio per migliorare i servizi socio-sanitari. Coinvolgendo attivamente enti locali – tramite conferenze dei sindaci e accordi – e soggetti del privato sociale – tramite protocolli e convenzioni – l’azione regionale diventa più efficace e aderente ai bisogni reali. Questa competenza di partecipazione e co-progettazione riflette il principio, sancito dallo Statuto regionale, della sussidiarietà orizzontale, per cui istituzioni, cittadini e formazioni sociali collaborano nel perseguire l’interesse generale (in questo caso, la tutela della salute e del benessere sociale della comunità). La Giunta, quale organo di governo, si pone dunque come facilitatore e regista di tali reti collaborative, stipulando accordi, mettendo a disposizione risorse e coordinando gli interventi comuni, con l’obiettivo ultimo di innovare e qualificare continuamente il sistema toscano dei servizi socio-sanitari.
Competenza
Descrizione
Atto amministrativo corrispondente
Esempio concreto
Programmazione socio-sanitaria
Definizione degli obiettivi e delle priorità regionali
Delibera di Giunta
Approvazione del Piano Sanitario e Sociale Integrato Regionale (PSSIR)
Gestione e attuazione dei servizi
Coordinamento delle ASL e delle strutture territoriali
Decreto dirigenziale
Indicazioni operative per l’erogazione dei servizi domiciliari
Nomine e incarichi
Designazione di dirigenti e responsabili di settore
Delibera di nomina
Nomina del Direttore della Direzione Diritti di cittadinanza e coesione sociale
Autorizzazioni e accreditamenti
Riconoscimento di strutture e servizi
Decreto di autorizzazione
Autorizzazione di una struttura residenziale per anziani
Finanziamento e contributi
Assegnazione di risorse economiche per progetti e servizi
Delibera di finanziamento
Contributo regionale per progetti di inclusione sociale
Regolazione e indirizzo
Definizione di linee guida e standard di qualità
Atto di indirizzo
Linee guida per l’integrazione socio-sanitaria nei distretti territoriali
Partecipazione e co-progettazione
Coinvolgimento di enti locali e privati
Protocollo d’intesa
Accordo con enti del terzo settore per la co-progettazione dei servizi
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La Giunta Regionale della Toscana riveste un ruolo centrale nella gestione e programmazione del sistema socio-sanitario regionale, articolando le proprie competenze in vari ambiti fondamentali per garantire la qualità, l’efficacia e l’innovazione dei servizi offerti ai cittadini.
· Programmazione socio-sanitaria: La Giunta definisce gli obiettivi strategici e le priorità regionali attraverso l’elaborazione e l’adozione del Piano Sanitario e Sociale Integrato Regionale (PSSIR), che viene poi sottoposto all’approvazione del Consiglio Regionale. Questo piano integra prevenzione, cura, assistenza sociale e integrazione socio-sanitaria, coordinando contributi di stakeholder come la Conferenza Regionale dei Sindaci e l’Agenzia Regionale di Sanità (ARS). La programmazione si estende anche ai Piani di Area Vasta, che dettagliano la programmazione sanitaria su scala territoriale, e alla programmazione finanziaria annuale, con la proposta di stanziamenti nel bilancio regionale per sanità e politiche sociali.
· Gestione e attuazione dei servizi: La Giunta, in qualità di organo esecutivo, coordina le Aziende Sanitarie Locali (ASL) e altre strutture operative, assicurando che l’erogazione dei servizi sia conforme agli obiettivi del PSSIR e dei Piani di Area Vasta. Emette direttive e circolari per uniformare l’organizzazione dei servizi, come le indicazioni per le cure domiciliari. Inoltre, esercita attività di controllo gestionale e vigilanza, approvando i bilanci delle ASL e intervenendo in caso di criticità finanziarie. Attraverso decreti dirigenziali, traduce le politiche in atti operativi concreti, coordinando le strutture per garantire prestazioni efficaci e uniformi. La Giunta nomina i dirigenti chiave, come i Direttori Generali delle ASL e delle Aziende ospedaliero-universitarie, seguendo procedure trasparenti che coinvolgono anche la Conferenza Aziendale dei Sindaci e il Consiglio Regionale. Nomina inoltre i vertici delle strutture amministrative interne e dei responsabili di enti regionali come l’ARS e l’ESTAR, influenzando così la governance del sistema socio-sanitario.
· Autorizzazioni e accreditamenti: La Giunta ha la competenza di autorizzare e accreditare le strutture sanitarie e socio-sanitarie, garantendo che rispettino requisiti minimi di struttura, organizzazione e qualità. L’autorizzazione permette alle strutture di operare, mentre l’accreditamento consente loro di erogare prestazioni a carico del servizio sanitario regionale. Questi processi sono regolati dalla L.R. 51/2009 e relativi regolamenti, e prevedono verifiche periodiche per assicurare il mantenimento degli standard. La Giunta aggiorna i criteri di accreditamento in base alle direttive nazionali e alle esigenze regionali, intervenendo con sospensioni o revoche in caso di non conformità. Questo sistema garantisce un’offerta di servizi qualificata e controllata sul territorio.
· Finanziamento e contributi: La Giunta determina annualmente il fabbisogno finanziario del Servizio Sanitario Regionale (SSR) e propone gli stanziamenti nel bilancio regionale, ripartendo il Fondo Sanitario Regionale tra le ASL e le Aziende ospedaliere secondo criteri di equità e bisogno, condivisi con la Conferenza Regionale dei Sindaci. Analogamente, ripartisce il Fondo Sociale Regionale per i servizi sociali. Oltre al finanziamento ordinario, eroga contributi per progetti specifici e innovativi, come sperimentazioni assistenziali o iniziative del terzo settore. Gestisce anche fondi straordinari in situazioni di emergenza, monitorando costantemente la spesa e proponendo assestamenti di bilancio se necessario. Attraverso questa funzione, la Giunta traduce le strategie socio-sanitarie in risorse concrete per gli enti erogatori.
· Regolazione e indirizzo: La Giunta adotta regolamenti, delibere di indirizzo e altri atti normativi secondari per disciplinare aspetti tecnici e gestionali del sistema socio-sanitario, assicurando l’attuazione delle leggi regionali. Esempi includono regolamenti sui requisiti delle strutture sanitarie e linee guida per l’integrazione socio-sanitaria nei distretti. Le linee guida, pur non avendo forza di legge, sono vincolanti per gli enti attuatori. La Giunta aggiorna le priorità programmatiche anche tra un PSSIR e l’altro e recepisce indirizzi nazionali in documenti regionali specifici. Può inoltre emanare atti vincolanti per soggetti privati accreditati, regolando le prestazioni e le tariffe per garantire uniformità e controllo della spesa.
· Partecipazione e co-progettazione: La Giunta promuove la partecipazione degli enti locali, cittadini e terzo settore nelle politiche socio-sanitarie, favorendo concertazione e co-progettazione. Collabora con Comuni, Conferenze dei Sindaci, associazioni e enti non profit tramite protocolli d’intesa e accordi, per esempio per la formazione di operatori socio-sanitari o progetti di ricerca. La co-progettazione con il terzo settore, in linea con il Codice del Terzo Settore, consente di sviluppare interventi innovativi condivisi, con finanziamenti dedicati e linee guida per partenariati territoriali. La Giunta sostiene anche la partecipazione diretta dei cittadini attraverso indagini di soddisfazione e organismi consultivi come il Consiglio dei Cittadini per la Salute, e finanzia processi partecipativi su temi rilevanti. Questo approccio riflette il principio di sussidiarietà orizzontale, facendo della Giunta un facilitatore e regista di reti collaborative per innovare e qualificare il sistema socio-sanitario toscano.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo della Giunta nella programmazione socio-sanitaria?
La Giunta elabora e adotta il Piano Sanitario e Sociale Integrato Regionale (PSSIR), definendo obiettivi strategici e priorità per la sanità e il sociale, che poi sottopone al Consiglio Regionale per l’approvazione definitiva.
2. Cosa sono i Piani di Area Vasta e chi li approva?
Sono strumenti di programmazione territoriale per le tre macro-aree sanitarie toscane (Nord-Ovest, Centro, Sud-Est), approvati dalla Giunta con deliberazione, previo parere della commissione consiliare e delle Conferenze dei Sindaci.
3. Come la Giunta garantisce l’attuazione dei servizi sanitari e sociali?
Attraverso linee guida, direttive e decreti dirigenziali, la Giunta coordina le ASL e le strutture territoriali, assicurando che i servizi siano erogati in modo uniforme e conforme agli obiettivi regionali.
4. Quali funzioni di controllo esercita la Giunta sulle ASL?
La Giunta approva i bilanci aziendali, verifica il rispetto dei vincoli di spesa e può attivare piani di rientro o azioni correttive in caso di criticità gestionali.
5. Chi nomina i Direttori Generali delle ASL?
La nomina avviene con decreto del Presidente della Giunta Regionale, previa selezione dei candidati idonei e sentiti i Sindaci o i Rettori universitari, a seconda del tipo di azienda.
6. Quali altre nomine spettano alla Giunta?
La Giunta nomina i direttori delle strutture regionali, i vertici di enti come ARS e ESTAR, e i membri di commissioni tecniche e gruppi di lavoro in ambito sanitario e sociale.
7. Qual è la differenza tra autorizzazione e accreditamento?
L’autorizzazione consente a una struttura di operare, mentre l’accreditamento ne riconosce la qualità e permette di erogare prestazioni per conto del SSR. Entrambi sono gestiti dalla Giunta tramite atti formali.
8. Come la Giunta gestisce il finanziamento dei servizi socio-sanitari?
Ripartisce il Fondo Sanitario Regionale e il Fondo Sociale Regionale tra ASL e zone-distretto, propone lo stanziamento nel bilancio e può erogare contributi per progetti innovativi o emergenziali.
9. Quali strumenti normativi può adottare la Giunta?
La Giunta emana regolamenti di attuazione, linee guida e atti di indirizzo per disciplinare aspetti tecnici e gestionali del sistema socio-sanitario, garantendo coerenza e qualità.
10. In che modo la Giunta promuove la partecipazione e la co-progettazione?
Coinvolge Comuni, cittadini e terzo settore tramite conferenze, protocolli d’intesa e convenzioni, favorendo la progettazione condivisa di servizi e percorsi formativi, in linea con il principio di sussidiarietà.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Programmazione socio-sanitaria
Gestione e attuazione dei servizi
Autorizzazioni e accreditamenti
Partecipazione e co-progettazione
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Programmazione socio-sanitaria
Gestione e attuazione dei servizi
Autorizzazioni e accreditamenti
Partecipazione e co-progettazione
3. Assessore regionale alla salute
1. Programmazione sanitaria e sociale
Definizione e importanza. La programmazione sanitaria e sociale integrata è una delle competenze fondamentali dell’Assessore regionale alla Salute. Consiste nell’elaborazione degli obiettivi strategici di medio-lungo periodo e nella pianificazione unitaria delle politiche sanitarie e socio-sanitarie della Regione. In Toscana ciò si concretizza principalmente attraverso il Piano Sanitario e Sociale Integrato Regionale (PSSIR), lo strumento di programmazione che unifica il tradizionale piano sanitario regionale e il piano sociale regionale in un unico documento di indirizzo. L’Assessore alla Salute ha il compito di promuovere e coordinare la redazione di questo Piano integrato, assicurando che esso risponda sia ai fabbisogni della popolazione sia agli indirizzi nazionali (ad esempio, agli obiettivi del Piano Sanitario Nazionale, come previsto dall’art. 1 comma 13 del D.lgs. 502/1992).
Ruolo dell’Assessore nella programmazione. In pratica, l’Assessore guida il processo di definizione del PSSIR: avvia la fase istruttoria tecnica tramite la direzione regionale competente (Diritti di Cittadinanza e Coesione Sociale), coinvolge gli attori del sistema (aziende sanitarie, Società della Salute/zone-distretto, Conferenze dei Sindaci, Università, ecc.) e promuove la partecipazione di operatori e cittadini. Questo approccio partecipativo è sancito dalla normativa regionale (ad es. la L.R. 40/2005 agli artt. 11-16 prevede organismi come la Conferenza regionale dei sindaci e i Comitati di partecipazione dei cittadini) ed è stato confermato nelle ultime pianificazioni. Il Piano viene poi formalizzato attraverso atti amministrativi: dapprima una Delibera di Giunta Regionale che adotta uno schema di piano, quindi l’approvazione definitiva da parte del Consiglio Regionale (spesso mediante risoluzione consiliare o atto equivalente, trattandosi di atto di indirizzo generale). Ad esempio, il vigente PSSIR 2024–2026 è stato approvato dal Consiglio Regionale della Toscana il 30 luglio 2025, costituendo uno degli atti più importanti della legislatura. Nel PSSIR sono fissate le linee strategiche per potenziare una sanità di prossimità e promuovere l’integrazione tra sanitario e sociale (tra le priorità: sviluppo della rete territoriale con Case e Ospedali di Comunità, Centrali Operative Territoriali, rafforzamento dell’assistenza domiciliare e valorizzazione del ruolo dei Comuni e delle Società della Salute). Questi orientamenti strategici testimoniano come la programmazione integrata sia lo strumento con cui l’Assessore indirizza l’evoluzione del sistema socio-sanitario regionale per rispondere a sfide quali l’invecchiamento della popolazione, la transizione digitale, le conseguenze ambientali sulla salute, ecc.
Riferimenti normativi. La competenza della Regione (e quindi dell’Assessore) in materia di programmazione sanitaria e sociale è sancita da leggi ufficiali. In particolare, la Toscana ha disciplinato la programmazione integrata con la L.R. 40/2005 (artt. 18 e 19, che istituiscono il Piano sanitario e sociale integrato regionale e ne definiscono contenuti) e con la L.R. 41/2005 (art. 27, che anch’esso prevede un piano integrato in ambito sociale). Tali disposizioni sono state novellate per rafforzare l’integrazione: la L.R. 60/2008 e la L.R. 83/2009 hanno aggiornato le norme sui piani integrati, rendendo di fatto operativo un unico Piano socio-sanitario integrato anziché documenti separati. A livello nazionale, oltre al citato d.lgs. 502/1992, rileva la Legge-quadro n. 328/2000 sul sistema integrato di interventi sociali, che ha spinto le regioni a unificare la programmazione sanitaria e sociale. In Toscana, già dal PSSR 2012–2015 si è adottato un piano unico integrato. L’ultima programmazione (PSSIR 2024–2026) tiene conto anche di recenti indirizzi nazionali, ad esempio recepisce le novità del DM 77/2022 (decreto del Ministero della Salute sui nuovi modelli di assistenza territoriale) integrandole nella pianificazione regionale. L’Assessore, dunque, attraverso la programmazione, esercita una funzione di regia strategica, traducendo gli obiettivi politici e normativi in piani operativi per il sistema socio-sanitario toscano.
2. Indirizzo e coordinamento
Definizione della funzione. Per attuare efficacemente gli obiettivi della programmazione, la Regione (per tramite dell’Assessore) svolge una continua attività di indirizzo e coordinamento verso le articolazioni del servizio sanitario regionale e del sistema integrato socio-assistenziale. Ciò significa emanare linee guida, direttive e indicazioni tecniche affinché enti e strutture sul territorio (Aziende USL, Aziende ospedaliere universitarie, Società della Salute, distretti socio-sanitari, Comuni, ecc.) operino in modo coerente con le politiche regionali e in modo integrato tra loro. In base alla L.R. 40/2005, la Giunta regionale (di cui l’Assessore è parte) “svolge funzioni di indirizzo tecnico, promozione e supporto nei confronti dei servizi territoriali” e “garantisce il coordinamento delle strutture sanitarie” nonché il raccordo tra la pianificazione regionale e quella locale. In altri termini, l’Assessore assicura che gli indirizzi strategici decisi a livello regionale vengano tradotti in linee operative univoche a livello di tutto il territorio. Inoltre, coordina i diversi attori istituzionali coinvolti nell’erogazione dei servizi socio-sanitari.
Strumenti e esempi di indirizzo. L’Assessore alla Salute propone alla Giunta regionale specifiche Delibere di indirizzo su vari aspetti organizzativi e tecnici. Ad esempio, possono essere emanate direttive sull’integrazione socio-sanitaria nei distretti (es. indicazioni su come ASL e Conferenze dei Sindaci devono organizzare i servizi per garantire continuità assistenziale tra ospedale e territorio). Un caso concreto: la Giunta toscana ha più volte fornito indirizzi per il funzionamento delle Società della Salute, che in Toscana sono consorzi tra ASL e Comuni finalizzati a gestire in forma unitaria i servizi sanitari territoriali e sociali (introdotte sperimentalmente dal 2005 e poi confermate dalla normativa regionale). L’Assessore, tramite atti di Giunta, può definire linee guida per l’organizzazione delle zone-distretto, per l’articolazione dei percorsi assistenziali integrati, per l’implementazione di progetti innovativi (ad es. linee di indirizzo regionali sul percorso nascita, sull’assistenza agli anziani non autosufficienti, sull’integrazione sociosanitaria dei disabili, ecc.). Tali atti orientano l’azione delle aziende sanitarie e degli enti locali.
Un’altra forma di coordinamento è la concertazione istituzionale: l’Assessore presiede o partecipa a organismi misti Regione-autonomie locali, come la Conferenza Regionale dei Sindaci (prevista dall’art. 11 L.R. 40/2005) e le Conferenze zonali integrate (art. 12 bis L.R. 40/2005), in cui vengono discusse e concordate le politiche socio-sanitarie territoriali. In queste sedi, l’Assessore fornisce indirizzi e raccoglie istanze dal basso, assicurando coerenza complessiva. Ad esempio, nel nuovo PSSIR 2024–26 la centralità dei Comuni nella programmazione dei servizi è stata sottolineata, e si punta a valorizzare le Società della Salute come strumento di integrazione territoriale: ciò riflette un preciso indirizzo politico-organizzativo dato dall’Assessorato per rafforzare il coordinamento tra sanità e sociale a livello locale.
Coordinamento tecnico e recente evoluzione. Sul piano più tecnico, l’Assessore si avvale delle strutture dirigenziali regionali (es. settori della direzione “Diritti di cittadinanza e coesione sociale”) per coordinare operativamente le attività delle aziende sanitarie. Avvengono così riunioni periodiche con i direttori generali delle ASL e con i responsabili dei dipartimenti aziendali, per verificare l’attuazione degli indirizzi regionali e promuovere omogeneità di comportamento tra le diverse zone. Ad esempio, per garantire uniformità nei servizi di prevenzione veterinaria e sicurezza alimentare, il settore regionale competente organizza coordinamenti periodici con i responsabili delle ASL di quell’area.
Negli ultimi anni, vi sono state modifiche normative e organizzative significative che hanno inciso sull’attività di indirizzo e coordinamento regionale. La riforma del 2015 (L.R. 28 dicembre 2015 n. 84) ha ridisegnato l’assetto delle aziende USL toscane, accorpandole in tre grandi aziende provinciali (Toscana Nord-Ovest, Centro e Sud-Est): questo ha richiesto all’Assessore un forte coordinamento per uniformare le pratiche su scala più ampia di Area Vasta. Contestualmente, sono stati istituiti coordinamenti di Area Vasta e figure come il Direttore di programmazione di area vasta (introdotto con L.R. 40/2005 art. 9 bis) per favorire la coerenza tra regioni e macro-aree. Inoltre, a seguito della pandemia Covid-19 e delle riforme nazionali sull’assistenza territoriale (DM 77/2022), la funzione di indirizzo regionale si è concentrata nel guidare la transizione verso nuovi modelli organizzativi (Case della Comunità, infermiere di famiglia, telemedicina ecc.), emettendo direttive attuative perché tutte le zone della Toscana adottino standard uniformi di servizio. Ad esempio, nel 2022-2023 la Regione (su impulso dell’Assessore) ha emanato linee di indirizzo per recepire il DM 77/22, indicando alle ASL come istituire le Case di Comunità e potenziare l’assistenza domiciliare. Questo continuo aggiornamento degli indirizzi garantisce che il sistema socio-sanitario toscano evolva in maniera coordinata su tutto il territorio regionale.
Riferimenti normativi. La funzione di indirizzo e coordinamento dell’Assessore trova base nello Statuto regionale e nelle leggi regionali settoriali. Lo Statuto della Regione Toscana assegna alla Giunta regionale il compito di attuare le leggi e dirigere l’amministrazione regionale, mentre le norme regionali di settore dettagliano i meccanismi di coordinamento in ambito sanitario e sociale. Ad esempio, l’art. 10 della L.R. 40/2005 attribuisce alla Regione (Giunta/Assessore) il compito di definire gli indirizzi della programmazione sanitaria integrata regionale, in collaborazione con gli enti locali. La L.R. 40/2005 e la L.R. 41/2005 prevedono organi misti (conferenze dei sindaci) proprio per il raccordo tra Regione e territori, istituzionalizzando il coordinamento. A livello nazionale, l’art. 117, co.3, Cost. include la “determinazione dei LEA” (Livelli Essenziali di Assistenza) tra le materie a legislazione concorrente: lo Stato fissa obiettivi comuni, le Regioni coordinano l’attuazione locale. L’Assessore incarna questo ruolo: assicurare che le linee guida nazionali (es. piani di settore, intese Stato-Regioni in materia sanitaria) siano tradotte in indirizzi operativi regionali. Un esempio settoriale recente è la L.R. 32/2021 (ipotetica, per esempio) che recepisce l’Accordo Stato-Regioni sulle cure palliative: l’Assessore attraverso tale norma e con atti di indirizzo ha coordinato la riorganizzazione delle reti di terapia del dolore in Toscana. In sintesi, l’Assessore utilizza il potere di indirizzo derivante dal quadro normativo per governare in maniera unitaria il complesso mosaico di soggetti e servizi socio-sanitari sul territorio.
3. Nomine e incarichi dirigenziali
Responsabilità nelle nomine. L’Assessore regionale alla Salute riveste un ruolo determinante anche nelle nomine e negli incarichi dirigenziali relativi al settore socio-sanitario regionale. In particolare, l’Assessore propone alla Giunta regionale le nomine dei dirigenti apicali dell’amministrazione sanitaria regionale e delle aziende ed enti del Servizio Sanitario Regionale, laddove questa competenza spetti alla Regione. Questo potere di proposta è cruciale per assicurare che ai vertici delle strutture sanitarie vi siano figure in linea con gli obiettivi di politica sanitaria della Giunta.
Nomine interne alla Regione. Un esempio emblematico è la nomina del Direttore della Direzione “Diritti di Cittadinanza e Coesione Sociale” (la struttura organizzativa della Regione Toscana che comprende le politiche sanitarie e sociali). Tale direttore generale (di livello dirigenziale apicale regionale) è nominato dalla Giunta regionale, su impulso dell’Assessore competente. La nomina viene formalizzata con un apposito atto amministrativo – tipicamente una deliberazione di Giunta o un decreto del Presidente della Giunta – che ufficializza l’incarico. Ad esempio, nel 2019 l’Assessore alla Salute ha proposto la nomina del dr. Carlo Rinaldo Tomassini a Direttore della suddetta Direzione, nomina poi avvenuta con decreto del Presidente della Regione Enrico Rossi. Il Direttore una volta nominato guida la struttura tecnica dell’assessorato, coadiuvando l’Assessore nell’attuazione delle politiche. Analogamente, l’Assessore partecipa alla selezione dei dirigenti di settore nell’area sanità e sociale della Regione, assicurandosi che posseggano le necessarie competenze tecniche (es. sanità pubblica, organizzazione servizi sociali, ecc.) e condividano gli indirizzi strategici.
Nomine nelle aziende sanitarie. Oltre alle nomine “interne” all’amministrazione regionale, l’Assessore incide sulle nomine nelle aziende ed enti del SSR. In base alla normativa nazionale (d.lgs. 502/1992 e succ. mod., come integrato dal d.lgs. 171/2016 sulle nomine dei direttori generali sanitari), spetta alle Regioni nominare i Direttori Generali delle Aziende USL e delle Aziende Ospedaliere Universitarie, scegliendo dal registro nazionale o regionale degli idonei. In Toscana, la procedura vede generalmente una delibera di Giunta regionale – proposta dall’Assessore alla Salute di concerto col Presidente della Regione – che designa il candidato direttore generale di un’ASL, seguita dal decreto di nomina del Presidente. L’Assessore, forte della visione strategica del sistema, individua i profili ritenuti più adeguati a dirigere le aziende sanitarie e ne sostiene la nomina in Giunta. Ad esempio, con la riforma del 2015 e la creazione delle tre nuove ASL toscane, l’Assessore dell’epoca ha avuto un ruolo chiave nel selezionare i tre direttori generali delle neo-istituite aziende (individuati poi formalmente con D.G.R. nel 2015). Allo stesso modo, l’Assessore partecipa o esprime indirizzi per le nomine dei direttori amministrativi e sanitari delle aziende (che sono nominati dai rispettivi direttori generali, ma spesso in raccordo con la Regione) e di altri enti collegati (es. direttore dell’ESTAR, l’ente di supporto tecnico-amministrativo regionale, o direttori di agenzie come l’ARS - Agenzia Regionale di Sanità).
Incarichi commissariali e gruppi di lavoro. L’Assessore può anche proporre la designazione di commissari straordinari o di referenti speciali in situazioni particolari. Ad esempio, se un’azienda sanitaria è in fase di transizione o presenta gravi criticità gestionali, l’Assessore può proporre alla Giunta la nomina di un Commissario ad acta o il cambio del direttore generale. Inoltre, l’Assessore nomina o designa rappresentanti regionali in commissioni, tavoli tecnici e organi collegiali in ambito socio-sanitario. Un esempio: la nomina dei membri del Comitato etico regionale o del Nucleo regionale di controllo della qualità è spesso effettuata con decreto dell’Assessore o determina dirigenziale su sua delega.
Procedure e trasparenza. Tutte le nomine avvengono secondo procedure di evidenza pubblica e criteri di trasparenza e merito stabiliti dalla legge. La L.R. 1/2009 (Testo unico sull’organizzazione amministrativa toscana) disciplina i criteri generali per il conferimento degli incarichi dirigenziali regionali, richiedendo requisiti di professionalità e pubblicità degli atti. In ambito sanitario, le normative nazionali più recenti (d.lgs. 171/2016, cosiddetto “Decreto per la buona governance sanitaria”) impongono che i direttori generali siano scelti da un elenco nazionale di idonei previo avviso pubblico, garantendo una selezione basata su competenze manageriali. L’Assessore opera quindi nel rispetto di questi vincoli normativi, ma ha facoltà di selezionare i candidati in linea con gli obiettivi regionali.
Riferimenti normativi. Oltre alle norme già citate, ricordiamo che la legge regionale 40/2005 stessa agli artt. 35-37 disciplina gli organi delle aziende sanitarie (Direttore Generale, Collegio Sindacale, ecc.) e prevede che la loro nomina sia di competenza regionale, in coerenza con la legge statale. La L.R. 5/2008 (modificativa della L.R. 40) e successive ha allineato la procedura toscana ai requisiti nazionali. Inoltre, specifiche deliberazioni del Consiglio Regionale definiscono gli indirizzi per la nomina dei DG delle ASL (ad esempio stabilendo gli obiettivi a cui dovranno attenersi, in attuazione dell’art. 3-bis del d.lgs. 502/1992). Per le nomine dei dirigenti regionali, valgono il D.Lgs. 165/2001 (ordinamento del lavoro pubblico, per gli incarichi dirigenziali) e la ricordata L.R. 1/2009, oltre al Regolamento interno della Giunta. In sintesi, l’Assessore esercita un forte ruolo di indirizzo nelle scelte di governance del sistema sanitario regionale, assicurando che i vertici amministrativi e tecnici siano coerenti con le politiche socio-sanitarie della Regione Toscana.
4. Autorizzazioni e accreditamenti
Panorama generale. Un’altra area di competenza dell’Assessore alla Salute riguarda le autorizzazioni e gli accreditamenti delle strutture e dei servizi sanitari e socio-sanitari. Si tratta delle funzioni con cui la Regione verifica e riconosce i requisiti delle strutture che erogano assistenza, abilitandole all’attività (autorizzazione) e inserendole eventualmente nella rete pubblica o contrattualistica del Servizio Sanitario Regionale (accreditamento istituzionale). L’Assessore, in qualità di responsabile politico del settore, sovrintende a questi processi regolatori, assicurando che siano rispettati gli standard di qualità e sicurezza stabiliti dalla normativa.
Autorizzazione all’esercizio. L’autorizzazione è l’atto amministrativo che consente a una struttura sanitaria o socio-sanitaria di iniziare e proseguire l’attività, previa verifica del possesso di requisiti minimi strutturali, tecnologici e organizzativi (ad esempio conformità edilizia, presenza di personale qualificato, dotazioni adeguate). In Toscana, il regime delle autorizzazioni è disciplinato da leggi regionali specifiche. Per le strutture sanitarie (ospedali privati, cliniche, ambulatori specialistici, laboratori di analisi, RSA per anziani non autosufficienti, ecc.) la normativa di riferimento è la L.R. 5 agosto 2009, n. 51 “Norme in materia di qualità e sicurezza delle strutture sanitarie: procedure e requisiti autorizzativi di esercizio e sistemi di accreditamento”. Questa legge definisce puntigliosamente i requisiti minimi e le procedure per ottenere l’autorizzazione all’esercizio di attività sanitarie in Toscana. Per quanto riguarda invece le strutture sociali e socio-sanitarie (es. strutture residenziali e semiresidenziali per anziani, disabili, minori, comunità terapeutiche, ecc.), occorre far riferimento alla L.R. 41/2005 e alla normativa attuativa successiva: in particolare la L.R. 28 dicembre 2009, n. 82 “Accreditamento delle strutture e dei servizi alla persona del sistema sociale integrato”, che pur focalizzata sull’accreditamento, richiama i requisiti autorizzativi, e i relativi regolamenti attuativi (es. il Regolamento di attuazione DPGR 2/R del 9 gennaio 2018, che specifica i requisiti minimi per le varie tipologie di strutture sociali e socio-sanitarie).
In base a questa cornice normativa, l’Assessore vigila affinché le procedure di autorizzazione siano applicate correttamente. Nella pratica, per alcune tipologie di strutture sociali la competenza al rilascio materiale dell’autorizzazione è attribuita ai Comuni (in Toscana, ad esempio, le strutture residenziali per anziani – RSA – e altre strutture sociali devono ottenere l’autorizzazione dal Comune competente per territorio, sentita l’ASL, come previsto dall’art. 21 della L.R. 41/2005). Tuttavia, spetta alla Regione dettare i requisiti e criteri uniformi: l’Assessore formula quindi, tramite regolamenti e delibere, questi standard da applicare in tutta la Toscana, e controlla l’operato degli enti locali in tale ambito. Per le strutture prettamente sanitarie (es. case di cura, ambulatori medici), l’autorità autorizzativa è spesso direttamente regionale o delegata alle ASL: anche in questi casi è l’Assessorato regionale a predisporre gli atti di autorizzazione, di solito in forma di Decreto dirigenziale emanato dal dirigente competente su indirizzo dell’Assessore. Un esempio concreto di autorizzazione in ambito sanitario potrebbe essere il decreto di autorizzazione all’apertura di una nuova clinica privata o l’autorizzazione all’esercizio per una RSA (Residenza Sanitaria Assistenziale) per anziani non autosufficienti. In tali decreti si attesta che la struttura possiede tutti i requisiti previsti (ad esempio quelli indicati nel regolamento regionale n. 2/R 2018 per le RSA) e dunque può operare.
Accreditamento istituzionale. L’accreditamento è distinto dall’autorizzazione: indica il riconoscimento, da parte della Regione, che una struttura già autorizzata soddisfa requisiti ulteriori di qualità e appropriatezza e viene inserita nella rete dei servizi pubblici, potendo così erogare prestazioni per conto del SSR (spesso tramite convenzioni o accordi contrattuali con le ASL). L’accreditamento è uno strumento programmatorio: la Regione lo concede in base al fabbisogno di servizi e alla rispondenza della struttura ai requisiti di eccellenza, e può contingentare il numero di strutture accreditate. In Toscana, come detto, la L.R. 51/2009 (per la sanità) e la L.R. 82/2009 (per il sociale integrato) fissano il quadro normativo dei requisiti di accreditamento, ulteriormente dettagliato da regolamenti attuativi (ad esempio, per la parte sanitaria si veda il DPGR 61/R 2010; per la parte sociale il DPGR 86/R 2020, Regolamento di attuazione della L.R. 82/2009 in materia di requisiti e procedure di accreditamento). L’Assessore alla Salute è politicamente responsabile del processo di accreditamento: istituisce le commissioni valutative o gli organismi tecnici che verificano le strutture, approva – tipicamente tramite Delibera di Giunta – l’elenco delle strutture da accreditare in base alle valutazioni tecniche, e adotta gli atti finali di accreditamento (spesso formalizzati con decreto dirigenziale su mandato della Giunta).
Ad esempio, per accreditare una RSA privata affinché possa convenzionarsi ed ospitare anziani a carico del servizio pubblico, la procedura vede l’istruttoria dell’azienda USL competente, il vaglio di una commissione regionale di accreditamento e infine l’atto regionale di concessione dell’accreditamento. L’Assessore può portare in Giunta la delibera che autorizza l’accreditamento di quella RSA e contestualmente stabilisce il budget o i posti letto accreditati. Similmente avviene per i centri di riabilitazione, i laboratori privati e altri erogatori: senza l’accreditamento regionale, non possono ottenere contratti con il sistema pubblico. Nel settore sociale, l’accreditamento riguarda servizi come l’assistenza domiciliare, le comunità per minori, i centri diurni disabili, ecc., e permette alle strutture accreditate di ricevere utenti e fondi pubblici; l’Assessore definisce con appositi atti i criteri per tali accreditamenti e assegna i relativi titoli.
Evoluzioni normative recenti. L’ambito di autorizzazione e accreditamento è soggetto ad aggiornamenti normativi frequenti, volti a elevare la qualità e a rispondere a nuove esigenze. In Toscana, ad esempio, la L.R. 30 dicembre 2019, n. 83 ha introdotto una disciplina specifica per le attività di trasporto sanitario di emergenza (ambulanze), settore prima regolato in modo eterogeneo. Questa legge del 2019 ha definito criteri di autorizzazione e vigilanza sulle associazioni di volontariato e gli enti che svolgono il soccorso in ambulanza. Di concerto, nel 2021 è stato emanato un Regolamento attuativo (DPGR 46/R 2021) per dettagliare tali requisiti. L’Assessore ha guidato l’implementazione di queste nuove norme, ad esempio emanando linee operative per l’adeguamento delle Misericordie e Croci Rosse ai nuovi standard. Anche i requisiti di accreditamento delle strutture sono stati recentemente rivisti per tenere conto dei nuovi LEA nazionali (Livelli Essenziali di Assistenza aggiornati col DPCM 12/1/2017). Nel 2022-2023, l’Assessorato ha lavorato al recepimento del DM 77/2022: sebbene questo decreto riguardi soprattutto modelli organizzativi, implica anche requisiti strutturali (ad esempio standard per Case della Comunità, Cot, etc.) che la Regione deve tradurre in criteri autorizzativi/accreditamento. Ciò ha comportato l’aggiornamento dei regolamenti regionali e l’eventuale accreditamento di nuove tipologie di servizi (come le Centrali Operative Territoriali).
Riferimenti normativi. Riassumendo, i riferimenti principali per autorizzazioni e accreditamenti in Toscana sono: la L.R. 51/2009 per le strutture sanitarie; la L.R. 82/2009 per le strutture e servizi del sistema sociale integrato; i relativi Regolamenti di attuazione (es. DPGR 61/R 2010, DPGR 86/R 2020, DPGR 2/R 2018) che elencano i requisiti specifici; la recente L.R. 83/2019 per il trasporto sanitario; oltre, ovviamente, ai provvedimenti statali sui requisiti generali (come il D.M. 70/2015 per gli standard ospedalieri, il D.M. 71/2022 e 77/2022 per l’assistenza territoriale, etc., che il livello regionale recepisce). L’Assessore applica e fa rispettare queste normative attraverso atti amministrativi puntuali (delibere e decreti), garantendo che solo le strutture in possesso dei requisiti operino e che la rete dei servizi accreditati corrisponda ai bisogni della comunità regionale.
5. Controllo e vigilanza
Funzione di garanzia. Accanto alla fase di autorizzazione e pianificazione ex ante, l’Assessore alla Salute esercita un fondamentale ruolo di controllo e vigilanza ex post sul funzionamento dei servizi socio-sanitari. Ciò significa monitorare l’operato delle Aziende sanitarie, delle strutture accreditate e in generale di tutti gli erogatori di prestazioni sanitarie e sociali, al fine di garantire che rispettino gli standard qualitativi, gli obiettivi programmati e le normative vigenti. L’attività di controllo spazia dalla verifica dei livelli essenziali di assistenza erogati, al controllo amministrativo-contabile, fino alla vigilanza sull’igiene, la sicurezza e la corretta gestione delle strutture.
Controllo sulle Aziende e sui servizi. In base alla L.R. 40/2005, la Giunta regionale (e dunque l’Assessore) “esercita attività di controllo e vigilanza, promozione e supporto nei confronti delle aziende sanitarie e dell’ESTAR”. Ciò si traduce in diverse azioni concrete. Anzitutto, l’Assessore verifica il raggiungimento degli obiettivi assegnati annualmente ai Direttori Generali delle ASL e Aziende Ospedaliere: i DG devono presentare un rapporto sui risultati gestionali (ad esempio sull’equilibrio di bilancio, sui tempi d’attesa, sulla copertura dei servizi sul territorio). L’Assessore, con il supporto tecnico di nuclei di valutazione, valuta tali rapporti e può proporre eventuali provvedimenti (fino alla decadenza del DG in caso di gravi inadempienze, come previsto dalla normativa nazionale). Un istituto previsto è la “verifica degli obiettivi” dopo 24 mesi di incarico del DG e a fine mandato (d.lgs. 502/92, art.3 comma 6): l’Assessore riferisce gli esiti alla Giunta e può chiedere la rimozione del DG se gli obiettivi del Piano Sanitario non sono stati soddisfatti.
Inoltre, l’Assessorato raccoglie ed esamina i dati di attività e i flussi informativi sanitari e sociali: ad esempio i dati sulle prestazioni erogate, sugli indicatori di esito clinico, sulla soddisfazione degli utenti. Questi dati consentono di monitorare l’efficacia e l’efficienza dei servizi. Un importante momento di sintesi è la Relazione Sanitaria e Sociale integrata che ogni anno la Giunta presenta al Consiglio Regionale (in Toscana, prevista dall’art. 24 L.R. 40/2005 e dall’art. 20 L.R. 41/2005): tale relazione contiene l’analisi dei risultati ottenuti e delle criticità emerse nell’attuazione del PSSIR. L’Assessore cura la predisposizione di questa relazione e la illustra in Consiglio, rendicontando pubblicamente l’andamento del sistema socio-sanitario regionale.
Ispezioni e vigilanza sulle strutture. La vigilanza comprende anche ispezioni e controlli sulle singole strutture sanitarie o socio-sanitarie. L’Assessore può attivare, tramite i propri uffici o in collaborazione con le ASL, verifiche ispettive presso aziende ospedaliere, RSA, comunità alloggio, ambulatori, per accertare il mantenimento dei requisiti autorizzativi e la qualità delle prestazioni. Ad esempio, è prassi effettuare verifiche annuali nelle RSA: commissioni multidisciplinari (spesso composte da personale ASL e regionale) visitano le residenze per anziani per controllare il rispetto degli standard (rapporto operatori/ospiti, condizioni igienico-sanitarie, appropriatezza delle cure, ecc.). I risultati vengono riferiti all’Assessorato, che in caso di irregolarità può emettere provvedimenti (dalla diffida a conformarsi, fino alla sospensione o revoca dell’autorizzazione in casi gravi). Analogamente, l’Assessore vigila sulle strutture sanitarie private convenzionate: ad esempio poliambulatori accreditati soggetti a verifiche di appropriatezza delle prestazioni e controlli anti-frode (in collaborazione col Nucleo NAS dei Carabinieri per la parte sanitaria se necessario). La vigilanza igienico-sanitaria (es. su case di riposo, strutture per disabili) viene svolta anch’essa attraverso il coordinamento fra Assessorato e Dipartimenti di Prevenzione delle ASL.
Un altro ambito di vigilanza è quello sui servizi di emergenza-urgenza: come citato, la recente L.R. 83/2019 sul trasporto sanitario richiede alla Regione di vigilare sull’operato delle associazioni di volontariato che gestiscono le ambulanze, verificando periodicamente che rispettino gli standard di formazione degli operatori e di qualità del servizio. L’Assessore ha predisposto, in attuazione di tale legge, un sistema di ispezioni e auditing sulle ANPAS, Misericordie e CRI per assicurare che il servizio 118 sia uniforme e sicuro in tutta la regione.
Azioni conseguenti al controllo. Quando dalle attività di controllo emergono criticità, l’Assessore può adottare azioni correttive. Ad esempio, può proporre alla Giunta commissariamenti temporanei: questo avviene se un’ASL manifesta gravi problemi gestionali o deficit finanziari, oppure se una RSA presenta situazioni tali da rischiare l’interruzione del servizio (in tal caso la Regione può nominare un commissario per garantirne la continuità). Inoltre, l’Assessore emana direttive di correzione del tiro alle aziende: ad esempio, se dal monitoraggio risulta un aumento eccessivo dei tempi di attesa per visite specialistiche, l’Assessorato può inviare una circolare a tutte le ASL imponendo un piano di recupero delle liste d’attesa. Ancora, il controllo può portare all’emanazione di Linee di miglioramento: in Toscana opera l’Agenzia Regionale di Sanità (ARS), organismo tecnico-scientifico che supporta l’Assessorato producendo studi e rapporti sullo stato di salute della popolazione e sui servizi. Sulla base dei rapporti ARS e degli indicatori rilevati (es. outcome clinici, indicatori del Sistema di valutazione Mes sviluppato con la Scuola Sant’Anna di Pisa), l’Assessore definisce interventi correttivi o innovativi.
Trasparenza e partecipazione nel controllo. La vigilanza regionale include anche il coinvolgimento degli utenti. La L.R. 40/2005 ha istituito il Consiglio dei cittadini per la salute (art. 16-ter) quale organismo consultivo presieduto proprio dall’Assessore regionale competente. Questo Consiglio raccoglie rappresentanti degli utenti e delle associazioni e ha il compito di esaminare la qualità dei servizi riferendo all’Assessore problemi e suggerimenti. Ciò rientra in una logica di controllo sociale dell’operato del SSR, che affianca il controllo tecnico. L’Assessore, presiedendo tale organismo, dimostra attenzione alla voce dei cittadini e può attivare verifiche mirate su segnalazione dello stesso.
Riferimenti normativi. I poteri di controllo e sostitutivi della Regione sono delineati sia dal quadro nazionale che da quello regionale. Il D.Lgs. 502/1992 (art. 2 e 3) assegna alle Regioni il controllo sull’operato delle unità sanitarie locali e il potere di scioglimento dei vertici in caso di grave inadempienza. La L.R. 40/2005 agli artt. 55-56 chiarisce che la Giunta regionale ha compiti di controllo, vigilanza e valutazione sulla rete dei servizi. La L.R. 41/2005 prevede analoghe funzioni di verifica per la parte sociale integrata (in sinergia con gli enti locali, titolari di funzioni sociali). La L.R. 51/2009 e la L.R. 82/2009 includono disposizioni sulla verifica del mantenimento dei requisiti da parte delle strutture autorizzate/accreditate e sulla possibilità di revoca dei titoli in caso di inadempienze persistenti. A livello operativo, molte Delibere di Giunta formalizzano gli esiti dei controlli: ad esempio, la Giunta toscana adotta periodicamente atti di valutazione delle aziende sanitarie (una sorta di pagella annuale) da trasmettere al Consiglio regionale. Un atto tipico è la delibera di Giunta di verifica dei risultati di esercizio dell’ASL, in cui si dà atto degli obiettivi centrati o mancati da ciascuna azienda. In conclusione, tramite la funzione di controllo e vigilanza, l’Assessore garantisce la accountability del sistema socio-sanitario regionale, intervenendo dove occorre per correggere disservizi e assicurare standard elevati di assistenza.
6. Finanziamento e contributi
Allocazione delle risorse finanziarie. Una competenza cruciale dell’Assessore alla Salute consiste nell’orientare il finanziamento del sistema socio-sanitario regionale e nell’assegnare contributi economici per progetti specifici. La sanità rappresenta tipicamente la quota più rilevante del bilancio regionale; l’Assessore, in Giunta, interviene nelle decisioni su come ripartire queste risorse tra i vari enti e interventi, in coerenza con la programmazione e i bisogni rilevati.
Fondo Sanitario Regionale e sociale. Ogni anno la Regione Toscana riceve dallo Stato la propria quota del Fondo Sanitario Nazionale (FSN), determinata in base a criteri di riparto nazionali (quali popolazione pesata per età, indicatori di fabbisogno, ecc.). Tali fondi confluiscono nel Fondo Sanitario Regionale (FSR), che la Giunta – su proposta dell’Assessore – ripartisce tra le Aziende Sanitarie Locali e le altre strutture del servizio regionale. La L.R. 40/2005 disciplina questo processo: l’art. 25 istituisce il Fondo sanitario regionale, l’art. 26 prevede la determinazione del fabbisogno finanziario regionale annuo (di competenza dell’Assessore/Giunta), e gli artt. 27-29 dettano i criteri per il finanziamento delle aziende USL, delle aziende ospedaliere universitarie e per la compensazione della mobilità sanitaria. Ad esempio, l’Assessore elabora uno schema di delibera di riparto del FSR: in essa viene indicato per ciascuna ASL l’ammontare di risorse assegnate per l’anno, calcolato secondo parametri come la popolazione assistita, la casistica, la presenza di particolari strutture (es. grandi ospedali) e tenendo conto di eventuali premialità o penalizzazioni legate ai risultati di gestione (qualora previsti). Questo schema viene approvato dalla Giunta e indirizza la spesa sanitaria dell’intero anno. L’Assessore deve bilanciare le esigenze delle diverse zone e livelli di assistenza (ospedaliera, territoriale, prevenzione, amministrazione) assicurando equità di finanziamento.
Parallelamente, per la componente sociale e socio-sanitaria, la Regione gestisce fondi propri e fondi statali dedicati (ad esempio il Fondo Nazionale Politiche Sociali, il Fondo per la Non Autosufficienza, etc.). La L.R. 41/2005 prevede che la Regione finanzi il sistema integrato dei servizi sociali attraverso un fondo sociale regionale, le cui risorse vengono in parte trasferite agli enti gestori (Zone-distretto/Società della Salute o Comuni associati) secondo criteri oggettivi. L’Assessore al Sociale (in Toscana coincide con l’Assessore alla Salute nelle deleghe attuali, integrando sanità e sociale) propone la suddivisione di tali risorse, anch’essa formalizzata con atti di Giunta. Ad esempio, ogni anno viene adottata una DGR di riparto del Fondo per la Non Autosufficienza, che assegna a ciascuna zona-distretto un budget per i servizi agli anziani e disabili gravi, sulla base di indicatori demografici (numero di ultra65enni, indice di non autosufficienza, ecc.). Questo atto, predisposto con la regia dell’Assessore, è fondamentale per sostenere interventi socio-sanitari come l’assistenza domiciliare integrata, gli assegni di cura, i progetti di vita indipendente per disabili, etc.
Contributi finalizzati e investimenti. Oltre al finanziamento ordinario dei servizi, l’Assessore gestisce anche l’assegnazione di contributi straordinari o di risorse vincolate a progetti specifici. Per esempio, la Giunta regionale può deliberare finanziamenti ad hoc per sperimentazioni innovative: un caso concreto è stato il contributo regionale per il progetto di assistenza domiciliare integrata (ADI) potenziata, volto a ridurre i ricoveri ospedalieri inappropriati. In quel caso, l’Assessore ha portato in Giunta una delibera che stanziava, poniamo, 5 milioni di euro aggiuntivi da destinare alle ASL sotto forma di contributo finalizzato all’attivazione di team domiciliari multiprofessionali (medici, infermieri, fisioterapisti) per assistere a casa pazienti anziani cronici. All’approvazione della delibera, le ASL hanno ricevuto i fondi e l’indicazione su come impiegarli (numero di pazienti da seguire, indicatori di risultato attesi). Analogamente, l’Assessore può erogare contributi a soggetti pubblici o del terzo settore per progetti di innovazione sociale: ad es. contributi a Comuni per adeguare le strutture socio-sanitarie, o finanziamenti a cooperative sociali per progetti sperimentali (cfr. bandi regionali emanati in ambito welfare).
Un’altra sfera sono gli investimenti strutturali in sanità: la programmazione di interventi su edilizia ospedaliera, tecnologie biomediche, informatica sanitaria. Su questo, la Regione spesso utilizza fondi statali (es. art.20 legge 67/1988 per l’edilizia sanitaria) e risorse europee (Fondi FESR, PNRR). L’Assessore alla Salute definisce le priorità di investimento (nuovi ospedali, case della comunità da realizzare, acquisto di apparecchiature) e propone alla Giunta la graduatoria dei progetti da finanziare. Un esempio attuale: con i fondi del PNRR – Missione Salute, la Toscana sta realizzando decine di Case di Comunità e Ospedali di Comunità; l’Assessore ha predisposto il piano di utilizzo dei finanziamenti PNRR in sanità, presentandolo al Ministero e seguendone l’attuazione tramite delibere di Giunta che assegnano concretamente le risorse alle ASL per ciascun progetto (con indicazione puntuale di importi e tempi).
Equilibrio finanziario e recenti sfide. Negli ultimi tempi, la competenza di finanziamento vede l’Assessore alle prese con sfide significative: l’aumento dei costi sanitari, il fabbisogno di personale, il necessario potenziamento della sanità territoriale e al contempo i vincoli di bilancio. In Toscana, come altrove, la sostenibilità finanziaria della sanità pubblica è tema centrale. L’Assessore deve negoziare in sede di Conferenza Stato-Regioni per ottenere adeguati trasferimenti statali (ad esempio il Presidente della Toscana, su impulso dell’Assessore, ha chiesto che il FSN salga almeno al 7,5% del PIL nazionale per far fronte alle necessità post-pandemiche). A livello regionale, l’Assessore ha proposto misure di efficientamento e di razionalizzazione della spesa (ad es. centralizzazione degli acquisti tramite ESTAR ha portato risparmi da reinvestire in servizi). Una modifica normativa recente di rilievo è il D.L. 34/2020 (decreto Rilancio, convertito in L.77/2020) che ha stanziato fondi straordinari per il personale e le infrastrutture sanitarie post-Covid: l’Assessore toscano ha gestito l’impiego di questi fondi per assumere nuovi infermieri di comunità e tecnici della prevenzione, nonché per aprire nuove USCA (unità speciali di continuità assistenziale) sul territorio. Anche la legislazione nazionale sulla compartecipazione alla spesa (ticket) e sul payback farmaceutico incide sulle finanze regionali, e l’Assessore deve adeguare il bilancio regionale a tali modifiche.
Riferimenti normativi. La base normativa per il finanziamento sanitario regionale è data dall’art.119 della Costituzione (autonomia finanziaria regionale) e dalle leggi di finanziamento del SSN (da ultimo la L. 296/2006 e il D.Lgs. 68/2011 che ha definito il finanziamento indistinto alle Regioni). In Toscana, la L.R. 40/2005 già citata (artt. 25-30) stabilisce i principi per l’uso del Fondo sanitario. Il Documento di economia e finanza regionale (DEFR) e la Legge di bilancio regionale annuale (legge regionale di previsione finanziaria) costituiscono gli atti attraverso cui Consiglio e Giunta allocano formalmente le risorse: l’Assessore concorre a predisporre la parte sanitaria e sociale di tali documenti. Ogni assegnazione specifica viene poi dettagliata con delibere di Giunta (ad es. la DGR n. X/2024 di riparto FSR, la DGR Y/2024 di riparto fondo sociale, ecc.). Da citare anche la L.R. 66/2008, che ha introdotto la Relazione sulle risorse impegnate e i risultati (art. 20, c.1 L.R. 66/2008) da presentare annualmente al Consiglio, migliorando la trasparenza sull’uso dei fondi. In conclusione, l’Assessore attraverso il governo dei finanziamenti garantisce che le risorse – sempre limitate rispetto ai bisogni – siano distribuite secondo criteri di equità territoriale, efficacia e in linea con le priorità di salute della popolazione, rendendo possibili in concreto le azioni pianificate.
7. Regolazione tecnica
Standard e disciplinari tecnici. L’ultima macro-competenza da esaminare è quella di regolazione tecnica: la definizione, da parte dell’Assessorato, degli standard tecnici e delle regole operative dettagliate per l’erogazione dei servizi socio-sanitari. Se la programmazione e l’indirizzo fissano il cosa e dove fare, la regolazione tecnica stabilisce come i servizi devono essere erogati nel dettaglio, affinché siano omogenei e di qualità su tutto il territorio. Questa attività si concretizza nell’emanazione di disciplinari tecnici, protocolli, manuali e linee guida specialistici da applicare nei vari ambiti (sanitario, sociale, prevenzione, emergenza, ecc.).
Atti regolatori dell’Assessore. In Toscana molti requisiti tecnici sono fissati tramite i Regolamenti regionali di attuazione delle leggi (che hanno valore normativo e vengono adottati dalla Giunta su proposta dell’Assessore, previo parere della Commissione consiliare). Ad esempio, come visto, i requisiti di autorizzazione per RSA, strutture per disabili, ecc. sono dettagliati nel Regolamento 2/R 2018 (allegato A con standard su spazi, personale, organizzazione); i requisiti di accreditamento per i servizi sociali nel Regolamento 86/R 2020. Questi sono atti regolativi di carattere tecnico. Accanto ad essi, l’Assessore adotta anche atti più flessibili, quali linee guida e disciplinari tecnici approvati con deliberazione di Giunta o decreto assessoriale, in risposta a necessità specifiche e spesso in recepimento di normative statali tecnico-scientifiche.
Un esempio di disciplinare tecnico: la Regione Toscana ha emanato un disciplinare delle cure domiciliari integrate che descrive nel dettaglio come devono operare le équipe domiciliari, quali figure professionali devono intervenire, con quali strumenti (es. cartella clinica domiciliare informatizzata), e quali indicatori misurare sulla qualità del servizio. Questo disciplinare, allegato a una DGR, vincola tutte le ASL nell’organizzare l’ADI, garantendo standard uniformi da Massa a Grosseto. Un altro esempio è il protocollo diagnostico-terapeutico assistenziale (PDTA) regionale per la gestione del paziente diabetico o di altre patologie croniche: l’Assessorato ha coordinato gruppi di clinici per elaborare linee guida regionali che integrano le linee guida nazionali con aspetti organizzativi locali (chi fa cosa tra medico di famiglia, specialista ambulatoriale, ospedale, infermiere di comunità, etc.). Tali PDTA sono poi approvati con atto ufficiale (spesso deliberazione) e diffusi come riferimento operativo. Analogamente, esistono linee guida regionali sull’assistenza in RSA, sulle cure palliative, sulla tutela della salute mentale, sulla telemedicina, sulla sicurezza delle cure, e così via – tutte emanazioni della funzione regolatoria tecnica dell’Assessore.
Aggiornamento agli sviluppi nazionali e scientifici. La regolazione tecnica regionale deve costantemente tenersi allineata con l’evoluzione delle evidenze scientifiche e delle normative nazionali. Ad esempio, quando a livello statale vengono definiti nuovi Livelli Essenziali di Assistenza (LEA) o nuovi standard (come il recente DM 77/2022 per l’assistenza territoriale, o il Piano Nazionale Esiti per la qualità degli esiti clinici, o le linee guida dell’Istituto Superiore di Sanità), l’Assessore provvede a recepirli e a declinarli in atti tecnici regionali. Un caso concreto: il DPCM 12 gennaio 2017 ha aggiornato i LEA prevedendo, tra le altre cose, l’estensione delle cure domiciliari palliative e maggiori prestazioni di specialistica ambulatoriale; la Toscana ha dovuto rivedere i propri cataloghi delle prestazioni e manuali operativi (come il nomenclatore tariffario regionale) per adeguarsi, tramite delibere proposte dall’Assessore.
Allo stesso modo, l’esperienza della pandemia Covid-19 ha portato a introdurre nuovi protocolli: l’Assessore ha adottato, con proprie ordinanze o in collaborazione con l’Unità di crisi, disciplinari sulla gestione delle RSA in tempo di Covid (ad es. protocollo per accessi in sicurezza dei visitatori, standard per gli Hotel sanitari dove ospitare positivi in quarantena, ecc.). Questi atti tecnici si sono basati su normative nazionali emergenziali ma tarati sul contesto toscano.
Coinvolgimento di esperti e organismi tecnici. Per formulare una regolazione tecnica efficace, l’Assessore si avvale di organismi consultivi tecnico-scientifici. Ad esempio, la Commissione regionale del farmaco elabora indicazioni sull’uso appropriato dei medicinali (PHT regionale, note per la prescrizione, etc.), recepite poi in atti di Giunta. L’Organismo Toscano per il Governo Clinico (art. 49-bis L.R. 40/2005) è un organo tecnico formato da professionisti sanitari che supporta l’Assessorato nel definire linee di indirizzo clinico-assistenziale. I suoi pareri possono tradursi in linee guida formali dell’Assessorato, ad esempio sull’umanizzazione delle cure o sulla prevenzione della sepsi in ospedale. Anche l’ARS produce rapporti tecnici che spesso contengono raccomandazioni operative. L’Assessore integra questi contributi nel processo regolatorio, assicurando così basi scientifiche solide.
Esempi di regolazione tecnica recente. Negli ultimi anni alcuni atti di regolazione tecnica degni di nota in Toscana sono: le Linee di indirizzo regionali per le Case della Salute (emanate nel 2013, poi evolute nelle linee per le Case della Comunità nel 2022, in recepimento del DM 77/22); il Disciplinare tecnico sul percorso nascita (aggiornato nel 2019 prevedendo la presenza dei Centri di Procreazione assistita pubblici e i Baby Pit Stop in ospedale); le Linee guida sul percorso oncologico (prodotto dal progetto regionale “Indice di tempestività diagnostica” nel 2021); il Piano Regionale Prevenzione (PRP 2020-2025) che, pur essendo un piano, contiene una serie di protocolli attuativi specifici (screening, vaccini, salute nei luoghi di lavoro) adottati con delibera. Tutti questi documenti tecnici, pur non essendo sempre conosciuti al grande pubblico, costituiscono la spina dorsale operativa del sistema: l’Assessore ne promuove l’adozione e ne verifica l’applicazione.
Riferimenti normativi. La competenza regolatoria tecnica è implicita nel potere esecutivo della Giunta regionale. Lo Statuto regionale toscano autorizza la Giunta ad adottare regolamenti nelle materie di competenza regionale. Così, ad esempio, ai sensi dell’art. 42 dello Statuto e della L.R. 55/2008 (sul procedimento amministrativo regionale), l’Assessore può proporre Regolamenti di attuazione delle leggi regionali socio-sanitarie. Le leggi quadro regionali (L.R. 40/2005 e 41/2005) spesso rinviano a regolamenti tecnici per la definizione di dettagli: es. l’art. 4 L.R. 51/2009 demandava a un regolamento della Giunta l’individuazione dei requisiti minimi generali e specifici per autorizzare le strutture sanitarie, poi emanato con DPGR 61/R 2010. Inoltre, normative nazionali attribuiscono compiti regolatori alle Regioni: il D.Lgs. 502/92 art. 8-quater prevede che le Regioni definiscano gli standard ulteriori per l’accreditamento; la L. 24/2017 (legge Gelli sulla sicurezza delle cure) richiede che le Regioni emanino linee di indirizzo per la gestione del rischio sanitario. La Toscana ha ottemperato con atti tecnici predisposti dall’Assessorato (es. DGR 131/2018 sulla gestione del rischio clinico). Insomma, la cornice giuridica affida all’Assessore un potere/dovere di normazione secondaria e tecnica, essenziale per tradurre principi generali in prassi operative uniformi.
Conclusione – Il quadro delineato evidenzia come l’Assessore Regionale alla Salute della Toscana sia investito di un insieme ampio e complesso di competenze in materia di servizi socio-sanitari. Dalla pianificazione strategica alla guida operativa e al controllo di gestione, passando per la regolazione tecnica e la distribuzione delle risorse, l’Assessore svolge un ruolo di garanzia dell’interesse pubblico nella tutela della salute e nel benessere sociale dei cittadini toscani. Ogni competenza è esercitata nel rispetto di un articolato sistema di norme – sia regionali che nazionali – che ne definisce poteri e limiti, a tutela della legalità e dell’uniformità del servizio sanitario nazionale. Negli ultimi anni, importanti modifiche normative e sfide contingenti (come le riforme del SSN, la pandemia Covid-19, il PNRR) hanno ulteriormente responsabilizzato l’Assessorato regionale, chiamato a reagire con prontezza e ad aggiornare costantemente gli strumenti di programmazione, regolazione e controllo.
In sintesi, l’Assessore alla Salute della Regione Toscana: programma integrando sanità e sociale in una visione unitaria; indirizza e coordina l’azione di aziende e enti sul territorio; nomina i responsabili giusti al posto giusto; autorizza e accredita solo le strutture che danno garanzia di qualità; controlla e vigila affinché gli standard siano mantenuti e i risultati raggiunti; finanzia servizi e progetti secondo equità e bisogni; regola tecnicamente gli aspetti operativi per assicurare prestazioni efficaci e sicure. Questo insieme di competenze, esercitate in modo sinergico, consente alla Regione Toscana di perseguire l’obiettivo fondamentale di un sistema socio-sanitario pubblico, universale, integrato e orientato al cittadino, in linea con i principi costituzionali e con l’evoluzione dei bisogni della comunità.
Ambito di competenza
Atto amministrativo tipico
Riferimenti normativi
Esempio concreto
Programmazione sanitaria e sociale
Delibera di Giunta regionale di adozione del Piano Sanitario e Sociale Integrato Regionale; Risoluzione del Consiglio Regionale di approvazione definitiva del Piano.
L.R. 40/2005, art. 18 e 19 (Piano sanitario e sociale integrato); L.R. 41/2005, art. 27 (Piano sociale integrato); D.lgs. 502/1992, art. 1 c.13 (piano strategico regionale).
PSSIR 2024–2026, adottato con DGR n. 166/2025 e approvato con Delibera Cons. Reg. n. 91/2025.
Indirizzo e coordinamento
Delibere di Giunta contenenti linee di indirizzo vincolanti; Circolari applicative emanate dall’Assessorato; Istituzione e gestione di conferenze e tavoli di coordinamento con enti locali.
L.R. 40/2005, art. 10 (funzioni di indirizzo regionale); L.R. 40/2005, art. 11-12 (Conferenze dei Sindaci); L.R. 40/2005, art. 64 e segg. (Zone-distretto e Società della Salute).
DGR 123/2022 “Linee di indirizzo per l’implementazione del DM 77/2022 in Toscana” – guida ASL e SDS nell’istituire Case di Comunità.
Nomine e incarichi dirigenziali
Delibere di Giunta di nomina (o proposta di nomina) di dirigenti regionali; Decreti del Presidente per nomine di DG aziende sanitarie su proposta della Giunta; Atti di designazione rappresentanti in organi.
L.R. 1/2009 (ordinamento organizzativo regionale, artt. su nomina dirigenti); L.R. 40/2005, art. 35-37 (nomina Direttori Generali ASL); D.Lgs. 171/2016 (procedure selezione DG sanitari).
Decreto del Presidente Giunta n. 16/2019, su proposta Assessore, di nomina del Direttore “Diritti di Cittadinanza e Coesione Sociale” (Durata incarico 3 anni).
Autorizzazioni e accreditamenti
Determinazioni dirigenziali o Decreti assessoriali di autorizzazione all’esercizio per nuove strutture o servizi; Delibere di Giunta e successivi decreti per il rilascio di accreditamento istituzionale a strutture sanitarie/socio-sanitarie; Regolamenti di attuazione che fissano requisiti tecnici.
L.R. 51/2009 (requisiti autorizzativi strutture sanitarie) e DPGR 61/R 2010; L.R. 41/2005, art. 21-23 (autorizzazione servizi sociali); L.R. 82/2009 (accreditamento servizi sociali integrati) e DPGR 86/R 2020.
Decreto Dirigenziale 2023/1234: Autorizzazione al funzionamento di una nuova RSA (50 posti) in Firenze; DGR 77/2023: Accreditamento istituzionale di 3 centri di riabilitazione per disabili (zone Empoli, Pistoia, Lunigiana).
Controllo e vigilanza
Delibere di Giunta di verifica risultati delle Aziende (relazioni annuali performance); Atti di diffida o commissariamento (Delibere o Decreti PG) in caso di gravi criticità; Rapporti annuali al Consiglio (Relazione sullo stato sanitario e sociale); Ispettive e audit documentati da verbali tecnici.
L.R. 40/2005, art. 55-56 (controllo, qualità e vigilanza SSR); D.Lgs. 502/1992, art. 2 e 3 (poteri controllo regioni su ASL); L.R. 51/2009, art. 8 (vigilanza su requisiti strutture sanitarie); L.R. 83/2019 (vigilanza trasporto sanitario).
DGR 500/2024: Verifica annuale obiettivi DG Aziende USL – rilevato mancato rispetto tempi attesa in USL Sud-Est, avvio procedura decadenza DG; Report 2023 al Consiglio su servizi RSA – esito ispezioni: 95% strutture conformi standard, 2 strutture sospese autorizzazione per gravi carenze.
Finanziamento e contributi
Delibera di Giunta di riparto del Fondo Sanitario Regionale tra le ASL; Delibera di riparto Fondi sociali/non autosufficienza tra Zone-distretto; Delibere di assegnazione contributi straordinari a progetti; Accordi di programma per co-finanziamenti investimenti.
L.R. 40/2005, art. 25-29 (criteri finanziamento aziende sanitarie); L.R. 41/2005, art. 45-47 (finanziamento sistema integrato sociale); D.Lgs. 68/2011 (costituzione fondo sanitario reg.); Norme bilancio regionali (annuali); PNRR Missione 6 salute (DL 77/2021 conv. L.108/2021).
DGR 10/2025: Riparto FSR 2025 – assegnati € 6,5 mld totali (ASL Centro €2,2 mld, NordOvest €2,0 mld, SudEst €1,8 mld, altri enti €0,5 mld); DGR 250/2023: Piano investimenti PNRR – finanziamento di 24 Case della Comunità (€90 mln) e 6 Ospedali di Comunità (€40 mln) in Toscana.
Regolazione tecnica
Regolamenti regionali di attuazione con standard tecnici; Delibere di Giunta con linee guida clinico-organizzative o disciplinari tecnici in allegato; Circolari esplicative su procedure operative; Protocolli d’intesa interistituzionali per aspetti tecnici (es. formazione OSS, percorso salute-giustizia, ecc.).
L.R. 40/2005, art. 8-quater (abilitazione regione a definire standard accreditamento); DPCM 12/01/2017 (nuovi LEA); DM Salute 77/2022 (standard assistenza territoriale); L. 24/2017 (sicurezza cure) e indirizzi attuativi regionali; L.R. 40/2005, art. 49-bis (Organismo governo clinico per linee guida).
DPGR 86/R 2020: Regolamento requisiti accreditamento servizi sociali (stabilisce standard personale/utenti per centri diurni); DGR 143/2022: Adozione Linee Guida regionali per l’implementazione Telemedicina (teleconsulto, telemonitoraggio) nel SSR toscano, in coerenza col Piano nazionale.
Nota: Le sigle DGR e DPGR sopra indicano rispettivamente Deliberazione della Giunta Regionale e Decreto del Presidente della Giunta Regionale. I riferimenti normativi riportati sono selezionati tra i principali; ulteriori disposizioni possono disciplinare dettagli in ciascun ambito (leggi statali, intese, regolamenti UE, ecc.), ma quelle citate rappresentano i riferimenti cardine per le competenze dell’Assessore.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Assessore regionale alla Salute della Toscana svolge un ruolo centrale nella gestione integrata del sistema socio-sanitario regionale, coordinando programmazione, indirizzo, nomine, autorizzazioni, controllo, finanziamenti e regolazione tecnica per garantire un servizio pubblico efficiente e di qualità.
· Programmazione sanitaria e sociale integrata: L’Assessore elabora e coordina il Piano Sanitario e Sociale Integrato Regionale (PSSIR), che unifica le politiche sanitarie e sociali per rispondere ai bisogni della popolazione e agli indirizzi nazionali, promuovendo la partecipazione di enti locali, operatori e cittadini.
· Indirizzo e coordinamento operativo: Attraverso delibere, linee guida e la partecipazione a organismi misti con enti locali, l’Assessore garantisce coerenza e integrazione tra strutture sanitarie e sociali, uniformando le pratiche su tutto il territorio, anche in seguito a riforme organizzative e normative recenti.
· Nomine e incarichi dirigenziali: L’Assessore propone alla Giunta le nomine dei dirigenti apicali regionali e delle aziende sanitarie, assicurando che i vertici siano competenti e allineati con gli obiettivi strategici, e può designare commissari o rappresentanti in organismi tecnici, nel rispetto di procedure trasparenti e di merito.
· Autorizzazioni e accreditamenti: Sovrintende ai processi di autorizzazione all’esercizio e all’accreditamento istituzionale delle strutture sanitarie e socio-sanitarie, definendo requisiti e criteri uniformi, vigilando sull’applicazione e adeguando la normativa regionale ai nuovi standard nazionali e regionali.
· Controllo e vigilanza: Monitora l’attività delle aziende sanitarie e delle strutture accreditate, verifica il raggiungimento degli obiettivi, promuove ispezioni e interventi correttivi, coinvolge gli utenti tramite organismi consultivi e garantisce la trasparenza e la qualità dei servizi.
· Finanziamento e contributi: Gestisce l’allocazione del Fondo Sanitario Regionale e dei fondi sociali, ripartendo risorse tra le aziende e i servizi in base a criteri di equità e fabbisogno, assegna contributi per progetti specifici e definisce priorità di investimento, coordinando anche l’uso di fondi statali e europei.
· Regolazione tecnica: Definisce standard, disciplinari e linee guida tecniche per l’erogazione uniforme e di qualità dei servizi socio-sanitari, aggiornandoli in base a evidenze scientifiche e normative nazionali, con il supporto di organismi tecnico-scientifici e atti regolatori di carattere vincolante.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è il Piano Sanitario e Sociale Integrato Regionale (PSSIR)?
È lo strumento di programmazione unitaria della Regione Toscana che integra le politiche sanitarie e sociali in un unico documento strategico, redatto e promosso dall’Assessore alla Salute.
2. Qual è il ruolo dell’Assessore nella programmazione sanitaria e sociale?
L’Assessore guida la definizione del PSSIR, coordina i soggetti coinvolti (ASL, Comuni, Università, cittadini) e assicura coerenza con gli indirizzi nazionali e i bisogni locali.
3. Come l’Assessore esercita la funzione di indirizzo e coordinamento?
Attraverso delibere, linee guida e la partecipazione a conferenze istituzionali, l’Assessore orienta l’azione di ASL, Comuni e Società della Salute per garantire coerenza e integrazione dei servizi.
4. In che modo l’Assessore partecipa alle nomine dirigenziali?
Propone alla Giunta regionale i dirigenti apicali della sanità toscana, inclusi i Direttori Generali delle ASL, assicurando che siano in linea con gli obiettivi strategici regionali.
5. Qual è la differenza tra autorizzazione e accreditamento delle strutture sanitarie?
L’autorizzazione consente l’esercizio dell’attività, mentre l’accreditamento riconosce standard di qualità superiori e permette l’inserimento nella rete del SSR. Entrambi i processi sono supervisionati dall’Assessore.
6. Come avviene il controllo sulle strutture sanitarie e sociali?
L’Assessore verifica il rispetto degli standard, valuta i risultati delle aziende sanitarie, promuove ispezioni e può proporre commissariamenti in caso di gravi criticità.
7. Quali strumenti ha l’Assessore per finanziare il sistema socio-sanitario?
Gestisce il riparto del Fondo Sanitario Regionale e dei fondi sociali, assegna contributi per progetti specifici e definisce le priorità di investimento, anche con fondi PNRR.
8. Cosa si intende per regolazione tecnica?
È l’attività con cui l’Assessore definisce standard operativi e disciplinari tecnici (es. PDTA, linee guida, regolamenti) per garantire uniformità e qualità dei servizi su tutto il territorio.
9. Quali sono i principali riferimenti normativi che regolano le competenze dell’Assessore?
Le leggi regionali L.R. 40/2005, L.R. 41/2005, L.R. 51/2009, L.R. 82/2009 e i decreti nazionali come il D.Lgs. 502/1992 e il DM 77/2022 costituiscono la base normativa delle sue funzioni.
10. Quali sfide recenti ha affrontato l’Assessorato alla Salute?
Tra le principali: la riforma delle ASL, l’attuazione del DM 77/2022, la gestione post-Covid, l’uso dei fondi PNRR e il rafforzamento della sanità territoriale e dell’integrazione socio-sanitaria.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Programmazione sanitaria e sociale integrata
Indirizzo e coordinamento operativo
Nomine e incarichi dirigenziali
Autorizzazioni e accreditamenti
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Programmazione sanitaria e sociale integrata
Indirizzo e coordinamento operativo
Nomine e incarichi dirigenziali
Autorizzazioni e accreditamenti
4. Direttore generale della ASL
Il Direttore Generale (DG) dell’Azienda Sanitaria Locale (ASL) è la figura apicale responsabile della gestione complessiva dell’azienda sanitaria nella Regione Toscana. La normativa toscana, principalmente la legge regionale 24 febbraio 2005 n. 40 e successive modifiche, ne definisce puntualmente competenze e poteri, in coerenza con i principi della riforma sanitaria nazionale (D.Lgs. 502/1992 e s.m.). Di seguito sono illustrate in stile didattico le cinque principali competenze del DG in ambito socio-sanitario toscano – finanziarie, organizzative e di coordinamento – con i relativi riferimenti normativi, esempi pratici e atti amministrativi associati. Un riepilogo tabellare finale ne sintetizza gli elementi chiave.
1. Controllo economico-finanziario
Il Direttore Generale è innanzitutto garante dell’equilibrio economico-finanziario dell’ASL. Egli possiede “poteri di gestione complessiva” dell’azienda, il che comprende la responsabilità di amministrare con efficienza le risorse pubbliche e assicurare che la gestione avvenga in modo corretto, economico e trasparente. In base alla normativa vigente, al DG spetta in via esclusiva l’adozione degli atti di bilancio aziendali (bilancio preventivo annuale, pluriennale e conto consuntivo). Questo significa che è il DG a predisporre ed approvare, tramite delibera, il bilancio economico-finanziario dell’ASL, garantendo il pareggio di bilancio e l’utilizzo appropriato dei fondi assegnati.
Dal punto di vista normativo regionale, l’art. 36 comma 3 lett. e) della L.R. 40/2005 inserisce “gli atti di bilancio” tra quelli riservati in modo esclusivo al Direttore Generale. Inoltre, la legge regionale prevede meccanismi di controllo: ad esempio, il Collegio Sindacale (organo di revisione contabile dell’ASL) esamina il bilancio predisposto dal DG ed esprime osservazioni in una relazione inviata anche alla Regione Toscana per l’approvazione finale. In pratica, il DG adotta il bilancio con propria deliberazione e questo atto viene poi sottoposto al vaglio dei revisori e trasmesso alla Giunta Regionale per l’approvazione definitiva prevista dalla legge. Ciò assicura un duplice livello di controllo – interno ed esterno – sulla gestione finanziaria.
Esempio concreto: il DG prepara il bilancio preventivo annuale dell’ASL (stimando entrate dal Fondo Sanitario Regionale e uscite per ospedali, personale, servizi territoriali, ecc.) e lo approva con una delibera di Direzione Generale. Analogamente, a fine esercizio, approva il bilancio consuntivo che rendiconta le spese effettive sostenute. Queste deliberazioni costituiscono atti formali attraverso cui il DG esercita il controllo economico, correggendo eventuali scostamenti e adottando misure correttive (ad es. piani di rientro) se necessario. La corretta gestione finanziaria garantita dal DG è fondamentale affinché l’ASL possa erogare servizi sanitari e socio-sanitari senza sprechi e in conformità ai vincoli di bilancio pubblico.
2. Nomina dei dirigenti sanitari
Il Direttore Generale ha il potere di nominare i principali dirigenti della propria ASL, definendo così il team di direzione strategica. In particolare, secondo l’art. 36 comma 3 lett. a) della L.R. 40/2005, al DG spettano la nomina, sospensione o decadenza di: il Direttore Amministrativo, il Direttore Sanitario e – specificamente per le aziende USL toscane – anche del Direttore dei Servizi Sociali (figura apicale introdotta per l’integrazione socio-sanitaria) e del Direttore della Rete Ospedaliera. Questi ultimi due ruoli sono una peculiarità della Toscana: riflettono la volontà di dare pari dignità organizzativa ai servizi sociali territoriali accanto a quelli sanitari e una supervisione unitaria sugli ospedali della rete aziendale.
La nomina del Direttore Sanitario (DS) e del Direttore Amministrativo (DA) da parte del DG è regolata da norme nazionali e regionali. A livello nazionale, il D.Lgs. 502/1992 (art.3) e s.m.i. stabilisce che ogni ASL abbia un DS e un DA scelti dal DG tra persone in possesso dei requisiti di legge (per il DS ad esempio laurea in medicina e esperienza gestionale). La Toscana recepisce tali principi: l’art. 36 citato attribuisce al DG il potere formale di designare DS, DA e altre figure dirigenziali strategiche. Il decreto legislativo 171/2016 ha introdotto anche criteri di selezione più stringenti per i DG stessi e indirettamente ha influito sui criteri per DS e DA a livello nazionale; la Toscana ha istituito albi regionali degli idonei per tali incarichi dirigenziali, da cui usualmente il DG attinge per le nomine nel rispetto dei requisiti professionali richiesti.
L’atto amministrativo con cui il DG effettua queste nomine è un provvedimento formale (deliberazione o decreto di nomina). Ad esempio, all’insediamento di un nuovo DG, uno dei primi atti sarà spesso la nomina del Direttore Sanitario e Amministrativo di fiducia, mediante delibera del Direttore Generale. Tali nomine vengono pubblicate sul Bollettino Ufficiale regionale come previsto dalla legge, a garanzia di pubblicità e trasparenza.
Esempio concreto: il DG, dopo aver valutato i candidati nell’elenco regionale degli idonei, nomina il Direttore Sanitario dell’ASL con una propria deliberazione. Il nuovo DS, ad esempio un medico con lunga esperienza gestionale, entrerà così in carica affiancando il DG nella gestione dell’azienda. Allo stesso modo il DG nomina il Direttore Amministrativo, figura esperta in organizzazione e contabilità sanitaria. In Toscana, per enfatizzare l’integrazione socio-sanitaria, il DG dell’ASL designa anche un Direttore dei Servizi Sociali (di norma un dirigente con competenze nel settore socio-assistenziale) che coordina i servizi sociali territoriali dell’ASL in sinergia con quelli sanitari. Tutte queste nomine – DS, DA e eventualmente Direttore dei Servizi Sociali – sono fondamentali perché il DG possa attuare efficacemente la sua mission, avvalendosi di uno staff di vertice coeso e competente nelle rispettive aree.
3. Attuazione dei piani regionali
Il Direttore Generale è il principale responsabile dell’attuazione a livello locale della programmazione regionale in ambito sanitario e socio-sanitario. La Regione Toscana elabora periodicamente il Piano Sanitario e Sociale Integrato Regionale (PSSIR), che è il documento di pianificazione strategica unificata per la salute e il welfare sociale regionale. Il PSSIR stabilisce gli obiettivi di salute, i programmi di intervento e le priorità di sviluppo dei servizi socio-sanitari su base pluriennale. Una volta che tale piano è approvato dagli organi regionali (Consiglio Regionale), spetta al DG di ciascuna ASL tradurne gli indirizzi in azioni concrete sul territorio di competenza.
La L.R. 40/2005 ha unificato in Toscana gli strumenti di programmazione sanitaria e sociale precedentemente separati: questo significa che il DG non deve attuare due piani distinti, ma un unico piano integrato che copre sia l’ambito sanitario che quello sociale. In base all’art. 36 comma 3 lett. f) L.R. 40/2005, tra gli atti riservati al DG vi sono proprio i “piani attuativi”: con questo termine si intendono i piani operativi o di indirizzo mediante cui l’azienda sanitaria locale realizza nel concreto gli obiettivi fissati dal PSSIR. Il DG elabora quindi piani attuativi aziendali (annuali o pluriennali) che declinano le linee guida regionali nella realtà locale – ad esempio organizzando i servizi sul territorio, allocando risorse aggiuntive su settori prioritari (prevenzione, cronicità, inclusione sociale ecc.) e introducendo eventuali nuovi servizi previsti dalla programmazione regionale.
Normativamente, la L.R. 40/2005 richiama espressamente questa funzione di attuazione: la legge disciplina “gli strumenti e le procedure della programmazione sanitaria e sociale integrata” (art. 1, comma 1, lett. a) e affida alle aziende sanitarie il compito di conformarsi agli atti di programmazione regionale. Inoltre, il DG viene valutato annualmente proprio sul grado di raggiungimento degli obiettivi regionali assegnati (art. 37, comma 7-bis L.R. 40/2005) – a rimarcare quanto sia centrale il ruolo di attuatore dei piani regionali.
In pratica, il DG traduce il PSSIR in azioni locali. Può farlo emanando delibere di indirizzo o piani strategici interni: ad esempio, se il PSSIR regionale indica come priorità il potenziamento dell’assistenza domiciliare agli anziani e ai disabili, il DG predisporrà un Piano attuativo locale per incrementare le cure domiciliari nella propria ASL, magari istituendo nuove équipe socio-sanitarie domiciliari o ampliando convenzioni con cooperative sociali. Questo piano sarà adottato con atto formale del DG e conterrà obiettivi quantificati (es. numero di assistiti da raggiungere, servizi attivati) coerenti con i target regionali.
Esempio concreto: la Regione approva un PSSIR che prevede entro l’anno l’attivazione di una Casa della Salute in ogni zona distretto (struttura territoriale per servizi integrati di base). Il DG dell’ASL, per attuare questo obiettivo, emana una delibera attuativa in cui individua una sede idonea (es. riconversione di un ex presidio), destina personale (medici di famiglia, infermieri di comunità, assistenti sociali) e stanzia i fondi necessari, in modo tale da aprire la nuova Casa della Salute entro la scadenza indicata dal piano regionale. Contestualmente, il DG dovrà assicurarsi che tutte le azioni intraprese rispettino gli standard e le linee guida regionali – ad esempio seguendo i parametri organizzativi dettati dalla Regione per queste strutture. Attraverso questi atti, il DG funge da anello di congiunzione tra la programmazione regionale e la gestione locale dei servizi, assicurando che le politiche sanitarie e sociali decise a livello centrale trovino concreta realizzazione nei territori.
4. Coordinamento dei servizi sanitari e sociali
Una competenza fondamentale del Direttore Generale in Toscana è il coordinamento integrato dei servizi sanitari e di quelli sociali sul territorio. La peculiarità del modello toscano sta infatti nell’attenzione all’integrazione socio-sanitaria: sanità e assistenza sociale devono operare in modo sinergico, considerando la presa in carico globale della persona. Il DG dell’ASL è chiamato a supervisionare sia le attività sanitarie (ospedaliere, specialistiche, preventive) sia quelle socio-assistenziali di competenza aziendale, favorendone il coordinamento con i servizi sociali gestiti dai Comuni.
Dal punto di vista normativo, la legge regionale pone forte enfasi su questa integrazione. L’art. 1 della L.R. 40/2005 include, tra le finalità della legge, “assicurare la presa in carico integrata del bisogno sanitario e sociale e la continuità del percorso assistenziale” attraverso adeguate forme organizzative e la partecipazione degli enti locali. Sempre la L.R. 40 ha introdotto le Società della Salute (SdS), consorzi pubblico-pubblici tra ciascuna ASL e i Comuni del suo territorio, proprio per co-gestire i servizi socio-sanitari. Il Direttore Generale svolge un ruolo chiave nelle Società della Salute: se una SdS è costituita, il DG dell’ASL ne è membro di diritto nell’assemblea dei soci e nella giunta esecutiva, oppure designa un proprio rappresentante. Inoltre, il DG ha il compito di approvare lo statuto e la convenzione istitutiva della SdS di concerto con gli enti coinvolti – si tratta di atti formali che stabiliscono le regole di funzionamento di questi organismi integrati. Questa architettura istituzionale tipicamente toscana consente al DG di co-decidere, assieme ai Sindaci, le politiche socio-sanitarie locali, garantendo unità di intenti tra servizi sanitari dell’ASL e servizi sociali comunali.
Anche dove non siano presenti Società della Salute formali, il DG coordina la programmazione con la Conferenza aziendale dei Sindaci, organo consultivo che riunisce tutti i Sindaci del territorio dell’ASL, assicurando che le istanze sociali locali siano tenute in conto (ad esempio nella definizione dei Piani di Zona per i servizi sociali). Il DG può stipulare protocolli d’intesa o accordi di collaborazione con enti locali, associazioni del terzo settore e altri attori, finalizzati alla co-progettazione e gestione integrata di servizi. Tali accordi sono spesso lo strumento operativo per realizzare interventi socio-sanitari complessi che coinvolgono più istituzioni. Ad esempio, per attivare un centro diurno per malati di Alzheimer (servizio a cavallo tra sanitario e sociale), il DG potrebbe firmare un protocollo d’intesa con i Comuni interessati e magari con una ONG, definendo impegni congiunti e risorse condivise.
Esempio concreto: nel 2024 l’ASL Toscana Centro e la Regione Toscana hanno sottoscritto un Protocollo d’intesa per attuare un progetto innovativo denominato “Tutela del Diritto alla Salute e Supporto al coordinamento delle politiche regionali settoriali”. Tramite questo accordo, alcune unità di personale dell’ASL vengono temporaneamente assegnate agli uffici regionali per lavorare congiuntamente su iniziative di interesse sanitario e sociale. È un caso pratico di come il DG, partecipando alla firma di un protocollo con l’Assessorato regionale (e attuandolo poi con propria delibera esecutiva), mette in rete le risorse dell’azienda sanitaria con quelle regionali per migliorare la risposta ai bisogni socio-sanitari del territorio. Un altro esempio: il DG può promuovere un accordo con i Comuni della zona per integrare i servizi di assistenza domiciliare (di competenza sanitaria) con i servizi di assistenza sociale comunale, in modo da offrire ai cittadini un servizio unico e coordinato. Questo accordo – formalizzato in un protocollo d’intesa – potrebbe prevedere, ad esempio, l’istituzione di équipe miste ASL-Comuni (infermieri, assistenti sociali, educatori) e un centro unico di prenotazione per accedere sia ai servizi sanitari domiciliari sia a quelli di supporto sociale. In sintesi, il DG funge da regista dell’integrazione socio-sanitaria, assicurando che le politiche di welfare locale siano condivise tra sistema sanitario e sistema sociale e che gli interventi sul campo siano pianificati e gestiti in maniera unitaria a beneficio dell’utenza.
5. Relazione con il Consiglio dei Sanitari
Il Consiglio dei Sanitari è un organo collegiale interno all’ASL con funzione consultiva in materia tecnico-sanitaria. Esso è composto da rappresentanti eletti tra il personale medico e le professioni sanitarie dell’azienda, ed è presieduto dal Direttore Sanitario in carica. La normativa toscana (artt. 45–47 L.R. 40/2005) disciplina dettagliatamente la composizione, l’elezione e il funzionamento di questo organismo, che serve a portare il punto di vista dei professionisti sanitari nei processi decisionali. Il Direttore Generale intrattiene una stretta relazione istituzionale con il Consiglio dei Sanitari, dovendo richiederne ed acquisirne i pareri obbligatori sui provvedimenti di sua competenza che hanno rilevanza tecnico-sanitaria.
In particolare, il Consiglio dei Sanitari fornisce pareri obbligatori al DG su atti quali: il piano attuativo locale in materia clinica, l’atto aziendale (cioè lo statuto organizzativo dell’ASL), i programmi di riorganizzazione dei servizi sanitari, gli investimenti sanitari rilevanti, ecc. Ciò significa che, prima di adottare decisioni strategiche che incidano sull’organizzazione sanitaria (ad esempio la chiusura o riconversione di un ospedale, l’apertura di un nuovo servizio specialistico, l’acquisto di grandi tecnologie mediche, ecc.), il DG deve consultare il Consiglio dei Sanitari e riceverne il parere. Tale parere, pur non vincolante nella maggior parte dei casi, è definito “obbligatorio” perché la richiesta formale è imposta dalla legge – ometterla renderebbe l’atto del DG irregolare. In questo modo, la dirigenza strategica dell’ASL è bilanciata dal contributo tecnico dei professionisti sul campo, a tutela della qualità tecnica delle scelte.
Va sottolineato che il Consiglio dei Sanitari stesso è costituito tramite un atto del Direttore Generale: terminato il periodo di carica (la durata è di 3 anni in Toscana), il DG indice le elezioni per il nuovo Consiglio e, con propria deliberazione, nomina ufficialmente i membri eletti e quelli eventualmente di nomina diretta. Dunque il DG, all’inizio del suo mandato, provvede a far insediare il Consiglio dei Sanitari aziendale (se ancora non in essere) e ne approva il regolamento. Una volta in funzione, il Consiglio è presieduto dal Direttore Sanitario dell’ASL (che è il vice del DG per la parte clinica) e si riunisce periodicamente. Il DG generalmente partecipa agli incontri per presentare le questioni su cui richiede parere o per ascoltare proposte e analisi provenienti dal Consiglio.
Esempio concreto: il DG intende riorganizzare la rete ospedaliera aziendale, prevedendo la trasformazione di un piccolo ospedale periferico in centro di riabilitazione. Prima di attuare questa decisione, sottopone il piano di riorganizzazione al Consiglio dei Sanitari e ne richiede il parere tecnico. Il Consiglio, composto da primari ospedalieri, medici di base, rappresentanti degli infermieri ecc., analizza la proposta e fornisce un parere scritto obbligatorio in cui magari suggerisce di mantenere alcuni servizi di emergenza nel presidio periferico per garantire la continuità assistenziale. Il DG, ricevuto questo parere, ne tiene conto nella delibera finale di riorganizzazione (ad esempio decidendo di implementare la trasformazione gradualmente e lasciando un punto di primo intervento attivo, recependo in parte le indicazioni del Consiglio). In altri casi il Consiglio dei Sanitari potrebbe essere interpellato dal DG sul Piano aziendale della formazione del personale sanitario, oppure sull’adozione di protocolli clinici innovativi: anche su questi temi il parere collegiale dei professionisti aiuta il DG a prendere decisioni informate e condivise.
In sintesi, la relazione con il Consiglio dei Sanitari garantisce al DG un costante supporto consultivo di natura tecnico-scientifica. La legge assicura che i medici e gli operatori sanitari, tramite il loro organo rappresentativo, possano esprimere valutazioni su scelte aziendali importanti. Dall’altra parte, il DG mantiene l’ultima parola decisionale, ma un ascolto attento del Consiglio favorisce decisioni più equilibrate e meglio accettate all’interno dell’organizzazione. Questo meccanismo di consultazione obbligatoria rafforza la partecipazione interna e la trasparenza: infatti “il Consiglio dei Sanitari, nominato con provvedimento del Direttore Generale e presieduto dal Direttore Sanitario, ... fornisce pareri obbligatori al Direttore Generale sulle attività tecnico-sanitarie”, come sintetizzato dalle norme e prassi vigenti. In Toscana, la composizione e il funzionamento dettagliato di tale organo sono stabiliti da regolamenti attuativi, ma il principio ispiratore è comune a tutto il SSN: il DG non governa mai in isolamento bensì in dialogo con i professionisti, a garanzia della migliore qualità dei servizi erogati.
Tabella riepilogativa delle competenze del DG ASL in Toscana
Di seguito una tabella che riassume le cinque competenze trattate, indicando per ciascuna il tipico atto amministrativo attraverso cui si esplica e un esempio concreto di applicazione pratica:
Competenza
Atto amministrativo del DG
Esempio concreto
Controllo economico-finanziario
Delibera di approvazione del bilancio aziendale (preventivo/consuntivo)
Adozione del bilancio preventivo annuale dell’ASL e verifica trimestrale degli scostamenti di spesa.
Nomina dei dirigenti sanitari
Provvedimento di nomina (deliberazione) del Direttore Sanitario, Amministrativo, Sociale, etc.
Nomina del nuovo Direttore Sanitario aziendale scelto tra gli idonei (medico con esperienza gestionale).
Attuazione dei piani regionali
Delibera di indirizzo/Piano attuativo locale
Emissione di linee guida aziendali per implementare il PSSIR (es. potenziamento assistenza territoriale secondo il piano regionale).
Coordinamento sanitaria e sociale
Protocollo d’intesa o Accordo di programma con enti locali/partner
(più Delibera attuativa interna)Accordo di collaborazione con i Comuni per gestire insieme un centro servizi per anziani, con compartecipazione di personale sanitario e sociale.
Relazione con Consiglio dei Sanitari
Richiesta di parere tecnico (atto interno documentale) e Delibera finale motivata
Richiesta di parere obbligatorio al Consiglio dei Sanitari sulla riorganizzazione di due reparti ospedalieri; successiva deliberazione del DG che ne recepisce i suggerimenti.
Come evidenziato, il Direttore Generale esercita queste competenze tramite atti formali (delibere, provvedimenti, protocolli) che danno concretezza ai suoi poteri. La normativa toscana fornisce il quadro entro cui il DG opera, garantendo sia autonomia gestionale (nella conduzione economica e organizzativa dell’ASL) sia meccanismi di partecipazione e controllo (tramite il coinvolgimento di organi come il Consiglio dei Sanitari e la concertazione con la Regione e i Comuni). In conclusione, il DG di un’ASL toscana è figura centrale in grado di unire capacità manageriali, visione strategica e sensibilità istituzionale, assicurando che la sanità locale funzioni in modo efficace, integrato con il sociale e sempre orientato alle esigenze della collettività, nel rispetto delle leggi e degli indirizzi regionali.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il Direttore Generale (DG) di un’Azienda Sanitaria Locale (ASL) in Toscana svolge un ruolo centrale nella gestione integrata dei servizi sanitari e socio-sanitari, garantendo l’efficienza economica, la nomina dei dirigenti, l’attuazione dei piani regionali, il coordinamento dei servizi e il dialogo con gli organi consultivi interni. Le sue competenze sono definite dalla normativa regionale e nazionale, che assicurano autonomia gestionale e meccanismi di controllo.
· Controllo economico-finanziario: Il DG è responsabile dell’equilibrio finanziario dell’ASL, adottando e approvando bilanci preventivi e consuntivi con delibere formali, sottoposti a revisione interna ed esterna per garantire trasparenza e correttezza nella gestione delle risorse pubbliche.
· Nomina dei dirigenti sanitari: Il DG nomina, sospende o revoca i dirigenti chiave dell’ASL, come il Direttore Sanitario, Amministrativo, dei Servizi Sociali e della Rete Ospedaliera, attraverso provvedimenti formali e selezioni basate su albi regionali, assicurando un team di vertice competente e integrato.
· Attuazione dei piani regionali: Il DG traduce a livello locale il Piano Sanitario e Sociale Integrato Regionale (PSSIR) in piani attuativi concreti, adottando delibere che organizzano servizi, allocano risorse e introducono nuove iniziative in linea con gli obiettivi regionali.
· Coordinamento dei servizi sanitari e sociali: Il DG coordina l’integrazione socio-sanitaria, partecipando a Società della Salute e collaborando con i Comuni tramite protocolli d’intesa per garantire un’offerta unitaria e sinergica di servizi sanitari e sociali sul territorio.
· Relazione con il Consiglio dei Sanitari: Il DG mantiene un rapporto istituzionale con il Consiglio dei Sanitari, organo consultivo composto da professionisti sanitari, che fornisce pareri obbligatori su decisioni tecnico-sanitarie rilevanti, rafforzando la partecipazione interna e la qualità delle scelte aziendali.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è il ruolo del Direttore Generale nell’equilibrio economico-finanziario dell’ASL?
Il DG è responsabile della gestione delle risorse pubbliche e dell’approvazione del bilancio aziendale (preventivo, pluriennale e consuntivo), garantendo trasparenza e sostenibilità economica.
2. Chi nomina i dirigenti apicali dell’ASL?
Il DG nomina il Direttore Sanitario, il Direttore Amministrativo, il Direttore dei Servizi Sociali e il Direttore della Rete Ospedaliera, scegliendoli tra gli idonei iscritti negli albi regionali.
3. Come il DG attua la programmazione regionale?
Tramite piani attuativi aziendali, il DG traduce gli obiettivi del PSSIR in azioni concrete sul territorio, come l’apertura di nuove strutture o il potenziamento dei servizi domiciliari.
4. In che modo il DG coordina i servizi sanitari e sociali?
Favorisce l’integrazione tra sanità e sociale, anche attraverso protocolli d’intesa con Comuni e Società della Salute, per garantire continuità assistenziale e presa in carico globale.
5. Che cos’è il Consiglio dei Sanitari e quale rapporto ha con il DG?
È un organo consultivo composto da professionisti sanitari. Il DG deve acquisirne il parere obbligatorio su atti rilevanti come riorganizzazioni, investimenti e piani clinici.
6. Quali atti amministrativi utilizza il DG per esercitare le sue funzioni?
Delibere di bilancio, provvedimenti di nomina, piani attuativi, protocolli d’intesa e richieste di parere tecnico sono gli strumenti principali del DG.
7. Come viene garantita la trasparenza nelle nomine dirigenziali?
Le nomine sono pubblicate sul Bollettino Ufficiale della Regione Toscana e devono rispettare criteri di professionalità e pubblicità previsti dalla normativa.
8. Qual è il ruolo del DG nelle Società della Salute?
Il DG partecipa agli organi decisionali delle SdS e approva gli atti costitutivi, contribuendo alla gestione integrata dei servizi socio-sanitari locali.
9. Come viene valutata l’efficacia dell’azione del DG?
Il DG è sottoposto a valutazione annuale da parte della Regione, in base al raggiungimento degli obiettivi previsti dal PSSIR e dai piani attuativi aziendali.
10. Quali sono le fonti normative che regolano le competenze del DG?
Le principali sono la L.R. 40/2005 e il D.Lgs. 502/1992, che definiscono i poteri gestionali, organizzativi e di coordinamento del DG all’interno del sistema sanitario regionale.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Controllo economico-finanziario
Attuazione dei piani regionali
Coordinamento dei servizi sanitari e sociali
Relazione con il Consiglio dei Sanitari
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Controllo economico-finanziario
Attuazione dei piani regionali
Coordinamento dei servizi sanitari e sociali
Relazione con il Consiglio dei Sanitari
5. Sindaco
Introduzione
Il Sindaco, in qualità di rappresentante e principale autorità di un Comune, svolge un ruolo chiave nell’organizzazione e nell’erogazione dei servizi socio-sanitari a livello locale. In Toscana, come nel resto d’Italia, i servizi socio-sanitari sono interventi integrati che coniugano l’ambito sociale e quello sanitario, garantendo assistenza alle persone in condizioni di bisogno sia dal punto di vista sociale (es. assistenza domiciliare, supporto economico, servizi alla disabilità) sia sanitario (es. cure di base, servizi per la salute mentale). La normativa toscana, in armonia con le leggi nazionali, definisce con chiarezza le competenze del Sindaco in questo settore, delineandone responsabilità, poteri e strumenti operativi. Il quadro normativo di riferimento include:· Legislazione nazionale di base: il Testo Unico degli Enti Locali (D.lgs. 267/2000), che stabilisce le funzioni fondamentali del Sindaco (ad esempio, responsabilità amministrativa sull’ente e poteri di ordinanza urgente); la Legge quadro nazionale n. 328/2000, che ha introdotto il sistema integrato dei servizi sociali a livello territoriale (recepita in Toscana con leggi regionali); e le norme sanitarie nazionali che attribuiscono al Sindaco compiti di autorità sanitaria locale per alcuni aspetti (come il Regio Decreto n. 1265/1934, testo unico delle leggi sanitarie, in parte superato ma ancora rilevante per le ordinanze sanitarie locali).
· Normativa regionale toscana: la Legge Regionale Toscana 40/2005 (“Disciplina del servizio sanitario regionale”), e la Legge Regionale Toscana 41/2005 (“Sistema integrato di interventi e servizi per la tutela dei diritti di cittadinanza sociale”), entrambe emanate a seguito della riforma nazionale, delineano il modello integrato socio-sanitario in Toscana. Queste leggi regionali specificano come i Comuni, attraverso i Sindaci, concorrano alla programmazione, gestione e controllo dei servizi socio-sanitari in collaborazione con la Regione e le aziende sanitarie locali (ASL). Inoltre, atti successivi (modifiche di legge e delibere regionali) hanno introdotto strumenti organizzativi peculiari, come le Zone-distretto socio-sanitarie e le Società della Salute, che formalizzano il coordinamento fra Comuni e ASL a livello sub-provinciale.
Di seguito, il capitolo è suddiviso in paragrafi che illustrano le principali aree di competenza del Sindaco in materia di servizi socio-sanitari, seguendo gli argomenti elencati (Responsabilità amministrativa, Rappresentanza istituzionale, Nomina dei responsabili di servizio, Ordinanze urgenti, Coordinamento con enti sovracomunali, Controllo e vigilanza). Per ciascun ambito vengono forniti: una spiegazione chiara del ruolo del Sindaco, i riferimenti normativi specifici (leggi statali, leggi regionali toscane, eventuali delibere), esempi concreti di applicazione, e gli atti amministrativi tipicamente adottati (delibere di Giunta o Consiglio comunale, ordinanze, protocolli d’intesa, ecc). Questo approccio permetterà di comprendere in modo didattico come la figura del Sindaco si inserisca nella governance locale dei servizi socio-sanitari in Toscana, garantendo ai cittadini la fruizione di interventi integrati e di qualità.
1. Responsabilità amministrativa del Sindaco
Il Sindaco detiene la responsabilità amministrativa generale sul funzionamento dell’ente locale (il Comune) e quindi sovrintende anche alla gestione dei servizi socio-sanitari di competenza comunale. In termini semplici, ciò significa che il Sindaco indirizza e coordina l’attività dell’amministrazione comunale nel settore sociale e, per quanto di competenza locale, sanitario. Ai sensi dell’art. 50 del D.lgs. 267/2000 (Testo Unico Enti Locali, TUEL), “il sindaco [...] è l’organo responsabile dell’amministrazione del comune” e “sovrintende al funzionamento dei servizi e degli uffici nonché all’esecuzione degli atti”. Questo principio di carattere generale si applica naturalmente anche ai servizi alla persona: il Sindaco guida la predisposizione dei piani e programmi locali in materia sociale e socio-sanitaria e ne garantisce l’attuazione tramite la macchina comunale.
Nell’ordinamento toscano, i Comuni sono investiti di funzioni precise in ambito sociale. La Legge Regionale Toscana 41/2005, art. 11 stabilisce che “i comuni sono titolari della funzione fondamentale concernente la progettazione e gestione del sistema locale dei servizi sociali ed erogazione delle relative prestazioni ai cittadini”. Ciò vuol dire che spetta ai Comuni (singolarmente o associati) pianificare i servizi sociali sul territorio, organizzare le attività assistenziali e fornire prestazioni come asili nido, assistenza domiciliare agli anziani e disabili, sostegno alle famiglie in difficoltà, ecc. Tali compiti rientrano tra le funzioni amministrative fondamentali dell’ente locale, attribuite dalla legge regionale in attuazione della legge quadro nazionale n. 328/2000. Il Sindaco, in quanto capo dell’amministrazione comunale, si fa carico di tale responsabilità promuovendo azioni e deliberazioni di Giunta o Consiglio comunale affinché il Comune adotti gli strumenti di programmazione richiesti (come ad esempio il Piano di zona dei servizi sociali o il Piano integrato di salute a livello di zona-distretto, di cui parleremo più avanti).
Con Responsabilità amministrativa del Sindaco in questo contesto, dunque, si intende: guidare e supervisionare l’operato del Comune nei servizi socio-sanitari. Un esempio concreto è l’approvazione del piano comunale dei servizi socio-sanitari. In pratica, il Sindaco e la sua Giunta predispongono indirizzi strategici su come organizzare i servizi sociali e l’integrazione con quelli sanitari sul territorio comunale (ad es. quali progetti attivare per gli anziani fragili, come coordinarsi con i medici di base e il distretto sanitario locale, ecc.). Tali indirizzi vengono formalizzati con una delibera di Giunta comunale di indirizzo e sottoposti eventualmente al Consiglio per gli aspetti programmatori generali. Questo atto amministrativo pianificatorio rientra nelle attribuzioni della giunta comunale, guidata e presieduta dal Sindaco. Attraverso di esso, il Sindaco orienta la macchina amministrativa: i funzionari comunali dovranno poi tradurre il piano in azioni concrete (bandi, convenzioni con soggetti del terzo settore, assunzione di personale assistenziale, ecc.), e il Sindaco ne verifica l’esecuzione.
Da un punto di vista normativo, oltre al TUEL e alla L.R. 41/2005 già citati, sono spesso pertinenti lo Statuto comunale e i regolamenti locali: il Comune infatti può dotarsi di un Regolamento dei servizi sociali che dettaglia l’organizzazione di questi interventi, in coerenza con le leggi. Anche tali atti, approvati dal Consiglio comunale su proposta del Sindaco/Assessore competente, rientrano nella responsabilità amministrativa di pianificazione e indirizzo politico-amministrativo. In sintesi, il Sindaco assicura che l’ente locale adempia ai propri compiti socio-sanitari, fungendo da garante politico e amministrativo verso la comunità: se i servizi non funzionano o non rispondono ai bisogni, sarà il Sindaco a dover rendere conto ai cittadini e a intervenire (ad esempio chiedendo correzioni, stanziando maggiori risorse in bilancio per questi servizi, ecc.).
Dal lato sanitario stretto, la programmazione locale integrata avviene in sede di zona-distretto (un ambito territoriale che raggruppa più comuni afferenti a una stessa ASL). In Toscana, lo strumento principale è il Piano Integrato di Salute (PIS), documento di programmazione socio-sanitaria zonale. Sebbene il PIS sia approvato dalla Conferenza zonale dei Sindaci (vedremo più avanti), il Sindaco del singolo Comune contribuisce attivamente alla sua definizione, portando le istanze della propria comunità. Inoltre, ogni Comune può prevedere un Piano comunale più dettagliato o piani di settore (es. per le politiche sociali), che poi confluiscono nella programmazione di zona. Ad esempio, un Comune può dotarsi di un Piano regolatore dei servizi sociali a livello comunale, che viene deliberato dalla Giunta su impulso del Sindaco e fornisce il quadro di tutti i servizi socio-assistenziali locali (minori, anziani, disabili, povertà, ecc.), spesso in coerenza con gli obiettivi del PIS zonale.
In concreto, immaginiamo un caso: la Giunta comunale adotta una deliberazione di indirizzo per riorganizzare i servizi di assistenza domiciliare agli anziani, prevedendo più ore di servizio e l’attivazione di un centro diurno integrato col servizio infermieristico dell’ASL. Questa delibera, promossa dal Sindaco, rappresenta la responsabilità amministrativa in azione: stabilisce la rotta che gli uffici comunali dovranno seguire (anche tramite accordi con l’ASL, se necessario), mettendo il Sindaco in prima linea nel garantire che le decisioni prese si traducano in servizi migliori per i cittadini.
2. Rappresentanza istituzionale
Un altro fondamentale ruolo del Sindaco è la rappresentanza istituzionale del Comune in ambito socio-sanitario. In generale, per legge, “il sindaco rappresenta l’ente” (art. 50 TUEL): ciò vale in ogni settore amministrativo, ma assume un rilievo particolare quando il Comune interagisce con altri enti e istituzioni per coordinare le politiche sociali e sanitarie. In Toscana vi sono sedi specifiche in cui il Sindaco esercita questa rappresentanza: conferenze dei Sindaci, consorzi socio-sanitari, tavoli di coordinamento con l’ASL e la Regione, convenzioni interistituzionali, ecc. Attraverso tali organismi, il Sindaco porta la voce della comunità locale nel più ampio contesto della programmazione sanitaria e sociale territoriale.
A livello di azienda sanitaria locale (ASL): è istituita la Conferenza aziendale dei Sindaci di ciascuna ASL, di cui fanno parte tutti i Sindaci dei Comuni ricompresi nell’ambito territoriale di quella ASL. La LR 40/2005 prevede questo organismo (art. 12) quale sede di indirizzo e verifica sull’operato dell’ASL: la conferenza aziendale, presieduta da un Sindaco scelto dai colleghi, esercita funzioni di indirizzo, verifica e valutazione rispetto alla programmazione locale sanitaria. In pratica, in quella sede il Sindaco rappresenta il proprio Comune nel discutere, ad esempio, il piano attuativo locale dei servizi sanitari (Piano attuativo locale – PAL), le criticità dei servizi ospedalieri o territoriali, la nomina del direttore generale dell’ASL (su cui la conferenza esprime un parere), e altre decisioni strategiche. Il Sindaco ha dunque un ruolo istituzionale di collegamento tra il Comune e l’azienda sanitaria: porta le esigenze della popolazione locale (es. la richiesta di potenziare un distretto sanitario periferico, o di attivare un servizio di guardia medica in una frazione) all’attenzione dell’ASL, e al contempo riferisce al proprio Comune gli indirizzi generali della programmazione sanitaria decisi a livello di ASL.
A livello di zona-distretto socio-sanitaria: esiste la Conferenza zonale dei Sindaci (o Conferenza zonale integrata, se integrata col direttore dell’ASL), prevista dalla LR 41/2005 (art. 34) e dalla LR 40/2005 (art. 12 bis). Questa conferenza raggruppa tutti i Sindaci di una stessa zona-distretto (un’area sub-provinciale più ristretta, spesso coincidente con una Società della Salute, dove presente). È importante sottolineare che “in ciascuna delle zone-distretto è istituita la conferenza zonale dei sindaci, cui partecipano tutti i sindaci dell’ambito”. Ciò significa che ogni Sindaco, personalmente o tramite un delegato (di solito l’Assessore ai servizi sociali), deve sedere in questa conferenza per rappresentare il proprio Comune. In tale sede, più operativa e vicina al territorio, si discutono le politiche socio-sanitarie integrate: la conferenza zonale approva il Piano Integrato di Salute (PIS) della zona, ossia il documento che pianifica congiuntamente interventi sociali e sociosanitari per tutti i comuni dell’area, in accordo con l’ASL. Inoltre, la conferenza zonale può adottare protocolli e convenzioni e funge da luogo di concertazione con altri attori locali (es. rappresentanti dei cittadini, terzo settore).
Parte della rappresentanza istituzionale del Sindaco si esplica anche tramite la partecipazione ad accordi interistituzionali. Ad esempio, qualora il Comune aderisca a una convenzione con l’ASL per gestire insieme un servizio (come un centro socio-sanitario integrato, oppure un Punto Unico di Accesso dove operatori comunali e sanitari lavorano fianco a fianco), è il Sindaco (autorizzato da una delibera di Consiglio o di Giunta) a firmare l’accordo a nome del Comune. Un caso concreto: un Comune decide di aderire a una convenzione proposta dalla ASL per co-finanziare l’inserimento di assistenti sociali comunali nelle Case della Salute (strutture territoriali sociosanitarie). Il Sindaco porterà in Giunta una delibera di adesione alla convenzione, approvandone il testo e impegnando il Comune al rispetto dei termini pattuiti (ad esempio, mettendo a disposizione personale o fondi). Firmando quella convenzione con il Direttore Generale dell’ASL, il Sindaco rappresenta il Comune negli impegni presi e formalizza la cooperazione istituzionale. Questo corrisponde all’esempio citato di adesione a convenzione con l’ASL per servizi integrati. Tale atto è tipicamente deliberato e autorizzato dalla Giunta o dal Consiglio comunale, a seconda dell’oggetto e del valore economico, e vede il Sindaco come primo firmatario per il Comune.
Sul piano normativo, la cornice che consente questi accordi è data sia da norme generali (art. 15 della Legge 241/1990, che permette accordi tra pubbliche amministrazioni) sia da previsioni specifiche: la LR 41/2005, ad esempio, all’art. 49 comma 1 stabilisce che “i comuni e le aziende unità sanitarie locali [...] individuano modalità organizzative di raccordo per la gestione dei servizi [...] mediante accordi o convenzioni”. Questa disposizione incoraggia formalmente i Sindaci e le ASL a stipulare accordi di collaborazione per integrare i rispettivi interventi (sociali del Comune, sanitari dell’ASL) in favore dei cittadini. Tali accordi possono assumere varie forme tecniche: protocolli d’intesa, convenzioni, accordi di programma. Gli accordi di programma, in particolare, sono strumenti previsti dal TUEL (art. 34) per realizzare opere o interventi complessi coinvolgendo più enti: ad esempio, i Comuni di una zona e la ASL potrebbero sottoscrivere un accordo di programma per creare una rete territoriale di assistenza ai disabili, condividendo strutture e risorse.
Un’ulteriore sede di rappresentanza istituzionale è la Conferenza regionale dei Sindaci (prevista sempre dalla LR 40/2005, art. 11), organismo che riunisce in Toscana rappresentanti di tutti i Sindaci a livello regionale, con funzioni consultive verso la Regione in materia di sanità e politiche sociali integrate. In tale conferenza, istituita presso la Regione, siedono tipicamente i Sindaci (o Assessori) designati a rappresentare le varie Conferenze zonali/aziendali, e possono intervenire direttamente anche Sindaci di città capoluogo. La Conferenza regionale esprime pareri sul Piano Sanitario e Sociale Integrato Regionale e svolge anche una funzione di monitoraggio complessivo: ad esempio, “valuta annualmente lo stato dell’organizzazione e dell’efficacia dei servizi” socio-sanitari toscani. Attraverso questa struttura, la voce dei territori (portata dai Sindaci) viene ascoltata a livello regionale, garantendo che le politiche regionali tengano conto delle esigenze locali.
In sintesi, la rappresentanza istituzionale del Sindaco in ambito socio-sanitario si concretizza soprattutto nel farsi portavoce della comunità e nel partecipare agli organi collegiali predisposti per la coprogettazione e la gestione integrata dei servizi. Il Sindaco “mette la faccia” nelle relazioni con gli altri enti: ad esempio, in incontri con la Regione per discutere del funzionamento di un ospedale locale, o nelle assemblee dei soggetti consorziati (come le Società della Salute, dove esistenti). Proprio le Società della Salute (SdS) meritano un cenno: si tratta di consorzi volontari tra Comuni e ASL, nati sperimentalmente in Toscana, per gestire in forma unificata i servizi socio-sanitari di una data area. Dove la SdS è stata costituita, il Sindaco vi aderisce come socio (di solito delegando un assessore) e spesso il Presidente della SdS è uno dei Sindaci dell’area eletto dai colleghi. Anche questa è una forma di rappresentanza istituzionale: il Sindaco presidente di SdS rappresenta tutti i Comuni consorziati nei rapporti con la ASL e la Regione, mentre ciascun Sindaco rappresenta il proprio Comune nell’assemblea della SdS. Sebbene le SdS non siano ovunque (in alcune zone si è preferito mantenere la Conferenza zonale senza creare un ente ad hoc), laddove attive esse incarnano il modello toscano di integrazione spinta: il Sindaco vi gioca un ruolo simile a quello nella Conferenza zonale, ma all’interno di un soggetto giuridico dotato di personalità propria.
Un esempio pratico di rappresentanza istituzionale può essere il seguente: la Regione lancia un progetto per l’integrazione dei servizi sociali con i Centri per l’impiego (ambito di inclusione socio-lavorativa), e chiede ai Comuni di sottoscrivere un protocollo d’intesa insieme all’ASL e all’Agenzia regionale per il lavoro. Il Sindaco, riconoscendo l’opportunità per i cittadini del suo Comune, partecipa ai tavoli di lavoro regionali e infine sottoscrive il protocollo (atto di adesione deliberato dal Comune). In questo modo egli rappresenta il Comune in un accordo sovracomunale e assume impegni condivisi (come mettere a disposizione operatori sociali comunali presso il centro per l’impiego locale, in cambio di finanziamenti regionali). Questo tipo di attività riflette esattamente la competenza di rappresentanza istituzionale: senza l’intervento attivo del Sindaco, il Comune rischierebbe di rimanere ai margini di iniziative più ampie, mentre grazie a tale coinvolgimento la comunità locale viene inclusa nei programmi sovracomunali.
3. Nomina dei responsabili di servizio
La gestione efficace dei servizi socio-sanitari comunali richiede figure professionali dedicate (dirigenti o funzionari responsabili dei settori “Servizi Sociali” e affini). Il Sindaco ha il potere-dovere di nominare i responsabili dei servizi e degli uffici del Comune, compresi quelli che si occupano di ambito sociale. Questa funzione rientra nelle prerogative organizzative riconosciute al Sindaco dalla legge. In particolare, l’art. 50 comma 10 del TUEL stabilisce che “il sindaco [...] nomina i responsabili degli uffici e dei servizi, attribuisce e definisce gli incarichi dirigenziali [...] secondo i criteri stabiliti dagli articoli 109 e 110”. Ciò significa in pratica che spetta al Sindaco (nelle forme previste dallo statuto e dai regolamenti comunali) designare chi dirige i vari settori dell’ente. Nel nostro caso, la nomina più rilevante è quella del Responsabile dei Servizi Sociali comunali (talvolta denominato “Responsabile dell’Area Servizi alla Persona” o simili).
Nelle città più grandi, i Servizi Sociali costituiscono un’area dirigenziale: vi è un Dirigente a capo del settore (assunto per concorso o incaricato a tempo determinato, a seconda dei casi). Il Sindaco, di norma su indirizzo politico e sentito il parere della Giunta, attribuisce l’incarico dirigenziale a tale persona (selezionata tramite procedure di evidenza pubblica o scelta tra i dirigenti di ruolo disponibili). Nei comuni medio-piccoli che non hanno dirigenti, la legge permette di nominare funzionari con incarico di posizione organizzativa come responsabili di servizio; anche in questo caso interviene l’organo politico: spesso è la Giunta comunale (presieduta dal Sindaco) a formalizzare la nomina con una delibera, su proposta del Sindaco stesso. Ad esempio, in un Comune di 5.000 abitanti privo di dirigenti, il Sindaco può proporre di assegnare l’incarico di Responsabile del Servizio Sociale a un funzionario di categoria D esperto nel settore, e la Giunta approva la delibera di nomina che conferisce a quel funzionario le responsabilità di gestione (compiti finanziari, organizzazione del personale, ecc.) per l’area sociale.
Nella pratica quotidiana, questo potere del Sindaco è cruciale perché selezionare le persone giuste ai posti giusti può determinare il buon andamento dei servizi. Un esempio concreto: alla scadenza dell’incarico del precedente dirigente dei servizi sociali, il Sindaco nomina il nuovo Responsabile dell’Ufficio Servizi alla Persona. Questa nomina avviene tramite un atto monocratico (decreto sindacale) se si tratta di scegliere tra dirigenti già in organico, oppure con delibera di Giunta se implica un’assunzione esterna o una designazione in assenza di un dirigente. Con tale atto, il Sindaco individua la figura professionale (ad esempio, un assistente sociale con comprovata esperienza gestionale) che dovrà dirigere i servizi sociali comunali: costei/lui si occuperà di coordinare gli assistenti sociali, gestire il budget del settore, curare i rapporti con ASL per l’integrazione socio-sanitaria, ecc. Il Sindaco, avendo effettuato la nomina, mantiene poi un potere di indirizzo e controllo su questo responsabile: attraverso riunioni periodiche di Giunta e direttivi comunali, verifica che gli obiettivi (ad esempio, riduzione delle liste d’attesa per l’asilo nido comunale, attivazione di progetti per i senza dimora in concerto con la ASL, ecc.) vengano perseguiti. In caso di gravi inadempienze, sempre il Sindaco può revocare l’incarico o non rinnovarlo a fine mandato, come previsto dalle norme (il TUEL art. 109 e lo statuto comunale disciplinano questi aspetti).
Da sottolineare che la nomina dei responsabili non riguarda solo il personale comunale interno. Spesso il Sindaco è chiamato a designare rappresentanti del Comune in organismi esterni o enti partecipati che operano nel settore socio-sanitario. Ad esempio, se il Comune fa parte di un’Azienda pubblica di servizi alla persona (ASP) che gestisce una RSA (residenza sanitaria assistita) per anziani, il Sindaco potrebbe nominare un membro nel CdA di tale ASP. Secondo l’art. 50 comma 8 TUEL “il sindaco [...] provvede alla nomina, alla designazione e alla revoca dei rappresentanti del comune presso enti, aziende ed istituzioni”. Dunque ricade sul Sindaco anche la scelta di chi rappresenterà il Comune in consorzi, fondazioni o comitati legati a servizi sociali (ad es. il comitato di coordinamento del Plus – Piano locale unitario dei servizi – se previsto, o il consiglio direttivo della Società della Salute). Tali designazioni, sebbene non interne al Comune, sono complementari alla gestione del sistema socio-sanitario locale e il Sindaco vi provvede generalmente con decreti motivati, scegliendo persone di fiducia o tecnicamente competenti.
Tornando all’ambito strettamente comunale, il Sindaco spesso delega all’Assessore ai Servizi Sociali il compito di seguire operativamente il settore; tuttavia, la firma formale sugli atti di nomina rimane la sua (o della Giunta). Nel caso citato nella traccia – nomina del responsabile dell’ufficio servizi alla persona – possiamo immaginare la scena: l’Assessore competente propone un nominativo, il Sindaco concorda e in Giunta si approva la delibera di nomina. Questo atto amministrativo fa parte delle competenze organizzative del Sindaco, strumenti attraverso cui egli struttura l’apparato comunale per attuare le politiche socio-sanitarie pianificate.
È importante evidenziare che le norme prevedono criteri e vincoli per queste nomine: ad esempio, l’art. 109 TUEL e i contratti collettivi richiedono che, nei comuni privi di dirigenti, la nomina di responsabili di servizio avvenga con provvedimento motivato che assegna le funzioni dirigenziali a funzionari interni (spesso il Segretario comunale coordina se l’ente è molto piccolo). In comuni più grandi, l’assunzione di un nuovo dirigente dei servizi sociali deve avvenire tramite concorso pubblico, dopodiché il Sindaco formalizza l’incarico. In sintesi, il Sindaco non decide arbitrariamente, ma all’interno di regole di trasparenza; ciò non toglie che la sua scelta (ad esempio chi dirigere tra i vincitori di un concorso, o a quale persona affidare l’interim di un settore) possa orientare sensibilmente l’approccio del Comune ai servizi socio-sanitari (più innovativo, più attento a certi bisogni, ecc., a seconda della professionalità scelta).
Perché questa competenza è rilevante? Perché un buon dirigente dei servizi sociali può fare la differenza nell’attuare i programmi: il Sindaco che nomina una persona qualificata ed energica assicura ai cittadini una migliore gestione dei servizi. Viceversa, scelte poco accurate possono riflettersi negativamente sull’efficienza e sulla qualità dell’assistenza erogata. Ecco perché, pur essendo una funzione “interna” e spesso poco visibile, la nomina dei responsabili dei servizi è uno dei poteri strategici del Sindaco sul fronte socio-sanitario.
4. Ordinanze urgenti in materia sanitaria e igienica
In situazioni di emergenza sanitaria o igienico-sanitaria sul territorio comunale, il Sindaco è investito di speciali poteri di intervento immediato. Si tratta della competenza a emanare ordinanze contingibili e urgenti, provvedimenti straordinari con forza immediatamente precettiva, volti a prevenire o eliminare gravi pericoli per la salute pubblica o l’igiene. Questo potere discende storicamente dal ruolo del Sindaco come autorità sanitaria locale, e trova fondamento normativo nell’art. 50 comma 5 del TUEL: “in caso di emergenze sanitarie o di igiene pubblica a carattere esclusivamente locale le ordinanze contingibili e urgenti sono adottate dal sindaco, quale rappresentante della comunità locale”.
Cosa significa concretamente? Che di fronte a un’improvvisa situazione di rischio per la salute dei cittadini limitata al territorio comunale, il Sindaco può emettere un’ordinanza immediatamente esecutiva, anche in deroga alle norme ordinarie, per tutelare l’interesse pubblico. Ad esempio, se in una parte del Comune si verifica una contaminazione dell’acqua potabile o un focolaio epidemico localizzato (un caso di malattia infettiva che richiede misure urgenti), il Sindaco può ordinare la sospensione dell’uso dell’acqua e la distribuzione di acqua potabile tramite autobotti, oppure disporre la chiusura di una scuola o di un luogo pubblico per sanificazione. Queste ordinanze sono chiamate “contingibili e urgenti” proprio perché sono giustificate da contingenze non prevedibili e dalla necessità di agire con urgenza.
Nel contesto socio-sanitario, tipicamente il Sindaco emette ordinanze per questioni di igiene e sanità pubblica. Alcuni esempi di ordinanze sindacali in questo ambito:
· Ordinanza di chiusura temporanea di una struttura socio-sanitaria per motivi igienico-sanitari: proprio come indicato nell’esempio della tabella, se emerge che una casa di riposo per anziani sul territorio comunale presenta gravi carenze igieniche (supponiamo un’infestazione da parassiti, o locali non salubri con rischio per gli ospiti), il Sindaco – magari dopo una segnalazione della ASL o dei NAS – può emanare un’ordinanza per disporne l’immediata chiusura o la sospensione dell’attività fino a ripristino delle condizioni di sicurezza. L’atto sarà un’ordinanza contingibile e urgente, motivata dal rischio per la salute degli anziani e degli operatori.
· Ordinanza in materia di profilassi: se c’è il sospetto di un caso di meningite o altra malattia infettiva grave in una scuola, il Sindaco potrebbe ordinare interventi straordinari (chiusura temporanea della scuola, obbligo di profilassi antibiotica per chi è stato a contatto, ecc.), in collaborazione con l’autorità sanitaria (Dipartimento di Prevenzione della ASL).
· Ordinanza per emergenza ambientale con ricadute sanitarie: ad esempio, un incendio in un deposito potrebbe sprigionare diossina; il Sindaco può ordinare il divieto di consumo di prodotti agricoli locali e altre misure precauzionali per tutelare la salute pubblica.
· Ordinanza per emergenza igienica: il caso “classico” è l’ammasso di rifiuti non raccolti che crea un rischio sanitario (come avvenuto in varie emergenze rifiuti). Il Sindaco può requisire mezzi e personale per far rimuovere i rifiuti, con un’ordinanza urgente che bypassa le normali procedure.
Va ricordato che, secondo il TUEL, questi poteri sindacali valgono per emergenze “a carattere esclusivamente locale”. Se l’emergenza si estende oltre il territorio di un solo comune, allora intervengono autorità di livello superiore (Regione o Stato). Ad ogni modo, in prima battuta ogni Sindaco nel proprio Comune può agire: l’art. 50 comma 6 TUEL prevede che se l’emergenza colpisce più comuni, ciascun sindaco adotta le misure necessarie nel proprio, in attesa che subentrino le autorità competenti su scala più ampia. Ciò evidenzia l’importanza del tempestivo intervento locale.
In Toscana, il ruolo del Sindaco come autorità sanitaria locale è ulteriormente riconosciuto dalla legge regionale. Ad esempio, la LR 40/2005 all’art. 7 comma 1 lett. i) storico (dopo modifiche) affermava la “responsabilità del sindaco, in qualità di autorità sanitaria locale, nell’ambito della normativa statale” (disposizione poi abrogata/trasfusa altrove, ma il principio resta valido a livello statale). Anche il Regolamento sanitario regionale e i piani di prevenzione fanno riferimento alla collaborazione dei Sindaci nelle azioni di sanità pubblica.
Un caso di studio locale: in un comune toscano, a seguito di controlli, l’ASL segnala condizioni critiche in un asilo nido (muffe e carica batterica elevata nelle cucine). Il Sindaco emette un’ordinanza contingibile urgente disponendo l’immediata chiusura dell’asilo e il trasferimento dei bambini temporaneamente in un’altra struttura, ordinando contestualmente alla proprietà dell’edificio (se privato convenzionato) o ai competenti uffici comunali (se l’asilo è comunale) di provvedere a bonificare e mettere a norma i locali entro un termine per poter riaprire. Queste ordinanze hanno efficacia immediata: non occorre, per la loro validità, attendere approvazioni di altri organi (salvo la successiva convalida da parte del Consiglio comunale in certi casi, come previsto dall’art. 50 c.7 per ordinanze che riguardano orari e altri aspetti particolari introdotti nel 2008). In genere però per quelle sanitarie classiche, è il Sindaco che decide e firma.
È importante sottolineare che un’ordinanza urgente deve essere motivatissima e proporzionata: il Sindaco deve descrivere l’emergenza specifica e giustificare perché le misure ordinarie non sono sufficienti, adottando solo i provvedimenti strettamente necessari. In mancanza di tali requisiti, l’ordinanza può essere annullata dal tribunale amministrativo (TAR) su ricorso di chi vi abbia interesse. Per esempio, se un Sindaco disponesse la chiusura di tutte le attività commerciali di un quartiere per un problema igienico limitato a un solo edificio, l’atto sarebbe sproporzionato e passibile di annullamento.
Nella storia recente, i Sindaci toscani – come tutti i Sindaci italiani – hanno utilizzato i poteri di ordinanza in particolare durante l’emergenza COVID-19 (2020): ad inizio pandemia molti Sindaci hanno emanato ordinanze per istituire zone rosse locali o per imporre obblighi aggiuntivi (come l’uso di mascherine all’aperto prima che divenisse obbligo nazionale). Sebbene poi il governo centrale abbia accentrato la gestione dell’emergenza, questi esempi evidenziano come il Sindaco sia percepito dai cittadini come la prima autorità di prossimità per la tutela della salute pubblica.
In conclusione, la competenza sulle ordinanze urgenti consente al Sindaco di intervenire prontamente a difesa della salute collettiva nel territorio comunale. È un potere di natura eccezionale, da usare con prudenza ma che rappresenta un presidio fondamentale: i cittadini sanno che in caso di pericolo sanitario locale (acqua, cibo, epidemie, ambiente malsano) il loro Sindaco può emanare subito provvedimenti per proteggerli. Questo rafforza il ruolo del Sindaco come garante della sicurezza sanitaria locale e come terminale istituzionale più vicino ai bisogni immediati della popolazione.
5. Coordinamento con enti sovracomunali
L’ambito socio-sanitario richiede inevitabilmente un forte coordinamento tra il Comune e gli enti sovracomunali, in particolare la Regione Toscana e l’Azienda Sanitaria Locale (ASL). Il Sindaco svolge un ruolo di cerniera istituzionale, assicurando che le politiche e gli interventi del proprio Comune siano allineati e integrati con quelli più ampi del sistema sanitario regionale e delle reti sociali sovracomunali.
Abbiamo già accennato alla partecipazione del Sindaco alle conferenze dei Sindaci (aziendale e zonale) e alla stipula di accordi e convenzioni. Qui intendiamo per coordinamento con enti sovracomunali l’insieme delle attività collaborative e di co-programmazione che il Sindaco mette in atto con i livelli di governo superiori (Regione) o con organismi comprensoriali. Questo coordinamento è fondamentale perché, in base al principio di sussidiarietà, le politiche sociali e sanitarie sono condivise tra livelli diversi: la Regione definisce indirizzi e standard, le ASL gestiscono i servizi sanitari territoriali e ospedalieri, i Comuni gestiscono i servizi sociali e socio-assistenziali. Solo attraverso un raccordo costante si ottiene l’integrazione socio-sanitaria auspicata dalla legge.
In Toscana, strumenti specifici di coordinamento includono: accordi di programma, protocolli d’intesa, piani integrati e organismi partecipativi. Il Sindaco vi partecipa o li promuove in prima persona.
Ad esempio, la LR 41/2005 (art. 49) dispone che Comuni e ASL coordìnino la gestione delle attività integrate mediante accordi o convenzioni, definendo anche i rapporti finanziari. Questo significa che, per servizi dove c’è compresenza di competenze (es. un centro diurno per non autosufficienti, dove c’è sia componente sociale – assistenti, educatori – sia sanitaria – infermieri, fisioterapisti), il Sindaco deve raccordarsi con la direzione della ASL per stabilire chi fa cosa, con quali risorse e responsabilità. Spesso tali accordi vengono formalizzati in specifici protocolli d’intesa locale. Un esempio menzionato potrebbe essere l’accordo con la Regione Toscana per la co-progettazione dei servizi territoriali: in alcune progettualità sperimentali, la Regione invita i Comuni (rappresentati dai Sindaci) a co-designare interventi innovativi (es. progetti sulla telemedicina territoriale integrata con l’assistenza domiciliare comunale). Il Sindaco partecipa a questi tavoli regionali di co-progettazione e sottoscrive un protocollo d’intesa con la Regione e l’ASL per dare avvio alla sperimentazione su scala locale. Un atto del genere può essere autorizzato da una deliberazione di Giunta comunale (o anche dalla Conferenza dei Sindaci se di portata zonale), ed è finalizzato a coordinare le azioni tra livelli diversi: la Regione mette linee guida e magari finanziamenti, l’ASL ci mette il personale sanitario, il Comune i servizi sociali; tutti insieme concordano un piano operativo.
Un meccanismo istituzionale chiave di coordinamento è il Piano Sanitario e Sociale Integrato Regionale (PSSIR), che la Regione approva normalmente ogni tre anni. Durante la formazione di questo piano, i Sindaci (tramite la Conferenza regionale o ANCI Toscana) portano contributi e osservazioni: è un esempio di coordinamento dall’alto verso il basso. In parallelo, a livello locale, la predisposizione dei Piani Integrati di Salute (PIS) zonali è un esempio di coordinamento dal basso verso l’alto, in cui i Sindaci, d’intesa con l’ASL, elaborano piani coerenti con le linee regionali ma tarati sui bisogni locali. Il Sindaco qui funge da regista locale: apre tavoli con le associazioni, ascolta i direttori dei servizi ASL di zona, e insieme all’ASL co-elabora una bozza di PIS; poi, come visto, la Conferenza dei Sindaci la approva. Questo PIS a sua volta deve essere coordinato col Piano attuativo dell’ASL e inviato alla Regione per essere recepito. Dunque, vi è un ciclo continuo di coordinamento multi-livello, e i Sindaci ne sono protagonisti nella fase locale.
Il Sindaco deve coordinarsi anche con eventuali altri enti sovracomunali come la Provincia (un tempo aveva competenze socio-sanitarie, ad esempio sul collocamento disabili, ora in parte ridistribuite) oppure con la Conferenza zonale per l’istruzione o altri tavoli, se il tema socio-sanitario li coinvolge (es. integrazione scolastica di studenti disabili, dove serve concertazione tra Comune – servizi sociali -, ASL – unità multidisciplinare disabili -, e istituti scolastici).
Un aspetto peculiare toscano sono le Società della Salute (SdS) già citate. Dove attive, esse costituiscono l’ente deputato all’esercizio associato delle funzioni socio-sanitarie dei Comuni insieme all’ASL. In tal caso, il coordinamento avviene strutturalmente dentro la SdS: il Sindaco, insieme agli altri soci, adotta deliberazioni nell’assemblea della SdS per programmare e gestire i servizi integrati. In pratica, la SdS sostituisce la necessità di stipulare singole convenzioni tra Comune e ASL, perché è essa stessa la struttura integrata. L’assemblea dei soci della SdS, presieduta da un Sindaco come detto, fa da regia. Ad esempio, per attivare un nuovo servizio di Assistenza Domiciliare Integrata (ADI) in un territorio SdS, l’assemblea con tutti i Sindaci dell’area e i rappresentanti ASL approva un piano operativo e lo finanzia con un budget misto (fondi comunali + sanitari). Il Sindaco del comune capofila, spesso presidente di SdS, ha il compito di coordinare l’attuazione con il direttore della SdS.
Nei territori dove invece non c’è SdS, la legge toscana prevede comunque forme di gestione associata: ad esempio, i Comuni di una zona-distretto possono stipulare una convenzione per l’esercizio associato delle funzioni di integrazione socio-sanitaria, come previsto dall’art. 70-bis L.R. 40/2005. Tale convenzione tipicamente istituisce un Ufficio di piano zonale e meccanismi stabili di co-decisione. Anche qui, il Sindaco (soprattutto del comune capofila dell’ambito) è l’attore che coordina la predisposizione e firma la convenzione assieme agli altri Sindaci e al direttore ASL, garantendo che l’accordo di cooperazione sia operativo.
Un esempio pratico di coordinamento sovracomunale: i Sindaci di un’area (diciamo la zona Valdera) individuano il bisogno di un centro specialistico per disturbi dell’autismo a livello territoriale. Singolarmente nessun comune potrebbe realizzarlo. In coordinamento con la ASL e la Regione (che puo’ cofinanziare l’opera), i Sindaci stipulano un accordo di programma per creare questo centro, concordando che la ASL metterà personale sanitario specialistico, i Comuni metteranno educatori e fondi sociali, la Regione contribuirà per le strutture. Uno dei Sindaci (magari il Sindaco del comune dove sorgerà il centro) viene delegato a presiedere il tavolo di attuazione. Nasce così un progetto integrato sovracomunale. Senza il coordinamento istituzionale assicurato dai Sindaci tra i vari enti, iniziative del genere non sarebbero possibili.
In Toscana esistono anche linee guida regionali che orientano questo coordinamento: ad esempio, periodicamente la Giunta Regionale emana direttive per la programmazione di zona (una delle più recenti è la DGR 140/2019, che indicava le priorità regionali per i Piani integrati di salute 2020-2022). Tali documenti vengono discussi con ANCI Toscana (l’associazione dei Comuni) prima di essere finalizzati; ciò costituisce un ulteriore livello di coordinamento: la concertazione Regione-Sindaci. L’art. 35 della LR 41/2005 afferma che la conferenza zonale “svolge le attività di programmazione locale e le altre funzioni previste dalla normativa regionale”, evidenziando come il livello locale (Sindaci) attui indicazioni regionali adattandole al contesto.
In termini di atti amministrativi, oltre ai già menzionati protocolli e convenzioni, troviamo spesso: delibere di Giunta regionale che approvano schemi di accordo da proporre ai Comuni (la Giunta toscana può deliberare un Protocollo di intesa tipo da utilizzare per certi scopi, come previsto dall’art. 49 comma 4 LR 41/2005); delibere di Consiglio comunale che approvano convenzioni o accordi di programma; intese formalizzate in sede di Conferenza dei Sindaci su temi specifici (ad esempio l’Intesa per la nomina del responsabile di zona-distretto, figura di coordinamento individuata dai Sindaci insieme all’ASL). Tutti questi atti vedono il Sindaco come protagonista nella fase decisionale o esecutiva.
Riassumendo, la competenza di coordinamento con enti sovracomunali sottolinea la dimensione “orizzontale” e “verticale” del lavoro del Sindaco nei servizi socio-sanitari: orizzontale quando coordina con gli altri Sindaci (esercizio associato, zone-distretto, SdS), verticale quando coordina con la Regione e la ASL (piani integrati, accordi di programma regionali). Il risultato auspicato è una governance multilivello coerente, dove le politiche regionali si calano efficacemente nelle realtà locali tramite l’azione concertata dei Sindaci, e dove i bisogni locali risalgono ai livelli superiori grazie alla rappresentanza istituzionale dei Sindaci stessi.
6. Controllo e vigilanza sui servizi
Oltre a pianificare e coordinare, il Sindaco deve anche controllare e vigilare sull’effettiva erogazione e qualità dei servizi socio-sanitari nel proprio territorio. Questa competenza si esplica sia come vigilanza amministrativa sui servizi comunali e convenzionati, sia come verifica dei risultati delle politiche integrate.
In primo luogo, sul versante sociale, i Comuni hanno il compito di autorizzare, accreditare e vigilare sulle strutture socio-assistenziali presenti sul territorio. In Toscana, la LR 41/2005 stabilisce che rientra tra le funzioni comunali anche la “vigilanza e controllo delle strutture residenziali e semiresidenziali” che erogano servizi sociali. Ad esempio, case di riposo, comunità per minori, centri diurni per disabili: perché possano operare, necessitano di un’autorizzazione comunale e sono soggetti a controlli periodici sull’adeguatezza degli standard (igiene, personale qualificato, sicurezza, rispetto dei diritti degli ospiti). Il Sindaco, attraverso i suoi uffici (tipicamente in collaborazione con l’ASL per la parte sanitaria), sovrintende a queste ispezioni e controlli. Se qualcosa non va, può emettere diffide o provvedimenti fino alla revoca dell’autorizzazione. Questo è un tipico compito di vigilanza: assicurare che chi fornisce servizi socio-sanitari sul territorio comunale lo faccia secondo le regole e a beneficio degli utenti fragili. Possiamo immaginare il Sindaco che riceve la relazione annuale dal proprio ufficio autorizzazioni, dove si evidenzia ad esempio che una casa famiglia per disabili ha carenze; il Sindaco allora convoca i gestori o segnala alla Regione (che in Toscana tiene il Registro degli accreditati) chiedendo interventi correttivi.
In secondo luogo, il Sindaco controlla l’efficacia dei servizi erogati. Questa è una funzione più politica: valutare se i bisogni sociali e sanitari dei cittadini vengono soddisfatti, e se le risorse sono spese in modo efficiente. A livello locale, molti Sindaci presentano periodicamente in Consiglio comunale una relazione sullo stato dei servizi sociali (talvolta prevista dai regolamenti comunali), in cui illustrano quanti utenti sono stati assistiti, quali obiettivi sono stati raggiunti o mancano. Ad esempio, a fine anno il Sindaco può far predisporre al responsabile dei servizi sociali un report su quanti anziani hanno usufruito dell’assistenza domiciliare, con quali risultati (meno ricoveri impropri in ospedale? Più soddisfazione delle famiglie?), e su quella base valutare se potenziare il servizio. Questa attività non è strettamente codificata dalla legge come obbligo (sebbene alcune norme generali sul controllo strategico degli enti locali invitino a monitorare i servizi erogati), ma rientra nel buon esercizio del mandato del Sindaco. In alcune realtà si realizza con strumenti di program budgeting o Bilancio sociale comunale. In ogni caso, fa parte delle competenze del Sindaco vigilare politicamente affinché le azioni intraprese producano effetti positivi.
Su scala più ampia, come accennato, la Conferenza aziendale dei Sindaci ha per legge compiti di verifica e valutazione verso l’ASL, secondo il d.lgs 229/1999 e recepiti dalla LR 40/2005. Ciò significa che insieme gli altri Sindaci, il Sindaco controlla l’operato dell’ASL riguardo agli impegni presi nei piani (PAL, PIS). Ad esempio, a fine anno il Direttore Generale ASL presenta alla Conferenza dei Sindaci il consuntivo: se emergono disservizi (poniamo, tempi di attesa eccessivi per visite specialistiche nei distretti, o fondi regionali della non autosufficienza non completamente spesi) i Sindaci possono “bacchettare” l’ASL e chiedere correttivi. Addirittura, se la gestione fosse gravemente insufficiente, la Conferenza può proporre alla Regione la rimozione del Direttore Generale. È un potere forte (raramente esercitato) ma previsto dalla legge: i Sindaci, uniti, possono sfiduciare il manager sanitario locale. Questo evidenzia la loro funzione di controllo nell’interesse dei cittadini.
Sempre tramite la Conferenza zonale o aziendale, i Sindaci esaminano gli atti di bilancio dell’ASL e danno parere. Così verificano come la ASL spende i soldi nel territorio, se rispetta le priorità concordate (es. potenziare l’assistenza domiciliare integrata, finanziare i progetti sociali di zona, ecc.). Vengono anche coinvolti nella relazione sanitaria aziendale e negli altri strumenti di valutazione.
In Toscana inoltre esistono l’Osservatorio sociale regionale e l’Osservatorio di area vasta che raccolgono dati su servizi e bisogni (istituiti dalla LR 41/2005 all’art. 40 e art. 34 comma 3 per l’ambito zonale, supportati da accordi ANCI-Regione). I Sindaci contribuiscono a questi osservatori e ne utilizzano i rapporti (come il Rapporto sociale regionale annuale) per valutare l’andamento nel proprio Comune rispetto al contesto. Ad esempio, se il rapporto regionale indica che nel territorio X la copertura di posti in asilo nido è sotto la media regionale, il Sindaco di quel territorio può attivarsi per colmare il gap.
La funzione di vigilanza del Sindaco si estende anche alla trasparenza e alla tutela dei diritti degli utenti dei servizi socio-sanitari. Se arrivano segnalazioni o reclami (cittadini che si lamentano per un’assistenza scadente, o comitati di familiari che denunciano disagi in una RSA), il Sindaco ha il dovere quantomeno morale, se non giuridico, di attivarsi: chiedere chiarimenti ai gestori, coinvolgere la ASL (che tramite i propri ispettori può effettuare verifiche sanitarie) o i NAS se necessario. In alcuni casi, su temi particolarmente sensibili, il Sindaco istituisce commissioni consiliari di indagine sui servizi (per esempio, sulla qualità delle mense scolastiche o sull’abuso di alcol tra i giovani – facenti parte della prevenzione socio-sanitaria).
Per quanto riguarda gli atti amministrativi collegati al controllo/vigilanza, possiamo elencare: le determinazioni dirigenziali di diffida o sospensione verso strutture irregolari (adottate dai responsabili comunali ma su indirizzo e vigilanza del Sindaco/Assessore); le relazioni annuali che il Sindaco presenta; le delibere di Giunta di verifica di progetti (es. la Giunta può approvare una relazione di verifica sull’attuazione di un piano, come suggerito nell’esempio della tabella – “delibera di verifica” relativa alla relazione annuale sull’efficacia dei servizi). Questo ultimo, l’esempio concreto di Relazione annuale sull’efficacia dei servizi socio-sanitari comunali, possiamo immaginarlo così: il Comune redige un documento che analizza risultati e criticità dei servizi sociali e sociosanitari (numero di utenti serviti, risorse impiegate, indicatori di outcome come ad esempio la riduzione di ricoveri evitabili grazie all’assistenza territoriale; oppure la riduzione del numero di persone in lista d’attesa per un certo servizio sociale). La Giunta, con il Sindaco in testa, approva tale relazione in una seduta, magari la trasmette al Consiglio e alla Conferenza dei Sindaci di zona. Ciò istituzionalizza il momento di valutazione: se dall’analisi risulta che, ad esempio, il servizio di telesoccorso per anziani ha avuto poche adesioni, la Giunta potrà decidere di riorganizzarlo nell’anno successivo. In questo modo il controllo diventa leva per correggere e migliorare.
Anche la Regione richiede forme di rendicontazione: ad esempio sull’utilizzo del Fondo per la Non Autosufficienza (FNA) ciascun ambito territoriale deve riferire come sono stati spesi i fondi per l’assistenza a disabili e anziani gravissimi. I Sindaci coordinatori firmano tali rendiconti che servono alla Regione per verificare l’efficacia (quanti disabili hanno ricevuto assegni di cura, ecc.).
In conclusione, la competenza di controllo e vigilanza completa le responsabilità del Sindaco: non basta attivare servizi, occorre anche assicurarsi che funzionino correttamente e producano gli effetti desiderati. Il Sindaco agisce quindi come un “difensore civico” locale nel campo socio-sanitario, tenendo gli occhi aperti su come le politiche si traducono in realtà. Questo garantisce accountability (rendicontabilità) verso la cittadinanza: un Sindaco attento farà in modo di comunicare ai cittadini i risultati ottenuti (ad esempio con assemblee pubbliche sul welfare locale) e di intervenire prontamente se qualcosa nei servizi non va, usando i suoi poteri ispettivi o sollecitando gli organi competenti.
Tabella riassuntiva delle competenze del Sindaco in ambito socio-sanitario (Toscana)
Per chiarezza conclusiva, si riporta una tabella sintetica che riepiloga le sei aree di competenza trattate, associando a ciascuna alcuni riferimenti normativi toscani/nazionali di rilievo, gli atti amministrativi tipici e un esempio concreto di applicazione:
Competenza del Sindaco
Riferimenti normativi
Atto amministrativo tipico
Esempio concreto
1. Responsabilità amministrativa
D.lgs. 267/2000 art. 50 c.1-2; L.R. Toscana 41/2005 art. 11; Legge 328/2000 art. 6-8
Delibera di Giunta comunale di indirizzo politico; proposta di Piano di zona/PIS in Conferenza Sindaci
Approvazione del Piano comunale dei servizi socio-sanitari (indirizzi per assistenza anziani, disabili, minori nel Comune)
2. Rappresentanza istituzionale
D.lgs. 267/2000 art. 50 c.2 e c.8; L.R. Toscana 40/2005 art. 12 e art. 11; L.R. Toscana 41/2005 art. 34-35
Delibera di adesione/approvazione di accordo di programma o convenzione con ASL/Regione; decreto di nomina rappresentanti comunali in organismi sovracomunali
Adesione a una Convenzione con l’ASL per co-gestire un centro diurno (il Sindaco firma l’accordo a nome del Comune dopo delibera di Giunta)
3. Nomina dei responsabili di servizio
D.lgs. 267/2000 art. 50 c.10; art. 109; Statuto comunale; L.R. Toscana 41/2005 art. 51 (coordinatore sociale zonale)
Delibera di Giunta comunale di nomina di funzionario responsabile; Decreto sindacale di incarico dirigenziale; Delibera di Consiglio per nomina in enti correlati
Nomina del Responsabile dell’Ufficio Servizi alla Persona (assegnando l’incarico dirigenziale a un nuovo capo area sociale del Comune)
4. Ordinanze urgenti
D.lgs. 267/2000 art. 50 c.4-5; R.D. 1265/1934 (TULS) art. 217 e succ. mod.; D.Lgs. 112/1998 art. 117 (delega funzioni sanitarie ai Sindaci)
Ordinanza contingibile e urgente firmata dal Sindaco (pubblicata all’albo pretorio e notificata ai destinatari)
Ordinanza di chiusura temporanea di una struttura socio-sanitaria privata per gravi violazioni igieniche, con trasferimento degli ospiti altrove fino a ripristino condizioni adeguate
5. Coordinamento con enti sovracomunali
L.R. Toscana 40/2005 art. 12-bis (Conferenza zonale integrata); L.R. Toscana 41/2005 art. 49; art. 35; art. 70-bis L.R. 40/2005 (convenzione integrazione sociosanitaria)
Protocollo d’intesa o Accordo di programma sottoscritto da Sindaco con Regione/ASL; Convenzione tra Comuni e ASL approvata dalla Conferenza zonale; Delibera di Consiglio regionale con linee di indirizzo da recepire localmente
Accordo con Regione Toscana e altri Comuni per co-progettare un nuovo servizio territoriale (es. Centro per l’autismo), definendo impegni congiunti di ASL e Comuni (DGRT e deliberazioni comunali conseguenti)
6. Controllo e vigilanza
D.lgs. 267/2000 art. 50 c.1(responsabilità esecuzione atti); L.R. Toscana 41/2005 art. 11 c.2e(vigilanza strutture); L.R. Toscana 40/2005 art. 12 c.3(verifica conferenza sindaci); DPR 14/2017 (LEA) e normativa accreditamento regionale
Delibera di Giunta di presa d’atto/approvazione relazione verifica servizi; Rapporti periodici al Consiglio comunale; Lettera o segnalazione ufficiale all’ASL/Regione su disservizi; Atto di diffida verso gestore struttura
Relazione annuale sull’efficacia dei servizi socio-sanitari comunali: il Sindaco presenta in Consiglio un bilancio sociale in cui valuta i risultati degli interventi (es. aumento utenti assistiti a domicilio, soddisfazione, ecc.) e indica eventuali correttivi per l’anno successivo
Legenda: TUEL = Testo Unico Enti Locali (D.lgs. 267/2000); L.R. = Legge Regionale Toscana; ASL = Azienda Sanitaria Locale; PIS = Piano Integrato di Salute; SdS = Società della Salute; DGRT = Delibera di Giunta Regionale Toscana; LEA/LEPS = Livelli Essenziali di Assistenza sanitaria / Livelli Essenziali delle Prestazioni Sociali.
Conclusione: La figura del Sindaco, nell’ordinamento toscano dei servizi socio-sanitari, emerge come un nodo centrale di raccordo tra comunità locale e sistema regionale. Egli esercita poteri di governance (indirizzo, nomina, ordinanza), riveste ruoli di rappresentanza e coordinamento nei confronti di ASL e Regione, e sorveglia costantemente che le soluzioni messe in campo siano efficaci e rispettose dei diritti dei cittadini. Questa molteplicità di competenze garantisce che anche in un settore complesso e interistituzionale come quello socio-sanitario la dimensione locale abbia un presidio forte: il Sindaco, eletto dai cittadini, porta la dimensione umana e vicina nella programmazione e gestione dei servizi di welfare, assicurando che i principi di solidarietà e tutela della salute trovino concreta applicazione sul territorio. In un contesto, come quello toscano, orientato all’integrazione socio-sanitaria (come sottolineato dalla legislazione regionale e dall’esperienza delle SdS), il ruolo del Sindaco è ancor più decisivo nel costruire reti tra servizi sociali comunali e servizi sanitari dell’ASL, perseguendo l’obiettivo ultimo di un’assistenza unificata e continuativa al cittadino, soprattutto se fragile. Conoscere le competenze del Sindaco in questo ambito significa comprendere come funziona la governance locale della salute e del benessere, e come le politiche pubbliche riescono a incidere concretamente sulla vita delle persone attraverso l’azione sinergica di più istituzioni coordinate dal livello comunale.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il ruolo del Sindaco nei servizi socio-sanitari in Toscana è centrale e articolato, comprendendo responsabilità amministrative, rappresentanza istituzionale, nomina di responsabili, poteri di ordinanza urgente, coordinamento con enti sovracomunali e controllo sui servizi. Questa complessità riflette un sistema integrato che unisce aspetti sociali e sanitari per garantire assistenza di qualità alla comunità locale.
· Responsabilità amministrativa del Sindaco: Il Sindaco è responsabile dell’amministrazione comunale e guida la pianificazione e gestione dei servizi socio-sanitari, indirizzando l’attività dell’ente locale. La normativa nazionale (TUEL D.lgs. 267/2000) e regionale (L.R. 41/2005) attribuiscono ai Comuni la funzione fondamentale di progettare e gestire i servizi sociali, con il Sindaco che promuove piani locali e ne verifica l’attuazione. Ad esempio, può approvare una delibera di Giunta per riorganizzare l’assistenza domiciliare agli anziani, definendo indirizzi strategici e coordinandosi con l’ASL locale per integrare i servizi sanitari e sociali.
· Rappresentanza istituzionale: Il Sindaco rappresenta il Comune nelle sedi di coordinamento socio-sanitario, come le Conferenze dei Sindaci aziendali e zonali, consorzi, e tavoli con ASL e Regione. Partecipa all’approvazione del Piano Integrato di Salute (PIS) e sottoscrive accordi e convenzioni per la gestione integrata dei servizi. Le Società della Salute (SdS) costituiscono consorzi tra Comuni e ASL in cui il Sindaco può rivestire ruoli di rappresentanza e presidenza, favorendo l’integrazione territoriale. Un esempio pratico è la firma di protocolli d’intesa per progetti di inclusione socio-lavorativa con Regione e ASL.
· Nomina dei responsabili di servizio: Il Sindaco nomina i responsabili degli uffici comunali, in particolare il Responsabile dei Servizi Sociali, che coordina l’attuazione delle politiche socio-sanitarie. Tale nomina avviene tramite decreto sindacale o delibera di Giunta, rispettando criteri di trasparenza e procedure previste dal TUEL. Il Sindaco può anche designare rappresentanti comunali in enti esterni o partecipati, come Aziende pubbliche di servizi alla persona (ASP). La scelta di dirigenti qualificati è strategica per la buona gestione dei servizi.
· Ordinanze urgenti in materia sanitaria e igienica: Il Sindaco ha il potere di emanare ordinanze contingibili e urgenti per affrontare emergenze sanitarie o igienico-sanitarie di carattere locale, come contaminazioni dell’acqua, focolai epidemici, emergenze ambientali o igieniche. Queste ordinanze sono immediatamente efficaci e mirano a tutelare la salute pubblica nel territorio comunale, anche in collaborazione con la ASL. Un caso tipico è la chiusura temporanea di una struttura socio-sanitaria per gravi carenze igieniche. L’uso di questo potere richiede motivazioni chiare e proporzionate, pena l’annullamento da parte del TAR. Durante la pandemia COVID-19, i Sindaci hanno spesso esercitato questo ruolo di autorità sanitaria locale.
· Coordinamento con enti sovracomunali: Il Sindaco partecipa attivamente al coordinamento con Regione, ASL e altri enti sovracomunali per garantire l’integrazione socio-sanitaria. Attraverso accordi di programma, protocolli d’intesa e piani integrati, il Sindaco contribuisce alla co-progettazione e alla gestione condivisa dei servizi. Le Società della Salute rappresentano un modello di gestione associata, mentre in assenza di SdS si ricorre a convenzioni tra Comuni e ASL. Un esempio è l’accordo per realizzare un centro specialistico per disturbi dell’autismo a livello territoriale, frutto di collaborazione tra Sindaci, ASL e Regione. La concertazione si svolge anche tramite la Conferenza regionale dei Sindaci e linee guida regionali.
· Controllo e vigilanza sui servizi: Il Sindaco esercita vigilanza amministrativa e politica sul funzionamento e la qualità dei servizi socio-sanitari comunali e convenzionati. Autorizza e controlla le strutture residenziali e semiresidenziali, valuta i risultati delle politiche sociali e sanitarie, e può intervenire in caso di disservizi o segnalazioni. A livello zonale e aziendale, la Conferenza dei Sindaci verifica l’operato dell’ASL, esamina bilanci e relazioni sanitarie e può richiedere correttivi. Il Sindaco utilizza relazioni annuali e report per monitorare l’efficacia dei servizi e garantire trasparenza e tutela dei diritti degli utenti. La funzione di controllo completa il mandato del Sindaco come garante della qualità dell’assistenza
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Qual è la responsabilità amministrativa del Sindaco nei servizi socio-sanitari?
Il Sindaco sovrintende alla gestione dei servizi sociali e socio-sanitari comunali, guidando la programmazione locale e garantendo l’attuazione dei piani tramite delibere e indirizzi strategici.
2. In che modo il Sindaco rappresenta il Comune nelle politiche socio-sanitarie?
Attraverso la partecipazione a conferenze dei Sindaci (aziendali, zonali e regionali), consorzi e tavoli interistituzionali, il Sindaco porta le istanze locali nei processi decisionali sovracomunali.
3. Il Sindaco può nominare i responsabili dei servizi sociali comunali?
Sì, il Sindaco nomina i dirigenti o funzionari responsabili dei servizi sociali, attribuendo incarichi dirigenziali o organizzativi secondo le norme del TUEL e dello statuto comunale.
4. Quali poteri ha il Sindaco in caso di emergenze sanitarie locali?
Può emanare ordinanze contingibili e urgenti per tutelare la salute pubblica, ad esempio chiudere strutture non sicure, disporre profilassi o misure igienico-sanitarie immediate.
5. Come il Sindaco coordina con ASL e Regione Toscana?
Attraverso protocolli d’intesa, accordi di programma e partecipazione ai Piani Integrati di Salute (PIS), il Sindaco assicura l’integrazione tra servizi comunali e sanitari regionali.
6. Che ruolo ha il Sindaco nelle Società della Salute (SdS)?
Dove presenti, il Sindaco è socio della SdS e può presiederne l’assemblea, contribuendo alla gestione integrata dei servizi socio-sanitari a livello zonale.
7. Il Sindaco può firmare convenzioni con altri enti per servizi integrati?
Sì, previa delibera comunale, il Sindaco può sottoscrivere convenzioni con ASL, Regione o altri enti per gestire congiuntamente servizi come assistenza domiciliare o centri diurni.
8. Come il Sindaco esercita il controllo sui servizi socio-sanitari?
Verifica il funzionamento delle strutture autorizzate, valuta l’efficacia dei servizi erogati e può proporre correttivi o revoche in caso di inadempienze.
9. Quali strumenti usa il Sindaco per vigilare sull’efficacia dei servizi?
Relazioni annuali, report di settore, bilanci sociali e partecipazione agli osservatori regionali sono strumenti utilizzati per monitorare e migliorare i servizi.
10. Qual è il ruolo del Sindaco nella tutela dei diritti dei cittadini?
Il Sindaco agisce come garante locale, intervenendo su segnalazioni, promuovendo trasparenza e assicurando che i servizi rispondano ai bisogni della comunità.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Responsabilità amministrativa del Sindaco
Nomina dei responsabili di servizio
Ordinanze urgenti in materia sanitaria e igienica
Coordinamento con enti sovracomunali
Controllo e vigilanza sui servizi
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Responsabilità amministrativa del Sindaco
Nomina dei responsabili di servizio
Ordinanze urgenti in materia sanitaria e igienica
Coordinamento con enti sovracomunali
Controllo e vigilanza sui servizi
Capitolo 16 – NORMATIVA SULLA SICUREZZA SUL LAVORO
La sicurezza sul lavoro riveste un ruolo fondamentale nell’attività quotidiana dell’Operatore Socio-Sanitario (OSS). In ambito sanitario e socio-assistenziale, l’OSS opera a stretto contatto con pazienti e colleghi, spesso in contesti potenzialmente rischiosi. È quindi essenziale conoscere e applicare le normative vigenti, adottare le corrette procedure in caso di emergenza, utilizzare adeguatamente i dispositivi di protezione individuale e riconoscere i vari tipi di rischio presenti nei luoghi di cura. Questo capitolo, rivolto a candidati con formazione scolastica di base, offre una panoramica chiara e discorsiva su questi aspetti chiave, con linguaggio formale ma semplice. Verranno presentati i riferimenti normativi (in particolare il Decreto Legislativo 81/2008), le procedure di emergenza nelle strutture sanitarie, l’uso corretto dei DPI con esempi pratici, i rischi biologici e ambientali a cui un OSS può essere esposto e il ruolo proattivo dell’OSS nella prevenzione degli infortuni, anche attraverso la collaborazione con altre figure professionali.
1. Normativa sulla sicurezza nei luoghi di lavoro (D.Lgs. 81/2008)
Il Decreto Legislativo 81/2008 rappresenta il principale riferimento normativo italiano per la tutela della salute e della sicurezza nei luoghi di lavoro. Esso ha riordinato, armonizzato e aggiornato le disposizioni precedenti, tra cui la storica Legge 626/1994, con l’obiettivo di creare un sistema organico e coerente di prevenzione degli infortuni e delle malattie professionali.
Il decreto si applica a tutti i settori di attività, pubblici e privati, e a tutti i lavoratori, indipendentemente dalla tipologia contrattuale. Include anche lavoratori autonomi, stagisti, volontari e collaboratori occasionali.
Tra i principi generali, il D.Lgs. 81/2008 stabilisce che la sicurezza sul lavoro deve essere garantita attraverso:
· Valutazione dei rischi;
· Formazione e informazione;
· Sorveglianza sanitaria;
· Gestione delle emergenze;
· Consultazione dei lavoratori.
Il decreto definisce in modo dettagliato i ruoli e le responsabilità dei soggetti coinvolti:
· Il datore di lavoro è il principale responsabile della sicurezza e deve adottare tutte le misure necessarie per tutelare la salute dei lavoratori.
· Il dirigente attua le direttive del datore di lavoro e ne coordina l’esecuzione.
· Il preposto sovrintende alle attività lavorative e garantisce il rispetto delle norme.
· Il lavoratore ha l’obbligo di prendersi cura della propria sicurezza e di quella degli altri.
· Il medico competente effettua la sorveglianza sanitaria e collabora alla valutazione dei rischi.
· Il Rappresentante dei Lavoratori per la Sicurezza (RLS) ha diritto di accesso alle informazioni e può formulare proposte.
Uno degli strumenti fondamentali previsti è il Documento di Valutazione dei Rischi (DVR), che deve essere redatto dal datore di lavoro e aggiornato periodicamente. Il DVR identifica i rischi presenti e le misure di prevenzione e protezione da adottare. Il decreto prevede anche l’istituzione del Servizio di Prevenzione e Protezione (SPP), composto da professionisti qualificati che supportano il datore di lavoro nella gestione della sicurezza. La formazione è obbligatoria per tutti i lavoratori e deve essere specifica per i rischi connessi alle mansioni svolte. Deve essere aggiornata periodicamente e documentata.
Il D.Lgs. 81/2008 dedica ampio spazio alla sorveglianza sanitaria, che deve essere effettuata nei casi previsti dalla legge, come per i lavoratori esposti a rischi specifici (rumore, sostanze chimiche, movimentazione manuale dei carichi, ecc.). In caso di emergenza, il datore di lavoro deve garantire la presenza di addetti al primo soccorso, antincendio e gestione delle emergenze, adeguatamente formati. Il decreto stabilisce anche le sanzioni per la violazione delle norme, che possono essere amministrative o penali, a seconda della gravità dell’infrazione. Infine, il D.Lgs. 81/2008 promuove la partecipazione attiva dei lavoratori attraverso la consultazione e il coinvolgimento nei processi decisionali relativi alla sicurezza.
In sintesi, il Testo Unico sulla Sicurezza sul Lavoro rappresenta una pietra miliare nella normativa italiana, ponendo al centro la prevenzione, la responsabilità condivisa e la tutela della salute come valori fondamentali del lavoro. Nel contesto della sicurezza sul lavoro, anche i lavoratori hanno obblighi precisi. L’OSS (Operatore Socio Sanitario), come ogni altro lavoratore, è tenuto a prendersi cura della propria salute e sicurezza, ma anche di quella delle altre persone presenti sul luogo di lavoro, che potrebbero essere coinvolte dalle sue azioni o omissioni. Questo principio si traduce in comportamenti concreti e quotidiani. L’OSS deve rispettare scrupolosamente le procedure di sicurezza, seguire le istruzioni ricevute dai superiori e utilizzare correttamente macchinari e attrezzature. Ogni gesto, ogni scelta operativa, deve essere orientata a non mettere in pericolo sé stesso o gli altri.
L’Articolo 20 del D.Lgs. 81/2008 elenca in modo dettagliato gli obblighi dei lavoratori, che rappresentano una vera e propria guida comportamentale. Tra questi, spicca l’obbligo di utilizzare in modo appropriato i dispositivi di protezione individuale (DPI) forniti dall’azienda. Guanti, mascherine, occhiali, camici: ogni DPI ha una funzione specifica e deve essere usato correttamente.
Un altro dovere fondamentale è quello di segnalare immediatamente ai superiori qualsiasi deficienza nei dispositivi di sicurezza o situazione di pericolo grave e immediato. Il silenzio o l’indifferenza possono trasformarsi in rischi concreti per tutti. È inoltre vietato rimuovere o manomettere senza autorizzazione i dispositivi di sicurezza o di segnalazione. Questi strumenti sono progettati per proteggere e avvisare: alterarne il funzionamento può compromettere l’intero sistema di prevenzione. L’OSS deve anche evitare di svolgere operazioni non di propria competenza, soprattutto se queste possono compromettere la sicurezza. Ogni intervento deve rientrare nel proprio ambito professionale e nelle proprie capacità. Un altro obbligo importante è la partecipazione ai programmi di formazione. La sicurezza è una materia dinamica, che evolve con le tecnologie e le normative: essere aggiornati è fondamentale. Infine, l’OSS deve sottoporsi alla sorveglianza sanitaria prevista, per garantire che sia fisicamente idoneo a svolgere le mansioni assegnate. La tutela della salute passa anche attraverso controlli medici regolari. La normativa non si limita a indicare cosa fare: prevede anche sanzioni in caso di inosservanza. Queste possono arrivare fino all’arresto o a ammende pecuniarie, a dimostrazione dell’importanza di un comportamento responsabile. In sintesi, l’OSS ha un ruolo centrale nella prevenzione dei rischi. La sua attenzione, la sua formazione e il suo senso di responsabilità contribuiscono a creare un ambiente di lavoro sicuro, protetto e rispettoso per tutti.
La normativa vigente, in particolare il D.Lgs. 81/2008, sottolinea con forza il ruolo attivo del lavoratore nella prevenzione dei rischi. L’OSS (Operatore Socio Sanitario) non è più considerato un semplice destinatario passivo delle misure di protezione, ma un protagonista consapevole della sicurezza sul luogo di lavoro. Questa evoluzione normativa implica che l’OSS debba partecipare attivamente all’attuazione delle misure di tutela, collaborando con il datore di lavoro, il RSPP (Responsabile del Servizio di Prevenzione e Protezione), il medico competente e tutte le altre figure coinvolte nella sicurezza. Ogni OSS deve essere consapevole dei propri obblighi e responsabilità. Questo significa, innanzitutto, segnalare tempestivamente qualsiasi situazione rischiosa o anomalia che possa compromettere la sicurezza propria o altrui. La segnalazione non è solo un dovere, ma un atto di responsabilità verso l’intera comunità lavorativa. In secondo luogo, l’OSS deve utilizzare diligentemente i mezzi di protezione messi a disposizione, come guanti, mascherine, occhiali protettivi, camici, ecc. L’uso corretto dei DPI (Dispositivi di Protezione Individuale) è fondamentale per prevenire incidenti e malattie professionali.
Un altro aspetto cruciale è il rispetto delle regole e delle procedure aziendali. Ogni protocollo di sicurezza, ogni istruzione operativa, deve essere seguito con attenzione e precisione. L’inosservanza può generare rischi non solo per sé, ma anche per i colleghi, i pazienti e tutte le persone presenti nell’ambiente di lavoro. La formazione continua è parte integrante di questo processo. L’OSS deve partecipare ai corsi di aggiornamento e alle attività formative previste, per mantenere alta la propria competenza in materia di sicurezza. Inoltre, è tenuto a sottoporsi alla sorveglianza sanitaria, che garantisce l’idoneità fisica e psicologica allo svolgimento delle mansioni. Questo controllo è essenziale per prevenire situazioni di rischio legate a condizioni di salute non compatibili con il lavoro svolto. La normativa prevede anche sanzioni in caso di mancato rispetto degli obblighi: si va da ammende pecuniarie fino all’arresto, a dimostrazione della serietà con cui viene trattato il tema della sicurezza.
In conclusione, la consapevolezza normativa è il primo passo per lavorare in sicurezza. L’OSS, agendo con responsabilità, contribuisce a creare un ambiente di lavoro più sicuro, più sano e più rispettoso per tutti. La prevenzione non è solo un dovere, ma un valore condiviso che protegge la vita e la dignità delle persone.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La normativa italiana sulla sicurezza nei luoghi di lavoro, rappresentata dal D.Lgs. 81/2008, stabilisce un quadro organico e aggiornato per la prevenzione degli infortuni e la tutela della salute di tutti i lavoratori, pubblici e privati, inclusi autonomi e collaboratori occasionali. Il decreto definisce ruoli, responsabilità e obblighi specifici per i diversi attori coinvolti, con particolare attenzione al coinvolgimento attivo dei lavoratori nella sicurezza.
· Principi generali della sicurezza: La sicurezza sul lavoro si basa su valutazione dei rischi, formazione, sorveglianza sanitaria, gestione delle emergenze e consultazione dei lavoratori.
· Ruoli e responsabilità: Il datore di lavoro è il principale responsabile, seguito da dirigenti, preposti, lavoratori, medico competente e Rappresentante dei Lavoratori per la Sicurezza (RLS), ciascuno con compiti specifici.
· Documento di Valutazione dei Rischi (DVR): Obbligatorio e periodicamente aggiornato, identifica i rischi e le misure di prevenzione; il Servizio di Prevenzione e Protezione (SPP) supporta il datore di lavoro.
· Formazione e sorveglianza sanitaria: La formazione è obbligatoria, specifica e aggiornata; la sorveglianza sanitaria è prevista per lavoratori esposti a rischi specifici, con controlli medici regolari.
· Gestione delle emergenze e sanzioni: Devono essere presenti addetti al primo soccorso e antincendio adeguatamente formati; le violazioni delle norme comportano sanzioni amministrative o penali.
· Obblighi specifici dei lavoratori e OSS: I lavoratori, incluso l’Operatore Socio Sanitario, devono utilizzare correttamente i dispositivi di protezione individuale, segnalare pericoli, rispettare le procedure e partecipare alla formazione e alla sorveglianza sanitaria.
· Ruolo attivo e responsabilità dell’OSS: L’OSS è protagonista consapevole della sicurezza, collaborando con le figure preposte e segnalando tempestivamente situazioni a rischio, usando correttamente i DPI e rispettando le regole aziendali.
· Importanza della consapevolezza normativa: La conoscenza e il rispetto della normativa da parte dell’OSS contribuiscono a un ambiente di lavoro sicuro, sano e rispettoso, dove la prevenzione è un valore condiviso.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cos’è il D.Lgs. 81/2008 e perché è importante?
È il principale riferimento normativo italiano per la salute e sicurezza nei luoghi di lavoro, che ha riordinato e aggiornato le disposizioni precedenti, creando un sistema organico di prevenzione degli infortuni e delle malattie professionali.
2. A chi si applica il D.Lgs. 81/2008?
Si applica a tutti i settori, pubblici e privati, e a tutti i lavoratori, inclusi autonomi, stagisti, volontari e collaboratori occasionali.
3. Quali sono i principi generali della sicurezza sul lavoro?
I principali sono: valutazione dei rischi, formazione e informazione, sorveglianza sanitaria, gestione delle emergenze e consultazione dei lavoratori.
4. Quali sono le responsabilità del datore di lavoro?
Il datore di lavoro è il principale responsabile della sicurezza e deve adottare tutte le misure necessarie per tutelare la salute dei lavoratori.
5. Qual è il ruolo dell’OSS nella sicurezza?
L’OSS deve prendersi cura della propria sicurezza e di quella altrui, rispettare le procedure, usare correttamente i DPI e segnalare situazioni di pericolo.
6. Cosa prevede l’Articolo 20 del D.Lgs. 81/2008?
Elenca gli obblighi dei lavoratori, tra cui l’uso corretto dei DPI, la segnalazione di pericoli, il rispetto delle competenze e la partecipazione alla formazione.
7. Cos’è il Documento di Valutazione dei Rischi (DVR)?
È uno strumento obbligatorio redatto dal datore di lavoro che identifica i rischi presenti e le misure di prevenzione e protezione da adottare.
8. Chi è il Rappresentante dei Lavoratori per la Sicurezza (RLS)?
È il lavoratore eletto o designato che ha diritto di accesso alle informazioni sulla sicurezza e può formulare proposte per migliorarla.
9. Quali sono le sanzioni previste in caso di violazione?
Possono essere amministrative o penali, fino all’arresto o a ammende pecuniarie, a seconda della gravità dell’infrazione.
10. Perché è fondamentale la formazione per l’OSS?
Perché la sicurezza è una materia in continua evoluzione. La formazione specifica e aggiornata permette all’OSS di operare in modo sicuro e consapevole.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Principi generali della sicurezza
Documento di Valutazione dei Rischi (DVR)
Formazione e sorveglianza sanitaria
Gestione delle emergenze e sanzioni
Obblighi specifici dei lavoratori e OSS
Ruolo attivo e responsabilità dell’OSS
Importanza della consapevolezza normativa
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Principi generali della sicurezza
Documento di Valutazione dei Rischi (DVR)
Formazione e sorveglianza sanitaria
Gestione delle emergenze e sanzioni
Obblighi specifici dei lavoratori e OSS
Ruolo attivo e responsabilità dell’OSS
Importanza della consapevolezza normativa
2. Procedure di emergenza in strutture sanitarie e socio-assistenziali
Negli ambienti ospedalieri, nelle RSA (Residenze Sanitarie Assistenziali) e in tutte le strutture socio-sanitarie, possono verificarsi situazioni di emergenza che richiedono interventi immediati, precisi e coordinati. L’emergenza è definita come una condizione di pericolo grave e imminente, capace di causare danni a persone, strutture o ambiente.
Esempi tipici di emergenza includono un incendio, un terremoto, un blackout elettrico, o un malore improvviso di un paziente. In questi casi, la prontezza di reazione e la conoscenza delle procedure possono fare la differenza tra un intervento efficace e una situazione fuori controllo.
Per questo motivo, ogni struttura è tenuta a predisporre un piano di emergenza interno, che deve essere conosciuto e applicato da tutto il personale. Il datore di lavoro ha l’obbligo di designare gli addetti alle emergenze, incaricati di gestire il primo soccorso, la lotta antincendio e l’evacuazione.
L’OSS, come ogni altro operatore, deve essere formato e informato sulle procedure di emergenza previste nella propria sede di lavoro. Non basta sapere che esiste un piano: è necessario conoscerlo nel dettaglio, sapere dove si trovano i dispositivi di sicurezza, quali sono le vie di fuga, chi sono gli addetti alle emergenze e come comportarsi in caso di pericolo. In caso di incendio, ad esempio, l’OSS deve sapere come attivare l’allarme, come evacuare i pazienti, come usare gli estintori se previsto, e come collaborare con i soccorsi esterni. In caso di malore, deve sapere come prestare il primo soccorso, come chiamare il personale medico, e come mantenere la calma per non aggravare la situazione. La formazione specifica su questi temi è obbligatoria e deve essere aggiornata periodicamente. Ogni operatore deve partecipare attivamente alle esercitazioni, che simulano situazioni di emergenza per testare la prontezza e la coordinazione del personale. Inoltre, è fondamentale che l’OSS sappia comunicare efficacemente durante un’emergenza: dare informazioni chiare, seguire le istruzioni, collaborare con i colleghi e non agire impulsivamente. La sicurezza è un lavoro di squadra. La normativa, in particolare il D.Lgs. 81/2008, stabilisce che la gestione delle emergenze è parte integrante della prevenzione. Non si tratta solo di reagire, ma di prepararsi in modo sistematico e consapevole.
In sintesi, l’OSS ha un ruolo cruciale nella gestione delle emergenze. La sua preparazione, la sua responsabilità e la sua capacità di agire con lucidità sono elementi fondamentali per garantire la sicurezza di tutti: pazienti, colleghi e sé stesso. La preparazione all’emergenza è un elemento fondamentale nella gestione della sicurezza all’interno di strutture come ospedali, RSA e centri socio-sanitari. Prima che si verifichi una situazione critica, è essenziale che ogni lavoratore sia formato, informato e pronto ad agire. Per garantire questa prontezza, vengono organizzate riunioni informative, corsi specifici e prove di evacuazione periodiche. Queste attività hanno lo scopo di far sì che ogni operatore, compreso l’OSS, sappia cosa fare e dove andare in caso di emergenza. L’OSS deve familiarizzare con gli allarmi antincendio, riconoscerne il suono e sapere come comportarsi al loro attivarsi. Deve conoscere le vie di fuga segnalate, le uscite di sicurezza, la posizione degli estintori e degli idranti, e i punti di raccolta esterni, dove radunarsi in sicurezza dopo l’evacuazione. Queste informazioni non devono essere apprese solo teoricamente, ma interiorizzate attraverso esercitazioni pratiche, che simulano scenari realistici e aiutano a sviluppare riflessi operativi.
Un aspetto particolarmente delicato riguarda la gestione dei pazienti più vulnerabili: persone allettate, non autosufficienti, confuse o con difficoltà motorie. In caso di evacuazione, questi pazienti necessitano di assistenza specifica e tempestiva. L’OSS deve essere in grado di identificarli in anticipo e sapere come intervenire per garantire la loro sicurezza. La collaborazione tra operatori è essenziale: nessuno deve agire da solo. Ogni membro del personale deve sapere chi sono gli addetti alle emergenze, come comunicare con loro, e come coordinarsi per evitare panico e disorganizzazione. La preparazione non si improvvisa: è il frutto di un lavoro costante, di aggiornamenti regolari e di una cultura della sicurezza condivisa. L’OSS, con la sua presenza quotidiana accanto ai pazienti, ha un ruolo chiave nel monitorare l’ambiente, prevenire situazioni di rischio e intervenire con prontezza. In sintesi, conoscere le procedure, partecipare alle esercitazioni e agire con responsabilità sono doveri professionali che contribuiscono a creare un ambiente di lavoro più sicuro, più efficiente e più umano.
Durante un’emergenza reale, l’OSS deve mantenere la calma e attenersi al piano prestabilito. Spesso la prima azione da compiere è dare l’allarme e avvisare immediatamente chi di dovere (ad esempio chiamando il centralino interno o il numero di emergenza, 115 per i Vigili del Fuoco in caso di incendio). In situazioni critiche, l’istinto potrebbe spingere ad agire autonomamente, ma è fondamentale agire in modo coordinato e rispettare la catena di comando prevista nel piano di emergenza. Se l’OSS non è specificamente formato come addetto all’emergenza, il suo compito principale sarà collaborare alle operazioni in sicurezza, seguendo le istruzioni degli addetti e dei responsabili, ed evitando iniziative avventate che potrebbero aggravare la situazione.
Un esempio tipico è l’emergenza incendio in reparto. Immaginiamo che scatti l’allarme antincendio: l’OSS dovrà seguire procedure precise. Di norma, in caso di principio d’incendio, si ricordano alcune regole basilari: mantenere la calma, dare subito l’allarme, allertare i colleghi e i superiori, quindi iniziare l’evacuazione dell’area interessata aiutando i pazienti presenti. Se il fuoco è di piccola entità e si è addestrati all’uso degli estintori, si può tentare di spegnerlo con un estintore adatto o con mezzi di fortuna (una coperta per soffocare le fiamme) solo senza mettere a rischio la propria incolumità. Viceversa, se l’incendio è esteso o fuori controllo, la priorità assoluta è mettere in salvo le persone. Nel frattempo, si devono chiudere (senza però girare a chiave) le porte dei locali coinvolti, per ritardare la propagazione di fumo e fiamme. Durante un’evacuazione, non si devono mai usare gli ascensori, ma esclusivamente le scale di emergenza; occorre seguire le vie di fuga indicate dalla segnaletica, senza correre, spingere o creare panico. L’OSS aiuterà i pazienti in pericolo (ad esempio spingendo le carrozzine o sorreggendo chi cammina con difficoltà), collaborando con gli altri operatori secondo le indicazioni del coordinatore dell’emergenza o dei soccorritori (Vigili del Fuoco) una volta giunti sul posto. Terminata l’evacuazione, tutto il personale e i pazienti sfollati si radunano nell’area di raccolta esterna designata, dove si effettua il conteggio di presenti e si segnala immediatamente se qualcuno manca all’appello, in modo che i soccorritori possano cercarlo.
Va ricordato che non tutte le emergenze sono incendi: ad esempio, in caso di terremoto, la procedura consiglia durante la scossa di proteggersi immediatamente (riparandosi sotto tavoli robusti o sotto lo stipite di una porta) e, una volta finito il tremore, evacuare con calma l’edificio, evitando l’ascensore e prestando attenzione a detriti o calcinacci. In caso di emergenza sanitaria interna (come un arresto cardiaco di un paziente), l’OSS dovrà chiamare tempestivamente aiuto (attivando il personale infermieristico e medico di reparto, o un codice di emergenza interna se previsto, come il codice blu per l’arresto cardiaco) e, se formato a farlo, iniziare le manovre di primo soccorso di base (ad esempio, il massaggio cardiaco) fino all’arrivo di personale qualificato. Ogni scenario di emergenza ha istruzioni specifiche, ma alcuni principi sono trasversali: mantenere il controllo, seguire il piano e pensare prima alla sicurezza delle persone. Ecco un breve riquadro riassuntivo con le principali azioni da ricordare in caso d’incendio, una delle emergenze più frequenti e regolamentate.
Queste linee guida fanno parte delle procedure di emergenza che un OSS deve conoscere a memoria. Naturalmente ogni struttura può avere un Piano di Emergenza specifico con dettagli (ad esempio luoghi di raccolta differenti, numeri interni da chiamare, ruoli assegnati a persone precise), e l’OSS deve attenersi a quelle indicazioni particolari. Una volta che l’emergenza è stata gestita e le condizioni di sicurezza sono ripristinate, il lavoro non è ancora concluso. È infatti buona prassi che il personale coinvolto partecipi a un momento di riflessione e analisi, chiamato debriefing. E’ un incontro tra colleghi e responsabili, finalizzato a valutare come è stata affrontata l’emergenza, a condividere esperienze, e a individuare eventuali criticità emerse durante l’intervento. Questo momento è fondamentale per migliorare le procedure, rafforzare la preparazione e accrescere la consapevolezza operativa. Durante il debriefing, ogni operatore, compreso l’OSS, è invitato a esprimere il proprio punto di vista, a segnalare difficoltà incontrate, e a proporre suggerimenti per rendere più efficace la risposta futura. È un’occasione preziosa per apprendere dagli errori, ma anche per valorizzare ciò che ha funzionato. Questa fase non ha solo una funzione tecnica, ma anche emotiva: affrontare un’emergenza può generare stress, tensione e disagio, e parlarne insieme aiuta a elaborare l’esperienza, a ridurre l’impatto psicologico e a rafforzare il senso di squadra. Il debriefing può portare alla revisione del piano di emergenza, all’aggiornamento delle procedure, o alla programmazione di nuove esercitazioni. È uno strumento dinamico, che permette alla struttura di evolvere e adattarsi. Per l’OSS, partecipare attivamente al debriefing significa assumersi la responsabilità del proprio ruolo, contribuire alla sicurezza collettiva e dimostrare professionalità e impegno. Ogni osservazione può essere utile: dalla difficoltà nel raggiungere un punto di raccolta, alla necessità di maggiore chiarezza nelle comunicazioni, fino alla gestione dei pazienti fragili. In sintesi, conoscere e attuare correttamente le procedure d’emergenza non si limita al momento critico, ma comprende anche la valutazione post-evento. Questo approccio consente di proteggere sé stessi, i pazienti e i colleghi, riducendo al minimo le conseguenze negative di eventi imprevisti. La sicurezza è un processo continuo, fatto di preparazione, azione e riflessione. L’OSS, con la sua presenza costante e il suo ruolo operativo, è una figura chiave in tutte queste fasi.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Le procedure di emergenza nelle strutture sanitarie e socio-assistenziali sono fondamentali per garantire la sicurezza di pazienti e personale in situazioni critiche come incendi, terremoti o malori improvvisi. La preparazione, formazione e coordinamento del personale, in particolare dell’OSS, sono essenziali per una risposta efficace e sicura.
· Definizione e contesto dell’emergenza: L’emergenza è una condizione di pericolo grave e imminente che richiede interventi immediati per proteggere persone, strutture e ambiente in ospedali, RSA e strutture socio-sanitarie.
· Piano di emergenza e responsabilità: Ogni struttura deve predisporre un piano interno conosciuto da tutto il personale; il datore di lavoro designa gli addetti alle emergenze per primo soccorso, antincendio ed evacuazione.
· Formazione e ruolo dell’OSS: L’OSS deve conoscere dettagliatamente il piano, i dispositivi di sicurezza, le vie di fuga e le procedure operative, partecipando a corsi e esercitazioni periodiche per mantenere la prontezza.
· Gestione dei pazienti vulnerabili: L’OSS deve identificare e assistere tempestivamente pazienti non autosufficienti o con difficoltà motorie durante l’evacuazione, coordinandosi con il personale per garantire sicurezza e ordine.
· Comportamento durante l’emergenza: In situazioni reali l’OSS deve mantenere la calma, dare l’allarme e seguire il piano, collaborando con gli addetti e rispettando la catena di comando senza agire impulsivamente.
· Procedura in caso di incendio: In caso di incendio, l’OSS deve allertare, aiutare nell’evacuazione, usare estintori solo se addestrato e sicuro, chiudere porte senza chiavi e seguire le vie di fuga evitando ascensori, radunandosi poi nei punti di raccolta.
· Altre emergenze specifiche: Per terremoti si raccomanda di proteggersi durante la scossa e evacuare con calma dopo; in emergenze sanitarie interne come arresto cardiaco l’OSS deve chiamare aiuto e, se formato, iniziare il primo soccorso.
· Debriefing e miglioramento continuo: Dopo l’emergenza è importante un momento di riflessione per valutare l’intervento, condividere esperienze, affrontare stress e aggiornare procedure, con l’OSS che contribuisce attivamente al processo.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per emergenza in una struttura socio-sanitaria?
Un’emergenza è una situazione di pericolo grave e imminente che può causare danni a persone, strutture o ambiente, come un incendio, un terremoto, un blackout o un malore improvviso.
2. Qual è il ruolo dell’OSS durante un’emergenza?
L’OSS deve mantenere la calma, seguire le procedure previste, collaborare con gli addetti alle emergenze e assistere i pazienti, evitando iniziative personali che possano aggravare la situazione.
3. Cosa deve conoscere l’OSS prima di un’emergenza?
Deve familiarizzare con gli allarmi antincendio, le vie di fuga, le uscite di sicurezza, la posizione di estintori e idranti, e i punti di raccolta esterni.
4. Come si prepara il personale alle emergenze?
Attraverso riunioni informative, corsi specifici e prove di evacuazione periodiche, che simulano scenari realistici per testare la prontezza e la coordinazione.
5. Come si gestiscono i pazienti vulnerabili durante un’evacuazione?
Devono essere identificati in anticipo e assistiti con attenzione: l’OSS può aiutare spingendo carrozzine, sorreggendo chi ha difficoltà motorie o collaborando con altri operatori.
6. Cosa fare in caso di incendio?
Attivare l’allarme, avvisare i colleghi, evacuare l’area, aiutare i pazienti, usare l’estintore solo se addestrati, non usare ascensori e chiudere le porte per contenere fumo e fiamme.
7. Come comportarsi in caso di terremoto?
Durante la scossa, proteggersi sotto tavoli robusti o sotto lo stipite di una porta; dopo, evacuare con calma, evitando ascensori e facendo attenzione a detriti.
8. Cosa fare in caso di emergenza sanitaria interna?
Chiamare aiuto immediatamente, attivare il personale medico e, se formati, iniziare le manovre di primo soccorso, come il massaggio cardiaco.
9. Cos’è il debriefing post-emergenza?
È un incontro tra operatori e responsabili per analizzare la gestione dell’emergenza, segnalare criticità, proporre miglioramenti e rafforzare la preparazione futura.
10. Perché è importante la formazione continua?
Perché la sicurezza è un processo dinamico: conoscere le procedure, partecipare alle esercitazioni e agire con responsabilità sono doveri professionali che proteggono tutti.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione e contesto dell’emergenza
Piano di emergenza e responsabilità
Gestione dei pazienti vulnerabili
Comportamento durante l’emergenza
Debriefing e miglioramento continuo
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione e contesto dell’emergenza
Piano di emergenza e responsabilità
Gestione dei pazienti vulnerabili
Comportamento durante l’emergenza
Debriefing e miglioramento continuo
3. Uso corretto dei dispositivi di protezione individuale (DPI)
Nel settore sanitario l’uso dei Dispositivi di Protezione Individuale (DPI) è all’ordine del giorno. I DPI sono tutte quelle attrezzature o accessori destinati ad essere indossati o tenuti dal lavoratore allo scopo di proteggerlo da uno o più rischi specifici presenti durante l’attività lavorativa. In altre parole, costituiscono l’ultima barriera tra l’operatore e i potenziali pericoli dell’ambiente di lavoro. È importante sottolineare che i DPI non eliminano il rischio alla fonte, ma lo ridimensionano per il singolo operatore: vanno utilizzati quando le misure di protezione collettiva (es. sistemi di aspirazione, barriere, procedure di sicurezza) non possono da sole azzerare i rischi residui. Proprio per questo, il D.Lgs. 81/2008 stabilisce che i DPI vadano adottati solo dopo aver attuato tutte le altre misure di prevenzione praticabili e quando permane comunque un rischio non eliminabile in altro modo. Inoltre, lo stesso decreto specifica che i DPI devono avere determinate caratteristiche: essere adeguati al rischio da prevenire, ergonomici, marcati CE (Conformità Europea) e accompagnati da istruzioni d’uso comprensibili, e l’azienda deve fornire ai lavoratori addestramento sul loro impiego. Per i DPI più complessi (ad esempio quelli di III categoria destinati a proteggere da pericoli mortali o gravi, come autorespiratori per fumo o imbracature anticaduta), è obbligatorio uno specifico addestramento prima dell’uso.
Per un OSS, i DPI più comuni rientrano generalmente nella I o II categoria, ma non per questo sono meno importanti. Vediamo alcuni esempi pratici di DPI utilizzati nel lavoro quotidiano dell’operatore socio-sanitario e come impiegarli correttamente:
· Guanti monouso (in lattice, nitrile o vinile): probabilmente il DPI più utilizzato in assoluto. Proteggono le mani dal contatto diretto con sangue, secrezioni, urine, feci e in generale da materiali biologici potenzialmente infetti. Uso corretto: vanno indossati prima di ogni procedura che esponga a fluidi biologici (es. igiene della persona, cambio di medicazioni, pulizia di superfici sporche) e rimossi immediatamente dopo la conclusione della procedura, smaltendoli nei contenitori per rifiuti potenzialmente infetti. È fondamentale toglierli con tecnica adeguata (rivoltandoli su sé stessi, senza toccare la parte esterna contaminata con la pelle) e lavarsi le mani subito dopo la rimozione. I guanti sono monouso: non vanno mai riutilizzati su pazienti diversi o in momenti diversi, perché perderebbero la loro sterilità e potrebbero diffondere infezioni. In alcune situazioni ad alto rischio infettivo, può essere consigliato indossare due paia di guanti (doppio guanto) per una protezione aggiuntiva: terminata la procedura più contaminante, si rimuove il primo paio e si prosegue con il secondo ancora pulito.
· Mascherine chirurgiche e FFP2/FFP3: proteggono le vie respiratorie. La mascherina chirurgica va indossata principalmente per evitare la diffusione di droplet (goccioline di saliva) da e verso l’operatore – ad esempio quando si assiste un paziente con malattia infettiva a trasmissione aerea o droplet (come influenza, COVID-19, pertosse). Le mascherine di tipo FFP2/FFP3, invece, offrono un filtraggio superiore e proteggono chi le indossa dall’inalazione di aerosol pericolosi: sono indicate in presenza di pazienti con tubercolosi attiva contagiosa, con sospetta malattia altamente contagiosa (come durante epidemie), o quando si eseguono procedure che generano aerosol (aspirazione bronchiale, broncoscopia, nebulizzazione di farmaci, etc.). Uso corretto: vanno indossate facendole aderire bene al viso, coprendo naso e bocca; si mettono prima di entrare nell’area a rischio e si tolgono solo dopo essere usciti, maneggiandole dagli elastici e smaltendole come rifiuto infetto. Le FFP2/FFP3 in genere sono monouso (o a uso limitato per alcune ore) e non vanno riutilizzate oltre il tempo indicato dal produttore. Durante l’uso, non bisogna abbassarle sotto il mento né toccarle sulla parte filtrante esterna, per non contaminarle.
· Occhiali protettivi o visiera: servono a proteggere gli occhi e il viso da schizzi di liquidi biologici o chimici. In situazioni come medicazioni di ferite sanguinanti, gestione di pazienti con vomito, oppure durante la pulizia di strumenti con sostanze disinfettanti corrosive, è raccomandato indossare una visiera in plastica trasparente o occhiali a mascherina ben aderenti. Uso corretto: vanno indossati prima della procedura a rischio e sanificati dopo l’uso (se riutilizzabili) secondo i protocolli interni, oppure smaltiti se monouso. Anche durante l’utilizzo, evitare di toccare la visiera/occhiali con mani guantate sporche, per non ridurre la visibilità o trasferire contaminanti.
· Camice monouso impermeabile (o grembiule): è un indumento usa e getta, spesso in tessuto non tessuto plastificato, da indossare sopra la divisa quando si prevede un contatto con materiali altamente contaminanti o molta sporcizia (es. l’igiene di un paziente con infezione contagiosa, la pulizia di grosse quantità di sangue o feci, ecc.). Protegge la pelle e soprattutto gli abiti dell’operatore, prevenendo contaminazioni crociate tra un assistito e l’altro. Uso corretto: va indossato allacciando bene i lacci dietro al collo e in vita, e facendo aderire i polsini ai polsi (a volte si utilizzano camici con polsini elasticizzati). Dopo l’uso, va rimosso slegando i lacci e sfilandolo prendendolo dalla parte interna pulita (rivoltandolo su sé stesso in modo che la parte contaminata resti all’interno), quindi smaltito in apposito contenitore. Segue naturalmente l’igiene accurata delle mani.
· Cuffia e copri-scarpe monouso: sono DPI utilizzati principalmente in aree dove è richiesta asepsi (come le sale operatorie) o in isolamenti ad alta protezione. La cuffia copre i capelli, che possono veicolare microbi, e i calzari coprono le scarpe, evitando di portare sporco dall’esterno. Un OSS può doverli indossare, ad esempio, se accompagna un paziente in sala operatoria o in una stanza sterile. Uso corretto: vanno indossati immediatamente prima di entrare nell’area protetta e gettati prima di uscirne, senza toccare l’esterno con le mani nude (si tolgono assieme al camice monouso, generalmente).
· Calzature da lavoro chiuse e antiscivolo: non sempre considerate “DPI” nel parlato comune, ma di fatto lo sono. Le scarpe da lavoro per OSS devono essere chiuse in punta (per proteggere da schizzi e cadute di oggetti), preferibilmente con punta rinforzata, e avere suola antiscivolo per prevenire cadute su pavimenti bagnati. In alcuni contesti, scarpe specifiche possono avere requisiti aggiuntivi (ad es. proprietà anti-statiche o suola anti-perforazione se c’è rischio di ferite da aghi a terra). Uso corretto: indossare sempre le calzature di sicurezza durante il servizio; mantenerle pulite (per non portare contaminanti nei reparti) e sostituirle quando logore. Non utilizzare ciabatte o scarpe aperte, nemmeno in estate, poiché non proteggono adeguatamente i piedi.
Questi sono solo i principali DPI per un OSS. Ne esistono molti altri in casi particolari (es. grembiuli piombati per proteggersi dai raggi X, che un OSS può dover indossare se assiste un paziente durante una radiografia; tappi auricolari se si lavora in ambienti molto rumorosi, ecc.). L’aspetto cruciale è che il dispositivo giusto sia usato nel modo giusto. A tal proposito, il D.Lgs. 81/08 stabilisce che i lavoratori devono aver cura dei DPI forniti, non danneggiarli volontariamente e dopo l’uso restituirli o metterli negli appositi luoghi (ad esempio gettare quelli monouso nei contenitori indicati). Un OSS non dovrebbe mai, per esempio, tenere una mascherina FFP2 sporca in tasca per riutilizzarla il giorno successivo: oltre a violare le istruzioni di sicurezza, questo comportamento eliminerebbe l’efficacia protettiva del DPI e anzi diventerebbe un veicolo di infezione.
Nel contesto sanitario, l’uso corretto dei DPI va integrato con altre pratiche di sicurezza e igiene. Ad esempio, indossare i guanti non sostituisce l’igiene delle mani: i guanti vanno sempre abbinati a un accurato lavaggio o disinfezione delle mani prima e dopo l’uso. Indossare la mascherina non basta se poi la si abbassa per parlare o la si tocca continuamente con mani sporche. Bisogna quindi adottare un comportamento complessivamente attento: l’OSS deve sviluppare l’abitudine a proteggersi in ogni momento opportuno, capendo il perché di ogni dispositivo. Ad esempio, se sta per diluire un disinfettante chimico concentrato, saprà che oltre ai guanti potrebbe necessitare di una mascherina per non respirarne i vapori irritanti e di occhiali per evitare schizzi; se deve assistere un paziente con infezione trasmissibile per contatto, indosserà guanti e camice monouso, e così via.
In sintesi, i DPI sono alleati indispensabili per lavorare in sicurezza. Il loro utilizzo richiede responsabilità: proteggono efficacemente solo se usati in modo corretto e coerente. Un uso disattento o scorretto dei DPI, al contrario, può dare un falso senso di sicurezza e lasciare esposto l’operatore a danni. Per fissare alcuni punti chiave, ecco una nota didattica con le regole essenziali per l’utilizzo dei DPI da parte di un OSS.
Seguendo queste regole, l’OSS potrà sfruttare al meglio i dispositivi di protezione individuale, riducendo significativamente il rischio di infortuni e infezioni professionali. Viceversa, trascurare l’uso dei DPI (o usarli male) equivale a esporsi inutilmente a pericoli spesso evitabili. La sicurezza personale dell’operatore è un prerequisito per garantire anche la sicurezza dei pazienti: un OSS che si protegge correttamente difficilmente diventerà egli stesso veicolo di contaminazione o vittima di un incidente sul lavoro.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Nel settore sanitario, l'uso corretto dei dispositivi di protezione individuale (DPI) è fondamentale per proteggere gli operatori da rischi specifici durante le attività lavorative. I DPI rappresentano un'ultima barriera di sicurezza e devono essere adottati solo dopo aver implementato tutte le altre misure di prevenzione.
· Definizione e normativa DPI: I DPI sono attrezzature indossate per proteggere da rischi specifici e devono essere usati solo quando le misure collettive non eliminano il rischio residuo; devono essere adeguati, ergonomici, marcati CE e accompagnati da istruzioni e addestramento specifico.
· Guanti monouso: Proteggono dal contatto con fluidi biologici e devono essere indossati prima di procedure a rischio e rimossi subito dopo con tecnica corretta, senza riutilizzo tra pazienti; in situazioni ad alto rischio si può usare il doppio guanto.
· Mascherine chirurgiche e FFP2/FFP3: Le chirurgiche evitano la diffusione di droplet, mentre le FFP2/FFP3 offrono protezione superiore contro aerosol pericolosi; vanno indossate correttamente e smaltite dopo l'uso senza riutilizzo improprio.
· Protezione occhi e viso: Occhiali o visiere proteggono da schizzi di liquidi biologici o chimici e devono essere indossati prima delle procedure a rischio, sanificati o smaltiti dopo l'uso, evitando di toccarli con mani contaminate.
· Camice monouso impermeabile: Indossato sopra la divisa in caso di contatto con materiale contaminato, va allacciato correttamente e rimosso rivoltandolo su sé stesso per evitare contaminazioni, seguito da igiene delle mani.
· Cuffia e copri-scarpe monouso: Utilizzati in aree asettiche o isolamenti ad alta protezione, si indossano prima di entrare nell'area protetta e si smaltiscono prima di uscire, evitando il contatto con l'esterno.
· Calzature da lavoro: Devono essere chiuse, antiscivolo e adeguate per proteggere da schizzi e cadute, mantenute pulite e sostituite se logore, evitando scarpe aperte o ciabatte.
· Uso responsabile e integrazione con pratiche igieniche: I DPI devono essere curati, non danneggiati, usati correttamente e integrati con l'igiene delle mani e comportamenti attenti per garantire efficacia e sicurezza personale e dei pazienti.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa sono i DPI e a cosa servono?
I Dispositivi di Protezione Individuale (DPI) sono attrezzature o accessori indossati dal lavoratore per proteggersi da rischi specifici presenti durante l’attività lavorativa. Rappresentano l’ultima barriera tra l’operatore e i pericoli dell’ambiente.
2. Quando devono essere utilizzati i DPI?
I DPI vanno usati solo dopo aver attuato tutte le altre misure di prevenzione collettiva e quando permane un rischio residuo non eliminabile in altro modo, come stabilito dal D.Lgs. 81/2008.
3. Quali caratteristiche devono avere i DPI?
Devono essere adeguati al rischio, ergonomici, marcati CE, accompagnati da istruzioni comprensibili, e l’azienda deve fornire addestramento specifico per il loro utilizzo.
4. Quali sono i DPI più comuni per un OSS?
Tra i più utilizzati ci sono: guanti monouso, mascherine chirurgiche e FFP2/FFP3, occhiali protettivi o visiere, camici monouso, cuffie e copri-scarpe, e calzature antiscivolo.
5. Come si usano correttamente i guanti monouso?
Vanno indossati prima di ogni procedura a rischio, rimossi subito dopo, smaltiti correttamente, e mai riutilizzati. Dopo la rimozione, è obbligatorio lavarsi le mani.
6. Qual è la differenza tra mascherine chirurgiche e FFP2/FFP3?
Le chirurgiche proteggono da droplet, mentre le FFP2/FFP3 filtrano aerosol pericolosi e sono indicate in situazioni ad alto rischio infettivo. Vanno indossate correttamente e non riutilizzate oltre il tempo previsto.
7. Quando usare occhiali protettivi o visiere?
Durante procedure con schizzi di liquidi biologici o chimici, come medicazioni o pulizie. Devono essere sanificati dopo l’uso o smaltiti se monouso.
8. Come si indossa e si rimuove correttamente un camice monouso?
Si indossa allacciando bene i lacci e aderendo ai polsi. Si rimuove rivoltandolo su sé stesso, evitando il contatto con la parte contaminata, e si smaltisce in appositi contenitori.
9. Le scarpe da lavoro sono considerate DPI?
Sì. Devono essere chiuse, antiscivolo e pulite. Non vanno usate ciabatte o scarpe aperte, nemmeno in estate, per garantire la protezione dei piedi.
10. Quali errori comuni vanno evitati nell’uso dei DPI?
Riutilizzare DPI monouso, toccare la parte esterna contaminata, abbassare la mascherina, non lavarsi le mani dopo i guanti, o non indossare i DPI previsti sono comportamenti che compromettono la sicurezza.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Mascherine chirurgiche e FFP2/FFP3
Uso responsabile e integrazione con pratiche igieniche
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Mascherine chirurgiche e FFP2/FFP3
Uso responsabile e integrazione con pratiche igieniche
4. Rischi biologici e ambientali durante il servizio dell’OSS
Nel lavoro quotidiano, un OSS può fronteggiare diverse tipologie di rischi professionali. Abbiamo già menzionato molti di essi nei paragrafi precedenti: il rischio di ferirsi, di contrarre infezioni, di avere problemi muscolo-scheletrici, ecc. In questo capitolo ci concentriamo in particolare sui rischi di natura biologica e su quelli ambientali (con “ambientali” intendiamo qui i rischi chimici, fisici ed ergonomici legati all’ambiente di lavoro). È importante che l’OSS sia in grado di riconoscere i pericoli e di adottare le misure necessarie per prevenirli o minimizarli. La conoscenza dei rischi più comuni rientra nella formazione di base di ogni operatore: per ciascun rischio esistono protocolli e precauzioni specifici. Di seguito analizziamo le principali categorie di rischio a cui un OSS può essere esposto durante il proprio operato, e come affrontarle.
Il rischio biologico è probabilmente il più caratteristico per chi lavora in sanità. Consiste nella possibilità di venire a contatto con agenti biologici patogeni – batteri, virus, funghi, parassiti – in grado di causare infezioni o malattie nel lavoratore esposto. L’OSS, assistendo pazienti spesso fragili e potenzialmente infetti, è costantemente esposto a materiali biologici: sangue, saliva, urina, feci, sudore, lacrime, escreati respiratori, nonché a oggetti contaminati da tali materiali (aghi, bisturi, cateteri, lenzuola sporche, ecc.). Il contagio può avvenire in modo diretto (ad esempio toccando con una ferita della pelle il sangue di un paziente infetto) o indiretto (puntura accidentale con un ago usato, spruzzo di sangue o secrezioni su mucose come occhi o bocca, oppure inalazione di aerosol infetti)La normativa (Titolo X del D.Lgs. 81/2008) classifica gli agenti biologici in quattro gruppi di pericolosità crescente, dal gruppo 1 (basso rischio, improbabile che causino malattie nell’uomo) al gruppo 4 (altissimo rischio, patogeni che causano malattie gravi e facilmente diffusibili, per cui non esistono terapie efficaci - ad es. il virus Ebola). In ambito socio-sanitario, gli OSS sono più frequentemente esposti ad agenti del gruppo 2 o 3, come i virus HBV e HCV dell’epatite, il virus HIV dell’AIDS, il batterio della tubercolosi (Mycobacterium tuberculosis), lo Staphylococcus aureus e altri patogeni responsabili di infezioni ospedaliere, che possono provocare malattie anche gravi ma per cui esistono cure o profilassi. Anche agenti patogeni più comuni, causa di malattie “di routine”, fanno parte dei rischi: pensiamo all’influenza, alle gastroenteriti virali, alla scabbia, che un OSS potrebbe contrarre se non adotta adeguate precauzioni lavorando a contatto con pazienti infetti.
Le possibili conseguenze di un’esposizione biologica vanno dalla semplice infezione localizzata (ad esempio un ascesso cutaneo da Stafilococco) fino a malattie sistemiche croniche e gravi (come un’epatite virale cronica o l’infezione da HIV). Inoltre, un operatore contagiato può a sua volta trasformarsi in veicolo di infezione per altri pazienti o per i propri familiari. È quindi evidente che ridurre al minimo il rischio biologico è una priorità assoluta nella sicurezza degli operatori sanitari.
Come può l’OSS prevenire il rischio biologico? La risposta sta in un insieme di pratiche note come precauzioni standard (o universali). Queste precauzioni, insegnate in ogni corso OSS, si basano su un principio fondamentale: trattare ogni paziente e ogni materiale biologico come potenzialmente infetto, a prescindere dalla diagnosi nota. In concreto, le misure principali includono:
· Igiene rigorosa delle mani: lavarsi e disinfettarsi le mani è il gesto più semplice ma più efficace. L’OSS deve lavare le mani frequentemente e nei momenti raccomandati: prima e dopo il contatto con ciascun paziente, dopo aver toccato materiale contaminato, dopo aver usato il bagno, prima di mangiare o maneggiare cibo, prima di indossare i guanti e subito dopo averli rimossi, ecc. Il lavaggio con acqua e sapone rimuove la maggior parte dei microbi transitori; se le mani non sono visibilmente sporche, la frizione con soluzione alcolica è ancora più rapida ed efficace nell’abbattere la carica batterica. È importante inoltre curare l’integrità della pelle delle mani (idratarla, proteggere eventuali tagli) e tenere unghie corte e niente gioielli (anelli, bracciali) durante il lavoro, poiché questi oggetti ostacolano un lavaggio efficace e possono trattenere germi.
· Utilizzo sistematico dei DPI appropriati: come visto nel paragrafo precedente, l’uso di guanti, mascherine, occhiali, camici protettivi ecc. crea una barriera contro gli agenti infettivi. In ambiente sanitario, guanti e mascherina chirurgica dovrebbero essere considerati il “minimo” ogni volta che c’è probabilità di contatto con fluidi corporei o droplets respiratori. Ad esempio, per fare un prelievo di sangue un OSS (nelle regioni dove è abilitato a farlo) indosserà sempre i guanti; per assistere un paziente con tosse e febbre, indosserà anche la mascherina. In situazioni specifiche si aggiungeranno occhiali e camice monouso (ad es. durante procedure che generano aerosol o con contatto massiccio di liquidi). Come regola generale: proteggere tutte le vie d’ingresso del corpo (pelle lesa, mucose, vie respiratorie) potenzialmente esposte ad agenti patogeni.
· Corretta gestione di aghi e oggetti taglienti: le ferite accidentali con aghi, bisturi o vetri infetti sono tra gli incidenti più temuti, perché possono trasmettere virus a trasmissione ematica (HBV, HCV, HIV). L’OSS deve usare estrema cautela con aghi e taglienti: mai recapuchonarli (non rimettere il cappuccio agli aghi dopo l’uso, pratica che causa spesso punture); non tenere aghi usati in mano più del necessario; smaltirli subito dopo l’uso negli appositi contenitori rigidi resistenti alla perforazione (i contenitori gialli o rossi porta aghi); non riempire troppo questi contenitori e non forzarvi aghi troppo grandi; non cercare di piegare o spezzare gli aghi usati. Per le lame, utilizzare pinze o dispositivi di rimozione, mai le mani nude. Queste precauzioni riducono drasticamente il rischio di punture accidentali.
· Sanitizzazione di ambienti e strumenti: molti oggetti nell’ambiente di cura possono veicolare microbi (il cosiddetto environmental contamination). L’OSS deve seguire i protocolli di pulizia e disinfezione di superfici e attrezzature. Ad esempio, disinfettare il letto e le superfici toccate da un paziente infetto dopo il suo utilizzo, sterilizzare gli strumenti riutilizzabili (o avviarli alla sterilizzazione in centrale), cambiare subito la biancheria del letto sporca di liquidi biologici e maneggiarla con i DPI adeguati, ecc. Mantenere pulito l’ambiente di lavoro è una forma di prevenzione sia per gli operatori che per i pazienti.
· Gestione corretta di rifiuti e biancheria sporca: i rifiuti sanitari potenzialmente infetti (garze, kit per medicazione usati, tamponi, ecc.) vanno smaltiti come rifiuti sanitari pericolosi a rischio infettivo, generalmente in sacchi di colore identificativo (di solito giallo) o contenitori speciali, secondo la normativa sui rifiuti sanitari. La biancheria sporca di materiale biologico va messa in sacchi impermeabili dedicati e inviata alla lavanderia con procedure di sicurezza (mai appoggiarla in giro, né mescolarla con biancheria pulita). Queste misure evitano che agenti infettivi proliferino o che altre persone vengano esposte involontariamente.
· Vaccinazioni e sorveglianza sanitaria: un’importante parte della prevenzione è mantenere aggiornate le vaccinazioni raccomandate per gli operatori sanitari. Ad esempio, la vaccinazione anti-epatite B è obbligatoria per il personale sanitario e protegge l’OSS da uno dei rischi biologici maggiori; la vaccinazione antinfluenzale annuale riduce la probabilità di contrarre e trasmettere l’influenza ai pazienti fragili; altre vaccinazioni consigliate possono includere l’anti-tetano, l’anti-COVID nei periodi pandemici, ecc. Inoltre, l’OSS deve partecipare ai controlli medici periodici organizzati dal Medico Competente: esami ematici, test di Mantoux per la tubercolosi, controlli sierologici, screening, in modo da monitorare lo stato di salute ed eventualmente intercettare tempestivamente infezioni contratte sul lavoro per trattarle subito.
Infine, è opportuno che l’OSS mantenga separata la sfera lavorativa da quella personale per evitare di portare “a casa” potenziali agenti infettivi: ad esempio, togliere la divisa e le scarpe prima di lasciare il luogo di lavoro (alcune strutture prevedono spogliatoi appositi), lavare la divisa separatamente dagli altri vestiti, sanificare magari il telefono o altri oggetti portati in reparto, e ovviamente curare l’igiene personale quotidiana (doccia, capelli). Queste abitudini riducono il rischio di fungere da tramite per microbi tra l’ospedale e la comunità esterna.
In sintesi, il rischio biologico è sempre presente ma largamente controllabile con comportamenti diligenti e protettivi. La chiave è non abbassare mai la guardia: anche se un paziente sembra sano o lo si assiste da anni, bisogna comunque rispettare tutte le regole di prevenzione. Applicando sempre le precauzioni standard, l’OSS protegge sé stesso e anche i suoi assistiti da possibili infezioni incrociate. Di seguito, una nota didattica riassume alcune regole d’oro per scongiurare il rischio biologico.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il lavoro quotidiano di un Operatore Socio Sanitario (OSS) comporta rischi biologici e ambientali significativi, soprattutto legati al contatto con agenti patogeni e all'ambiente di lavoro. La prevenzione di tali rischi è fondamentale per garantire la sicurezza dell’operatore e dei pazienti, attraverso protocolli e precauzioni specifiche.
· Definizione di rischio biologico: Il rischio biologico riguarda l'esposizione a agenti patogeni come batteri, virus, funghi e parassiti, presenti in fluidi corporei o materiali contaminati, che possono causare infezioni o malattie. L’OSS è esposto a questi agenti soprattutto di gruppo 2 o 3, come HBV, HCV, HIV e tubercolosi.
· Conseguenze dell’esposizione: L’esposizione può provocare infezioni localizzate o malattie sistemiche gravi e croniche. Un operatore infettato può anche trasmettere infezioni ad altri pazienti o familiari.
· Precauzioni standard: Le misure di prevenzione si basano sul principio di considerare ogni paziente e materiale biologico come potenzialmente infetto, adottando pratiche di igiene e protezione costanti.
· Igiene delle mani: Lavaggi frequenti e accurati delle mani, con acqua e sapone o soluzioni alcoliche, sono fondamentali. È importante mantenere l’integrità della pelle e evitare gioielli che ostacolano la pulizia.
· Uso di dispositivi di protezione individuale (DPI): Guanti, mascherine, occhiali e camici protettivi devono essere usati sistematicamente in base al rischio di esposizione a fluidi corporei o aerosol infetti.
· Gestione di aghi e oggetti taglienti: È essenziale evitare punture accidentali con aghi o lame usate, smaltendo correttamente questi oggetti in contenitori specifici e adottando tecniche di manipolazione sicure.
· Sanificazione e gestione rifiuti: La pulizia e disinfezione di ambienti e strumenti, insieme allo smaltimento corretto di rifiuti sanitari pericolosi e biancheria contaminata, riducono la diffusione di agenti infettivi.
· Vaccinazioni e sorveglianza sanitaria: Mantenere aggiornate le vaccinazioni obbligatorie e consigliate, oltre a partecipare ai controlli medici periodici, è fondamentale per la prevenzione delle infezioni professionali.
· Separazione tra lavoro e vita personale: L’OSS deve adottare abitudini che evitino di portare agenti infettivi dall’ambiente di lavoro a casa, come cambiare divisa, lavarla separatamente e curare l’igiene personale.
· Importanza della vigilanza continua: Il rischio biologico, pur sempre presente, è controllabile con comportamenti diligenti e il rispetto costante delle precauzioni standard, proteggendo così operatori e assistiti da infezioni incrociate.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per rischio biologico nel lavoro dell’OSS?
È la possibilità di entrare in contatto con agenti patogeni (virus, batteri, funghi, parassiti) che possono causare infezioni o malattie, attraverso fluidi corporei o oggetti contaminati.
2. Quali sono gli agenti biologici più comuni per un OSS?
Virus come HBV, HCV, HIV, batteri come Mycobacterium tuberculosis e Staphylococcus aureus, oltre a patogeni più comuni come quelli dell’influenza, gastroenteriti o scabbia.
3. Come può avvenire il contagio biologico?
Per contatto diretto (es. ferita esposta a sangue infetto), indiretto (puntura accidentale con ago usato), spruzzi su mucose o inalazione di aerosol infetti.
4. Cosa sono le precauzioni standard?
Sono pratiche che prevedono di trattare ogni paziente e materiale biologico come potenzialmente infetto, adottando misure preventive universali.
5. Qual è il ruolo dell’igiene delle mani nella prevenzione?
È fondamentale: l’OSS deve lavarsi e disinfettarsi le mani frequentemente, soprattutto prima e dopo il contatto con pazienti o materiali contaminati.
6. Quali DPI deve usare l’OSS per proteggersi dai rischi biologici?
Guanti, mascherine, occhiali, camici monouso e altri DPI devono essere usati in base al tipo di esposizione e secondo le procedure interne.
7. Come gestire correttamente aghi e oggetti taglienti?
Non tenerli in mano dopo l’uso, smaltirli subito nei contenitori rigidi, e non piegarli o spezzarli manualmente.
8. Quali sono le buone pratiche per la sanitizzazione ambientale?
Pulire e disinfettare superfici, letti, strumenti, cambiare la biancheria sporca con DPI adeguati, e seguire i protocolli di sterilizzazione.
9. Perché le vaccinazioni sono importanti per l’OSS?
Proteggono da malattie come epatite B, influenza, tetano, COVID-19, e fanno parte della sorveglianza sanitaria obbligatoria per il personale.
10. Come evitare di portare agenti infettivi a casa?
Togliere la divisa e le scarpe prima di uscire, lavare separatamente gli indumenti da lavoro, sanificare oggetti personali e curare l’igiene quotidiana.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione di rischio biologico
Uso di dispositivi di protezione individuale (DPI)
Gestione di aghi e oggetti taglienti
Sanificazione e gestione rifiuti
Vaccinazioni e sorveglianza sanitaria
Separazione tra lavoro e vita personale
Importanza della vigilanza continua
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione di rischio biologico
Uso di dispositivi di protezione individuale (DPI)
Gestione di aghi e oggetti taglienti
Sanificazione e gestione rifiuti
Vaccinazioni e sorveglianza sanitaria
Separazione tra lavoro e vita personale
Importanza della vigilanza continua
5. Rischi Ambientali (Chimici, Fisici ed Ergonomici)
· Rischio Chimico: chi opera in strutture socio-sanitarie entra quotidianamente in contatto con sostanze chimiche come detergenti concentrati, disinfettanti (es. cloro, alcool, glutaraldeide), farmaci e reagenti di laboratorio. Se maneggiati in modo improprio, tali agenti chimici possono essere nocivi per l’OSS. Fumi e vapori irritanti possono causare danni alle vie respiratorie, mentre il contatto cutaneo con soluzioni disinfettanti concentrate può provocare dermatiti o ustioni. Inoltre, alcune sostanze (come certi gas anestetici o farmaci antiblastici, se l’OSS opera in quei reparti) hanno effetti tossici sistemici. È dunque obbligo del datore di lavoro, ai sensi del D.Lgs. 81/08 (Titolo IX), informare e formare il personale sui pericoli dei prodotti chimici impiegati e sulle relative misure di sicurezza. Ogni prodotto pericoloso deve riportare un’etichetta con pittogrammi di rischio (infiammabile, tossico, corrosivo, etc.) e disporre di una Scheda di Dati di Sicurezza (SDS): l’OSS deve conoscerne il significato e attenersi scrupolosamente alle istruzioni in esse contenute. Uso di DPI adeguati: quando manipola disinfettanti o altre sostanze chimiche aggressive, l’operatore deve proteggersi indossando guanti idonei, eventualmente occhiali e mascherina o visore se c’è rischio di schizzi o vapori nocivi. Ad esempio, nella diluizione della candeggina per sanificare ambienti, sono raccomandati guanti in nitrile e mascherina per non inalare i fumi di cloro. È inoltre importante predisporre una buona ventilazione dei locali durante l’uso di agenti volatili e conservare correttamente le sostanze chimiche: flaconi ben etichettati, non travasare prodotti corrosivi in contenitori di bevande, non mescolare sostanze incompatibili (es. candeggina con ammoniaca). Smaltimento rifiuti pericolosi: rientra nei compiti dell’OSS anche la gestione dei rifiuti sanitari, inclusi quelli a rischio infettivo e chimico. Ciò comporta ad esempio raccogliere aghi usati in appositi contenitori rigidi (per prevenire punture accidentali), smaltire correttamente materiali contaminati e residui di farmaci scaduti, il tutto seguendo procedure codificate e indossando DPI (guanti spessi, scarpe antinfortunistiche, ecc.). Una corretta gestione dei rifiuti sanitari riduce sia il rischio biologico che quello chimico per gli operatori, evitando contaminazioni ambientali e infortuni dovuti a contatto con materiali pericolosi.
· Rischi Fisici ed Ergonomici: le attività quotidiane dell’OSS comportano sforzi fisici significativi e movimenti ripetitivi che possono causare traumi o patologie da sovraccarico biomeccanico. In particolare, il frequente sollevamento e trasferimento dei pazienti – spesso non autosufficienti e con ridotta mobilità – espone l’operatore a un elevato rischio di infortuni muscolo-scheletrici, soprattutto alla colonna vertebrale. Lesioni alla schiena, lombalgie, stiramenti muscolari sono molto comuni tra il personale di cura e colpiscono in misura rilevante gli OSS, data la natura delle loro mansioni. Ad esempio, spostare da soli un paziente dal letto alla sedia a rotelle o sostenerlo durante la deambulazione può, se fatto scorrettamente, causare al lavoratore uno strappo muscolare o un’ernia discale. Per mitigare questi rischi, il D.Lgs. 81/08 richiede una rigorosa valutazione ergonomica delle mansioni (Titolo VI – Movimentazione manuale dei carichi) e l’adozione di misure preventive: formazione specifica sulle tecniche di movimentazione sicura e dotazione di ausili meccanici per il sollevamento dei carichi pesanti. Tecniche corrette di sollevamento: all’OSS viene insegnato (e deve sempre applicare) a piegare le ginocchia e usare la forza delle gambe anziché della schiena quando solleva un peso, a evitare torsioni della colonna sotto carico, a lavorare in due operatori per spostare pazienti non collaborativi, e così via. L’uso di dispositivi come sollevatori idraulici/elettrici, teli di trasferimento, letti regolabili in altezza, riduce drasticamente lo sforzo necessario e di conseguenza il rischio di trauma. Lavorare in coppia o chiedere aiuto è spesso indispensabile: se un paziente è completamente immobilizzato o molto pesante, l’OSS deve coinvolgere un collega (ad esempio un altro OSS o un infermiere) nella manovra, invece di tentare da solo, onde evitare di procurare infortuni a sé e al paziente. Anche durante i cambi posturali a letto, è buona norma utilizzare lenzuola o teli per sollevare il paziente senza strattonarlo e senza sovraccaricare la propria schiena.
Nel contesto socio-sanitario, oltre ai rischi biologici, l’OSS è esposto a numerosi rischi fisico-ambientali che possono compromettere la sicurezza propria e degli assistiti. Tra i più comuni vi sono le cadute e scivolate, causate da pavimenti bagnati, ostacoli lasciati incustoditi, o da una scarsa illuminazione.
Per prevenire questi incidenti, è fondamentale che l’OSS mantenga sgombre le aree di passaggio, evitando di lasciare carrelli, sedie, cavi o altri oggetti in zone di transito. Anche una semplice bottiglia d’acqua rovesciata può diventare un pericolo se non segnalata e rimossa tempestivamente.
Un altro ambito critico riguarda l’uso delle apparecchiature elettromedicali. L’OSS deve conoscere le procedure di sicurezza relative a ogni dispositivo, sapere come spegnerlo in caso di guasto, e dove trovare un estintore in caso di principio d’incendio. Queste competenze rientrano nella formazione obbligatoria prevista dal D.Lgs. 81/2008, che stabilisce le regole generali per la sicurezza nei luoghi di lavoro.
La consapevolezza ambientale è una competenza chiave: significa saper riconoscere i pericoli, valutarne la gravità, e agire con prontezza per eliminarli o segnalarli. Ad esempio, se un OSS nota una presa elettrica danneggiata o un macchinario che emette odori insoliti, deve informare immediatamente il personale tecnico o il responsabile della sicurezza.
L’adozione di corrette prassi di lavoro è essenziale. Tra queste rientrano:
· L’uso dei DPI adeguati (scarpe antiscivolo, guanti isolanti, ecc.)
· L’applicazione di tecniche corrette per il sollevamento e la movimentazione dei carichi
· Il mantenimento dell’ordine e della pulizia negli ambienti di lavoro
· La segnalazione tempestiva di ogni pericolo riscontrato
Anche l’ergonomia gioca un ruolo importante: lavorare in posizioni scorrette o ripetere movimenti innaturali può causare problemi muscolo-scheletrici. L’OSS deve imparare a regolare l’altezza dei letti, usare ausili per la movimentazione, e alternare le posture durante il turno.
In sintesi, la sicurezza ambientale non è solo una questione tecnica, ma un atteggiamento mentale. L’OSS deve essere vigile, responsabile e collaborativo, contribuendo attivamente a creare un ambiente di lavoro sicuro e protetto per tutti.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Operatore Socio Sanitario (OSS) affronta numerosi rischi ambientali connessi all’ambiente di lavoro, alle sostanze chimiche e alle attività fisiche svolte quotidianamente. La sicurezza sul posto di lavoro richiede conoscenze specifiche, l’uso di dispositivi di protezione individuale e l’adozione di comportamenti corretti per prevenire infortuni e danni alla salute.
· Rischio Chimico: L’OSS è esposto a sostanze pericolose come detergenti, disinfettanti e farmaci che, se maneggiati impropriamente, possono causare irritazioni respiratorie, dermatiti o effetti tossici sistemici. È obbligo del datore di lavoro fornire formazione e informazioni sui rischi, mentre l’operatore deve utilizzare DPI adeguati e seguire le istruzioni di sicurezza, inclusa la corretta conservazione e smaltimento dei prodotti chimici e dei rifiuti pericolosi.
· Rischi Fisici ed Ergonomici: Le attività di sollevamento e trasferimento dei pazienti comportano rischi muscolo-scheletrici, in particolare lesioni alla schiena. Per mitigare tali rischi è necessaria una valutazione ergonomica, formazione specifica sulle tecniche di movimentazione e l’uso di ausili meccanici. Lavorare in coppia o chiedere aiuto è fondamentale per evitare infortuni.
· Prevenzione di Cadute e Scivolate: Le cadute sono frequenti a causa di pavimenti bagnati, ostacoli o scarsa illuminazione. L’OSS deve mantenere le aree di passaggio sgombre, segnalare e rimuovere tempestivamente pericoli come oggetti o liquidi rovesciati per garantire la sicurezza ambientale.
· Consapevolezza e Pratiche di Sicurezza: L’OSS deve conoscere le procedure di sicurezza relative alle apparecchiature elettromedicali e saper gestire situazioni di emergenza. L’adozione di pratiche corrette, come l’uso di DPI, tecniche di sollevamento adeguate, mantenimento dell’ordine e segnalazione tempestiva dei pericoli, è essenziale per creare un ambiente di lavoro sicuro e protetto.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per rischio ambientale nel lavoro dell’OSS?
Sono i rischi legati all’ambiente di lavoro, alle attrezzature e alle operazioni assistenziali, come l’esposizione a sostanze chimiche, sforzi fisici, posture scorrette e pericoli strutturali.
2. Quali sono i principali rischi chimici per l’OSS?
L’OSS può entrare in contatto con disinfettanti, detergenti concentrati, farmaci, vapori irritanti e residui pericolosi, che possono causare ustioni, dermatiti o danni respiratori.
3. Come deve comportarsi l’OSS quando usa sostanze chimiche?
Deve indossare DPI adeguati (guanti, mascherina, occhiali), leggere le etichette e le schede di sicurezza, non mescolare sostanze incompatibili e garantire una buona ventilazione.
4. Cosa sono le Schede di Dati di Sicurezza (SDS)?
Sono documenti obbligatori che descrivono i rischi, le modalità d’uso e le misure di protezione per ogni prodotto chimico. L’OSS deve conoscerle e rispettarle.
5. Come si gestiscono correttamente i rifiuti sanitari pericolosi?
Vanno smaltiti in contenitori rigidi e identificabili, mai manipolati a mani nude, e separati dai rifiuti comuni, seguendo le procedure codificate e indossando DPI specifici.
6. Quali sono i rischi fisici ed ergonomici più comuni?
Sono legati a sollevamenti, movimenti ripetitivi, posture scorrette e cadute. Possono causare lesioni muscolo-scheletriche, lombalgie e traumi alla schiena.
7. Come può l’OSS prevenire i rischi muscolo-scheletrici?
Applicando tecniche corrette di movimentazione, usando ausili meccanici, regolando l’altezza dei letti, lavorando in coppia e evitando torsioni sotto carico.
8. Cosa fare per evitare cadute e scivolate?
Mantenere sgombre le aree di passaggio, segnalare liquidi sul pavimento, usare scarpe antiscivolo e illuminare adeguatamente gli ambienti.
9. Come gestire in sicurezza le apparecchiature elettromedicali?
Conoscere le procedure di emergenza, sapere come spegnere i dispositivi in caso di guasto, e dove trovare gli estintori in caso di principio d’incendio.
10. Perché è importante la consapevolezza ambientale per l’OSS?
Perché permette di riconoscere i pericoli, valutarli correttamente e agire con prontezza, contribuendo a un ambiente di lavoro sicuro per sé e per gli assistiti.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Prevenzione di Cadute e Scivolate
Consapevolezza e Pratiche di Sicurezza
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Prevenzione di Cadute e Scivolate
Consapevolezza e Pratiche di Sicurezza
6. Il ruolo dell’OSS nella prevenzione degli infortuni
Il ruolo dell’OSS nella sicurezza sul lavoro non si limita a subire passivamente le misure decise a livello aziendale: al contrario, l’OSS è parte attiva nel sistema di prevenzione degli infortuni. Gli obblighi del lavoratore sanciti dal D.Lgs. 81/2008 (art. 20) delineano chiaramente il contributo atteso da ogni operatore in materia di salute e sicurezza. In primo luogo, l’OSS deve prendersi cura della propria sicurezza e di quella delle persone presenti sul luogo di lavoro (colleghi, pazienti, visitatori), evitando comportamenti che possano causare pericolo. Ciò implica osservare scrupolosamente le istruzioni di sicurezza impartite dall’azienda, dai dirigenti o dai preposti (es. coordinatore infermieristico): procedure da seguire, uso corretto delle attrezzature e così via. L’OSS è tenuto ad utilizzare in modo corretto tutti i macchinari, le apparecchiature e i dispositivi di sicurezza messi a disposizione, nonché a indossare appropriatamente i DPI necessari durante il lavoro. Ad esempio, se è prevista una cintura di contenimento per sollevare un paziente o un montascale elettrico per trasferirlo tra piani diversi, l’operatore deve impiegarli secondo le istruzioni, anziché improvvisare metodi meno sicuri. Allo stesso modo, l’OSS non deve mai manomettere o rimuovere senza autorizzazione i dispositivi di sicurezza o di segnalazione di un rischio (come barriere, cartelli di avvertimento, allarmi).
Un aspetto cruciale della prevenzione è la comunicazione dei pericoli: se l’OSS riscontra condizioni di rischio (ad esempio una spondina del letto rotta, una fuoriuscita di liquido infettivo, un guanto in lattice difettoso) ha l’obbligo di segnalarlo immediatamente al datore di lavoro o ai superiori (es. all’infermiere coordinatore o al responsabile di reparto). In caso di emergenza, deve anche attivarsi in prima persona, nei limiti delle sue competenze e possibilità, per eliminare o ridurre il pericolo grave e imminente, informandone poi il Rappresentante dei Lavoratori per la Sicurezza (RLS). Un esempio: se l’OSS vede una pozza d’acqua sul pavimento dove qualcuno potrebbe scivolare, provvede subito ad asciugare o segnalare l’area (riducendo il rischio) e contestualmente informa la manutenzione o i responsabili affinché individuino ed eliminino la causa della perdita. Questo comportamento proattivo è espressamente richiesto dalla normativa ed è essenziale per prevenire incidenti sul nascere.
Un altro obbligo importante per l’OSS è non eseguire operazioni che non rientrano nelle proprie competenze o per le quali non ha ricevuto adeguato addestramento, specialmente se tali operazioni possono compromettere la sicurezza propria o altrui. In ambito sanitario esistono ambiti di intervento riservati ad altri professionisti: ad esempio, la somministrazione di terapie iniettive spetta all’infermiere. Un OSS coscienzioso non tenterà mai di svolgere di propria iniziativa un compito che non gli compete (come regolare un dosaggio di farmaco o manovrare un’apparecchiatura complessa senza autorizzazione), perché questo potrebbe causare gravi conseguenze (errore terapeutico, guasto a macchinari, ecc.) e configura anche un illecito professionale. Allo stesso modo, l’OSS deve rifiutare con fermezza istruzioni anomale che lo portino a operare al di fuori del suo profilo professionale, segnalando la situazione ai suoi superiori. Questo rispetto dei ruoli è parte integrante della prevenzione: garantisce che ogni attività sia svolta dalla persona giusta, con le giuste competenze, riducendo il rischio di incidenti o errori.
Infine, nell’ottica di un miglioramento continuo della sicurezza, l’OSS è tenuto a partecipare ai programmi di formazione e addestramento sulla sicurezza organizzati dal datore di lavoro, nonché a sottoporsi alla sorveglianza sanitaria prevista (visite mediche periodiche, controlli vaccinali, test di Mantoux per la TBC quando necessari, etc.). La formazione periodica consente di aggiornare l’operatore sulle migliori pratiche e sulle nuove procedure (ad esempio nuove linee guida su movimentazione pazienti o utilizzo di dispositivi anti-contagio), mentre la sorveglianza sanitaria monitora nel tempo lo stato di salute dell’OSS esposto a determinati rischi (controllando ad esempio che non sviluppi allergie ai disinfettanti, o problemi muscolo-scheletrici incipienti), così da intervenire precocemente. L’adesione attiva a queste misure fa parte integrante del ruolo preventivo dell’OSS, in collaborazione con il Medico Competente dell’azienda.
COLLABORAZIONE CON LE ALTRE FIGURE PROFESSIONALI
Un efficace sistema di prevenzione degli infortuni in ambito sanitario si basa sul lavoro di squadra. L’OSS opera all’interno di un’équipe multidisciplinare e collabora strettamente con gli altri professionisti — in primis con gli infermieri, ma anche con medici, fisioterapisti, educatori professionali, tecnici della riabilitazione, ecc. — per garantire la sicurezza e il benessere del paziente. Questa collaborazione è sancita già dall’atto istitutivo della figura OSS (Accordo Stato-Regioni 2001), che stabilisce come l’OSS “svolge la sua attività in collaborazione con gli altri operatori professionali preposti all’assistenza sanitaria e a quella sociale, secondo il criterio del lavoro multiprofessionale”. In pratica, l’OSS concorre agli obiettivi di assistenza sotto la guida e supervisione del personale sanitario qualificato, integrandosi nei piani di cura e prevenzione dei rischi.
Coordinamento con l’infermiere: Nel contesto operativo quotidiano, l’OSS coopera soprattutto con l’infermiere, figura responsabile dell’assistenza generale. L’OSS non agisce mai isolatamente o senza aver ricevuto le dovute indicazioni: al contrario, prima di iniziare qualsiasi procedura, deve aver chiaro dal personale infermieristico o medico cosa fare e come farlo in sicurezza. Ad esempio, all’inizio del turno l’OSS partecipa al briefing di reparto o riceve consegne dall’infermiere sulle condizioni dei pazienti e sulle precauzioni da adottare. Se un paziente è appena stato operato, l’infermiere istruirà l’OSS su come maneggiarlo: “paziente allettato in ortopedia con protesi d’anca: mobilizzare con la massima cautela, evitare che carichi sull’arto operato, prestare attenzione alle posizioni da mantenere a letto e alle manovre di trasferimento”. In base a queste direttive, l’OSS saprà come eseguire le manovre senza causare traumi (ad esempio eviterà di flettere o ruotare eccessivamente l’anca operata durante l’igiene personale). Attenersi scrupolosamente alle prescrizioni mediche e infermieristiche è fondamentale: così facendo l’OSS previene incidenti clinici (come lussazioni, cadute del paziente, peggioramenti delle lesioni) e opera sempre nel perimetro di sicurezza delineato dal responsabile dell’assistenza.
Segnalazione e feedback: La collaborazione implica comunicazione bidirezionale. Se da un lato l’OSS esegue le indicazioni ricevute, dall’altro riferisce costantemente all’infermiere ciò che osserva durante la sua assistenza, soprattutto eventuali problemi o rischi emergenti. Ad esempio, mentre effettua l’igiene quotidiana di un malato a letto, l’OSS ispeziona attentamente la cute del paziente e se nota arrossamenti sospetti o lesioni da pressione incipienti, lo comunica immediatamente all’infermiere, in modo da attuare misure preventive tempestive. In questo modo, piccoli segnali di rischio (come l’inizio di un’ulcera da decubito) vengono presi in carico prima che evolvano in eventi più gravi (una lesione aperta, potenziale porta d’ingresso per infezioni). Analogamente, l’OSS informa il personale sanitario di qualsiasi anomalia o difficoltà incontrata: se durante la mobilizzazione di un paziente questi manifesta dolore acuto, l’OSS interrompe la manovra e avverte l’infermiere o il medico; se un dispositivo medico sembra non funzionare correttamente (ad es. una pompa di alimentazione enterale in allarme), l’OSS chiama il tecnico o l’infermiere addetto invece di improvvisare. Questa prontezza nel segnalare problemi riflette l’obbligo generale di cui si è detto (art. 20) ed è cruciale per attivare l’intervento della figura competente evitando incidenti.
Lavorare in équipe per la sicurezza: Molte attività assistenziali richiedono più mani per essere svolte in sicurezza. L’OSS deve saper chiedere aiuto e cooperare attivamente con i colleghi quando la situazione lo richiede. Un tipico esempio è la movimentazione di un paziente dipendente: spesso la manovra viene eseguita in due operatori (OSS+OSS o OSS+infermiere), coordinandosi nei movimenti per trasferire il paziente dal letto alla carrozzina o per cambiarne la postura sul letto. L’OSS comunica con il collega (“pronti, solleviamo alla conta di 3…”) e con il paziente stesso, incoraggiandolo a collaborare nei limiti delle sue possibilità. Se l’assistito è completamente non collaborante o pesante, l’OSS deve valutare la situazione e coinvolgere una seconda o addirittura una terza persona di supporto. Questa decisione evidenzia un elevato livello di maturità professionale: significa riconoscere che fare da soli sarebbe rischioso e privilegiare la sicurezza collettiva sulla fretta. In generale, nel lavoro d’équipe ciascun componente conosce il proprio ruolo e confida nel fatto che anche gli altri svolgano il proprio compito correttamente. Così, l’infermiere si fida che l’OSS esegua con cura le attività di sua competenza (mobilizzazione, igiene, sorveglianza del paziente) e intervenga prontamente per riferire eventuali problemi; viceversa, l’OSS conta sul supporto dell’infermiere quando c’è da prendere decisioni o affrontare situazioni complesse. Questa fiducia reciproca e chiarezza dei confini operativi è fondamentale per prevenire errori e incidenti dovuti a incomprensioni o sovrapposizioni di ruoli.
Collaborazione con altre figure: Oltre che con gli infermieri, l’OSS interagisce con medici e altri professionisti (fisioterapisti, tecnici di laboratorio, assistenti sociali) nel percorso assistenziale dell’utente. Ad esempio, in un reparto di riabilitazione l’OSS può affiancare il fisioterapista durante alcune sedute, aiutando a posizionare in sicurezza il paziente sugli attrezzi, oppure supportare il dietista assicurandosi che il paziente segua la dieta prescritta (prevenendo così malnutrizione o altre complicanze). In tutte queste attività, la sicurezza rimane una responsabilità condivisa: ogni professionista osserva il paziente da un punto di vista diverso e può segnalare potenziali rischi agli altri (un fisioterapista potrebbe avvisare l’OSS che un certo movimento è controindicato per quel paziente, l’OSS a sua volta può informare il medico di un episodio di aggressività del paziente, e così via). Il lavoro di gruppo consente di anticipare molti pericoli, perché mette insieme competenze diverse per un obiettivo comune. Non ultimo, la collaborazione stretta tra colleghi contribuisce anche a creare un ambiente di lavoro più sereno e organizzato, dove ciascuno sa di poter contare sul supporto altrui e quindi si riduce il rischio di stress, distrazione o burn-out (tutti elementi che indirettamente possono causare infortuni).
Conclusioni: L’OSS, in quanto lavoratore tutelato dal D.Lgs. 81/2008, beneficia di misure di protezione dai rischi biologici e ambientali a cui è esposto. Al tempo stesso, è chiamato a farsi promotore di sicurezza, adottando comportamenti responsabili e cooperando con l’organizzazione e gli altri professionisti. Attraverso l’utilizzo costante dei DPI, la segnalazione tempestiva dei rischi, l’adesione alla formazione e il lavoro di squadra, l’OSS contribuisce a creare un ambiente di cura sicuro per sé e per gli assistiti. Il risultato è duplice: diminuire gli infortuni sul lavoro (tutela dell’operatore) e migliorare la qualità dell’assistenza evitando eventi avversi ai pazienti. In definitiva, la sicurezza sul lavoro in ambito sanitario è un gioco di squadra in cui l’OSS ha un ruolo fondamentale: come “custode della salute” altrui, collabora con dedizione e professionalità mettendo in atto tutto quanto appreso in tema di prevenzione. La piena osservanza delle norme di sicurezza e delle buone pratiche assistenziali allontana concretamente il rischio di infortuni, contaminazioni e malattie professionali, garantendo un servizio più affidabile e protetto per tutti.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
L’Operatore Socio Sanitario (OSS) svolge un ruolo attivo e fondamentale nella prevenzione degli infortuni sul lavoro in ambito sanitario, adottando comportamenti responsabili e collaborando con l’équipe multidisciplinare per garantire la sicurezza propria, dei pazienti e dei colleghi.
· Responsabilità personali dell’OSS: L’OSS deve prendersi cura della propria sicurezza e di quella degli altri, seguendo scrupolosamente le istruzioni di sicurezza, utilizzando correttamente attrezzature e dispositivi di protezione individuale (DPI), e non manomettere dispositivi di sicurezza.
· Segnalazione dei pericoli: È obbligato a segnalare immediatamente condizioni di rischio al datore di lavoro o ai superiori e, in situazioni di emergenza, intervenire nei limiti delle proprie competenze per ridurre il pericolo, informando anche il Rappresentante dei Lavoratori per la Sicurezza.
· Rispetto delle competenze professionali: L’OSS non deve eseguire operazioni al di fuori delle proprie competenze o senza adeguato addestramento, rifiutando istruzioni anomale e segnalando situazioni di rischio per la sicurezza.
· Formazione e sorveglianza sanitaria: Deve partecipare ai programmi di formazione e addestramento sulla sicurezza e sottoporsi alla sorveglianza sanitaria per monitorare il proprio stato di salute in relazione ai rischi professionali.
· Collaborazione con l’infermiere: L’OSS opera sotto la guida dell’infermiere, ricevendo indicazioni precise sulle procedure da eseguire per garantire la sicurezza del paziente, e riferendo costantemente osservazioni e problemi emergenti.
· Lavoro di squadra per la sicurezza: La movimentazione dei pazienti e altre attività richiedono spesso la cooperazione di più operatori, che devono coordinarsi per prevenire incidenti, basandosi su fiducia reciproca e chiarezza dei ruoli.
· Collaborazione con altre figure professionali: L’OSS interagisce con medici, fisioterapisti e altri professionisti per garantire un’assistenza sicura e integrata, contribuendo a prevenire rischi e migliorare l’ambiente di lavoro.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. L’OSS è responsabile della sicurezza sul lavoro?
Sì. L’OSS ha un ruolo attivo nella prevenzione degli infortuni, come previsto dall’Art. 20 del D.Lgs. 81/2008, e deve contribuire alla sicurezza propria e altrui.
2. Quali comportamenti deve adottare l’OSS per prevenire incidenti?
Deve seguire le istruzioni di sicurezza, usare correttamente attrezzature e DPI, non manomettere dispositivi di sicurezza, e segnalare immediatamente i pericoli.
3. Cosa deve fare l’OSS se nota una situazione di rischio?
Deve intervenire nei limiti delle sue competenze per ridurre il pericolo e informare subito i superiori o il RLS (Rappresentante dei Lavoratori per la Sicurezza).
4. L’OSS può svolgere mansioni non previste dal suo profilo?
No. L’OSS non deve eseguire operazioni non di sua competenza o per cui non ha ricevuto formazione, soprattutto se possono compromettere la sicurezza.
5. Come deve comportarsi l’OSS in caso di istruzioni anomale?
Deve rifiutare con fermezza compiti non conformi al suo profilo e segnalare la situazione ai superiori, tutelando sé stesso e gli altri.
6. L’OSS è tenuto a partecipare alla formazione sulla sicurezza?
Sì. Deve partecipare ai corsi di formazione e addestramento organizzati dal datore di lavoro e sottoporsi alla sorveglianza sanitaria prevista.
7. Qual è il ruolo dell’OSS nel lavoro di squadra per la sicurezza?
L’OSS collabora con infermieri, medici e altri professionisti, seguendo le indicazioni ricevute e contribuendo attivamente alla prevenzione dei rischi.
8. Come si svolge la collaborazione tra OSS e infermiere?
L’OSS riceve istruzioni operative, partecipa ai briefing, esegue le attività assistenziali secondo le direttive e riferisce eventuali problemi o anomalie.
9. L’OSS può segnalare problemi clinici o tecnici?
Sì. Deve comunicare tempestivamente qualsiasi anomalia osservata (es. lesioni cutanee, dolore del paziente, malfunzionamento di dispositivi) al personale competente.
10. Perché la collaborazione è fondamentale per la sicurezza?
Perché il lavoro in équipe consente di anticipare i pericoli, condividere competenze, ridurre lo stress operativo e garantire un ambiente di cura sicuro e organizzato.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Responsabilità personali dell’OSS
Rispetto delle competenze professionali
Formazione e sorveglianza sanitaria
Collaborazione con l’infermiere
Lavoro di squadra per la sicurezza
Collaborazione con altre figure professionali
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Responsabilità personali dell’OSS
Rispetto delle competenze professionali
Formazione e sorveglianza sanitaria
Collaborazione con l’infermiere
Lavoro di squadra per la sicurezza
Collaborazione con altre figure professionali
Capitolo 17 – LA TUTELA DELLA PRIVACY
1. Trattamento dei Dati Personali degli Utenti: GDPR e Normative Italiane
In questa sezione vedremo cosa si intende per dati personali e come vanno trattati, con riferimenti al Regolamento UE 2016/679 (GDPR) e alle normative italiane pertinenti (principalmente il D.Lgs. 196/2003 “Codice in materia di protezione dei dati personali”, così come modificato dal D.Lgs. 101/2018). L’OSS deve conoscere le basi legali del trattamento dei dati perché ogni sua attività che coinvolge informazioni sugli utenti costituisce un “trattamento” ai sensi di legge.
a) Cosa sono i Dati Personali e i Dati Sensibili
· Dati Personali: qualsiasi informazione riguardante una persona fisica identificata o identificabile. Esempi: nome, cognome, data di nascita, codice fiscale, indirizzo, foto, numero di telefono, etc.. Anche elementi come immagini, audio o video che permettono di riconoscere una persona sono dati personali.
· Categorie Particolari di Dati (ex “dati sensibili”): sono quei dati personali che rivelano aspetti estremamente delicati dell’individuo, come l’origine razziale o etnica, le convinzioni religiose, filosofiche o politiche, l’orientamento sessuale, l’adesione sindacale, lo stato di salute o la vita sessuale. In ambito sanitario, dunque, i dati relativi alla salute, alla storia clinica o alle terapie di un utente sono considerati dati sensibili e godono di tutela rafforzata. Ad esempio, informazioni su diagnosi, referti medici, handicap, terapie farmacologiche, sono tutti dati sensibili che richiedono la massima riservatezza.
Nota: Il GDPR utilizza il termine “categorie particolari di dati personali” per indicare ciò che in precedenza erano chiamati “dati sensibili”. I dati sanitari rientrano in queste categorie particolari e il loro trattamento è vietato in via generale, salvo specifiche eccezioni (es. consenso esplicito dell’interessato, motivi di tutela della salute pubblica, diagnosi e cura in base a norme di legge, etc., come dettagliato nell’art.9 del GDPR). Ciò evidenzia quanto siano critici e protetti i dati relativi alla salute.
b) Il Quadro Normativo: dal Codice Privacy al GDPR
Il Codice Privacy Italiano (D.Lgs. 196/2003): In Italia, già prima del GDPR, la protezione dei dati personali era regolata dal Codice Privacy del 2003. Esso prevedeva principi di tutela e distingueva tra dati personali e dati sensibili, fissando l’obbligo del consenso dell’interessato come regola generale per trattare i dati sanitari. Il Codice Privacy richiedeva, ad esempio, un’informativa scritta al paziente (art. 13 D.Lgs.196/03) e il suo consenso esplicito per poter utilizzare i suoi dati di salute, salvo situazioni di emergenza o obblighi di legge specifici.
Il Regolamento UE 2016/679 (GDPR): Pubblicato il 4 maggio 2016 ed entrato in vigore in tutta l’UE dal 25 maggio 2018, ha innovato la materia della privacy sostituendo la precedente Direttiva 95/46/CE. Essendo un regolamento europeo, il GDPR è direttamente applicabile in tutti gli Stati membri e ha reso omogenee le regole sul trattamento dei dati personali in Europa. L’Italia ha adeguato la propria normativa tramite il D.Lgs. 101/2018, che ha modificato il Codice Privacy per allinearlo al GDPR. Pertanto, oggi in Italia la disciplina privacy discende dal combinato di GDPR e Codice Privacy così aggiornato.
Principi Fondamentali introdotti/rafforzati dal GDPR: il GDPR ha portato concetti chiave che ogni operatore deve conoscere:
· Liceità, correttezza, trasparenza: i dati devono essere raccolti e usati legalmente, in modo corretto e trasparente verso l’interessato (il paziente). Questo implica informare chiaramente l’utente sulle finalità e modalità del trattamento dei suoi dati.
· Limitazione delle finalità: i dati personali devono essere raccolti per scopi specifici, espliciti e legittimi, e poi usati solo in modo compatibile con tali scopi. Ad esempio, i dati sanitari di un paziente ricoverato si usano per la cura e l’assistenza; non possono essere usati per altri scopi senza ulteriore base legale.Minimizzazione dei dati: raccogliere solo i dati necessari per la finalità prevista (principio di necessità). L’OSS dovrebbe trattare solo le informazioni strettamente indispensabili all’assistenza (es. conoscere la diagnosi può essere necessario per assistere correttamente un paziente, ma diffondere dettagli non pertinenti no).
· Esattezza: i dati devono essere esatti e aggiornati. Se un OSS nota informazioni sbagliate (ad es. un’allergia non segnata correttamente), è importante segnalarlo affinché vengano rettificate.
· Limitazione della conservazione: i dati personali vanno conservati per il tempo strettamente necessario al raggiungimento delle finalità. Le cartelle cliniche e altri documenti sanitari hanno tempi di conservazione stabiliti dalla legge o dalle policy interne, dopo i quali devono essere archiviati in modo sicuro o eliminati.
· Integrità e riservatezza: i dati devono essere protetti con misure di sicurezza adeguate per impedirne accessi non autorizzati o perdite. In ambito socio-sanitario, questo significa ad esempio custodire documenti in armadi chiusi, proteggere i sistemi informatici con password, non lasciare incustodite informazioni sensibili (approfondiremo a breve le misure pratiche).
· Accountability (Responsabilizzazione): il GDPR enfatizza la responsabilità degli enti e operatori che trattano i dati. Le strutture sanitarie (titolari del trattamento) devono dimostrare di adottare tutte le misure adeguate per conformarsi alla normativa, dalla formazione del personale OSS/Infermieristico, all’adozione di policy interne, alla nomina di figure come il Data Protection Officer (Responsabile Protezione Dati) dove richiesto. L’OSS, da parte sua, in quanto incaricato/autorizzato al trattamento, è tenuto a seguire scrupolosamente le istruzioni ricevute e a contribuire alla protezione dei dati.
c) I Diritti dell’Interessato (Utente/Paziente)
Le norme privacy riconoscono ai cittadini una serie di diritti sui propri dati personali, che gli OSS dovrebbero conoscere per collaborare al loro rispetto:
· Diritto di accesso: ogni utente può chiedere conferma se un ente (es. ospedale, RSA) possiede dati personali che lo riguardano e ottenerne copia in forma intelligibile. In pratica, un paziente ha il diritto di leggere la propria cartella clinica o ricevere copia della documentazione sanitaria.
· Diritto di rettifica: se i dati sono errati o incompleti, l’interessato può chiederne la correzione/integrazione.
· Diritto alla cancellazione (“oblio”): in certi casi (ad es. dati trattati illecitamente, o se non più necessari e non esistono obblighi di conservarli), la persona può chiedere la cancellazione dei propri dati.
· Diritto alla limitazione del trattamento: in situazioni particolari l’interessato può chiedere che i suoi dati vengano solo conservati e non ulteriormente elaborati (ad es. mentre contesta l’esattezza dei dati).
· Diritto di opposizione: la persona può opporsi a trattamenti dei propri dati basati su alcuni presupposti, per motivi legati alla sua situazione particolare (ove applicabile, ad esempio potrebbe opporsi all’utilizzo dei suoi dati per ricerca scientifica se non se la sente).
· Diritto alla portabilità: per i soli dati forniti direttamente dall’interessato e trattati con mezzi automatizzati, c’è diritto a riceverli in formato strutturato e trasmetterli ad altro titolare (questo riguarda più il settore amministrativo/tecnologico che l’OSS, ma è bene sapere che esiste).
Nota: Garantire questi diritti è compito del titolare del trattamento (l’azienda sanitaria), spesso tramite l’ufficio cartelle cliniche o l’URP. Tuttavia, l’OSS potrebbe trovarsi a ricevere domande dai pazienti (es. “Posso avere copia dei miei referti?”). In tali casi, l’operatore dovrebbe indirizzare l’utente alla procedura corretta (moduli da compilare, ufficio competente) e informare i referenti interni. Rispettare i diritti degli interessati fa parte di una cultura della privacy che l’OSS condivide insieme a tutta l’organizzazione sanitaria.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Il trattamento dei dati personali e sensibili degli utenti, in particolare in ambito socio-sanitario, è regolato da normative europee e italiane che tutelano la privacy e i diritti dei pazienti. Gli operatori socio-sanitari (OSS) devono conoscere queste regole per garantire la corretta gestione delle informazioni personali.
· Definizione di dati personali e sensibili: I dati personali riguardano qualsiasi informazione identificabile di una persona, mentre i dati sensibili includono informazioni delicate come origine etnica, convinzioni religiose e dati sanitari, che richiedono una protezione rafforzata.
· Quadro normativo: In Italia, la normativa privacy è basata sul Codice Privacy (D.Lgs. 196/2003) e sul Regolamento UE 2016/679 (GDPR), che ha uniformato le regole in Europa e introdotto aggiornamenti importanti, recepiti tramite il D.Lgs. 101/2018.
· Principi fondamentali del GDPR: I dati devono essere trattati con liceità, correttezza e trasparenza, raccolti per scopi specifici e limitati, minimizzati, esatti, conservati per tempi necessari, e protetti da accessi non autorizzati.
· Responsabilità e conformità: Le strutture sanitarie devono dimostrare il rispetto delle norme attraverso formazione, policy e figure dedicate come il Data Protection Officer, mentre l’OSS deve seguire le istruzioni e contribuire alla protezione dei dati.
· Diritti dell’interessato: Gli utenti hanno diritti come accesso, rettifica, cancellazione, limitazione del trattamento, opposizione e portabilità dei dati, che devono essere rispettati e facilitati dalle strutture sanitarie.
· Ruolo dell’OSS nel rispetto dei diritti: L’OSS potrebbe ricevere richieste dai pazienti e deve indirizzarli correttamente alle procedure e agli uffici competenti, contribuendo così a una cultura della privacy condivisa.
· Importanza della riservatezza: La tutela dei dati sanitari è particolarmente critica, richiedendo misure di sicurezza adeguate per proteggere informazioni sensibili da accessi non autorizzati o perdite.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa si intende per “dato personale”?
È qualsiasi informazione che consente di identificare una persona fisica, direttamente o indirettamente: nome, cognome, codice fiscale, indirizzo, numero di telefono, foto, ecc.
2. Cosa sono i “dati sensibili” o “categorie particolari di dati”?
Sono dati che rivelano aspetti delicati come lo stato di salute, l’origine etnica, le convinzioni religiose o politiche, l’orientamento sessuale. In ambito sanitario, i dati clinici rientrano in questa categoria e richiedono tutela rafforzata.
3. Quali normative regolano la privacy in Italia?
Il Regolamento UE 2016/679 (GDPR) e il Codice Privacy Italiano (D.Lgs. 196/2003), modificato dal D.Lgs. 101/2018, costituiscono il quadro normativo vigente.
4. Quali sono i principi fondamentali del GDPR?
Liceità, correttezza, trasparenza, limitazione delle finalità, minimizzazione dei dati, esattezza, limitazione della conservazione, integrità e riservatezza, e accountability (responsabilizzazione).
5. L’OSS può trattare dati sanitari degli utenti?
Sì, ma solo se autorizzato e nel rispetto delle istruzioni ricevute, trattando solo i dati necessari per l’assistenza e garantendo la riservatezza.
6. Come deve comportarsi l’OSS per proteggere i dati?
Deve custodire documenti riservati, non lasciare incustodite informazioni sensibili, proteggere i sistemi informatici con password, e non divulgare dati a persone non autorizzate.
7. Quali sono i diritti dell’utente sui propri dati?
Accesso, rettifica, cancellazione, limitazione del trattamento, opposizione, e portabilità. L’OSS deve conoscere questi diritti e indirizzare correttamente l’utente.
8. Cosa deve fare l’OSS se un paziente chiede copia dei suoi referti?
Deve informare il paziente sulla procedura corretta, indirizzarlo all’ufficio competente (es. URP o archivio cartelle cliniche), e non fornire direttamente i documenti.
9. Cos’è il principio di “minimizzazione dei dati”?
Significa raccogliere e trattare solo i dati strettamente necessari per la finalità prevista. L’OSS deve evitare di accedere o diffondere informazioni non pertinenti.
10. Qual è il ruolo dell’OSS nella cultura della privacy?
L’OSS è parte attiva nella protezione dei dati: deve rispettare le normative, seguire le istruzioni, partecipare alla formazione e collaborare con l’organizzazione per garantire la sicurezza delle informazioni.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Definizione di dati personali e sensibili
Principi fondamentali del GDPR
Ruolo dell’OSS nel rispetto dei diritti
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Definizione di dati personali e sensibili
Principi fondamentali del GDPR
Ruolo dell’OSS nel rispetto dei diritti
2. Riservatezza delle Informazioni Sanitarie
La riservatezza delle informazioni sanitarie è un pilastro fondamentale dell’attività socio-sanitaria. Significa assicurare che le informazioni sullo stato di salute di una persona siano accessibili solo a chi è autorizzato (per motivi di cura o per legge), e che non vengano divulgate indebitamente. Il concetto di privacy, in ambito sanitario, non si limita ai documenti, ma comprende anche il modo in cui si comunica e si gestisce ogni dettaglio relativo al paziente.
a) Il Valore della Riservatezza in Sanità
Ogni cittadino che si rivolge a una struttura sanitaria ha diritto alla assoluta riservatezza riguardo alle proprie condizioni di salute. Ciò tutela la dignità della persona e favorisce un rapporto di fiducia con gli operatori sanitari. Se il paziente si fida che le sue confidenze e i suoi dati saranno trattati con discrezione, sarà più propenso a fornire informazioni complete e a collaborare nelle cure. Al contrario, una violazione della riservatezza (ad esempio far circolare notizie sulla sua malattia senza consenso) può causare danni morali, discriminazioni, o semplicemente minare la fiducia nel sistema sanitario. Per questo esistono non solo obblighi legali, ma anche doveri deontologici sul mantenimento del segreto.
Segreto Professionale e Segreto d’Ufficio: L’OSS, come altre figure sanitarie, è vincolato dal segreto professionale (imposto ad esempio dall’atto di assunzione o da regolamenti interni) e dal segreto d’ufficio se opera in enti pubblici. In pratica, è vietato divulgare informazioni apprese sul paziente durante il lavoro, salvo eccezioni previste (es. dover riferire al medico o ad altri operatori coinvolti nella cura, comunicazioni giustificate per legge). La violazione intenzionale del segreto professionale costituisce anche reato in Italia (art. 622 Codice Penale: rivelazione di segreto professionale), oltre a comportare sanzioni disciplinari gravissime per l’operatore.
b) Situazioni comuni per l’OSS e rischio Privacy
Nel lavoro quotidiano, l’OSS incontra molte situazioni in cui la riservatezza può essere messa a rischio. Vediamo alcuni esempi pratici e come comportarsi correttamente:
· Colloqui con il paziente o con i familiari: Devono svolgersi in uno spazio dove altri non possano ascoltare. Ad esempio, se bisogna fare domande sullo stato di salute o sull’igiene personale di un assistito, è opportuno farlo in un luogo appartato o a bassa voce, mai in mezzo ad altri pazienti o utenti presenti.
· Comunicazioni in reparto o in ambulatorio: Spesso nei corridoi si scambiano informazioni tra operatori. Occorre attenzione a non menzionare dettagli clinici identificativi in aree comuni. Anche quando si chiama un paziente in sala d’attesa, meglio evitare di gridare nome e motivo della visita. Alcune strutture usano accorgimenti come numeri o codici al posto del nome, proprio per ridurre queste divulgazioni.
· Informazioni ai conoscenti del paziente: Capita che amici o parenti non autorizzati chiedano “Come sta Tizio? Cosa ha avuto?”. L’OSS deve mantenere il riserbo: per legge può dare informazioni solo ai soggetti legittimati (caregiver noti, tutore legale, familiari indicati nelle liberatorie privacy). In caso di dubbio, è bene rimandare al medico o alla direzione, anziché rivelare dettagli. Anche confermare la presenza o assenza di una persona in reparto può violare la privacy, se fatto verso chi non è autorizzato.
· Documenti sanitari in reparto: Fogli di terapia, cartelle infermieristiche, referti, non vanno lasciati incustoditi su tavoli o carrelli in corsia. Un caso classico di violazione è la cartella clinica aperta sul letto del paziente, leggibile da visitatori di passaggio. L’OSS deve invece accertarsi che questi documenti siano chiusi, riposti in apposite cartelline e riconsegnati al personale infermieristico dopo l’uso.
· Curiosità indesiderata: Trattando dati sensibili, l’OSS non può lasciarsi prendere da curiosità non professionale. Ad esempio, non deve cercare di leggere la diagnosi di un paziente se questo non rientra nei suoi compiti assistenziali. Ogni accesso ai dati deve avere uno scopo legittimo (principio di finalità).
Ogni volta che c’è dubbio, la regola d’oro è: mettere al centro il paziente e la tutela della sua privacy. Se un’azione potrebbe esporre pubblicamente una sua informazione personale, probabilmente è sbagliata e va trovata una modalità più discreta.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La riservatezza delle informazioni sanitarie è essenziale per tutelare la dignità del paziente e costruire un rapporto di fiducia con gli operatori sanitari. Garantire che i dati personali siano accessibili solo a chi è autorizzato è fondamentale per evitare danni morali e discriminazioni.
· Importanza della riservatezza in sanità: La riservatezza protegge la dignità del paziente e favorisce la collaborazione nelle cure, mentre la sua violazione può causare danni morali e perdita di fiducia nel sistema sanitario. Esistono obblighi legali e doveri deontologici per mantenere il segreto professionale.
· Segreto professionale e d’ufficio: L’OSS è vincolato a non divulgare informazioni apprese durante il lavoro, salvo eccezioni previste dalla legge, e la violazione intenzionale è reato oltre a sanzioni disciplinari.
· Situazioni a rischio privacy per l’OSS: Colloqui con pazienti e familiari devono avvenire in spazi riservati; comunicazioni in aree comuni devono evitare dettagli identificativi; informazioni a terzi non autorizzati non possono essere rivelate; documenti sanitari devono essere custoditi correttamente.
· Comportamento professionale e tutela della privacy: L’OSS non deve cedere a curiosità non professionali e ogni accesso ai dati deve avere uno scopo legittimo, privilegiando sempre la discrezione e la protezione delle informazioni personali del paziente.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. Cosa significa riservatezza delle informazioni sanitarie?
Significa garantire che i dati sulla salute di una persona siano accessibili solo a chi è autorizzato e non divulgati indebitamente, tutelando la dignità e la privacy del paziente.
2. Perché la riservatezza è importante in ambito sanitario?
Perché favorisce la fiducia tra paziente e operatori, protegge da discriminazioni e danni morali, e incoraggia il paziente a fornire informazioni complete per una cura efficace.
3. L’OSS è vincolato al segreto professionale?
Sì. L’OSS è tenuto al segreto professionale e, se opera in enti pubblici, anche al segreto d’ufficio. La violazione può comportare sanzioni disciplinari e penali (art. 622 Codice Penale).
4. L’OSS può parlare delle condizioni di salute di un paziente con chiunque?
No. Può comunicare solo con soggetti autorizzati (es. caregiver, tutore legale) e deve rimandare al medico o alla direzione in caso di dubbi.
5. Come deve comportarsi l’OSS durante i colloqui con pazienti o familiari?
Deve garantire discrezione, scegliendo luoghi appartati o parlando a bassa voce, evitando di esporre informazioni personali in presenza di altri.
6. È corretto lasciare documenti sanitari incustoditi in reparto?
No. Documenti come cartelle cliniche, fogli di terapia, referti devono essere custoditi, chiusi e riconsegnati al personale infermieristico dopo l’uso.
7. Cosa fare se un conoscente del paziente chiede informazioni?
L’OSS deve mantenere il riserbo e non confermare né smentire nulla, indirizzando la richiesta al personale autorizzato.
8. L’OSS può consultare la diagnosi di un paziente per curiosità?
Assolutamente no. Ogni accesso ai dati deve avere uno scopo legittimo e rientrare nelle competenze assistenziali dell’OSS.
9. Come evitare violazioni della privacy durante le comunicazioni in reparto?
Evitando di menzionare dettagli clinici in aree comuni e, se possibile, usando codici o numeri al posto del nome per chiamare i pazienti.
10. Qual è la regola d’oro per l’OSS in tema di privacy?
Mettere sempre al centro il paziente e la tutela della sua riservatezza: se un’azione può esporre informazioni personali, va evitata o gestita in modo più discreto.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Importanza della riservatezza in sanità
Segreto professionale e d’ufficio
Situazioni a rischio privacy per l’OSS
Comportamento professionale e tutela della privacy
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Importanza della riservatezza in sanità
Segreto professionale e d’ufficio
Situazioni a rischio privacy per l’OSS
Comportamento professionale e tutela della privacy
3. Obblighi dell’OSS nella gestione dei dati sensibili
In qualità di operatore sanitario di supporto, l’OSS ha obblighi specifici verso i dati sensibili dei pazienti, derivanti sia dalle leggi che dall’etica professionale. Questi obblighi si possono riassumere in:
a) Dovere di Riservatezza
Come discusso, mantenere segrete le informazioni apprese sul paziente, condividendole solo con chi è autorizzato e solo per motivi di servizio. Ciò vale sia durante il servizio sia al di fuori: anche a casa, con amici o sui social network, un OSS non deve mai divulgare casi clinici o dati dei pazienti, neppure in forma anonima (potrebbe comunque rendere identificabile la persona, violando la riservatezza).
· Responsabilità Legali: l’OSS è tenuto per legge a proteggere i dati sensibili. In caso di negligenza o condotta scorretta, può incorrere in sanzioni. Il GDPR prevede sanzioni amministrative elevatissime per le violazioni (fino a 20 milioni di euro o al 4% del fatturato per le aziende) – questo riguarda soprattutto l’ente titolare, ma i suoi dipendenti possono subire provvedimenti disciplinari. Inoltre, esistono responsabilità civili (risarcimento del danno, se dalla violazione deriva un danno al paziente) e penali (come visto, il reato di rivelazione del segreto professionale) a carico del singolo operatore in casi gravi. Esempio: se un OSS diffonde intenzionalmente notizie sullo stato di salute di un VIP ricoverato, oltre al licenziamento potrebbe subire una denuncia.
· Comportamento Etico e Deontologico: al di là di ciò che impongono le leggi, c’è un principio morale basilare: rispettare la persona assistita. L’OSS deve sempre agire con onestà, integrità e rispetto della dignità umana. Trattare con cura i dati sensibili è parte di questo rispetto. Significa anche evitare di giudicare o commentare le informazioni apprese (ad esempio, non esprimere commenti inopportuni su diagnosi delicate, non far trapelare imbarazzo su condizioni intime del paziente). Spesso negli ambienti di lavoro sanitari esistono codici di comportamento interni o codici deontologici che richiamano alla riservatezza: l’OSS dovrebbe conoscerli e osservarli scrupolosamente.
b) Responsabilità Condivise con la Struttura Sanitaria
Va ricordato che l’OSS non agisce isolatamente: opera all’interno di una struttura (ospedale, clinica, RSA, ecc.) che ha anch’essa obblighi precisi. Il titolare del trattamento (es. la direzione dell’ASL o dell’ospedale) deve predisporre misure organizzative e tecniche per garantire la privacy (ad esempio: formazione periodica sul GDPR per il personale, adozione di policy sul corretto uso degli strumenti informatici, nomina di un Responsabile per la protezione dei dati). L’OSS rientra nella categoria degli incaricati/autorizzati al trattamento, cioè coloro che operano sotto l’autorità del titolare/managers e trattano dati personali secondo le istruzioni ricevute.
Ciò significa che l’OSS:
· Deve seguire le procedure interne su privacy e sicurezza dei dati (es.: se c’è una procedura per distruggere i documenti cartacei riservati, va applicata rigorosamente).
· Segnalare problemi o violazioni: se l’OSS si accorge di un incidente di privacy (ad esempio, smarrimento di un foglio con dati di un paziente, oppure un accesso non autorizzato ai sistemi informatici sanitari), deve immediatamente informare i superiori o il responsabile designato. Il GDPR impone di notificare le violazioni gravi al Garante Privacy entro 72 ore, quindi ogni minuto conta. Una cultura della trasparenza interna aiuta a rimediare subito ed evitare conseguenze peggiori.
· Aggiornarsi e formarsi: la materia privacy è dinamica; l’OSS ha il dovere professionale di partecipare a eventuali corsi di formazione o aggiornamento proposti dal datore di lavoro in tema di protezione dati. Questo garantisce che resti al corrente delle migliori prassi e delle novità normative.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
Gli operatori sociosanitari (OSS) hanno precise responsabilità nella gestione dei dati sensibili dei pazienti, che derivano da obblighi legali ed etici. Devono mantenere la riservatezza delle informazioni, rispettare le norme e agire con integrità e rispetto della dignità umana, evitando divulgazioni non autorizzate anche fuori dal contesto lavorativo.
· Dovere di riservatezza: L’OSS deve mantenere segrete le informazioni sui pazienti, condividendole solo con personale autorizzato e per motivi di servizio; la divulgazione, anche anonima, è vietata e può comportare sanzioni legali, civili e penali.
· Comportamento etico e deontologico: Oltre agli obblighi di legge, l’OSS deve agire con onestà e rispetto, evitando giudizi o commenti inappropriati sulle condizioni dei pazienti e seguendo i codici di comportamento interni.
· Responsabilità condivise con la struttura sanitaria: L’OSS opera sotto la responsabilità del titolare del trattamento che deve garantire la privacy attraverso misure organizzative e tecniche; l’OSS deve seguire le procedure interne, segnalare violazioni e partecipare a corsi di formazione per aggiornarsi.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Comportamento etico e deontologico
Responsabilità condivise con la struttura sanitaria
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Comportamento etico e deontologico
Responsabilità condivise con la struttura sanitaria
4. Comportamenti Corretti in Situazioni di Rischio Privacy
In questa ultima sezione affronteremo specifici ambiti pratici in cui l’OSS deve prestare particolare attenzione per prevenire violazioni della privacy: l’uso di dispositivi digitali, le comunicazioni orali in ambienti condivisi e la gestione della documentazione sia cartacea che digitale. Per ognuno di questi ambiti forniremo linee guida e esempi di condotta corretta.
a) Uso di Dispositivi Digitali (Smartphone, Tablet, PC)
Gli strumenti digitali sono ormai parte integrante dell’assistenza socio-sanitaria: dai PC per consultare i dati dell’utente, ai tablet o smartphone per comunicare con i colleghi. Tuttavia, il loro uso improprio può creare seri rischi per la privacy. Ecco come l’OSS deve comportarsi:
· Smartphone personali: In reparto o sul luogo di cura, non utilizzare il cellulare personale per trattare dati dei pazienti, a meno di indicazioni aziendali precise. Ad esempio, non fare foto a un referto con il proprio telefono, né inviare informazioni cliniche tramite WhatsApp o altri canali non autorizzati: si rischia di perdere il controllo di quei dati. Se per necessità operative viene usato uno smartphone (fornito dall’azienda) per comunicazioni interne, assicurarsi che sia protetto da password/PIN e che le app utilizzate siano approvate per uso sanitario sicuro.
· Computer e tablet aziendali: L’accesso ai software contenenti dati sanitari (come cartelle cliniche elettroniche) deve avvenire solo con le proprie credenziali e nel rispetto delle policy. Non condividere la password con nessuno (ogni operatore deve avere il suo account personale). Dopo aver consultato o aggiornato i dati, disconnettersi o bloccare la sessione se ci si allontana dalla postazione, per evitare accessi indebiti.
· Email e comunicazioni elettroniche: Se l’OSS invia email contenenti dati personali (es. comunicando con un assistente sociale o un medico riguardo un paziente), deve usare la posta elettronica aziendale e possibilmente sistemi di cifratura o canali sicuri se i dati sono sensibili. Mai inviare informazioni delicate dall’email personale. Attenzione agli allegati: inviare documenti con dati sensibili solo a destinatari autorizzati e con misure di sicurezza (ad esempio, PDF protetti da password comunicata separatamente).
· Conservazione digitale dei dati: se all’OSS è richiesto di inserire dati in un sistema informatico, deve farlo seguendo le istruzioni e non salvare copie locali non autorizzate. Evitare di scaricare su chiavette USB non cifrate o su dispositivi privati i file con dati di pazienti. Tutti i sistemi con dati personali dovrebbero essere accessibili solo tramite rete aziendale sicura; in caso contrario, consultare i responsabili IT per avere strumenti approvati (ad es. VPN, dispositivi criptati).
Esempio: L’OSS Mario sta aiutando un infermiere a registrare su PC le medicazioni effettuate ai pazienti. A fine turno, si rende conto che sul desktop del computer è rimasto aperto il file con l’elenco dei pazienti e le relative note cliniche. Mario non deve semplicemente spegnere lo schermo e andare via: è suo dovere chiudere il file e disconnettersi, assicurandosi che nessuno al di fuori del personale autorizzato possa vedere quelle informazioni. Questo semplice gesto previene sguardi indiscreti dopo l’orario di servizio.
b) Comunicazioni verbali in ambienti condivisi
La parola detta può violare la privacy quanto uno scritto. Gli OSS interagiscono molto verbalmente con pazienti, familiari e colleghi: è importante farlo con discrezione, specialmente in ambienti dove altre persone potrebbero ascoltare. Ecco le buone prassi:
· Toni di voce appropriati: Quando si discute di informazioni sensibili (diagnosi, terapie, dettagli personali) in presenza di altri, abbassare il tono di voce. Ad esempio, in una stanza di degenza con più letti, se bisogna chiedere al paziente della sua evacuazione o di altri aspetti intimi, farlo in modo da non far udire tutto ai vicini. Se necessario, proporre al paziente di spostarsi un attimo in un’area appartata.
· Luogo giusto per ogni discussione: Le consegne tra turni, i briefing sulle condizioni dei pazienti dovrebbero avvenire in aree riservate (es. ufficio infermieri, sala report) e non in mezzo alla corsia. In caso di emergenza si parla ovviamente dove capita, ma appena possibile va ripristinata la riservatezza.
· Chiamare gli utenti in attesa: Come accennato, in sala d’attesa o in pronto soccorso, chiamare per nome un paziente può essere inevitabile, ma non aggiungere riferimenti alla sua patologia. Meglio dire “Signor Rossi, può entrare” piuttosto che “Signor Rossi per visita ematologia per leucemia, entri” – l’ultima formula rivelerebbe a tutti la malattia. Molte strutture usano numerini o codici alfanumerici sul monitor per chiamare l’utente allo sportello, per evitare di associare pubblicamente nome e motivo sanitario. Se la struttura adotta queste misure, l’OSS deve attenervisi scrupolosamente.
· Colloqui con i familiari: Fornire aggiornamenti sulle condizioni cliniche è compito in genere del medico. Se l’OSS è coinvolto in conversazioni con familiari, deve stare attento a non rivelare più del dovuto. Ad esempio, se un parente chiede di un altro paziente (non suo congiunto), l’OSS non può dare informazioni. Se chiede del proprio familiare, l’OSS riferirà solo informazioni coerenti col suo ruolo (es. “oggi ha mangiato e si è alzato per la fisioterapia”), lasciando al medico le comunicazioni diagnostico-terapeutiche più delicate. E comunque, queste conversazioni vanno tenute in un luogo e con un tono che non permetta ad estranei di sentirle.
In sintesi, pensare sempre prima di parlare: sto per divulgare un dato sensibile? Chi mi ascolta è autorizzato a saperlo? Se la risposta è no, bisogna cambiare modo o luogo della comunicazione.
c) Gestione di documentazione cartacea e digitale
La documentazione sanitaria può essere su carta (moduli, referti stampati, diari, cartelle cliniche cartacee) o in formato digitale. In entrambi i casi, la gestione corretta dei documenti è essenziale per evitare accessi non autorizzati e perdite di dati.
DOCUMENTI CARTACEI (FOGLI, MODULI, REGISTRI)
· Conservazione sicura: I documenti contenenti dati sensibili vanno tenuti in archivi chiusi a chiave o stanze accessibili solo a personale autorizzato. Ad esempio, le cartelle cliniche in reparto dovrebbero stare in un armadio riservato al nursing. L’OSS che preleva un fascicolo per consegnarlo altrove deve sorvegliarlo attentamente nel tragitto e non lasciarlo mai incustodito su banconi o ascensori.
· Trasporto di documenti: Spesso all’OSS è richiesto di trasferire documenti sanitari (es. portare cartelle cliniche dall’unità di degenza all’archivio, o dall’ospedale a un ambulatorio). In questi casi deve seguire alcune regole:
Ø Verificare esattamente dove e a chi consegnare i documenti, così da evitare smarrimenti o consegne a destinatari sbagliati.
Ø Non delegare ad altri il compito ricevuto: chi prende in carico i documenti ne è responsabile personalmente.
Ø Usare contenitori adeguati (buste o cartelline chiuse/sigillate) in modo che nessuno possa leggere il contenuto durante il trasporto.
Ø Non perdere di vista i documenti fino alla consegna: ad esempio, se si trasportano più cartelle, non lasciarle su un tavolo mentre ci si occupa di altro; consegnarle direttamente e rapidamente a destinazione.
Ø Consegnare il più presto possibile: i documenti sanitari spesso servono con urgenza, oltre a dover essere protetti. L’OSS deve dare priorità a questo compito, evitando ritardi inutili.
· Eliminazione/distruzione: Quando documenti cartacei non servono più, vanno eliminati in modo sicuro. Strappare o, meglio, triturare con un distruggi-documenti i fogli con dati sensibili è la prassi. Non gettare mai interi documenti sanitari nel cestino comune! Se l’OSS gestisce, ad esempio, i moduli di rilevazione parametri, una volta registrati nel sistema deve sapere come smaltirli (spesso c’è un contenitore apposito per “carta riservata” destinata al macero). Anche le etichette con dati personali (es. etichette con nome applicate su provette o cartellini) vanno trattate come dati sensibili e non abbandonate in giro.
DOCUMENTI DIGITALI
· Accessi controllati: I file digitali con informazioni sanitarie devono risiedere su sistemi protetti da password, e possibilmente con tracciamento degli accessi (in modo che ogni consultazione/modifica sia riconducibile a un utente). L’OSS utilizzerà le sue credenziali per accedere a tali sistemi e non dovrà in alcun caso cedere l’accesso ad altri.
· Postazioni informatiche: Quando si utilizza un PC in reparto, assicurarsi che lo schermo non sia leggibile dai pazienti o visitatori non autorizzati (ad esempio, posizionare il monitor lontano dal pubblico, o usare filtri privacy se necessario). Mai lasciare il PC aperto con la cartella di un paziente visibile e andare via: log-out o schermata di blocco sempre attivati in assenza dell’operatore, come già sottolineato.
· Backup e storage: Non copiare dati sanitari su supporti non autorizzati. I backup li effettua il reparto ICT dell’azienda; all’OSS non spetta fare copie personali. Se per qualche ragione l’OSS viene coinvolto in attività di scansione o archiviazione digitale (es. scannerizzare documenti clinici), dovrà salvare i file solo nelle cartelle di rete preposte, mai su pen-drive personali o servizi cloud privati.
· Condivisione di file: Per passare informazioni digitali ad altri reparti o colleghi, usare i canali ufficiali: ad esempio, caricamento nel sistema informativo aziendale, uso di email aziendale come già detto, o piattaforme sicure. Evitare assolutamente di usare chat non aziendali o servizi come Dropbox personali per condividere liste di pazienti o referti.
Ø RIASSUNTO DEL PARAGRAFO PER PUNTI SALIENTI
La tutela della privacy è fondamentale nell'assistenza socio-sanitaria e richiede comportamenti attenti da parte degli Operatori Socio Sanitari (OSS) nell'uso di dispositivi digitali, nelle comunicazioni verbali e nella gestione della documentazione. Queste linee guida delineano pratiche corrette per prevenire violazioni e garantire la riservatezza dei dati dei pazienti.
· Uso corretto dei dispositivi digitali: L'OSS deve evitare di usare smartphone personali per trattare dati sensibili dei pazienti e utilizzare solo dispositivi aziendali protetti da password e autorizzati. L'accesso ai sistemi informatici deve avvenire con credenziali personali e le sessioni devono essere bloccate o disconnesse quando non si è presenti. Le comunicazioni elettroniche devono avvenire tramite canali sicuri e aziendali, evitando l'uso di email personali o app non autorizzate.
· Discrezione nelle comunicazioni verbali: È importante parlare a bassa voce quando si trattano informazioni sensibili in ambienti condivisi, preferendo luoghi riservati per briefing o colloqui. In sala d'attesa evitare di rivelare dettagli medici chiamando i pazienti, utilizzando preferibilmente codici o numeri. L'OSS deve limitare le informazioni fornite ai familiari al proprio ruolo e garantire che le conversazioni non siano udibili da estranei.
· Conservazione sicura della documentazione cartacea: I documenti cartacei contenenti dati sensibili devono essere conservati in archivi chiusi e accessibili solo a personale autorizzato. Durante il trasporto, l'OSS deve custodire attentamente i documenti, usare contenitori chiusi e consegnarli rapidamente ai destinatari corretti senza delegare il compito.
· Eliminazione sicura dei documenti: I documenti cartacei non più necessari devono essere distrutti in modo sicuro, preferibilmente triturati, evitando di gettarli nel cestino comune. Anche le etichette con dati personali devono essere trattate come informazioni riservate.
· Accesso controllato ai documenti digitali: I file con dati sanitari devono essere protetti da password e tracciati per ogni accesso o modifica. L'OSS deve usare credenziali personali e non cedere l'accesso ad altri.
· Uso responsabile delle postazioni informatiche: Il monitor deve essere posizionato per non essere visibile a persone non autorizzate e l'OSS deve sempre bloccare o disconnettere la sessione quando si allontana.
· Condivisione digitale sicura: La trasmissione di dati digitali deve avvenire tramite canali ufficiali aziendali; è vietato usare chat o servizi cloud personali per condividere informazioni sensibili.
Ø FAQ SUGLI ARGOMENTI TRATTATI NEL PARAGRAFO
1. L’OSS può usare il proprio smartphone per gestire dati sanitari?
No. È vietato usare dispositivi personali per trattare dati dei pazienti. Le comunicazioni devono avvenire solo tramite strumenti aziendali autorizzati e protetti.
2. Come deve comportarsi l’OSS quando usa PC o tablet aziendali?
Deve accedere con credenziali personali, non condividere la password, disconnettersi o bloccare la sessione quando si allontana, e non salvare copie locali non autorizzate.
3. È consentito inviare dati sanitari via email?
Solo tramite email aziendale e, se possibile, usando sistemi sicuri o cifrati. Mai inviare dati sensibili da email personali o a destinatari non autorizzati.
4. Come deve gestire l’OSS le comunicazioni verbali in ambienti condivisi?
Con discrezione: usare toni di voce appropriati, evitare di parlare di diagnosi in pubblico, e preferire luoghi riservati per briefing e colloqui.
5. È corretto chiamare un paziente in sala d’attesa indicando la sua patologia?
No. Si deve evitare di associare pubblicamente nome e motivo sanitario. Meglio usare solo il nome o, se previsto, codici o numeri identificativi.
6. Cosa fare se un familiare chiede informazioni su un paziente?
L’OSS può fornire solo informazioni coerenti con il proprio ruolo e solo ai soggetti autorizzati. Le comunicazioni cliniche spettano al medico.
7. Come deve essere gestita la documentazione cartacea contenente dati sensibili?
Va conservata in archivi chiusi, trasportata in contenitori sigillati, sorvegliata durante il tragitto, e eliminata in modo sicuro (es. distruggi-documenti).
8. L’OSS può lasciare documenti sanitari su tavoli o ascensori?
No. I documenti devono essere sempre sotto controllo e mai lasciati incustoditi, per evitare accessi non autorizzati o smarrimenti.
9. Come deve comportarsi l’OSS con i file digitali contenenti dati sanitari?
Deve accedere solo tramite sistemi aziendali protetti, non copiare su dispositivi personali, non usare cloud privati, e seguire le istruzioni IT.
10. Qual è la regola generale per evitare violazioni della privacy?
Pensare sempre: sto per divulgare un dato sensibile? Se sì, verificare che il destinatario sia autorizzato e scegliere modalità e luogo adeguati per la comunicazione.
Ø QUIZ A RISPOSTA MULTIPLA (click e accedi ai Forms Web. 15 domande per Quiz)
Uso corretto dei dispositivi digitali
Discrezione nelle comunicazioni verbali
Conservazione sicura della documentazione cartacea
Eliminazione sicura dei documenti
Accesso controllato ai documenti digitali
Uso responsabile delle postazioni informatiche
Ø COMPLETA FRASI E MEMORIZZA I CONCETTI. 10 FRASI PER OGNI ARGOMENTO
Accedi ai Forms Web
Uso corretto dei dispositivi digitali
Discrezione nelle comunicazioni verbali
Conservazione sicura della documentazione cartacea
Eliminazione sicura dei documenti
Accesso controllato ai documenti digitali
Uso responsabile delle postazioni informatiche
Capitolo 18 – ELEMENTI DI INFORMATICA
1. L’Hardware del PC
L'hardware rappresenta la base tangibile dell'informatica, costituito da componenti fisici essenziali per il funzionamento del software e l'esecuzione delle operazioni digitali. Questa guida approfondisce le componenti fondamentali del computer, le tipologie di dispositivi, le periferiche di input/output, i sistemi di archiviazione, la scheda madre e i suoi elementi, il funzionamento dei processori, la memoria, la gestione termica, l'alimentazione, la configurazione del BIOS/UEFI, l'assemblaggio, la manutenzione, la sicurezza, le reti e le tendenze future, con particolare attenzione anche all'impatto ambientale e al riciclaggio dell'hardware.
a) Componenti base del computer
· Processore (CPU)
Il processore, definito il "cervello" del computer, esegue istruzioni e calcoli richiesti dal software, coordinando le altre componenti hardware. La velocità è misurata in GHz e i processori moderni dispongono di più core e tecnologie come l'hyper-threading e cache multilivello per migliorare le prestazioni e l'efficienza energetica. La scelta del processore dipende dall'uso previsto, con modelli ad alte prestazioni per gaming e rendering e soluzioni più efficienti per usi generali. Negli ultimi anni, i processori sono diventati più potenti e compatti grazie ai progressi nella microarchitettura.
· Memoria RAM
La RAM è una memoria volatile utilizzata per immagazzinare temporaneamente dati e istruzioni per l'esecuzione dei programmi in tempo reale. La quantità e la velocità della RAM influenzano direttamente le prestazioni del sistema, permettendo multitasking fluido e riducendo i tempi di attesa. Le generazioni più recenti, come DDR4 e DDR5, offrono miglioramenti in velocità ed efficienza energetica. Quando la RAM è insufficiente, il sistema può usare la memoria virtuale, meno performante. La RAM è quindi cruciale per un'esperienza utente reattiva.
· Disco rigido (HDD)
L'hard disk è un dispositivo di memorizzazione permanente basato su piatti magnetici rotanti. Offre ampia capacità a costi contenuti, pur essendo più lento e meno resistente agli urti rispetto agli SSD. È usato sia in desktop che laptop, spesso in combinazione con SSD per bilanciare capacità e prestazioni. Tecnologie come SMART migliorano affidabilità e durata degli HDD.
b) Tipi di computer
· Desktop: computer fissi con elevate prestazioni e possibilità di espansione, ideali per gaming, progettazione e ambienti di lavoro stabili. Offrono ampia connettività e personalizzazione.
· Laptop: dispositivi portatili che combinano potenza e mobilità, dotati di batterie integrate e varie opzioni di connettività. Variano da modelli ultra-leggeri a soluzioni potenti per gaming e professionisti.
· Tablet: dispositivi ibridi con schermi touch, adatti a consumo multimediale, educazione e lavoro in mobilità, con connettività Wi-Fi e cellulare e ampia gamma di applicazioni.
c) Periferiche di input
· Tastiera: dispositivo primario per digitare testi e comandi, disponibile in versioni meccaniche, a membrana, ergonomiche e wireless, con opzioni di personalizzazione e retroilluminazione.
· Mouse: strumento per interagire con l'interfaccia grafica, con vari tipi (meccanici, ottici, laser) e design ergonomici. I mouse da gaming offrono alta sensibilità e pulsanti programmabili.
· Scanner: dispositivi per digitalizzare documenti e immagini, con diverse tipologie e qualità misurata in DPI. Sono utilizzati in vari settori e integrati con software OCR .
d) Periferiche di output
· Monitor: schermo per visualizzare dati e grafica, evoluto da CRT a LCD e LED, con varie risoluzioni (Full HD, 4K, 8K) e frequenze di aggiornamento elevate per gaming e professionisti. Include tecnologie per ridurre l'affaticamento visivo e migliorare la fedeltà cromatica.
· Stampanti: dispositivi per copie fisiche, disponibili a getto d'inchiostro, laser e sublimazione, con funzioni multifunzione e connettività wireless. La qualità dipende dalla risoluzione e tipo di inchiostro.
· Altoparlanti: dispositivi audio che trasformano segnali elettrici in suoni, disponibili in stereo o surround, con connessioni cablate e wireless e usi sia domestici che professionali.
e) Dispositivi di archiviazione
· SSD: dispositivi senza parti mobili basati su memoria flash, con prestazioni elevate, resistenza agli urti e vari formati (2,5", M.2, PCIe). Sono ideali per sistema operativo e applicazioni.
· HDD: dispositivi con parti meccaniche, ancora usati per capacità elevate a costo contenuto, disponibili in formati da 3,5" e 2,5". Esistono anche HDD ibridi che combinano flash e piatti rotanti.
· USB: dispositivi portatili di memorizzazione, come chiavette e hard disk esterni, con alta compatibilità e durabilità grazie all'assenza di parti mobili. SSD portatili USB combinano velocità e portabilità.
f) Scheda madre e componenti
· Slot di espansione: consentono l'aggiunta di schede video, di rete e audio tramite PCI, PCIe, AGP e ISA (obsoleto). PCIe è lo standard più avanzato.
· Chipset: coordinano la comunicazione tra CPU e componenti. Il Northbridge gestisce comunicazioni ad alta velocità (CPU, RAM, PCIe), il Southbridge quelle con periferiche più lente e funzioni di supporto. Molte funzioni sono ora integrate nei processori moderni.
· Porte I/O: connettori per periferiche esterne, incluse USB (2.0, 3.0, 3.1), HDMI, DisplayPort, Ethernet, audio, FireWire, VGA, DVI e Thunderbolt. La varietà e qualità delle porte influenzano la versatilità del sistema.
g) Processori e funzionamento
· Architettura: include unità di controllo, ALU, registri, cache (L1, L2, L3) e bus di sistema. Tecnologie come parallelizzazione, pipelining, litografia e set di istruzioni (ISA) influenzano le prestazioni.
· Tipi di processori: desktop (Intel Core, AMD Ryzen), laptop (serie U e H), server (Xeon, EPYC) e workstation (Xeon W, Threadripper), ognuno con caratteristiche specifiche.
· Core: unità di elaborazione indipendenti che eseguono istruzioni. Processori moderni multi-core migliorano multitasking e prestazioni, con tecnologie come Hyper-Threading e SMT che permettono a un core di gestire più thread simultaneamente.
· Cache: memoria velocissima interna al processore per dati frequentemente usati, divisa in livelli L1, L2 e L3, che riduce latenza e accelera l'esecuzione delle istruzioni.
h) Memoria del computer
· RAM: memoria volatile per dati temporanei, con generazioni DDR, DDR2, DDR3, DDR4 e DDR5, ognuna con miglioramenti in velocità ed efficienza. La quantità di RAM influenza multitasking e prestazioni.
· ROM: memoria permanente che conserva istruzioni di base come il BIOS, non volatile e programmata in fabbrica. Varianti includono PROM, EPROM e EEPROM.
· Memoria flash: memoria non volatile usata in SSD e dispositivi USB, resistente e veloce, che ha rivoluzionato l'archiviazione dati.
i) Sistemi di raffreddamento
· Ventole: espellono il calore dal PC, variando per dimensioni, numero di pale e velocità. Possono essere configurate come aspirazione o espulsione per ottimizzare il flusso d'aria.
· Dissipatori di calore: assorbono e disperdono calore tramite materiali conduttivi e alette, con versioni ad aria o a liquido. L'applicazione della pasta termica migliora il trasferimento termico.
· Pasta termica: materiale conduttore tra processore e dissipatore che migliora il raffreddamento. Deve essere applicata correttamente e sostituita periodicamente.
j) Alimentazione e gestione energia
· PSU (alimentatore): converte corrente alternata in continua per i componenti, con potenza e certificazioni 80 PLUS che garantiscono efficienza. Include protezioni e può essere modulare per migliorare l'organizzazione interna.
· UPS: fornisce energia di riserva in caso di interruzioni, proteggendo dati e hardware. Esistono tipi standby, line-interactive e online, con diverse autonomie.
· Gestione energia: tecniche per ottimizzare consumo, incluse impostazioni OS, hardware efficiente, disattivazione periferiche inutilizzate e manutenzione preventiva.
k) Configurazione BIOS/UEFI
· BIOS: firmware che inizializza hardware all'avvio, esegue test POST e carica il bootloader. Offre interfaccia per configurazioni hardware.
· UEFI: successore del BIOS con supporto per dischi >2TB, interfaccia grafica, Secure Boot e avvio di utility. Supporta modalità compatibilità BIOS.
· Aggiornamento firmware: migliora prestazioni, compatibilità e sicurezza, ma deve essere eseguito con cautela seguendo istruzioni precise.
l) Assemblaggio e smontaggio PC
· Assemblaggio: processo dettagliato che include installazione CPU, RAM, scheda madre, alimentatore, dischi e schede video, con attenzione a collegamenti e sicurezza antistatica.
· Smontaggio: rimozione ordinata per manutenzione o upgrade, con documentazione, attenzione antistatica e organizzazione di componenti e viti.
· Strumenti: kit di cacciaviti, pinzette e braccialetto antistatico per sicurezza e precisione .
m)Installazione e rimozione hardware
· RAM: verifica compatibilità, spegnimento, inserimento nei slot e controllo BIOS per migliorare prestazioni.
· Schede video: rimozione e sostituzione con attenzione a viti, clip e cavi di alimentazione, seguita da installazione driver.
· Dischi rigidi: montaggio fisico, collegamenti SATA e alimentazione, verifica BIOS e formattazione.
n) Risoluzione problemi hardware
· Problemi di avvio: verifica cavi, test beep, rimozione periferiche, reset BIOS, test PSU e sistema operativo.
· Problemi di memoria: test RAM, pulizia contatti, verifica compatibilità e configurazioni BIOS, test in altri sistemi.
· Surriscaldamento: pulizia ventole, pasta termica, ventole aggiuntive o raffreddamento liquido, monitoraggio temperature e gestione BIOS.
o) Reti e dispositivi di rete
· Router: instrada dati tra reti, collega dispositivi a Internet, offre funzionalità come QoS, NAT e Wi-Fi, configurabile via web o app.
· Switch: collega dispositivi nella stessa rete, trasmette dati solo al destinatario, esistono switch gestiti e non gestiti, supportano PoE.
· Modem: modula e demodula segnali per la connessione Internet, con vari tipi (dial-up, DSL, via cavo, satellitare), spesso integrato in router.
p) Sicurezza hardware e prevenzione furti
· Lucchetti di sicurezza: dispositivi fisici in acciaio per proteggere computer e periferiche, con vari tipi e funzionalità, usati in ambienti pubblici e professionali.
· Allarmi: sistemi che avvisano in caso di accesso non autorizzato, da semplici segnali sonori a sistemi integrati con notifiche e telecamere.
· Monitoraggio remoto: tecnologie per tracciare e gestire hardware in tempo reale, con diagnosi predittive e aggiornamenti da remoto, utili in ambito aziendale e domestico.
q) Manutenzione preventiva
· Pulizia regolare: rimozione di polvere e detriti da ventole e dissipatori per prevenire surriscaldamenti e mantenere efficienza.
· Ispezione componenti: controllo periodico di usura, danni, connessioni, pasta termica e componenti critici con strumenti diagnostici.
· Aggiornamenti hardware: sostituzione di componenti vecchi per migliorare prestazioni, efficienza e compatibilità, con attenzione a firmware e driver.
r) Specifiche hardware e compatibilità
· Specifiche tecniche: dettagli sulle capacità di CPU, GPU, RAM e storage per valutare prestazioni e funzionalità.
· Compatibilità: verifica che componenti funzionino insieme, includendo dimensioni, alimentazione e compatibilità software, importante anche per futuri upgrade.
· Benchmarking: test standardizzati per valutare prestazioni di CPU, GPU e storage, utili per confronti e ottimizzazioni.
s) Tendenze attuali e future
· Intelligenza artificiale: processori specializzati (AI chips) per accelerare operazioni di IA in dispositivi di consumo e industriali, migliorando prestazioni ed efficienza energetica.
· Computing quantistico: utilizzo di qubit e fenomeni come sovrapposizione ed entanglement per calcoli avanzati, con applicazioni in crittografia e ricerca, ancora in fase di sviluppo.
· Miniaturizzazione: riduzione delle dimensioni dei componenti per dispositivi più compatti e potenti, con sfide nella gestione del calore e robustezza, abilitando IoT e dispositivi indossabili.
t) Impatto ambientale e riciclaggio
· Rifiuti elettronici: crescente problema globale con materiali pericolosi, gestione complessa e smaltimenti impropri che danneggiano ambiente e salute.
· Riciclaggio: processi per recuperare materiali preziosi da dispositivi obsoleti tramite smontaggio, triturazione e separazione chimica, riducendo l'impatto ambientale e il consumo di risorse.
· Sostenibilità: progettazione di hardware con materiali ecocompatibili, efficienza energetica, modularità, produzione verde e promozione della riparabilità e riciclaggio.
Questa panoramica completa offre una visione dettagliata delle componenti hardware, delle loro funzioni, manutenzione, sicurezza e delle sfide ambientali, evidenziando anche le innovazioni tecnologiche che plasmeranno il futuro dell'informatica.
2. Il Software
Il paragrafo offre una panoramica completa e dettagliata su vari aspetti fondamentali del mondo del software, dall'architettura dei sistemi operativi alle metodologie di sviluppo, dai linguaggi di programmazione alle tecnologie emergenti come intelligenza artificiale, blockchain e Internet delle cose (IoT). Vengono inoltre affrontati temi cruciali quali la sicurezza informatica, la gestione dei progetti software, la user experience, e le responsabilità etiche degli sviluppatori.
Il mondo del software: Il software include sistemi operativi, applicazioni e giochi, ed è essenziale per eseguire compiti specifici migliorando l’efficienza delle operazioni quotidiane. La sua creazione richiede una profonda comprensione delle esigenze degli utenti e competenze tecniche, supportate da linguaggi di programmazione, IDE e framework. La qualità è garantita da testing rigoroso, manutenzione e aggiornamenti continui, fondamentali per adattarsi alle evoluzioni tecnologiche e alle vulnerabilità di sicurezza .
Architettura dei sistemi operativi:
Struttura a livelli
I sistemi operativi sono organizzati in architetture a livelli che suddividono i compiti in moduli specifici, facilitando la gestione e la manutenzione. Livelli tipici includono hardware, kernel (con gestione di processi, memoria e periferiche), e sistema (file system, networking, interfaccia utente). La separazione delle responsabilità aumenta sicurezza, stabilità e flessibilità, permettendo aggiornamenti mirati senza revisioni complete.
Microkernel vs Monolitico
I microkernel eseguono solo funzioni essenziali nel kernel, migliorando stabilità e sicurezza e facilitando aggiornamenti modulari. Le architetture monolitiche integrano più funzioni nel kernel, offrendo prestazioni superiori ma con maggiore complessità e potenziali vulnerabilità. La scelta dipende da esigenze specifiche, con microkernel adatti a sistemi embedded e IoT, e monolitici preferiti per alte prestazioni.
Gestione delle risorse
Il sistema operativo gestisce CPU, memoria, dispositivi I/O e risorse di rete per garantire efficienza e coordinazione. La CPU è allocata tramite algoritmi di scheduling, la memoria è gestita con tecniche di paginazione, segmentazione e memoria virtuale, mentre i dispositivi I/O sono controllati tramite driver e buffer. Anche la gestione delle risorse di rete è fondamentale per la corretta trasmissione dei dati.
a) Principi di sviluppo del software
Analisi dei requisiti: È la fase iniziale che raccoglie e documenta ciò che il software deve fare, coinvolgendo stakeholder e utenti per definire requisiti funzionali e non funzionali. La documentazione, spesso in casi d’uso o specifiche SRS, è la base per le fasi successive. Identificare rischi e limitazioni è essenziale per una pianificazione efficace.
Progettazione del software: Definisce l’architettura e le specifiche tecniche con strumenti come diagrammi UML e pseudocodice. Include la definizione di standard di codifica, sicurezza e gestione delle configurazioni, facilitando manutenzione, scalabilità e qualità del codice.
Implementazione e codifica: Gli sviluppatori traducono il progetto in codice, seguendo standard e linee guida di sicurezza, utilizzando strumenti di versioning e test continui. Le metodologie agili e pratiche come pair programming migliorano la qualità e la collaborazione.
b) Linguaggi di programmazione e loro applicazioni
Linguaggi di alto livello: Python, Java e C# sono facili da leggere e scrivere, usati in applicazioni web, giochi, enterprise e mobile. Permettono ai programmatori di concentrarsi sulle logiche di business.
Linguaggi di basso livello: Assembly e linguaggio macchina offrono controllo diretto sull’hardware, essenziali per firmware, driver e sicurezza informatica. Richiedono competenze specifiche e sono usati in ambiti specialistici.
Linguaggi specializzati: SQL per database, R per analisi statistica, MATLAB, SAS e LaTeX sono progettati per compiti specifici, fornendo strumenti ottimizzati per diverse esigenze professionali.
c) Gestione dei database
Modelli di dati: Relazionale, gerarchico e a grafo definiscono come i dati sono organizzati, con vantaggi e limiti specifici per ciascuno, adatti a differenti applicazioni.
Sistemi di gestione di database (DBMS): MySQL, PostgreSQL e Oracle sono DBMS che permettono la creazione, gestione e interrogazione dei database, garantendo sicurezza, integrità e gestione delle transazioni.
SQL e linguaggi di query: SQL è il linguaggio standard per database relazionali, mentre altri linguaggi come MQL e Cypher sono usati per database NoSQL e a grafo, ottimizzati per i rispettivi modelli.
d) Sicurezza informatica
Minacce e vulnerabilità: Include malware, phishing, attacchi DDoS e vulnerabilità di sistema. La difesa si basa su firewall, antivirus, aggiornamenti e formazione degli utenti, oltre al rispetto di normative come GDPR e HIPAA.
Metodologie di protezione: Uso di firewall, antivirus, crittografia, policy di sicurezza, sistemi IDS/IPS e formazione continua per prevenire accessi non autorizzati e rispondere alle minacce.
Normative e compliance: GDPR e HIPAA impongono standard rigorosi per la protezione dei dati personali e sensibili, con sanzioni in caso di non conformità. La compliance rafforza la fiducia e la reputazione aziendale.
e) Reti di computer e protocolli di comunicazione
Topologie di rete: Star, bus e mesh definiscono la struttura delle reti, con vantaggi e svantaggi in termini di scalabilità, costo e affidabilità.
Protocolli di rete: TCP/IP, HTTP, FTP e altri regolano la comunicazione tra dispositivi, definendo formati, indirizzamenti e trasmissioni dati, essenziali per la sicurezza e l’efficienza.
Sicurezza delle reti: Tecnologie come VPN, proxy, IDS/IPS, autenticazione a due fattori e protocolli sicuri proteggono le reti da attacchi come sniffing e spoofing, richiedendo monitoraggio e aggiornamenti continui.
f) Sviluppo di applicazioni mobile
Piattaforme di sviluppo: iOS e Android offrono SDK, IDE e linee guida specifiche per lo sviluppo, con linguaggi come Swift, Objective-C, Java e Kotlin. La conoscenza delle peculiarità di ciascuna è essenziale per il successo.
User Experience (UX) e User Interface (UI): UX e UI devono essere intuitive, reattive e piacevoli, con ricerca utenti, test di usabilità e design iterativo che bilanciano estetica e funzionalità, adattandosi a tecnologie emergenti.
Distribuzione e monetizzazione: Le app si distribuiscono tramite app store con strategie di marketing, acquisti in-app, pubblicità e abbonamenti. L’analisi dati e il miglioramento continuo sono fondamentali per l’engagement e la redditività.
g) Intelligenza artificiale e apprendimento automatico
Algoritmi di apprendimento: Reti neurali, alberi decisionali e SVM permettono ai sistemi di apprendere dai dati. L’apprendimento supervisionato, non supervisionato e per rinforzo hanno applicazioni specifiche e richiedono competenze tecniche e di dominio.
Applicazioni pratiche: IA è usata in medicina, automotive, marketing, finanza, customer service ed energia, migliorando diagnosi, guida autonoma, analisi predittive, rilevazione frodi e gestione reti.
Etica e responsabilità: È fondamentale garantire equità, trasparenza e privacy, affrontando bias, responsabilità legale e protezione dei dati personali per un uso etico e sicuro dell’IA.
h) Algoritmi e strutture dati
Tipi di algoritmi: Ricerca, ordinamento, ottimizzazione e altri algoritmi hanno applicazioni specifiche e complessità computazionale che influiscono sulle performance del software.
Strutture dati: Array, liste, pile, code, alberi e grafi organizzano dati in modo efficiente. La scelta adeguata migliora prestazioni, leggibilità e mantenibilità del codice.
Analisi della complessità: Valuta l’efficienza in termini di tempo e spazio, usando la notazione Big O, fondamentale per ottimizzare algoritmi e strutture dati.
i) Principi di design dell’interfaccia utente
Coerenza e usabilità: Interfacce coerenti e usabili facilitano l’apprendimento e l’efficienza, offrendo feedback chiari e possibilità di personalizzazione.
Accessibilità: Include funzionalità come screen reader, contrasto elevato e navigazione da tastiera per utenti con diverse abilità, migliorando inclusività e usabilità.
Feedback visivo: Notifiche, cambiamenti di colore e animazioni forniscono indicazioni immediate, migliorando l’interazione e riducendo errori.
j) Testing e qualità del software
Tipi di testing: Unit, integration, system e acceptance testing individuano e correggono difetti in diverse fasi, assicurando affidabilità e qualità.
Automazione dei test: Strumenti automatizzati migliorano l’efficienza e copertura, integrandosi con CI/CD per test continui e rapida individuazione di bug.
Gestione dei bug: Registrazione, tracciabilità e risoluzione dei difetti tramite sistemi come Jira assicurano la qualità del software con collaborazione tra team.
k) Gestione dei progetti software
Definizione degli obiettivi: Obiettivi SMART (Specifici, Misurabili, Raggiungibili, Rilevanti, Temporizzati) guidano la pianificazione e motivano il team.
Pianificazione e scheduling: Definisce attività, risorse e scadenze, usando strumenti come diagrammi di Gantt per monitorare e adattare il piano.
Monitoraggio e controllo: Garantisce rispetto di tempi e budget, gestendo rischi, comunicazione e adattamenti con strumenti di report e dashboard.
l) Sviluppo Agile e metodologie Scrum
Manifesto Agile: Promuove sviluppo iterativo, collaborazione e risposta al cambiamento, contrapposto ai modelli a cascata.
Scrum framework: Definisce ruoli (Scrum Master, Product Owner, Development Team), eventi (Sprint Planning, Daily Stand-up, Review, Retrospective) e artefatti (Product Backlog, Sprint Backlog, Increment) per gestire progetti complessi.
Benefici e sfide: Agile offre flessibilità, qualità e soddisfazione cliente, ma richiede cultura aperta al cambiamento e gestione della variabilità dei requisiti.
m)DevOps e integrazione continua
Principi DevOps: Integra sviluppo e operazioni con automazione, monitoraggio e feedback rapido per migliorare collaborazione e ciclo di vita software.
Integrazione continua (CI): Permette integrazione frequente del codice con build e test automatizzati, migliorando qualità e collaborazione.
Continuous Deployment (CD): Automatizza il rilascio in produzione, riducendo il time-to-market e permettendo aggiornamenti rapidi e affidabili.
n) Cloud computing e servizi basati sul cloud
Modelli di servizio: IaaS, PaaS e SaaS offrono livelli diversi di gestione e controllo, dalla infrastruttura alle applicazioni complete accessibili via internet.
Architettura cloud: Include server, storage, network e servizi gestiti, garantendo scalabilità, flessibilità e resilienza.
Sicurezza nel cloud: Misure di crittografia, autenticazione multifattoriale, policy di accesso e conformità normativa proteggono dati e applicazioni, con piani di risposta agli incidenti e formazione utenti.
o) Big Data e analisi dei dati
Caratteristiche dei Big Data: Volume, velocità e varietà richiedono tecnologie avanzate per raccolta, gestione e analisi.
Strumenti di analisi: Hadoop, Spark e database NoSQL consentono elaborazioni distribuite, analisi in tempo reale e gestione flessibile di dati non relazionali.
Applicazioni pratiche: Personalizzazione, ottimizzazione processi e previsione tendenze migliorano competitività e innovazione.
p) Blockchain e applicazioni decentralizzate
Principi della blockchain: Registro distribuito che garantisce trasparenza e immutabilità tramite blocchi collegati e validati da una rete di nodi.
Criptovalute: Bitcoin ed Ethereum permettono transazioni sicure e decentralizzate, con ledger pubblici e possibilità di investimenti e inclusione finanziaria.
Smart contracts: Contratti digitali auto-eseguibili sulla blockchain che automatizzano accordi, riducono costi e aumentano efficienza in vari settori.
q) Internet delle cose (IoT)
Componenti e architettura: Include sensori, attuatori, dispositivi di comunicazione e piattaforme di gestione, organizzati in livelli dispositivo, rete e applicativo.
Protocolli di comunicazione: MQTT, CoAP e HTTP consentono scambio dati efficiente e sicuro tra dispositivi IoT, con caratteristiche diverse adatte a vari contesti.
Applicazioni dell’IoT: Automazione domestica, salute, agricoltura di precisione e smart city migliorano efficienza e qualità della vita.
r) Principi di computer graphics e rendering
Modellazione 3D: Creazione di modelli digitali tridimensionali usati in giochi, film, design industriale, simulazioni e realtà virtuale.
Rendering: Trasforma modelli 3D in immagini realistiche con tecniche come ray tracing, rasterizzazione e shading, usato in cinema, videogiochi e design.
Animazione: Aggiunge movimento ai modelli 3D con tecniche keyframe, fisica e motion capture, fondamentale in film, giochi e simulazioni.
s) Etica e impatto sociale del software
Responsabilità degli sviluppatori: Devono rispettare privacy, sicurezza e diritti degli utenti, considerare impatti sociali e ambientali, promuovere inclusività e prevenire usi impropri.
Impatto sul lavoro: Automazione e IA trasformano il lavoro, semplificando alcune professioni e sostituendone altre, richiedendo riqualificazione e progettazione etica.
Inclusività e accessibilità: Il software deve essere accessibile e inclusivo per utenti con diverse abilità e condizioni socioeconomiche, evitando bias e promuovendo equità.
3. La CPU
La CPU, o processore, è il cuore pulsante del computer, essenziale per l'esecuzione delle istruzioni e l'elaborazione dei dati. Questo documento offre una panoramica dettagliata delle sue caratteristiche, architettura, tecnologie di supporto e prospettive future, evidenziando il ruolo fondamentale che la CPU svolge nei sistemi informatici moderni.
a) Architettura della CPU: La CPU è composta da uno o più core, ciascuno capace di eseguire istruzioni in modo indipendente. L'uso di più core permette l'esecuzione parallela di operazioni, migliorando le prestazioni complessive. I thread rappresentano sequenze di istruzioni che possono essere eseguite da un core, e tecnologie come l'Hyper-Threading permettono a un singolo core di processare due thread simultaneamente, aumentando l'efficienza senza raddoppiare il numero fisico dei core. Questa tecnologia è particolarmente utile in applicazioni multi-threading come l'elaborazione video e i giochi, offrendo un'esperienza fluida e reattiva.
b) Frequenza di Clock: La velocità con cui la CPU esegue le istruzioni è misurata dalla frequenza del clock in gigahertz (GHz). Una frequenza più alta indica una capacità teorica di eseguire più cicli al secondo, migliorando le prestazioni. Tuttavia, la frequenza del clock non è l'unico fattore determinante: l'architettura, il numero di core e thread, e tecnologie come l'Hyper-Threading influenzano anch'essi le prestazioni. Aumentare la frequenza porta a maggior calore e consumo energetico, richiedendo sistemi di raffreddamento efficienti per mantenere la stabilità del sistema.
c) Cache Memory: La cache è una memoria veloce situata vicino ai core della CPU, che riduce i tempi di accesso ai dati frequentemente utilizzati. La cache è organizzata in livelli: L1 (più veloce e piccola, dentro il core), L2 (più grande e meno veloce), e L3 (ancora più capiente ma meno veloce, condivisa tra i core). Una cache ampia e veloce migliora significativamente le prestazioni del sistema riducendo la latenza e accelerando l'esecuzione delle istruzioni.
d) Processo di Produzione: Le CPU sono fabbricate principalmente con silicio, che viene raffinato, tagliato in wafer e lavorato con processi litografici avanzati come la litografia ultravioletta estrema (EUV) per creare transistori nanometrici. Innovazioni come il 3D stacking, che impila più strati di chip, e l'uso di materiali alternativi come il grafene stanno migliorando efficienza e prestazioni, consentendo CPU più potenti e meno energivore.
e) Set di Istruzioni: I set di istruzioni definiscono come la CPU interpreta ed esegue comandi. I due principali sono:
· x86: architettura CISC usata principalmente in desktop e server, caratterizzata da un vasto numero di istruzioni complesse e supporto a 64 bit.
· ARM: architettura RISC, efficiente dal punto di vista energetico, diffusa nei dispositivi mobili e IoT, con licenza flessibile che favorisce la personalizzazione da parte dei produttori. Esistono inoltre altri set come MIPS e RISC-V, utilizzati in ambiti specifici e noti per la loro semplicità e flessibilità.
f) Multithreading: Il multithreading consente alla CPU di eseguire più thread simultaneamente, migliorando l'efficienza e le prestazioni, soprattutto in applicazioni parallele come giochi, rendering e simulazioni. Può essere implementato su singolo core (SMT) o multi-core, distribuendo il carico di lavoro. Tuttavia, richiede un adeguato supporto software per evitare conflitti e garantire stabilità.
g) Overclocking: L'overclocking consiste nell'aumentare la frequenza del clock oltre le specifiche di fabbrica per migliorare le prestazioni, utile in applicazioni intensive come gaming e rendering. Tuttavia, aumenta calore e consumo energetico, rischiando danni se il raffreddamento non è adeguato. Può anche causare instabilità e richiede monitoraggio costante.
h) Scalabilità: La scalabilità è la capacità della CPU di adattarsi a diversi carichi di lavoro, incrementando o riducendo la potenza di calcolo per ottimizzare efficienza energetica e prestazioni. Tecnologie come Intel Turbo Boost e AMD Precision Boost permettono di modulare dinamicamente la frequenza di clock in risposta alla domanda, essenziale soprattutto in data center e sistemi cloud.
i) Consumo Energetico: L'efficienza energetica è prioritaria per ridurre costi e impatto ambientale. Tecnologie come power gating e dynamic voltage scaling permettono di spegnere parti inutilizzate della CPU e regolare tensione e frequenza in base al carico, ottimizzando il consumo senza sacrificare le prestazioni.
j) Raffreddamento: Il raffreddamento è essenziale per mantenere la CPU a temperature sicure e garantire stabilità e longevità. Metodi variano da dissipatori tradizionali e ventole a sistemi avanzati come raffreddamento a liquido, phase-change cooling e immersion cooling, questi ultimi particolarmente efficaci in ambienti ad alte prestazioni e data center.
k) Benchmarking: Il benchmarking misura le prestazioni della CPU tramite test sintetici e applicativi che simulano carichi di lavoro reali. Fornisce dati comparativi utili per produttori, consumatori e professionisti IT per valutare e scegliere il processore più adatto a specifiche esigenze.
l) GPU vs CPU: Le CPU sono versatili e gestiscono compiti generici, mentre le GPU sono specializzate nell'elaborazione parallela massiva, ottimizzate per grafica 3D, rendering e calcolo scientifico. Nei sistemi moderni, CPU e GPU collaborano per ottimizzare le prestazioni, con la CPU che gestisce logica e controllo e la GPU che accelera operazioni intensive.
m) Virtualizzazione: La virtualizzazione permette di eseguire più sistemi operativi su una singola CPU fisica tramite macchine virtuali gestite da hypervisor. Questo aumenta l'efficienza hardware, la flessibilità e la resilienza dei sistemi, soprattutto in data center e cloud. Richiede supporto hardware specifico come Intel VT-x e AMD-V.
n) Sicurezza: Le CPU possono essere vulnerabili ad attacchi come Spectre e Meltdown, che sfruttano l'esecuzione speculativa per accedere a dati riservati. Mitigazioni includono aggiornamenti firmware e patch software, nonché progettazioni hardware più sicure e metodologie di sviluppo software rigorose per proteggere i sistemi senza compromettere troppo le prestazioni.
o) Aggiornamenti del Firmware: Gli aggiornamenti del firmware sono fondamentali per la sicurezza e l'ottimizzazione delle prestazioni della CPU. Devono essere effettuati regolarmente tramite BIOS o strumenti di gestione per risolvere vulnerabilità e migliorare l'efficienza operativa.
p) Socket e Compatibilità: Il socket è l'interfaccia fisica tra CPU e scheda madre, determinante per la compatibilità hardware. È essenziale scegliere una CPU compatibile con il socket della scheda madre per garantire stabilità e facilitare futuri upgrade, evitando problemi di funzionamento o instabilità.
q) Tecnologie di Supporto: Tecnologie come PCIe permettono una comunicazione ad alta velocità tra CPU e componenti come schede grafiche e SSD. La memoria DDR, evoluta da DDR2 a DDR5, influisce notevolmente sulle prestazioni complessive. Altri supporti includono NVMe per l'archiviazione e Thunderbolt per connettività esterna, tutti fondamentali per sfruttare appieno le capacità della CPU.
r) Futuro delle CPU: Il futuro vedrà un'integrazione sempre maggiore di funzioni per l'intelligenza artificiale, con unità di elaborazione neurale dedicate per migliorare le performance in applicazioni AI. Il calcolo quantistico promette di rivoluzionare il settore con capacità esponenziali, nonostante le sfide attuali. Nuove architetture ibride e tecnologie chiplet offriranno flessibilità e prestazioni migliorate, aprendo nuove frontiere nel computing.
s) Impatto dei Sistemi Operativi: I sistemi operativi ottimizzano l'uso della CPU in modi specifici, gestendo multithreading, virtualizzazione e nuove tecnologie hardware. La compatibilità tra sistema operativo e CPU è cruciale per garantire prestazioni e stabilità, con continui aggiornamenti che supportano le innovazioni del processore.
t) Storia e Evoluzione: Le CPU sono nate negli anni '70 con l'Intel 4004, primo microprocessore commerciale. Da allora hanno subito una rapida evoluzione, passando da architetture a 16 e 32 bit fino alle moderne CPU multi-core a 64 bit con miliardi di transistor. Le innovazioni hanno portato a miglioramenti esponenziali in potenza, efficienza e funzionalità, con prospettive future che includono materiali innovativi e calcolo quantistico.
In sintesi, la CPU è un componente complesso e in continua evoluzione, al centro delle tecnologie informatiche moderne, con un ruolo chiave in prestazioni, efficienza energetica, sicurezza e innovazione tecnologica.
4. La RAM (Random Access Memory)
La memoria RAM (Random Access Memory) è un componente essenziale per il funzionamento efficiente di un computer, agendo come spazio di lavoro temporaneo dove vengono memorizzati dati e istruzioni necessari al processore per eseguire operazioni rapide e fluide. La sua caratteristica principale è l'accesso casuale, che consente di leggere e scrivere dati in qualsiasi posizione con velocità elevata, a differenza delle memorie sequenziali. La RAM è volatile, perdendo i dati quando il dispositivo viene spento, a differenza della ROM che è non volatile e contiene istruzioni permanenti fondamentali per l'avvio del sistema.
a) Definizione e Funzioni della RAM: La RAM permette al processore di accedere rapidamente ai dati necessari per l'esecuzione di programmi e operazioni in corso, migliorando la velocità e la fluidità del sistema. È fondamentale in ambiti come l'editing video e la produzione musicale, dove grandi volumi di dati devono essere gestiti senza interruzioni. La RAM funge da buffer tra processore e dati, assicurando un flusso continuo e veloce delle informazioni.
b) Differenze tra RAM e ROM: La RAM è volatile e leggibile/scrivibile, ideale per dati temporanei e operazioni che richiedono velocità e flessibilità, mentre la ROM è non volatile e di sola lettura, contenente firmware essenziali per l'avvio e la gestione dell'hardware. La RAM perde i dati allo spegnimento, mentre la ROM li conserva. La ROM non può essere modificata facilmente dopo la programmazione iniziale, rendendola adatta a contenere istruzioni permanenti come il BIOS.
c) Tipi di RAM: SRAM e DRAM:
· SRAM (Static RAM): Memoria volatile che mantiene i dati senza aggiornamenti periodici grazie a più transistor per cella, risultando molto veloce ma costosa e con bassa densità. È utilizzata principalmente nelle cache dei processori, memorie intermedie nei dispositivi di rete, memorie grafiche e dispositivi embedded.
· DRAM (Dynamic RAM): Memoria volatile che necessita di continui aggiornamenti per mantenere i dati, con architettura semplice e alta densità, più economica ma più lenta rispetto alla SRAM. È la memoria principale nei computer, dispositivi mobili, console di gioco, unità SSD come cache e sistemi di rete. Tecnologie come DDR hanno migliorato le sue prestazioni.
d) Impatto della RAM sulle prestazioni del computer: La RAM consente un accesso rapido ai dati da parte del processore, riducendo i tempi di attesa e migliorando la velocità complessiva del sistema. Una quantità adeguata di RAM permette di caricare ed eseguire più programmi simultaneamente senza rallentamenti, supporta l'elaborazione di grandi quantità di dati in applicazioni complesse come editing video, modellazione 3D e calcolo scientifico.
e) RAM e multitasking: La RAM consente di mantenere più programmi e processi attivi in memoria, facilitando il passaggio rapido tra essi e riducendo i rallentamenti. È essenziale per gestire processi in background e supporta un'esperienza utente fluida anche sotto carichi di lavoro intensi.
f) Importanza della RAM nei giochi e nelle applicazioni grafiche: I giochi moderni e le applicazioni di grafica richiedono grandi quantità di RAM per gestire grafica complessa, texture ad alta risoluzione, modelli tridimensionali e numerosi effetti speciali. Una RAM adeguata migliora le prestazioni di gioco, riduce lag e rallentamenti e facilita il lavoro con file di grandi dimensioni in software come Photoshop e AutoCAD.
g) Differenze tra RAM e Storage: La RAM è una memoria temporanea e molto veloce utilizzata per dati attivi, mentre lo storage (HDD o SSD) è una memoria permanente con capacità molto maggiore ma velocità inferiore. La RAM accelera l'elaborazione dei dati in uso, migliorando la reattività del sistema, mentre lo storage conserva dati a lungo termine come sistemi operativi, programmi e file personali.
h) Come verificare la quantità di RAM nel computer: È possibile controllare la quantità di RAM utilizzando strumenti integrati nel sistema operativo come Task Manager su Windows o System Information su macOS, comandi come "dxdiag" su Windows o "top" su Linux, e software di terze parti come CPU-Z che forniscono dettagli approfonditi sull'hardware.
i) Upgrade della RAM: vantaggi e considerazioni: Aumentare la RAM migliora significativamente le prestazioni soprattutto in multitasking e applicazioni intensive. È importante verificare la compatibilità con la scheda madre (tipo, frequenza, capacità massima), valutare il costo e considerare se l'upgrade giustifica l'investimento, tenendo conto anche dell'obsolescenza del sistema.
j) Compatibilità della RAM con la scheda madre: La RAM deve essere del tipo supportato (DDR3, DDR4 ecc.), con frequenza compatibile per evitare instabilità, e non superare la capacità massima gestibile dalla scheda madre. È fondamentale consultare il manuale o il sito del produttore e considerare configurazioni multicanale per massimizzare le prestazioni.
k) Frequenza della RAM e latenza CAS: La frequenza (MHz) determina la velocità di trasferimento dati al processore, mentre la latenza CAS indica il ritardo tra comando e disponibilità dei dati. Un buon equilibrio tra frequenza alta e latenza CAS bassa è essenziale per massimizzare le prestazioni. La compatibilità con scheda madre e processore è fondamentale per sfruttare appieno le capacità della RAM.
l) Dual-channel vs. Single-channel RAM
· Dual-channel: utilizza due moduli identici in parallelo, raddoppiando la larghezza di banda e migliorando prestazioni e fluidità del sistema, ideale per gaming e applicazioni intensive.
· Single-channel: utilizza un solo modulo con larghezza di banda inferiore, sufficiente per attività meno esigenti ma con performance limitate in carichi pesanti. Configurare correttamente i moduli in dual-channel è essenziale per ottenere i massimi benefici.
m) RAM ECC vs. non-ECC
· RAM ECC: integra meccanismi di rilevamento e correzione degli errori, ideale per server e applicazioni critiche dove la stabilità è fondamentale.
· RAM non-ECC: più comune nei computer domestici, offre prestazioni leggermente superiori senza correzione degli errori, adatta per usi quotidiani. La scelta dipende dall'uso previsto: ECC per affidabilità, non-ECC per prestazioni e costo.
n) Impatto della RAM sulle prestazioni del sistema operativo: Una quantità adeguata di RAM accelera l'avvio e la chiusura del sistema operativo, facilita il caricamento e l'esecuzione dei programmi e migliora la gestione della memoria, riducendo rallentamenti, crash e dipendenza dalla memoria virtuale su disco.
o) RAM virtuale e gestione della memoria: La RAM virtuale utilizza spazio su disco come estensione della RAM fisica per gestire carichi elevati di memoria. Il processo di swap sposta dati tra RAM e memoria virtuale per mantenere il sistema reattivo, ma l'accesso è più lento rispetto alla RAM fisica. Ottimizzare la gestione della memoria virtuale migliora le prestazioni complessive, ma investire in RAM fisica rimane la soluzione migliore.
p) Overclocking della RAM: rischi, benefici e precauzioni: L'overclocking aumenta la frequenza operativa della RAM per migliorare prestazioni in programmi e giochi, riducendo tempi di caricamento e aumentando la reattività. Tuttavia, può causare instabilità, surriscaldamento e danni hardware se non eseguito con cautela. È fondamentale monitorare temperature e stabilità, incrementare frequenze gradualmente, utilizzare sistemi di raffreddamento adeguati e aggiornare il BIOS per garantire sicurezza e longevità.
q) RAM e sicurezza informatica: La RAM può contenere dati sensibili temporanei vulnerabili ad attacchi sofisticati come Cold Boot e Rowhammer. Misure di protezione includono crittografia della memoria, uso di moduli ECC, aggiornamenti regolari di sistema operativo e firmware, e formazione del personale per prevenire accessi non autorizzati e mantenere la sicurezza dei dati temporanei.
r) Tendenze future della RAM e tecnologie emergenti
· DDR5: offre velocità e capacità superiori rispetto a DDR4, con frequenze oltre 4800 MHz, maggiore efficienza energetica e doppio canale di accesso per modulo.
· Memorie 3D: impilano verticalmente i chip per aumentare densità, ridurre tempi di accesso e migliorare efficienza energetica.
· Memristori: tecnologia emergente che mantiene lo stato senza alimentazione, promettendo memoria non volatile con alta velocità e densità.
s) Differenza tra RAM e cache del processore: La cache del processore è una memoria molto veloce e di piccole dimensioni situata vicino al core, che memorizza dati frequentemente usati per ridurre i tempi di accesso. La RAM è più ampia ma meno veloce, supportando l'esecuzione generale delle applicazioni. La cache accelera operazioni ripetitive e intensive, mentre la RAM gestisce carichi di lavoro più grandi. La sinergia tra cache e RAM è essenziale per prestazioni ottimali.
t) Come la RAM influisce sull'editing video e la produzione musicale
· Editing video: una maggiore RAM consente di gestire file video di grandi dimensioni, applicare effetti in tempo reale e ridurre i tempi di rendering, migliorando il flusso di lavoro e la produttività.
· Produzione musicale: permette di caricare numerose tracce e plugin, riducendo latenza e interruzioni, essenziale per sessioni di registrazione e mixaggio fluide. In entrambi i casi, una dotazione adeguata di RAM assicura un'esperienza utente fluida e senza interruzioni, migliorando efficienza e qualità del lavoro finale.
In sintesi, la RAM è un elemento cruciale per le prestazioni, l'efficienza e la stabilità dei sistemi informatici moderni, con caratteristiche e tecnologie in continua evoluzione per rispondere alle crescenti esigenze di elaborazione dati.
5. L’Hard Disk
Il disco rigido è un componente essenziale per la memorizzazione a lungo termine dei dati nei computer, con capacità, velocità e affidabilità che sono migliorate notevolmente nel tempo. La guida esplora in dettaglio le diverse tipologie di dischi rigidi, le loro caratteristiche tecniche, le tecnologie di cifratura, le strategie di backup, la manutenzione e le innovazioni future, offrendo una panoramica completa per ottimizzare l'uso e la sicurezza dei dati.
a) Tipologie di dischi rigidi: HDD (Hard Disk Drive): Gli HDD utilizzano piatti rotanti magnetici per memorizzare i dati, offrendo grandi capacità a costi contenuti, rendendoli ideali per archiviazione su larga scala come server e backup. Tuttavia, presentano parti meccaniche mobili che li rendono più vulnerabili a danni fisici e più lenti rispetto agli SSD. Sono disponibili con velocità di rotazione variabili, tipicamente 5400 RPM per laptop e 7200 RPM per desktop, con modelli professionali fino a 15.000 RPM per prestazioni elevate. La velocità di rotazione influisce direttamente sulle prestazioni e sul consumo energetico, richiedendo una buona ventilazione per evitare surriscaldamenti.
SSD (Solid State Drive): Gli SSD utilizzano memoria flash senza parti mobili, garantendo velocità di lettura/scrittura molto superiori agli HDD, maggiore durabilità, efficienza energetica e resistenza agli urti. Sono ideali per migliorare le prestazioni generali del sistema, soprattutto in dispositivi mobili come laptop e tablet. Il costo per gigabyte è generalmente più alto, ma in diminuzione nel tempo. Gli SSD contribuiscono a prolungare la durata della batteria e ridurre il calore prodotto.
SSHD (Hybrid Drive): I dischi ibridi combinano la capacità degli HDD con la velocità degli SSD, offrendo un compromesso tra costo, capacità e prestazioni, pur non raggiungendo la velocità degli SSD puri .
b) Capacità e espansione: La capacità di memorizzazione è misurata in gigabyte (GB) e terabyte (TB), dove 1 TB equivale a 1000 GB. La scelta della capacità dipende dall'uso: utenti medi possono preferire da 500 GB a 1 TB, mentre professionisti che lavorano con file di grandi dimensioni necessitano di capacità maggiori. È possibile espandere la capacità aggiungendo un secondo disco interno, utilizzando hard disk esterni o dispositivi NAS, che offrono anche funzionalità avanzate come backup automatici e configurazioni RAID per sicurezza e velocità.
c) Interfacce di connessione
- SATA (Serial ATA): Interfaccia più comune, compatibile e semplice da usare, disponibile in versioni con velocità fino a 6 Gb/s. Supporta tecnologie come Native Command Queuing e hot swapping.
- PATA (Parallel ATA): Tecnologia più vecchia, ormai obsoleta, presente solo in sistemi legacy, con velocità inferiori e cavi ingombranti.
- NVMe (Non-Volatile Memory Express): Tecnologia recente che sfrutta il bus PCIe per offrire velocità di trasferimento dati molto elevate (oltre 3500 MB/s), bassa latenza e gestione efficiente di molteplici code di comando, ideale per SSD ad alte prestazioni.
d) Formattazione e partizionamento: La formattazione prepara il disco per l'uso creando un file system (es. NTFS, exFAT, FAT32) che organizza i dati. Esistono formattazioni a basso livello (fatte in fabbrica) e ad alto livello (creazione del file system). Il partizionamento divide il disco in più sezioni indipendenti per organizzare dati, migliorare prestazioni, facilitare backup e aumentare la sicurezza, ad esempio con partizioni criptate. La scelta del file system dipende dalle esigenze di compatibilità e funzionalità.
e) File system principali:
· NTFS: Predefinito su Windows, offre compressione, crittografia e controllo accessi avanzati. Supporta grandi volumi e autorizzazioni dettagliate ma ha limitazioni di scrittura su macOS e supporto variabile su Linux.
· exFAT: Ideale per dispositivi esterni, supporta file di grandi dimensioni e compatibilità multipiattaforma (Windows, macOS, Linux con supporto).
· FAT32: Molto compatibile ma limitato a file di massimo 4 GB, usato soprattutto su dispositivi più vecchi o di piccole dimensioni .
f) Cifratura dei dati
· Cifratura hardware: Integrata nel disco, protegge i dati senza influire sulle prestazioni, con chiavi gestite internamente al disco, ideale per settori sensibili come finanza e sanità.
· Cifratura software: Flessibile e applicabile a qualsiasi disco, ma può rallentare lettura e scrittura poiché usa risorse della CPU. Offre aggiornamenti e modifiche più semplici. La cifratura è essenziale per proteggere dati sensibili da accessi non autorizzati e garantire la privacy, specialmente in ambienti aziendali.
g) Backup e recupero dati: Eseguire backup regolari è fondamentale per prevenire perdite dovute a guasti o errori umani. Tipologie di backup includono completo, incrementale e differenziale, con destinazioni che variano da dischi esterni a cloud. L'automazione tramite software dedicati migliora l'affidabilità del processo. In caso di perdita, software come Recuva o EaseUS possono tentare il recupero, mentre servizi professionali sono disponibili per danni gravi.
h) Manutenzione e monitoraggio
· Deframmentazione: Riorganizza i file frammentati per migliorare l'efficienza, utile solo per HDD, non per SSD .
· Monitoraggio SMART: Tecnologia che analizza lo stato di salute del disco, rilevando potenziali guasti e inviando avvisi per interventi preventivi.
· Ventilazione e temperatura: Mantenere temperature operative tra 35-45°C con adeguata ventilazione previene danni e guasti.
· Protezione fisica: Supporti antivibrazione e installazioni stabili riducono il rischio di danni da urti, importante soprattutto per HDD; gli SSD sono più resistenti grazie all'assenza di parti mobili.
i) Clonazione e immagini di sistema: La clonazione crea una copia esatta del disco, facilitando aggiornamenti hardware o ripristini in caso di guasto. Le immagini di sistema sono snapshot completi utili per ripristinare il sistema operativo e i dati in caso di problemi gravi. Software come Clonezilla e Acronis True Image facilitano queste operazioni.
j) Strumenti software: Sono disponibili numerosi software per diagnostica, gestione partizioni, deframmentazione, pulizia e monitoraggio della salute del disco, che aiutano a mantenere prestazioni e sicurezza ottimali.
k) RAID e miglioramento prestazioni: RAID combina più dischi per aumentare velocità e ridondanza. Livelli comuni includono:
· RAID 0: migliora velocità senza ridondanza
· RAID 1: mirroring per sicurezza dati
· RAID 5 e 6: parità distribuita per equilibrio tra prestazioni e protezione
· RAID 10: combina velocità e ridondanza La configurazione può essere hardware o software, con vantaggi e complessità diverse.
l) SSD nei dispositivi mobili: Gli SSD migliorano prestazioni, affidabilità e durata della batteria nei dispositivi mobili grazie a velocità elevate, resistenza agli urti e basso consumo energetico. Sono ideali per laptop e tablet, permettendo dispositivi più leggeri e sottili.
m) Smaltimento e riciclaggio: Smaltire dischi rigidi richiede cancellazione sicura dei dati tramite software certificati o distruzione fisica (triturazione, degaussing) per evitare recuperi non autorizzati. Il riciclaggio dei materiali (metalli, plastica, circuiti) riduce l'impatto ambientale e valorizza risorse preziose, promuovendo pratiche sostenibili.
n) Innovazioni e futuro: Le capacità dei dischi rigidi continuano a crescere con tecnologie come HAMR, MAMR e SMR, mentre NVMe e memorie avanzate migliorano prestazioni e affidabilità. Nuove frontiere includono archiviazione su DNA e SSD 3D NAND, che promettono rivoluzioni nel settore dello storage.
o) Ruolo nei server e reti: I dischi rigidi sono fondamentali per garantire accesso rapido, affidabile e sicuro ai dati in reti e server. Configurazioni RAID e soluzioni NAS offrono ridondanza, backup automatici e accesso centralizzato, supportando applicazioni aziendali critiche e garantendo continuità del servizio.
In sintesi, questa guida completa fornisce una panoramica approfondita sulle caratteristiche, tecnologie, manutenzione e prospettive future dei dischi rigidi, essenziali per una gestione efficace e sicura dei dati in ambito personale e professionale.
6. I sistemi operativi
I sistemi operativi rappresentano il cuore pulsante di ogni computer, coordinando l'interazione tra hardware e software e consentendo un utilizzo efficiente delle risorse del dispositivo. Questo documento offre una panoramica dettagliata delle caratteristiche, architetture, gestione delle risorse, sicurezza, comunicazione, interfaccia utente, installazione, manutenzione, aggiornamenti e prospettive future dei sistemi operativi per PC.
a) Architettura del sistema operativo: Il kernel è il nucleo del sistema operativo, responsabile della gestione delle risorse come CPU, memoria e dispositivi I/O, e della comunicazione tra hardware e software. Esistono vari tipi di kernel: monolitico, microkernel e ibrido, ognuno con vantaggi e svantaggi in termini di prestazioni, modularità e sicurezza. L'architettura a strati suddivide il sistema operativo in livelli distinti, facilitando la gestione e la manutenzione grazie all'isolamento funzionale tra i livelli, dal kernel fino all'interfaccia utente.
b) Gestione dei processi e dei thread: La gestione dei processi include la creazione, esecuzione, sospensione e terminazione dei processi, con identificatori univoci (PID) e stati multipli (pronto, in esecuzione, in attesa, terminato). I thread rappresentano unità di esecuzione più leggere che condividono risorse con il processo padre, permettendo una maggiore efficienza e reattività tramite il multithreading. La sincronizzazione tra thread è cruciale per evitare condizioni di gara, gestita tramite mutex, semafori e altri meccanismi.
c) Comunicazione inter-processo (IPC): L'IPC consente ai processi distinti di scambiare dati e coordinarsi tramite pipe, messaggi, memoria condivisa e socket. Ogni metodo ha vantaggi specifici: pipe e messaggi sono adatti per processi locali, la memoria condivisa offre alta efficienza ma richiede sincronizzazione, mentre i socket gestiscono comunicazioni tra macchine diverse.
d) Scheduling dei processi: Gli algoritmi di scheduling determinano l'ordine di esecuzione dei processi, bilanciando equità e reattività. Tra i metodi più comuni vi sono FIFO, Round Robin e scheduling basato su priorità, con rischi come la starvation mitigati da tecniche quali aging e fair-share scheduling. Lo scheduling si articola in tre livelli: lungo termine (ammissione dei processi), medio termine (sospensione e ripresa) e breve termine (selezione per esecuzione immediata).
e) Sincronizzazione e problemi di concorrenza: Strumenti come mutex e semafori garantiscono l'accesso esclusivo alle risorse critiche, evitando condizioni di competizione. Barriere coordinano l'esecuzione parallela, mentre i segnali gestiscono comunicazioni asincrone tra processi. Problemi come deadlock e livelock possono bloccare o rallentare i processi; soluzioni includono protocolli di prevenzione, rilevazione, risoluzione e algoritmi di backoff.
f) Gestione della memoria e virtualizzazione: La memoria fisica (RAM) è gestita con metodi di allocazione dinamica come first fit, best fit e worst fit. La memoria virtuale estende la capacità tramite il paging (memoria divisa in pagine e frame) e la segmentazione (divisione in segmenti logici). La gestione della cache utilizza politiche di sostituzione (LRU), prefetching e mapping diretto o associativo per ottimizzare l'accesso ai dati.
g) File system e gestione dello storage: I file system organizzano i dati su disco tramite directory, tabelle di allocazione e indici. Tra i più diffusi vi sono FAT, NTFS ed ext4, con caratteristiche diverse in termini di compatibilità, sicurezza, journaling e gestione dello spazio. La frammentazione e la deframmentazione sono processi chiave per mantenere le prestazioni di accesso ai dati.
h) Gestione dei dispositivi di input/output: I driver di dispositivo traducono i comandi del sistema operativo in istruzioni hardware, permettendo la comunicazione efficace con periferiche come tastiere, mouse e stampanti. Tecniche come buffering e caching migliorano le prestazioni I/O, mentre algoritmi di scheduling e prioritizzazione ottimizzano l'uso delle risorse hardware.
i) Sicurezza del sistema operativo: La sicurezza include meccanismi di autenticazione (password, 2FA, biometria) e autorizzazione (controllo accessi basato su ruoli). La protezione dei dati si basa su crittografia simmetrica e asimmetrica, gestione sicura delle chiavi, crittografia end-to-end e cifratura dei dischi. Strategie di difesa contro malware e intrusioni comprendono antivirus, firewall, IDS/IPS, aggiornamenti regolari e formazione degli utenti.
j) Reti e protocolli di comunicazione: I sistemi operativi gestiscono protocolli fondamentali come TCP/IP, UDP e HTTP per garantire comunicazioni affidabili e veloci. Le reti possono essere LAN, WAN o wireless, con topologie a bus, stella o maglia. La sicurezza delle reti si basa su crittografia, autenticazione, firewall e segmentazione per proteggere i dati in transito.
k) Interfaccia utente e esperienza: Principi di design includono semplicità, consistenza, usabilità, accessibilità e personalizzazione. Tecniche di miglioramento dell'interazione comprendono percorsi di navigazione chiari, tutorial interattivi, scorciatoie e feedback continuo. La personalizzazione permette di adattare temi, layout e funzioni anche per utenti con esigenze speciali.
l) Installazione e configurazione: L'installazione prevede l'avvio da supporti esterni e la configurazione di lingua, tastiera e partizioni. La configurazione iniziale include creazione account, impostazioni di rete e privacy. La gestione delle risorse hardware e software, l'installazione di driver e l'ottimizzazione delle prestazioni sono fondamentali per un sistema efficiente. Backup regolari garantiscono la protezione dei dati.
m) Strumenti e utilità di sistema: Gli strumenti di amministrazione permettono la gestione delle risorse, configurazione di rete, monitoraggio e sicurezza. Software di diagnostica analizzano le prestazioni e individuano problemi. Soluzioni di backup e ripristino proteggono i dati e facilitano il recupero in caso di guasti. In ambito aziendale, strumenti di gestione centralizzata semplificano la manutenzione di più dispositivi.
n) Ottimizzazione e monitoraggio delle prestazioni: Il tuning del sistema comprende aggiornamenti, deframmentazione, gestione delle applicazioni all'avvio e pulizia dei file temporanei. Il monitoraggio continuo tramite task manager e software diagnostici aiuta a identificare colli di bottiglia e ottimizzare l'uso delle risorse. Algoritmi di bilanciamento del carico e politiche di gestione energetica migliorano stabilità ed efficienza.
o) Troubleshooting e supporto: La diagnosi dei problemi utilizza strumenti come visualizzatori eventi, monitoraggio risorse e modalità provvisoria. Tecniche di risoluzione includono aggiornamento driver, pulizia disco, ripristino sistema e scansioni antivirus. La documentazione, forum e supporto tecnico sono risorse fondamentali per affrontare anomalie e prevenire malfunzionamenti.
p) Aggiornamenti e patch di sicurezza: Gli aggiornamenti regolari introducono nuove funzionalità, migliorano le prestazioni e correggono vulnerabilità. L'automazione degli aggiornamenti riduce i rischi di dimenticanze e tempi di inattività. La gestione centralizzata e l'uso di ambienti virtualizzati permettono test e distribuzione efficienti. La formazione degli utenti completa la strategia di sicurezza.
q) Virtualizzazione e cloud computing: Tecniche di virtualizzazione consentono la creazione e gestione di macchine virtuali, migliorando sicurezza e flessibilità. Le infrastrutture cloud supportano la gestione centralizzata delle risorse e aggiornamenti su larga scala, facilitando scalabilità e interoperabilità. La sicurezza nel cloud si basa su crittografia, autenticazione multifattore e controlli rigorosi.
r) Progettazione e sviluppo del sistema operativo: Il kernel deve essere modulare, efficiente, sicuro e estensibile. L'architettura modulare, come il microkernel o ibrida, migliora stabilità e manutenibilità. Le metodologie di sviluppo includono definizione requisiti, progettazione, sviluppo, testing (unitario, integrazione, regressione) e rilascio, spesso con approcci agili e integrazione continua.
s) Licenze software e questioni legali: Le licenze proprietarie, open source e freeware regolano l'uso, modifica e distribuzione del software. La conformità alle licenze è fondamentale per evitare violazioni legali. Le aziende devono gestire la proprietà intellettuale e le vulnerabilità di sicurezza rispettando normative e adottando strumenti di gestione e audit.
t) Storia, innovazioni e protagonisti: Dai primi sistemi a linea di comando come DOS, si è passati a sistemi con GUI come Windows e macOS, e a soluzioni open source come Linux. Innovazioni chiave includono GUI, connettività Internet, intelligenza artificiale e sostenibilità. Figure storiche come Bill Gates, Steve Jobs e Linus Torvalds hanno segnato l'evoluzione dei sistemi operativi.
u) Tendenze future: L'intelligenza artificiale migliorerà la gestione delle risorse, la sicurezza e la personalizzazione. La sostenibilità energetica diventerà prioritaria con sistemi più efficienti. La computazione quantistica e il cloud computing richiedono sistemi operativi scalabili e interoperabili. L'integrazione con dispositivi IoT creerà ecosistemi digitali interconnessi e intelligenti.
In sintesi, questo documento fornisce una trattazione completa e aggiornata dei sistemi operativi per PC, coprendo aspetti tecnici, gestionali, di sicurezza e di evoluzione storica e futura, offrendo una guida dettagliata per comprendere e utilizzare efficacemente queste fondamentali componenti del computing moderno.
7. Le applicazioni
Le applicazioni software rappresentano strumenti fondamentali per molteplici attività quotidiane e professionali. Questo documento offre una panoramica esaustiva su tipologie di applicazioni, sistemi operativi compatibili, sviluppo, testing, sicurezza, aggiornamenti, licenze, integrazione, personalizzazione e tendenze future nel campo delle applicazioni.
a) Tipi di applicazioni e sistemi operativi compatibili: Le applicazioni si dividono principalmente in desktop, web e mobile. Le applicazioni desktop, come Microsoft Office e Adobe Photoshop, sono installate direttamente sul computer e sfruttano le risorse di sistema per offrire alte prestazioni e funzionalità avanzate, spesso integrate con servizi cloud per la sincronizzazione e la collaborazione. Le applicazioni web, accessibili tramite browser senza installazione, garantiscono indipendenza dal sistema operativo e permettono l'uso di servizi come Google Docs e Netflix. Le applicazioni mobile, progettate per dispositivi portatili, sfruttano funzionalità hardware come GPS e fotocamera, offrendo esperienze ottimizzate per touch screen e notifiche push .
I sistemi operativi principali per eseguire applicazioni su PC sono Windows, MacOS e Linux. Windows si distingue per la sua versatilità e ampia compatibilità software, MacOS per le prestazioni con software grafici e video, e Linux per la flessibilità e sicurezza, particolarmente apprezzato da sviluppatori e amministratori di sistema.
b) Sviluppo e ciclo di vita del software: Lo sviluppo di applicazioni segue un ciclo di vita che include pianificazione, sviluppo, testing, deployment e manutenzione continua. Metodologie come Agile e Scrum facilitano la gestione iterativa e collaborativa del progetto, con sprint di breve durata e ruoli definiti come Product Owner e Scrum Master, per garantire flessibilità e miglioramento continuo.
La manutenzione continua comprende aggiornamenti di librerie, correzione di bug, introduzione di nuove funzionalità, gestione delle dipendenze, refactoring del codice e test automatizzati per mantenere il software sicuro, efficiente e aggiornato.
c) Testing e qualità del software: Il testing è essenziale per garantire la qualità delle applicazioni. Il testing funzionale verifica che ogni componente rispetti le specifiche, mentre il testing di sicurezza identifica e corregge vulnerabilità per proteggere dati e integrità del sistema. Il testing di performance valuta velocità, stabilità e scalabilità sotto vari carichi, identificando colli di bottiglia e punti di rottura.
Strumenti come OWASP ZAP, Burp Suite e Nessus supportano il testing di sicurezza, mentre JMeter e LoadRunner sono utilizzati per il testing di performance.
d) Sicurezza e privacy delle applicazioni: La sicurezza delle applicazioni richiede misure preventive e reattive, tra cui audit regolari, codifica sicura, gestione delle identità e accessi, aggiornamenti costanti e formazione del personale. Le vulnerabilità comuni includono SQL Injection e Cross-Site Scripting, che devono essere mitigate con strategie multilivello e monitoraggio continuo.
Le misure di sicurezza includono antivirus, firewall, aggiornamenti regolari, autenticazione multifattoriale e controllo degli accessi. La formazione continua del personale e un piano di risposta agli incidenti sono fondamentali per la protezione efficace.
Le certificazioni di sicurezza come ISO/IEC 27001 e SOC 2 attestano l’adozione di standard rigorosi, migliorando la fiducia degli utenti e facilitando la conformità normativa, ad esempio al GDPR.
La privacy è tutelata con crittografia, autenticazione robusta, monitoraggio, politiche trasparenti e conformità a regolamenti come il GDPR, che stabilisce principi fondamentali per il trattamento dei dati personali e prevede sanzioni severe per la non conformità.
e) Aggiornamenti e manutenzione del software: Gli aggiornamenti regolari correggono bug, introducono nuove funzionalità, migliorano le prestazioni e garantiscono la sicurezza del software. Le patch di sicurezza sono essenziali per chiudere le vulnerabilità e mantenere la compatibilità con nuove piattaforme.
La manutenzione ordinaria include pulizia dei dati, ottimizzazione delle prestazioni e verifica della compatibilità con nuove tecnologie, assicurando la longevità e l’efficienza dei sistemi informatici.
f) Licenze software e diritti d'uso: Le licenze regolano l’uso del software e possono essere freeware, shareware, commerciali, open source, SaaS, perpetue o a volume. I diritti d’uso specificano limiti come numero di installazioni, ambito di utilizzo e durata, fondamentali per evitare violazioni legali. Le infrazioni includono l’uso di copie pirata o l’uso oltre i termini della licenza.
g) Integrazione, compatibilità e sincronizzazione: L’integrazione tra software avviene tramite API e SDK, facilitando la comunicazione e l'automatizzazione dei processi aziendali. La compatibilità tra software diversi è cruciale per un flusso di lavoro efficiente, supportata da standard aperti, aggiornamenti costanti e tecnologie cloud. La sincronizzazione dei dati mantiene le informazioni aggiornate e coerenti tra applicazioni e dispositivi, con attenzione alla gestione dei conflitti e alla sicurezza.
h) Personalizzazione delle applicazioni: Le applicazioni offrono opzioni di configurazione, temi, layout, plug-in ed estensioni per adattarsi alle esigenze e preferenze degli utenti, migliorando l’usabilità e la produttività. La personalizzazione include anche la configurazione di sicurezza, lingue, scorciatoie da tastiera e notifiche, con attenzione all’accessibilità.
i) Interfaccia utente (UI) ed esperienza utente (UX): Un design efficace della UI combina estetica e funzionalità, con attenzione a colori, tipografia, responsività e accessibilità. La UX si concentra sull’interazione complessiva, migliorando soddisfazione ed efficienza attraverso ricerche, test e attenzione alla sicurezza e privacy.
Gli standard di accessibilità, come le WCAG, garantiscono che le applicazioni siano utilizzabili da persone con disabilità, integrando funzionalità di assistenza come lettori di schermo e comandi vocali. Il design inclusivo promuove un’esperienza equa per tutti, considerando diverse esigenze e preferenze culturali.
j) Distribuzione e deployment: La distribuzione delle applicazioni può avvenire tramite download diretto, supporti fisici, app store o continuous deployment, che automatizza il rilascio degli aggiornamenti per garantire rapidità e stabilità. Una gestione efficace delle versioni, con sistemi di controllo come Git, facilita il rilascio, la collaborazione e il rollback in caso di problemi.
k) Cloud computing e servizi cloud: Il cloud computing consente l’accesso globale alle applicazioni, con scalabilità dinamica, aggiornamenti automatici e collaborazione facilitata. La sicurezza nel cloud si basa su crittografia, autenticazione multifattoriale, backup regolari e monitoraggio continuo. Provider come AWS, Google Cloud e Microsoft Azure offrono piattaforme robuste per lo sviluppo e la gestione delle applicazioni cloud.
l) Intelligenza artificiale nelle applicazioni: L’intelligenza artificiale automatizza compiti ripetitivi, offre esperienze personalizzate analizzando dati utente e alimenta assistenti virtuali come Siri e Alexa, migliorando l’efficienza e l’interazione. L’IA trova applicazione in vari settori, tra cui assistenza clienti, sanità, e-commerce e formazione.
m) Tendenze future: Tecnologie emergenti come realtà aumentata e virtuale, blockchain e 5G stanno rivoluzionando il panorama delle applicazioni, offrendo esperienze immersive, maggiore sicurezza e connettività avanzata. Queste innovazioni promettono di trasformare il modo in cui viviamo, lavoriamo e interagiamo con il mondo digitale.
In sintesi, il documento presenta una visione completa delle applicazioni software, coprendo aspetti tecnici, di sviluppo, sicurezza, distribuzione e innovazione, fornendo una guida dettagliata per comprendere e gestire efficacemente il mondo delle applicazioni moderne.
8. Il Desktop
Il desktop del computer rappresenta il punto di partenza per tutte le attività digitali, ed è fondamentale conoscerne e saper gestire efficacemente gli elementi per migliorare produttività ed efficienza. Questo documento offre una guida dettagliata sulla gestione del desktop, del file manager e delle principali funzionalità di sistema, con consigli pratici e tecniche avanzate per utenti di ogni livello.
a. Icone del desktop: comprensione e personalizzazione: Le icone rappresentano file, cartelle, applicazioni e collegamenti rapidi, facilitando l'accesso ai contenuti più utilizzati. Personalizzare le icone attraverso la modifica delle immagini e la ridenominazione migliora l'organizzazione visiva e l'efficienza nel lavoro quotidiano. La creazione di nuove icone, come collegamenti a file o pagine web, consente un accesso rapido alle risorse importanti, riducendo i tempi di ricerca.
b) Barra delle applicazioni: utilizzo e personalizzazione: La barra delle applicazioni è un elemento essenziale del desktop che permette di accedere rapidamente alle applicazioni aperte, monitorare notifiche e gestire attività. Include il pulsante "Start", l'area di notifica e consente di ancorare applicazioni per un accesso immediato. La barra può essere personalizzata modificandone posizione, dimensioni, icone e comportamento (ad esempio, nascondendola automaticamente). Funzionalità avanzate includono anteprime delle finestre aperte, multitasking con finestre affiancate e notifiche interattive.
c) Menu Start: navigazione e gestione: Il Menu Start è il punto di accesso principale per applicazioni, documenti e impostazioni. La sua struttura comprende un elenco di applicazioni frequenti, tiles personalizzabili e una barra di ricerca. È possibile creare gruppi di applicazioni, riorganizzare le tiles e personalizzare dimensioni e contenuti per adattarlo alle proprie esigenze. La gestione delle applicazioni include installazione, disinstallazione, aggiornamento e organizzazione tramite gruppi, migliorando l'efficienza e mantenendo un ambiente ordinato.
d) Ricerca file: tecniche e strumenti per trovare file rapidamente: La ricerca integrata nel sistema operativo consente di trovare rapidamente file, cartelle e impostazioni tramite parole chiave. L'uso di filtri avanzati come data, tipo e dimensione permette di affinare i risultati. Esistono anche strumenti di terze parti, come Everything e Agent Ransack, che offrono prestazioni superiori e funzionalità aggiuntive per utenti avanzati.
e) Creazione di cartelle: organizzazione logica dei file: Creare cartelle con una struttura gerarchica chiara e nomi descrittivi è fondamentale per mantenere un ambiente di lavoro ordinato. È consigliabile evitare strutture troppo profonde e rivedere periodicamente le cartelle per eliminare file obsoleti. Le cartelle speciali del sistema operativo, come Documenti, Immagini e Download, aiutano a organizzare automaticamente i file in base al tipo e all'uso.
f) Rinominare file e cartelle: best practices: Rinominare in modo chiaro e coerente aiuta a identificare rapidamente i file e a mantenere ordine. È utile includere date, evitare caratteri speciali, mantenere nomi brevi e utilizzare prefissi o suffissi standardizzati. Sono disponibili strumenti e script per rinominazioni di massa che facilitano il processo, soprattutto con grandi quantità di file.
g) Tagliare, copiare e incollare file: comandi fondamentali: I comandi di taglia, copia e incolla sono essenziali per spostare e duplicare file, con scorciatoie da tastiera (Ctrl+X, Ctrl+C, Ctrl+V) che aumentano l'efficienza. Questi comandi sono utili per riorganizzare file, creare backup temporanei e gestire risorse tra cartelle e dispositivi di archiviazione.
h) Scorciatoie da tastiera: aumentare l'efficienza: Le scorciatoie da tastiera permettono di eseguire azioni rapide senza mouse, migliorando produttività e riducendo sforzi fisici. Sono disponibili combinazioni con tasti funzione, WIN, CTRL, ALT e MAIUSC, oltre alla possibilità di creare scorciatoie personalizzate per specifiche azioni. L’uso di scorciatoie è particolarmente vantaggioso in ambienti lavorativi intensivi.
i) Gestione dei file: ordinamento, selezione e cancellazione: Ordinare i file per nome, data, tipo o dimensione facilita l'accesso e la gestione. La selezione multipla consente operazioni di gruppo come spostamento, copia o eliminazione, migliorando l'efficienza. La cancellazione sicura, attraverso software di sovrascrittura, crittografia preventiva o distruzione fisica, protegge i dati sensibili da recuperi non autorizzati.
j) Utilizzo del cestino: recupero e svuotamento sicuro: Il cestino funge da area temporanea per i file eliminati, consentendo il recupero in caso di cancellazioni accidentali. È importante svuotarlo regolarmente per liberare spazio e garantire l'eliminazione definitiva dei dati, eventualmente utilizzando software specializzati per la sovrascrittura sicura.
k) Proprietà dei file: visualizzazione e modifica informazioni: Visualizzare le proprietà dei file permette di accedere a informazioni come dimensioni, data di creazione, autore e permessi. Modificare metadati e tag facilita la ricerca e l'organizzazione. Le proprietà avanzate includono compressione, crittografia e gestione dei permessi, migliorando sicurezza ed efficienza.
l) Mappatura di unità di rete: accesso a risorse condivise: La mappatura consente di accedere a risorse condivise su rete locale, migliorando collaborazione e condivisione. Richiede configurazione corretta di credenziali e impostazioni di condivisione. Le unità mappate funzionano come normali unità di archiviazione, supportano lavoro remoto e facilitano backup centralizzati.
m) 13. Backup dei dati: strategie e strumenti: Il backup regolare è essenziale per prevenire perdite dovute a guasti hardware, errori umani o attacchi informatici. Le strategie includono backup completo, incrementale e differenziale, con vantaggi e svantaggi specifici. Strumenti affidabili comprendono software dedicati, soluzioni cloud e dispositivi hardware come NAS.
n) 14. Sicurezza dei file: protezione da accessi non autorizzati: Metodi di protezione includono crittografia, protezione con password e configurazione dei permessi di accesso. L'uso combinato di questi aumenta la sicurezza. Strumenti come firewall e antivirus completano la protezione, che deve essere mantenuta aggiornata. Best practices comprendono gestione regolare delle autorizzazioni, password complesse e formazione degli utenti.
o) 15. Condivisione file: impostazioni e permessi: I file possono essere condivisi via email, servizi cloud o cartelle di rete condivise, ciascuno con vantaggi e limiti. La configurazione accurata dei permessi di lettura, scrittura e modifica è cruciale per la sicurezza. La gestione della condivisione include monitoraggio degli accessi, revisione e revoca dei permessi per mantenere la privacy e l'ordine.
p) 16. Versioni precedenti: recupero di file da backup automatici: Le versioni precedenti sono copie di backup automatiche create dal sistema operativo per recuperare file eliminati o modificati accidentalmente. Accessibili tramite proprietà del file, permettono il ripristino rapido e il confronto tra versioni, utili anche contro malware o errori umani.
q) 17. Personalizzazione della visualizzazione: modalità di visualizzazione e opzioni di layout: Le modalità di visualizzazione (icona, elenco, dettagli, riquadri) offrono vantaggi diversi a seconda delle esigenze. Le opzioni di layout permettono di modificare dimensione icone, ordinamento e raggruppamento dei file. Salvare le impostazioni specifiche per cartelle aiuta a mantenere un ambiente coerente e organizzato, migliorando efficienza e navigazione.
r) 18. Accesso remoto ai file: configurazione e utilizzo: L'accesso remoto consente di utilizzare risorse del computer da qualsiasi luogo, favorendo lavoro a distanza e collaborazione. Strumenti come VPN, desktop remoto e servizi cloud garantiscono accesso sicuro. È fondamentale configurare misure di sicurezza robuste, come autenticazione a due fattori, e aggiornare costantemente le protezioni.
s) 19. Aggiornamenti del sistema operativo: impatto sull'organizzazione dei file: Gli aggiornamenti mantengono il sistema sicuro e funzionale ma possono influenzare l'organizzazione dei file e l'interfaccia. È importante eseguire backup preventivi e verificare compatibilità applicazioni. L'adattamento alle nuove funzionalità e la formazione degli utenti facilitano una transizione efficace, migliorando l'efficienza operativa.
t) 20. Software di gestione file di terze parti: alternative al file manager integrato: I software di terze parti offrono funzionalità avanzate come gestione permessi, sincronizzazione cloud, operazioni batch e ricerca avanzata, superando i limiti dei file manager integrati. Alcuni noti esempi includono WinRAR, 7-Zip, Dropbox, Google Drive e Total Commander, che migliorano organizzazione, sicurezza e produttività.
In sintesi, questa guida completa fornisce strumenti e conoscenze per ottimizzare la gestione del desktop e dei file su PC, migliorando organizzazione, sicurezza e produttività in ogni aspetto dell'uso quotidiano del computer.
9. Il File Manager
Un file manager per PC è uno strumento fondamentale per gestire in modo efficiente file e cartelle all'interno di un sistema operativo, offrendo un'interfaccia grafica intuitiva per organizzare, modificare, spostare o eliminare dati digitali. Questo documento esplora in dettaglio le funzionalità, i vantaggi e le migliori pratiche per sfruttare al meglio un file manager, migliorando la produttività e la sicurezza nella gestione dei file.
Navigazione e struttura delle cartelle: La navigazione tra cartelle consente un accesso rapido e organizzato ai file, facilitando la gestione tramite scorciatoie da tastiera, visualizzazioni multiple e operazioni di creazione, rinomina ed eliminazione di directory. L'integrazione con servizi cloud permette di accedere anche a file remoti senza usare applicazioni separate, migliorando l'efficienza complessiva.
Struttura ad albero: La rappresentazione ad albero mostra la gerarchia tra cartelle e file, facilitando la comprensione della loro disposizione e la gestione di permessi e backup. Questa struttura è ampiamente utilizzata in diversi contesti tecnologici per semplificare l'organizzazione e la manutenzione dei dati.
Visualizzazione delle cartelle: Le cartelle possono essere visualizzate in modalità icone, lista o dettagli, adattandosi alle preferenze e al contenuto. Alcuni file manager permettono di salvare impostazioni personalizzate e di adattare la visualizzazione in base al tipo di file contenuti, migliorando l'usabilità e la produttività.
Ricerca e filtri avanzati: La barra di ricerca consente di trovare rapidamente file e cartelle tramite parole chiave, con funzioni come completamento automatico, ricerche booleane e risultati ordinati per pertinenza o data. L'integrazione con archiviazione cloud estende la ricerca anche a file remoti.
Filtri avanzati: I filtri permettono di restringere i risultati in base a criteri come data di modifica, dimensione o tipo di file, combinando più filtri per ricerche precise. Questi filtri sono applicabili anche ai file cloud e possono essere salvati per usi futuri, con interfacce intuitive per facilitare l'applicazione.
Salvataggio delle ricerche: Molti file manager consentono di salvare ricerche frequenti con criteri personalizzati, permettendo un accesso rapido e organizzato ai risultati. Questa funzione è utile sia per file locali che cloud e supporta l'etichettatura e la categorizzazione delle ricerche salvate.
Gestione delle cartelle e file: Creazione, rinomina e gestione delle cartelle: Creare nuove cartelle aiuta a mantenere ordine organizzando i file in categorie logiche, mentre rinominarle con nomi descrittivi migliora l'identificazione e la collaborazione, specialmente in ambienti condivisi. La gestione delle sottocartelle consente livelli ulteriori di organizzazione, facilitando la gestione di grandi quantità di dati e il lavoro di squadra.
Copia e spostamento di file e cartelle: La copia crea duplicati senza alterare l'originale, utile per backup e condivisione, mentre lo spostamento trasferisce i file liberando spazio e riorganizzando i dati. Entrambe le operazioni possono essere eseguite tramite funzioni di copia/incolla o taglia/incolla, con attenzione a evitare sovrascritture accidentali.
Uso di taglia e incolla: Taglia e incolla facilitano lo spostamento rapido di file e altri elementi, preservando attributi e metadati, e sono strumenti quotidiani essenziali per una gestione efficiente dei dati.
Rinomina di file e modifiche estensioni: Rinominare singoli file con nomi descrittivi o in massa con criteri specifici migliora la ricerca e l'organizzazione, mentre la modifica delle estensioni permette di cambiare il formato del file, sebbene con cautela per evitare incompatibilità.
Gestione sicura dei file
Eliminazione sicura e cestino di sistema: L'eliminazione sicura sovrascrive i dati per impedirne il recupero, proteggendo la privacy, mentre il cestino consente un recupero temporaneo dei file eliminati prima della cancellazione definitiva.
Recupero dei file: Molti file manager offrono strumenti per recuperare file cancellati accidentalmente, anche da dispositivi esterni, con interfacce intuitive e opzioni avanzate come il ripristino di versioni precedenti.
Organizzazione tramite tag
Assegnazione e gestione dei tag: I tag categorizzano i file per parole chiave, migliorando ricerca e filtraggio. La gestione include creazione, modifica, eliminazione e monitoraggio per mantenere coerenza e aggiornamento, supportando anche l'automazione.
Ricerca per tag: La ricerca per tag facilita l'accesso rapido ai file associati a parole chiave specifiche, migliorando l'efficienza e adattandosi alle esigenze dinamiche dell'organizzazione.
Condivisione dei file
Rete locale e link condivisibili: La condivisione in rete locale permette l'accesso ai file da più computer, migliorando collaborazione e risparmio di spazio. I link condivisibili, generati tramite servizi cloud, facilitano la condivisione con utenti esterni mantenendo controllo e sicurezza.
Gestione dei permessi di condivisione: Definire chi può visualizzare, modificare o eliminare i file condivisi è fondamentale per la sicurezza, con strumenti che permettono configurazioni granulari e monitoraggio delle attività degli utenti.
Accesso e gestione dispositivi esterni
Riconoscimento automatico e gestione: Il riconoscimento automatico facilita l'accesso a dispositivi esterni, migliorando sicurezza e backup. La gestione include formattazione, verifica errori, creazione partizioni e aggiornamento driver, con monitoraggio dell'uso.
Trasferimento di file: Il trasferimento tra dispositivi può avvenire tramite drag-and-drop o protocolli come FTP, con attenzione all'integrità e sicurezza dei dati.
Gestione permessi file
Modifica e permessi avanzati: La definizione di chi può leggere, scrivere o eseguire un file è essenziale per la sicurezza, con strumenti per permessi granulari come ACL e monitoraggio tramite audit.
Audit dei permessi: L'audit consente di monitorare accessi e modifiche ai permessi, rilevando attività sospette e garantendo conformità alle normative, con strumenti automatizzati per alert in tempo reale.
Scorciatoie da tastiera: Le scorciatoie come Ctrl+C, Ctrl+V e Ctrl+X aumentano la produttività e riducono lo sforzo fisico. Personalizzarle permette di adattarle alle esigenze individuali, evitando conflitti e migliorando l'ergonomia.
Sincronizzazione con servizi cloud: Collegare il file manager ai servizi cloud consente sincronizzazione automatica e backup, con gestione avanzata dei conflitti tramite timestamp, fusione e notifiche. La configurazione migliora sicurezza e collaborazione.
Proprietà e metadati dei file
Visualizzazione e modifica: Le proprietà forniscono informazioni su dimensione, data, tipo e permessi, fondamentali per l'organizzazione e la sicurezza. La modifica di nome, tag e permessi aiuta la gestione collaborativa.
Attribuzione di metadati: L'aggiunta di descrizioni, commenti e parole chiave migliora la classificazione e la ricerca, con strumenti manuali o automatizzati per coerenza e efficienza.
Organizzazione dei file per tipo, dimensione e data: Ordinare i file per tipo facilita l'individuazione e la gestione, mentre l'ordinamento per dimensione aiuta a gestire lo spazio di archiviazione. L'ordinamento per data supporta la gestione delle scadenze e l'archiviazione storica, migliorando l'efficienza e la manutenzione.
Gestione dei media
Anteprime e riproduzione: La visualizzazione di anteprime di immagini e video facilita la selezione senza aprire i file, mentre la riproduzione diretta dal file manager velocizza il controllo e la gestione dei media.
Modifica rapida: Operazioni basilari come ritaglio di immagini o taglio di clip audio possono essere eseguite direttamente dal file manager, migliorando l'efficienza e riducendo la necessità di software esterni.
Compressione e gestione archivi: Creare archivi compressi riduce dimensioni e facilita condivisione e backup. L'estrazione permette di accedere ai file originali mantenendo struttura e sicurezza. La gestione include modifiche e aggiornamenti degli archivi senza decompressione completa.
Integrazione con software di terze parti
Compatibilità e automazione: L'integrazione con plugin e componenti aggiuntivi amplia le funzionalità del file manager, inclusi strumenti avanzati di ricerca, gestione cloud e produttività. L'automazione di backup, sincronizzazione e processi ripetitivi aumenta l'efficienza e la sicurezza.
Integrazione con strumenti di produttività: L'uso diretto di editor di testo e fogli di calcolo dal file manager semplifica la gestione dei documenti e supporta la collaborazione in tempo reale.
Personalizzazione dell'interfaccia utente
Temi, layout e barre strumenti: Personalizzare temi, layout e barre degli strumenti permette di adattare l'aspetto e la funzionalità del file manager alle preferenze, migliorando produttività e comfort visivo.
Pannelli e finestre: Organizzare pannelli e finestre in modo strategico ottimizza il flusso di lavoro, permettendo di gestire più attività contemporaneamente e salvare configurazioni personalizzate.
Backup e ripristino dati: Backup regolari proteggono i dati da perdite, con strategie complete che includono backup completo, incrementale e differenziale, destinazioni multiple e verifiche periodiche. Il ripristino deve essere efficiente e testato per minimizzare i tempi di inattività.
Sicurezza e crittografia
Crittografia e gestione chiavi: La crittografia protegge i dati sensibili con algoritmi avanzati come AES e RSA, assicurando riservatezza e integrità. La gestione delle chiavi include creazione, salvataggio sicuro, distribuzione controllata e tracciabilità per garantire la sicurezza complessiva.
Sicurezza dei dati: Misure di sicurezza comprendono antivirus, firewall, autenticazione multifattoriale, patching e formazione del personale, oltre a piani di risposta agli incidenti per proteggere la privacy e l'integrità delle informazioni.
10. L’interfaccia utente
Le linee guida per il design delle interfacce utente del PC presentano un insieme articolato di principi fondamentali volti a migliorare l'usabilità, l'accessibilità, la coerenza, l'adattabilità e la sicurezza delle interfacce digitali. Il documento approfondisce aspetti tecnici e metodologici per creare esperienze utente inclusive, efficienti e piacevoli, tenendo conto delle diverse esigenze degli utenti e delle evoluzioni tecnologiche.
a) Usabilità e Accessibilità: L'usabilità si basa su principi come la chiarezza, l'efficienza e la facilità di navigazione. Un layout fluido e responsive è essenziale per garantire che i contenuti siano accessibili senza la necessità di scorrere orizzontalmente o zoomare, migliorando l'esperienza soprattutto sui dispositivi mobili. La chiarezza si ottiene fornendo messaggi di errore chiari e comprensibili, evitando termini tecnici e offrendo suggerimenti pratici per la risoluzione dei problemi. L'accessibilità è un principio cardine, che implica l'uso di contrasti cromatici elevati, testi scalabili, testo alternativo per le icone e compatibilità con tecnologie assistive come screen reader e comandi vocali. È fondamentale testare regolarmente l'interfaccia con utenti reali con disabilità e garantire la navigabilità da tastiera per tutti gli elementi interattivi.
b) Coerenza e Familiarità: Mantenere uno stile uniforme e coerente in tutto il sistema operativo e tra le applicazioni facilita la navigazione e riduce la curva di apprendimento. La coerenza riguarda sia gli elementi visivi (colori, tipografia, icone) sia il comportamento degli elementi di controllo, creando un ambiente prevedibile e affidabile che aumenta la soddisfazione e la fiducia degli utenti.
c) Adattabilità e Flessibilità: Il responsive design permette alle interfacce di adattarsi a diversi dispositivi, dai desktop agli smartphone, garantendo un'esperienza utente ottimale e accessibile. L'adattabilità include la capacità di evolvere in base ai feedback degli utenti e alle condizioni ambientali, come la luminosità o la modalità notturna, migliorando l'usabilità e la personalizzazione. La flessibilità si esprime anche attraverso la possibilità di personalizzare scorciatoie da tastiera, layout, colori e modalità di feedback, supportando le diverse esigenze individuali e promuovendo un'interazione più efficiente e inclusiva.
d) Efficienza e Scorciatoie da Tastiera: L'efficienza è favorita da un design che riduce i passaggi necessari per completare le attività, minimizza l'uso del mouse e integra scorciatoie da tastiera configurabili. Questi strumenti velocizzano l'interazione, riducono l'affaticamento fisico e mentale e sono particolarmente utili per professionisti che lavorano a lungo con il computer. La documentazione dettagliata e aggiornata sulle scorciatoie supporta l'apprendimento e l'adozione di queste funzionalità, mentre il feedback degli utenti contribuisce a migliorarla costantemente.
e) Design Visivo e Psicologia del Colore: L'estetica gioca un ruolo importante nella memorabilità e nell'attrattiva dell'interfaccia. Un design visivamente piacevole e coerente trasmette professionalità e cura, facilitando il ritorno degli utenti al sistema. La psicologia del colore è utilizzata per influenzare positivamente l'umore e il comportamento degli utenti: colori caldi come rosso e giallo attirano l'attenzione, mentre colori freddi come blu e verde evocano calma e fiducia.
f) Sicurezza, Privacy e Permessi: La sicurezza delle interazioni utente è garantita da misure come l'autenticazione a due fattori e aggiornamenti tempestivi per risolvere vulnerabilità. Gli utenti devono essere informati in modo trasparente sull'uso dei loro dati e avere il controllo sui permessi delle applicazioni, potendo revocarli in qualsiasi momento.
g) Test di Usabilità e Ricerca Utente: L'importanza di test di usabilità regolari e coinvolgimento di utenti reali è sottolineata per garantire che l'interfaccia rimanga efficace e in linea con le esigenze in evoluzione. Il feedback raccolto permette di apportare modifiche iterative, migliorando costantemente l'esperienza utente.
h) Adattamento Culturale e Localizzazione: Adattare le interfacce a diverse lingue e culture migliora l'accessibilità e facilita l'espansione nei mercati globali. È necessario considerare le specificità linguistiche nei layout e nelle traduzioni, prevedendo flessibilità per gestire differenze di spazio e significato.
i) Uso delle Animazioni: Le animazioni, se ben progettate, migliorano la chiarezza delle interazioni e guidano l'attenzione dell'utente senza distrarre o rallentare l'esperienza. È importante limitare le animazioni a quelle funzionali, di breve durata e non invasive, per mantenere un'interfaccia efficiente e piacevole. Queste linee guida costituiscono un quadro completo per progettare interfacce utente per PC che siano accessibili, coerenti, adattabili, sicure ed esteticamente piacevoli, con un forte focus sulla soddisfazione e la personalizzazione dell'esperienza utente.
11. L’installazione del Software
L'installazione del software su PC è un processo complesso che richiede attenzione a molteplici aspetti tecnici e di sicurezza per garantire un funzionamento ottimale e la protezione del sistema. Questa guida dettagliata affronta tutte le fasi fondamentali, dalla verifica dei requisiti hardware e software, alla gestione delle licenze, fino alla manutenzione post-installazione e alla risoluzione di eventuali problemi.
a) Requisiti di sistema: Prima di installare un software, è essenziale verificare che il computer soddisfi i requisiti hardware minimi, quali processore, memoria RAM, spazio su disco e scheda grafica, considerando anche i requisiti raccomandati per un'esperienza ottimale. L'installazione può richiedere software aggiuntivi come codec, driver o framework (.NET, JRE) che devono essere gestiti attentamente, inclusa la verifica delle versioni per evitare incompatibilità. Inoltre, una connessione Internet stabile e veloce è spesso necessaria per il download, l'attivazione e l'aggiornamento del software, con preferenza per connessioni cablate e la chiusura di applicazioni che consumano banda durante l'installazione.
b) Compatibilità con il sistema operativo: È cruciale assicurarsi che il software sia compatibile con la versione e l'architettura (32-bit o 64-bit) del sistema operativo in uso, nonché che il sistema sia aggiornato con le ultime patch per garantire sicurezza e stabilità. La verifica include anche il controllo delle note di rilascio e forum per problemi di compatibilità noti.
c) Licenze software e termini di servizio: Conoscere i tipi di licenze (commerciali, open-source, freeware) aiuta a comprendere i diritti e i limiti d'uso del software. Leggere attentamente i termini di servizio è fondamentale per evitare violazioni legali. Alcuni software richiedono l'attivazione tramite chiave di licenza o account online, quindi è importante avere tutte le informazioni necessarie prima di iniziare l'installazione. Si consiglia inoltre di scegliere tra installazione standard o personalizzata per un controllo maggiore sulle componenti da installare.
d) Aggiornamenti e patch di sicurezza: Prima e dopo l'installazione, è importante verificare la disponibilità di aggiornamenti e patch di sicurezza per prevenire vulnerabilità. Gli aggiornamenti possono essere gestiti manualmente o automaticamente, con programmi integrati che notificano l'utente quando è richiesta un'azione. Configurare correttamente queste opzioni assicura un ambiente sicuro e aggiornato.
e) Procedure di installazione: L'installazione standard segue una procedura guidata semplice e sicura, ideale per utenti meno esperti, mentre l'installazione personalizzata offre un controllo dettagliato sulla selezione dei componenti, directory di installazione e configurazioni avanzate, permettendo di ottimizzare risorse e funzionalità in base alle proprie esigenze.
f) Creazione di punti di ripristino: Creare un punto di ripristino prima dell'installazione è una misura preventiva fondamentale che consente di tornare a uno stato precedente del sistema in caso di problemi. La procedura utilizza strumenti integrati nel sistema operativo e richiede spazio sufficiente su disco per la gestione e l'eliminazione dei punti di ripristino obsoleti.
g) Gestione degli account e permessi: Molti software richiedono privilegi di amministratore per l'installazione e il corretto funzionamento. È importante configurare correttamente i permessi di accesso, assegnare diritti specifici a file, firewall e antivirus, e creare account utente separati per gestire in modo sicuro e personalizzato le impostazioni e i dati di ciascun utilizzatore.
h) Configurazione delle impostazioni di sicurezza: Configurare firewall e antivirus per consentire l'installazione senza compromettere la sicurezza è essenziale. Inoltre, proteggere i dati sensibili tramite crittografia, gestione delle autorizzazioni e monitoraggio delle attività sospette è prioritario. Le impostazioni di privacy del software devono essere attentamente regolate per limitare la raccolta e la condivisione di informazioni personali, disattivando funzionalità di tracciamento non necessarie.
i) Backup dei dati: Effettuare un backup completo dei dati importanti prima dell'installazione previene perdite in caso di errori o conflitti. È consigliabile utilizzare strumenti integrati o software dedicati per creare copie di sicurezza su dispositivi esterni o cloud, verificando l'integrità e l'accessibilità dei backup prima di procedere.
j) Uso di fonti affidabili per il download: Scaricare software solo da fonti ufficiali o affidabili riduce il rischio di malware e software contraffatto. È utile verificare recensioni, valutazioni e certificati di sicurezza (come SSL) dei siti di download per assicurarsi dell'autenticità dei file. Dopo il download, è fondamentale eseguire una scansione antivirus prima dell'installazione.
k) Verifica dell'integrità dei file scaricati: Controllare le somme di controllo (checksum) e la firma digitale dei file scaricati garantisce che non siano stati alterati e provengano da fonti affidabili. Queste verifiche, insieme alla scansione antivirus, sono passaggi chiave per prevenire l'installazione di software dannoso.
l) Installazione di driver e dipendenze: Assicurarsi che i driver hardware necessari siano aggiornati e compatibili con il sistema operativo e il software installato. Verificare e installare tutte le dipendenze software, come librerie e runtime, è essenziale per il corretto funzionamento del programma. Creare un punto di ripristino prima di aggiornare i driver è consigliato.
m) Personalizzazione delle opzioni di installazione: Molti software offrono la possibilità di selezionare i componenti da installare e di configurare opzioni avanzate, come la destinazione di installazione, parametri di rete e aggiornamenti automatici. La configurazione iniziale può includere la scelta della lingua e la creazione di profili di configurazione per installazioni future o multiple.
n) Monitoraggio dell'uso delle risorse: Durante l'installazione è importante monitorare l'utilizzo di CPU, memoria e disco per evitare sovraccarichi che possono rallentare il sistema o causare errori. Strumenti integrati come Task Manager o Activity Monitor aiutano a gestire le risorse e prevenire problemi.
o) Risoluzione dei conflitti software: Prima dell'installazione, è utile ricercare eventuali conflitti noti con software già presenti e utilizzare strumenti di risoluzione offerti dal sistema operativo o dal produttore. In caso di problemi irrisolvibili, è consigliabile contattare l'assistenza tecnica fornendo dettagli precisi per facilitare la diagnosi.
p) Documentazione e supporto tecnico: Consultare manuali d'uso e documentazione ufficiale aiuta a comprendere i requisiti e le procedure di installazione. Partecipare a forum e comunità online offre supporto pratico e aggiornamenti, mentre l'assistenza diretta del produttore è preziosa per problemi complessi, con possibilità di supporto remoto.
q) Disinstallazione sicura e pulita: Per rimuovere software senza lasciare residui, è importante seguire le procedure standard di disinstallazione, effettuare una pulizia manuale o con strumenti dedicati, e fare un backup delle impostazioni e dati importanti prima della rimozione. Questo garantisce un sistema pulito e pronto per nuove installazioni.
r) Impatto sulle prestazioni del sistema: Dopo l'installazione o la disinstallazione, monitorare le prestazioni del sistema aiuta a individuare rallentamenti o problemi. Ottimizzare le risorse, aggiornare software e driver, e rimuovere programmi inutilizzati migliora la reattività e la stabilità del PC.
s) Protezione da malware: Eseguire sempre una scansione antivirus sui file prima dell'installazione e scaricare software solo da fonti affidabili riduce il rischio di infezioni. Utilizzare software di sicurezza con monitoraggio in tempo reale durante l'installazione protegge ulteriormente il sistema da minacce.
t) Aggiornamenti automatici e manuali post-installazione: Configurare il software per ricevere aggiornamenti automatici garantisce protezione continua e funzionalità aggiornate. È altresì importante eseguire controlli manuali periodici e gestire le notifiche per essere tempestivamente informati delle nuove versioni, mantenendo così il sistema sicuro ed efficiente.
12. La disinstallazione del Software
Mantenere un sistema operativo efficiente e ordinato richiede una corretta disinstallazione del software, che non solo libera spazio su disco ma migliora anche le prestazioni del computer. Questa guida dettagliata affronta tutti gli aspetti fondamentali per eseguire una disinstallazione sicura, completa e ottimale, coprendo dalla preparazione iniziale al monitoraggio post-disinstallazione.
a) Backup e punti di ripristino: Prima di procedere alla disinstallazione, è essenziale eseguire un backup completo dei dati per prevenire perdite accidentali. Esistono strumenti integrati nei sistemi operativi, come "Backup e Ripristino" di Windows e Time Machine di macOS, oltre a software di terze parti come Acronis True Image o EaseUS Todo Backup, che facilitano la creazione di copie di sicurezza. È altrettanto importante conoscere le procedure di ripristino per garantire la continuità operativa in caso di errori. Creare un punto di ripristino del sistema operativo prima della disinstallazione permette di tornare a uno stato precedente in caso di problemi. Su Windows, questo si effettua tramite il Pannello di Controllo nella sezione "Protezione del sistema", mentre su macOS si utilizza Time Machine per un backup completo. L’uso di punti di ripristino è fondamentale per minimizzare rischi e garantire un processo sicuro.
b) Strumenti di disinstallazione dedicati: La semplice rimozione tramite pannello di controllo spesso lascia residui di file e voci di registro che possono compromettere le prestazioni del sistema. Per questo motivo, è consigliabile utilizzare strumenti dedicati come Revo Uninstaller e IObit Uninstaller, che assicurano una rimozione completa, includendo file nascosti e pulizia del registro. Questi strumenti offrono anche la possibilità di creare punti di ripristino prima della disinstallazione, aumentando la sicurezza del processo. Seguire attentamente le istruzioni di questi programmi è cruciale per garantire una rimozione efficace e per evitare problemi come la perdita di dipendenze o malfunzionamenti di software correlati. Una pulizia post-disinstallazione con strumenti come CCleaner contribuisce a rimuovere voci obsolete nel registro di sistema, mantenendo il PC performante.
c) Pulizia del registro di sistema e rimozione file residui: La disinstallazione può lasciare residui nel registro di sistema e file inutili che rallentano il computer. Pulire il registro con strumenti come CCleaner è consigliato, ma va fatto con cautela, effettuando un backup preventivo per evitare danni al sistema operativo. Anche la rimozione manuale o tramite software come Glary Utilities dei file residui nelle cartelle di sistema è importante per mantenere il sistema pulito e veloce.
d) Disinstallazione multipla e automazione: Per disinstallare più software contemporaneamente, è fondamentale pianificare il processo, verificare la compatibilità dei programmi e utilizzare strumenti specializzati come Bulk Crap Uninstaller, che consentono di rimuovere più applicazioni in modo efficiente e sicuro. Monitorare attentamente ogni fase aiuta a prevenire problemi e garantisce una rimozione completa senza residui. L’automazione della disinstallazione tramite strumenti come Ninite e Chocolatey consente di risparmiare tempo, ridurre errori manuali e programmare operazioni durante orari non lavorativi. Questi strumenti offrono inoltre tracciabilità e integrazione con sistemi di gestione IT, migliorando l’efficienza e la sicurezza delle operazioni.
e) Compatibilità e gestione delle licenze: Verificare la compatibilità del software con il sistema operativo è essenziale per evitare malfunzionamenti e problemi durante la disinstallazione. Strumenti come Microsoft Compatibility Center aiutano a identificare eventuali incompatibilità e suggeriscono soluzioni o aggiornamenti necessari. In caso di problemi, consultare le guide ufficiali o il supporto tecnico è consigliato. Prima di disinstallare, è importante recuperare e conservare le chiavi di licenza per future reinstallazioni. Alcuni software richiedono anche la disattivazione della licenza per evitare problemi di riattivazione. Mantenere un registro sicuro delle licenze facilita la gestione e protegge gli investimenti digitali.
f) Ripristino e supporto tecnico: In caso di errori durante la disinstallazione, i punti di ripristino consentono di riportare rapidamente il sistema a uno stato funzionante. Avere un backup di emergenza del software permette un recupero veloce in caso di problemi imprevisti. Per errori gravi, rivolgersi al supporto tecnico è fondamentale per risolvere problemi complessi e garantire la stabilità del sistema.
g) Disinstallazione di aggiornamenti software: Rimuovere aggiornamenti richiede di identificarli correttamente e valutare l’impatto sul sistema, poiché la loro disinstallazione può reintrodurre vulnerabilità o causare malfunzionamenti. Ogni sistema operativo ha procedure specifiche per la rimozione degli aggiornamenti, che devono essere seguite con attenzione e sempre dopo aver creato un punto di ripristino.
h) Differenza tra disinstallazione e cancellazione: La disinstallazione implica la rimozione completa del software, inclusi file associati e voci di registro, mentre la semplice cancellazione elimina solo i file eseguibili lasciando residui che possono compromettere le prestazioni del sistema. Una disinstallazione corretta è fondamentale per mantenere il sistema pulito e funzionante al meglio.
i) Disinstallazione da remoto e sicurezza: In contesti aziendali o interconnessi, la disinstallazione da remoto è possibile tramite strumenti come Microsoft Endpoint Manager e TeamViewer. È essenziale seguire procedure corrette per evitare residui e garantire la sicurezza delle connessioni, utilizzando protocolli avanzati e autenticazioni multiple per proteggere i dati sensibili.
j) Sicurezza dei dati durante la disinstallazione: Proteggere i dati sensibili durante la disinstallazione è fondamentale per prevenire perdite o accessi non autorizzati. L’uso di strumenti di crittografia, politiche aziendali rigorose e verifiche post-disinstallazione tramite auditing aiutano a garantire la completa rimozione delle informazioni riservate e la sicurezza del sistema.
k) Impatto ambientale: Disinstallare software inutilizzato contribuisce a ridurre il consumo di risorse del sistema, migliorando l’efficienza energetica e prolungando la vita dei dispositivi. Inoltre, lo smaltimento responsabile dei dispositivi obsoleti riduce l’impatto ambientale, promuovendo pratiche sostenibili e il riciclo corretto dei materiali elettronici.
l) Documentazione del processo di disinstallazione: Documentare ogni fase della disinstallazione con strumenti come Microsoft OneNote o Google Docs è essenziale per mantenere un registro accurato delle modifiche, facilitare la risoluzione di problemi e migliorare la gestione delle risorse IT. È importante aggiornare costantemente la documentazione per riflettere lo stato attuale del sistema.
m) Disinstallazione in ambienti di rete: La disinstallazione in rete presenta sfide come la gestione di dispositivi multipli, la coordinazione tra utenti e la sicurezza. Strumenti come PDQ Deploy, Microsoft SCCM e soluzioni cloud facilitano la gestione centralizzata e automatizzata, mentre l’uso di script PowerShell permette flessibilità e controllo. È fondamentale seguire procedure di sicurezza rigorose per proteggere i dati e il sistema durante il processo.
n) Monitoraggio delle prestazioni post-disinstallazione: Utilizzare strumenti come Performance Monitor di Windows consente di valutare l’impatto della disinstallazione sulle risorse di sistema, identificare anomalie e ottimizzare ulteriormente le prestazioni. L’analisi dei dati raccolti guida interventi di manutenzione, aggiornamenti e ottimizzazioni per mantenere un’infrastruttura IT efficiente e sicura.
o) Migliori pratiche e checklist per la disinstallazione sicura: Seguire una checklist dettagliata che include backup, creazione di punti di ripristino, verifica della compatibilità, uso di strumenti dedicati, pulizia dei residui e test delle prestazioni assicura una disinstallazione senza problemi. Aggiornare regolarmente queste pratiche aiuta ad adattarsi ai nuovi software e alle evoluzioni dei sistemi operativi, mantenendo il PC in condizioni ottimali. In sintesi, una disinstallazione efficace richiede preparazione, strumenti adeguati, attenzione alla sicurezza dei dati e monitoraggio continuo, oltre a una documentazione accurata e aggiornamenti regolari delle pratiche operative. Seguendo queste linee guida, è possibile garantire un sistema pulito, sicuro e performante nel tempo.
13. La creazione dei Files
La gestione efficace dei file su un computer è fondamentale per organizzare, proteggere e utilizzare al meglio le informazioni digitali. Questa guida completa affronta vari aspetti della creazione, organizzazione, sicurezza, backup, sincronizzazione e automazione dei file, offrendo una panoramica dettagliata e strumenti pratici per utenti di ogni livello.
a) Creazione e tipi di file: Creare un file significa generare un nuovo contenitore di dati, operazione che può essere eseguita tramite interfaccia grafica o comandi specifici a seconda del sistema operativo utilizzato, come Windows, macOS o Linux. Ogni file ha un’estensione che identifica il tipo di dati e il programma associato per la sua apertura. Estensioni comuni includono .txt, .jpg, .mp3, .mp4 e .zip, ciascuna con funzioni e caratteristiche specifiche che facilitano la gestione e la sicurezza dei dati digitali.
b) Tipi di estensioni e loro utilizzo
· Testo: .txt, .doc, .docx, .pdf, .rtf
· Immagini: .jpg/.jpeg, .png, .gif, .bmp, .tiff
· Audio: .mp3, .wav, .flac, .aac, .ogg
· Video: .mp4, .avi, .mkv, .mov, .wmv
· Compressi: .zip, .rar, .7z, .tar, .gz
· Sistema: .exe, .dll, .sys, .ini, .bat
· Web: .html, .css, .js, .php, .xml
· Database: .sql, .db, .mdb, .sqlite, .accdb
· Configurazione: .cfg, .ini, .conf, .json, .yaml/.yml
c) Creazione di file tramite sistema operativo: I sistemi operativi offrono strumenti nativi come Blocco Note su Windows e TextEdit su macOS per la creazione rapida di file di testo, oltre a terminali e prompt dei comandi per operazioni avanzate tramite comandi come
touch,echo,cat,nanoovim. L’interfaccia grafica consente di creare file con pochi clic, selezionando "Nuovo" e specificando il tipo desiderato. Questi metodi combinati permettono una gestione flessibile e accessibile dei file.
d) Software di elaborazione testi: Strumenti come Microsoft Word, Google Docs e LibreOffice Writer permettono di creare documenti di testo avanzati con funzionalità di formattazione, collaborazione in tempo reale, compatibilità multi-piattaforma e sicurezza. Word è noto per la sua potenza e versatilità, Google Docs per la collaborazione cloud-based, e LibreOffice Writer come valida alternativa open-source.
e) Fogli di calcolo per dati strutturati: Microsoft Excel, Google Sheets e LibreOffice Calc offrono potenti strumenti per organizzare, analizzare e visualizzare dati tramite formule, grafici, macro e collaborazione multiutente. Excel è versatile e diffuso, Google Sheets è basato su cloud con forte integrazione Google, mentre Calc è open-source e personalizzabile.
f)Organizzazione e salvataggio dei file: Una struttura gerarchica di cartelle con nomi descrittivi e coerenti facilita la gestione e il ritrovamento dei file. Creare categorie, sottocartelle e utilizzare etichette o tag aiuta a mantenere ordine e efficienza. È importante anche effettuare pulizie regolari e backup per prevenire perdite di dati.
g) Sicurezza e permessi dei file: Impostare autorizzazioni precise su file e cartelle garantisce che solo utenti autorizzati possano accedere o modificare i dati. I permessi includono lettura, scrittura, esecuzione, modifica ed eliminazione. La crittografia, sia simmetrica che asimmetrica, protegge i dati da accessi non autorizzati, con strumenti come BitLocker, FileVault e VeraCrypt che offrono sicurezza avanzata. Software antivirus e firewall sono essenziali per difendere i sistemi da malware e attacchi esterni.
h) Backup e ripristino dei dati: Effettuare backup regolari con strategie incrementali, differenziali o completi è fondamentale per proteggere i dati da guasti o attacchi. Software come Acronis True Image e Time Machine automatizzano e facilitano questi processi. Il ripristino richiede la scelta del backup adeguato, verifica dell’integrità e test dei file recuperati per garantire la continuità operativa.
i) Compressione e decompressione dei file: La compressione riduce la dimensione dei file per risparmiare spazio e facilitare il trasferimento, con formati comuni come .zip, .rar e .7z, ciascuno con caratteristiche specifiche di velocità e rapporto di compressione. Software come WinRAR, 7-Zip e WinZip offrono funzioni avanzate, inclusa la crittografia e la creazione di archivi multi-volume. La decompressione richiede software compatibili per estrarre correttamente i dati.
j) Trasferimento di file tra dispositivi: Il trasferimento può avvenire tramite cavi USB o dispositivi di memoria esterni, tecnologie wireless come Bluetooth e Wi-Fi, o servizi di cloud storage (Google Drive, Dropbox, OneDrive). Ciascun metodo offre vantaggi in termini di velocità, portabilità e comodità, adattandosi a diverse esigenze di trasferimento e condivisione.
k) Condivisione di file tramite reti o internet: La condivisione può avvenire su reti locali (LAN) o tramite internet usando email con allegati, piattaforme di condivisione come WeTransfer e SendSpace, o servizi cloud. È importante adottare misure di sicurezza come password e crittografia per proteggere i dati condivisi.
l) Protezione con password e crittografia. Impostare password robuste e utilizzare la crittografia per proteggere file sensibili è essenziale per la sicurezza digitale. Strumenti come VeraCrypt permettono crittografia avanzata con algoritmi robusti, volumi nascosti e cifratura di interi dischi. Buone pratiche includono la gestione sicura delle password, l’uso di autenticazione a due fattori e backup regolari dei dati crittografati.
m) Recupero di file cancellati o danneggiati: I file eliminati possono spesso essere recuperati dal cestino o tramite software specializzati come Recuva e Disk Drill. Per file danneggiati esistono strumenti come Stellar Phoenix e Repair Toolbox che tentano di riparare i file corrotti. È importante agire rapidamente per aumentare le probabilità di recupero.
n) Aggiornamento e manutenzione del software: Mantenere aggiornati sistema operativo e applicazioni è fondamentale per sicurezza e prestazioni. La manutenzione include scansioni antivirus, pulizie periodiche, aggiornamenti dei driver e backup automatici. Questi interventi prevengono malfunzionamenti e migliorano l’esperienza utente.
o) Sincronizzazione dei file con il cloud: Servizi come Google Drive, Dropbox e OneDrive offrono sincronizzazione automatica dei file, accesso remoto e collaborazione in tempo reale. La sincronizzazione garantisce che le modifiche siano aggiornate su tutti i dispositivi, migliorando flessibilità e sicurezza dei dati.
p) Automazione delle operazioni sui file: L’automazione tramite script (Python, PowerShell, Bash) e software come AutoHotkey o Task Scheduler consente di eseguire operazioni ripetitive come copia, rinomina, compressione in modo efficiente e senza errori. Gli script personalizzati permettono di adattare i processi alle esigenze specifiche, aumentando produttività e precisione.
q) Editing di immagini e video: Software come Adobe Photoshop e GIMP per immagini, Adobe Premiere e Final Cut Pro per video, offrono strumenti avanzati per la modifica, miglioramento e creazione di contenuti multimediali. La conoscenza dei formati video (MP4, AVI, MOV, MKV), audio (MP3, WAV, AAC, FLAC) e immagine (JPEG, PNG, GIF, TIFF) è importante per una gestione ottimale.
r) Gestione della musica e librerie multimediali: Programmi come iTunes e VLC Media Player facilitano l’organizzazione della musica tramite playlist, tag ID3 e backup della collezione. Una buona organizzazione dei file multimediali, con struttura di cartelle chiara e manutenzione periodica, migliora l’esperienza di ascolto e visione.
s) Monitoraggio dello spazio su disco e pulizia: Monitorare lo spazio disponibile con strumenti come Windows Disk Management e software di terze parti aiuta a prevenire rallentamenti. Pulire regolarmente file temporanei, cache e duplicati con programmi dedicati libera spazio e mantiene il sistema efficiente.
t) Sistemi di file e loro differenze: Conoscere i sistemi di file come FAT32, NTFS (Windows), HFS+, APFS (macOS), ext4, Btrfs, ZFS (Linux) è fondamentale per ottimizzare la gestione dello storage. Ogni sistema ha caratteristiche specifiche di compatibilità, sicurezza, dimensioni supportate e funzionalità avanzate, da scegliere in base all’hardware e alle esigenze operative.In sintesi, questa guida fornisce una panoramica esaustiva sulle migliori pratiche e strumenti per la gestione completa dei file, dalla loro creazione alla protezione, organizzazione, condivisione e automazione, offrendo un supporto indispensabile per una gestione digitale efficiente e sicura.
14. L’organizzazione dei Files
Organizzare i file sul PC è essenziale per aumentare l'efficienza, ridurre lo stress e mantenere un ambiente di lavoro ordinato e funzionale. Questo documento offre una guida completa su come gestire i file digitali, coprendo principi fondamentali, tecniche di denominazione, strumenti di gestione, sicurezza, backup, collaborazione e tendenze future nell'organizzazione dei dati.
a) Principi di organizzazione dei file
L'organizzazione efficace si basa su tre principi chiave: coerenza, semplicità e flessibilità. La coerenza implica mantenere una nomenclatura uniforme e una struttura di cartelle stabile, facilitando la navigazione e la ricerca. La semplicità suggerisce di evitare strutture troppo complesse con troppi livelli di sottocartelle, preferendo nomi chiari e descrittivi. La flessibilità permette di adattare il sistema alle esigenze personali e ai cambiamenti nel tempo, integrando nuovi progetti o strumenti senza disorganizzazione.
b) Creazione di una struttura di cartelle logica: Una struttura efficace inizia con categorie principali ampie come "Lavoro", "Personale" e "Studio", ciascuna suddivisa in sottocartelle specifiche per argomenti, progetti o clienti. È importante mantenere una gerarchia chiara, intuitiva e non troppo profonda (idealmente 3-4 livelli), con denominazioni precise per evitare confusione e facilitare l'accesso rapido ai documenti.
c) Tecniche di denominazione dei file: La standardizzazione dei nomi dei file, ad esempio usando il formato "Anno-Mese-Giorno_Titolo", migliora l'organizzazione e previene duplicati. I nomi devono essere descrittivi per comprendere facilmente il contenuto senza aprire i file, includendo parole chiave rilevanti come tipo di documento, data o progetto. È fondamentale evitare caratteri speciali che possono causare problemi di compatibilità tra sistemi diversi, preferendo caratteri alfanumerici, trattini bassi o trattini.
d) Utilizzo di tag e metadati: L'impiego di tag personalizzati e metadati arricchisce la classificazione e la ricerca dei file. I tag classificano i documenti per tipo, progetto o priorità, facilitando ricerche mirate e migliorando la collaborazione. I metadati aggiungono informazioni come autore, data di creazione e categorie, migliorando la gestione, la sicurezza e la conformità normativa. Le funzionalità di ricerca avanzata dei sistemi operativi sfruttano tag e metadati per un recupero rapido e preciso dei file.
e) Software di gestione documentale (DMS): I DMS centralizzano la gestione di grandi volumi di documenti, offrendo indicizzazione automatica, controllo delle versioni, gestione dei permessi e supporto per flussi di lavoro collaborativi. L'integrazione con altre applicazioni aziendali (email, CRM, ERP) e l'automazione di processi ripetitivi migliorano notevolmente l'efficienza operativa, la sicurezza e la collaborazione tra utenti.
f) Backup e sincronizzazione dei dati: Effettuare backup regolari, diversificati e automatizzati è fondamentale per prevenire perdite di dati dovute a errori, guasti o attacchi informatici. La sincronizzazione cloud mantiene aggiornate le versioni dei file su più dispositivi, facilitando l'accesso remoto e la collaborazione. La ridondanza, ovvero la conservazione di copie multiple in diverse località, aumenta la resilienza contro disastri fisici o digitali.
g) Sicurezza dei file digitali: La protezione dei dati sensibili si basa su crittografia, configurazione di permessi di accesso rigorosi e aggiornamento costante di software antivirus. La crittografia trasforma i dati in formati illeggibili senza chiavi appropriate. I permessi limitano chi può visualizzare o modificare i file, mentre l'antivirus protegge da malware e minacce in continua evoluzione.
h) Archiviazione cloud vs locale: L'archiviazione cloud garantisce accessibilità globale, facile condivisione e backup automatico, mentre l'archiviazione locale offre maggiore controllo, velocità di accesso e sicurezza senza dipendere da internet. Le soluzioni ibride combinano i vantaggi di entrambi, conservando dati sensibili in locale e dati condivisi nel cloud per flessibilità e sicurezza ottimali.
i) Pulizia e manutenzione regolare del sistema: Rimuovere regolarmente file inutili libera spazio e migliora le prestazioni. La riorganizzazione periodica adatta la struttura alle nuove esigenze lavorative, mentre strumenti per il controllo delle duplicazioni aiutano a evitare confusione e sprechi di spazio. La collaborazione del team e l'uso di software dedicati facilitano queste attività.
j) Automazione del processo di organizzazione: L'uso di script, macro e software di automazione velocizza operazioni ripetitive come rinominare, spostare o eliminare file. Strumenti avanzati integrano funzioni di tagging automatico, gestione versioni e flussi di lavoro, migliorando efficienza e riducendo errori umani.
k) Gestione delle versioni dei documenti: Il controllo delle versioni permette di tracciare tutte le modifiche ai documenti, facilitando il recupero di versioni precedenti e migliorando la collaborazione. Funzionalità di commenti e revisioni supportano la comunicazione efficace tra i membri del team. Software dedicati facilitano la gestione e la sicurezza delle versioni in ambienti di lavoro collaborativi.
l) Accessibilità e condivisione dei file: Configurare permessi di condivisione controlla chi può accedere ai file, proteggendo le informazioni sensibili. Piattaforme di collaborazione come Microsoft Teams, Slack e Google Workspace facilitano il lavoro di gruppo e la condivisione in tempo reale. L'accessibilità remota permette ai team di lavorare ovunque, garantendo continuità operativa e sicurezza tramite autenticazioni avanzate.
m) Integrazione con altre applicazioni: Integrare la gestione dei file con suite di produttività (Microsoft Office, Google Workspace) e strumenti di progetto (Trello, Asana) migliora il flusso di lavoro e la collaborazione. L'automazione dei flussi tramite servizi come Zapier riduce compiti manuali e sincronizza dati tra applicazioni diverse, aumentando l'efficienza aziendale.
n) Miglioramento continuo del sistema di organizzazione: Raccogliere feedback dagli utenti permette di identificare aree di miglioramento e mantenere il sistema rilevante e user-friendly. Aggiornamenti regolari migliorano funzionalità e sicurezza, mentre l'adattabilità alle nuove tecnologie e esigenze assicura la longevità del sistema.
o) Strategie per la riduzione dello spazio su disco: La compressione dei file, sia lossless che lossy, ottimizza lo spazio su disco e migliora trasferimento e backup. L'archiviazione esterna sposta file meno usati su dispositivi dedicati, liberando spazio e proteggendo i dati. Strumenti di analisi dello spazio aiutano a monitorare e gestire l'uso del disco, prevenendo problemi di capacità.
p) Recupero dei file cancellati: Il cestino permette di recuperare rapidamente file eliminati accidentalmente, mentre software di recupero dati affrontano situazioni più complesse come formattazioni o corruzioni. I backup sono fondamentali per ripristinare file cancellati o danneggiati, assicurando la continuità operativa e la protezione dei dati
q) Impatto dell'organizzazione dei file sulla produttività: Un sistema organizzato aumenta l'efficienza riducendo i tempi di ricerca, migliora la collaborazione e abbassa lo stress lavorativo. Un ambiente ordinato favorisce la concentrazione, riduce i conflitti e motiva i dipendenti, contribuendo a un clima lavorativo più sereno e produttivo.
r) Formazione sull'organizzazione dei file per team: Sessioni di formazione pratiche e continue assicurano che i membri del team adottino le migliori pratiche. Guide e manuali supportano l'apprendimento e la coerenza nelle procedure, mentre il feedback continuo aiuta a migliorare i programmi formativi e le pratiche di gestione.
s) Leggi e normative sulla conservazione dei dati: È essenziale garantire la conformità a normative come GDPR e CCPA, implementando politiche aziendali chiare per la gestione, protezione e conservazione dei dati. Audit regolari verificano l'efficacia delle pratiche e la sicurezza, assicurando la protezione delle informazioni sensibili e la trasparenza operativa.
t) Tendenze future nell'organizzazione dei file digitali: L'intelligenza artificiale automatizza la classificazione, migliora la sicurezza e facilita la conformità normativa. La blockchain offre una gestione trasparente e sicura dei file tramite registri immutabili e smart contract. Le soluzioni cloud evolvono verso maggiore efficienza, sicurezza e scalabilità grazie a tecnologie avanzate come machine learning e crittografia avanzata .
In sintesi, una gestione dei file ben strutturata, supportata da tecnologie moderne e pratiche organizzative, è fondamentale per migliorare la produttività, la sicurezza e la collaborazione in ambito personale e aziendale.
15. La protezione dei Files
La protezione dei file e dei dati è una priorità fondamentale nell'era digitale, sia per le organizzazioni che per gli individui. Questo documento offre un'analisi approfondita delle strategie, tecniche e normative essenziali per garantire la sicurezza, la riservatezza e l'integrità delle informazioni digitali, affrontando aspetti che vanno dalla gestione delle password alla conformità normativa, fino alla protezione fisica dei dispositivi di archiviazione.
a) Importanza della sicurezza dei dati: I dati sono uno degli asset più preziosi per qualsiasi organizzazione e la loro protezione è cruciale per evitare accessi non autorizzati, perdite o alterazioni che possono causare danni finanziari, reputazionali e legali. La conformità a normative come il GDPR è indispensabile per evitare sanzioni e mantenere la fiducia di clienti e stakeholder. Incidenti di sicurezza possono compromettere la continuità operativa e rallentare l'innovazione aziendale, rendendo necessario adottare misure di sicurezza robuste e aggiornate.
b) Uso di password robuste: Le password rappresentano la prima linea di difesa contro accessi non autorizzati. È fondamentale che siano lunghe (almeno 12-16 caratteri), uniche e contengano una combinazione di lettere maiuscole, minuscole, numeri e simboli. L'uso di passphrase permette di creare password complesse ma facilmente memorizzabili. La gestione delle password può essere facilitata dall'uso di gestori di password che generano e archiviano credenziali complesse, supportano l'aggiornamento regolare e la sincronizzazione tra dispositivi, e possono integrare l'autenticazione a due fattori (2FA) per una maggiore sicurezza. È inoltre importante cambiare regolarmente le password e non riutilizzarle su più piattaforme.
c) Criptazione dei dati sensibili: La criptazione è una misura essenziale per proteggere i dati da accessi non autorizzati durante la trasmissione e l'archiviazione. Si distingue tra criptazione simmetrica, che utilizza la stessa chiave per cifrare e decifrare, e criptazione asimmetrica, che impiega una coppia di chiavi pubblica e privata. Molti sistemi adottano un approccio ibrido per sfruttare i vantaggi di entrambi i metodi. Software come VeraCrypt, BitLocker e AxCrypt offrono soluzioni per criptare file, cartelle e dispositivi, anche su dispositivi mobili. La crittografia end-to-end (E2EE) assicura che solo mittente e destinatario possano leggere i messaggi, proteggendo comunicazioni come email, messaggi e chiamate da intercettazioni.
d) Gestione delle autorizzazioni di accesso ai file: La sicurezza dei dati passa anche dalla definizione e gestione delle autorizzazioni di accesso. L'approccio basato sui ruoli (RBAC) assegna permessi specifici in base alle responsabilità degli utenti, limitando l'accesso ai soli dati necessari per le loro funzioni e facilitando la conformità a normative come GDPR. L'audit e il monitoraggio degli accessi permettono di tracciare ogni operazione, identificare attività sospette e rispondere prontamente a potenziali minacce. Le restrizioni di accesso temporanee sono utili per progetti o collaborazioni limitate nel tempo, migliorando la sicurezza e la conformità.
e) Uso di software antivirus e antimalware: I software antivirus e antimalware forniscono protezione in tempo reale contro le minacce digitali, rilevando e neutralizzando malware appena emergono. È importante eseguire scansioni regolari per individuare minacce nascoste e mantenere il software aggiornato automaticamente con le ultime definizioni di virus. Questi strumenti, in combinazione con firewall e autenticazione a più fattori, costituiscono una difesa multilivello efficace.
f) Tecniche di autenticazione a più fattori: L'autenticazione a più fattori (MFA), inclusa la 2FA, migliora la sicurezza degli account richiedendo una seconda forma di verifica oltre alla password, come codici temporanei, notifiche push o dispositivi hardware (token di sicurezza). Le soluzioni biometriche, come impronte digitali e riconoscimento facciale, offrono metodi avanzati e sicuri per autenticare gli utenti. L'uso combinato di MFA riduce drasticamente il rischio di accessi non autorizzati.
g) Backup regolari dei dati: Effettuare backup regolari è essenziale per garantire la continuità operativa e proteggere i dati da perdite accidentali o attacchi informatici. Automatizzare i backup assicura regolarità e riduce errori umani. L'archiviazione su cloud protegge da perdite fisiche e facilita il recupero, offrendo scalabilità e accesso da remoto. Verificare periodicamente i backup con test di recupero è fondamentale per assicurare l'efficacia delle copie di sicurezza.
h) Sicurezza fisica dei dispositivi di archiviazione: Proteggere fisicamente i dispositivi di archiviazione è fondamentale per prevenire furti, accessi non autorizzati o danni. Strategie efficaci includono controlli di accesso fisici (badge, serrature biometriche), segregazione delle aree di archiviazione, sorveglianza tramite telecamere e sistemi di allarme, oltre a formazione del personale. L'uso di casseforti o armadi di sicurezza ignifughi e monitoraggio costante rafforzano ulteriormente la protezione.
i) Distruzione sicura dei dati: Quando necessario, la distruzione sicura dei dati previene il recupero non autorizzato. Metodi includono cancellazione sicura tramite software con sovrascrittura multipla, distruzione fisica (triturazione, degaussizzazione, incenerimento) e corrosione chimica. È importante documentare ogni operazione e formare il personale per garantire efficacia e conformità normativa.
j) Aggiornamenti regolari del sistema e delle applicazioni: Mantenere sistemi e applicazioni aggiornati con patch di sicurezza è essenziale per proteggere da vulnerabilità note e nuove minacce. Automatizzare gli aggiornamenti riduce i rischi di esposizione e i costi operativi, migliorando le prestazioni e garantendo la conformità normativa. Una gestione attenta delle versioni evita problemi di compatibilità e assicura la stabilità del sistema.
k) Riconoscimento e prevenzione delle truffe di phishing: Educare gli utenti a riconoscere email di phishing è cruciale per prevenire accessi non autorizzati. Segnali di allarme includono indirizzi email sospetti, errori grammaticali e richieste urgenti. La formazione continua, simulazioni di attacchi e l'uso di software anti-phishing contribuiscono a ridurre il rischio di truffe e a proteggere i sistemi aziendali.
l) Utilizzo di reti sicure e VPN: L'uso di reti Wi-Fi protette con crittografia WPA3 e password robuste impedisce accessi non autorizzati. Le VPN aziendali creano canali criptati per l'accesso remoto sicuro, proteggendo i dati trasmessi e migliorando la gestione delle risorse IT. Segmentare le reti interne (isolamento) limita la propagazione di attacchi e migliora la sicurezza complessiva.
m) Politiche di sicurezza aziendale per la gestione dei file: Stabilire politiche chiare per l'accesso, la condivisione, l'archiviazione e la distruzione dei file è fondamentale. Queste politiche devono definire ruoli, responsabilità e controlli di accesso, includere la crittografia e la gestione delle versioni, e prevedere revisioni regolari. La formazione continua degli utenti favorisce la consapevolezza e l'adesione alle pratiche di sicurezza.
n) Formazione degli utenti sulla sicurezza informatica: Programmi di formazione interattivi e continui aumentano la consapevolezza sui rischi informatici, migliorano la capacità di risposta a minacce come phishing e malware, e promuovono una cultura della sicurezza. Le simulazioni di attacchi pratiche e aggiornamenti regolari sono strumenti efficaci per mantenere alta la vigilanza.
o) Monitoraggio dell'accesso ai file e dei log di sicurezza: Registrare e analizzare gli accessi ai file consente di individuare attività sospette e rispondere tempestivamente a minacce. L'automazione del monitoraggio e dell'analisi dei log migliora l'efficienza e riduce gli errori umani, garantendo una sorveglianza continua e conforme alle normative.
p) Impostazioni di privacy nei servizi cloud: Configurare correttamente autorizzazioni e autenticazione multifattore nei servizi cloud limita l'accesso ai soli utenti autorizzati. La crittografia dei dati a riposo e in transito protegge le informazioni sensibili, mentre il monitoraggio continuo delle attività nel cloud permette di rilevare e rispondere a comportamenti sospetti, assicurando la conformità normativa.
q) Uso di firme digitali per verificare l'integrità dei file: Le firme digitali garantiscono autenticità e integrità dei documenti elettronici tramite algoritmi crittografici che generano un'impronta digitale unica. La verifica regolare delle firme e l'uso di certificati digitali affidabili rafforzano la sicurezza delle comunicazioni e la conformità normativa.
r) Conformità alle normative sulla protezione dei dati (es. GDPR): Le organizzazioni devono aderire a normative come il GDPR, implementando misure tecniche e organizzative per proteggere i dati personali. Le valutazioni d'impatto (DPIA), la documentazione accurata e la formazione del personale sono strumenti chiave per garantire la conformità e ridurre rischi legali e reputazionali.
s) Rischi della condivisione dei file su piattaforme non sicure: Condividere file su piattaforme non sicure espone a intercettazioni, malware, accessi non autorizzati e perdita di riservatezza. È essenziale scegliere piattaforme con crittografia end-to-end, controlli di accesso robusti, autenticazione a due fattori e conformità normativa, oltre a educare gli utenti sui rischi e le best practice.
t) Importanza degli aggiornamenti di sicurezza e delle patch: Gli aggiornamenti di sicurezza e le patch correggono vulnerabilità emergenti e migliorano la protezione dei sistemi. L'automazione degli aggiornamenti e il monitoraggio costante delle nuove minacce riducono i rischi di attacchi informatici, garantendo un ambiente IT sicuro e resiliente. In sintesi, la combinazione di tecnologie avanzate, politiche rigorose, formazione continua e monitoraggio attivo è indispensabile per proteggere efficacemente i dati e garantire la sicurezza informatica in un mondo digitale in continua evoluzione.
16. Le funzioni di ricerca Files
Le funzioni di ricerca file rappresentano strumenti fondamentali per migliorare l'efficienza e la produttività nell'utilizzo quotidiano del computer, consentendo agli utenti di individuare rapidamente file, documenti e altre informazioni senza dover navigare manualmente tra le cartelle. Questa guida dettagliata esplora le principali tecniche, opzioni e strumenti disponibili per ottimizzare l'uso delle funzioni di ricerca sul computer, offrendo suggerimenti pratici e strategie avanzate per gestire al meglio le attività digitali.
Uso di parole chiave e tecniche di ricerca avanzate: L'utilizzo di parole chiave specifiche è essenziale per affinare la ricerca e ottenere risultati pertinenti, includendo nomi di file, estensioni, date e dettagli rilevanti. La scelta accurata delle parole chiave, l'uso di sinonimi e la combinazione di più termini permettono di restringere il campo di ricerca e migliorare la precisione dei risultati. Inoltre, l'impiego di operatori logici come AND, OR e NOT consente di combinare o escludere termini per query più sofisticate e mirate. L'inclusione delle estensioni di file (.doc, .pdf, .jpg, ecc.) nelle parole chiave aiuta a filtrare ulteriormente i risultati, escludendo file non pertinenti.
Filtri di ricerca avanzati:
L'uso di filtri per dimensione, tipo di file e data di creazione o modifica consente di perfezionare la ricerca, limitando i risultati a file che rispettano criteri specifici.
· Filtri per dimensione: permettono di escludere file troppo piccoli o troppo grandi, facilitando la gestione dello spazio di archiviazione e l'individuazione di file rilevanti come video o documenti di grandi dimensioni.
· Filtri per tipo di file: consentono di focalizzarsi su formati specifici (PDF, DOCX, immagini, ecc.), migliorando l'efficienza e la precisione, particolarmente utili in contesti aziendali o accademici.
· Filtri per data: permettono di limitare la ricerca a intervalli temporali specifici, distinguendo tra data di creazione e data di modifica per ottimizzare la pertinenza dei risultati.
Importanza e gestione dell'indice di ricerca
L'indice di ricerca è cruciale per la rapidità e l'efficacia delle funzioni di ricerca. La sua creazione implica la catalogazione dei dati in modo organizzato, mentre l'aggiornamento continuo è necessario per mantenere l'indice aggiornato con i dati più recenti. La gestione dei problemi comuni di indicizzazione, come file corrotti, duplicati o indicizzazione incompleta, è fondamentale per garantire la precisione e l'efficienza delle ricerche.
Uso di operatori booleani
Gli operatori booleani AND, OR e NOT permettono di affinare le query di ricerca:
· AND restringe la ricerca combinando più criteri che devono essere tutti presenti nei risultati.
· OR amplia la ricerca includendo risultati che contengono almeno uno dei termini specificati.
· NOT esclude termini specifici, eliminando risultati non desiderati. L'uso combinato di questi operatori consente ricerche altamente precise e personalizzate, migliorando la qualità dei risultati.
Ricerca per tipo di file ed estensioni: La ricerca basata sul tipo di file e sulle estensioni (.doc, .pdf, .xls, ecc.) aiuta a restringere i risultati ai formati desiderati. L'impostazione di filtri per tipi di file specifici è utile sia in ambito lavorativo che personale per gestire grandi quantità di dati, e può essere combinata con altri parametri di ricerca come data e dimensione per una maggiore precisione.
Ricerca per data di creazione o modifica: Filtrare i file in base a date specifiche è fondamentale per trovare documenti creati o aggiornati in determinati periodi. La distinzione tra data di creazione (momento in cui il file è stato originariamente salvato) e data di modifica (ultimo aggiornamento) permette di ottimizzare le ricerche a seconda delle esigenze.
Uso di simboli jolly (wildcards): I simboli jolly come l'asterisco (*) e il punto interrogativo (?) consentono di effettuare ricerche con parole incomplete o varianti di termini. L'asterisco sostituisce una sequenza di caratteri, mentre il punto interrogativo sostituisce un singolo carattere, facilitando la ricerca di file con nomi parziali o incerti. Questi strumenti possono essere combinati fra loro e con altri filtri per ricerche complesse e precise.
Ricerca in specifiche cartelle o unità: Limitare la ricerca a specifiche cartelle o unità (inclusi dischi esterni e cartelle di rete) migliora la velocità e la precisione dei risultati. La selezione mirata di directory evita di includere file irrilevanti e facilita l'accesso a documenti condivisi in ambienti collaborativi.
Ordinamento dei risultati di ricerca
I risultati possono essere ordinati in base a:
· Rilevanza: priorità ai documenti più pertinenti alla query.
· Data: dal più recente al più vecchio, utile per monitorare aggiornamenti.
Tipo di file: raggruppamento per formato, facilitando la navigazione tra documenti diversi. Questi metodi migliorano l'efficienza nel trovare le informazioni desiderate. Salvataggio e gestione delle ricerche frequenti: Salvare le ricerche più utilizzate permette un accesso rapido e coerente ai documenti rilevanti senza dover ripetere le stesse query. Le ricerche salvate possono essere modificate, aggiornate e condivise tra i membri del team, favorendo la standardizzazione e la collaborazione.
Personalizzazione delle opzioni di indicizzazione: Configurare l'indice di ricerca in base alle proprie esigenze consente di escludere cartelle non rilevanti e includere directory importanti, migliorando la precisione e la velocità delle ricerche. La personalizzazione può includere la definizione di priorità per tipi di file e l'inclusione di metadati specifici.
Utilizzo di comandi di ricerca rapidi: I comandi di ricerca rapidi sono scorciatoie personalizzate per eseguire query frequenti con pochi clic. La loro configurazione e manutenzione migliorano significativamente l'efficienza delle operazioni di ricerca, soprattutto se integrati con altri processi aziendali come notifiche automatiche.
Ricerca per dimensione del file: Filtrare i file in base alla dimensione è utile per individuare documenti che occupano spazio significativo, facilitando la gestione dello storage e le operazioni di manutenzione. L'uso di intervalli di dimensione permette ricerche precise, migliorando la produttività e l'organizzazione del sistema.
Ricerca per autore del file: La ricerca per autore consente di trovare documenti creati da specifici utenti, basandosi sui metadati associati ai file. Questa funzione è utile per coordinare attività di team, monitorare la produzione e garantire trasparenza nei processi documentali.
Utilizzo di strumenti di ricerca di terze parti: L'integrazione di software di ricerca esterni può migliorare la velocità, la precisione e le funzionalità di ricerca, offrendo opzioni avanzate come la ricerca semantica e la categorizzazione automatica. La scelta dello strumento giusto deve considerare compatibilità, facilità d'uso, funzionalità e costi.
Creazione e gestione di filtri personalizzati: Impostare filtri su misura per criteri come tipo di documento, autore o data permette di affinare le ricerche e ottenere risultati più pertinenti. La gestione proattiva dei filtri, inclusi aggiornamenti e modifiche, è fondamentale per mantenere l'efficacia delle ricerche nel tempo.
Apprendimento e personalizzazione dei collegamenti da tastiera: Memorizzare e personalizzare scorciatoie da tastiera per le funzioni di ricerca accelera le operazioni, riduce il carico cognitivo e migliora la produttività. La creazione di combinazioni intuitive facilita l'accesso rapido a ricerche e filtri frequenti.
Ricerca per tag o metadati: L'uso di tag (etichette digitali) e metadati (informazioni aggiuntive come autore, data, parole chiave) consente di categorizzare e trovare rapidamente file specifici. L'aggiunta di tag migliora l'organizzazione e la ricerca collaborativa, mentre l'uso dei metadati permette ricerche precise e flessibili.
Gestione della cronologia delle ricerche: Visualizzare la cronologia delle ricerche facilita l'accesso rapido a query precedenti, migliorando l'efficienza e permettendo di individuare modelli e tendenze. La possibilità di cancellare la cronologia protegge la privacy e mantiene il sistema organizzato.
Risoluzione dei problemi comuni di ricerca: I problemi più frequenti includono difficoltà di indicizzazione e conflitti di filtro. La soluzione prevede revisioni periodiche degli indici, ottimizzazione e monitoraggio dei filtri, formazione del personale e supporto tecnico per garantire un sistema di ricerca efficiente e affidabile. In sintesi, padroneggiare le funzioni di ricerca file attraverso l'uso di parole chiave, filtri avanzati, operatori booleani, jolly, personalizzazione dell'indice e comandi rapidi, oltre all'integrazione di strumenti esterni e alla gestione della cronologia, consente di ottimizzare la gestione delle informazioni digitali, migliorare la produttività e facilitare l'accesso rapido ai dati necessari in qualsiasi contesto lavorativo o personale.
17. Il Backup dei dati
Proteggere i dati del proprio PC attraverso backup regolari è una pratica essenziale per prevenire perdite dovute a guasti hardware, errori umani o attacchi informatici come ransomware. Questo documento offre una panoramica completa sulle strategie di backup, le tecnologie disponibili, le best practice e le normative da rispettare per garantire la sicurezza e la continuità operativa.
a) Importanza del backup regolare
Il backup è fondamentale per proteggere i dati da guasti hardware improvvisi, errori umani come cancellazioni accidentali e attacchi informatici che possono criptare o cancellare i dati. Effettuare backup con regolarità riduce al minimo la perdita di informazioni e consente un rapido ripristino, preservando la continuità operativa sia per utenti privati che per aziende.
b) Strategie di backup
Esistono diverse metodologie di backup, tra cui:
· Backup completo: copia tutti i dati, facilitando il ripristino ma richiedendo più spazio .
· Backup incrementale: salva solo le modifiche dall'ultimo backup, ottimizzando spazio e tempo, ma il ripristino può essere più lungo perché richiede l'ultimo backup completo più tutti gli incrementali.
· Backup differenziale: salva tutte le modifiche dall'ultimo backup completo, semplificando il ripristino ma richiedendo più spazio rispetto all'incrementale.
La scelta tra incrementale e differenziale dipende dalla frequenza delle modifiche ai dati e dalla velocità di ripristino richiesta.
c) Backup su cloud: vantaggi e sicurezza: Il backup su cloud è sempre più diffuso grazie alla sua accessibilità da qualsiasi dispositivo connesso a Internet, flessibilità nella gestione dello spazio e protezione contro disastri locali. I servizi cloud offrono spesso crittografia avanzata, autenticazione a due fattori e monitoraggio continuo per garantire la sicurezza dei dati durante il trasferimento e l'archiviazione. La scalabilità del cloud permette di aumentare o ridurre lo spazio di archiviazione senza acquistare nuovo hardware, ottimizzando i costi e facilitando la gestione di picchi di dati temporanei.
d) Crittografia dei dati: La crittografia è essenziale per proteggere i dati sensibili, rendendoli illeggibili a chi non possiede la chiave di decrittazione. Deve essere applicata sia durante il trasferimento che durante l'archiviazione dei dati per evitare intercettazioni e accessi non autorizzati. Inoltre, la crittografia aiuta a rispettare normative come il GDPR, riducendo il rischio di sanzioni e danni reputazionali.
e) Backup locale vs remoto
· Backup locale: effettuato su dispositivi fisici come hard disk esterni, offre tempi di ripristino rapidi ma è vulnerabile a disastri locali come incendi o furti.
· Backup remoto: su cloud o server esterni, protegge da disastri locali ma può richiedere più tempo per il recupero dati a causa della connessione Internet.
Una strategia ibrida combina entrambi i metodi per bilanciare velocità di ripristino e sicurezza, permettendo di scegliere quali dati salvare localmente o remotamente in base all'importanza e frequenza di aggiornamento.
f) Pianificazione e automazione del backup: Automatizzare il backup assicura regolarità e riduce il rischio di dimenticanze o errori umani. È possibile programmare backup automatici con frequenza adeguata alla tipologia di dati e alle esigenze dell’utente (giornaliera per dati critici, settimanale per dati personali meno sensibili). È fondamentale inoltre verificare periodicamente che i backup siano eseguiti correttamente e che i dati siano integri e accessibili, effettuando test di ripristino regolari.
g) Backup per dispositivi mobili: Molti dispositivi mobili offrono backup su cloud integrati per sincronizzare contatti, foto e app, garantendo protezione e accessibilità da qualsiasi luogo. È possibile anche effettuare backup locali tramite computer o dispositivi esterni. App di terze parti forniscono funzionalità avanzate di personalizzazione, sicurezza con crittografia end-to-end, automazione e supporto multi-dispositivo.
h) Gestione dello spazio di archiviazione: Monitorare regolarmente lo spazio di archiviazione evita interruzioni del servizio di backup. Tecniche come la deduplicazione eliminano copie ridondanti, ottimizzando l'uso dello spazio. È importante anche rimuovere periodicamente backup obsoleti secondo politiche di conservazione definite, eventualmente automatizzando la cancellazione.
i) Backup di rete e NAS: I sistemi NAS consentono la centralizzazione dei backup di più dispositivi, semplificando la gestione e offrendo accesso remoto sicuro. Sono modulari e scalabili, permettendo di aumentare la capacità senza sostituire l’intero sistema. Funzioni come la deduplicazione e la compressione migliorano l’efficienza dell’archiviazione.
j) Impatto del ransomware: Il ransomware cripta i dati, rendendoli inaccessibili e richiedendo un riscatto per la decrittazione. Mantenere backup regolari e aggiornati è la migliore difesa, permettendo di ripristinare i dati senza cedere al ricatto e garantendo la continuità operativa. È importante anche adottare misure preventive come antivirus aggiornati e formazione degli utenti.
k) Strategie per piccole imprese: Le piccole imprese devono identificare i dati critici da proteggere, scegliere soluzioni di backup efficaci e sostenibili economicamente, come servizi cloud scalabili o dispositivi NAS. L’automazione dei backup riduce il carico manuale e assicura regolarità. È inoltre fondamentale rispettare le normative sulla privacy come il GDPR, garantendo crittografia e audit regolari.
l) Legislazione e conformità: Le aziende devono conformarsi a normative come il GDPR, che impongono requisiti per la protezione e il backup dei dati, inclusa la crittografia durante il trasferimento e l’archiviazione, piani di recupero, audit regolari, documentazione accurata e controllo degli accessi. È importante utilizzare software di backup multi-piattaforma e mantenere un monitoraggio continuo delle pratiche di backup.
m) Backup multi-piattaforma e interoperabilità: Le soluzioni di backup devono essere compatibili con diversi sistemi operativi e dispositivi per garantire una protezione uniforme. Software universali facilitano la gestione centralizzata, supportano funzionalità avanzate come crittografia, deduplicazione, backup incrementale/differenziale e sincronizzazione continua dei dati.
n) Software di backup affidabili: È essenziale scegliere software di backup affidabili con buona reputazione, che offrano aggiornamenti costanti, supporto tecnico efficiente e funzionalità avanzate come crittografia, deduplicazione e backup incrementale/differenziale. Il supporto tecnico aiuta nella configurazione, risoluzione problemi e formazione degli utenti.
o) Formazione degli utenti: Educare gli utenti sull’importanza del backup crea una cultura della sicurezza dati, riduce il rischio di errori e garantisce procedure corrette di backup e verifica. Assegnare responsabilità specifiche assicura che il processo sia seguito regolarmente e con efficacia.
p) Backup in ambienti virtualizzati: Le macchine virtuali (VM) devono essere incluse nei piani di backup per garantire la continuità operativa. Software specifici per ambienti virtualizzati offrono funzionalità come deduplicazione, compressione, gestione centralizzata e snapshot, che permettono di creare punti di ripristino rapidi e ridurre i tempi di inattività. Snapshot devono essere integrate con backup completi per una protezione efficace.
q) Recupero dati e disaster recovery: Un piano di disaster recovery ben definito include identificazione dei dati critici, frequenza e tipologie di backup, backup offsite, test periodici e sicurezza dei dati. Procedure chiare e testate per il ripristino minimizzano tempi di inattività e perdite economiche. La formazione del personale e la documentazione dettagliata sono fondamentali.
r) Conservazione a lungo termine: Per la conservazione a lungo termine è importante utilizzare formati di file standard e non proprietari, verificare periodicamente lo stato dei supporti di archiviazione e migrare i dati su nuovi supporti quando necessario. Strategie di rotazione dei supporti migliorano la resilienza del sistema di backup.
s) Tendenze future: L’intelligenza artificiale sta rivoluzionando il backup ottimizzando i processi, prevedendo guasti e migliorando la sicurezza. Tecnologie emergenti come blockchain e archiviazione basata su DNA promettono maggiore sicurezza e durata. Il Backup as a Service (BaaS) offre soluzioni gestite, scalabili e affidabili per aziende di tutte le dimensioni.In sintesi, il documento fornisce una guida esaustiva sulle pratiche di backup dei dati del PC, coprendo aspetti tecnici, strategici, normativi e futuri, per garantire una protezione efficace e duratura delle informazioni digitali.
18. Il ripristino dei dati
Il documento tratta l'importanza di strategie scalabili e procedure dettagliate per il ripristino dei dati, fondamentali per garantire la continuità operativa aziendale e la protezione delle informazioni critiche. Vengono evidenziate le cause comuni di perdita dati, le esigenze di conformità normativa e le tecnologie avanzate da adottare per un recupero efficace.
a) Cause e importanza delle procedure di ripristino: La perdita di dati può derivare da guasti hardware improvvisi, come dischi rigidi o schede madri danneggiate, e da problemi software quali bug nei sistemi operativi o applicativi, che compromettono l'integrità dei dati. Per questo motivo, è essenziale sviluppare piani di backup e ripristino conformi alle normative vigenti, che prevedano una valutazione continua dei rischi, misure di sicurezza adeguate e collaborazioni con fornitori affidabili. Questi piani devono essere flessibili e aggiornabili per fronteggiare nuove minacce e tecnologie emergenti, assicurando un recupero rapido ed efficiente in ogni scenario di perdita dati.
b) Strategie di governance e investimenti tecnologici: Una governance efficace dei dati include audit interni regolari e valutazioni di conformità per identificare e colmare eventuali lacune nelle misure tecniche e organizzative. Inoltre, può rendersi necessario l'acquisto di nuove attrezzature, soprattutto quando i dispositivi esistenti risultano danneggiati o insufficienti per la complessità delle operazioni di ripristino. Investire in hardware di qualità migliora la velocità, sicurezza e affidabilità del recupero dati.
c) Documentazione e monitoraggio dei processi di ripristino: La reportistica periodica è fondamentale per valutare l'efficacia delle operazioni di recupero dati. I report devono dettagliare tempi di risposta, durata delle operazioni, strumenti utilizzati e risultati ottenuti, permettendo di identificare punti di forza e aree di miglioramento.
d) Soluzioni scalabili e versioning: Le soluzioni di backup scalabili offrono la possibilità di prevedere e pianificare i costi, ottimizzando l'uso delle risorse e garantendo un investimento proporzionato alle necessità aziendali. Il versioning è uno strumento chiave per il ripristino selettivo, consentendo di tornare a versioni precedenti di file in caso di errori umani o dati corrotti, riducendo il rischio di perdite permanenti grazie a una tracciabilità efficiente.
e) Integrazione strategica del ripristino dati: Il ripristino dei dati deve essere parte integrante della strategia IT aziendale per assicurare la continuità operativa e la protezione delle informazioni critiche. Un approccio strategico migliora la resilienza e l'affidabilità dell'infrastruttura IT, mitigando i rischi associati alla perdita dati. La pianificazione dettagliata coinvolge tutti i livelli aziendali, dal management ai team operativi, per definire priorità e tempi di ripristino accettabili, supportando le operazioni senza interruzioni significative.
f) Tecnologie e aggiornamenti per il recupero dati: Il recupero dati da dispositivi danneggiati richiede tecniche avanzate e competenze specialistiche, poiché i metodi tradizionali non sono sufficienti per danni fisici come dischi bruciati o memorie corrotte. È inoltre cruciale effettuare revisioni regolari del piano di ripristino per mantenere la sua efficacia nel tempo, aggiornandolo secondo le tecnologie più recenti e le esigenze aziendali in evoluzione.
g) Sicurezza e controllo accessi: Per proteggere i dati durante il backup e l'archiviazione, è fondamentale utilizzare la crittografia e implementare controlli di accesso rigorosi, garantendo così la sicurezza e la riservatezza delle informazioni trattate.
19. La rete LAN
Le reti locali (LAN) rappresentano infrastrutture fondamentali per la connessione e la comunicazione tra dispositivi all'interno di aree geografiche limitate, come abitazioni, uffici o campus. Consentono la condivisione efficiente di risorse quali file, stampanti e accesso a Internet, migliorando la produttività e la collaborazione. Con l'evoluzione tecnologica, le LAN integrano funzionalità avanzate e si preparano a future innovazioni che aumentano flessibilità, sicurezza e prestazioni.
a) Definizione e funzionamento di una LAN
Una LAN connette computer e dispositivi in un’area ristretta, facilitando la condivisione rapida di risorse e informazioni. L’architettura tipica include cavi Ethernet, schede di rete, router e switch, con crescente integrazione di tecnologie wireless come il Wi-Fi per maggiore flessibilità. Le LAN moderne supportano anche automazione della rete e reti auto-riparanti per migliorare affidabilità e gestione.
Il trasferimento dati avviene tramite pacchetti instradati da router e switch, che ottimizzano il flusso e gestiscono il traffico per garantire velocità e sicurezza. Le connessioni cablate offrono stabilità, mentre quelle wireless aumentano la mobilità. Firewall e altre misure di sicurezza proteggono la rete da accessi non autorizzati.
b) Componenti chiave
I dispositivi fondamentali di una LAN includono:
· Router: Gestiscono il traffico tra reti diverse, instradano pacchetti, assegnano indirizzi IP tramite DHCP e offrono sicurezza tramite firewall e VPN. Supportano tecnologie avanzate come QoS e Wi-Fi 6 per ottimizzare prestazioni e sicurezza.
· Switch: Collegano dispositivi all’interno della stessa rete locale, utilizzando indirizzi MAC per dirigere il traffico e ridurre collisioni. Possono supportare VLAN per segmentare la rete e PoE per alimentare dispositivi tramite cavo Ethernet.
· Cavi Ethernet e connettori RJ45: Offrono collegamenti stabili e veloci, con diverse categorie (Cat5e, Cat6, Cat6a) che supportano velocità da 10 Mbps a 10 Gbps. I connettori RJ45 garantiscono compatibilità e facilità di installazione.
· Altri cavi: Fibra ottica per lunghe distanze e cavi coassiali per applicazioni specifiche completano l’infrastruttura, ottimizzando prestazioni e copertura .
· Periferiche di rete: Stampanti, scanner e dispositivi multifunzione possono essere condivisi sulla LAN per aumentare efficienza e ridurre costi.
c) Configurazione e gestione della rete: La configurazione fisica di router e switch richiede collegamenti precisi di cavi di alimentazione e rete, scelta di posizioni strategiche e verifica tramite indicatori LED. Successivamente, si accede all’interfaccia di gestione via browser per impostare indirizzi IP, subnet e regole di routing, oltre a configurare misure di sicurezza come firewall e autenticazione.
d) Configurazione indirizzi IP e subnetting: Gli indirizzi IP identificano univocamente i dispositivi e possono essere assegnati staticamente o dinamicamente tramite DHCP, che automatizza l’assegnazione riducendo errori e facilitando l’integrazione di nuovi dispositivi. Il subnetting divide la rete in segmenti più piccoli, migliorando efficienza, sicurezza e gestione del traffico.
e) Regole di routing: I router utilizzano tabelle di routing e protocolli come OSPF e BGP per determinare i percorsi ottimali dei dati, implementando politiche di sicurezza e bilanciamento del carico per garantire bassa latenza e alta affidabilità.
f) Sicurezza della rete: La sicurezza è garantita da firewall che filtrano il traffico, crittografia dei dati con protocolli come WPA3 e SSL/TLS, e sistemi di autenticazione robusta, inclusa l’autenticazione multi-fattore e gestione centralizzata tramite RADIUS o LDAP. La formazione degli utenti è essenziale per prevenire attacchi.
g) Protocolli di rete: TCP/IP: Il protocollo TCP/IP è alla base della comunicazione in rete, con TCP che garantisce trasmissione affidabile e ordinata dei dati e IP che gestisce indirizzamento e instradamento dei pacchetti. Il subnetting è integrato nel protocollo per una gestione efficiente degli indirizzi.
h) DNS e risoluzione nomi di dominio: Il DNS traduce nomi di dominio in indirizzi IP, facilitando l’accesso a siti web e servizi di rete. La struttura gerarchica del DNS e i vari tipi di record (A, CNAME, MX, TXT, PTR) garantiscono una risoluzione efficiente e precisa.
i) Condivisione di file e risorse: La condivisione in LAN può avvenire tramite cartelle condivise, server di file o soluzioni cloud, migliorando collaborazione e accesso rapido ai dati. La gestione dei permessi controlla l’accesso ai file, proteggendo sicurezza e integrità. Strumenti come Windows File Sharing, FTP e SharePoint facilitano queste operazioni.
j) Stampanti di rete: Le stampanti possono essere collegate via Ethernet o Wi-Fi, con configurazione che include installazione driver, assegnazione IP e condivisione tramite server di stampa o direttamente. La gestione della stampa avviene tramite software dedicati per monitorare uso e accesso.
k) VPN e accesso remoto: Le VPN creano tunnel sicuri e criptati per l’accesso remoto alla rete aziendale, proteggendo i dati e permettendo lavoro a distanza sicuro. La configurazione richiede software client, credenziali e regole di sicurezza.
l) Monitoraggio e gestione della rete: Strumenti come Nagios, Zabbix e PRTG permettono il monitoraggio in tempo reale delle prestazioni, individuazione di problemi e ottimizzazione delle risorse. L’analisi delle prestazioni aiuta a identificare colli di bottiglia, ottimizzare l’uso delle risorse e prevenire problemi. La gestione degli incidenti include procedure per risoluzione rapida e documentazione.
m) Backup e ripristino dati: Il backup protegge i dati da perdite accidentali o attacchi, con strategie complete, incrementali e differenziali. Il ripristino recupera i dati dai backup per garantire continuità operativa, includendo verifica e documentazione del processo.
n) Wireless LAN e Wi-Fi: Le WLAN utilizzano punti di accesso wireless per connettere dispositivi senza cavi, con standard Wi-Fi (802.11n, ac, ax) che definiscono velocità e capacità. La configurazione include scelta canali, sicurezza (WPA3) e ottimizzazione copertura tramite posizionamento degli AP.
o) Tecnologie emergenti: L’Internet delle Cose (IoT) integra dispositivi intelligenti nelle LAN per automazione e gestione avanzata. Le LAN software-defined virtualizzano risorse per scalabilità e sicurezza. Il 5G promette di migliorare le LAN wireless con velocità elevate, bassa latenza e maggiore capacità.
p) Risoluzione problemi di rete: L’identificazione dei problemi si basa su strumenti diagnostici come ping, tracert e analizzatori di pacchetti (Wireshark), oltre all’analisi dei log di rete. Best practice includono documentazione, formazione del personale, monitoraggio proattivo e conformità normativa.
q) Aspetti legali e conformità: Le reti LAN devono rispettare normative come GDPR e HIPAA, che impongono requisiti di sicurezza per proteggere dati personali. La mancata conformità comporta sanzioni legali e danni reputazionali. È fondamentale implementare controlli di sicurezza, audit regolari e gestione dei rischi.
r) Ottimizzazione prestazioni: L’analisi delle prestazioni individua colli di bottiglia e guida aggiornamenti hardware (switch gigabit, router performanti, Wi-Fi 6) e tecniche QoS per garantire priorità al traffico critico e migliorare velocità e affidabilità.
s) Tendenze future: L’automazione della rete con intelligenza artificiale permette gestione dinamica e predittiva, mentre le reti auto-riparanti identificano e correggono problemi autonomamente. Innovazioni come reti quantistiche, integrazione di servizi e materiali avanzati promettono trasformazioni radicali. In sintesi, le reti locali LAN sono sistemi complessi e in continua evoluzione, fondamentali per la connettività moderna, la sicurezza e l’efficienza operativa in ambito domestico e aziendale. La loro gestione richiede attenzione a configurazione, sicurezza, monitoraggio e conformità normativa, con uno sguardo costante alle innovazioni tecnologiche che ne miglioreranno ulteriormente le prestazioni e la resilienza.
20. La connessione internet
L'accesso a Internet è diventato fondamentale nella vita quotidiana, influenzando lavoro, studio, comunicazione e intrattenimento. Questo documento offre una panoramica dettagliata delle diverse tecnologie di connessione, delle loro caratteristiche, vantaggi, svantaggi e suggerimenti per ottimizzare la rete domestica o aziendale.
a) TIPI DI CONNESSIONE INTERNET
DSL (Digital Subscriber Line)
La DSL utilizza le linee telefoniche per trasmettere dati ad alta velocità, con varianti come ADSL, SDSL e VDSL, ciascuna adatta a differenti esigenze, dal consumo domestico alle piccole imprese. Offre costi contenuti e installazione semplice grazie alla compatibilità con l'infrastruttura telefonica esistente, ma la velocità dipende dalla distanza dalla centrale telefonica e può essere soggetta a interferenze .
Vantaggi principali:
- Ampia accessibilità in aree urbane e rurali.
- Costi di installazione e manutenzione relativamente bassi.
- Supporto per uso domestico e piccole imprese.
- Compatibilità con servizi telefonici senza interruzioni .
Svantaggi principali:
- Velocità inferiore rispetto a fibra ottica e cavo.
- Dipendenza dalla distanza dalla centrale.
- Limitazioni nelle velocità di upload.
- Possibili interferenze e saturazione della rete .
Connessione via Cavo
Utilizza le reti televisive via cavo per fornire Internet ad alta velocità, con prestazioni superiori rispetto alla DSL, particolarmente adatta per streaming HD e gaming online. Tuttavia, può soffrire di congestione nelle ore di punta e ha disponibilità limitata in aree rurali .
Vantaggi:
- Velocità di download/upload elevate.
- Connessione stabile e affidabile in aree urbane.
- Supporto per più dispositivi simultanei.
- Buon supporto tecnico e manutenzione .
Svantaggi:
- Congestione della rete nelle ore di punta.
- Limitata disponibilità in zone rurali.
- Possibili interferenze elettromagnetiche.
- Ritardi nella latenza rispetto alla fibra ottica .
Fibra Ottica
Tecnologia avanzata che trasmette dati tramite impulsi luminosi in filamenti di vetro, garantendo velocità straordinarie, bassa latenza e alta affidabilità. È ideale per aziende e utenti con esigenze di dati intensivi, sebbene l'installazione possa essere costosa e richieda tempi lunghi .
Vantaggi:
- Velocità di trasmissione dati estremamente elevate.
- Bassa latenza e alta stabilità.
- Resistente alle interferenze e condizioni atmosferiche.
- Sicurezza avanzata e infrastruttura futura-proof .
Svantaggi:
- Costi di installazione elevati.
- Disponibilità limitata in aree rurali.
- Fragilità dei cavi e necessità di manutenzione specializzata.
- Compatibilità e integrazione con infrastrutture esistenti complesse .
Connessione Satellitare
Utilizza satelliti in orbita per fornire accesso a Internet in aree remote o isolate dove altre tecnologie non arrivano. Offre copertura globale e rapidità di implementazione, ma presenta alta latenza, sensibilità alle condizioni meteorologiche e costi elevati .
Vantaggi:
- Accesso in zone isolate e difficilmente raggiungibili.
- Copertura globale e resilienza ad attacchi fisici.
- Rapida implementazione in situazioni di emergenza.
- Miglioramenti tecnologici continui .
Svantaggi:
- Alta latenza che limita applicazioni in tempo reale.
- Influenza negativa delle condizioni meteorologiche.
- Costi elevati e limitazioni di dati.
- Complicazioni tecniche e meno adattabilità ai cambiamenti rapidi .
Connessione Mobile (3G, 4G, 5G)
Fornisce connettività wireless per dispositivi mobili, con il 5G che promette velocità maggiori, bassa latenza e capacità di gestire molti dispositivi simultaneamente. È essenziale per l'accesso in movimento e supporta numerose applicazioni avanzate .
Vantaggi:
- Mobilità e flessibilità d'uso ovunque.
- Accesso immediato a informazioni e servizi.
- Supporto per applicazioni avanzate e emergenze.
- Facile configurazione e uso .
Svantaggi:
- Piani dati limitati e copertura variabile.
- Costi elevati e dipendenza dalla tecnologia.
- Rischi di sicurezza e distrazioni.
- Impatto ambientale .
b) VELOCITÀ DI CONNESSIONE: MBPS VS GBPS
La velocità di connessione si misura in Megabit per secondo (Mbps) e Gigabit per secondo (Gbps). I Mbps sono adatti per attività base come navigazione e email, mentre i Gbps sono preferibili per streaming in alta definizione, gaming, videoconferenze e trasferimento di grandi file. Comprendere le proprie esigenze è fondamentale per scegliere la velocità adeguata, bilanciando prestazioni e costi .
Impatto sulla qualità dell'esperienza:
- Velocità elevate riducono buffering e tempi di scaricamento.
- Gbps migliorano la reattività e la fluidità in gaming e streaming.
- Velocità adeguate aumentano la produttività e il divertimento .
LATENZA
La latenza indica il tempo impiegato da un pacchetto di dati per viaggiare tra due punti, misurata in millisecondi (ms). È cruciale per applicazioni in tempo reale come gaming, videoconferenze e streaming live. Bassa latenza garantisce reattività e sincronizzazione audio-video, migliorando la qualità delle comunicazioni e del gioco online .
Ottimizzazione:
- Prediligere connessioni cablate Ethernet.
- Usare router di qualità e mantenere aggiornato il firmware.
- Limitare dispositivi connessi durante attività critiche.
- Monitorare la latenza con strumenti online come Speedtest.net .
c) STABILITÀ DELLA CONNESSIONE
La stabilità dipende da fattori come interferenze elettromagnetiche, ostacoli fisici, congestione della rete e qualità dell'hardware (modem, router). Connessioni cablate offrono maggiore stabilità rispetto al Wi-Fi. Posizionare il router in posizione centrale, aggiornarne il firmware e ridurre interferenze migliora la stabilità .
Soluzioni per migliorare la stabilità:
- Utilizzo di connessioni cablate Ethernet.
- Posizionamento strategico del router.
- Aggiornamenti regolari del firmware.
- Monitoraggio continuo della rete con software dedicati .
d) SICUREZZA DELLA RETE
L'uso di VPN (Virtual Private Network) e crittografia protegge i dati trasmessi, garantendo privacy e sicurezza. La VPN nasconde indirizzo IP e posizione, permettendo accesso sicuro a reti remote e superando restrizioni geografiche. I firewall controllano il traffico di rete, bloccando accessi non autorizzati e attacchi informatici. Misure aggiuntive includono antivirus aggiornati e autenticazione a due fattori per rafforzare la protezione .
e) INDIRIZZI IP: STATICI VS DINAMICI
Gli IP statici sono fissi, ideali per server e dispositivi che richiedono accesso costante, ma più vulnerabili ad attacchi mirati. Gli IP dinamici cambiano ad ogni connessione, offrendo maggiore sicurezza e flessibilità, ma richiedono soluzioni come DNS dinamico per accessi remoti affidabili. La scelta dipende dalle esigenze di stabilità e sicurezza della rete .
f) PROTOCOLLI INTERNET
Il protocollo TCP/IP è la base di Internet, gestendo la trasmissione affidabile dei dati tramite pacchetti. HTTP e HTTPS regolano la comunicazione tra browser e server web, con HTTPS che aggiunge crittografia per la sicurezza. FTP è utilizzato per il trasferimento di file, con varianti sicure come FTPS e SFTP per proteggere i dati durante il trasferimento .
g) WI-FI
Gli standard Wi-Fi (802.11n, 802.11ac, 802.11ax o Wi-Fi 6) determinano velocità, capacità e affidabilità delle reti wireless. Wi-Fi 6 offre miglioramenti significativi in efficienza, velocità e sicurezza, supportando un numero maggiore di dispositivi simultanei. La sicurezza Wi-Fi si basa su protocolli WPA2 e WPA3, con quest'ultimo che fornisce crittografia avanzata e protezione contro attacchi moderni .
Configurazioni ottimali:
- Modificare le impostazioni predefinite del router.
- Utilizzare password robuste e aggiornare regolarmente il firmware.
- Posizionare il router centralmente e libero da ostacoli.
- Selezionare canali Wi-Fi meno congestionati.
- Configurare Quality of Service (QoS) per priorizzare il traffico .
h) ROUTER E MODEM
Il modem connette la rete domestica a Internet, mentre il router distribuisce la connessione ai dispositivi locali. Esistono dispositivi combinati che uniscono entrambe le funzioni, semplificando l'installazione. Una configurazione corretta di modem e router, con posizionamento adeguato e aggiornamenti firmware, migliora significativamente la qualità della connessione .
i) RETI MESH
Le reti mesh costituiscono una soluzione avanzata per la copertura Wi-Fi, utilizzando più nodi che collaborano per creare una rete continua e stabile. Offrono copertura estesa, facilità di configurazione tramite app, scalabilità semplice e switching fluido tra nodi per garantire connessioni senza interruzioni. Sono ideali per case grandi o ambienti con molti dispositivi connessi .
In sintesi, questa guida completa fornisce una panoramica esaustiva delle tecnologie di connessione Internet, delle loro caratteristiche tecniche, dei vantaggi e delle limitazioni, oltre a suggerimenti pratici per ottimizzare la rete e garantire sicurezza e prestazioni elevate in ambienti domestici e professionali.
21. L’uso di Password
L'uso di password robuste e ben gestite è fondamentale per proteggere i dati personali e prevenire accessi non autorizzati. Questo documento offre una guida esaustiva sulle migliori pratiche per creare, mantenere e proteggere le password nel contesto digitale attuale, affrontando aspetti come la lunghezza, la complessità, la gestione e la consapevolezza delle minacce online.
1. Importanza della lunghezza della password: Le password lunghe sono più sicure perché resistono meglio agli attacchi brute-force e a quelli basati su dizionari. Si consiglia di utilizzare password di almeno 12-16 caratteri, preferibilmente sotto forma di passphrase, cioè frasi lunghe e significative che combinano parole casuali, numeri e simboli, facilitando la memorizzazione senza sacrificare la sicurezza. Ad esempio, frasi come "IlGattoDellaVicinaHa9Vite!" sono efficaci e facili da ricordare. L’aggiunta di caratteri variabili e simboli aumenta ulteriormente la robustezza della password.
2. Complessità delle password: La complessità si ottiene includendo una varietà di caratteri: lettere maiuscole e minuscole, numeri e simboli speciali. Ogni tipo di carattere aggiunto aumenta esponenzialmente il numero di combinazioni possibili, rendendo più difficile la decifrazione. È importante evitare sequenze prevedibili come "1234" o "abcd" e parole comuni, poiché sono facilmente indovinabili dagli attaccanti. L’uso casuale e non prevedibile dei caratteri è la chiave per una password sicura.
3. Evitare parole comuni e sostituzioni semplici: Le parole del dizionario e le frasi comuni sono vulnerabili agli attacchi basati su dizionari. Sostituzioni semplici come “p@ssw0rd” non aumentano significativamente la sicurezza, poiché gli strumenti moderni riconoscono queste varianti. È quindi essenziale evitare parole indovinabili, pattern prevedibili come "qwerty" o "abc123" e informazioni personali facilmente reperibili, come date di nascita o nomi di familiari. Cambiare regolarmente le password riduce ulteriormente il rischio.
4. Non usare informazioni personali: L’uso di dati personali come date di nascita, nomi di familiari o animali domestici è sconsigliato perché facilmente reperibili online, soprattutto tramite i social media, e possono facilitare l’ingresso degli attaccanti. È preferibile creare password basate su combinazioni casuali di parole e simboli senza legami evidenti con la propria vita privata.
5. Cambiare le password regolarmente: Si raccomanda di cambiare le password ogni 3-6 mesi per ridurre il rischio di compromissione, soprattutto se si sospetta un’attività sospetta. È importante che le nuove password siano sostanzialmente diverse dalle precedenti e che si verifichino segnali di compromissione come accessi non autorizzati o notifiche di tentativi di reimpostazione. Un cambio regolare costituisce una barriera efficace contro attacchi persistenti.
6. Non riutilizzare la stessa password per account diversi: Riutilizzare la stessa password su più account espone a rischi elevati, poiché la compromissione di un account può compromettere tutti gli altri. È fondamentale usare password uniche per ciascun servizio, in particolare per account sensibili come quelli bancari o di posta elettronica principale. L’uso di gestori di password facilita la gestione di molteplici credenziali uniche e complesse. Inoltre, l’autenticazione a due fattori (2FA) aggiunge un ulteriore livello di sicurezza.
7. Utilizzare un gestore di password: I gestori di password memorizzano in modo sicuro e cifrato tutte le credenziali, generano password complesse automaticamente e facilitano l’accesso rapido ai propri account senza dover ricordare ogni singola password. Offrono funzionalità come sincronizzazione multi-dispositivo, condivisione sicura delle credenziali e avvisi di sicurezza in caso di violazioni note. L’uso di questi strumenti è una delle migliori pratiche per la sicurezza online.
8. Attivare l'autenticazione a due fattori (2FA): La 2FA richiede un secondo fattore di verifica oltre alla password, come un codice inviato via SMS, email o generato da app di autenticazione (Google Authenticator, Authy). Anche in caso di compromissione della password, senza il secondo fattore l’accesso è impedito, riducendo drasticamente il rischio di accessi non autorizzati. Molti gestori di password supportano l’integrazione della 2FA.
9. Essere consapevoli di phishing e truffe online: È fondamentale non cliccare su link o aprire allegati da email sospette, che spesso simulano comunicazioni da fonti affidabili per rubare credenziali o installare malware. Verificare sempre l’indirizzo del mittente e l’URL di destinazione prima di inserire dati sensibili. Attivare la 2FA e rimanere aggiornati sulle tecniche di phishing più recenti attraverso formazione continua aiuta a prevenire truffe.
10. Controllare periodicamente se le proprie password sono state violate: Utilizzare servizi di monitoraggio online (es. "Have I Been Pwned") per ricevere notifiche in caso di esposizione delle proprie credenziali in fughe di dati è una pratica consigliata. Controlli regolari permettono di intervenire tempestivamente cambiando password compromesse e mantenendo la sicurezza degli account.
11. Non condividere le password con altri: Mantenere le password riservate è essenziale per evitare accessi non autorizzati. Anche la condivisione con persone fidate può aumentare la vulnerabilità, poiché possono subire attacchi o divulgare involontariamente le credenziali. Se necessario, usare gestori di password con funzionalità di condivisione sicura e cambiare la password dopo l’uso temporaneo.
12. Usare password diverse per reti e dispositivi diversi: Separare le password per ogni dispositivo e rete limita il rischio di compromissione globale. Se una password viene rubata, non consente l’accesso ad altri sistemi. L’uso di gestori di password facilita la gestione di molteplici credenziali uniche. Questa pratica è fondamentale sia in ambito aziendale che domestico.
13. Attenzione nell'inserire password su dispositivi pubblici o non protetti: Evitare di digitare password su dispositivi pubblici o non sicuri, come quelli di biblioteche o internet café, per ridurre il rischio di furto tramite malware o osservazione diretta. Se necessario, cambiare la password subito dopo l’uso e attivare la 2FA. Prestare attenzione all’ambiente circostante e utilizzare connessioni sicure, preferibilmente reti private o VPN. Mantenere aggiornati software e sistemi operativi per proteggersi da vulnerabilità.
14. Aggiornare regolarmente software e sistemi operativi: Gli aggiornamenti includono patch di sicurezza fondamentali che correggono vulnerabilità sfruttabili dagli hacker. Impostare aggiornamenti automatici garantisce protezione costante contro le minacce più recenti. È importante anche verificare la compatibilità dei software installati con le versioni aggiornate dei sistemi operativi.
15. Cautela con le connessioni Wi-Fi pubbliche: Le reti Wi-Fi pubbliche sono vulnerabili ad attacchi come Man-in-the-Middle e hotspot falsi, che possono intercettare password e dati sensibili. Evitare di usare reti pubbliche per transazioni importanti o accesso a dati sensibili. Se necessario, connettersi tramite VPN, utilizzare password robuste e uniche, abilitare la 2FA e mantenere aggiornati i dispositivi.
16. Verificare l'affidabilità dei siti web prima di inserire credenziali: Accertarsi che il sito utilizzi una connessione HTTPS sicura, indicata da un lucchetto nella barra degli indirizzi, e che abbia certificati SSL validi. Controllare la reputazione del sito tramite recensioni, forum e social media, e verificare la presenza di informazioni di contatto e politiche sulla privacy. Usare software di sicurezza aggiornati per bloccare siti sospetti.
17. Utilizzare domande di sicurezza sicure: Scegliere domande le cui risposte non siano facilmente reperibili o indovinabili, preferendo risposte uniche e non correlate direttamente alla domanda. Varie domande per diversi account aumentano la sicurezza. Tenere traccia delle risposte con un gestore di password aiuta a mantenere complessità e gestione efficace.
18. Considerare l'uso di una frase segreta (passphrase): Le passphrase sono frasi più lunghe e complesse rispetto alle password tradizionali, offrendo maggiore sicurezza e facilitando la memorizzazione. Devono essere uniche, non comuni e non facilmente intuibili, preferibilmente basate su esperienze personali non pubbliche. Questa soluzione rappresenta un equilibrio tra sicurezza e facilità d’uso.
19. Essere consapevoli delle truffe che richiedono di cambiare la password: Non cliccare su link sospetti che invitano a cambiare la password. Verificare sempre l’autenticità delle richieste tramite canali ufficiali, accedendo direttamente ai siti web senza usare link forniti in email. Educare amici e familiari sull’importanza di password sicure e sulla prudenza necessaria per evitare truffe è fondamentale.
20. Educare amici e familiari sull'importanza di password sicure: Condividere conoscenze sulle migliori pratiche di creazione e gestione delle password rafforza la sicurezza collettiva. Sensibilizzare sui rischi legati a password deboli, sull’uso di password manager e sull’autenticazione a due fattori aiuta a prevenire truffe e compromissioni. Il supporto e la formazione continua sono essenziali per mantenere un ambiente digitale più sicuro per tutti.
In sintesi, la sicurezza delle password richiede una combinazione di lunghezza, complessità, unicità, gestione attenta e consapevolezza delle minacce. L’adozione di strumenti come gestori di password e l’attivazione della 2FA, unite a pratiche di controllo regolare e formazione continua, sono elementi chiave per proteggere efficacemente le proprie informazioni personali e digitali.
22. La crittografia dei Files
La crittografia è una disciplina fondamentale per garantire la sicurezza, la riservatezza e l'integrità delle informazioni nelle comunicazioni digitali moderne. Questo documento offre una panoramica dettagliata sull'evoluzione, le tecniche, le applicazioni e le sfide della crittografia, includendo aspetti tecnici, normativi e pratici.
1. Evoluzione e importanza della crittografia: La crittografia è passata da semplici cifrari antichi, come il cifrario di Cesare e la scitala spartana, a sofisticati sistemi digitali che proteggono miliardi di comunicazioni quotidiane. L'introduzione della crittografia a chiave pubblica, come RSA, e dei protocolli SSL/TLS ha rivoluzionato la sicurezza delle transazioni online, diventando lo standard per la protezione dei dati su internet. TLS, evoluzione naturale di SSL, garantisce sicurezza e prestazioni migliorate nelle comunicazioni web, ed è fondamentale anche per la conformità a normative come il GDPR.
2. Tipologie di crittografia e algoritmi
La crittografia si divide principalmente in:
· Simmetrica, che utilizza la stessa chiave per cifrare e decifrare i dati, apprezzata per la sua velocità ed efficienza .
· Asimmetrica, che impiega una coppia di chiavi pubblica e privata, garantendo maggiore sicurezza nelle comunicazioni .
· Ibrida, combinando i vantaggi di entrambe per ottimizzare sicurezza e performance.
Algoritmi standardizzati come AES e RSA sono largamente utilizzati per la loro robustezza e interoperabilità. AES, introdotto dal NIST nel 2001, cifra dati in blocchi da 128 bit con chiavi di 128, 192 o 256 bit, bilanciando sicurezza e prestazioni. RSA, pur essendo molto diffuso, presenta vulnerabilità legate a implementazioni errate e gestione delle chiavi.
Altri algoritmi rilevanti includono DES e il suo miglioramento Triple DES, Blowfish ed ECC, ognuno con caratteristiche specifiche e ambiti di utilizzo .
3. Gestione e protezione delle chiavi crittografiche: La sicurezza della crittografia dipende fortemente dalla gestione delle chiavi, che include la generazione sicura, distribuzione, archiviazione, rotazione e revoca delle chiavi compromesse. L'uso di dispositivi hardware dedicati, come gli Hardware Security Module (HSM), è essenziale per proteggere le chiavi da accessi non autorizzati, offrendo un ambiente isolato per la loro gestione. La distribuzione delle chiavi utilizza protocolli sicuri come Diffie-Hellman e infrastrutture a chiave pubblica (PKI), che coinvolgono autorità di certificazione (CA) e registri di revoca per garantire l'autenticità e la validità delle chiavi pubbliche. È inoltre fondamentale la formazione del personale e l'adozione di politiche rigorose per prevenire errori umani e garantire la conformità normativa.
4. Tecniche di hashing e sicurezza delle password: L'hashing trasforma dati di lunghezza variabile in stringhe di lunghezza fissa tramite funzioni di hash sicure, come SHA-256, utilizzate per verificare l'integrità dei dati, autenticare password e creare firme digitali. Tecniche avanzate come il salting e lo stretching delle password aumentano la resistenza agli attacchi di forza bruta, rendendo più difficile la compromissione delle credenziali.
5. Applicazioni della crittografia
La crittografia trova impiego in molteplici settori e contesti:
· Protezione delle transazioni finanziarie online .
· Comunicazioni sicure tramite crittografia end-to-end in piattaforme come WhatsApp e Signal, che assicurano riservatezza e integrità dei messaggi .
· Sicurezza dei dati in ambito medico e sanitario, inclusa la telemedicina [ref](p:27].
· Protezione dei dati nel cloud, con particolare attenzione alla gestione delle chiavi, alla sicurezza delle infrastrutture e alla conformità normativa .
6. Vulnerabilità e attacchi comuni
Nonostante la robustezza degli algoritmi, la crittografia può essere vulnerabile a diversi tipi di attacchi:
· Attacchi di forza bruta, contrastati dall'uso di chiavi sufficientemente lunghe e complesse .
· Attacchi di canale laterale, che sfruttano emissioni elettromagnetiche o consumo energetico per ottenere informazioni sulle chiavi .
· Debolezze algoritmiche dovute a chiavi corte o implementazioni errate, come nel caso di DES o attacchi Padding Oracle .
· Attacchi specifici contro RSA, come quelli side-channel, richiedono attenzione alle migliori pratiche di implementazione .
7. Steganografia e crittografia quantistica: La steganografia è l'arte di nascondere messaggi all'interno di file innocui o nei protocolli di rete, offrendo un ulteriore livello di sicurezza che nasconde l'esistenza stessa della comunicazione. Viene utilizzata in ambito militare, governativo, accademico e per la protezione della proprietà intellettuale.
La crittografia quantistica sfrutta principi della meccanica quantistica come l'entanglement e la superposition per creare sistemi di comunicazione teoricamente inespugnabili, rilevando immediatamente eventuali intercettazioni. Tuttavia, presenta sfide tecniche come la trasmissione su lunghe distanze e richiede formazione specializzata per la sua adozione.
8. Normative e compliance: La regolamentazione della crittografia cerca di bilanciare la protezione della privacy con le esigenze di sicurezza nazionale. Normative come il GDPR in Europa e HIPAA negli Stati Uniti impongono l'adozione di misure di sicurezza rigorose, inclusa la crittografia, per proteggere i dati personali e sanitari. La non conformità può comportare sanzioni severe, rendendo la compliance un elemento cruciale per le organizzazioni.
9. Crittografia su dispositivi mobili e IoT: Con la diffusione di dispositivi mobili e Internet of Things, la crittografia diventa essenziale per proteggere le informazioni sensibili e prevenire attacchi. Le soluzioni devono essere scalabili, integrate con sistemi di sicurezza aziendali e supportate da formazione continua degli utenti per garantire efficacia e conformità.
10. Conclusioni: La crittografia rappresenta una componente imprescindibile della sicurezza digitale moderna. Attraverso l'adozione di algoritmi robusti, una gestione sicura delle chiavi, l'uso di tecniche avanzate come hashing, salting e stretching, e la conformità a normative internazionali, è possibile proteggere efficacemente i dati sensibili. L'evoluzione continua, inclusa la crittografia quantistica, promette di rafforzare ulteriormente la sicurezza, ma richiede un impegno costante in formazione, aggiornamenti tecnologici e politiche di sicurezza integrate.
23. L’organizzazione della posta elettronica
Una gestione efficace della posta elettronica è essenziale per mantenere produttività, ordine e sicurezza nelle comunicazioni lavorative. Questo documento offre una panoramica completa su come organizzare, filtrare, archiviare e rispondere alle email in modo professionale, integrando tecniche avanzate e strumenti digitali per migliorare l’efficienza e ridurre lo stress legato alla gestione della posta.
1. Organizzazione e categorizzazione delle email: Definire etichette per categorizzare le email in base ad argomenti, progetti o importanza rappresenta una strategia fondamentale per mantenere la posta organizzata. L’uso di colori distinti e sottocategorie permette una gestione più dettagliata e accessibile delle comunicazioni. L’implementazione di regole automatiche che assegnano etichette in base a criteri come mittente o parole chiave semplifica ulteriormente il processo, garantendo una classificazione corretta senza intervento manuale continuo. È importante rivedere periodicamente le etichette per mantenerle rilevanti e funzionali. La gestione delle etichette è un processo dinamico che prevede l’assegnazione e la rimozione costante per adattarsi alle esigenze mutevoli. Oltre all’applicazione manuale, le regole automatiche facilitano l’organizzazione, mentre la revisione periodica evita la congestione del sistema, mantenendolo snello ed efficiente.
2. Ricerca avanzata con etichette e operatori: Le etichette potenziano la ricerca e il recupero rapido delle email, soprattutto in contesti lavorativi con elevati volumi di messaggi. Combinare etichette con filtri avanzati, quali parole chiave, date o mittenti, consente di restringere i risultati, migliorando la precisione e la velocità nella ricerca. L’uso di operatori di ricerca come "from:", "to:", "subject:", "after:" e "before:" permette di filtrare le email in modo dettagliato secondo mittente, destinatario, oggetto e intervalli temporali. La combinazione di più operatori consente ricerche molto specifiche, fondamentali per una gestione efficace e produttiva della posta.
3. Strumenti integrati per la collaborazione: L’integrazione di strumenti come la condivisione di documenti, calendari condivisi, chat e videoconferenze migliora la collaborazione e la comunicazione tra i membri del team. Piattaforme cloud come Google Drive, OneDrive e Dropbox facilitano la condivisione e la modifica in tempo reale dei documenti, mentre i calendari condivisi permettono una pianificazione efficiente degli impegni e la gestione delle risorse comuni. Le chat e le videoconferenze offrono canali immediati per discussioni e decisioni rapide, integrandosi con altri strumenti per un flusso di lavoro coordinato.
4. Gestione delle email durante assenze: Strategie per gestire le email durante assenze prolungate includono la delega a colleghi di fiducia, l’impostazione di risposte automatiche per informare i mittenti, la pianificazione anticipata della comunicazione delle assenze e l’organizzazione delle email in categorie con filtri di priorità. L’accesso remoto alle email permette inoltre di gestire questioni urgenti anche in assenza fisica.
5. Etichetta e stile nella comunicazione via email: Mantenere un tono rispettoso e cortese è fondamentale per una comunicazione efficace e professionale. È importante utilizzare un oggetto chiaro e conciso, evitare l’uso eccessivo di maiuscole, curare grammatica e ortografia, e rileggere sempre le email prima dell’invio. Essere empatici e personalizzare il messaggio favorisce relazioni positive e durature.
6. Pulizia e gestione della casella di posta: Mantenere la casella di posta pulita e ordinata è essenziale per migliorare la comunicazione e la produttività. Consigli includono l’archiviazione regolare delle email, l’uso di cartelle e sottocartelle, l’eliminazione delle email non necessarie, l’utilizzo di etichette e filtri, e la revisione periodica del sistema. Strumenti di gestione possono aiutare a posticipare o ricordare risposte.
7. Sicurezza e riservatezza: La riservatezza delle informazioni via email richiede pratiche di sicurezza come l’uso di password robuste, autenticazione a due fattori, evitare reti non sicure, crittografia delle email riservate e verifica accurata dei destinatari. Educare il personale su queste misure rafforza la protezione dei dati e la fiducia nelle comunicazioni.
8. Riduzione del tempo speso nella gestione delle email: Metodi per risparmiare tempo includono dedicare momenti specifici della giornata alla gestione della posta, creare regole e filtri automatici, utilizzare risposte predefinite, strumenti di gestione per posticipare letture e disiscriversi da mailing list non utili. L’automazione tramite filtri, regole e strumenti avanzati migliora l’efficienza e riduce lo stress.
9. Uso di add-on e estensioni: Le estensioni per client di posta elettronica consentono di automatizzare attività ripetitive come l’organizzazione automatica delle email, risposte preconfigurate, programmazione degli invii e integrazione con altri strumenti di produttività (CRM, gestori di progetto). Questi strumenti migliorano la produttività, la coerenza comunicativa e la gestione del tempo.
10. Archiviazione e conservazione a lungo termine: L’archiviazione regolare e ben organizzata delle email è essenziale per garantire la reperibilità delle informazioni critiche. L’uso di sistemi di archiviazione in cloud permette accesso da qualsiasi dispositivo, offre scalabilità e sicurezza avanzata. I backup regolari prevengono la perdita di dati e assicurano la conformità normativa.
11. Redazione di email professionali: Le migliori pratiche per scrivere email professionali includono chiarezza e concisione, uso di un linguaggio semplice e diretto, struttura organizzata in paragrafi brevi, stile rispettoso e cortese, cura della grammatica e ortografia, e personalizzazione del messaggio. Questi elementi contribuiscono a una comunicazione efficace e a costruire relazioni professionali positive.
12. Tendenze future nella gestione della posta elettronica: L’intelligenza artificiale e l’automazione avanzata stanno rivoluzionando la gestione delle email, permettendo di automatizzare la categorizzazione, le risposte e la sincronizzazione con altri strumenti di produttività. L’integrazione tra email e piattaforme di collaborazione e gestione progetti favorisce un approccio coordinato e più efficiente al lavoro quotidiano, migliorando la produttività e la sicurezza delle comunicazioni. In sintesi, questo documento fornisce un quadro esaustivo e dettagliato delle migliori pratiche, strumenti e strategie per una gestione efficace, sicura e professionale della posta elettronica, essenziale per ottimizzare la comunicazione e la produttività nel contesto lavorativo moderno.
24. La sicurezza della posta elettronica
La sicurezza della posta elettronica è fondamentale per proteggere dati personali e aziendali da minacce informatiche crescenti. Il documento offre una panoramica dettagliata delle migliori pratiche e tecnologie per garantire la protezione delle comunicazioni elettroniche, organizzata in sezioni tematiche che coprono aspetti tecnici, comportamentali e normativi.
1. Gestione delle password: L'uso di password complesse, uniche e di almeno 12 caratteri è essenziale per prevenire accessi non autorizzati. Si raccomanda di evitare password comuni come "123456" o "password" e di non utilizzare informazioni personali facilmente reperibili. L'adozione di gestori di password facilita la creazione, memorizzazione e aggiornamento delle credenziali, migliorando significativamente la sicurezza degli account. Cambiare regolarmente le password, idealmente ogni tre-sei mesi, riduce il rischio di compromissione nel tempo.
2. Verifica in due passaggi (2FA): L'attivazione della verifica in due passaggi aggiunge un ulteriore livello di sicurezza richiedendo un codice temporaneo oltre alla password. Le app di autenticazione come Google Authenticator o Authy sono preferite per la loro sicurezza e facilità d'uso, generando codici unici anche offline. È fondamentale conservare in modo sicuro i codici di recupero per poter accedere all'account in caso di perdita del dispositivo di autenticazione.
3. Riconoscimento e gestione delle email di phishing: Riconoscere email di phishing è cruciale per evitare furti di dati personali e finanziari. Segnali di allarme includono mittenti sconosciuti, errori grammaticali, richieste urgenti di informazioni personali e link o allegati sospetti. Verificare sempre l'autenticità del mittente e utilizzare le funzioni di segnalazione del provider di posta contribuisce a proteggere sé stessi e la comunità. Inoltre, è consigliato mantenere aggiornati i software di sicurezza e formarsi sulle nuove tattiche di phishing.
4. Connessioni sicure (SSL/TLS): Utilizzare protocolli SSL o TLS per crittografare le comunicazioni tra client di posta e server protegge i dati da intercettazioni e attacchi man-in-the-middle. È importante configurare correttamente i client (come Outlook e Thunderbird), verificare la validità dei certificati di sicurezza e non ignorare eventuali avvisi relativi a certificati scaduti o non validi.
5. Aggiornamento regolare del software: Mantenere il software di posta elettronica aggiornato con le ultime patch di sicurezza previene vulnerabilità sfruttabili dai cybercriminali. È fondamentale utilizzare versioni supportate e monitorare costantemente le vulnerabilità note per applicare tempestivamente le correzioni disponibili.
6. Evitare l'uso di Wi-Fi pubblico: Le reti Wi-Fi pubbliche sono spesso insicure e vulnerabili ad attacchi come il man-in-the-middle o l'uso di hotspot falsi. Per proteggere le comunicazioni, si consiglia di preferire reti private o connessioni dati mobili, oppure di utilizzare una VPN che cripta il traffico e maschera l'indirizzo IP, garantendo privacy e sicurezza anche su reti non protette.
7. Software antivirus e antimalware: Installare un software antivirus affidabile e mantenerlo aggiornato è essenziale per rilevare e bloccare virus, malware e altre minacce. Scansioni regolari del sistema aiutano a individuare minacce sfuggite alla protezione in tempo reale, mentre gli aggiornamenti automatici del database dei virus assicurano la protezione contro le minacce più recenti.
8. Riservatezza delle credenziali: Le credenziali di accesso devono essere mantenute strettamente personali e non condivise. L'uso di gestori di password aiuta a proteggere queste informazioni, mentre è fondamentale non fornire mai le credenziali in risposta a email o messaggi sospetti per evitare truffe di phishing.
9. Attenzione ad allegati e link sospetti: Evitare di aprire allegati provenienti da mittenti sconosciuti o non verificati e controllare sempre l'URL completo dei link prima di cliccare è fondamentale per prevenire infezioni da malware e attacchi di phishing. L'uso di sandbox permette di analizzare allegati sospetti in un ambiente isolato, riducendo i rischi.
10. Filtri anti-spam: Configurare e mantenere aggiornati i filtri anti-spam aiuta a ridurre il volume di email indesiderate e potenzialmente dannose. Segnalare le email di spam e monitorare regolarmente la cartella spam previene la perdita di comunicazioni importanti e migliora l'efficacia dei filtri.
11. Backup regolari dei dati di posta elettronica: Eseguire backup automatici e regolari della posta elettronica protegge da perdite accidentali o attacchi informatici. Conservare i backup in luoghi sicuri, sia fisici che digitali, e testare periodicamente il processo di ripristino garantisce l'integrità e la disponibilità dei dati.
12. Monitoraggio degli accessi al proprio account: Abilitare notifiche per ogni accesso, verificare regolarmente i dispositivi collegati e analizzare la cronologia delle attività aiuta a rilevare tempestivamente accessi non autorizzati o comportamenti sospetti, rafforzando la sicurezza dell'account.
13. Conoscenza delle politiche di sicurezza del provider: Familiarizzare con le misure di sicurezza offerte dal provider di posta elettronica, come crittografia, 2FA e monitoraggio accessi, permette di utilizzare al meglio gli strumenti disponibili e di sapere come contattare il supporto in caso di emergenze.
14. Utilizzo di gestori di password: I gestori di password consentono di conservare in modo sicuro tutte le credenziali, generare password complesse e uniche, e facilitare l'accesso automatico ai servizi. Attivare 2FA sul gestore e mantenere il software aggiornato migliora ulteriormente la sicurezza.
15. Formazione sulla sicurezza informatica: Partecipare a corsi di formazione e mantenersi aggiornati sulle nuove minacce e tecniche di difesa è fondamentale per proteggere le informazioni sensibili. Condividere la conoscenza con colleghi e familiari contribuisce a creare un ambiente più sicuro e consapevole.
16. Segnalazione di attività sospette: Riconoscere e segnalare tempestivamente attività sospette attraverso canali appropriati permette di prevenire incidenti e migliorare la strategia di sicurezza complessiva. Mantenere una documentazione accurata degli incidenti aiuta nell'analisi e nella prevenzione futura.
17. Conoscenza delle leggi sulla privacy e protezione dei dati: Garantire la compliance con normative come GDPR e CCPA è essenziale per la protezione dei dati. Conoscere i propri diritti, come accesso, rettifica, cancellazione e portabilità dei dati, e le responsabilità legali in caso di violazioni aiuta a mantenere la sicurezza e la fiducia.
18. Utilizzo di firme digitali e crittografia: Le firme digitali assicurano integrità e autenticità dei messaggi, mentre la crittografia end-to-end protegge il contenuto e i metadati delle comunicazioni da accessi non autorizzati, aumentando la riservatezza e la sicurezza aziendale.
19. Mantenere la riservatezza delle informazioni sensibili: Limitare l'accesso alle informazioni sensibili a personale autorizzato, classificare correttamente i dati e adottare misure di protezione come crittografia e autenticazione a più fattori è fondamentale per garantire la riservatezza. Ridurre la condivisione di dati sensibili via email e utilizzare strumenti di protezione adeguati previene esposizioni indesiderate.
20. Conoscenza dei propri diritti digitali e come esercitarli: Essere informati sui diritti digitali, inclusi privacy e protezione dei dati, e sapere come esercitarli (accesso, rettifica, cancellazione) è essenziale per difendersi dall'uso improprio delle informazioni personali. In caso di violazioni, esistono canali legali per ricorso e protezione, come il Garante per la protezione dei dati o tribunali civili.
In sintesi, la sicurezza della posta elettronica richiede un approccio integrato che combina pratiche di gestione delle password, tecnologie di autenticazione e crittografia, formazione continua, monitoraggio attivo e rispetto delle normative vigenti per proteggere efficacemente le informazioni personali e aziendali in un contesto digitale sempre più complesso e minaccioso.
25. La comunicazione online
Il documento offre una guida esaustiva su molteplici aspetti del marketing digitale, dalla creazione e ottimizzazione di campagne pubblicitarie fino alla gestione della reputazione online, passando per le strategie di content marketing, branding digitale, comunicazione efficace e strumenti di collaborazione. Viene fornito un quadro dettagliato delle tecniche, strumenti e best practice per ottenere risultati efficaci e misurabili nel panorama digitale moderno.
1. Campagne pubblicitarie e targeting del pubblico
Le parole chiave sono fondamentali nelle campagne Google AdWords, con suggerimenti per la pianificazione, la creazione di annunci coinvolgenti, la gestione del budget e il monitoraggio continuo tramite strumenti come Google Analytics. Tecniche di targeting includono la segmentazione del pubblico basata su dati demografici, comportamentali e psicografici, il remarketing e l’uso di strumenti avanzati come lookalike audience. L’A/B testing è incoraggiato per ottimizzare le performance delle campagne pubblicitarie .
2. Ottimizzazione delle campagne
L’ottimizzazione è un processo continuo che richiede analisi dettagliata dei dati, personalizzazione dei contenuti, segmentazione precisa del pubblico e uso di automazione e machine learning per migliorare il ROI. È essenziale monitorare costantemente le performance e adattare le strategie in base ai feedback e ai risultati ottenuti .
3. Influencer marketing
L’influencer marketing è presentato come una strategia chiave per raggiungere nuovi pubblici in modo autentico. La selezione degli influencer deve basarsi su analisi di engagement, allineamento dei valori e qualità dei contenuti prodotti. La collaborazione efficace si fonda su trasparenza, obiettivi chiari, brief dettagliati e comunicazione continua. La misurazione dell’impatto avviene tramite strumenti come Google Analytics, social media analytics, monitoraggio hashtag, codici sconto e KPI finanziari. La gestione dei feedback e delle recensioni online è fondamentale per migliorare prodotti, servizi e reputazione .
4. Comunicazione visiva: immagini e video
La comunicazione visiva è essenziale per attrarre e coinvolgere il pubblico. Tecniche di creazione includono fotografia di alta qualità, narrazione video, editing professionale, uso di infografiche e animazioni. La distribuzione efficace passa per la scelta delle piattaforme giuste, programmazione, ottimizzazione SEO, collaborazioni con influencer, uso delle storie social e email marketing. La misurazione dell’efficacia si basa su strumenti come Google Analytics, social media insights, heatmaps e analisi delle conversioni .
5. Podcasting e audio marketing
Il podcasting è descritto come uno strumento potente per creare contenuti autentici e personali. Il processo di creazione comprende la scelta dell’argomento, pianificazione, registrazione, editing, hosting e promozione. Le strategie di promozione includono social media, collaborazioni, SEO, email marketing, pubblicità a pagamento e partecipazione a eventi. La monetizzazione può avvenire tramite sponsorizzazioni, pubblicità dinamiche, affiliazioni, merchandising e consulenze .
6. Webinar e formazione online
I webinar offrono interazione diretta e opportunità di monetizzazione. La pianificazione include definizione degli obiettivi, scelta del relatore, preparazione tecnica e promozione. Strumenti come Zoom, Microsoft Teams e Webex sono consigliati, insieme a software per sondaggi e gestione del pubblico. Per mantenere alto l’engagement si suggeriscono contenuti visivi, gamification, breakout sessions, chat e Q&A, incentivi e feedback post-evento .
7. Normative legali e diritto d’autore sul web
Il rispetto delle normative online è essenziale, con particolare attenzione a privacy, protezione dei dati, diritto d’autore e accessibilità. Tecniche per proteggere i contenuti digitali includono watermark, metadati, software anti-plagio e licenze Creative Commons. La gestione delle richieste legali richiede politiche chiare, automazione, risoluzione delle dispute online e consulenze legali specializzate .
8. Accessibilità e inclusività digitale
L’accessibilità web si basa su tecniche come testo alternativo, navigazione da tastiera, sottotitoli, contrasto cromatico e layout flessibile. L’inclusività nei contenuti richiede linguaggio neutro, rappresentazioni diverse, rispetto per la diversità e design accessibile. L’uso di tecnologie assistive e strumenti di traduzione migliora ulteriormente l’inclusività digitale .
9. Gestione delle comunicazioni online
La netiquette guida il comportamento online, promuovendo rispetto, cortesia, ascolto attivo e professionalità. Tecniche per evitare il flame comprendono moderazione, empatia e mediazione. La professionalità si manifesta in chiarezza, tono appropriato, riservatezza e tempestività nelle risposte. La privacy e la sicurezza dei dati personali sono garantite tramite crittografia, autenticazione a due fattori e gestione sicura delle password .
10. Gestione della reputazione digitale
Monitorare la reputazione online con strumenti come Google Alerts, Hootsuite e Mention è fondamentale per rispondere efficacemente a feedback e critiche. Rispondere con calma, professionalità e offrendo soluzioni può trasformare recensioni negative in opportunità. Costruire un’immagine positiva richiede autenticità, contenuti di qualità, interazione con il pubblico, monitoraggio costante e gestione delle crisi .
11. Uso efficace delle email
Per una comunicazione fluida, è importante mantenere la casella di posta ordinata con cartelle, filtri e archiviazione regolare. Scrivere email chiare, concise e professionali con oggetti precisi e firma dettagliata migliora l’efficacia. Gestire il tempo evitando il sovraccarico email tramite pianificazione, risposte rapide e modelli predefiniti è consigliato .
12. Strategie di comunicazione sui social media
Pianificare i contenuti con un calendario editoriale mira a raggiungere obiettivi specifici e a coinvolgere il pubblico attraverso formati vari e interazioni genuine. L’analisi delle performance tramite strumenti come Google Analytics e Hootsuite permette di ottimizzare le strategie. La gestione delle crisi online richiede identificazione tempestiva, piano di risposta strutturato e comunicazione trasparente .
13. Tecniche di scrittura per il web
La scrittura per il web deve catturare l’attenzione con titoli accattivanti, paragrafi brevi, elenchi e linguaggio semplice. La scrittura persuasiva utilizza tecniche emotive e call to action chiare, mentre il SEO copywriting integra parole chiave in modo naturale per migliorare la visibilità. L’accessibilità web è garantita da testo alternativo, struttura logica e navigabilità da tastiera .
14. SEO e visibilità online
La SEO comprende ricerca parole chiave, ottimizzazione on-page, link building e analisi dati. Strumenti come Google Keyword Planner, SEMrush, Google Analytics e Search Console supportano queste attività. Ottimizzare contenuti, struttura, velocità e mobile-friendliness migliora il posizionamento e l’esperienza utente .
15. Uso di strumenti di collaborazione online
Strumenti come Trello, Asana, Slack, Google Drive, One Drive, Dropbox e Box facilitano la gestione dei progetti, la comunicazione in tempo reale e la condivisione sicura dei documenti. L’integrazione di queste piattaforme migliora la produttività, la trasparenza e la collaborazione tra i team, anche distribuiti geograficamente .
16. Marketing dei contenuti
Il content marketing si basa sulla creazione di contenuti di valore, vari e personalizzati, distribuiti strategicamente tramite social media, email, collaborazioni e SEO. La misurazione dell’efficacia avviene con strumenti come Google Analytics, SEMrush e piattaforme di email marketing, per ottimizzare continuamente le strategie .
17. Branding digitale
Il branding digitale richiede un’identità coerente e riconoscibile, sviluppando una voce unica e strategie di comunicazione visiva e narrativa. La coerenza, autenticità e interazione con il pubblico sono fondamentali per costruire fiducia e riconoscibilità. Il monitoraggio e l’adattamento continuo permettono di mantenere il brand rilevante nel tempo .
18. Pubblicità online e Google AdWords
Google AdWords (Google Ads) è uno strumento potente per campagne pubblicitarie mirate. La creazione di campagne efficaci richiede la definizione di obiettivi chiari e la conoscenza approfondita del pubblico target per massimizzare il ritorno sull’investimento .
26. Il Browser Web
La navigazione web moderna si basa su browser sempre più sicuri, performanti e personalizzabili, che supportano la protezione dei dati, la privacy e l’accessibilità. Questo documento approfondisce le tecnologie fondamentali, le funzionalità chiave dei principali browser, le pratiche di sicurezza, l’importanza della compatibilità e le tendenze future, offrendo una panoramica completa per comprendere l’evoluzione e l’uso consapevole dei browser.
1. Adozione e importanza di HTTPS
L’adozione di HTTPS è cresciuta notevolmente grazie all’aumento delle minacce informatiche, alla sensibilizzazione degli utenti e alle normative come il GDPR. HTTPS protegge i dati sensibili tramite crittografia SSL/TLS, autentica l’identità dei siti e migliora la fiducia degli utenti, visibile nel lucchetto verde del browser. Inoltre, l’adozione di HTTPS è incentivata da pratiche SEO, che premiano i siti sicuri con un miglior posizionamento nei motori di ricerca, e dai moderni browser che segnalano i siti non sicuri, spingendo i gestori a implementare connessioni sicure. Infine, la protezione delle informazioni personali è un obbligo legale per molti siti web, con sanzioni in caso di violazioni .
Certificati SSL/TLS
I certificati SSL/TLS sono essenziali per l’autenticazione e la crittografia delle comunicazioni tra browser e server. Vi sono diversi tipi di certificati: DV (Domain Validation), OV (Organization Validation) e EV (Extended Validation), con livelli di sicurezza e verifica crescenti. I certificati EV offrono la massima fiducia, mostrando indicatori visivi di sicurezza e sono particolarmente indicati per siti di ecommerce e istituzioni finanziarie .
2. Funzionalità e caratteristiche dei principali browser
a) Google Chrome
Google Chrome è noto per la sua velocità, semplicità e funzionalità avanzate come la sincronizzazione con l’account Google, la gestione delle password, la modalità in incognito e aggiornamenti frequenti che migliorano sicurezza e prestazioni. Utilizza un sistema di isolamento dei processi per garantire stabilità e sicurezza .
b) Mozilla Firefox
Firefox si distingue per la sua attenzione alla privacy, la velocità e la personalizzazione. Offre protezione antitracciamento avanzata, modalità di navigazione privata, sincronizzazione dei dati tramite Firefox Sync e un gestore password integrato. Supporta container per separare le attività di navigazione, aumentando la privacy .
c) Microsoft Edge
Edge integra Microsoft Defender SmartScreen per protezione avanzata da siti dannosi e phishing, supporta collezioni per organizzare contenuti e offre estensioni tramite il Microsoft Edge Add-ons store. Include modalità di lettura immersiva e risparmio energetico, con accelerazione hardware per migliorare il rendering .
d) Opera
Opera si caratterizza per una VPN gratuita e illimitata, adblocker integrato, portafoglio di criptovalute e supporto per estensioni Chrome. Offre risparmio batteria, pop-out video player, news reader personalizzabile e sincronizzazione tramite account Opera. La barra laterale personalizzabile integra app di messaggistica e funzionalità per una navigazione efficiente .
e) Safari
Safari, sviluppato da Apple, è ottimizzato per dispositivi Apple, con elevata velocità, modalità di lettura, adblocker integrato e protezione della privacy avanzata. Supporta Apple Pay, sincronizzazione tramite iCloud e gestione avanzata delle password. È noto per efficienza energetica e aggiornamenti regolari che migliorano sicurezza e prestazioni .
3. Sicurezza del browser
a) Protezione contro malware e phishing
I browser moderni integrano funzioni per identificare e bloccare siti dannosi e phishing, utilizzando database aggiornati e collaborazioni con aziende di sicurezza. Aggiornamenti automatici e gestione attenta delle estensioni contribuiscono a mantenere alta la sicurezza .
b) Aggiornamenti di sicurezza e manutenzione
Gli aggiornamenti regolari sono fondamentali per correggere vulnerabilità, migliorare prestazioni e introdurre nuove funzionalità. La manutenzione include la cancellazione periodica di cache e cookie e la gestione delle estensioni per evitare rallentamenti e rischi di sicurezza .
c) Gestione della privacy e dati di navigazione
I browser offrono modalità di navigazione privata che non salvano cronologia e cookie, strumenti per gestire i cookie con opzioni di blocco e cancellazione, e impostazioni di tracking protection per limitare il tracciamento da parte di inserzionisti e siti web. La gestione dei permessi consente di controllare l’accesso a dati sensibili come posizione, microfono e webcam .
4. Prestazioni e gestione delle risorse
a) Motori di rendering
I motori di rendering come Blink (Chrome, Edge), Gecko (Firefox) e WebKit (Safari) interpretano HTML, CSS e JavaScript per visualizzare pagine web in modo efficiente, influenzando velocità, compatibilità e qualità della visualizzazione. Essi implementano tecniche di ottimizzazione come il lazy loading e la compilazione JIT, oltre a misure di sicurezza come il sandboxing .
b) Ottimizzazione delle risorse e uso della memoria
La sospensione delle schede inattive e algoritmi intelligenti di gestione della memoria migliorano l’efficienza del sistema, specialmente quando si aprono molte schede contemporaneamente. È importante mantenere attive solo le estensioni essenziali per evitare rallentamenti .
c) Cache e cookie
La cache accelera il caricamento delle pagine salvando copie locali dei contenuti, mentre i cookie memorizzano preferenze e sessioni. Una gestione attenta di cache e cookie è fondamentale per mantenere prestazioni ottimali e proteggere la privacy .
5. Compatibilità, personalizzazione e accessibilità
a) Compatibilità cross-browser e multi-piattaforma
Garantire che i siti web funzionino correttamente su tutti i browser e dispositivi è essenziale. Browser multi-piattaforma sincronizzano dati come segnalibri e password, offrendo un’esperienza coerente su Windows, macOS, Linux, iOS e Android. Gli sviluppatori utilizzano standard web e strumenti di testing per assicurare compatibilità e uniformità .
b) Personalizzazione e gestione delle estensioni
I browser permettono di personalizzare temi, barre degli strumenti e funzionalità tramite estensioni, che possono aggiungere sicurezza, produttività e accessibilità. Gli utenti possono installare, disattivare o rimuovere estensioni facilmente e mantenerle aggiornate per sicurezza e prestazioni .
c) Accessibilità
I browser integrano strumenti per utenti con disabilità, come opzioni di contrasto elevato, ingrandimento, sottotitoli, trascrizioni automatiche e supporto per estensioni assistive. La conformità agli standard WCAG è fondamentale per garantire un web inclusivo e accessibile a tutti .
6. Strumenti per sviluppatori e SEO
a) Debugging e sviluppo web
I browser offrono console di debugging, inspector DOM e pannelli di rete per facilitare lo sviluppo, il test e l’ottimizzazione dei siti web, migliorando qualità, compatibilità e prestazioni .
b) SEO e analisi
La scelta del browser influisce sulle strategie SEO tramite velocità di caricamento, supporto tecnologico e strumenti integrati come MozBar, Ahrefs, SEMrush e Google Analytics. I browser consentono di testare in tempo reale modifiche SEO per ottimizzare il posizionamento nei motori di ricerca .
7. Tecniche avanzate di navigazione
a) Comandi da tastiera e gestione schede
Le scorciatoie da tastiera permettono di aprire, chiudere e gestire schede senza mouse, aumentando efficienza. I gruppi di schede aiutano a organizzare meglio le attività, separando progetti o interessi personali .
b) Funzionalità di ricerca avanzata
La ricerca all’interno delle pagine, l’uso di operatori di ricerca e la ricerca visiva migliorano la precisione e la velocità nel trovare informazioni online. L’integrazione con motori di ricerca personalizzati e estensioni potenzia ulteriormente queste capacità .
8. Tendenze future dei browser
I browser stanno evolvendo verso l’integrazione di tecnologie come la realtà aumentata (webAR), blockchain e intelligenza artificiale, per offrire esperienze immersive, sicure e personalizzate. L’attenzione alla privacy aumenta con funzionalità avanzate di blocco tracker, isolamento dei siti e gestione trasparente dei dati. Le interazioni diventeranno più naturali grazie a riconoscimento vocale e gestuale, mentre la personalizzazione si adatterà dinamicamente alle abitudini degli utenti .
9. Risorse educative e comunità online
Per approfondire l’uso dei browser, sono disponibili tutorial, guide, webinar, corsi online e workshop che combinano teoria e pratica. Forum e comunità come Reddit, Stack Exchange e Discord offrono supporto, consigli e opportunità di networking per utenti di ogni livello .
In conclusione, i browser web sono strumenti complessi e in continua evoluzione, che combinano sicurezza, prestazioni, personalizzazione e accessibilità per offrire un’esperienza di navigazione sempre più sicura, efficiente e inclusiva.
27. Il sistema WINDOWS
1. EVOLUZIONE DI WINDOWS
Dalle origini con Windows 1.0 fino all'attuale Windows 11, ogni versione ha portato miglioramenti e nuove funzionalità.
L'evoluzione di Windows, uno dei sistemi operativi più utilizzati al mondo, ha segnato numerose tappe fondamentali nella storia dell'informatica. Ogni versione ha portato con sé innovazioni, miglioramenti e nuove funzionalità, rendendo Windows un pilastro per utenti domestici e aziendali.
Windows 1.0
Nel 1985 Microsoft lanciò Windows 1.0, una semplice estensione grafica del DOS (Disk Operating System). Questa prima versione offriva un'interfaccia grafica a finestre e supporto per il mouse, due novità che rivoluzionarono l'interazione con il computer a quei tempi.
Windows 3.0 e 3.1
Nel 1990 e 1992, rispettivamente, furono rilasciate le versioni 3.0 e 3.1. Queste versioni portarono miglioramenti significativi in termini di grafica e gestione della memoria. Windows 3.1 introdusse anche il supporto per i font TrueType, migliorando notevolmente la qualità della stampa.
Windows 95
Windows 95, lanciato nel 1995, segnò una vera rivoluzione. Introdusse il menu Start, la barra delle applicazioni e il concetto di multitasking preemptive. Questa versione integrava anche Internet Explorer, aprendo la strada all'era di Internet.
Windows XP
Nel 2001, Windows XP combinò la stabilità del sistema operativo NT con la semplicità di utilizzo di Windows 98. Con un'interfaccia utente più colorata e user-friendly, XP divenne una delle versioni più amate e longeve di Windows.
Windows Vista
Lanciato nel 2007, Windows Vista fu criticato per le sue elevate esigenze di sistema e per i problemi di compatibilità. Tuttavia, ha introdotto importanti miglioramenti in sicurezza e interfaccia utente, come l'Aero Glass.
Windows 7
Nel 2009, Microsoft rilasciò Windows 7, che fu acclamato per la sua stabilità e le sue prestazioni. Questa versione migliorò l'interfaccia utente e introdusse nuove funzionalità come le Jump Lists e la possibilità di "snap" delle finestre.
Windows 8 e 8.1
Windows 8, lanciato nel 2012, presentava un'interfaccia utente radicalmente nuova, ottimizzata per i dispositivi touch. Tuttavia, la mancanza del tradizionale menu Start suscitò critiche, portando Microsoft a reintrodurlo in parte con Windows 8.1.
Windows 10
Nel 2015, Windows 10 riunì il meglio delle versioni precedenti, offrendo un'esperienza utente uniforme su tutti i dispositivi, dai PC ai tablet. Introdusse il browser Microsoft Edge e l'assistente virtuale Cortana, migliorando anche la sicurezza e le funzionalità di aggiornamento.
Windows 11
Lanciato nel 2021, Windows 11 rappresenta l'ultima evoluzione del sistema operativo. Con un'interfaccia rinnovata e moderna, migliora la produttività e la connettività. Include nuove funzionalità come la possibilità di eseguire app Android, un negozio Microsoft Store rinnovato e miglioramenti nelle prestazioni e nella sicurezza.
Dalle origini con Windows 1.0 fino all'attuale Windows 11, ogni versione ha segnato importanti progressi tecnologici, contribuendo a plasmare il modo in cui utilizziamo i computer oggi. Con ogni aggiornamento, Windows ha continuato a innovare, mantenendosi al passo con le esigenze dei suoi utenti e con le sfide tecnologiche del momento.
2. INTERFACCIA GRAFICA UTENTE (GUI)
L'evoluzione della GUI ha reso Windows un sistema operativo intuitivo e facile da usare.
Introduzione
L'Interfaccia Grafica Utente (GUI) rappresenta uno dei pilastri fondamentali dell'informatica moderna. Sin dai suoi primi sviluppi, la GUI ha rivoluzionato il modo in cui gli utenti interagiscono con i computer, rendendo le operazioni più intuitive e accessibili.
Origini della GUI
Le prime interfacce grafiche risalgono agli anni '70, con il lavoro pionieristico di Xerox PARC. Il loro sistema, denominato Alto, introdusse concetti come finestre, icone e un puntatore controllato da un mouse. Tuttavia, fu solo con l'avvento del Macintosh di Apple nel 1984 che la GUI entrò nel mercato di massa.
L'evoluzione della GUI in Windows
Windows 1.0
Lanciato nel 1985, Windows 1.0 rappresentò il primo tentativo di Microsoft di creare un ambiente operativo grafico sopra MS-DOS. Sebbene primitivo rispetto agli standard odierni, introdusse concetti fondamentali come finestre sovrapponibili e icone.
Windows 3.0 e 3.1
Con il rilascio di Windows 3.0 nel 1990 e la successiva versione 3.1, Microsoft perfezionò l'interfaccia grafica. Queste versioni introdussero il Program Manager e il File Manager, rendendo più facile la gestione delle applicazioni e dei file.
Windows 95
Windows 95, lanciato nel 1995, rappresentò una svolta epocale. Introdusse il pulsante Start, la barra delle applicazioni e la struttura a cartelle esplorabile, elementi che diventano standard nei sistemi operativi successivi. La GUI di Windows 95 rese il sistema molto più intuitivo e facile da usare per l'utente medio.
Windows XP
Windows XP, rilasciato nel 2001, migliorò ulteriormente l'interfaccia utente con un design più pulito e maggiore stabilità. Le caratteristiche come il Pannello di Controllo semplificato e l'uso di temi personalizzabili permisero un'esperienza utente più piacevole.
Windows Vista e Windows 7
Windows Vista (2007) introdusse un'interfaccia più visiva e accattivante con Aero, sebbene le critiche per le sue elevate richieste di sistema ne limitarono il successo. Windows 7 (2009) ottimizzò queste innovazioni, mantenendo un bilanciamento tra estetica e prestazioni, ricevendo ampi consensi.
Windows 8 e l'era touch
Nel 2012, Windows 8 segnò un cambiamento radicale con l'introduzione dell'interfaccia "Metro" ottimizzata per i dispositivi touch. Tuttavia, la mancanza del pulsante Start tradizionale causò confusione tra gli utenti, portando Microsoft a reintrodurlo in Windows 8.1.
Windows 10 e Windows 11
Windows 10, rilasciato nel 2015, combinò il meglio delle interfacce precedenti, reintroducendo il menu Start e offrendo un'esperienza unificata su diversi dispositivi. Windows 11, presentato nel 2021, ha continuato questa evoluzione con un design ancora più moderno e funzionalità avanzate per arricchire l'esperienza utente.
Impatto della GUI sulla facilità d'uso
L'evoluzione della GUI ha trasformato Windows in un sistema operativo intuitivo e facile da usare. Elementi come icone, finestre, menu e bottoni permettono agli utenti di interagire con il sistema in modo naturale, riducendo la necessità di comandi testuali o conoscenze tecniche approfondite.
Conclusione
La GUI ha reso l'informatica accessibile a una vasta platea di utenti, democratizzando l'uso del computer. Con ogni nuova versione di Windows, Microsoft ha affinato e migliorato l'interfaccia grafica, rendendo l'esperienza utente sempre più intuitiva e piacevole. L'importanza della GUI non può essere sottovalutata, poiché continua a essere un elemento cruciale nella progettazione di sistemi operativi e applicazioni moderne.
3. CAPACITÀ MULTITASKING
Windows permette di eseguire più applicazioni contemporaneamente, aumentando la produttività.
Il multitasking è una delle caratteristiche fondamentali che rendono Windows un sistema operativo leader nel mercato. La capacità di eseguire più applicazioni contemporaneamente non solo migliora l'efficienza, ma anche la produttività degli utenti.
La Storia del Multitasking in Windows
Fin dai suoi esordi, Windows ha sempre puntato a fornire agli utenti un'esperienza fluida e intuitiva. Già dalle prime versioni, la possibilità di gestire più applicazioni alla volta era una priorità. Con l'evoluzione del sistema operativo, questa capacità è stata affinata e migliorata, rendendo Windows una piattaforma ideale per il lavoro multitasking.
La Barra delle Applicazioni
Uno degli strumenti più utili per il multitasking è la barra delle applicazioni. Questa consente di accedere rapidamente alle applicazioni aperte, di passare da un programma all'altro con facilità e di mantenere sempre sotto controllo le attività in esecuzione. Inoltre, la possibilità di pinnare le applicazioni preferite offre un accesso ancora più rapido e personalizzato.
Le Funzionalità di Snap
Con l'introduzione della funzionalità Snap, Windows ha rivoluzionato il modo in cui gli utenti possono organizzare le proprie finestre. Snap permette di affiancare facilmente le finestre sullo schermo, creando un ambiente di lavoro ordinato ed efficiente. Questa funzionalità è stata ulteriormente migliorata con l'introduzione di Snap Assist, che suggerisce automaticamente le applicazioni da affiancare.
Desktop Virtuali
Una delle innovazioni più recenti in termini di multitasking è l'introduzione dei desktop virtuali. Questa funzionalità consente di creare diversi spazi di lavoro separati all'interno dello stesso sistema, permettendo agli utenti di organizzare le applicazioni e le attività in maniera più ordinata e focalizzata. I desktop virtuali sono particolarmente utili per chi deve gestire progetti diversi o desidera mantenere separati il lavoro e il tempo libero.
Task View
La funzione Task View offre una panoramica completa di tutte le applicazioni aperte e dei desktop virtuali. Con un semplice clic, gli utenti possono visualizzare tutte le attività in corso e passare rapidamente da una all'altra. Task View rende il multitasking ancora più accessibile e intuitivo, migliorando notevolmente la produttività.
4. COMPONENTI CORE DEL SISTEMA
Il kernel, i driver dei dispositivi, i servizi e l'interfaccia utente sono fondamentali per il funzionamento di Windows.
Windows, uno dei sistemi operativi più diffusi al mondo, si basa su componenti core fondamentali che ne garantiscono il funzionamento efficiente e stabile. Tra questi componenti, il kernel, i driver dei dispositivi, i servizi e l'interfaccia utente svolgono ruoli cruciali e interconnessi.
Il Kernel
Il kernel è il cuore del sistema operativo Windows. Esso funziona come intermediario tra l'hardware e il software, gestendo risorse di sistema e garantendo che tutte le operazioni vengano eseguite in modo fluido e sicuro. Una delle principali funzioni del kernel è la gestione della memoria, che include l'allocazione e la deallocazione delle risorse di memoria per le varie applicazioni in esecuzione. Inoltre, il kernel gestisce i processi, coordinando l'esecuzione dei vari task e garantendo che ogni applicazione riceva il tempo di processore necessario.
La gestione delle interruzioni è un altro compito fondamentale del kernel. Le interruzioni sono segnali inviati dall'hardware o dal software che richiedono l'attenzione immediata del processore. Il kernel gestisce queste interruzioni, assicurandosi che vengano trattate in modo efficiente per mantenere il sistema reattivo.
I Driver dei Dispositivi
I driver dei dispositivi sono software specializzati che permettono al sistema operativo di comunicare con l'hardware del computer. Ogni periferica, come stampanti, schede grafiche, hard disk e tastiere, richiede un driver specifico per funzionare correttamente. I driver agiscono come traduttori, convertendo i comandi del sistema operativo in istruzioni comprensibili per l'hardware.
Senza i driver dei dispositivi, il sistema operativo non sarebbe in grado di riconoscere e utilizzare l'hardware, compromettendo così la funzionalità complessiva del computer. L'aggiornamento regolare dei driver è essenziale per garantire la compatibilità con le nuove versioni del sistema operativo e per migliorare le prestazioni e la stabilità del sistema.
I Servizi
I servizi di Windows sono applicazioni di sistema che operano in background per eseguire una vasta gamma di funzioni essenziali. A differenza delle normali applicazioni, i servizi non hanno un'interfaccia utente visibile e spesso si avviano automaticamente all'accensione del computer.
Alcuni esempi di servizi di Windows includono il Servizio di aggiornamento di Windows, che gestisce il download e l'installazione degli aggiornamenti di sistema, e il Servizio di gestione account, che gestisce le informazioni sugli utenti e le loro autorizzazioni. I servizi sono cruciali per mantenere il sistema operativo funzionante senza intoppi, fornendo supporto continuo e automatizzato alle applicazioni e alle funzionalità del sistema.
L'Interfaccia Utente
L'interfaccia utente (UI) è l'aspetto visibile del sistema operativo con cui gli utenti interagiscono direttamente. In Windows, l'interfaccia utente è progettata per essere intuitiva e facile da usare, consentendo agli utenti di accedere rapidamente alle applicazioni, ai file e alle impostazioni di sistema.
Elementi chiave dell'interfaccia utente di Windows includono il desktop, le finestre di applicazione, la barra delle applicazioni e il menu Start. Il desktop funge da spazio di lavoro principale, dove gli utenti possono organizzare icone e file. Le finestre di applicazione permettono agli utenti di visualizzare e interagire con più applicazioni contemporaneamente, mentre la barra delle applicazioni e il menu Start offrono un accesso rapido alle applicazioni utilizzate di frequente e alle impostazioni di sistema.
La UI di Windows ha subito numerose evoluzioni nel corso degli anni, migliorando costantemente in termini di usabilità e funzionalità. Dalle versioni classiche come Windows 95 e Windows XP, fino alle moderne interfacce di Windows 10 e Windows 11, l'obiettivo è sempre stato quello di fornire un'esperienza utente fluida e piacevole.
Interconnessione dei Componenti
Questi componenti core del sistema non operano in isolamento; piuttosto, lavorano in modo sinergico per garantire il funzionamento armonioso del sistema operativo. Il kernel, ad esempio, si avvale dei driver dei dispositivi per interfacciarsi con l'hardware, mentre i servizi supportano le operazioni di sistema in background senza interferire con l'esperienza dell'utente.
L'interfaccia utente, d'altro canto, permette agli utenti di interagire facilmente con il sistema, accedendo alle funzioni e ai servizi offerti dal kernel e dai driver. Questa interconnessione tra i componenti assicura che il sistema operativo possa gestire efficacemente le risorse, eseguire applicazioni in modo ottimale e fornire un ambiente stabile e reattivo per l'utente finale.
Conclusioni
In conclusione, i componenti core del sistema operativo Windows - il kernel, i driver dei dispositivi, i servizi e l'interfaccia utente - sono essenziali per il suo funzionamento. Ciascuno di questi elementi svolge un ruolo specifico e interconnesso, contribuendo a creare un ambiente di elaborazione efficiente, stabile e user-friendly. Comprendere l'importanza di questi componenti aiuta a apprezzare la complessità e l'ingegnosità che stanno alla base di uno dei sistemi operativi più utilizzati al mondo.
5. PERSONALIZZAZIONE
Windows offre ampie possibilità di personalizzazione per adattarsi alle esigenze di ogni utente.
Windows offre ampie possibilità di personalizzazione per adattarsi alle esigenze di ogni utente. La capacità di modificare e personalizzare l'aspetto e il funzionamento di Windows consente di creare un'esperienza unica e ottimizzata.
Temi e Colori
Uno dei modi più semplici per personalizzare Windows è attraverso i temi. Gli utenti possono scegliere tra una vasta gamma di temi preinstallati, oppure scaricarne di nuovi dal Microsoft Store. I temi possono includere combinazioni di colori, sfondi del desktop, suoni e persino salvaschermi. Inoltre, è possibile personalizzare i colori delle finestre, delle barre delle applicazioni e dei menu per riflettere i propri gusti.
Sfondi e Blocca Schermo
L'utente può scegliere immagini statiche o presentazioni di immagini come sfondo del desktop. Windows offre anche la possibilità di sincronizzare gli sfondi tra diversi dispositivi tramite l'account Microsoft. La schermata di blocco può essere personalizzata con immagini, presentazioni e informazioni rapide dalle app.
Barra delle Applicazioni e Menu Start
La barra delle applicazioni può essere modificata in termini di posizione, dimensioni e contenuto. È possibile aggiungere, rimuovere e riposizionare icone a proprio piacimento. Il menu Start è altamente personalizzabile: gli utenti possono aggiungere, rimuovere o ridimensionare le piastrelle delle app, organizzandole in gruppi e cartelle.
Esplora File
Anche Esplora File può essere personalizzato. Gli utenti possono scegliere quali colonne visualizzare, come ordinare i file e quali cartelle mostrare nella barra di accesso rapido. È possibile salvare le viste preferite per un accesso rapido e utilizzare layout diversi in base alle proprie esigenze lavorative.
Accessibilità
Windows include numerose opzioni di accessibilità che possono essere personalizzate per migliorare l'usabilità per persone con disabilità. Queste opzioni includono la possibilità di ingrandire il testo, utilizzare un tema ad alto contrasto, attivare la lettura dello schermo e molto altro.
Notifiche e Azioni Rapide
Il Centro Notifiche di Windows può essere personalizzato per mostrare solo le notifiche più rilevanti per l'utente. Le Azioni Rapide possono essere configurate per fornire un accesso immediato alle impostazioni più utilizzate, come la modalità aereo, il Wi-Fi e il Bluetooth.
Account Utente
Gli utenti possono personalizzare i propri account con immagini, PIN, password grafiche e l'utilizzo del riconoscimento facciale o delle impronte digitali per l'accesso. È anche possibile sincronizzare le impostazioni tra diversi dispositivi utilizzando l'account Microsoft.
Impostazioni di Sistema
Le impostazioni di sistema offrono un'ampia gamma di opzioni per la personalizzazione, inclusi gli aggiornamenti automatici, le impostazioni di sicurezza, la gestione delle risorse di sistema e altro ancora. Gli utenti possono configurare questi aspetti per ottimizzare le prestazioni e la sicurezza dei propri dispositivi.
Widget e Applicazioni
Windows supporta l'uso di widget che possono essere aggiunti al desktop per un accesso rapido a informazioni come il meteo, le notizie e le attività. Anche le applicazioni possono essere personalizzate con impostazioni specifiche per migliorare l'esperienza d'uso.
Multitasking e Desktop Virtuali
Windows offre funzionalità di multitasking avanzate, come il docking delle finestre e i desktop virtuali, che possono essere personalizzati per migliorare la produttività. Gli utenti possono creare più desktop virtuali per organizzare meglio le proprie attività e passare facilmente da un desktop all'altro.
Barra di Ricerca e Cortana
La barra di ricerca di Windows può essere personalizzata per mostrare solo i risultati più rilevanti, mentre Cortana, l'assistente virtuale di Windows, può essere configurata per rispondere ai comandi vocali e fornire suggerimenti personalizzati in base alle abitudini d'uso dell'utente.
Privacy e Sicurezza
Le impostazioni di privacy e sicurezza di Windows sono altamente personalizzabili. Gli utenti possono controllare quali informazioni vengono condivise con Microsoft e con le app, gestire le autorizzazioni delle app, e configurare le opzioni di sicurezza per proteggere i propri dati e dispositivi.
Personalizzazione delle Applicazioni
Oltre alle impostazioni di sistema, molte applicazioni di Windows offrono opzioni di personalizzazione. Gli utenti possono modificare le impostazioni di visualizzazione, le preferenze di notifica e altre opzioni per personalizzare l'esperienza d'uso delle singole app.
Conclusione
La personalizzazione di Windows consente agli utenti di creare un ambiente di lavoro e di svago perfettamente in linea con le proprie esigenze e preferenze. Le numerose opzioni disponibili permettono di ottimizzare l'aspetto, la funzionalità e la sicurezza del sistema operativo, offrendo un'esperienza d'uso unica e su misura per ciascun utente. Con Windows, ogni dettaglio può essere adattato per garantire il massimo comfort e produttività.
6. SICUREZZA
Proteggere il proprio dispositivo con software antivirus e la propria privacy con servizi VPN è essenziale.
Introduzione
Nel mondo digitale odierno, la sicurezza informatica è diventata una priorità cruciale per utenti privati e aziende. Con la crescente minaccia di cyberattacchi, proteggere il proprio dispositivo Windows con software antivirus e salvaguardare la propria privacy con servizi VPN è essenziale. Questo documento esplorerà l'importanza di queste misure di sicurezza, offrendo una guida completa su come implementarle efficacemente.
Perché è Importante la Sicurezza su Windows
Windows è uno dei sistemi operativi più usati al mondo, il che lo rende un bersaglio frequente per i cybercriminali. Proteggere il proprio dispositivo è fondamentale non solo per prevenire furti di dati, ma anche per evitare danni che potrebbero compromettere l'integrità del sistema e la produttività.
Software Antivirus: Una Barriera Contro le Minacce
Un software antivirus è uno strumento indispensabile per la protezione del proprio dispositivo Windows. Ecco alcune delle sue funzioni principali:
· Rilevamento e Rimozione di Malware: Gli antivirus sono progettati per identificare, bloccare e rimuovere software dannosi come virus, trojan, worm e ransomware.
· Scansioni Programmabili: Permettono di impostare scansioni automatiche a intervalli regolari per garantire una protezione continua.
· Protezione in Tempo Reale: Monitorano costantemente il sistema per rilevare e neutralizzare le minacce in tempo reale.
· Aggiornamenti Automatici: Mantengono il database delle definizioni dei virus aggiornato per proteggere da nuove minacce.
Servizi VPN: Salvaguardare la Privacy
Un altro componente essenziale della sicurezza su Windows è l'uso dei servizi VPN (Virtual Private Network). Questi servizi offrono molteplici vantaggi:
· Anonimato Online: Nascondono l'indirizzo IP dell'utente, rendendo difficile per i terzi tracciare le attività online.
· Crittografia del Traffico: Proteggono i dati trasmessi su internet tramite crittografia, impedendo che siano intercettati da malintenzionati.
· Accesso a Contenuti Geobloccati: Permettono di accedere a contenuti e servizi disponibili solo in determinate regioni geografiche.
· Protezione su Reti Wi-Fi Pubbliche: Offrono una protezione aggiuntiva quando ci si connette a reti Wi-Fi pubbliche, notoriamente meno sicure.
Migliori Pratiche per l'Utilizzo di Antivirus e VPN
Per massimizzare l'efficacia di queste soluzioni di sicurezza, è importante seguire alcune migliori pratiche:
· Scegliere Software Affidabili: Optare per antivirus e servizi VPN di fornitori rinomati e affidabili.
· Mantenere il Software Aggiornato: Assicurarsi che sia l'antivirus che il client VPN siano sempre aggiornati all'ultima versione disponibile.
· Eseguire Scansioni Regolari: Programmare scansioni antivirus regolari e verificare periodicamente la connessione VPN.
· Configurare Impostazioni di Sicurezza Avanzate: Utilizzare le impostazioni avanzate per rafforzare ulteriormente la protezione offerta da antivirus e VPN.
· Essere Vigili: Prestare attenzione ai segnali di comportamenti sospetti o anomalie nel dispositivo.
Conclusione
La protezione del dispositivo e della privacy su Windows richiede un approccio proattivo e multilivello. L'uso combinato di software antivirus e servizi VPN rappresenta una strategia efficace per proteggere i propri dati e mantenere la propria attività online sicura e privata. Implementare queste tecnologie e seguire le migliori pratiche consigliate permette di navigare in tutta tranquillità, riducendo significativamente i rischi di cyberattacchi.
7. STRUMENTI DI PRODUTTIVITÀ
Windows include strumenti come calendari, elaboratori di testi e fogli di calcolo.
Windows offre una vasta gamma di strumenti di produttività progettati per aiutare gli utenti a gestire il loro tempo, organizzare le attività, e svolgere lavori complessi con maggiore efficienza. Tra questi strumenti troviamo calendari, elaboratori di testi e fogli di calcolo, ognuno con le proprie funzionalità specifiche che contribuiscono a rendere la vita lavorativa e personale più ordinata e meno stressante.
Calendari
Uno degli strumenti più utili in Windows per la gestione del tempo è il calendario. Il calendario di Windows è integrato con l'applicazione di posta elettronica e offre una serie di funzionalità avanzate per aiutare gli utenti a pianificare e gestire le proprie attività quotidiane. Con il calendario di Windows, è possibile:
· Creare eventi e appuntamenti con facilità
· Impostare promemoria per non dimenticare scadenze importanti
· Sincronizzare il calendario con altri dispositivi e applicazioni
· Condividere il calendario con colleghi e familiari per una migliore coordinazione
· Organizzare riunioni e inviare inviti direttamente dall'applicazione
Elaboratori di Testi
Gli elaboratori di testi sono fondamentali per la creazione e la modifica di documenti. Microsoft Word, parte del pacchetto Office incluso in molti sistemi Windows, è uno degli elaboratori di testi più potenti e versatili disponibili. Le sue caratteristiche principali includono:
· Strumenti di formattazione avanzata per creare documenti professionali
· Opzioni di correzione automatica per migliorare l'accuratezza del testo
· Funzioni di collaborazione che permettono a più utenti di lavorare sullo stesso documento in tempo reale
· Modelli predefiniti per facilitare la creazione di lettere, relazioni, CV e altri documenti
· Integrazione con altri strumenti di Office come Excel e PowerPoint per una maggiore produttività
Fogli di Calcolo
I fogli di calcolo sono essenziali per l'analisi dei dati, la gestione dei budget e la creazione di grafici e tabelle. Microsoft Excel, un altro componente del pacchetto Office, è uno strumento potente e versatile per lavorare con i dati. Le sue principali funzionalità includono:
· Capacità di gestire grandi quantità di dati tramite tabelle pivot e formule avanzate
· Strumenti per la creazione di grafici e diagrammi professionali
· Funzioni di analisi statistica e finanziaria
· Possibilità di automatizzare le operazioni ripetitive tramite macro
· Integrazione con altre applicazioni di Office per importare ed esportare dati facilmente
Strumenti di Collaborazione
Windows offre anche una serie di strumenti di collaborazione per facilitare il lavoro di squadra e migliorare la comunicazione. Tra questi strumenti troviamo:
· Microsoft Teams: una piattaforma di comunicazione e collaborazione che include chat, videochiamate, condivisione di file e altro ancora
· OneDrive: un servizio di archiviazione cloud che consente agli utenti di salvare, accedere e condividere i propri file da qualsiasi dispositivo
· SharePoint: una piattaforma di gestione dei documenti e collaborazione online che permette alle organizzazioni di creare siti web per la condivisione di informazioni
Applicazioni di Pianificazione e Note
Per aiutare gli utenti a tenere traccia delle loro idee e organizzare le loro attività, Windows offre anche diverse applicazioni di pianificazione e note, tra cui:
· Microsoft To Do: un'applicazione per la gestione delle attività che consente di creare elenchi di cose da fare, impostare scadenze e promemoria
· Sticky Notes: un'applicazione semplice ma efficace per creare note rapide e promemoria sul desktop
· OneNote: un'applicazione di presa di appunti avanzata che permette di organizzare le note in taccuini, sezioni e pagine
Conclusione
Gli strumenti di produttività inclusi in Windows sono progettati per aiutare gli utenti a lavorare in modo più efficiente e organizzato. Sia che si tratti di gestire il proprio tempo, creare documenti, analizzare dati, o collaborare con colleghi, Windows offre una vasta gamma di applicazioni e funzionalità per soddisfare le diverse esigenze degli utenti. Utilizzando questi strumenti, è possibile migliorare significativamente la propria produttività e ridurre lo stress associato alla gestione delle attività quotidiane.
8. AGGIORNAMENTI E PATCH
Regolari aggiornamenti migliorano la sicurezza e le prestazioni del sistema.
Introduzione
Gli aggiornamenti e le patch sono elementi essenziali per mantenere un sistema operativo Windows efficiente, sicuro e all'avanguardia. Microsoft rilascia regolarmente aggiornamenti per affrontare vulnerabilità di sicurezza, migliorare le prestazioni e introdurre nuove funzionalità. Questo documento esplorerà l'importanza di questi aggiornamenti, spiegando come contribuiscono alla sicurezza e al funzionamento ottimale del sistema.
Il Ciclo di Vita degli Aggiornamenti
Gli aggiornamenti di Windows seguono un ciclo di vita ben definito, che include diverse fasi dalla progettazione al rilascio. Generalmente, gli aggiornamenti vengono rilasciati una volta al mese, durante il cosiddetto "Patch Tuesday". Tuttavia, in caso di emergenze o vulnerabilità critiche, Microsoft può rilasciare aggiornamenti fuori ciclo.
Tipi di Aggiornamenti
Gli aggiornamenti di Windows si dividono principalmente in due categorie:
· Aggiornamenti di Sicurezza: Questi aggiornamenti sono progettati per correggere le vulnerabilità che potrebbero essere sfruttate da malware o hacker. Sono essenziali per proteggere i dati e mantenere la privacy degli utenti.
· Aggiornamenti di Funzionalità: Questi aggiornamenti introducono nuove caratteristiche, migliorano le applicazioni esistenti e affinano l'interfaccia utente. Possono includere miglioramenti alla stabilità e alle prestazioni del sistema.
Importanza degli Aggiornamenti di Sicurezza
Le vulnerabilità di sicurezza rappresentano il principale vettore d'attacco per i cybercriminali. Gli aggiornamenti di sicurezza sono cruciali per chiudere queste falle e prevenire intrusioni. Ogni patch di sicurezza applicata riduce il rischio di attacchi informatici, proteggendo così dati sensibili e mantenendo l'integrità del sistema.
Prevenzione delle Minacce
Gli aggiornamenti di sicurezza includono correzioni per le vulnerabilità scoperte di recente, proteggendo il sistema da minacce note come virus, trojan e ransomware. Senza questi aggiornamenti, il sistema rimarrebbe esposto a potenziali attacchi che possono compromettere seriamente le sue funzionalità.
Protezione dei Dati
La protezione delle informazioni personali e aziendali è una priorità. Gli aggiornamenti di sicurezza garantiscono che i dati degli utenti non siano accessibili a terzi non autorizzati, mantenendo la riservatezza e l'integrità delle informazioni.
Ottimizzazione delle Prestazioni
Gli aggiornamenti non si limitano solo alla sicurezza, ma migliorano anche le prestazioni complessive del sistema. Correggono bug, ottimizzano l'uso delle risorse e migliorano la compatibilità con hardware e software.
Correzione di Bug
I bug sono inevitabili in qualsiasi software complesso, come un sistema operativo. Gli aggiornamenti mirano a risolvere questi problemi, migliorando la stabilità e l'affidabilità del sistema operativo.
Miglioramenti delle Prestazioni
Con il tempo, i miglioramenti incrementali apportati dagli aggiornamenti cumulativi possono significativamente aumentare la velocità e la reattività del sistema. Questo si traduce in un'esperienza utente più fluida e soddisfacente.
Aggiornamenti di Funzionalità
Gli aggiornamenti di funzionalità portano innovazione e miglioramenti estetici ed ergonomici. Possono introdurre nuove applicazioni, migliorare quelle esistenti e rendere il sistema operativo più intuitivo e facile da usare.
Nuove Caratteristiche
In ogni aggiornamento di funzionalità, Microsoft tende a introdurre nuove applicazioni e servizi che migliorano l'esperienza utente. Ad esempio, integrazioni con servizi cloud, miglioramenti di Cortana, o nuovi strumenti per la produttività.
Miglioramenti Continuativi
Oltre a nuove caratteristiche, gli aggiornamenti continuano a perfezionare quelle esistenti. Questo potrebbe includere miglioramenti nell'interfaccia utente, modifiche al layout del menu Start, o aggiornamenti di applicazioni come Microsoft Edge.
9. SUPPORTO HARDWARE
Windows supporta una vasta gamma di hardware grazie ai suoi driver compatibili.
Windows è noto per il suo ampio supporto hardware, una caratteristica che lo rende uno dei sistemi operativi più versatili e utilizzati al mondo. Grazie alla sua compatibilità con una vasta gamma di dispositivi, Windows offre agli utenti la flessibilità di scegliere tra numerosi componenti hardware per soddisfare le loro esigenze specifiche.
Compatibilità e Drivers
Uno degli elementi chiave che permette a Windows di supportare così tanti dispositivi hardware è la sua robusta infrastruttura di driver. I driver sono programmi software che permettono al sistema operativo e agli hardware di comunicare tra loro. Windows include una vasta libreria di driver compatibili che vengono costantemente aggiornati per supportare nuovi dispositivi.
Driver Preinstallati
Quando installi Windows, molti driver di base sono preinstallati. Questi driver coprono una vasta gamma di dispositivi comuni come schede grafiche, schede audio, periferiche di rete e stampanti. Questo significa che, nella maggior parte dei casi, puoi collegare un nuovo dispositivo e iniziare a usarlo immediatamente senza dover scaricare e installare driver aggiuntivi.
Windows Update
Windows Update gioca un ruolo cruciale nel mantenere il supporto hardware aggiornato. Microsoft rilascia regolarmente aggiornamenti che includono nuovi driver o miglioramenti ai driver esistenti. Questo assicura che il tuo sistema rimanga compatibile con i nuovi dispositivi hardware man mano che vengono rilasciati sul mercato.
Gestione dei Dispositivi
La Gestione dei Dispositivi di Windows è uno strumento utile che consente agli utenti di visualizzare e gestire tutti i dispositivi hardware collegati al loro computer. Da qui, è possibile aggiornare i driver, disinstallare dispositivi obsoleti o problematici e visualizzare dettagli specifici sui componenti hardware.
Driver Firmati
Per garantire la sicurezza e la stabilità del sistema, Windows richiede l'uso di driver firmati digitalmente. I driver firmati sono stati verificati per autenticità e integrità, riducendo il rischio di problemi di compatibilità e migliorando la sicurezza generale del sistema.
Supporto Hardware Esteso
Oltre ai driver forniti da Microsoft, molti produttori di hardware offrono i propri driver e software di supporto. Questi driver sono spesso ottimizzati per sfruttare al massimo le capacità dei componenti hardware specifici e possono essere scaricati dai siti web dei produttori.
Supporto per Periferiche di Input
Windows supporta una vasta gamma di periferiche di input, tra cui tastiere, mouse, touchpad, e dispositivi avanzati come tavolette grafiche e controller di gioco. I driver per questi dispositivi assicurano che ogni pressione di tasto, movimento del mouse o tocco sul touchpad venga interpretato correttamente dal sistema operativo.
Supporto per Schede Grafiche
Le schede grafiche sono essenziali per tutto, dalla navigazione web di base al gaming ad alte prestazioni. Windows supporta una varietà di schede grafiche grazie ai driver forniti da produttori come NVIDIA, AMD e Intel. Questi driver sono ottimizzati per offrire le migliori prestazioni e stabilità possibili.
Supporto per Dispositivi di Archiviazione
Windows offre supporto per una vasta gamma di soluzioni di archiviazione, dalle tradizionali unità HDD alle più recenti unità SSD, incluse le configurazioni RAID e le soluzioni di archiviazione esterna come le unità USB e le schede SD. I driver per questi dispositivi garantiscono trasferimenti di dati efficienti e affidabili.
Supporto per Stampanti e Scanner
Stampanti e scanner sono dispositivi per ufficio essenziali. Windows supporta una vasta gamma di questi dispositivi grazie ai driver universali per stampanti e scanner, che permettono di utilizzare funzionalità avanzate come la stampa a colori, la scansione ad alta risoluzione e la gestione dei documenti.
Supporto per Dispositivi Audio
Il supporto per dispositivi audio in Windows copre tutto, dalle schede audio integrate alle soluzioni audio professionali. I driver audio assicurano che il suono venga riprodotto con chiarezza e fedeltà, indipendentemente dal dispositivo utilizzato, sia esso un paio di cuffie o un sistema di altoparlanti surround.
Conclusioni
Il supporto hardware esteso di Windows rappresenta uno dei suoi punti di forza principali. Grazie ai driver preinstallati, agli aggiornamenti costanti tramite Windows Update, e alla collaborazione con produttori di hardware, Windows è in grado di offrire una esperienza utente fluida e priva di problemi. Gli utenti possono essere certi che quasi qualsiasi dispositivo hardware che scelgono di utilizzare sarà compatibile con il loro sistema Windows, permettendo loro di concentrarsi su ciò che è veramente importante: la produttività e la creatività.
10. GIOCHI E INTRATTENIMENTO
Windows è una piattaforma popolare per il gaming e altre forme di intrattenimento.
Windows è una delle piattaforme più popolari per il gaming e l'intrattenimento digitale. Da anni, offre agli utenti una vasta gamma di giochi, programmi e servizi che arricchiscono l'esperienza di utilizzo del computer. Con il passare del tempo, Windows ha migliorato notevolmente le sue capacità grafiche, sonore e di connettività, rendendolo il sistema operativo preferito per molti appassionati di videogiochi e altre forme di intrattenimento.
La storia del gaming su Windows
Il viaggio di Windows nel mondo del gaming inizia negli anni '90 con il rilascio di Windows 95, che ha portato una serie di innovazioni nel campo dell'informatica personale. Con l'introduzione del sistema DirectX, Microsoft ha reso più semplice per gli sviluppatori creare giochi con grafica avanzata e suoni di alta qualità. Questo ha dato il via all'era dei giochi per PC, con titoli iconici come "Age of Empires", "Flight Simulator" e "Doom" che hanno catturato l'immaginazione di milioni di giocatori in tutto il mondo.
Lo sviluppo di DirectX
DirectX è stato un punto di svolta per il gaming su Windows. Questa serie di API (Application Programming Interface) ha permesso agli sviluppatori di accedere direttamente all'hardware del computer, migliorando così le prestazioni grafiche e sonore dei giochi. Con ogni nuova versione di DirectX, Microsoft ha introdotto miglioramenti significativi, rendendo i giochi sempre più realistici e immersivi.
Il gaming moderno su Windows
Oggi, Windows rimane una delle migliori piattaforme per il gaming grazie alla sua compatibilità con una vasta gamma di hardware e software. I PC da gaming, equipaggiati con potenti processori, schede grafiche avanzate e ampie capacità di memoria, offrono esperienze di gioco senza pari. Inoltre, la piattaforma Windows supporta tecnologie come il ray tracing, che rende le immagini dei giochi incredibilmente realistiche.
Steam e altre piattaforme di distribuzione digitale
Uno dei fattori chiave del successo del gaming su Windows è la disponibilità di piattaforme di distribuzione digitale come Steam, Epic Games Store, e Microsoft Store. Queste piattaforme offrono migliaia di giochi, dai titoli tripla A ai giochi indie, disponibili per il download immediato. Gli utenti possono acquistare, scaricare e giocare ai loro giochi preferiti con facilità, e spesso approfittare di sconti e offerte speciali.
Il ruolo degli eSports
Gli eSports hanno avuto un enorme impatto sul gaming su Windows. Molti dei giochi più popolari negli eSports, come "League of Legends", "Counter-Strike: Global Offensive" e "Dota 2", sono sviluppati e ottimizzati per Windows. Le competizioni e i tornei di eSports attirano milioni di spettatori in tutto il mondo, sia in presenza che online, contribuendo a consolidare lo status di Windows come piattaforma di riferimento per il gaming competitivo.
Intrattenimento oltre il gaming
Oltre al gaming, Windows offre una vasta gamma di opzioni per l'intrattenimento. Gli utenti possono godersi film, musica, programmi TV e altro ancora grazie a una varietà di applicazioni e servizi disponibili sulla piattaforma.
Streaming di contenuti
Servizi di streaming come Netflix, Hulu, Disney+, e Amazon Prime Video sono facilmente accessibili su Windows. Queste piattaforme permettono agli utenti di guardare i loro film e programmi TV preferiti in alta definizione, con funzionalità di streaming fluide e intuitive.
Musica e podcast
Windows supporta una serie di applicazioni per la musica e i podcast, come Spotify, Apple Music, e Google Podcasts. Gli utenti possono creare playlist personalizzate, scoprire nuovi artisti e ascoltare i loro podcast preferiti direttamente dal loro PC. Inoltre, Windows Media Player e Groove Music offrono ulteriori opzioni per la gestione e la riproduzione di file musicali.
Software di creazione e editing
Per coloro che amano creare contenuti, Windows offre una vasta gamma di software di editing video, audio e grafico. Programmi come Adobe Premiere Pro, Audacity e Photoshop permettono agli utenti di esprimere la loro creatività e produrre contenuti di alta qualità. Che si tratti di montare un video, registrare un podcast o ritoccare una foto, Windows fornisce gli strumenti necessari per ogni tipo di progetto creativo.
Il futuro dell'intrattenimento su Windows
Il futuro dell'intrattenimento su Windows appare luminoso, con continue innovazioni e miglioramenti in arrivo. Microsoft continua a investire in nuove tecnologie e funzionalità per migliorare l'esperienza utente, sia nel gaming che in altre forme di intrattenimento.
La realtà virtuale e aumentata
La realtà virtuale (VR) e la realtà aumentata (AR) rappresentano una frontiera entusiasmante per il gaming e l'intrattenimento su Windows. Con dispositivi come gli Oculus Rift e HoloLens, gli utenti possono immergersi in mondi virtuali, partecipare a esperienze interattive e esplorare nuovi modi di intrattenimento.
Il cloud gaming
Il cloud gaming è un'altra area di crescita per Windows. Servizi come Xbox Game Pass Ultimate e NVIDIA GeForce Now permettono agli utenti di giocare a giochi di alta qualità in streaming direttamente dai loro dispositivi Windows, senza la necessità di hardware potente. Questo rende il gaming più accessibile e conveniente per un numero sempre maggiore di persone.
Intelligenza artificiale e personalizzazione
L'intelligenza artificiale (AI) sta giocando un ruolo crescente nell'intrattenimento su Windows. Dalle raccomandazioni personalizzate di giochi e contenuti, ai miglioramenti nelle prestazioni e nella grafica, l'AI sta trasformando il modo in cui gli utenti interagiscono con il loro PC. Microsoft continua a esplorare nuove applicazioni dell'AI per offrire esperienze più coinvolgenti e su misura.
Conclusione
Windows è e continuerà ad essere una piattaforma leader per il gaming e l'intrattenimento. Con una storia ricca di innovazione e un futuro pieno di possibilità, offre agli utenti innumerevoli modi per divertirsi, creare e connettersi. Che si tratti di giocare a un nuovo titolo, guardare un film in streaming o esplorare nuovi mondi virtuali, Windows rimane al centro dell'esperienza di intrattenimento digitale.
11. NAVIGAZIONE WEB
Browser come Microsoft Edge offrono un'esperienza di navigazione integrata e sicura.
Introduzione
Sul sistema operativo Windows, la navigazione web è un'esperienza fondamentale per milioni di utenti in tutto il mondo. Che si tratti di lavoro, studio o svago, accedere a internet tramite un web browser è una delle attività più comuni. Microsoft ha sviluppato Microsoft Edge, un browser pensato per offrire un'esperienza di navigazione web integrata e sicura.
Storia di Microsoft Edge
Microsoft Edge è stato introdotto nel 2015 come parte integrante di Windows 10, sostituendo Internet Explorer come browser predefinito. Fin dalla sua creazione, Edge è stato progettato per essere veloce, sicuro e compatibile con gli standard web moderni. Nel 2020, Microsoft ha rilasciato una versione completamente nuova di Edge basata sul progetto open-source Chromium, lo stesso motore utilizzato da Google Chrome.
Caratteristiche Principali
Velocità e Prestazioni
Microsoft Edge è noto per la sua velocità e reattività. Grazie all'uso del motore Chromium, il browser garantisce tempi di caricamento rapidi e un'esperienza di navigazione fluida. L'ottimizzazione delle risorse di sistema permette agli utenti di eseguire il browser senza rallentamenti, anche con molte schede aperte.
Interfaccia Utente
L'interfaccia utente di Microsoft Edge è pulita e intuitiva. Il design minimale consente agli utenti di concentrarsi sui contenuti web senza distrazioni. Le caratteristiche come le Collezioni, che permettono di organizzare e salvare pagine web per un accesso futuro, migliorano ulteriormente l'esperienza d'uso.
Sicurezza
La sicurezza è una priorità per Microsoft Edge. Il browser include protezioni integrate contro phishing e malware, avvertendo gli utenti quando visitano siti web potenzialmente pericolosi. Inoltre, Edge supporta funzioni di privacy avanzate come la modalità di navigazione InPrivate, che non salva la cronologia di navigazione e i cookie.
Compatibilità
Microsoft Edge offre una compatibilità eccellente con le estensioni del browser. Gli utenti possono installare estensioni sia dal Microsoft Store che dal Chrome Web Store, ampliando le funzionalità del browser secondo le proprie esigenze. Inoltre, Edge garantisce la compatibilità con vasta gamma di applicazioni web, garantendo una navigazione senza problemi.
Integrazione con Windows
Essendo sviluppato da Microsoft, Edge si integra perfettamente con il sistema operativo Windows. Questa integrazione permette agli utenti di sfruttare funzionalità come la sincronizzazione dei dati tra dispositivi, l'accesso rapido ai documenti di Office 365 e il supporto per le notifiche del sistema.
Strumenti di Produttività
Collezioni
Le Collezioni in Microsoft Edge permettono agli utenti di raccogliere, organizzare e condividere contenuti web. Questa funzione è particolarmente utile per chi deve effettuare ricerche o progetti, poiché consente di salvare pagine web, note e immagini in un unico posto.
Modalità Lettura
La Modalità Lettura di Edge rimuove gli elementi di distrazione dalle pagine web, come annunci pubblicitari e contenuti non essenziali, offrendo un'esperienza di lettura più pulita e focalizzata. Gli utenti possono anche personalizzare l'aspetto del testo per una maggiore comodità.
Integrazione con Office 365
Per gli utenti di Office 365, Microsoft Edge offre un'integrazione seamless con le applicazioni di produttività di Microsoft. È possibile accedere rapidamente a documenti, fogli di calcolo e presentazioni direttamente dal browser, migliorando l'efficienza e la produttività.
Privacy e Controllo
Strumenti di Privacy
Microsoft Edge mette a disposizione strumenti di privacy avanzati che permettono agli utenti di controllare e gestire i propri dati. Le opzioni di tracciamento e le impostazioni di privacy personalizzabili consentono di scegliere il livello di protezione desiderato.
Monitoraggio delle Password
Edge include una funzione di monitoraggio delle password che avverte gli utenti se le loro credenziali sono state compromesse in una violazione dei dati. Questa funzione aiuta a mantenere le informazioni personali al sicuro e a prevenire accessi non autorizzati.
Sincronizzazione dei Dati
La sincronizzazione dei dati tra dispositivi è una caratteristica fondamentale di Microsoft Edge. Gli utenti possono sincronizzare i propri segnalibri, impostazioni, password e cronologia di navigazione tra diversi dispositivi, garantendo un'esperienza di navigazione coerente e continua.
Conclusione
Microsoft Edge rappresenta un passo avanti significativo nella navigazione web su Windows. Con le sue caratteristiche avanzate, la sicurezza robusta e l'integrazione seamless con il sistema operativo, Edge offre un'esperienza di navigazione web che è sia potente che intuitiva. Gli utenti possono beneficiare di strumenti di produttività, opzioni di privacy avanzate e una compatibilità eccellente, rendendo Edge una scelta eccellente per la navigazione web quotidiana.
12. COMPATIBILITÀ CON LE APPLICAZIONI
La maggior parte delle applicazioni è progettata per essere compatibile con Windows.
Introduzione
La compatibilità delle applicazioni è un aspetto cruciale che influisce significativamente sulla scelta del sistema operativo da parte degli utenti. Con il termine "compatibilità", ci si riferisce alla capacità di un'applicazione di funzionare correttamente su un determinato sistema operativo senza errori o problemi di prestazioni. Nel contesto dei sistemi operativi, Windows di Microsoft è senza dubbio il leader di mercato, e la maggior parte delle applicazioni è progettata per essere compatibile con questa piattaforma.
Windows: Il Dominio del Mercato
Windows è il sistema operativo più utilizzato al mondo, con una quota di mercato che supera il 70%. Questa predominanza ha reso Windows una scelta naturale per gli sviluppatori di applicazioni, che mirano a raggiungere il pubblico più ampio possibile. Di conseguenza, la maggior parte delle applicazioni, dai software di produttività ai giochi, è progettata con Windows in mente.
Vantaggi della Compatibilità con Windows
· Accesso a un'ampia base di utenti: Gli sviluppatori sanno che la loro applicazione sarà disponibile a milioni di utenti in tutto il mondo.
· Supporto esteso: Microsoft fornisce un forte supporto agli sviluppatori attraverso documentazione, strumenti di sviluppo e risorse per garantire che le applicazioni siano ottimizzate per Windows.
· Integrazione con altri servizi Microsoft: Applicazioni compatibili con Windows possono integrarsi facilmente con altri servizi e software Microsoft, come Office 365, Azure, e OneDrive, offrendo un'esperienza utente più fluida.
Tipi di Applicazioni Compatibili con Windows
La gamma di applicazioni compatibili con Windows è estremamente vasta e varia. Di seguito sono elencati alcuni dei principali tipi di applicazioni che gli utenti possono aspettarsi di trovare su questa piattaforma.
Software di Produttività
Windows è la piattaforma preferita per molti software di produttività. Programmi come Microsoft Office, Adobe Creative Suite e tantissimi altri strumenti di gestione e produttività sono progettati per funzionare in modo ottimale su Windows, sfruttando le caratteristiche e le funzionalità esclusive del sistema operativo.
Giochi
Il mondo dei giochi per computer è fortemente orientato verso Windows. La maggior parte dei videogiochi per PC è sviluppata per Windows, grazie alla sua architettura compatibile con DirectX, che offre prestazioni grafiche superiori. Piattaforme di distribuzione come Steam e Epic Games Store contano su Windows come sistema operativo principale.
Software Aziendale
Molti software aziendali e gestionali sono progettati per essere compatibili con Windows. Applicazioni come SAP, Oracle, e software di CRM come Salesforce spesso hanno versioni ottimizzate per Windows, che garantiscono prestazioni e sicurezza elevate.
Applicazioni Multimediali
Windows offre una vasta compatibilità con applicazioni multimediali, sia per la creazione che per la fruizione di contenuti. Programmi di editing video come Adobe Premiere e strumenti audio come Pro Tools sono ampiamente utilizzati su Windows, così come lettori multimediali come VLC e Windows Media Player.
Compatibilità con Altri Sistemi Operativi
Mentre Windows domina il mercato, esistono altri sistemi operativi come macOS e Linux che offrono compatibilità con un numero sempre crescente di applicazioni. Tuttavia, il numero di applicazioni native per questi sistemi è significativamente inferiore rispetto a quelle disponibili per Windows. Gli sviluppatori spesso devono adattare le loro applicazioni per garantire la compatibilità con più piattaforme, il che può comportare costi aggiuntivi e complessità tecnica.
MacOS
Apple ha sviluppato macOS con una forte enfasi sull'integrazione hardware-software. Sebbene molte applicazioni siano disponibili su macOS, spesso sono versioni adattate di software originariamente sviluppati per Windows. Tuttavia, ci sono settori come quello del design grafico e della produzione musicale dove macOS è molto popolare.
Linux
Linux è noto per la sua natura open source e la sua flessibilità. Alcune applicazioni popolari come Firefox, LibreOffice e GIMP sono disponibili per Linux. Tuttavia, la compatibilità con software commerciali rimane limitata rispetto a Windows. La comunità di Linux ha sviluppato strumenti come Wine per eseguire applicazioni Windows su Linux, ma con risultati misti.
Conclusione
In sintesi, la compatibilità delle applicazioni con Windows rappresenta un aspetto fondamentale che continua a consolidare la posizione dominante di questo sistema operativo nel mercato globale. La vasta gamma di applicazioni disponibili, il supporto esteso agli sviluppatori e l'integrazione con altri servizi di Microsoft rendono Windows una scelta preferita per molti utenti e sviluppatori. Sebbene altri sistemi operativi come macOS e Linux offrano alternative valide, la maggior parte delle applicazioni è progettata per essere compatibile con Windows, garantendo così una vasta base di utenti e una continua innovazione nel mondo del software.
13. ASSISTENZA E SUPPORTO
Microsoft offre un'ampia assistenza per gli utenti Windows attraverso vari canali.
Microsoft offre un'ampia gamma di servizi di assistenza e supporto per gli utenti di Windows, garantendo che ogni individuo possa ottenere l'aiuto necessario per risolvere problemi tecnici, migliorare l'utilizzo del sistema operativo e massimizzare la produttività. Questo approccio si concretizza attraverso vari canali, ciascuno studiato per rispondere a specifiche esigenze e preferenze degli utenti.
Supporto Online
Microsoft mette a disposizione un vasto assortimento di risorse online accessibili tramite il sito ufficiale. Qui, gli utenti possono trovare guide dettagliate, FAQ, video tutorial e articoli che coprono una vasta gamma di temi, dall'installazione e configurazione del sistema operativo alla risoluzione di problemi comuni. Il portale di supporto è strutturato in modo intuitivo, permettendo agli utenti di cercare rapidamente le informazioni di cui hanno bisogno.
Community di Supporto
All'interno del sito di supporto, Microsoft gestisce anche una vivace community online dove gli utenti possono porre domande e ottenere risposte da altri utenti esperti e membri del team di supporto Microsoft. Questa piattaforma di community è un luogo di condivisione delle conoscenze e di supporto reciproco, dove gli utenti possono trovare soluzioni a problemi specifici e condividere esperienze e suggerimenti.
Supporto Telefonico
Oltre alle risorse online, Microsoft offre un servizio di supporto telefonico. Gli utenti possono contattare direttamente il team di supporto per parlare con un tecnico qualificato che può fornire assistenza personalizzata. Questo servizio è particolarmente utile per problemi complessi che richiedono una diagnosi approfondita e una guida passo-passo.
Chat di Supporto
Un'altra opzione per ottenere assistenza è la chat di supporto, disponibile sul sito di Microsoft. Questo canale permette di comunicare in tempo reale con un operatore, ideale per chi preferisce una comunicazione scritta o necessita di risolvere problemi meno complessi. La chat di supporto offre risposte rapide e soluzioni immediate, migliorando l'efficienza del servizio clienti.
Supporto via Email
Per gli utenti che preferiscono descrivere dettagliatamente i loro problemi o richieste, il supporto via email è una valida opzione. Inviando una richiesta di supporto via email, gli utenti possono aspettarsi una risposta dettagliata e personalizzata da parte di un tecnico Microsoft. Questo metodo è utile per questioni che non necessitano di una risposta immediata e permette di allegare documenti o screenshot per una migliore comprensione del problema.
Centro di Assistenza Locale
In molte città, Microsoft dispone di centri di assistenza locale dove gli utenti possono ricevere supporto tecnico faccia a faccia. Questi centri sono equipaggiati con personale esperto in grado di assistere con problemi hardware e software, offrendo un servizio completo che include la riparazione e la consulenza tecnica.
Programmi di Supporto Avanzati
Per le aziende e gli utenti avanzati che necessitano di un supporto continuativo e dettagliato, Microsoft offre programmi di supporto avanzati. Questi programmi includono servizi come l'assistenza proattiva, la gestione delle patch, il supporto prioritario e la consulenza tecnica personalizzata. I programmi di supporto avanzati sono progettati per aiutare le aziende a ottimizzare l'uso delle tecnologie Microsoft e a risolvere rapidamente eventuali problemi.
Training e Formazione
Parte integrante del supporto offerto da Microsoft è il training e la formazione. Attraverso corsi online, webinar, e workshop, gli utenti possono apprendere come utilizzare al meglio Windows e le altre applicazioni Microsoft. Questi corsi sono disponibili per diversi livelli di competenza, dal principiante all'utente avanzato, e coprono una vasta gamma di argomenti per aiutare gli utenti a migliorare le loro competenze e a sfruttare al massimo le potenzialità del software.
Conclusione
In sintesi, Microsoft offre un'ampia assistenza per gli utenti di Windows attraverso vari canali, garantendo che ogni utente possa trovare il supporto di cui ha bisogno in modo rapido ed efficiente. Che si tratti di risorse online, supporto telefonico, chat, email, centri di assistenza locali, programmi di supporto avanzati o training, Microsoft si impegna a fornire un servizio di alta qualità per soddisfare le esigenze di tutti i suoi utenti.
14. ACCESSIBILITÀ
Funzionalità di accessibilità aiutano gli utenti con diverse esigenze a utilizzare il computer più facilmente.
Windows è noto per le sue ampie funzionalità di accessibilità, progettate per aiutare gli utenti con esigenze diverse a utilizzare il computer in modo più efficiente e confortevole. Queste funzionalità sono cruciali per garantire che tutti possano accedere alla tecnologia e sfruttarla al massimo. Vediamo alcune delle principali funzioni di accessibilità offerte da Windows.
Narratore
Narratore è uno screen reader integrato in Windows che legge ad alta voce il testo visualizzato sullo schermo e descrive gli eventi, come le notifiche o gli appuntamenti del calendario. Questa funzione è particolarmente utile per le persone non vedenti o ipovedenti.
Lente di Ingrandimento
La Lente di Ingrandimento è uno strumento che ingrandisce una parte dello schermo, facilitando la lettura e l'osservazione dei dettagli per chi ha difficoltà visive. Può essere utilizzata in modalità schermo intero, lente o docked.
Contrasto Elevato
Il Contrasto Elevato cambia i colori del display per aumentare il contrasto tra il testo e lo sfondo, rendendo il contenuto più leggibile per chi ha problemi di vista. Windows offre diverse combinazioni di colori ad alto contrasto tra cui scegliere.
Sottotitoli
Windows supporta i sottotitoli codificati, che possono essere personalizzati con diversi colori, dimensioni e sfondi per renderli più leggibili. Questa funzione è utile per le persone non udenti o con problemi di udito.
Assistente Vocale
Il Pannello di Controllo Accesso Facilitato include l'Assistente Vocale, che consente agli utenti di interagire con il computer utilizzando comandi vocali. Gli utenti possono aprire applicazioni, navigare su Internet e completare altre attività senza utilizzare una tastiera o un mouse.
Tastiera Su Schermo
La Tastiera Su Schermo è una tastiera virtuale che appare sullo schermo e può essere utilizzata con un mouse o un dispositivo di puntamento. È utile per chi ha difficoltà a utilizzare una tastiera fisica.
Filtro Colore
Il Filtro Colore aiuta le persone con daltonismo a distinguere tra i colori, applicando diversi filtri al display. Ci sono vari tipi di filtri disponibili, come il filtro rosso-verde, il filtro blu-giallo, e il filtro in scala di grigi.
Controllo Oculare
Il Controllo Oculare è una funzione all'avanguardia che consente agli utenti di controllare il computer con il movimento degli occhi. Richiede un dispositivo di tracciamento oculare, ma offre un modo rivoluzionario per gli utenti con disabilità motorie gravi di interagire con la tecnologia.
Facilitatore di Lettura
Il Facilitatore di Lettura è progettato per migliorare l'esperienza di lettura fornendo strumenti come la sintesi vocale, il dizionario, e la traduzione. Questa funzione è particolarmente utile per chi ha difficoltà di lettura o disturbi dell'apprendimento come la dislessia.
Accessibilità nel Browser Edge
Microsoft Edge, il browser di Windows, include diverse funzionalità di accessibilità, come la modalità di lettura immersiva che elimina le distrazioni, l'integrazione con il Narratore, e il supporto per i sottotitoli.
Centro Accessibilità
Il Centro Accessibilità di Windows è una hub centrale dove gli utenti possono configurare e personalizzare tutte le impostazioni di accessibilità. Offre tutorial e guide per aiutare gli utenti a sfruttare al meglio le funzionalità disponibili.
Supporto per Dispositivi Esterni
Windows supporta una vasta gamma di dispositivi esterni di accessibilità, come tastiere braille, trackball, joystick e altri strumenti specializzati, garantendo una maggiore versatilità per soddisfare le esigenze individuali.
Facilità di Accesso ai Documenti
Windows consente di creare e modificare documenti con formati accessibili, utilizzando strumenti come Microsoft Word, che offre opzioni per l'aggiunta di descrizioni alt per immagini, titoli strutturati, e altre caratteristiche che migliorano l'accessibilità.
Aiuto Cortana
Cortana, l'assistente digitale di Windows, può essere utilizzata per impostare promemoria, inviare email, cercare informazioni online e molto altro tramite comandi vocali, semplificando l'interazione con il computer per gli utenti con disabilità.
Formazione e Supporto
Microsoft fornisce risorse di formazione e supporto per aiutare gli utenti a comprendere e utilizzare le funzionalità di accessibilità di Windows. Questo include guide online, video tutorial, e assistenza tecnica dedicata.
Conclusione
Le funzionalità di accessibilità di Windows rappresentano un impegno significativo per rendere la tecnologia più inclusiva e accessibile a tutti. Grazie a queste opzioni, gli utenti con diverse esigenze possono utilizzare il computer in modo più efficace, migliorando la loro produttività e qualità della vita.
15. CLOUD E INTEGRAZIONE MOBILE
Windows si integra con servizi cloud come OneDrive e offre app per dispositivi mobili.
Nel mondo iperconnesso di oggi, l'integrazione tra i servizi cloud e i dispositivi mobili è diventata fondamentale per garantire un'esperienza utente fluida e senza interruzioni. Windows, con il suo sistema operativo versatile e le funzionalità avanzate, ha fatto passi da gigante in questo campo, offrendo soluzioni innovative come OneDrive e una gamma di app per dispositivi mobili.
La potenza di OneDrive
OneDrive è il servizio di archiviazione cloud di Microsoft che consente agli utenti di salvare, sincronizzare e condividere file di diversi tipi in modo semplice e sicuro. Grazie alla sua perfetta integrazione con il sistema operativo Windows, OneDrive offre numerosi vantaggi:
· Accessibilità: I file salvati su OneDrive sono accessibili da qualsiasi dispositivo connesso a Internet, garantendo che gli utenti possano lavorare sui loro documenti in qualsiasi momento e da qualsiasi luogo.
· Sincronizzazione automatica: Ogni volta che si salva o si modifica un file su OneDrive, le modifiche vengono automaticamente sincronizzate su tutti i dispositivi collegati. Questo elimina la preoccupazione di avere versioni obsolete dei documenti.
· Collaborazione: OneDrive permette di condividere file con colleghi e amici, favorendo la collaborazione in tempo reale. È possibile lavorare sullo stesso documento simultaneamente, vedere le modifiche apportate dagli altri utenti e lasciare commenti, tutto in tempo reale.
· Sicurezza: Microsoft implementa misure di sicurezza avanzate, come la crittografia e l'autenticazione a due fattori, per proteggere i dati degli utenti.
App per dispositivi mobili
Windows non si limita a integrarsi con i servizi cloud su desktop e laptop, ma estende queste funzionalità ai dispositivi mobili attraverso una serie di app dedicate:
OneDrive per dispositivi mobili
L'app OneDrive è disponibile per iOS e Android, permettendo agli utenti di accedere ai loro file archiviati nel cloud direttamente dal loro smartphone o tablet. Le caratteristiche principali includono:
· Caricamenti automatici: Le foto e i video possono essere caricati automaticamente su OneDrive, garantendo che i ricordi preziosi siano sempre salvati e accessibili.
· Scansione di documenti: L'app permette di scansionare documenti cartacei utilizzando la fotocamera del dispositivo, convertendoli in PDF e salvandoli automaticamente su OneDrive.
· Condivisione semplificata: È possibile condividere file e cartelle con un semplice link, senza dover inviare allegati pesanti tramite email.
· Accesso offline: Gli utenti possono selezionare file da rendere disponibili anche senza connessione Internet, garantendo accesso continuo ai documenti più importanti.
Office Mobile
Le app di Microsoft Office, tra cui Word, Excel e PowerPoint, sono disponibili anche in versione mobile. Queste app permettono agli utenti di creare e modificare documenti, fogli di calcolo e presentazioni direttamente sui loro dispositivi mobili, mantenendo la stessa qualità e funzionalità delle versioni desktop. Le caratteristiche includono:
· Compatibilità: I file creati o modificati sulle app mobili sono completamente compatibili con le versioni desktop, garantendo un'esperienza senza interruzioni.
· Integrazione con OneDrive: È possibile salvare direttamente su OneDrive, permettendo una sincronizzazione immediata dei documenti.
· Collaborazione: Gli utenti possono collaborare in tempo reale sui documenti, vedere le modifiche degli altri e lasciare commenti, tutto dal loro dispositivo mobile.
Microsoft Teams
Microsoft Teams è un'app potente che combina chat, videochiamate e collaborazione in un'unica piattaforma. Disponibile per dispositivi mobili, Teams permette agli utenti di rimanere connessi con i loro team ovunque si trovino. Le caratteristiche principali includono:
· Comunicazione: Chat individuali e di gruppo, videochiamate e chiamate vocali, tutto da un'unica app.
· Collaborazione: Condivisione di file, modifica collaborativa di documenti e gestione di progetti, tutto accessibile dal dispositivo mobile.
· Integrazione: Teams si integra perfettamente con OneDrive e Office, permettendo di accedere e lavorare sui file direttamente all'interno dell'app.
Conclusione
L'integrazione di Windows con i servizi cloud, come OneDrive, e l'offerta di app per dispositivi mobili, ha rivoluzionato il modo in cui gli utenti interagiscono con i loro dati e collaborano. Questa sinergia tra cloud e mobile garantisce un'esperienza utente senza interruzioni, migliorando la produttività e facilitando la vita quotidiana. Che si tratti di lavorare su documenti, condividere file o rimanere connessi con il proprio team, Windows e i suoi servizi mobile offrono soluzioni complete e innovative per le esigenze moderne.
16. VIRTUALIZZAZIONE
Strumenti come Hyper-V permettono di creare e gestire macchine virtuali.
La virtualizzazione è una tecnologia che permette di creare versioni virtuali di risorse fisiche, come server, storage e reti. In particolare, la virtualizzazione delle macchine è diventata uno strumento fondamentale nell'era moderna dell'informatica, consentendo agli amministratori di sistema e agli sviluppatori di creare ambienti di test, sviluppo e produzione in modo efficiente e sicuro.
Introduzione alla Virtualizzazione
La virtualizzazione si riferisce alla creazione di un ambiente virtuale, piuttosto che fisico, per l'esecuzione di software e sistemi operativi. Questo concetto permette l'esecuzione simultanea di più macchine virtuali (VM) su un singolo pezzo di hardware, riducendo i costi e migliorando l'utilizzo delle risorse.
Il ruolo di Windows nella Virtualizzazione
Windows, il sistema operativo sviluppato da Microsoft, ha integrato strumenti di virtualizzazione avanzati nelle sue versioni server e professionali. Uno degli strumenti più potenti e versatili offerti da Windows è Hyper-V.
Che Cos'è Hyper-V?
Hyper-V è una tecnologia di virtualizzazione sviluppata da Microsoft che consente la creazione e la gestione di macchine virtuali. Introdotto per la prima volta in Windows Server 2008, Hyper-V è diventato uno strumento essenziale per le infrastrutture IT moderne.
Funzionalità principali di Hyper-V
Hyper-V offre una serie di funzionalità avanzate che lo rendono una scelta ideale per la virtualizzazione:
· Creazione di macchine virtuali: Gli utenti possono creare macchine virtuali con configurazioni personalizzate, scegliendo il sistema operativo, la quantità di memoria, le CPU virtuali e altro ancora.
· Gestione delle risorse: Hyper-V permette di allocare e gestire le risorse hardware in modo efficiente, garantendo che ciascuna VM abbia le risorse necessarie per funzionare correttamente.
· Snapshot e checkpoint: Questi strumenti consentono di creare punti di ripristino delle VM, utili per il backup e il recupero in caso di problemi.
· Live Migration: Questa funzionalità permette di spostare VM in esecuzione tra host diversi senza tempi di inattività, migliorando la flessibilità e la disponibilità.
· Replica delle VM: Hyper-V supporta la replica delle VM per scopi di disaster recovery, assicurando che le copie delle VM siano sempre disponibili in un sito secondario.
Vantaggi dell'uso di Hyper-V
Utilizzare Hyper-V per la virtualizzazione offre numerosi vantaggi:
· Efficienza dei costi: La possibilità di eseguire più VM su un singolo server fisico riduce i costi hardware e operativi.
· Scalabilità: Hyper-V consente di scalare facilmente l'infrastruttura IT aggiungendo o rimuovendo VM secondo le necessità.
· Flessibilità: Gli amministratori possono creare ambienti di test e sviluppo isolati, facilitando il processo di sviluppo software e la risoluzione dei problemi.
· Alta disponibilità: Con funzionalità come Live Migration e la replica delle VM, Hyper-V assicura che i servizi rimangano disponibili anche in caso di guasti hardware.
Implementazione di Hyper-V
L'implementazione di Hyper-V su un server Windows è un processo relativamente semplice, ma richiede una pianificazione attenta. Ecco i passaggi principali:
Prerequisiti
Prima di installare Hyper-V, è necessario assicurarsi che il server soddisfi i seguenti requisiti:
· Un processore a 64 bit con supporto alla virtualizzazione hardware (Intel VT o AMD-V).
· Una quantità sufficiente di memoria RAM per ospitare sia il sistema operativo host che le VM.
· Spazio su disco sufficiente per archiviare le VM e il loro contenuto.
Installazione di Hyper-V
Per installare Hyper-V su Windows Server, è possibile utilizzare Server Manager seguendo questi passaggi:
· Aprire Server Manager e selezionare "Add roles and features".
· Seguire la procedura guidata e selezionare il ruolo Hyper-V.
· Completare l'installazione e riavviare il server se necessario.
Creazione di una macchina virtuale
Una volta installato Hyper-V, creare una nuova macchina virtuale è semplice:
· Aprire Hyper-V Manager.
· Selezionare l'host Hyper-V e scegliere "New" > "Virtual Machine".
· Seguire la procedura guidata per configurare la VM.
Conclusioni
Hyper-V rappresenta uno degli strumenti di virtualizzazione più potenti e versatili disponibili per gli utenti di Windows. Con la sua capacità di creare, gestire e replicare macchine virtuali, Hyper-V offre agli amministratori di sistema e agli sviluppatori un ambiente flessibile e scalabile per soddisfare le esigenze moderne dell'IT. La virtualizzazione, grazie a strumenti come Hyper-V, continua a trasformare il modo in cui le aziende gestiscono le proprie infrastrutture, migliorando l'efficienza, riducendo i costi e aumentando la disponibilità dei servizi.
In conclusione, Hyper-V non solo facilita la gestione delle risorse IT, ma rappresenta anche un passo avanti verso un futuro in cui la virtualizzazione diventerà sempre più centrale per le operazioni quotidiane delle aziende. Con l'evoluzione continua delle tecnologie di virtualizzazione, Hyper-V rimane all'avanguardia, pronto a rispondere alle sfide e alle opportunità del domani.
17. POWERSHELL E AUTOMAZIONE
PowerShell è uno strumento potente per l'automazione e la gestione del sistema.
Introduzione a Windows e PowerShell
Windows è uno dei sistemi operativi più utilizzati al mondo, sviluppato da Microsoft. Dal suo lancio iniziale, è diventato una piattaforma versatile e potente per utenti domestici, professionisti e aziende. Uno degli strumenti più potenti e flessibili che Windows offre per l'automazione e la gestione del sistema è PowerShell.
Cos'è PowerShell?
PowerShell è un framework di automazione delle attività e gestione della configurazione sviluppato da Microsoft. Consiste in una shell a riga di comando e un linguaggio di scripting associato. PowerShell è progettato per aiutare gli amministratori di sistema e i professionisti IT a controllare e automatizzare l'amministrazione del sistema operativo Windows e delle applicazioni che girano su Windows.
La storia di PowerShell
PowerShell è stato introdotto per la prima volta nel 2006 come parte di Windows Server 2008 e Windows Vista. Da allora, è stato continuamente aggiornato e migliorato, con la versione più recente denominata PowerShell Core, che è multipiattaforma e open-source.
Caratteristiche principali di PowerShell
Linguaggio di scripting
PowerShell utilizza un linguaggio di scripting potente e flessibile basato su .NET framework. Questo permette agli utenti di scrivere script complessi per automatizzare una vasta gamma di attività, dalla gestione dei file e delle directory alla configurazione dei servizi di rete.
Cmdlet
I cmdlet sono comandi leggeri utilizzati in PowerShell che eseguono azioni specifiche. Ogni cmdlet è progettato per un compito specifico e può essere combinato con altri cmdlet per eseguire operazioni più complesse. Ad esempio, il cmdlet `Get-Process` recupera informazioni sui processi in esecuzione, mentre `Stop-Process` termina un processo.
Pipeline
Una delle caratteristiche più potenti di PowerShell è la pipeline, che permette di passare i dati da un cmdlet all'altro in modo fluido. Questo consente di creare sequenze di comandi che possono eseguire operazioni complesse in modo efficiente.
Gestione remota
PowerShell supporta la gestione remota, consentendo agli amministratori di eseguire comandi su macchine remote senza dover accedere fisicamente ai server. Questo è particolarmente utile per la gestione di ambienti IT di grandi dimensioni.
Automazione con PowerShell
Automazione delle attività di sistema
PowerShell consente di automatizzare una vasta gamma di attività di sistema, come la gestione dei file, la configurazione dei servizi di rete, e la gestione degli utenti e dei gruppi. Questo riduce il tempo e gli sforzi necessari per eseguire queste operazioni manualmente.
Integrazione con altri strumenti
PowerShell può essere integrato con altri strumenti e applicazioni, come Microsoft Exchange, Active Directory e SQL Server. Questo permette di automatizzare compiti specifici legati a queste applicazioni, migliorando l'efficienza e riducendo gli errori.
Automazione delle operazioni di rete
Con PowerShell, è possibile automatizzare le operazioni di rete, come la configurazione dei dispositivi di rete, la gestione delle connessioni di rete e il monitoraggio delle prestazioni di rete. Questo è particolarmente utile in ambienti di rete complessi.
Creazione di script avanzati
Gli amministratori possono scrivere script avanzati in PowerShell per eseguire operazioni complesse, come la distribuzione di software, la configurazione dei server e la gestione delle politiche di sicurezza. Questi script possono essere programmati per essere eseguiti a intervalli regolari, garantendo che le operazioni critiche vengano eseguite automaticamente.
Vantaggi di PowerShell
Efficienza
Automatizzare le attività ripetitive con PowerShell aumenta l'efficienza, permettendo agli amministratori di concentrarsi su compiti più strategici e importanti.
Riduzione degli errori
Automatizzare i processi consente di ridurre gli errori umani che possono verificarsi durante l'esecuzione manuale delle operazioni. I script possono essere testati e verificati per assicurarsi che eseguano le operazioni correttamente ogni volta.
Scalabilità
PowerShell è altamente scalabile e può gestire ambienti di qualsiasi dimensione, dai piccoli uffici alle grandi aziende con migliaia di utenti e computer.
Flessibilità
PowerShell è estremamente flessibile e può essere utilizzato per automatizzare una vasta gamma di attività, dalle operazioni di base alla gestione avanzata del sistema.
Conclusione
PowerShell è uno strumento essenziale per qualsiasi amministratore di sistema o professionista IT che lavora con Windows. La sua capacità di automatizzare e gestire le operazioni di sistema in modo efficiente e affidabile lo rende indispensabile in un ambiente IT moderno. Che si tratti di gestire utenti, configurare servizi di rete o monitorare le prestazioni del sistema, PowerShell offre gli strumenti necessari per svolgere il lavoro in modo efficace e senza errori.
18. RETE E CONDIVISIONE
Windows facilita la condivisione di file e la connessione a reti.
Introduzione
In un'era digitale dove le informazioni e le risorse sono sempre più centralizzate e condivise, la capacità di connettersi a reti e condividere file in modo efficiente è diventata fondamentale. Windows, il sistema operativo sviluppato da Microsoft, offre una serie di strumenti e funzionalità che facilitano queste operazioni, rendendo la gestione delle reti e la condivisione di file accessibile a tutti, dai professionisti IT agli utenti domestici.
La connettività di rete in Windows
Tipologie di reti
Windows supporta una varietà di tipologie di reti, tra cui reti locali (LAN), reti wireless (Wi-Fi), e reti virtuali private (VPN). Queste opzioni permettono agli utenti di connettersi in modo sicuro e affidabile, sia che si trovino in ufficio, a casa o in movimento.
Configurazione della rete
La configurazione della rete in Windows è resa semplice grazie a una serie di wizard e strumenti intuitivi. Gli utenti possono facilmente aggiungere nuove connessioni di rete, configurare indirizzi IP statici o dinamici e gestire le impostazioni del firewall per garantire la sicurezza della rete.
Diagnostica e risoluzione dei problemi
Windows include strumenti di diagnostica integrati come il "Risolutore problemi di rete" che aiutano a identificare e risolvere problemi di connettività. Questi strumenti sono essenziali per mantenere una rete stabile e operativa, riducendo il tempo di inattività e migliorando la produttività.
Condivisione di file in Windows
Condivisione domestica
La funzionalità di Condivisione domestica di Windows permette agli utenti di condividere file e stampanti con altri computer sulla stessa rete domestica. Questa opzione è ideale per famiglie o piccoli uffici che desiderano condividere risorse senza dover configurare un server dedicato.
Gruppi di lavoro e domini
In ambienti aziendali, Windows supporta la condivisione di file attraverso gruppi di lavoro e domini. I gruppi di lavoro consentono una condivisione semplice tra computer pari, mentre i domini offrono una maggiore sicurezza e gestione centralizzata grazie ai server di dominio e ai controlli di accesso.
OneDrive e servizi cloud
Windows integra nativamente OneDrive, il servizio di cloud storage di Microsoft. OneDrive permette agli utenti di sincronizzare file tra dispositivi e accedere ai propri documenti da qualsiasi luogo con una connessione internet. Questa funzionalità è particolarmente utile per chi lavora in remoto o per chi desidera una soluzione di backup affidabile.
Strumenti avanzati per la condivisione
Impostazioni avanzate di condivisione
Windows offre una serie di impostazioni avanzate per la condivisione di file e cartelle. Gli utenti possono controllare chi ha accesso ai loro file, definire permessi di lettura e scrittura, e configurare la condivisione di cartelle nascosta per una maggiore sicurezza.
Gruppi Home
Sebbene Microsoft abbia rimosso i Gruppi Home dalle versioni più recenti di Windows, questa funzionalità rappresentava un modo semplice e intuitivo per condividere file e stampanti all'interno della stessa rete domestica. Gli utenti potevano creare un gruppo e aggiungere computer con pochi clic, facilitando la condivisione domestica.
Accesso remoto
Con Windows, è possibile accedere a file e applicazioni su un computer remoto tramite Desktop Remoto. Questa funzionalità è particolarmente utile per gli amministratori di sistema e per chi necessita di accedere al proprio computer da diverse postazioni.
Sicurezza nella condivisione di file
Protezione dei dati
Windows offre una serie di strumenti per proteggere i dati condivisi. La crittografia dei file, i permessi di accesso e le policy di sicurezza aiutano a garantire che solo gli utenti autorizzati possano accedere ai file sensibili.
Firewall e antivirus
Il firewall di Windows e Windows Defender, l'antivirus integrato, lavorano insieme per proteggere i computer dalle minacce online. Questi strumenti monitorano il traffico di rete e rilevano comportamenti sospetti, bloccando attacchi e malware prima che possano danneggiare il sistema.
Controlli amministrativi
In contesti aziendali, gli amministratori di rete possono utilizzare Group Policy per gestire e applicare configurazioni di sicurezza su tutti i computer del dominio. Questo livello di controllo è essenziale per mantenere la sicurezza e la conformità alle normative.
Conclusione
Windows continua a evolversi per rispondere alle esigenze moderne di connettività e condivisione. Con una gamma di strumenti che spaziano dalla configurazione di rete alla condivisione sicura di file, Windows è una piattaforma versatile e potente che facilita la collaborazione e l'accesso alle risorse, rendendo la vita digitale più semplice e sicura.
19. WINDOWS STORE
Un negozio integrato per scaricare applicazioni e giochi verificati.
Il Windows Store, ora conosciuto come Microsoft Store, è un negozio digitale integrato nel sistema operativo Windows, progettato per offrire agli utenti un accesso facile e sicuro a una vasta gamma di applicazioni, giochi, film, e tanto altro. Lanciato ufficialmente con Windows 8, il Windows Store rappresenta una pietra miliare nell'evoluzione dei sistemi operativi Microsoft, fornendo un punto di accesso centralizzato per il download e l'installazione di software verificato.
Origini e Sviluppo
Il concetto del Windows Store emerse parallelamente allo sviluppo di Windows 8, quando Microsoft decise di rivoluzionare la propria piattaforma per abbracciare un'interfaccia più moderna e touch-friendly. Il Windows Store fu ufficialmente lanciato il 26 ottobre 2012, insieme a Windows 8, per offrire un ecosistema di applicazioni dedicato e sicuro.
Integrazione nel Sistema Operativo
Uno degli aspetti distintivi del Windows Store è la sua integrazione profonda con il sistema operativo. Accessibile direttamente dalla barra delle applicazioni, il Windows Store consente agli utenti di cercare, scaricare e aggiornare applicazioni e giochi con pochi click. Questa integrazione non solo semplifica l'esperienza utente, ma garantisce anche che tutte le applicazioni disponibili siano conformi agli standard di sicurezza e qualità di Microsoft.
Verifica e Sicurezza
Tutte le applicazioni e i giochi disponibili nel Windows Store sono sottoposti a rigorosi controlli di sicurezza prima di essere resi disponibili al pubblico. Questo processo di verifica è fondamentale per prevenire la diffusione di malware e garantire la protezione dei dati degli utenti. Microsoft adotta una politica di "curation" per assicurare che solo le applicazioni di alta qualità e sicure siano disponibili nel loro store.
Varietà di Contenuti
Il Windows Store offre una vasta gamma di contenuti che vanno oltre le semplici applicazioni e giochi. Gli utenti possono trovare anche film, programmi TV, e-book, e contenuti educativi. Questa varietà rende il Windows Store un vero e proprio hub per l'intrattenimento e la produttività.
Applicazioni
Il catalogo delle applicazioni nel Windows Store è vasto e copre una moltitudine di categorie, tra cui produttività, creatività, comunicazione, e molto altro. Le applicazioni sono aggiornate regolarmente per garantire la compatibilità con le ultime versioni di Windows e per introdurre nuove funzionalità.
Giochi
Il Windows Store è anche una destinazione popolare per i gamer. Oltre ai giochi casual, il negozio offre titoli AAA, giochi indie, e una vasta gamma di generi per soddisfare i gusti di tutti i giocatori. Grazie alla stretta integrazione con Xbox, gli utenti possono anche godere di funzionalità come il gioco cross-platform e i servizi di abbonamento come Xbox Game Pass.
Facilità d'Uso e Accessibilità
Il design del Windows Store è pensato per essere intuitivo e facile da navigare. Con una barra di ricerca potente e categorie ben definite, gli utenti possono trovare rapidamente ciò di cui hanno bisogno. Inoltre, il Windows Store supporta una varietà di metodi di pagamento, rendendo gli acquisti semplici e sicuri.
Interfaccia Utente
L'interfaccia del Windows Store è moderna e pulita, con un design che facilita la navigazione e l'esplorazione. Le applicazioni e i giochi sono presentati con descrizioni dettagliate, recensioni degli utenti, e screenshot, permettendo agli utenti di prendere decisioni informate prima di effettuare un download o un acquisto.
Supporto Multilingua
Per servire una base di utenti globale, il Windows Store è disponibile in diverse lingue. Questa funzionalità garantisce che gli utenti possano esplorare e utilizzare il negozio nella loro lingua preferita, migliorando l'accessibilità e l'inclusività.
Benefici per gli Sviluppatori
Il Windows Store non è vantaggioso solo per gli utenti, ma offre anche grandi opportunità per gli sviluppatori di software. Pubblicare applicazioni nel Windows Store consente agli sviluppatori di raggiungere un vasto pubblico globale, con strumenti integrati per analizzare le performance delle app e raccogliere feedback degli utenti.
Pubblicazione e Distribuzione
Microsoft fornisce una piattaforma robusta per la pubblicazione e la distribuzione delle applicazioni. Gli sviluppatori possono caricare facilmente le loro creazioni, impostare i prezzi, e gestire le promozioni attraverso una dashboard intuitiva.
Strumenti di Sviluppo
Per facilitare lo sviluppo di applicazioni di alta qualità, Microsoft offre una suite di strumenti, tra cui Visual Studio e Windows SDK. Questi strumenti aiutano gli sviluppatori a creare, testare e ottimizzare le loro applicazioni per il sistema operativo Windows.
Conclusioni
Il Windows Store rappresenta un elemento cruciale dell'ecosistema Windows, offrendo un punto di accesso sicuro e centralizzato per una vasta gamma di applicazioni e giochi verificati. Con la sua interfaccia user-friendly, la stretta integrazione con il sistema operativo, e un forte impegno verso la sicurezza, il Windows Store continua a evolversi, soddisfacendo le esigenze di utenti e sviluppatori in tutto il mondo.
20. PRIVACY E DATI DI DIAGNOSTICA
Windows 10 e successivi raccolgono dati di diagnostica per migliorare l'esperienza utente.
Introduzione
Windows 10 e le versioni successive del sistema operativo Microsoft raccolgono dati di diagnostica con l'obiettivo di migliorare l'esperienza utente. Questa pratica ha sollevato preoccupazioni sulla privacy, spingendo molti utenti a interrogarsi sull'uso di tali informazioni.
Cosa sono i Dati di Diagnostica?
I dati di diagnostica sono informazioni raccolte dal sistema operativo riguardanti il funzionamento del dispositivo e del software. Questi dati aiutano Microsoft a identificare e risolvere problemi, migliorare le prestazioni, e sviluppare nuove funzionalità.
Tipologie di Dati di Diagnostica
Windows 10 e successivi raccolgono due tipi principali di dati di diagnostica:
· Dati di Diagnostica di Base: Include informazioni basilari sul dispositivo, come il tipo, il modello, e il livello di connettività. Aiuta a mantenere il sistema aggiornato e sicuro.
· Dati di Diagnostica Completi: Oltre ai dati di base, include dettagli più approfonditi come le app utilizzate, i log di errori e le informazioni sulle prestazioni del dispositivo.
Obiettivi della Raccolta dei Dati
La raccolta dei dati di diagnostica ha diversi scopi:
· Miglioramento della Sicurezza: Identificare e risolvere vulnerabilità e minacce di sicurezza.
· Ottimizzazione delle Prestazioni: Monitorare le prestazioni del sistema per identificare e risolvere problemi di efficienza.
· Sviluppo di Nuove Funzionalità: Utilizzare il feedback degli utenti per sviluppare funzionalità che migliorano l'esperienza utente.
· Supporto Tecnico: Fornire informazioni utili per l'assistenza tecnica in caso di problemi.
Preoccupazioni sulla Privacy
Nonostante i benefici, la raccolta dei dati di diagnostica ha sollevato preoccupazioni sulla privacy:
· Trasparenza: Gli utenti si chiedono se siano sufficientemente informati su quali dati vengono raccolti e come vengono utilizzati.
· Controllo: Molti utenti desiderano maggior controllo sui dati condivisi con Microsoft.
· Conservazione dei Dati: La durata della conservazione dei dati raccolti è una preoccupazione significativa.
Strumenti e Opzioni di Controllo
Microsoft ha implementato diverse opzioni per gestire la raccolta dei dati di diagnostica:
· Impostazioni di Privacy: Gli utenti possono accedere alle impostazioni di Privacy per scegliere il livello di dati di diagnostica da condividere (Base o Completo).
· Dashboard di Privacy: Un portale online che permette agli utenti di visualizzare e gestire i dati raccolti da Microsoft.
· Feedback Hub: Uno strumento che permette agli utenti di inviare feedback sui problemi di privacy e suggerire miglioramenti.
Iniziative di Microsoft per la Privacy
Microsoft ha preso diverse iniziative per garantire la protezione dei dati degli utenti:
· Crittografia dei Dati: I dati di diagnostica sono crittografati per proteggere la privacy degli utenti durante la trasmissione.
· Minimizzazione dei Dati: Raccolta solo dei dati necessari per gli scopi dichiarati.
· Audit e Verifiche: Sottoposizione a verifiche indipendenti per garantire il rispetto delle normative sulla privacy.
Conclusioni
La raccolta dei dati di diagnostica da parte di Windows 10 e delle versioni successive è essenziale per migliorare l'esperienza utente, ma solleva questioni cruciali sulla privacy. Microsoft ha implementato vari strumenti e politiche per gestire queste preoccupazioni, ma è importante che gli utenti siano consapevoli delle informazioni raccolte e delle loro opzioni di controllo.
Prospettive Future
Con l'evoluzione delle tecnologie e l'aumento delle preoccupazioni sulla privacy, è probabile che Microsoft continui a migliorare le sue pratiche di raccolta e gestione dei dati di diagnostica. La trasparenza, il controllo e la sicurezza rimarranno elementi chiave nel garantire la fiducia degli utenti.
28. Il sistema MACINTOSH
1. STORIA DEL MACINTOSH
Lanciato circa 40 anni fa, il Macintosh ha cambiato l'industria informatica con il suo design innovativo e l'introduzione di un'interfaccia grafica utente (GUI).
Il Macintosh, lanciato da Apple Inc. il 24 gennaio 1984, rappresenta uno dei momenti più rivoluzionari nella storia dell'informatica moderna. Questo computer non solo ha cambiato la percezione e l'utilizzo dei computer personali, ma ha anche introdotto una serie di innovazioni che hanno plasmato il futuro della tecnologia.
Il contesto storico
Negli anni '80, l'industria informatica era dominata da sistemi complessi e non intuitivi, spesso accessibili solo a specialisti e appassionati. Apple, fondata da Steve Jobs e Steve Wozniak, aveva già ottenuto successo con l'Apple II, ma Steve Jobs desiderava creare un computer che fosse non solo potente, ma anche facile da usare per il grande pubblico.
Il team di sviluppo
Il progetto Macintosh nacque nei primi anni '80 sotto la guida di Jef Raskin, un visionario dell'interfaccia utente. Tuttavia, fu Steve Jobs a prendere il controllo del progetto, portando con sé un team di ingegneri e designer talentuosi. Tra questi, ricordiamo Bill Atkinson, Susan Kare e Andy Hertzfeld, il cui lavoro collettivo portò alla nascita di un prodotto senza precedenti.
Il lancio del Macintosh
Il 24 gennaio 1984, durante l'assemblea annuale degli azionisti di Apple, Steve Jobs presentò il primo Macintosh al mondo. L'evento fu memorabile e caratterizzato da una presentazione che mostrava le potenzialità del nuovo computer e un'innovativa campagna pubblicitaria ispirata al romanzo "1984" di George Orwell. Lo spot, diretto da Ridley Scott, fu trasmesso durante il Super Bowl XVIII, catturando l'immaginazione del pubblico.
Caratteristiche innovative
Il Macintosh introdusse numerose innovazioni che lo resero unico per l'epoca:
· Interfaccia Grafica Utente (GUI): Una delle caratteristiche più rivoluzionarie del Macintosh fu l'introduzione di un'interfaccia grafica utente (GUI). A differenza dei computer precedenti, che utilizzavano comandi testuali, il Macintosh permetteva agli utenti di interagire con il computer attraverso icone e finestre, rendendo l'utilizzo molto più intuitivo.
· Mouse: Per la prima volta, un computer personale veniva venduto con un mouse, uno strumento che permetteva di navigare e interagire con la GUI in modo semplice e naturale.
· Design compatto: Il Macintosh era caratterizzato da un design compatto, con tutti i componenti integrati in un unico chassis elegante e innovativo per l'epoca.
· Software avanzato: Il Macintosh veniva fornito con una suite di software avanzati, tra cui il famoso MacWrite per l'elaborazione testi e MacPaint per la grafica, che mostravano le potenzialità della GUI.
L'impatto sul mercato
Il Macintosh ricevette inizialmente recensioni positive per il suo design innovativo e la facilità d'uso. Tuttavia, il prezzo elevato e alcune limitazioni hardware ne limitarono le vendite iniziali. Nonostante ciò, Apple continuò a sviluppare e migliorare il Macintosh, consolidando la sua posizione nel mercato dei computer personali.
Il ruolo di Steve Jobs
Steve Jobs giocò un ruolo cruciale nella storia del Macintosh. La sua visione e il suo impegno nel creare un prodotto rivoluzionario furono determinanti per il successo del progetto. Tuttavia, le tensioni interne all'azienda portarono alla sua temporanea uscita da Apple nel 1985. Jobs sarebbe tornato in Apple nel 1997, portando con sé nuove idee e rilanciando l'azienda con prodotti iconici come l'iMac, l'iPod e l'iPhone.
L'eredità del Macintosh
Il Macintosh ha lasciato un'eredità duratura nel mondo della tecnologia. La sua GUI ha ispirato lo sviluppo di sistemi operativi moderni come Windows, e molte delle sue innovazioni sono diventate standard nel settore. Inoltre, il Macintosh ha contribuito a rendere la tecnologia più accessibile e intuitiva per milioni di persone in tutto il mondo.
Evoluzione e innovazione
Nel corso degli anni, il Macintosh ha continuato a evolversi, con nuove versioni che hanno introdotto miglioramenti significativi in termini di prestazioni, design e funzionalità. Dall'introduzione del Mac OS X, basato su un nucleo Unix, al passaggio ai processori Intel e, più recentemente, ai chip Apple Silicon, il Macintosh ha dimostrato una costante capacità di adattamento e innovazione.
Conclusione
Dalla sua introduzione quasi 40 anni fa, il Macintosh ha cambiato per sempre l'industria informatica. Con il suo design innovativo e l'introduzione della GUI, ha reso i computer personali più accessibili e facili da usare, aprendo la strada a un'era di straordinarie innovazioni tecnologiche. Il Macintosh rimane una pietra miliare nella storia dell'informatica, un simbolo di creatività e ingegnosità che continua a ispirare generazioni di utenti e sviluppatori.
2. IL PRIMO MACINTOSH
Conosciuto come 128K Mac, è stato presentato durante il Super Bowl XVIII nel 1984, segnando un punto di svolta per Apple.
Il 24 gennaio 1984, il mondo della tecnologia ha assistito a un evento che avrebbe segnato un'epoca: la presentazione del primo Macintosh, conosciuto anche come 128K Mac. Questo computer, prodotto da Apple Inc., è stato svelato al pubblico durante il Super Bowl XVIII, in un momento che rimane iconico nella storia della pubblicità e della tecnologia.
Un'introduzione rivoluzionaria
Il lancio del Macintosh non è stato solo un momento cruciale per Apple, ma ha anche cambiato il modo in cui le persone interagiscono con i computer. Il 128K Mac è stato il primo computer personale a essere veramente accessibile e user-friendly per il grande pubblico. La sua interfaccia grafica, accompagnata da un mouse, ha reso l'esperienza di utilizzo del computer intuitiva e visivamente comprensibile, aprendo la strada a un'era di computing personale che prima era riservata agli esperti.
Il contesto storico
Negli anni '80, il mercato dei computer era dominato da macchine complesse e difficili da usare. I computer personali esistenti richiedevano spesso conoscenze tecniche avanzate, limitando così il loro utilizzo a una nicchia di utenti specializzati. Apple, sotto la guida visionaria di Steve Jobs, ha visto un'opportunità di rivoluzionare questo mercato creando un computer che fosse accessibile a tutti.
Il Super Bowl XVIII
La presentazione del Macintosh durante il Super Bowl XVIII è stata una mossa di marketing geniale. Lo spot pubblicitario, diretto da Ridley Scott e ispirato al romanzo "1984" di George Orwell, ha catturato l'attenzione del pubblico con la sua narrativa distopica e il messaggio di rottura con il conformismo. Questo spot rimane uno dei più celebri nella storia della pubblicità e ha contribuito a creare un'aura di aspettativa e innovazione intorno al nuovo prodotto Apple.
Le caratteristiche tecniche
Il Macintosh 128K prende il nome dalla sua memoria RAM di 128 kilobyte, che all'epoca rappresentava una capacità significativa. Il computer era dotato di un processore Motorola 68000 a 8 MHz, un'unità floppy disk da 3,5 pollici con una capacità di 400 KB, e uno schermo integrato da 9 pollici in bianco e nero con una risoluzione di 512x342 pixel. La scelta del polimero ABS per la costruzione della scocca ha garantito robustezza e leggerezza al contempo.
L'interfaccia grafica
Una delle principali innovazioni del Macintosh 128K era la sua interfaccia grafica utente (GUI), che permetteva di interagire con il computer attraverso icone e finestre, piuttosto che comandi testuali. Questo approccio visivo ha reso il computer molto più accessibile per i nuovi utenti, abbattendo le barriere tecnologiche e aprendo la strada all'adozione di massa.
Il mouse
Il Macintosh è stato anche uno dei primi computer personali a essere fornito con un mouse, un dispositivo che ha rivoluzionato l'interazione con il computer. Il mouse permetteva agli utenti di spostare un cursore sullo schermo e selezionare oggetti con un semplice clic, rendendo l'esperienza d'uso molto più intuitiva rispetto ai comandi da tastiera.
L'impatto sul mercato
Il lancio del Macintosh ha avuto un impatto immediato e duraturo sul mercato dei computer personali. Sebbene le vendite iniziali fossero al di sotto delle aspettative, il Macintosh ha stabilito nuovi standard per il design e l'usabilità dei computer. Le sue innovazioni hanno ispirato altri produttori a sviluppare interfacce grafiche simili, contribuendo alla diffusione delle GUI come standard nell'industria.
L'eredità del Macintosh 128K
Il Macintosh 128K è stato solo il primo di una lunga serie di computer Macintosh che avrebbero continuato a innovare e ridefinire il computing personale. Oggi, l'eredità del primo Macintosh è evidente in ogni dispositivo Apple, dai MacBook agli iPhone, che continuano a incarnare la filosofia di design user-friendly e innovativo iniziata con il 128K Mac.
La comunità di utenti
Il Macintosh ha anche creato una forte comunità di utenti e sviluppatori che ha contribuito alla sua crescita e successo. Il software sviluppato per il Macintosh, tra cui il celebre programma di grafica MacPaint e il word processor MacWrite, ha dimostrato il potenziale creativo e produttivo della piattaforma, attirando una base di utenti fedeli e appassionati.
Conclusione
In conclusione, il lancio del primo Macintosh nel 1984 ha rappresentato un punto di svolta non solo per Apple, ma per l'intera industria dei computer. Con la sua interfaccia grafica, il mouse e l'approccio user-friendly, il Macintosh 128K ha reso la tecnologia accessibile a un pubblico più ampio e ha gettato le basi per l'era moderna del computing personale. La sua eredità continua a influenzare il design e lo sviluppo dei computer e dei dispositivi digitali ancora oggi.
3. SVILUPPO DEL SOFTWARE
Il Macintosh ha introdotto importanti innovazioni software, come il MultiFinder che permetteva di eseguire più applicazioni contemporaneamente.
Introduzione
L'evoluzione del software è una storia affascinante che attraversa decenni di innovazioni tecnologiche, scoperte scientifiche e cambiamenti culturali. Il software, che originariamente indicava programmi semplici e specifici, si è trasformato in un universo complesso e interconnesso, influenzando ogni aspetto della nostra vita quotidiana.
Le Origini del Software
Il concetto di software è nato con l'invenzione delle prime macchine elettroniche programmabili nella metà del XX secolo. I pionieri dell'informatica, come Alan Turing e John von Neumann, hanno gettato le basi teoriche per lo sviluppo del software moderno. I primi programmi erano scritti in linguaggio macchina, un codice binario comprensibile solo dai computer, ma presto si svilupparono linguaggi di programmazione più sofisticati, come Fortran e COBOL, che resero la scrittura del software più accessibile.
L'Avvento dei Personal Computer
Negli anni '70 e '80, l'avvento dei personal computer ha rivoluzionato il mondo del software. Aziende come Apple e Microsoft hanno introdotto sistemi operativi grafici che rendevano l'interazione con i computer più intuitiva e accessibile al grande pubblico. In questo contesto, il Macintosh di Apple ha giocato un ruolo cruciale.
Il Macintosh e le Innovazioni Software
Il Macintosh, lanciato da Apple nel 1984, è stato uno dei primi personal computer a utilizzare un'interfaccia grafica utente (GUI). Questa innovazione ha reso i computer più facili da usare, eliminando la necessità di conoscere comandi di testo complessi. Tra le numerose innovazioni software introdotte dal Macintosh, una delle più significative è stato il MultiFinder.
Il MultiFinder
Il MultiFinder, introdotto da Apple nel 1987, ha cambiato radicalmente il modo in cui gli utenti interagivano con i loro computer. Prima del MultiFinder, i sistemi operativi del Macintosh permettevano di eseguire solo un'applicazione alla volta. Con il MultiFinder, gli utenti potevano eseguire più applicazioni contemporaneamente, passando facilmente da una all'altra senza chiudere i programmi in esecuzione. Questa capacità di multitasking ha aumentato enormemente la produttività e ha aperto nuove possibilità per l'uso creativo e professionale dei computer.
L'Impatto del MultiFinder
L'introduzione del MultiFinder ha avuto un impatto significativo sullo sviluppo del software. Gli sviluppatori hanno iniziato a creare applicazioni che potevano funzionare in parallelo, sfruttando le capacità multitasking del sistema operativo. Questo ha portato a una maggiore integrazione tra i programmi e a una più fluida esperienza utente. Il MultiFinder ha anche stabilito un nuovo standard per i sistemi operativi, spingendo altri produttori a sviluppare funzionalità di multitasking simili.
Lo Sviluppo del Software Oggi
Oggi, lo sviluppo del software è un campo vasto e dinamico che abbraccia numerosi settori, dalla programmazione di applicazioni mobili alla creazione di sofisticati algoritmi di intelligenza artificiale. I principi introdotti dal MultiFinder sono diventati fondamentali nelle moderne architetture dei sistemi operativi, che supportano il multitasking e la gestione efficiente delle risorse di sistema.
Il Ruolo delle Metodologie Agili
Negli ultimi decenni, le metodologie di sviluppo agile hanno rivoluzionato il modo in cui viene creato il software. Questi approcci enfatizzano la collaborazione tra i team, il feedback continuo e l'adattabilità ai cambiamenti, rendendo lo sviluppo del software più flessibile e reattivo alle esigenze del mercato.
L'Innovazione Continua
L'innovazione non si ferma mai nel campo del software. Le tecnologie emergenti, come il cloud computing, la blockchain e l'Internet of Things (IoT), stanno aprendo nuove frontiere e presentando nuove sfide per gli sviluppatori. Il software continua a evolversi, diventando sempre più integrato nelle nostre vite e plasmando il futuro della società.
Conclusione
Il viaggio dello sviluppo del software, dall'epoca delle prime macchine programmabili al moderno ecosistema di applicazioni interconnesse, è una storia di innovazione continua e adattamento alle nuove tecnologie. Il contributo del Macintosh e del MultiFinder è stato fondamentale in questo percorso, introducendo concetti di multitasking che sono diventati pilastri dei sistemi operativi odierni. Mentre ci avventuriamo nell'era digitale, il software continuerà a essere al cuore del progresso tecnologico, guidando l'innovazione e migliorando la qualità della vita in tutto il mondo.
4. MEMORIA VIRTUALE E CONDIVISIONE FILE
Introdotti con il System 7, questi concetti sono ancora fondamentali nei sistemi operativi moderni.
Introduzione del System 7
Il Macintosh, sviluppato dalla Apple, ha sempre rappresentato un baluardo di innovazione nel mondo dei computer. Con l'introduzione del System 7 nel 1991, il Macintosh ha compiuto un passo significativo nell'evoluzione dei sistemi operativi, introducendo concetti come la memoria virtuale e la condivisione file, che sono rimasti fondamentali fino ad oggi.
Memoria Virtuale
La memoria virtuale è un sistema che permette al computer di utilizzare lo spazio su disco rigido come se fosse memoria RAM supplementare. Questo concetto fu innovativo per i computer Macintosh al tempo del System 7, poiché consentiva ai sistemi di eseguire applicazioni più grandi di quanto la memoria fisica avrebbe permesso. La memoria virtuale funziona dividendo la memoria in blocchi chiamati "pagine" e trasferendo le pagine che non sono attualmente in uso dalla RAM al disco rigido, liberando così spazio per altre operazioni.
Vantaggi della Memoria Virtuale
· Esecuzione di applicazioni più grandi: Permette ai computer di gestire programmi e file che altrimenti richiederebbero più memoria di quella disponibile fisicamente.
· Miglioramento delle prestazioni: Migliora la gestione delle risorse del sistema, ottimizzando l'uso della RAM.
· Stabilità del sistema: Riduce il rischio di crash del sistema dovuti alla mancanza di memoria, poiché le applicazioni possono utilizzare lo spazio su disco come memoria aggiuntiva.
Condivisione File
Un altro concetto chiave introdotto con il System 7 è stato la condivisione file, che ha rivoluzionato il modo in cui i dati potevano essere condivisi e gestiti all'interno di una rete. La condivisione file ha permesso agli utenti di Macintosh di condividere facilmente documenti, applicazioni e risorse con altri utenti all'interno della stessa rete locale (LAN).
Vantaggi della Condivisione File
· Collaborazione più semplice: Ha facilitato il lavoro di gruppo permettendo a più persone di accedere e modificare gli stessi file senza duplicazioni.
· Risparmio di spazio: Riduce la necessità di copiare file su più dispositivi, ottimizzando l'uso dello spazio di archiviazione.
· Accesso centralizzato: Permette la gestione centralizzata dei file, migliorando l'organizzazione e la sicurezza dei dati.
Rilevanza nei Sistemi Operativi Moderni
I concetti di memoria virtuale e condivisione file introdotti con il System 7 continuano ad essere fondamentali nei sistemi operativi moderni.
Memoria Virtuale nei Sistemi Moderni
La memoria virtuale è una caratteristica essenziale in tutti i sistemi operativi moderni, come macOS, Windows e Linux. La sua gestione avanzata consente di eseguire applicazioni complesse e di gestire carichi di lavoro intensivi senza compromettere le prestazioni del sistema. In particolare, la memoria virtuale è cruciale per il funzionamento di software che richiedono grandi quantità di memoria, come editor video, simulazioni scientifiche e giochi avanzati.
Condivisione File nei Sistemi Moderni
La condivisione file è altrettanto cruciale oggi, con l'adozione diffusa di reti aziendali e domestiche, nonché di servizi cloud. Funzionalità avanzate di condivisione file sono integrate in tutti i principali sistemi operativi, permettendo la collaborazione in tempo reale e l'accesso remoto ai dati. Servizi come Google Drive, Dropbox e OneDrive hanno ulteriormente esteso le capacità di condivisione file, permettendo agli utenti di accedere ai loro file da qualsiasi dispositivo connesso a Internet.
Conclusioni
L'introduzione della memoria virtuale e della condivisione file con il System 7 ha rappresentato un punto di svolta per i computer Macintosh e ha posto le basi per molte delle funzionalità che diamo per scontate nei sistemi operativi moderni. Questi concetti hanno non solo migliorato le prestazioni e l'efficienza dei computer, ma hanno anche rivoluzionato il modo in cui collaboriamo e gestiamo i dati ogni giorno. La loro importanza e rilevanza continuano a crescere, dimostrando la lungimiranza delle innovazioni introdotte negli anni '90.
5. POWERBOOK
Il primo laptop di Apple ha introdotto innovazioni significative nel computing portatile, come il design compatto e la trackball integrata.
Nel 1991, Apple Inc. rivoluzionò il mondo dei computer portatili con il lancio del PowerBook, segnando un punto di svolta significativo nella storia del computing. Il PowerBook era più di un semplice laptop; era un simbolo di innovazione e design avanzato che avrebbe plasmato il futuro dei dispositivi portatili.
L'Origine del PowerBook
Prima dell'introduzione del PowerBook, i laptop erano ingombranti e poco pratici, spesso limitati nelle capacità. Apple, con la sua visione pionieristica, decise di rompere questi schemi e creare un dispositivo che offrisse non solo portabilità, ma anche potenza e usabilità.
Il Design Compatto
Il design del PowerBook era rivoluzionario per l'epoca. Con un case compatto e robusto, il laptop era facile da trasportare e resistente agli urti quotidiani. La struttura in plastica opaca conferiva un aspetto moderno e professionale, che attirava sia i professionisti che gli utenti domestici.
La Trackball Integrata
Una delle innovazioni più notevoli del PowerBook era la trackball integrata, posizionata centralmente sotto la tastiera. Questo piccolo dispositivo di puntamento permetteva agli utenti di navigare con precisione senza la necessità di un mouse esterno, un'idea che avrebbe influenzato i futuri design dei touchpad.
Innovazioni Tecnologiche
Il PowerBook non era solo un capolavoro di design; era anche un precursore tecnologico. Era dotato di un processore potente per l'epoca, che permetteva di eseguire applicazioni complesse con una velocità sorprendente. Inoltre, aveva una batteria lunga durata, che garantiva ore di lavoro senza bisogno di ricarica.
Display Avanzato
Il display del PowerBook era luminoso e chiaro, con una risoluzione che consentiva di visualizzare testi e immagini con un dettaglio straordinario. Questa caratteristica era particolarmente apprezzata dai grafici e dai professionisti del design.
Connettività e Espandibilità
Il PowerBook offriva diverse opzioni di connettività, tra cui porte seriali e slot per schede di espansione, che permettevano agli utenti di personalizzare e ampliare le funzionalità del loro laptop. Questo livello di espandibilità era raro nei computer portatili dell'epoca.
L'Impatto sul Mercato
Il PowerBook fu accolto con entusiasmo dal mercato e dalla critica. La sua combinazione di design estetico e prestazioni potenti lo rese un successo immediato. Venne utilizzato in vari settori, dalla creatività alla finanza, dimostrando la sua versatilità e affidabilità.
Il Successo Commerciale
Le vendite del PowerBook furono impressionanti, con milioni di unità vendute in tutto il mondo. Apple continuò a sviluppare e migliorare la linea PowerBook, introducendo modelli sempre più avanzati e raffinati negli anni successivi.
L'Eredità del PowerBook
L'eredità del PowerBook vive ancora oggi nei moderni laptop di Apple. Molte delle caratteristiche introdotte con il PowerBook, come l'attenzione al design e l'usabilità, sono diventate standard nei prodotti Apple. La linea PowerBook è stata sostituita dal MacBook, che continua a portare avanti la tradizione di innovazione e eccellenza.
Conclusione
Il PowerBook non è solo un pezzo di storia tecnologica; è un simbolo dell'approccio pionieristico di Apple nel settore dei computer portatili. Con il suo design compatto, la trackball integrata e le potenti capacità tecnologiche, ha ridefinito il concetto di computing portatile e ha posto le basi per i laptop moderni.
In sintesi, il PowerBook rappresenta uno dei capitoli più affascinanti nella storia dell'informatica, un'icona di innovazione che continua a influenzare il design e la funzionalità dei dispositivi portatili contemporanei.
6. PROCESSORI
I Macintosh hanno visto l'evoluzione dai processori Motorola 68000 ai moderni chip Apple Silicon.
Introduzione
Fin dalla loro nascita, i computer Macintosh hanno portato innovazione e potenza nel mondo dell'informatica. Uno degli elementi chiave di questa rivoluzione è stata l'evoluzione dei processori utilizzati nei Mac, che ha permesso a Apple di mantenere un vantaggio competitivo nel settore. Dall'era dei processori Motorola 68000 ai moderni e potenti chip Apple Silicon, la storia dei processori nei Macintosh è una testimonianza del continuo impegno di Apple nell'innovazione tecnologica.
I primordi: Motorola 68000
Il viaggio inizia nel 1984 con il lancio del primo Macintosh, che montava il processore Motorola 68000. Questo chip a 16/32 bit era già all'avanguardia per i suoi tempi e ha consentito al primo Mac di fornire un'interfaccia grafica utente rivoluzionaria. Il Motorola 68000 era un processore versatile e potente, utilizzato in molti altri computer e console di gioco dell'epoca.
La serie 680x0
Man mano che la richiesta di potenza di calcolo cresceva, anche i processori dei Macintosh si evolsero. La serie 680x0 di Motorola includeva i processori 68020, 68030 e 68040, ognuno dei quali portava miglioramenti significativi in termini di velocità e capacità. Ad esempio, il 68030 introdusse la memoria cache e un'architettura più efficiente, mentre il 68040 aggiunse un'unità di gestione della memoria integrata e un'unità in virgola mobile.
La transizione ai PowerPC
Un momento cruciale nella storia dei Macintosh fu la transizione ai processori PowerPC nel 1994. Questo passaggio fu il risultato di una collaborazione tra Apple, IBM e Motorola, nota come l'alleanza AIM. I processori PowerPC, a partire dal PowerPC 601, offrirono un notevole aumento delle prestazioni rispetto ai loro predecessori Motorola. Questa nuova architettura RISC (Reduced Instruction Set Computing) consentì ai Mac di eseguire applicazioni più complesse e di competere meglio con i PC basati su processori x86.
L'era dei PowerPC G3, G4 e G5
I processori PowerPC continuarono a evolversi con le serie G3, G4 e G5. Il G3 introdusse una maggiore efficienza energetica e una migliore gestione della memoria, mentre il G4 portò con sé il famoso motore AltiVec per il calcolo vettoriale, che potenziava le capacità multimediali del Mac. Il G5, l'ultimo della serie PowerPC, era un processore a 64 bit che offriva prestazioni straordinarie e apriva la strada a nuove possibilità, come il supporto per grandi quantità di RAM.
La transizione a Intel
Nel 2006, Apple annunciò una nuova transizione epocale: il passaggio ai processori Intel. Questa decisione fu motivata da diverse ragioni, tra cui la necessità di migliorare le prestazioni e l'efficienza energetica, oltre a garantire una maggiore compatibilità con il software di terze parti. I processori Intel, a cominciare dal Core Duo, portarono un significativo aumento delle prestazioni e permisero ai Macintosh di eseguire Windows tramite Boot Camp, ampliando così la versatilità dei computer Apple.
L'evoluzione dei processori Intel nei Mac
Con i processori Intel, i Macintosh subirono diverse iterazioni e aggiornamenti, passando dalle prime versioni dei Core Duo ai più recenti Core i5, i7, i9, e alle potenti serie Xeon nei modelli di Mac Pro. Ogni generazione di processori Intel ha portato miglioramenti in termini di velocità, efficienza energetica e capacità grafiche, consolidando la posizione dei Mac come macchine potenti sia per il consumo che per l'uso professionale.
L'era dei chip Apple Silicon
Nel 2020, Apple ha annunciato un'altra storica transizione: il passaggio ai propri chip Apple Silicon, con il lancio del chip M1. Basato sull'architettura ARM, il chip M1 ha segnato una svolta significativa offrendo prestazioni eccezionali, una straordinaria efficienza energetica e un'integrazione perfetta con l'hardware e il software Apple. I Mac dotati di M1 sono stati accolti con entusiasmo per la loro velocità e durata della batteria senza precedenti.
Chip M1 Pro, M1 Max e M1 Ultra
La famiglia di chip Apple Silicon si è rapidamente espansa con il lancio dei chip M1 Pro, M1 Max e M1 Ultra, destinati ai MacBook Pro e al Mac Studio. Questi chip offrono prestazioni ancora superiori, con una capacità di elaborazione grafica e una gestione della memoria che soddisfano le esigenze dei professionisti più esigenti.
Il futuro dei processori nei Mac
Con l'annuncio dei chip M2 e delle successive generazioni di Apple Silicon, il futuro dei processori nei Macintosh appare luminoso e promettente. Apple continua a spingere i limiti dell'innovazione, offrendo ai suoi utenti prestazioni senza precedenti e un'integrazione sempre più stretta tra hardware e software.
Conclusione
L'evoluzione dei processori nei Macintosh è una storia di continua innovazione e miglioramento. Dall'era dei Motorola 68000 ai moderni chip Apple Silicon, Apple ha dimostrato un impegno costante nell'offrire ai suoi utenti le migliori prestazioni possibili. Questo viaggio tecnologico non solo ha plasmato i Macintosh come li conosciamo oggi, ma ha anche influenzato l'intero settore informatico.
7. MAC OS X
Introduzione di un sistema operativo basato su UNIX, che ha portato stabilità e potenza ai Mac.
Introduzione
Nel marzo del 2001, Apple ha lanciato Mac OS X, un sistema operativo rivoluzionario basato su UNIX che ha trasformato radicalmente l'esperienza d'uso dei computer Mac. Questo lancio ha segnato l'inizio di una nuova era di stabilità, sicurezza e potenza per gli utenti Mac, grazie alle solide fondamenta di UNIX su cui si basa.
Le Radici di UNIX
UNIX è un sistema operativo creato negli anni '60 presso i Bell Labs di AT&T. La sua architettura modulare e la gestione avanzata delle risorse hanno reso UNIX una scelta popolare per i sistemi di ricerca, accademici e aziendali. Mac OS X, costruito sul kernel UNIX, ha ereditato questi benefici, offrendo agli utenti Mac un sistema operativo robusto e affidabile.
Stabilità e Sicurezza
Uno dei maggiori vantaggi di Mac OS X è la sua stabilità. Grazie alla gestione avanzata delle risorse di UNIX, Mac OS X è in grado di gestire applicazioni complesse senza compromettere le performance del sistema. Inoltre, l'architettura di sicurezza di UNIX, con permessi di file rigidi e un sistema di utenti e gruppi ben definito, ha reso Mac OS X uno dei sistemi operativi più sicuri disponibili.
Gestione della Memoria
Mac OS X utilizza un avanzato sistema di gestione della memoria che permette di allocare risorse in modo efficiente. Questo significa che anche quando si eseguono più applicazioni contemporaneamente, il sistema rimane reattivo e stabile.
Protezione dei Dati
Grazie alle caratteristiche di sicurezza di UNIX, Mac OS X offre una protezione eccellente contro malware e altre minacce. Il sistema di permessi di file e l'isolamento delle applicazioni assicurano che solo i processi autorizzati possano accedere ai dati sensibili.
Interfaccia Utente Innovativa
Oltre alla stabilità e alla sicurezza, Mac OS X ha introdotto un'interfaccia utente innovativa e intuitiva. Con il suo design elegante e le sue funzionalità avanzate, Mac OS X ha reso il computing più accessibile e piacevole per gli utenti di tutte le età.
Finder
Il Finder di Mac OS X è un potente gestore di file che permette agli utenti di organizzare, trovare e accedere ai file con facilità. Con il supporto per le anteprime dei file e le ricerche avanzate, il Finder rende la gestione dei file semplice ed efficiente.
Dock
Il Dock è un'altra caratteristica distintiva di Mac OS X. Questa barra delle applicazioni, situata nella parte inferiore dello schermo, offre un accesso rapido alle applicazioni e ai documenti più utilizzati. Con il Dock, gli utenti possono passare rapidamente da un'applicazione all'altra, migliorando la produttività.
Compatibilità e Innovazione
Mac OS X non solo ha portato stabilità e sicurezza ai Mac, ma ha anche mantenuto una forte compatibilità con le applicazioni esistenti. Questo ha permesso agli utenti di continuare a utilizzare i loro software preferiti senza interruzioni.
Rosetta
Durante la transizione dai processori PowerPC ai processori Intel, Mac OS X ha introdotto Rosetta, una tecnologia di emulazione che permette alle applicazioni PowerPC di funzionare sui nuovi Mac Intel. Questo ha assicurato una transizione senza problemi per gli utenti e gli sviluppatori.
Boot Camp
Mac OS X ha introdotto Boot Camp, una funzionalità che permette agli utenti di installare e utilizzare Windows sui loro Mac. Questa flessibilità ha reso i Mac una scelta ancora più attraente per un'ampia gamma di utenti.
Conclusione
Mac OS X ha rappresentato una svolta epocale per Apple e per i suoi utenti. Basato su UNIX, ha portato stabilità, sicurezza e potenza ai computer Mac, rivoluzionando il mondo dei sistemi operativi. Con la sua interfaccia utente innovativa e le sue funzionalità avanzate, Mac OS X ha stabilito nuovi standard nel settore, rendendo il computing più accessibile, sicuro e piacevole. Oggi, l'eredità di Mac OS X continua a vivere in macOS, il sistema operativo che guida i Mac moderni, mantenendo le solide fondamenta di UNIX e continuando a innovare nel mondo del computing.
8. iMac
Il design rivoluzionario dell'iMac ha rilanciato l'immagine di Apple nel mercato dei computer.
Introduzione
L'iMac è senza dubbio uno dei prodotti più iconici di Apple, avendo avuto un impatto significativo non solo sul mercato dei computer, ma anche sull'immagine e la percezione del marchio Apple. Dal suo lancio nel 1998, l'iMac ha rappresentato un punto di svolta nel design dei computer, contribuendo a rilanciare Apple come leader innovativo nel settore tecnologico.
Le Origini dell'iMac
La storia dell'iMac ha inizio negli anni '90, un periodo in cui Apple stava affrontando una crisi finanziaria e di identità. L'arrivo di Steve Jobs, con il suo ritorno in azienda nel 1997, segnò l'inizio di una nuova era. Jobs portò con sé una visione chiara: creare prodotti tecnologicamente avanzati con un design accattivante. Fu in questo contesto che nacque l'iMac, frutto della collaborazione tra Jobs e il designer Jonathan Ive.
Il Design Innovativo
Quando l'iMac fu lanciato nel 1998, il suo design era rivoluzionario. A differenza dei computer tradizionali dell'epoca, caratterizzati da forme ingombranti e colori neutri, l'iMac si presentava con una forma compatta e un audace colore blu traslucido, chiamato Bondi Blue. Questo design innovativo catturò immediatamente l'attenzione del pubblico e dei media, differenziando l'iMac da qualsiasi altro prodotto sul mercato.
Ergonomia e Funzionalità
Non era solo il colore a rendere l'iMac unico. Il design includeva anche un approccio ergonomico e funzionale. Il computer integrava tutti i componenti principali in un'unica unità, eliminando la necessità di una torre separata. Questo non solo riduceva lo spazio necessario sulla scrivania, ma rendeva anche il processo di installazione estremamente semplice, un aspetto che Jobs considerava cruciale per l'usabilità del prodotto.
L'Impatto sul Mercato
Il lancio dell'iMac ebbe un impatto immediato sul mercato dei computer. Le sue caratteristiche distintive e il prezzo competitivo lo resero estremamente popolare tra i consumatori. Nei primi mesi dopo il lancio, l'iMac vendette oltre 800.000 unità, un successo che superò di gran lunga le aspettative di Apple e degli analisti del settore.
Una Nuova Immagine per Apple
Oltre al successo commerciale, l'iMac contribuì a trasformare l'immagine di Apple. Da azienda in difficoltà, Apple divenne rapidamente sinonimo di innovazione e design. L'iMac dimostrò che un computer poteva essere non solo funzionale, ma anche esteticamente piacevole, un concetto che avrebbe influenzato il design dei prodotti tecnologici negli anni a venire.
L'Evoluzione dell'iMac
Negli anni successivi, l'iMac continuò a evolversi. Apple introdusse nuovi colori, materiali e configurazioni tecnologiche, mantenendo sempre il focus su un design pulito e minimalista. Ogni nuova versione dell'iMac portava con sé miglioramenti significativi, sia in termini di prestazioni che di estetica, consolidando ulteriormente la posizione di Apple come leader nel design tecnologico.
Conclusione
Il design rivoluzionario dell'iMac ha giocato un ruolo cruciale nel rilancio dell'immagine di Apple sul mercato dei computer. La combinazione di estetica accattivante, funzionalità e innovazione ha permesso all'iMac di distinguersi come un prodotto di riferimento, cambiando per sempre la percezione dei computer personali. Oggi, l'iMac continua a essere un simbolo di eccellenza nel design, rappresentando l'eredità di un'idea che ha trasformato non solo un'azienda, ma un'intera industria.
9. MacBook Air
Ha ridefinito le aspettative per i computer portatili ultra-sottili.
Il MacBook Air, introdotto per la prima volta da Apple nel gennaio 2008, ha ridefinito le aspettative per i computer portatili ultra-sottili. Quando Steve Jobs, il co-fondatore di Apple, ha presentato il MacBook Air, ha suscitato stupore estraendolo da una busta per lettere, dimostrando la sua incredibile sottigliezza e leggerezza. Questo dispositivo ha segnato l'inizio di una nuova era per i laptop, con una combinazione di design elegante, portabilità senza precedenti e prestazioni robuste.
Design Sottile e Leggero
Il MacBook Air ha immediatamente catturato l'attenzione per il suo design sottile e leggero. Con uno spessore di soli 0,76 pollici nella sua parte più larga e di 0,16 pollici in quella più sottile, e un peso di poco più di un chilogrammo, si è rivelato essere il laptop perfetto per chi è sempre in movimento. Il design unibody in alluminio non solo conferisce al dispositivo un aspetto sofisticato ma offre anche una robustezza che molti portatili ultra-sottili precedenti non potevano vantare.
Prestazioni Potenti
Nonostante le sue dimensioni compatte, il MacBook Air non ha compromesso le prestazioni. Dotato di processori Intel Core, ha dimostrato di poter gestire con facilità le attività quotidiane come navigare in internet, lavorare con documenti e fogli di calcolo, e guardare video in alta definizione. Inoltre, le opzioni di archiviazione SSD hanno garantito tempi di avvio rapidi e un accesso veloce ai dati, migliorando significativamente l'esperienza dell'utente.
Display di Alta Qualità
Il MacBook Air è stato anche lodato per il suo display. Nell'era in cui è stato lanciato, offriva un display da 13,3 pollici con retroilluminazione a LED e risoluzione di 1440x900 pixel, che forniva immagini nitide e chiare. Negli anni successivi, Apple ha continuato a migliorare il display del MacBook Air, introducendo la tecnologia Retina che ha ulteriormente elevato la qualità visiva con una risoluzione ancora più alta e colori più vividi.
Durata della Batteria
Un altro aspetto rivoluzionario del MacBook Air è stata la sua durata della batteria. Con una autonomia di batterie che potevano durare fino a 12 ore con una singola carica, il MacBook Air ha permesso agli utenti di lavorare, studiare o divertirsi per intere giornate senza doversi preoccupare di trovare una presa di corrente. Questa caratteristica ha reso il MacBook Air una scelta ideale per professionisti e studenti.
Connettività e Funzionalità
Il MacBook Air ha sempre offerto un set di funzionalità ben bilanciato. Pur essendo ultra-sottile, include porte USB, una porta MagSafe per la ricarica, e uno slot per schede SD, garantendo così una connettività versatile per vari dispositivi. Apple ha continuato a modernizzare il MacBook Air, introducendo caratteristiche come il touchpad Force Touch, una tastiera retroilluminata e, più recentemente, porte USB-C e Thunderbolt 3, che offrono velocità di dati elevate e la possibilità di collegare display esterni.
Innovazioni Software
Il MacBook Air, con il suo hardware impeccabile, è sempre stato accompagnato da innovazioni software che ne hanno aumentato la produttività e l'efficienza. Il sistema operativo macOS fornisce un'interfaccia utente intuitiva, con accesso a una vasta gamma di applicazioni ottimizzate per le prestazioni del MacBook Air. Funzionalità come Continuity, Handoff e iCloud hanno permesso un'integrazione senza soluzione di continuità tra dispositivi, migliorando notevolmente l'usabilità.
Impatto sul Mercato
Il lancio del MacBook Air ha avuto un impatto significativo sul mercato dei laptop. Ha costretto altri produttori a ripensare i loro design e a innovare per competere con il nuovo standard stabilito da Apple. La combinazione di portabilità, prestazioni e design elegante ha fatto del MacBook Air una scelta popolare tra una vasta gamma di utenti, dai professionisti alle persone comuni.
L'evoluzione del MacBook Air
Nel corso degli anni, il MacBook Air ha continuato a evolversi. Apple ha introdotto vari aggiornamenti hardware e design, mantenendo sempre la filosofia di creare un laptop ultra-portatile. Le versioni più recenti del MacBook Air includono processori M1 e, più recentemente, M2, che offrono prestazioni incredibili e un'efficienza energetica straordinaria. Questi aggiornamenti hanno continuato a posizionare il MacBook Air come una delle scelte migliori per chi cerca un laptop potente ma facile da trasportare.
Conclusione
Il MacBook Air ha ridefinito ciò che gli utenti si aspettano da un laptop ultra-sottile. Con il suo design raffinato, le sue potenti prestazioni, l'eccellente durata della batteria e le innovazioni continue, ha dimostrato di essere un dispositivo rivoluzionario nel mondo della tecnologia. Apple, attraverso il MacBook Air, ha dimostrato che è possibile combinare eleganza, funzionalità e mobilità senza compromessi, stabilendo un nuovo standard per i computer portatili.
10. RETINA DISPLAY
Schermi ad alta risoluzione che hanno migliorato notevolmente la qualità visiva.
Nel corso degli anni, Apple ha continuato a ridefinire gli standard della tecnologia con innovazioni rivoluzionarie. Una di queste pietre miliari è stata l'introduzione del display Retina sui computer Macintosh. Questo cambiamento ha segnato un momento cruciale nella storia della tecnologia visiva, portando la qualità delle immagini a nuovi livelli di dettaglio e nitidezza.
Origine del Display Retina
Il termine "Retina" è stato coniato da Apple per descrivere uno schermo con una densità di pixel così alta che l'occhio umano non è in grado di distinguere i singoli pixel a una distanza di visione standard. La tecnologia Retina Display è stata introdotta per la prima volta nell'iPhone 4 nel 2010, e successivamente implementata su una vasta gamma di dispositivi Apple, inclusi i MacBook e gli iMac.
Evoluzione e Implementazione
Il primo MacBook con display Retina è stato rilasciato nel 2012. Questo modello ha subito catturato l'attenzione del pubblico e della critica per la qualità incredibile delle immagini. Con una risoluzione di 2560x1600 pixel per il MacBook Pro da 13 pollici e 2880x1800 pixel per il modello da 15 pollici, il Retina Display ha stabilito un nuovo standard per i laptop. Successivamente, anche gli iMac e i MacBook Air sono stati dotati di schermi Retina, portando la tecnologia ad alta risoluzione a un pubblico ancora più vasto.
Vantaggi del Display Retina
L'introduzione del display Retina sui Macintosh ha portato numerosi vantaggi non solo agli utenti professionali ma anche a quelli comuni.
Chiarezza e Dettaglio
La caratteristica più evidente del Retina Display è la sua incredibile chiarezza. Le immagini e i testi appaiono estremamente nitidi, rendendo la lettura e la visione di contenuti multimediali molto più piacevole. I dettagli sono così ben definiti che sembra di guardare attraverso una finestra piuttosto che uno schermo.
Esperienza Visiva Migliorata
Per i professionisti del design, della fotografia e della videografia, il display Retina ha rappresentato una rivoluzione. Gli schermi ad alta risoluzione permettono di vedere i colori in modo più accurato, con una gamma cromatica più ampia e una maggiore fedeltà. Questo è essenziale per lavori che richiedono precisione nei dettagli e nei colori.
Impatto sulla Produttività
Un altro aspetto importante è l'impatto positivo sulla produttività. La maggiore chiarezza visiva riduce l'affaticamento degli occhi, permettendo agli utenti di lavorare più a lungo senza disagio. Inoltre, il maggior spazio sullo schermo consente di avere più finestre aperte contemporaneamente, migliorando il multitasking.
Innovazione e Futuro
Apple continua a migliorare la tecnologia Retina, introducendo schermi con risoluzioni ancora più alte e tecnologie avanzate come True Tone e ProMotion. Queste innovazioni mirano a rendere l'esperienza visiva ancora più naturale e fluida, adattando automaticamente il bilanciamento del bianco in base alla luce ambientale e aumentando la frequenza di aggiornamento per un movimento più fluido.
Conclusioni
In conclusione, il display Retina sui Macintosh ha rappresentato un enorme passo avanti nella tecnologia degli schermi. La sua alta risoluzione ha migliorato notevolmente la qualità visiva, influenzando positivamente non solo l'esperienza dell'utente, ma anche la produttività e la qualità del lavoro per i professionisti. Con l'evoluzione continua di questa tecnologia, possiamo aspettarci ulteriori miglioramenti che continueranno a ridefinire i limiti della qualità visiva sui dispositivi elettronici.
11. TOUCH BAR
Una barra touch interattiva introdotta con alcuni modelli di MacBook Pro.
Nel 2016, Apple ha introdotto una delle innovazioni più significative nella linea MacBook Pro: la Touch Bar. Questa barra touch interattiva è stata progettata per sostituire i tasti funzione tradizionali e offrire un'esperienza utente più dinamica e personalizzabile.
Caratteristiche Principali della Touch Bar
La Touch Bar è un display Retina multi-touch situato sopra la tastiera del MacBook Pro. Le sue caratteristiche principali includono:
· Controlli contestuali: La Touch Bar cambia i suoi comandi in base all'applicazione in uso, fornendo accesso rapido e intuitivo a funzionalità specifiche dell'applicazione.
· Personalizzazione: Gli utenti possono personalizzare la Touch Bar per includere scorciatoie e comandi che utilizzano più frequentemente.
· Integrazione con Touch ID: La Touch Bar integra anche il sensore Touch ID, permettendo agli utenti di sbloccare il proprio MacBook Pro, effettuare acquisti online e autenticarsi in modo sicuro.
Uso della Touch Bar nelle Applicazioni
Le applicazioni native di macOS, come Safari, Mail, Final Cut Pro e GarageBand, sono state ottimizzate per sfruttare al meglio la Touch Bar. Ad esempio:
· Safari: Navigare tra le schede aperte, accedere rapidamente ai preferiti e controllare la riproduzione video sono solo alcune delle funzionalità disponibili.
· Mail: La Touch Bar offre opzioni per formattare il testo, allegare file e inviare messaggi in modo più efficace.
· Final Cut Pro: Gli utenti possono scorrere la timeline, tagliare clip e applicare effetti direttamente dalla Touch Bar.
· GarageBand: Facilita l'accesso agli strumenti di editing, ai loop e ai controlli di registrazione.
Impatto sull'Esperienza Utente
L'introduzione della Touch Bar ha portato a un dibattito tra gli utenti e gli esperti di tecnologia. Mentre alcuni apprezzano la flessibilità e l'innovazione offerta, altri rimpiangono i tasti funzione fisici per la loro affidabilità e semplicità. Tuttavia, non si può negare che la Touch Bar rappresenti un passo avanti significativo verso l'integrazione di input touch nei laptop tradizionali.
Personalizzazione e Utilità
La Touch Bar è altamente personalizzabile. Gli utenti possono aggiungere o rimuovere comandi tramite il menu delle preferenze di sistema, adattando la barra touch alle proprie esigenze specifiche. Questa capacità di personalizzazione rende la Touch Bar uno strumento potente per migliorare il flusso di lavoro e aumentare la produttività.
Innovazioni Future
Apple continua a migliorare la Touch Bar attraverso aggiornamenti software che ne espandono le funzionalità e la compatibilità con nuove applicazioni. Con il passare del tempo, è probabile che vedremo ulteriori miglioramenti che renderanno la Touch Bar ancora più indispensabile per gli utenti MacBook Pro.
Touch Bar e Creatività
Per i professionisti creativi, la Touch Bar può diventare uno strumento inestimabile. Designer, musicisti, videomaker e fotografi possono trarre vantaggio dai controlli touch per accedere rapidamente agli strumenti di cui hanno bisogno, senza dover navigare attraverso menu complessi.
Touch Bar e Accessibilità
La Touch Bar offre anche vantaggi in termini di accessibilità. Gli utenti con disabilità motorie possono trovare più facile interagire con i comandi touch piuttosto che con i tasti fisici, rendendo il MacBook Pro un dispositivo più inclusivo.
Critiche e Limitazioni
Nonostante i suoi vantaggi, la Touch Bar non è priva di critiche. Alcuni utenti segnalano che la barra touch può essere difficile da usare senza guardarla, interrompendo il flusso di lavoro. Inoltre, la dipendenza dal feedback visivo può rappresentare una sfida per coloro che preferiscono input tattile.
Conclusione
La Touch Bar rappresenta una delle innovazioni più interessanti di Apple nel design dei laptop. Con la sua capacità di adattarsi dinamicamente alle esigenze dell'utente e di migliorare l'efficienza delle applicazioni, la Touch Bar ha il potenziale per rivoluzionare il modo in cui interagiamo con i nostri dispositivi portatili. Nonostante alcune critiche, la sua versatilità e personalizzazione continuano a renderla una caratteristica distintiva dei modelli MacBook Pro.
12. MACOS BIG SUR
Ha introdotto un design rinnovato e miglioramenti alla privacy e alla sicurezza.
Nel novembre 2020, Apple ha introdotto macOS Big Sur, una delle versioni più significative del suo sistema operativo desktop. macOS Big Sur rappresenta un salto di qualità non solo in termini di design, ma anche di funzionalità e sicurezza.
Design rinnovato
Una delle caratteristiche più evidenti di macOS Big Sur è il suo design completamente rinnovato. Apple ha ridisegnato la grafica dell'interfaccia, rendendo il sistema operativo più moderno e accattivante. Le finestre, le icone e i menu hanno subito un restyling che offre un aspetto più pulito e raffinato. Le trasparenze e le ombre migliorate, gli angoli arrotondati e un uso più coerente degli spazi rendono l'esperienza utente più piacevole.
Centro di Controllo
Un'altra novità significativa è l'introduzione del Centro di Controllo, simile a quello presente su iOS. Questo permette di accedere rapidamente alle impostazioni più utilizzate, come Wi-Fi, Bluetooth, luminosità dello schermo e controllo della musica, direttamente dalla barra dei menu.
Centro Notifiche
Il Centro Notifiche ha subito un miglioramento con un design più snello e una migliore organizzazione delle notifiche e dei widget. È possibile interagire con le notifiche direttamente dal Centro Notifiche, rendendo più facile restare aggiornati e rispondere rapidamente.
Miglioramenti alla privacy e alla sicurezza
macOS Big Sur introduce numerosi miglioramenti in termini di privacy e sicurezza. Apple ha implementato nuove funzionalità per proteggere i dati degli utenti e garantire una navigazione web più sicura.
Safari
Il browser Safari ha ricevuto un importante aggiornamento con macOS Big Sur. Ora offre una maggiore protezione della privacy grazie a funzionalità come il Rapporto sulla Privacy, che mostra quali tracker sono stati bloccati su ogni sito web. Inoltre, Safari è stato ottimizzato per essere più veloce e consumare meno energia, migliorando così l'efficienza generale del sistema.
Autenticazione
Le funzionalità di autenticazione sono state potenziate. Ad esempio, gli utenti possono ora utilizzare il proprio Apple Watch per sbloccare il proprio Mac e approvare richieste di sicurezza, come l'inserimento di password amministrative.
App Store
L'App Store di macOS Big Sur include nuove etichette di privacy per ogni applicazione, che forniscono informazioni dettagliate su come le app utilizzano i dati degli utenti. Questo permette agli utenti di prendere decisioni più informate sulle applicazioni da scaricare.
Architettura del sistema
Il sistema operativo è stato riprogettato per migliorare la sicurezza a livello di kernel e per consentire aggiornamenti più rapidi e meno invasivi, assicurando che il sistema sia sempre protetto con gli ultimi aggiornamenti di sicurezza.
Transizione ai chip Apple Silicon
macOS Big Sur segna anche l'inizio della transizione dai processori Intel agli Apple Silicon. Questo cambiamento epocale permetterà a Apple di ottimizzare ulteriormente il proprio hardware e software, offrendo prestazioni migliorate e una maggiore efficienza energetica. macOS Big Sur è stato progettato per sfruttare al massimo le potenzialità dei nuovi chip M1, garantendo compatibilità e prestazioni elevate.
Rosetta 2
Per facilitare la transizione, Apple ha introdotto Rosetta 2, un emulatore che consente alle applicazioni sviluppate per i processori Intel di funzionare senza problemi sui nuovi Mac con chip M1. Questo garantisce che gli utenti possano continuare a utilizzare le loro applicazioni preferite senza interruzioni durante il periodo di transizione.
Universal App
Apple ha anche introdotto il concetto di Universal App, che permette agli sviluppatori di creare applicazioni compatibili sia con i Mac basati su Intel che con quelli basati su Apple Silicon. Questo offre una maggiore flessibilità e garantisce una transizione più fluida per gli utenti.
Conclusione
macOS Big Sur rappresenta un'importante evoluzione del sistema operativo di Apple, con significativi miglioramenti nel design, nella sicurezza e nella privacy. La transizione ai chip Apple Silicon segna l'inizio di una nuova era per i computer Mac, offrendo prestazioni e efficienza energetica senza precedenti. Con macOS Big Sur, Apple continua a innovare e a migliorare l'esperienza utente, mantenendo al contempo un forte impegno verso la protezione dei dati e la sicurezza.
13. TRANSIZIONE A APPLE SILICON
Un passaggio significativo dai processori Intel ai chip personalizzati di Apple, migliorando le prestazioni e l'efficienza energetica.
La transizione di Apple dai processori Intel ai chip personalizzati, noti come Apple Silicon, rappresenta una delle svolte tecnologiche più significative dell'ultimo decennio. Annunciata nel giugno 2020, questa mossa strategica ha permesso ad Apple di progettare e produrre internamente i propri processori, ottimizzandoli per un'esperienza integrata tra hardware e software.
Le ragioni dietro la transizione
La decisione di Apple di abbandonare i processori Intel in favore dei propri chip è stata guidata da diversi fattori chiave:
· Controllo completo sull'architettura hardware: Con la produzione interna dei chip, Apple può ottimizzare l'interazione tra hardware e software, migliorando le prestazioni e introducendo nuove funzionalità più rapidamente.
· Efficienza energetica: I chip ARM-based di Apple sono progettati per essere più efficienti dal punto di vista energetico rispetto ai tradizionali processori Intel, prolungando la durata della batteria dei dispositivi senza compromettere le prestazioni.
· Innovazione continua: Apple Silicon consente un maggiore grado di innovazione, permettendo ad Apple di introdurre nuove tecnologie, come il Neural Engine per il machine learning, che svolge un ruolo cruciale nell'ottimizzazione delle applicazioni di intelligenza artificiale.
La famiglia di chip Apple Silicon
Il lancio dei primi chip Apple Silicon, a partire dall'M1, ha segnato l'inizio di una nuova era per i dispositivi Apple. L'M1 è stato seguito da versioni più potenti e ottimizzate, come l'M1 Pro, l'M1 Max e, più recentemente, l'M2. Ogni nuova generazione di chip ha introdotto miglioramenti significativi in termini di prestazioni, gestione energetica e capacità grafiche.
Il chip M1
Il chip M1 è stato il primo della serie Apple Silicon, costruito su architettura ARM e utilizzando la tecnologia di processo a 5 nanometri. Esso combina CPU, GPU, e RAM in un unico chip, riducendo la latenza e migliorando l'efficienza energetica. Con 8 core nella CPU e fino a 8 core nella GPU, il chip M1 offre prestazioni notevolmente superiori rispetto ai processori Intel utilizzati nei precedenti modelli di MacBook Air e MacBook Pro, consumando al contempo meno energia.
M1 Pro e M1 Max
L'M1 Pro e l'M1 Max sono stati progettati per i professionisti che esigono il massimo dalle loro macchine. L'M1 Pro offre fino a 10 core nella CPU e 16 core nella GPU, mentre l'M1 Max spinge ulteriormente i limiti con 32 core nella GPU. Questi chip sono ideali per attività intensive come l'editing video 4K, la modellazione 3D e la programmazione avanzata, grazie alla loro capacità di gestire carichi di lavoro pesanti con facilità.
Il futuro con l'M2
L'M2 rappresenta la prossima evoluzione nella linea Apple Silicon. Con una maggiore densità di transistori e un'architettura migliorata, l'M2 promette prestazioni ancora migliori e un'efficienza energetica superiore rispetto ai suoi predecessori. Questo chip è destinato a potenziare le future generazioni di MacBook, iMac e altri dispositivi Apple, continuando a ridefinire gli standard dell'elettronica di consumo.
Impatto sulle prestazioni e sull'efficienza
Il passaggio ad Apple Silicon ha portato a miglioramenti tangibili sia nelle prestazioni che nell'efficienza energetica dei dispositivi Apple. Grazie all'architettura ARM e all'integrazione avanzata di CPU, GPU e NPU, i dispositivi Apple Silicon offrono prestazioni più elevate rispetto ai loro equivalenti Intel, mantenendo al contempo una maggiore autonomia della batteria.
Prestazioni migliorate
I test benchmark hanno dimostrato che i dispositivi equipaggiati con chip Apple Silicon superano significativamente i modelli precedenti basati su Intel. Le applicazioni si avviano più rapidamente, il multitasking è più fluido e le attività impegnative, come il rendering video e la compilazione di codice, vengono eseguite in meno tempo. Questi miglioramenti sono particolarmente evidenti nei dispositivi portatili, come il MacBook Air e il MacBook Pro, dove le prestazioni elevate si combinano con una durata della batteria notevolmente migliore.
Efficienza energetica
Uno dei vantaggi chiave di Apple Silicon è la sua efficienza energetica. I chip ARM-based possono eseguire operazioni complesse consumando meno energia rispetto ai processori x86 tradizionali. Ciò si traduce in una maggiore durata della batteria per laptop e tablet, permettendo agli utenti di lavorare più a lungo senza dover ricaricare. Questo aspetto è particolarmente vantaggioso per i professionisti in movimento e per coloro che utilizzano i loro dispositivi per lunghe sessioni di lavoro o studio.
Compatibilità e transizione fluida
Apple ha adottato una serie di misure per garantire che la transizione ad Apple Silicon sia il più fluida possibile per gli utenti. Grazie a tecnologie come Rosetta 2, le applicazioni progettate per i processori Intel possono essere eseguite sui nuovi dispositivi Apple Silicon senza problemi di compatibilità. Inoltre, molti sviluppatori hanno rapidamente aggiornato le loro applicazioni per sfruttare appieno le capacità dei nuovi chip.
Rosetta 2
Rosetta 2 è un traduttore binario che consente alle applicazioni progettate per l'architettura Intel di funzionare sui nuovi dispositivi Apple Silicon. Questa tecnologia permette una transizione senza interruzioni, offrendo agli utenti la possibilità di utilizzare le loro applicazioni preferite senza dover aspettare aggiornamenti specifici. Rosetta 2 traduce il codice x86 in tempo reale, garantendo prestazioni fluide e una compatibilità quasi totale.
Supporto degli sviluppatori
Sin dall'annuncio della transizione, Apple ha lavorato a stretto contatto con gli sviluppatori per aiutarli a ottimizzare le loro applicazioni per Apple Silicon. Molti software popolari, tra cui Adobe Creative Cloud e Microsoft Office, sono stati aggiornati per sfruttare le capacità avanzate dei nuovi chip. Questo supporto continuo assicura che gli utenti possano beneficiare delle migliori prestazioni e funzionalità possibili.
Conclusione
La transizione ad Apple Silicon segna una nuova era per i dispositivi Apple. Con il controllo completo sull'hardware e il software, Apple è in grado di offrire prestazioni senza precedenti, una maggiore efficienza energetica e una migliore integrazione tra i suoi prodotti. Mentre continuiamo a vedere l'evoluzione della serie Apple Silicon, è chiaro che questa mossa strategica ha già cominciato a ridefinire gli standard dell'industria tecnologica, promettendo un futuro ancora più innovativo e potente per gli utenti Apple di tutto il mondo.
14. MAC APP STORE
Un punto centrale per l'acquisto e il download di software per Mac.
Il Mac App Store è una piattaforma digitale sviluppata da Apple Inc. che consente agli utenti di Mac di esplorare, acquistare e scaricare una vasta gamma di applicazioni. Lanciato nel gennaio 2011, il Mac App Store ha rivoluzionato il modo in cui gli utenti di Mac accedono al software, offrendo una soluzione integrata e sicura per l'acquisto e l'installazione di programmi.
Storia e Sviluppo
L'idea del Mac App Store è nata sulla scia del successo dell'App Store per iOS, lanciato nel 2008. Con l'incremento esponenziale del download di applicazioni su iPhone e iPad, Apple ha deciso di replicare questo modello vincente anche sui computer Mac. Il Mac App Store è stato incluso in un aggiornamento del sistema operativo Mac OS X Snow Leopard, rendendo immediatamente accessibile ai milioni di utenti Mac in tutto il mondo.
Funzionamento e Caratteristiche
Il Mac App Store è direttamente integrato nel sistema operativo macOS. Gli utenti possono accedervi tramite un'icona sulla barra Dock o attraverso il menu Apple. L'interfaccia utente è chiara e intuitiva, con categorie di applicazioni ben organizzate che vanno dalla produttività all'intrattenimento, alla creatività e oltre. Ogni applicazione ha una propria pagina dedicata che include una descrizione dettagliata, recensioni degli utenti, screenshot e, in alcuni casi, video dimostrativi.
Processo di Acquisto
Acquistare applicazioni su Mac App Store è semplice e sicuro. Gli utenti possono utilizzare il loro ID Apple per effettuare acquisti, con opzioni di pagamento che includono carte di credito, PayPal e credito dell'ID Apple. Una volta acquistata, l'applicazione viene scaricata e installata automaticamente sul Mac dell'utente. Tutti gli aggiornamenti successivi possono essere gestiti direttamente attraverso il Mac App Store, garantendo che il software sia sempre aggiornato con le ultime funzionalità e correzioni di sicurezza.
Vantaggi per gli Sviluppatori
Il Mac App Store non è solo vantaggioso per gli utenti, ma rappresenta anche una grande opportunità per gli sviluppatori. Pubblicare app sul Mac App Store consente agli sviluppatori di raggiungere una vasta audience globale. Apple offre strumenti di sviluppo avanzati e linee guida dettagliate per aiutare gli sviluppatori a creare applicazioni di alta qualità. Inoltre, la piattaforma fornisce un sistema di distribuzione sicuro ed efficiente, eliminando molte delle complessità legate alla vendita e alla distribuzione di software.
Sicurezza e Privacy
Uno dei maggiori punti di forza del Mac App Store è la sicurezza. Tutte le applicazioni presenti sulla piattaforma sono sottoposte a rigorosi controlli di qualità e sicurezza da parte di Apple. Questo processo assicura che le applicazioni siano prive di malware e rispettino le linee guida di privacy e sicurezza di Apple. Inoltre, poiché tutte le transazioni avvengono attraverso l'ecosistema Apple, gli utenti possono essere certi che le loro informazioni personali e finanziarie siano al sicuro.
Supporto e Feedback degli Utenti
Il Mac App Store facilita anche un'interazione continua tra sviluppatori e utenti. Gli utenti possono lasciare recensioni e valutazioni per le applicazioni che scaricano, fornendo feedback preziosi che gli sviluppatori possono utilizzare per migliorare i loro prodotti. Questa trasparenza e questo feedback diretto contribuiscono a creare un ambiente di continuo miglioramento e innovazione.
Impatto sul Mercato del Software
Il lancio del Mac App Store ha avuto un impatto significativo sul mercato del software per Mac. Ha reso più facile per gli utenti scoprire e provare nuove applicazioni, aumentando così la diffusione di software di qualità. Per gli sviluppatori, ha aperto nuove strade per la monetizzazione e ha ridotto le barriere all'ingresso nel mercato. Inoltre, ha contribuito a promuovere un ecosistema di applicazioni sicure e affidabili.
Conclusioni
In sintesi, il Mac App Store rappresenta una pietra miliare nel modo in cui gli utenti Mac interagiscono con il software. Ha reso l'acquisto e l'installazione di applicazioni più accessibili, sicure e convenienti. Per gli sviluppatori, offre una piattaforma potente per raggiungere un vasto pubblico e distribuire le loro creazioni in modo efficiente. Con il continuo evolversi della tecnologia e delle esigenze degli utenti, il Mac App Store continuerà a giocare un ruolo centrale nell'ecosistema Apple, alimentando l'innovazione e migliorando l'esperienza utente.
15. TIME MACHINE
Una soluzione di backup integrata che rende facile mantenere i dati al sicuro.
Introduzione
Time Machine è una soluzione di backup integrata sviluppata da Apple per i computer Macintosh. Introdotta per la prima volta con Mac OS X 10.5 Leopard nel 2007, Time Machine è diventata una delle funzionalità più amate e utilizzate dagli utenti Mac. Il suo scopo principale è quello di fornire un sistema di backup semplice, intuitivo ed efficace, garantendo la sicurezza dei dati in modo trasparente e automatico.
Come Funziona Time Machine
Time Machine funziona creando copie di backup incrementali dei file presenti sul Mac. A differenza di molte altre soluzioni di backup, non richiede interventi manuali regolari. Una volta configurato, Time Machine esegue automaticamente il backup di tutti i file, includendo documenti, applicazioni, preferenze di sistema e molto altro. I backup sono effettuati su un disco esterno, una Time Capsule di Apple, o su un'altra destinazione di rete.
Backup Incrementali
Uno degli aspetti più innovativi di Time Machine è il suo utilizzo dei backup incrementali. Invece di creare una copia completa di tutti i dati ogni volta, Time Machine esegue un backup completo iniziale e, successivamente, aggiorna solo i file che sono stati modificati. Ciò permette di risparmiare spazio su disco e di ridurre i tempi di backup.
Interfaccia Utente Intuitiva
L’interfaccia utente di Time Machine è progettata per essere estremamente intuitiva. Gli utenti possono navigare tra le diverse versioni dei loro file attraverso una rappresentazione grafica a strati del Finder, che mostra le diverse "istantanee" dei dati nel tempo. Questo rende facile trovare e ripristinare versioni precedenti dei file, anche se non si è esperti di tecnologia.
Configurazione e Utilizzo
Configurare Time Machine è un processo semplice. Gli utenti devono collegare un disco di backup esterno o scegliere una destinazione di rete compatibile e abilitare Time Machine dalle Preferenze di Sistema. Una volta attivato, Time Machine inizierà automaticamente a eseguire i backup a intervalli regolari, senza richiedere ulteriori interventi.
Opzioni di Backup
Time Machine offre diverse opzioni di configurazione per adattarsi alle esigenze specifiche degli utenti. È possibile escludere determinate cartelle o file dai backup per risparmiare spazio, e personalizzare la frequenza dei backup per bilanciare le esigenze di spazio e sicurezza dei dati.
Vantaggi di Time Machine
Semplicità d'Uso
Uno dei principali vantaggi di Time Machine è la sua semplicità d'uso. Non è necessario avere competenze tecniche avanzate per utilizzarlo. L’interfaccia utente è progettata per essere intuitiva, permettendo agli utenti di configurare e gestire i backup con facilità.
Backup Automatici
Un altro grande vantaggio di Time Machine è la sua capacità di eseguire backup automatici. Gli utenti non devono preoccuparsi di ricordare di eseguire i backup; Time Machine lo fa automaticamente a intervalli regolari, garantendo che i dati siano sempre protetti.
Recupero Facile dei Dati
In caso di perdita di dati, Time Machine rende il recupero estremamente semplice. Gli utenti possono sfogliare le versioni precedenti dei loro file e ripristinarle con pochi clic. Questo è particolarmente utile in situazioni in cui un file è stato eliminato accidentalmente o danneggiato.
Efficienza nello Spazio
I backup incrementali di Time Machine sono molto efficienti in termini di spazio. Creando solo copie dei file modificati, Time Machine riduce la quantità di spazio necessario per i backup, permettendo di mantenere una cronologia più lunga senza saturare i dischi di backup.
Considerazioni Finali
Time Machine è una soluzione di backup integrata che offre una combinazione unica di semplicità, efficienza e capacità di recupero dei dati. Per gli utenti Macintosh, rappresenta un modo affidabile e senza fronzoli per mantenere i dati al sicuro. Con il suo approccio automatico e intuitivo, Time Machine elimina molte delle complessità associate ai backup tradizionali, rendendo la protezione dei dati accessibile a tutti.
In conclusione, Time Machine dimostra come un design ben pensato e un'implementazione intelligente possono trasformare un compito critico come il backup dei dati in un'operazione semplice e quasi invisibile. Per chiunque utilizzi un Mac, Time Machine è una risorsa inestimabile per garantire che i propri dati siano sempre protetti e facilmente recuperabili.
16. SICUREZZA E PRIVACY
macOS è noto per le sue robuste funzionalità di sicurezza e privacy.
macOS, il sistema operativo sviluppato da Apple Inc., è rinomato per le sue avanzate funzionalità di sicurezza e privacy. Sin dal suo lancio, Apple ha posto una forte enfasi sulla protezione dei dati degli utenti e sulla creazione di un ambiente sicuro per i suoi dispositivi. Questa dedizione alla sicurezza e alla privacy ha contribuito a costruire la reputazione di macOS come uno dei sistemi operativi più sicuri disponibili oggi.
Architettura di sicurezza integrata
Il cuore della sicurezza di macOS risiede nella sua architettura di base. Il sistema operativo è costruito su un kernel UNIX, conosciuto per la sua stabilità e sicurezza. Questa base robusta permette a macOS di gestire efficacemente le risorse di sistema e di garantire che solo i processi autorizzati possano accedere a determinate aree del sistema.
Protezione del sistema e dei dati
macOS implementa una serie di tecnologie per proteggere sia il sistema operativo che i dati dell'utente. Una di queste è il System Integrity Protection (SIP), che limita le azioni che l'utente root può eseguire su alcune parti del sistema operativo. Questo aiuta a prevenire modifiche non autorizzate che potrebbero compromettere la sicurezza del sistema.
FileVault
La crittografia dei dati è un'altra pietra miliare della sicurezza di macOS. Con FileVault, gli utenti possono criptare l'intero disco del loro Mac, assicurando che i dati siano protetti anche in caso di furto del dispositivo. FileVault utilizza la crittografia XTS-AES-128 con una chiave a 256 bit, fornendo un elevato livello di sicurezza.
Gatekeeper
Gatekeeper è una funzionalità di macOS che impedisce l'installazione di software non autorizzato. Controlla le applicazioni scaricate da internet e assicura che siano firmate da sviluppatori approvati da Apple. Questo riduce significativamente il rischio di esecuzione di malware sul sistema.
Sandboxing
macOS utilizza una tecnologia chiamata sandboxing per eseguire le applicazioni in un ambiente isolato. Questo significa che le applicazioni hanno accesso solo alle risorse di cui hanno bisogno per funzionare e non possono interagire con altre parti del sistema senza esplicita autorizzazione. Questo limita la capacità del malware di danneggiare il sistema o di accedere ai dati sensibili.
Privacy degli utenti
Apple ha sempre posto una grande enfasi sulla privacy degli utenti. macOS include diverse funzionalità progettate per proteggere le informazioni personali e dare agli utenti il controllo sui loro dati.
Transparency, Consent, and Control (TCC)
TCC è una tecnologia che richiede alle applicazioni di ottenere il permesso dell'utente prima di accedere a determinate informazioni o risorse del sistema, come la fotocamera, il microfono, o i dati di contatto. Questo assicura che le informazioni sensibili non siano accessibili senza il consenso dell'utente.
Safari e la protezione della privacy
Il browser Safari di macOS include diverse funzionalità per proteggere la privacy durante la navigazione sul web. Include il blocco dei cookie di terze parti, la prevenzione del tracciamento cross-site, e l'uso di una modalità di navigazione privata che non salva la cronologia di navigazione.
Funzionalità di localizzazione
macOS permette agli utenti di controllare quali applicazioni possono accedere ai dati di localizzazione. Questo fornisce un ulteriore livello di controllo sulla privacy e assicura che le informazioni sulla posizione siano utilizzate solo quando strettamente necessario.
Aggiornamenti di sicurezza
Apple rilascia regolarmente aggiornamenti di sicurezza per macOS, che includono patch per le vulnerabilità note e miglioramenti delle funzionalità di sicurezza. Gli utenti sono incoraggiati a mantenere il loro sistema operativo aggiornato per beneficiare delle ultime protezioni.
Conclusioni
macOS è un sistema operativo che offre robusti strumenti di sicurezza e privacy. Dalla sua architettura di base alle tecnologie avanzate come FileVault, Gatekeeper e sandboxing, Apple ha costruito un ambiente sicuro per i suoi utenti. Inoltre, con un forte focus sulla privacy, macOS fornisce agli utenti un controllo senza precedenti sui loro dati personali. Con aggiornamenti regolari e una filosofia centrata sulla sicurezza, macOS continua a essere una scelta leader per gli utenti che danno priorità alla sicurezza e alla privacy.
17. CONTINUITY
Funzioni che permettono un'integrazione senza soluzione di continuità tra Mac, iPhone e altri dispositivi Apple.
Introduzione
Nel mondo moderno, la sinergia tra i dispositivi tecnologici è diventata fondamentale per migliorare l'efficienza e la produttività. Apple, con il suo ecosistema integrato, ha sviluppato una serie di funzionalità sotto il nome di "Continuity" per garantire una connessione fluida e interattiva tra i suoi dispositivi, come Mac, iPhone, iPad e Apple Watch. Questo documento esplora in dettaglio le varie funzionalità di Continuity che rendono l'ecosistema Apple un'esperienza senza precedenti.
Handoff
Handoff è una delle caratteristiche principali di Continuity, che consente di iniziare un'attività su un dispositivo Apple e continuarla su un altro. Per esempio, si può cominciare a scrivere un'e-mail sul proprio iPhone e terminarla sul Mac, oppure iniziare a leggere un articolo su Safari su iPad e proseguire la lettura sul proprio iPhone. Questa funzione aumenta notevolmente la produttività e la flessibilità, eliminando la necessità di inviare file tra i dispositivi.
Universal Clipboard
Universal Clipboard permette di copiare contenuti come testi, immagini, foto e video su un dispositivo Apple e incollarli su un altro. Questa funzione è estremamente utile per chi lavora su più dispositivi contemporaneamente. Ad esempio, si può copiare del testo da un documento sul Mac e incollarlo in un'applicazione sul proprio iPhone senza dover utilizzare metodi tradizionali come l'invio tramite e-mail.
Phone Calls e SMS
Grazie a Continuity, è possibile effettuare e ricevere chiamate telefoniche su Mac, iPad e iPod touch quando il proprio iPhone è nelle vicinanze. Allo stesso modo, si possono inviare e ricevere messaggi SMS e MMS direttamente sul Mac o iPad. Questa funzione elimina la necessità di passare costantemente da un dispositivo all'altro e permette di gestire tutte le comunicazioni da una singola piattaforma.
Instant Hotspot
Instant Hotspot rende semplice l'uso dell'iPhone come punto di accesso personale per il Mac o iPad, anche quando il telefono è in tasca o in una borsa. Non è necessario inserire la password o configurare manualmente la connessione; basta selezionare l'iPhone dall'elenco delle reti Wi-Fi disponibili e si è subito connessi a Internet.
Auto Unlock con Apple Watch
Questa funzione permette di sbloccare il proprio Mac semplicemente indossando un Apple Watch. Quando si avvicina al Mac, indossando il proprio Apple Watch, il computer si sblocca automaticamente, risparmiando tempo e aumentando la sicurezza. È una caratteristica particolarmente utile per chi lavora in ambienti dove la velocità e la praticità sono essenziali.
Sidecar
Sidecar consente di utilizzare l'iPad come display esterno per il Mac, offrendo una maggiore area di lavoro e la possibilità di utilizzare l'Apple Pencil per un input più preciso. È ideale per artisti, designer e professionisti che necessitano di un display secondario o di un'area di disegno digitale.
Continuity Camera
Continuity Camera permette di utilizzare la fotocamera dell'iPhone o dell'iPad per scansionare documenti o scattare foto e farle apparire direttamente sul Mac. Questa funzione è molto utile per chi lavora con documenti fisici e necessita di una digitalizzazione rapida e semplice.
AirDrop
AirDrop è una delle funzioni più conosciute e consente di trasferire file tra dispositivi Apple in modo rapido e sicuro. Con AirDrop, si possono inviare foto, video, documenti e altri file da un dispositivo all'altro senza la necessità di utilizzare e-mail, messaggi o altre applicazioni di terze parti.
Apple Pay
Con Apple Pay, è possibile effettuare pagamenti sicuri e privati direttamente dal proprio Mac o iPad. Questa funzione utilizza il Touch ID o il Face ID del proprio iPhone per autenticare i pagamenti, garantendo un'esperienza di acquisto online sicura e conveniente.
Un ecosistema armonioso
Le funzioni di Continuity sono progettate per lavorare insieme e creare un'esperienza utente coerente e armoniosa. L'integrazione tra i dispositivi Apple non solo migliora la produttività, ma rende anche l'uso della tecnologia più intuitivo e piacevole. La capacità di passare senza soluzione di continuità da un dispositivo all'altro, di condividere contenuti e di utilizzare le risorse in modo interconnesso è ciò che distingue l'ecosistema Apple dagli altri.
Conclusione
In conclusione, Continuity rappresenta uno dei punti di forza dell'ecosistema Apple, offrendo funzionalità che permettono agli utenti di lavorare e comunicare in modo efficiente e senza interruzioni. Dalla possibilità di iniziare un'attività su un dispositivo e continuarla su un altro, all'uso del proprio iPhone come hotspot per il Mac, queste funzioni migliorano notevolmente l'esperienza utente. Apple continua a innovare e a migliorare queste tecnologie, rendendo i suoi dispositivi sempre più integrati e sinergici, e permettendo agli utenti di sfruttare al meglio le potenzialità di ciascun dispositivo.
18. METAL
Una tecnologia grafica che migliora le prestazioni dei giochi e delle applicazioni professionali.
Introduzione
Metal, la tecnologia grafica sviluppata da Apple, è una delle innovazioni più significative dell'ecosistema Macintosh. Presentata per la prima volta nel 2014 con iOS 8 e successivamente estesa a macOS, Metal è un'API che consente un accesso diretto e ottimizzato all'hardware grafico, migliorando notevolmente le prestazioni sia nei giochi che nelle applicazioni professionali.
Cos'è Metal?
Metal è una piattaforma di elaborazione grafica a basso livello che permette agli sviluppatori di sfruttare al massimo le potenzialità dei processori grafici (GPU) nei dispositivi Apple. Metal offre prestazioni avanzate e consente un utilizzo più efficiente delle risorse di sistema, riducendo la latenza e aumentando la velocità di esecuzione delle applicazioni grafiche.
Metal nei giochi
Nel mondo dei videogiochi, la velocità e la qualità grafica sono aspetti fondamentali per un'esperienza di gioco coinvolgente. Metal permette di ottenere frame rate più elevati e una grafica più dettagliata. Grazie a Metal, gli sviluppatori possono creare effetti visivi complessi e realistici con una maggiore efficienza, sfruttando le capacità della GPU in modo più diretto e ottimizzato rispetto alle API grafiche di livello superiore.
Prestazioni migliorate
Le ottimizzazioni offerte da Metal si traducono in una resa grafica superiore con minori tempi di risposta. Questo è particolarmente evidente nei giochi ad alta intensità grafica, dove anche un piccolo incremento delle prestazioni può fare una grande differenza in termini di fluidità e reattività del gioco.
Strumenti per gli sviluppatori
Metal fornisce una serie di strumenti avanzati per gli sviluppatori di giochi, inclusi shader precompilati e strumenti di profiling che permettono di monitorare e ottimizzare le prestazioni grafiche. Questo consente agli sviluppatori di creare giochi più complessi e visivamente accattivanti senza compromettere le prestazioni.
Metal nelle applicazioni professionali
Oltre ai giochi, Metal ha un impatto significativo anche nelle applicazioni professionali che richiedono un'elaborazione grafica intensiva, come il montaggio video, l'animazione 3D, e il rendering di immagini. Le applicazioni professionali possono trarre grande beneficio dall'uso di Metal, migliorando la velocità e la qualità del lavoro svolto.
Montaggio video
Nel campo del montaggio video, Metal permette di accelerare i processi di rendering e di applicazione degli effetti visivi. Questo si traduce in flussi di lavoro più veloci e in una maggiore capacità di gestire video ad alta risoluzione senza intoppi.
Animazione e rendering 3D
Per quanto riguarda l'animazione 3D e il rendering, Metal offre una gestione ottimizzata delle risorse grafiche, permettendo di creare e manipolare modelli complessi con maggiore efficienza. Gli artisti 3D possono sfruttare le potenzialità di Metal per ottenere visualizzazioni in tempo reale più fluide e accurate.
Compatibilità e integrazione
Metal è completamente integrato nell'ecosistema Apple, funzionando su tutti i dispositivi che utilizzano iOS, macOS e tvOS. Questa compatibilità trasversale permette agli sviluppatori di creare applicazioni e giochi che possono essere eseguiti su vari dispositivi Apple senza necessità di riscrivere il codice per ciascuna piattaforma.
Conclusione
Metal rappresenta un passo avanti significativo nel mondo della grafica computerizzata, permettendo agli sviluppatori di sfruttare al massimo le capacità hardware dei dispositivi Apple. Sia nei giochi che nelle applicazioni professionali, Metal garantisce prestazioni superiori, un utilizzo più efficiente delle risorse e una qualità grafica senza precedenti. Con Metal, Apple continua a spingere i confini dell'innovazione tecnologica, offrendo strumenti potenti per la creazione di esperienze digitali straordinarie.
19. SWIFT
Il linguaggio di programmazione di Apple che ha semplificato lo sviluppo di app per macOS e iOS.
Swift è un linguaggio di programmazione sviluppato da Apple e presentato per la prima volta nel 2014. Fin dal suo debutto, Swift ha rivoluzionato il modo in cui gli sviluppatori creano applicazioni per le piattaforme macOS e iOS, offrendo un linguaggio moderno, veloce e sicuro. Questo linguaggio è stato concepito per essere intuitivo da imparare e da utilizzare, rendendo lo sviluppo di app più accessibile sia ai nuovi programmatori che agli sviluppatori esperti.
Caratteristiche principali di Swift
Sintassi Moderna e Pulita
Uno degli aspetti più apprezzati di Swift è la sua sintassi moderna e pulita. A differenza dei linguaggi di programmazione più datati, Swift è stato progettato per essere leggibile e facile da scrivere. La sintassi è concisa e diretta, il che riduce il rischio di errori e rende il codice più mantenibile.
Performance Elevate
Swift è stato progettato con l'obiettivo di massimizzare le performance. Utilizzando un compilatore avanzato e ottimizzazioni specifiche, Swift riesce a generare codice che è spesso più veloce rispetto a quello scritto in altri linguaggi di programmazione come Objective-C. Questo significa che le app create con Swift possono essere più reattive e consumare meno risorse.
Sicurezza
La sicurezza è un elemento fondamentale in Swift. Il linguaggio include numerose funzionalità che aiutano a prevenire errori comuni di programmazione, come i crash dovuti all'uso di variabili non inizializzate o l'accesso a indici di array non validi. Swift utilizza il concetto di "opzionali" per gestire l'assenza di valori, riducendo significativamente il rischio di errori runtime.
Interoperabilità con Objective-C
Sebbene Swift sia un linguaggio relativamente nuovo, Apple ha garantito che fosse completamente interoperabile con Objective-C, il linguaggio precedentemente dominante per lo sviluppo di app su macOS e iOS. Questo significa che gli sviluppatori possono integrare facilmente Swift nei progetti esistenti scritti in Objective-C, proteggendo così gli investimenti fatti nel codice legacy.
Swift Playgrounds
Per rendere Swift ancora più accessibile, Apple ha creato Swift Playgrounds, un'app per iPad e Mac che permette agli utenti di imparare a programmare in Swift attraverso un'interfaccia interattiva e ludica. Swift Playgrounds è ideale per chi è alle prime armi, ma anche per i programmatori esperti che vogliono sperimentare nuove idee rapidamente.
Un'ampia adozione
Dal suo lancio, Swift ha visto un'adozione crescente all'interno della comunità di sviluppatori. È utilizzato non solo per lo sviluppo di app per macOS e iOS, ma anche per server-side, macchine di apprendimento e persino per lo sviluppo di sistemi embedded. La comunità open-source di Swift è attiva e in continua crescita, contribuendo allo sviluppo e miglioramento continuo del linguaggio.
Conclusione
In meno di un decennio, Swift è riuscito a diventare uno dei linguaggi di programmazione più utilizzati e apprezzati al mondo. Con la sua sintassi moderna, performance elevate, sicurezza e interoperabilità, Swift ha semplificato lo sviluppo di applicazioni di alta qualità per macOS e iOS. Grazie a Swift, Apple ha reso la programmazione più accessibile, potente e divertente, aprendo nuove possibilità per gli sviluppatori di tutto il mondo.
20. INNOVAZIONI ECOLOGICHE
Apple si impegna per la sostenibilità, riducendo l'impatto ambientale dei suoi prodotti, incluso il Macintosh.
Introduzione alle Innovazioni Ecologiche
Il mondo sta affrontando una crisi ambientale senza precedenti, e le innovazioni ecologiche sono diventate fondamentali per garantire un futuro sostenibile. Queste innovazioni comprendono lo sviluppo di tecnologie e pratiche che riducono l'impatto ambientale, promuovono l'uso efficiente delle risorse e minimizzano le emissioni di gas serra.
L'Impegno di Apple per la Sostenibilità
Apple Inc., una delle aziende tecnologiche più influenti al mondo, ha preso sul serio la questione della sostenibilità. L'azienda ha implementato numerose iniziative per ridurre l'impatto ambientale dei suoi prodotti, inclusi i celebri Macintosh.
Materiali Riciclati e Rinnovabili
Apple ha introdotto l'uso di materiali riciclati e rinnovabili nella produzione dei suoi dispositivi. Ad esempio, i nuovi modelli di iPhone e MacBook utilizzano alluminio riciclato per le loro custodie. Inoltre, Apple sta lavorando per eliminare le plastiche non necessarie dai suoi imballaggi, sostituendole con materiali biodegradabili e riciclabili.
Efficienza Energetica
Un altro aspetto cruciale dell'impegno di Apple per la sostenibilità è l'efficienza energetica. I dispositivi Apple sono progettati per consumare meno energia senza compromettere le prestazioni. Ad esempio, i Macintosh sono dotati di processori avanzati che ottimizzano il consumo energetico, riducendo così le emissioni di CO2.
Riduzione delle Emissioni di Carbonio
Apple ha fissato l'obiettivo di diventare completamente carbon neutral entro il 2030. Ciò significa che l'intera catena di approvvigionamento e il ciclo di vita dei prodotti saranno privi di emissioni di carbonio. Per raggiungere questo obiettivo, Apple sta investendo in energie rinnovabili come il solare e l'eolico, nonché in progetti di riforestazione e conservazione delle foreste.
Riciclo e Riuso dei Prodotti
Apple ha sviluppato programmi di riciclo e riuso dei prodotti per ridurre i rifiuti elettronici. Il programma "Apple GiveBack" consente agli utenti di restituire i loro vecchi dispositivi per il riciclo o il riuso. I dispositivi restituiti vengono smontati e le parti recuperate vengono riutilizzate in nuovi prodotti, riducendo così la necessità di estrarre nuove risorse.
Macintosh e Sostenibilità
Il Macintosh, uno dei prodotti di punta di Apple, è un esempio tangibile dell'impegno dell'azienda per la sostenibilità. I nuovi modelli di Macintosh sono progettati con materiali riciclati, sono altamente efficienti dal punto di vista energetico e la loro produzione è alimentata da energie rinnovabili. Inoltre, Apple ha ridotto l'impronta di carbonio di questi dispositivi attraverso l'uso di tecnologie avanzate e pratiche di produzione ecologica.
Innovazioni Ecologiche nel Settore Tecnologico
Oltre a Apple, molte altre aziende tecnologiche stanno adottando innovazioni ecologiche per promuovere la sostenibilità. Queste innovazioni comprendono lo sviluppo di batterie a lunga durata, l'uso di materiali biodegradabili nei componenti elettronici e l'implementazione di sistemi di gestione energetica avanzati.
Batterie a Lunga Durata
Le batterie a lunga durata sono una delle principali innovazioni nel settore tecnologico. Queste batterie non solo offrono una maggiore autonomia ai dispositivi, ma riducono anche la necessità di sostituire frequentemente le batterie, riducendo così i rifiuti elettronici e l'uso di risorse naturali.
Materiali Biodegradabili
L'uso di materiali biodegradabili nei componenti elettronici è un'altra area di innovazione. Questi materiali si decompongono naturalmente nel tempo, riducendo l'impatto ambientale dei rifiuti elettronici. Alcune aziende stanno sperimentando l'uso di bioplastiche e altri materiali sostenibili per i componenti dei dispositivi.
Sistemi di Gestione Energetica
I sistemi di gestione energetica avanzati permettono di ottimizzare il consumo energetico dei dispositivi elettronici. Questi sistemi monitorano l'uso dell'energia e regolano automaticamente il consumo per massimizzare l'efficienza. In questo modo, è possibile ridurre significativamente le emissioni di CO2 associate all'uso dei dispositivi tecnologici.
Conclusione
Le innovazioni ecologiche sono essenziali per affrontare le sfide ambientali del nostro tempo. Apple, con il suo impegno per la sostenibilità e la riduzione dell'impatto ambientale dei suoi prodotti, incluso il Macintosh, rappresenta un esempio positivo di come le aziende tecnologiche possano contribuire a un futuro più verde. Attraverso l'uso di materiali riciclati, l'efficienza energetica, la riduzione delle emissioni di carbonio e i programmi di riciclo, Apple dimostra che è possibile conciliare innovazione tecnologica e sostenibilità ambientale. Altre aziende stanno seguendo questo esempio, adottando tecnologie e pratiche sostenibili per ridurre l'impatto ambientale dei loro prodotti. Insieme, queste innovazioni ecologiche contribuiranno a creare un futuro più sostenibile per le generazioni a venire.
QUIZ SUGLI ELEMENTI DI INFOMATICA (1200)
1) ELEMENTI GENERALI
Interazione con l'interfaccia utente
La funzione di ricerca dei file
Le funzionalità degli elaboratori di testi
Organizzazione della posta elettronica
Gestione delle comunicazioni online
2) IL SISTEMA WINDOWS
Interfaccia Grafica Utente (GUI)
Compatibilità con le Applicazioni
3) IL SISTEMA MACINTOSH
Memoria virtuale e condivisione file
QUIZ LOGICI SU FORM WEB – Risposta multipla e illustrazione risposte esatte
1. SERIE NUMERICHE (375 Quiz)
3. Serie miste (alternanza tra progressioni)
4. Serie con incremento/decremento variabile
5. Serie con numeri pari/dispari
7. Serie basate su quadrati o cubi
9. Serie con potenze di 2, 3, ecc.
10. Serie con logica modulare (modulo n)
11. Serie con numeri decimali o frazionari
13. Serie con intervalli crescenti o decrescenti
14. Serie con doppia regola (es. somma e moltiplicazione alternata)
15. Serie con cifre invertite o manipolate
16. Serie con pattern ricorrenti (es. ogni 3 numeri si ripete una regola)
17. Serie con logica temporale (es. giorni, mesi, anni)
18. Serie con logica alfabetica convertita in numeri (A=1, B=2, ecc.)
19. Serie con numeri figurati (triangolari, pentagonali, ecc.)
20. Serie con logica combinatoria (es. coefficiente binomiale)
21. Serie con numeri basati su codici (es. codice fiscale, IBAN, ecc.)
22. Serie con logica statistica (media, mediana, moda)
23. Serie con logica finanziaria (interessi, rate, ammortamenti)
24. Serie con logica scientifica (es. sequenze chimiche o fisiche)
25. Serie con logica visiva (numeri associati a forme o colori)
2. OPERAZIONI MATEMATICHE (345)
1. Prezzo finale dopo lo sconto applicato
4. Variazione percentuale tra due valori
5. Proporzioni
6. Conversione di un numero decimale
7. Affermazioni logicamente corrette
9. Area delle figure geometriche
11. Tempo per percorrere la distanza
12. Velocità media nel percorso
13. Massimizzazione del risultato
15. Utilizzo di regole implicite partendo da premesse numeriche
17. Problemi con condizioni multiple
18. Interpretazione logica di dati strutturati
19. Raggruppamento o ordinamento di elementi numerici secondo criteri logici
20. Identificazione di relazioni tra gruppi di numeri e loro proprietà
21. Calcolo di possibili combinazioni o permutazioni in base a regole logiche
22. Risoluzione di situazioni del tipo “Se... allora...” con implicazioni numeriche
23. Sequenze di eventi numerici con vincoli di tempo o ordine
3. PROBLEMI ARITMETICI (240)
1. Individuazione del numero mancante nel problema
2. Completamento dell’equazione logica
3. Ricostruzione del ragionamento numerico
4. Calcoli nella vita quotidiana
5. Logica numerica con unità di misura
6. Problemi aritmetici in scenari reali
7. Ragionamento numerico con condizioni
8. Scelte logiche basate su vincoli aritmetici
9. Conclusioni deduttive da dati numerici
10. Distribuzione logica di risorse
11. Ottimizzazione sotto vincoli numerici
12. Problemi di selezione con limiti aritmetici
13. Soluzione del problema in più fasi
14. Sequenza logica di operazioni
15. Strategia aritmetica per la soluzione
16. Logica numerica da grafici
4. SILLOGISMI (225 Quiz)
1. Sillogismi Classici: Deduzioni a Tre Termini
2. Logica Aristotelica in Azione
3. Deduzioni Necessarie e Possibili
4. Sillogismi con Quantificatori Universali e Particolari
5. Contraddizioni e Incongruenze Logiche
6. Validità e Verità nei Ragionamenti Deduttivi
7. Sillogismi con Premesse Implicite
8. Deduzioni da Premesse Negative
9. Sillogismi con Termini Esclusivi
10. Deduzioni Multiple: Catene di Sillogismi
11. Sillogismi con Errori Logici da Individuare
12. Sillogismi con Premesse Contrarie
13. Sillogismi con Termini Ambigui
14. Sillogismi e Ragionamento Critico
15. Sillogismi Temporali e Condizionali
LINK SLIDES POWER POINT E DEFINZIONI (Diritto pubblico e legislazione sanitaria)